Endocrinología y Nutrición
La especialidadArtículos especializados
Enfermedades
Síntomas
Otros contenidos

Artículo especializado
¿Que alimentos se recomienda consumir si sufres estreñimiento crónico?
¿Qué es el estreñimiento crónico?
Se considera estreñimiento crónico al síntoma caracterizado por la disminución en el número de las deposiciones, con existencia de esfuerzo o dificultad excesiva para expulsar las heces, que puede venir acompañado de número de deposiciones menor a 3 a la semana con heces duras, sensación de evacuación incompleta y necesidad, en ocasiones, de ayuda externa como supositorios, laxantes y enemas para lograr la deposición durante un periodo mayor a 3 meses consecutivamente.
El estreñimiento crónico es una patología digestiva frecuente en mujeres que va en aumento proporcional con la edad. Afecta al 30% de la población en general y está muy relacionada con el embarazo y cambios hormonales . Puede producirse por alguna de las siguientes alteraciones:
Déficit de fibra en la dieta y malos hábitos dietéticos.
Alteraciones de la motilidad del colon.
Alteraciones neurológicas que alteran la sensibilidad de evacuar.
Disminución en la presión abdominal afectando los músculos del abdomen.
Alteraciones en la correcta apertura del año en el acto de defecación.
Secundario a enfermedades metabólicas como diabetes o hipotiroidismo.
Secundario a enfermedades neurológicas como lesiones medulares, ictus, esclerosis múltiple, enfermedad de Parkinson.
Secundario al uso crónico de medicamentos como hierro, antidepresivos y opioides.
Secundarios a enfermedades de colon.
¿Cuáles son los síntomas del estreñimiento crónico?
Los síntomas del estreñimiento crónico son:
Tener menos de 3 evacuaciones por semana
Heces duras
Realizar grandes esfuerzos para evacuar
Sensación de vaciado incompleto del recto por obstrucción
Necesitar ayuda para vaciar el recto
¿Cómo se diagnostica?
El diagnóstico del estreñimiento se realiza en base a:
Historia clínica, realizando hincapié en hábitos nutricionales, contenido en fruta, verdura y fibra integral en la dieta, ejercicio, tipo de trabajo, presencia de estrés, pérdida de peso, número de deposiciones a la semana, esfuerzo que requiere en la defecación, consistencia de las heces, dolor anal con la deposición, uso crónico de medicamentos, enfermedades crónicas, uso de laxantes y, sobre todo, estreñimiento que no mejora con el uso de estos últimos. También es importante, en los antecedentes familiares, la historia familiar de cáncer de colon.
Examen de recto y sigmoidoscopia: colocación de un pequeño tubo flexible iluminado con el que se puede evaluar en consultorio el recto y sigmoides.
Analítica de sangre: se toma muestra de sangre para medir marcadores tumorales, así como algunos marcadores de enfermedades sistémicas, para descartar enfermedades crónicas como, por ejemplo, glucosa y pruebas tiroideas.
Colonoscopia: método invasivo que requiere preparación previa para su correcta visualización y que, además de ver, posibilita tomar biopsias del interior del colon; con ella se pueden descartar procesos benignos como divertículos o estrecheces (estenosis) o malignos, como cáncer, que causan estreñimiento.
Tomografía abdominal: se realiza cuando se sospecha que la obstrucción se encuentra por fuera del colon.
Manometría ano-rectal: es una prueba que se utiliza para medir la funcionalidad del colon, se coloca una sonda fina que contiene una pequeña pelota en un extremo que se infla con aire y que se introduce en el recto unos 10 centímetros. Posteriormente, se extrae a través del esfínter, preguntando al paciente si nota la sensación de evacuar y si realiza correctamente la maniobra de defecación que indicaría una correcta coordinación de los músculos.
Evaluación del tránsito colónico: el paciente ingiere una cápsula que contiene marcador radiopaco y/o dispositivo de grabación inalámbrico que registra el progreso de la cápsula a través del colon, se hacen radiografías para saber su localización en colon o se espera a que se expulse y se revisa el dispositivo de grabación en busca de lesiones.
La elección del método diagnóstico está a cargo del médico especialista, después de realizar la historia clínica y examen físico .
Tratamiento para el estreñimiento crónico
El tratamiento para el estreñimiento crónico consiste en:
1.- Hábitos saludables alimentarios: se debe consumir, en promedio, 14 gramos de fibra por cada 1000 calorías en la dieta, en base a verduras crudas o cocinadas, legumbres, frutas frescas, frutos secos, cereales, pan y harinas integrales.
2.- Realizar ejercicio físico : para aumentar la actividad muscular de los intestinos de manera regular.
3.- Hábito intestinal: es importante tomarse tiempo a la hora de defecar, llevar un hábito de manera tranquila, sin apuros ni distracciones .
4.- Uso de laxantes: existen diferentes tipos de laxantes que actúan de manera distinta para facilitar la evacuación intestinal , estos deben ser siempre indicados por el médico por un tiempo prudencial:
Laxantes formadores de masa: fibra tipo plantago o metilcelulosa que debe ingerirse con abundante líquido, su función es aumentar el volumen de las heces, ya que absorben agua y disminuyen su consistencia. Su efecto no es inmediato.
Laxantes osmóticos: son laxantes salinos y azúcares no absorbibles que tienen la capacidad de atraer agua en el colon, por lo que disminuyen la consistencia de las heces, resultando más fácil su expulsión.
Laxantes lubricantes: son aceites no absorbibles, como la parafina, que lubrican las heces para facilitar su salida. Pueden ser usadas de forma crónica bajo supervisión médica, ya que son seguras.
Laxantes estimulantes: son los laxantes más potentes, ya que promueven movimientos procinéticos del intestino. Solo deben ser usados de manera muy puntual.
5.- Enemas y supositorios : enemas de fosfato sódico, enemas de espuma de jabón, de agua o de glicerina, son útiles para ablandar las heces.
6.- Entrenamiento de músculos pélvicos: se realiza con un fisioterapeuta, en cada sesión se aprende a contraer y relajar la pelvis durante el proceso de defecación.
7.- Cirugía: es un método correctivo de estreñimiento , solo si la causa del estreñimiento crónico es un bloqueo, rectocele, fisura anal o constricción.
Dieta y alimentación aconsejada para el estreñimiento crónico
La correcta alimentación es la clave para el tratamiento del estreñimiento. Se debe consumir una dieta rica en fibra acompañada de agua. Los alimentos ricos en fibras son las verduras crudas o cocinadas, legumbres, frutas frescas, frutos secos, cereales, pan y harinas integrales. La fibra vegetal no es digerida ni absorbida en el intestino delgado, por lo que llega al colon y constituye la parte del volumen de las heces absorbiendo, además, el agua del intestino.
Es importante destacar que el mayor aporte de fibra se encuentra en la piel de las frutas, por lo que se sugiere comer la fruta con piel y no en zumos o licuados, ya que disminuye el aporte en fibra.
Se debe consumir en promedio 14 gramos de fibra por cada 1000 calorías de dieta diariamente, unos 35 gramos en promedio diario con 1,5 a 2 litros de agua. Existen también numerosos estudios que implican a los lactobacilos en el tratamiento del estreñimiento crónico, ya que, al favorecer una flora intestinal sana, favorece la correcta absorción de nutrientes y la normalización del tránsito intestinal. También es importante ingerir alimentos que potencian la secreción de bilis por el hígado , que ayudan a realizar la digestión y tienen propiedades laxantes, un ejemplo es el uso diario de aceite de oliva.
¿Qué alimentos se deben evitar en esta situación?
Se deben evitar los siguientes alimentos :
Alimentos irritantes del intestino que producen un efecto laxante no deseado, tales como café y tabaco.
Alimentos astringentes como arroz, membrillo y té.
Grasas saturadas y, especialmente, las hidrogenadas relacionadas con dolor abdominal y flatulencias.
Quesos secos y harinas no integrales.
Alcohol, ya que deshidrata las mucosas.
Bebidas azucaradas con abundantes carbonatados.

Artículo especializado
¿Porque no pierdo peso cuando estoy a dieta?
Listado de posibles causas de la dificultad en perder peso
Realizar una dieta demasiado restrictiva
Quitar comidas al día
Retirar grupos de alimentos
No realizar una dieta equilibrada
Picotear entre comidas alimentos no saludables
Realizar poco ejercicio
Beber bebidas ricas en azúcares, como refrescos y zumos
Comer alimentos ultraprocesados
Realizar menos de cinco comidas diarias
El estrés y no dormir correctamente, es necesario descansar diariamente al menos unas 7 horas
La importancia del deporte en una dieta saludable
El complemento ideal para una vida saludable es realizar un deporte adecuado para la edad, estado físico y vida de cada persona.
Según las recomendaciones de la OMS, una persona de más de 18 años debe hacer un ejercicio vigoroso durante unos 300 minutos a la semana, dicho ejercicio puede ser correr, natación, ejercicios aeróbicos, aeróbic, pilates, etc.
Si no se realiza de forma habitual ejercicio, empezar a correr de forma indiscriminada puede no ser lo más adecuado.
El ejercicio se debe iniciar poco a poco, entrenando de forma paulatina hasta lograr el ejercicio adecuado a nosotros mismos, también es importante buscar algo que nos guste, hay quien prefiere correr, otras personas pueden disfrutar con ejercicios de competición como el pádel o con ejercicios como la natación. Si no estamos entrenados, es bueno empezar con tandas de 10 o 15 minutos y luego ir aumentando hasta conseguir un ejercicio regular.
Las personas que presentan lesiones o que por sus características físicas no pueden realizar ejercicio vigoroso , se beneficiarán de ejercicios como el taichí, yoga o pilates e, incluso, pueden andar a paso vivo durante una hora al día.
El ejercicio también se puede integrar en nuestras rutinas habituales, por ejemplo, subir por las escaleras en vez de hacerlo en ascensor o bajarnos alguna parada previa a la nuestra antes del metro o el autobús, así integramos la actividad física dentro de nuestra vida cotidiana, en especial, en aquellas personas que no pueden acudir a un gimnasio o que por su trabajo u otros motivos tienen complicaciones para realizar una actividad en un horario determinado.
Los ancianos pueden caminar o realizar ejercicios que mejoren su equilibrio o acudir a centros de mayores donde realizarán una gimnasia adaptada a su edad.
Realizar ejercicio junto con una dieta saludable en la cual las grasas animales, los alimentos ultraprocesados y las bebidas azucaradas sean prácticamente inexistentes, mejorará nuestra calidad de vida a corto y largo plazo. Por otra parte, practicar ejercicio aumenta las endorfinas del organismo, lo que da lugar a una mejora de nuestro estado de ánimo, permitiendo un aumento de la calidad de vida. También favorece nuestras condiciones cardiovasculares y nos permite permanecer dentro de nuestro peso ideal, mantener una buena tonificación muscular con menos dolores musculares y mantener un estado de bienestar físico y mental.
Consejos para hacer la dieta que mejor se adapte a ti
Es difícil recomendar una dieta para cada persona, pero sí hay consejos generales que todos podemos incorporar en nuestra dieta para comer mejor que redundará en una pérdida de peso y un mantenimiento a largo plazo del mismo. No es bueno perder peso de forma rápida, lo importante es perder peso de forma mantenida y conservar un peso ideal.
Entre las recomendaciones para una pérdida de peso está el abandono del consumo de alimentos ultraprocesados, de alimentos precocinados y de todo tipo de bollería industrial, no se deben consumir grandes cantidades de azúcares refinados, se deben abandonar las bebidas azucaradas y zumos de bote, siendo la bebida más saludable el agua. La cantidad de alcohol no debe superar una copa de vino al día, ya que, el exceso de alcohol, incluyendo la cerveza, da lugar a un aumento de peso.
La mejor manera de controlar la dieta es mediante la técnica del plato, en ella dividimos el plato en cuatro cuartos, dos de ellos serán verduras, un cuarto serán hidratos de carbono (arroz, pan, pasta…) preferentemente integral, y otro cuarto quedará reservado para las proteínas en forma de carne magra, pescado o huevos. Si se trata de carne, 100 gramos de proteínas son suficientes y, si es pescado, es suficiente con 150 gramos . La grasa es en forma de aceite de oliva en una dosis de unas dos cucharadas al día. No se debe tomar sal en exceso, esto puede hacer que retenga agua su organismo y puede originar un aumento de peso.
El consumo de legumbres una o dos veces a la semana mezcladas con verduras enriquece la dieta.
Si se realiza un trabajo de más esfuerzo físico , se deben consumir unas 2000 calorías al día, si el trabajo es más sedentario, con 1500 puede ser suficiente.
Las dietas muy bajas en calorías producen una restricción demasiado grande y puede volverse en nuestra contra a la hora de mantener un peso ideal.
¿Cómo puedo llegar a mis objetivos nutricionales?
Para llegar a los objetivos nutricionales, lo primero, aunque parece evidente, es saber dónde queremos llegar, no siempre es bueno plantearse una pérdida total de kilos y en un tiempo determinado, es más sensato plantearnos la pérdida de peso mediante una forma de comer mejor.
Elimina todos los alimentos innecesarios de tu dieta, como bollos, salchichas o bebidas azucaradas.
Cambia los tentempiés por fruta. 2 piezas de fruta diaria son suficientes, si come fruta en exceso (por ejemplo, solo cenar fruta) se está ingiriendo fructosa que se convertirá en azúcar dentro del organismo.
No se deben eliminar comidas, comer cinco veces al día mejora la forma de alimentarse y hace que el organismo no se vea obligado a ahorrar energía, para mantener el nivel necesario de glucosa.
No consumir grasa en exceso, hay que controlar los quesos muy grasos, es mejor comerlo fresco, ya que en el mismo peso tiene una menor cantidad de grasa, y el consumo de embutido deberá ser muy esporádico.
Consumir al menos dos veces a la semana legumbres, que se pueden mezclar con verduras para una alimentación sana, se pueden consumir frutos secos de manera moderada. El consumo de dos nueces diarias ayuda al control de los niveles de colesterol.
No hay que comer tampoco proteínas en exceso ; unos 100 gramos de carne o 150 de pescado en dos raciones diarias, también se puede comer huevo, que aporta una proteína completa al organismo.
Si decides ponerte a dieta o debes hacerlo, puedes ponerte en manos de un nutricionista, quien indicará la dieta más adecuada para su organismo y estilo de vida.

Artículo especializado
Riesgos de adelgazar rápido
¿Qué consecuencias puede tener adelgazar rápido?
Perder peso en poco tiempo es algo muy poco equilibrado para nuestro organismo, ya que, este no se logra adaptar rápidamente a un déficit calórico importante, lo que puede traer consecuencias irreparables como:
Deshidratación: existen algunas dietas que centran su pérdida acelerada de peso en la deshidratación, pero esto es una “falsa pérdida de peso”, ya que, al ingerir nuevamente líquidos, el peso se recupera. La pérdida de agua puede traer consecuencias a nivel cardiovascular y renal que se expresa en hipotensión, taquicardia, fatiga crónica, cefalea, problemas para regular la temperatura corporal y alteraciones de la función renal, que, si permanecen en el tiempo, pueden originar enfermedades renales crónicas.
Lesiones musculares: en la pérdida de peso de forma rápida y en poco tiempo, puede estar implicada la pérdida de masa muscular como fuente de proteína para el cuerpo. Además, puede estar acompañado de excesivo ejercicio con mayor predisposición a lesiones agudas y crónicas osteomusculares y a fracturas óseas por pérdida de nutrientes.
Alteraciones gastrointestinales: la disminución de la ingesta de alimentos puede traer como consecuencias alteraciones en la motilidad y absorción gastrointestinal, que se expresan como estreñimiento o diarrea, dolor abdominal y flatulencias.
Alteraciones del humor y dolores de cabeza: en su mayoría, son provocados por dietas altamente restrictivas calóricas en las que prevalece el cansancio, fatiga crónica, irritabilidad y decaimiento.
Trastornos de alimentación: en el intento de perder peso de manera rápida corremos el riesgo de convertir nuestro ideal en una obsesión, creándose situaciones que ponen en riesgo nuestra vida, en la que, a pesar de encontrarnos en el peso ideal, tenemos una percepción errónea de nuestro cuerpo.
Fatiga crónica: se produce como respuesta del organismo a la restricción de calorías y deshidratación, con alteraciones en el sistema nervioso central, específicamente a nivel parasimpático, ocasionando un estado de “mantenimiento de reservas” que conlleva la aparición de cansancio, insomnio e irritabilidad como síntomas más importantes.
Efecto rebote: una vez llegado al peso ideal y abandonado la dieta restrictiva que nos originó la pérdida de peso en pocos meses (la mayoría son hipocalóricas sin carbohidratos), cuando intentamos incorporar los carbohidratos a nuestra dieta, nos damos cuenta que recuperamos el peso perdido, en ocasiones, con la misma rapidez de su pérdida.
Cálculos biliares: hasta un 20% de las personas que pierden peso rápidamente pueden presentar cálculos biliares que precisen su resección quirúrgica posteriormente.
¿Qué tipo de dietas se deben evitar?
En general, debemos evitar aquellas dietas que originen desequilibrio en nuestro organismo, normalmente las dietas que permiten perder mucho peso en poco tiempo han sido fuertemente criticadas por nutricionistas y médicos porque suponen un grave riesgo a la salud , por el déficit de vitaminas y nutrientes que originan. Algunos de los peligros que debemos evitar por estas dietas son los siguientes:
Disminución de la masa muscular, estreñimiento/diarrea, dolores de cabeza, fatiga, mareos, sobrecarga renal, desmineralización ósea y alteraciones renales en dietas hiperproteicas o hiperlipidemias y bajas o nulas en hidratos de carbono.
Desnutrición, efecto rebote y deshidratación en monodietas o dietas de choque que consisten en comer un único alimento durante un tiempo determinado (alcachofas, piña, repollo, sirope o similares).
Hipoglucemia, pérdida de masa muscular y desnutrición con técnicas de ayuno que pueden ser intermitentes o absolutas.
Alteraciones cardiovasculares, metabólicas y renales con el uso de pastillas estimulantes, quemadores o supresores del apetito, los cuales suelen venderse como un método extraordinario y milagroso con efectos secundarios que pueden comprometer la vida del paciente y conseguir escasa reducción de la masa grasa.
¿Pueden los complementos alimenticios suponer un problema para mi salud?
Los alimentos light o bajos en azúcares o grasas pueden suponer un problema para la salud si son consumidos de manera descontrolada, ya que:
El hecho de que sea baja en grasa, a veces, es compensada por mayores cantidades de sal, azúcar o almidón que el producto de referencia para que no pierda su sabor.
Al consumir alimentos bajos en grasas o carbohidratos, sentimos que podemos permitirnos comernos el doble de las raciones y duplicamos la cantidad de calorías.
Al consumir el producto reducido en grasa o carbohidrato, no se altera significativamente el peso ni las calorías consumidas, solo la proporción del grupo al cual pertenece el alimento, por lo que el alimento en sí no adelgaza sino es la disminución en la ración del alimento.
Por tanto, es importante el consumo responsable de estos productos, leer bien el etiquetado de cada uno de ellos y, ante cualquier duda, consultar al médico o al nutricionista.
¿Cómo puedo bajar peso de manera saludable?
La mejor manera de bajar de peso es acudir a un especialista que después de evaluar la historia médica, un examen físico y realizar un historial nutricional , creará un plan de alimentación personalizado basado en tus requerimientos nutricionales según edad, sexo y estatura, creando metas a corto y mediano plazo y asociando a este programa la realización de ejercicio físico. Algunos tips importantes para tener en cuenta :
Seleccionar alimentos frescos
Complementar el plan nutricional con ejercicios acorde a nuestra condición física
Comer a diario 5 raciones de frutas y verduras
Mantener una correcta hidratación
Realizar alimentación consciente, esto significa comer sin ver televisión, ordenador o cualquier tipo de pantallas

Artículo especializado
Recomendaciones para perder peso tras el verano
Listado de consejos
Consejos generales para perder peso después del verano:
Evitar comer alimentos ultraprocesados
Evitar beber alcohol, en especial cerveza
Evitar tomar bebidas azucaradas, como zumos embotellados y refrescos
Aumentar la cantidad de verduras en la dieta
No comer productos fritos y, las proteínas, mejor a la plancha o asadas sin grasa
Aumentar la cantidad de pescado en la dieta
No intentar perder peso de forma rápida. Una dieta mediterránea ayuda a perder peso sin hacer dietas carenciales que pueden tener consecuencias negativas para la salud. Las pérdidas de peso muy rápidas pueden dar lugar a efectos rebote (coger peso rápido cuando se abandonan).
¿Qué alimentos son recomendables ingerir para perder peso?
Una dieta equilibrada es la mejor dieta para perder peso, no se deben hacer dietas carenciales en las cuales un alimento no se consuma.
Es necesario comer cereales, patatas, pasta , pan integral o arroz en dosis de seis raciones al día, de 4 a 6 raciones de verduras y, al menos, 2 piezas de fruta diarias. La carne, pescado y huevos, junto con frutos secos y legumbres, se deben consumir diariamente.
Una ración de carne debe consistir en 100 gr y una de pescado, de 150 gr.
Los alimentos grasos deben ser consumidos de forma muy esporádica y los alimentos ultraprocesados evitarlos en todos los casos.
Debe beberse unos 2 litros de agua al día, teniendo en cuenta que se pueden consumir infusiones como parte de esa ingesta de líquidos diaria , sin azúcar ni edulcorantes añadidos.
No se deben consumir bebidas azucaradas, ni alcohol. En las dietas adelgazantes, la cerveza no está recomendada , tanto por su contenido en alcohol, como por la presencia de cebada y lúpulo que provocan un aumento de grasa abdominal.
Complementos que pueden ayudarte a alcanzar tu objetivo
No es recomendable usar sustancias que ayudan a adelgazar , el consumo de las mismas puede tener un efecto rebote al abandonarlas, que harán que se engorde rápidamente. En las dietas no existen los milagros, seguir una alimentación correcta y mantenerla nos permite mantener nuestro peso ideal, siempre combinándolo con la presencia de ejercicio físico adecuado a la edad y vida de la persona.
Muchas de las sustancias que se ingieren para adelgazar impiden la correcta absorción de la grasa, esto puede dar lugar a que se produzca una falta de las vitaminas que son hidrosolubles, como es el ejemplo de la vitamina D.
En muchos casos, estas sustancias son diuréticos que lo que hacen es que perdamos líquido, dando una falsa sensación de pérdida de peso al forzar la diuresis y, por tanto, la pérdida de líquido, pudiendo producir disminución de la tensión y, en muchos casos, pudiendo dar lugar a una deshidratación.
Incluso si los productos son de herbolario y naturales, no deben ser usados sin el consejo de un médico, ya que estos productos pueden interferir con sustancias que el paciente tome, y no siempre son inocuos para la salud.
El ejercicio en una dieta saludable
El ejercicio es imprescindible para mantener la calidad de vida y un peso adecuado.
Cuando hablemos de ejercicio, lo hacemos de ejercicio vigoroso , aunque no siempre es posible por la edad del paciente.
La Organización Mundial de la Salud (OMS) recomienda, según los tramos de edad, el tiempo óptimo de ejercicio.
En niños de hasta 18 años, el ejercicio debe ser de al menos 1 hora diaria , teniendo en cuenta que los juegos en los cuales se corre, se salta o juega al balón, se consideran parte de este ejercicio.
Las personas de más de 18 años y hasta 64, pueden realizar ejercicio hasta 300 minutos a la semana, que se reducen a 150 para las personas mayores de esta edad.
El ejercicio debe estar adaptado a las posibilidades de la persona, la gente más joven puede practicar deportes de equipo o similares, los adultos más mayores pueden hacer natación, aerobic, pilates o deportes de raqueta.
Los ancianos, además de ejercicios gimnásticos adaptados a su edad, pueden realizar ejercicios que les ayuden en el equilibrio como son tai chi, pilates o yoga , pueden realizar ejercicios de natación y, las personas más mayores, con caminar todos los días puede ser suficiente.
Además del deporte, hay prácticas sencillas que puede realizar todo el mundo para incluir el ejercicio en nuestras rutinas diarias y aumentar la cantidad realizada , como subir las escaleras en vez de utilizar el ascensor, bajarse antes de la parada correspondiente en transporte público y hacer el resto del recorrido a pie, etc.
Igualmente, ir a buscar a los niños al colegio y llevarlos andando a casa, estimula que los niños hagan ejercicio y lo integren como parte de su vida.
Es importante que, tras el verano, no abandonemos las actividades físicas como caminar o hacer senderismo que se realizan con mayor asiduidad durante el periodo veraniego.

Artículo especializado
La importancia del deporte para preservar la salud
Beneficios de hacer deporte
El ser humano como el resto de animales precisan mantener un cierto nivel de actividad física a lo largo de su vida y reconocer esta necesidad como parte de una vida sana ya que el sedentarismo puede ser perjudicial .
Mantener una vida activa deportiva permite una mejora en el sistema cardiovascular, un mejor control glucémico en pacientes que tienen diabetes y una mejora en la movilidad, evitando dolores musculares por contracturas o por falta de uso de una determinada musculatura.
También favorece un envejecimiento activo con una mejora tanto de la salud física como de la salud mental del individuo.
Siempre hay que pensar que no todas las personas pueden realizar el mismo ejercicio físico, este debe variar en función de la edad, de las características físicas del paciente y de las enfermedades que pueda tener.
Recomendaciones deportivas por edades
Las recomendaciones de actividad física pautadas por la OMS, se clasifican en función de los siguientes grupos de edad: de 5 a 17, de 18 a 64 y de más de 64 años.
Jóvenes (5 a 17 años):
Para los niños y jóvenes de este grupo de edades, las actividades físicas deben incluir juegos en familia y en el colegio , actividades físicas al aire libre y clases de gimnasia en los colegios, todo ello para mejorar la salud muscular y ósea.
Los niños y jóvenes de entre 5 y 17 años realizarán como mínimo 60 minutos al día de actividad física vigorosa, como correr, saltar o jugar a deportes de equipo. Esta actividad deberá ser en su mayoría aeróbica y, al menos tres veces a la semana, realizando ejercicio físico que refuerce los músculos y los huesos.
Es evidente que, en este grupo de edad, la actividad física de más de 60 minutos mejora el estado físico del niño o joven.
Adultos (18 a 64 años):
Para los adultos comprendidos en este grupo de edades, la actividad física consiste en actividades recreativas o de ocio, desplazamientos (por ejemplo, paseos a pie o en bicicleta), juegos, deportes o ejercicios programados en el contexto de las actividades diarias , familiares y comunitarias.
Mantener un nivel de ejercicios adecuado mejora el estado de músculos y huesos, y reduce las enfermedades crónicas no transmisibles.
Los adultos de 18 a 64 años realizarán como mínimo 150 minutos semanales de práctica de actividad física aeróbica, de intensidad moderada, 75 minutos de actividad física aeróbica vigorosa cada semana, o bien, una combinación equivalente de actividades moderadas y vigorosas. La actividad aeróbica se practicará en sesiones de 10 minutos de duración, como mínimo.
Los adultos de entre 18 y 64 años que realicen como mínimo 300 minutos semanales de actividad física aeróbica tendrán un mejor estado de salud.
Es importante hacer al menos 75 minutos diarios de actividad física para reforzar los músculos y huesos .
Adultos mayores (de 65 años en adelante):
Para los adultos de este grupo de edades, la actividad física también consiste en actividades recreativas o de ocio, desplazamientos tales como pasear caminando o en bicicleta, actividades ocupacionales que ayudan a mantener la mente despierta, evitando la pérdida de habilidades con la edad , juegos, deportes o ejercicios programados en el contexto de las actividades diarias, familiares y comunitarias.
Se debe realizar ejercicio que ayude a mantener la actividad física y mental, así como evitar el deterioro cognitivo en la medida de lo posible, manteniendo actividades lúdicas.
Los adultos de 65 años en adelante, deben dedicar 150 minutos semanales a realizar actividades físicas moderadas aeróbicas, algún tipo de actividad física vigorosa aeróbica durante 75 minutos, o una combinación equivalente de actividades moderadas e intensas. La actividad se practicará en sesiones de 10 minutos , como mínimo. Prolongar la actividad física hasta 300 minutos, aumenta los beneficios de la actividad física.
Las personas de más edad que presentan problemas en el equilibrio, deberán realizar ejercicios físicos destinados a mantener los mismos, con el fin de evitar caídas.
Es necesario estimular toda la musculatura, esto impide la pérdida de masa muscular relacionada con la inmovilidad y previene la osteoporosis.
¿Cuánto deporte es necesario realizar?
Según la OMS, el deporte a realizar está relacionado con la edad; entre los 5 y los 17 años se considera necesario realizar al menos 1 hora de deporte diario, encontrándose un mayor beneficio cuando este se incrementa hasta 2 horas diarias, entre los 18 y los 64 años, realizar unos 300 minutos semanales de ejercicio es suficiente y, en personas mayores de 65 años, será suficiente con unos 150 minutos de ejercicio al día.
¿Qué deportes son los más recomendables?
El deporte recomendado depende de la edad de la persona, pero también de su estado físico. Es recomendable que los niños hagan deporte diariamente , en general, anaeróbico, pero también es importante realizar juegos en los cuales el niño corra y salte como parte del ejercicio. Pueden ser muy interesantes los deportes de equipo, ya que le ayudarán a desarrollarse no solo mentalmente sino también psicológicamente y aprender a lo que es el trabajo en equipo . Los niños asmáticos que tienen menor tolerancia al ejercicio de correr, pueden realizar natación, ya que toleran mejor permanecer en ambientes húmedos.
Las personas entre 18 y 64 pueden realizar carrera, natación, pilates y aerobic, además de deportes de equipo . Una persona que nunca corre, debe comenzar el deporte de forma moderada y progresiva, no se puede empezar a correr 10 km sin un entrenamiento previo. Si el paciente tiene más de 40 años, puede ser necesario que se realice una revisión médica previa antes de comenzar esta práctica deportiva.
Las personas de mayor edad no precisan realizar deporte como tal, una actividad física adecuada para estas personases practicar la natación, el taichi o la gimnasia adaptada para la tercera edad. Debiendo caminar todos los días al menos 1 hora para mantener su forma física y muscular.
¿Cómo afecta la actividad deportiva a otros aspectos de tu vida?
La actividad deportiva tiene como resultado el desarrollo de endorfinas, estas sustancias, a nivel cerebral, ayudan a mejorar el estado mental y colaboran al equilibrio emocional, por otra parte, las personas que en su situación laboral o personal tienen un alto nivel de estrés, se benefician de la descarga de adrenalina que le supone el ejercicio físico, mejorando su estabilidad personal.

Artículo especializado
Obesidad infantil
¿Qué es y por qué se caracteriza la obesidad infantil?
La obesidad infantil es el exceso de peso que tiene un niño y se caracteriza por presentar un percentil más elevado de peso que de altura al que normalmente le corresponde. Existen unas curvas estándar de comparación que son diferentes para cada grupo de edad y para cada país . Cuando el peso de un niño se desvía de esta curva, pasándola por encima, se dice que tiene sobrepeso u obesidad. El equilibrio tiene que estar en peso y altura, un niño en percentil 50 de altura, pero en percentil 75 de peso , presenta un sobrepeso.
Se calcula que hasta el 80% de los niños que presentan obesidad en la infancia serán obesos adultos, por ello, es muy importante el control de la obesidad infantil.
Diagnóstico de la obesidad infantil
Se considera obesidad infantil cuando el peso se sitúa por encima del 20% del que sería esperable para su edad y altura. Es importante, también, comparar las curvas de edad del niño. Éstas clasifican a los niños debiendo situar a todos entre el 5 y el 95% , pero también debe de ser proporcional a la altura. Un niño más alto estará también en un percentil mayor de peso, sin tener sobrepeso, sin embargo, un niño con poca altura deberá también pesar menos.
El servicio de pediatría es el encargado de controlar los aumentos de peso en el niño , debiendo indicar una dieta sana para todos los niños.
Los niños con un peso por encima de lo normal, son seguidos con especial atención por el pediatra, quien dará las pautas más adecuadas. La obesidad infantil precisa de una educación por parte de los padres, que son quien en última instancia suministran la alimentación al niño.
Posibles antecedentes
No está claro hasta qué punto la obesidad infantil viene determinada por la genética o si tiene que ver con las costumbres de alimentación de una determinada familia o sus hábitos en cuanto al deporte. El sedentarismo se debe evitar en niños, favoreciendo por parte de los padres su actividad física.
Consecuencias de la obesidad infantil
La obesidad infantil produce obesidad en el adulto, por este motivo se debe llevar un buen control. Los niños que presentan obesidad infantil no corregida, tendrán una menor esperanza de vida en la edad adulta y un mayor riesgo de sufrir enfermedades de carácter cardiovascular . Además se produce una merma en la calidad de vida durante la etapa infantil al poder limitar la actividad física.
¿Cómo se puede evitar la obesidad infantil?
Se puede tratar la obesidad infantil desde una doble estrategia:
Ingerir una dieta sana: rica en frutas, verduras y legumbres, con ausencia (o únicamente de consumo excepcional) de alimentos ultraprocesados, fritos, bollería industrial, pan de molde, helados, hamburguesas, zumos preparados y bebidas edulcoradas. Las proteínas son preferibles que se tomen en forma de pescado, evitando el atún y el salmón, por su alto contenido en mercurio, siendo los pescados azules especialmente recomendables.
Realizar ejercicio físico: es importante seguir las recomendaciones de la OMS y evitar que los niños se vuelvan sedentarios. Los niños deben hacer al menos 1 hora de ejercicio vigoroso a lo largo del día, puede ser practicando deportes, en gimnasia o jugando al aire libre. Siendo más recomendable aumentar este ejercicio a 2 horas.
Se debe evitar que los niños coman con la televisión o pantallas delante , esto hace distraer su atención y produce que los niños ingieran más comida de la debida.
En niños con obesidad, los objetivos de peso son a largo plazo, no se debe buscar una pérdida de peso rápida, sino una mejora en la educación alimentaria que le permita establecer unos hábitos dietéticos saludables.
Recomendaciones para niños con sobrepeso
Los niños con sobrepeso deben evitar todo tipo de golosinas, alimentos calóricos como bollería ultra procesada, pan de molde, bebidas azucaradas tales como refrescos, zumos envasados, patatas fritas, fritos, snacks envasados y alimentos similares.
No se debe tener en casa alimentos poco saludables, ni para el niño, ni para el resto de la familia, esto evitará una tentación al niño y hará más fácil que coma únicamente lo que debe .
Un niño debe hacer 5 comidas al día, la alimentación a media mañana y media tarde se recomienda que sea fruta.
Es importante que el niño con sobrepeso realice ejercicio físico de forma regular, deportes en grupo que le estimulen y favorecer actividades al aire libre como jugar en el parque. En muchos casos es necesaria la participación de los padres en juegos del niño que estimulen su actividad física .
Hay que evitar la permanencia del niño durante largas horas delante de pantallas como videojuegos, televisión o ordenador , esto hace que aumente su sedentarismo.

Artículo especializado
Síndrome del corazón de atleta: ¿Cómo puede dañar el deporte al sistema cardiovascular?
¿Qué es el sín drome de corazón de atleta?
El síndrome del corazón de atleta consiste en una serie de cambios fisiológicos que tiene lugar en el corazón de personas que entrenan más de una hora al día . Los cambios que se producen son asintomáticos y producen bradicardia , soplos sistólicos y ruidos cardiacos adicionales. Resulta necesario un control electrocardiográfico y ecográfico para poderlo diferenciar de otros procesos cardiacos que sí presentan patología.
Se trata de una adaptación fisiológica del corazón que da lugar a una hipertrofia de las fibras musculares, las funciones diastólicas y sistólicas permanecen estables. Los cambios son mayores en los hombres que en las mujeres sometidos al mismo entrenamiento físico.
Síntomas
Los pacientes no presentan síntomas, pero sí signos que pueden hacer sospechar de sufrirlo, como presentar bradicardia y desplazamiento del latido cardiaco en sentido lateral, presentando una mayor intensidad y amplitud. Puede aparecer soplo sistólico en la zona inferior del esternón a nivel izquierdo, y aparecer un tercer y cuarto ruido cardiaco más apreciable con el corazón en reposo.
Si el paciente presenta síntomas como disnea, dolor torácico o taquicardia, se debe sospechar de un daño cardiaco y no de este síndrome.
Diagnóstico y detección
El diagnóstico de corazón de atleta es un diagnóstico de exclusión, en el cual se deben descartar procesos que pueden poner en peligro la vida del paciente.
Para su estudio se realiza electrocardiograma, ecografía y, en algún caso, una prueba de esfuerzo .
En el electrocardiograma , lo que se observa es un enlentecimiento del latido cardiaco, este no suele ser inferior a 40 latidos por minuto, existe alteración en los latidos, pudiendo aparecer extrasístoles que pueden originarse en el ventrículo (extrasístoles ventriculares) o en la aurícula (extrasístoles auriculares). Puede aparecer un bloqueo auriculo ventricular, es decir, algunos latidos que se inician en la aurícula pasan más lentamente hasta el ventrículo . Por último, en las ondas QR, que marcan cómo recorre el latido del ventrículo, son más grandes de lo normal y presentan alteraciones también en la onda T del mismo. Estas alteraciones no se acompañan de daño cardiaco y se suelen normalizar cuando se reduce el entrenamiento.
La ecocardiografía permite distinguir el corazón del atleta de la miocardiopatía hipertrófica, sobre todo midiendo el tabique interventricular . Estas alteraciones se normalizan cuando el paciente deja de entrenar.
Cuando el tabique interventricular mide en los hombres entre 13 y 15 milímetros y en las mujeres entre 11 y 13 milímetros y aparece un movimiento de la válvula mitral durante la sístole, debemos sospechar que hay una miocardiopatía hipertrófica y no un proceso de corazón de atleta.
Los índices diastólicos son normales en el corazón del atleta, los cambios electrocardiográficos se correlacionan poco con el nivel de rendimiento cardiovascular.
Ante la duda de un diagnóstico de miocardiopatía hipertrófica y no de corazón de atleta, la distinción solo se logra cuando hay una reversión del corazón de atleta al cesar el entrenamiento.
La prueba de esfuerzo es una prueba complementaria, aunque su normalidad no descarta que puede haber una miocardiopatía, por lo cual no puede ser valorada de forma individual sino en el conjunto de las pruebas.
En la mayoría de los casos, el proceso revierte cuando se deja de entrenar, aunque puede permanecer en hasta el 20% de los deportistas.
En las pruebas de esfuerzo, la frecuencia cardiaca permanece por debajo de lo normal en el esfuerzo submáximo y se va a aumentar y, es comparable a la de pacientes no deportistas en el esfuerzo máximo. Tras el ejercicio se recupera de forma rápida, la respuesta de la tensión arterial es normal, elevándose la presión sistólica y disminuyendo la diastólica, mientras que la presión media permanece estable.
Muchas de las alteraciones que aparecen en e l electrocardiograma en reposo desaparecen en el deportista durante ejercicio, esto permite distinguir esa entidad de otras claramente patológicas.
Tratamiento
El tratamiento de este proceso es un periodo sin entrenamiento controlando la disminución del tamaño del ventrículo izquierdo durante al menos tres meses aunque en atletas con alto rendimiento abandonar el entrenamiento durante tanto tiempo puede ser complicado. Si tras tres meses se normaliza, se puede descartar la presencia de una miocardiopatía.
¿Cómo se puede combatir esta afección?
Realmente el corazón de atleta no se puede combatir, esto se debe a que son cambios que establece el corazón al someter al organismo a un sobreesfuerzo de entrenamiento físico, para conseguir una mejor adaptación al mismo.
Es típico de personas que se someten a un entrenamiento de alto rendimiento. Una vez que se establece el síndrome de corazón de atleta , se debe disminuir el entrenamiento durante tres meses para revertir el proceso.

Artículo especializado
Alimentación para deportistas
Alimentación para deportistas de alto rendimiento
La dieta que ingiere un deportista es muy importante, ya que afecta al rendimiento deportivo , a la recuperación del deportista y contribuye a minimizar el riesgo de lesiones. Esta dieta debe ser variada, equilibrada y rica en nutrientes , con suficiente cantidad en frutas y verduras, y constar de al menos 5 o 6 comidas diarias.
La alimentación de un deportista de alto rendimiento debe personalizarse según el tipo de deporte que practica, la carga de cada entrenamiento y según su peso. Los hidratos de carbono son clave para el aporte enérgico que necesita un deportista profesional o de élite, por ello, es importante conocer cuáles son buenas fuentes de hidratos y tomarlos a diario. Los alimentos ricos en proteínas también son importantes para desarrollar y reparar los músculos.
Además, se debe seguir una adecuada hidratación y reponer la pérdida de sudor con suplementación a base de sales minerales.
Dieta para deportistas
Ejemplo de combinación de hidratos y proteínas ricas en nutrientes: leche desnatada con chocolate, 1 o 2 barritas especiales para deportistas, cuenco de cereales con leche desnatada, yogur de frutas con barrita de cereales, panecillo con queso y un plátano, batido de frutas, sándwich de pan con carne y ensalada, tallarines y carne o salteado de arroz.
Desayuno para deportistas
Un deportista debe tomar un desayuno equilibrado para un correcto aporte de nutrientes. El desayuno debe realizarse 2 o 3 horas antes del ejercicio. Una buena combinación es la basada en lácteos con cereales y fruta . Los lácteos aportan proteínas y contienen calcio, los cereales aportan energía duradera y, la fruta, vitaminas y minerales.
Son alimentos aptos para el desayuno: yogures, leche, queso, cereales, pan integral con aceite y tomate o mantequilla y mermelada, salmón ahumado, fruta fresca, etc.
Comida para deportistas
La comida de un deportista debe estar preparada, preferiblemente, al vapor, guisada, asada, cocida o a la parrilla. Y debe incluir ensaladas, verduras, sopas, legumbres, carne magra, pollo, pavo, pescado, huevos, etc. Como postre , la mejor opción es un yogur de frutas.
Cena para deportistas
La cena puede consistir en cremas de verduras, gazpachos, sopas, ensaladas, verduras, arroces, carnes magras, pescados, huevos, patata, etc. con yogur o fruta para terminar.
Variedad de alimentos para deportistas
La dieta de un deportista debe ser equilibrada y variada . Los alimentos que no pueden faltar en ella son:
Pescados; bacalao, pescadilla, rape
Carnes; preferiblemente las blancas, pollo, pavo, conejo
Verduras de color intenso
Frutas; como plátano, aguacate y melón
Lácteos desnatados, leche, yogur
Patata
Huevo
Cereales, preferiblemente integrales
Aceite de oliva
Los elementos fundamentales para deportistas
Hidratos de carbono: 50-60% del total de calorías ingeridas la mayor parte de la ingesta de los HC deben ser complejos como cereales, verduras y patata, el menor porcentaje corresponderá a los hidratos simples como el azúcar y dulces
Proteínas: 10-15%
Grasas: 30-35%
Agua
Minerales, que pueden encontrarse en productos lácteos
Vitaminas
Menú esquemático para deportistas
Un deportista de alto rendimiento debe hacer 5 o 6 comidas que pueden consistir en:
Desayuno: cereales con leche, rodajas de pan con mermelada y zumo de naranja.
Después del primer entrenamiento: un panecillo integral con membrillo, yogur, fruta y una bebida energética.
Comida : pan o patata con legumbres, plátano y yogur.
Después del segundo entrenamiento: pan integral con miel, plátano o pasas y bebida energética.
Cena: pasta con salsa de tomate y brócoli hervido, una manzana, arroz con leche bajo en calorías y zumo.
Tentempié adicional: dos yogures naturales y cereales integrales.
Nutrición para deportistas
Los días de entrenamiento duro se debe contar con reservas adecuadas de hidratos de carbono en los músculos para que actúen como fuentes de energía y ayudar a conseguir sus metas. Con una carga de entrenamiento muy alta (4 o 5 horas diarias) se deben consumir de 8 a 12 g/kg/día de hidratos de carbono (gramo por kg de peso del deportista), si la carga es moderada con realización de ejercicio de 1h al día 5-7 g/kg/día y si es alta, de 1 a 3 horas al día, 6-10 g/kg/día.
En los tentempiés previos o posteriores al ejercicio se puede realizar un aporte extra de hidratos de carbono.
Cuando se requiere una recuperación rápida de las reservas de hidrato de carbono del músculo, se tiene que consumir inmediatamente después del entrenamiento alimentos y bebidas ricos en hidratos de carbono para recargar de forma rápida. Aproximadamente, 1 g por kg de masa corporal por hora.
Alimentos para el día de la competición
Si la competición es por la mañana , el desayuno debe ser ligero, sin abusar de las proteínas ni de alimentos con alto contenido en grasa (como huevos y bacon), y hay que realizarlo 2 o 3 horas antes de la misma. Ejemplo: tostada con miel.
Si la competición es por la tarde, se puede realizar un desayuno abundante rico en hidratos de carbono pero realizar una comida ligera . Por ejemplo: ensalada de lentejas con quinoa.
30 minutos antes de la prueba, hay que comer un tentempié a base de hidratos de carbono de fácil digestión y poca fibra. Por ejemplo: plátano, manzana o naranja, nueces, pasas, galletas integrales o cereales.
Otros ejemplos de diferentes combinaciones de alimentos para una comida pre-competición : cereales con leche y un plátano, pan con una capa gruesa de miel, arroz cocido y pan, crepes con sirope, barrita deportiva y suplemento alimenticio líquido o batido de frutas.

Artículo especializado
Recomendaciones dietéticas para deportistas
Cómo debe comer un deportista
Un deportista debe seguir una dieta equilibrada y adaptada a sus entrenamientos y peso corporal, no solo para estar sano, sino también para optimizar el rendimiento, tener una correcta recuperación y prevenir lesiones.
Se recomienda tomar, además, suplementos de vitaminas y minerales.
Plan de alimentación para deportistas
Antes, durante y después de realizar ejercicio físico intenso de más de 1 hora de duración, se deben consumir hidratos de carbono y llevar una ingesta adecuada de líquidos también, para conseguir la correcta hidratación diaria .
Un deportista debe ingerir más proteínas que el resto de la población, normalmente, entre 1,2 y 1,8 kg/día. Si requiere un aumento de masa muscular, esta cantidad hay que aumentarla.
Qué comer antes del entrenamiento
Antes del entrenamiento se recomienda comer alimentos con bajo índice glucémico y, la comida previa, debe ser rica en hidratos de carbono. Esta comida debe realizarse unas 3 horas antes. Por ejemplo, se puede comer arroz, avena, plátanos, fideos, batata o un snack.
Qué comer después del entrenamiento
Después del entrenamiento hay que recuperar el glucógeno y la proteína muscular, aprovechando la ventana metabólica que transcurre antes de 30 o 45 minutos después de acabar el ejercicio.
Por ejemplo, yogur, manzana y nueces, barrita deportiva recuperadora, pan con queso y membrillo, arroz con jamón y pasas, pan con jamón y un plátano, etc.
Desayuno para deportistas
El desayuno para un deportista debe contar con alimentos de fácil digestión, con un aporte de hidratos de carbono simples y complejos (cereales y frutas), una cantidad de proteína moderada (frutos secos y semillas) e hidratación o alimentos que hidraten. Limitando las fibras y grasas.
Ejemplo de desayuno: vaso de leche desnatada, un puñado de cereales, rebanada de pan integral con tomate y aceite y una pieza de fruta.
Comida para deportistas
La comida para deportistas debe incluir verduras, legumbres, sopas con carnes magras, pescado o huevos y fruta y, se debe preparar guisada, al vapor, asada, cocida o a la parrilla.
Cena para deportista
La cena más apropiada para deportistas consiste en cremas de verduras, sopas, ensaladas, arroz, carnes magras, patata, pescados, etc. con yogur o fruta de postre.
Las horas de comer para un deportista
Las horas de comidas deben adaptarse en función de sus horarios de entrenamiento. Se debe comer algo cada 3 horas para mantener los niveles de glucosa y disponer de la energía necesaria, evitando la fatiga.
Hay que realizar 5 o 6 comidas al día : consistentes en un desayuno temprano, unas 3 horas antes de la actividad física, a medio día un tentempié, una merienda alrededor de las 6 horas de la tarde y sobre las 9 horas, la cena. Y, un poco antes de acostarse, se puede tomar otro tentempié.
Dieta para deportistas
La dieta para un deportista se recomienda que sea de al menos 5 comidas, 3 de ellas con mayor aporte energético.
Desayuno: leche con pan, mantequilla y miel.
Tentempié de media mañana: leche, galletas, queso y fruta.
Comida: ensalada de legumbres frescas, carne magra, arroz, pan, yogur y fruta
Merienda: galletas, queso, leche o yogur y fruta.
Cena: ensalada de verduras, patata y huevo, pescado, pan y leche.
Productos que evitar si eres un deportista
Un deportista debe evitar el consumo de hojaldres , preparados ricos en grasas y muy condimentados, verduras flatulentas como la coliflor, repollo o coles, grasas saturadas, productos precocinados, frituras, mayonesas y salsas y bollería, embutidos, azúcares y bebidas carbonatadas, entre otros.
Nutrición deportiva
La nutrición deportiva tiene el objetivo de ofrecer al deportista una alimentación adaptada a sus necesidades y a su gasto energético que garantice un equilibrio nutricional de hidratos de carbono, proteínas, grasas (macronutrientes), vitaminas y minerales (micronutrientes) y fibra y líquidos, para reponer lo consumido durante el entrenamiento y la sudoración.
Para mantener la insulina constante conviene no dejar pasar más de 1 hora desde que te levantas hasta que desayunas, ni más de 4 o 5 horas entre comidas, es importante hacer un tentempié previo al entrenamiento y después, antes de que transcurra 1 hora.
En todas las comidas debe haber hidratos de bajo índice glucémico, proteínas y grasas saludables (aceite de oliva, aceitunas, frutos secos o aguacate), siendo la cena más ligera que la comida siempre. El consumo de líquidos debe ser constante y progresivo.

Artículo especializado
Vitaminas diarias de los deportistas
Las funciones de las vitaminas
Las vitaminas son micronutrientes, elementos complejos de composición muy diversa. Participan de forma activa en el control de los procesos para la obtención de energía y en la síntesis de multitud de sustancias y estructuras vitales (enzimas, hormonas, proteínas, etc.). Algunas también tienen otras funciones muy específicas.
El organismo necesita un mayor aporte de vitaminas cuando hace un gran gasto de estos nutrientes, tal y como como sucede al realizar ejercicio físico.
Suplementos vitamínicos con mayor poder antioxidante
Los antioxidantes previenen o retrasan algunos tipos de daños a las células. Estas sustancias se pueden encontrar en algunas frutas y verduras (como tomate, brócoli, chocolate negro, aceite de oliva virgen, ajo, granada, frutos secos, uvas, té verde, canela, alcachofas, etc.) o en suplementos dietéticos. Ejemplos de antioxidantes:
Betacarotenos
Luteína
Licopeno
Selenio
Vitamina A
Vitamina C
Vitamina E
Vitaminas Hidrosolubles
Las vitaminas hidrosolubles son aquellas que se disuelven en agua.
Vitamina B1 o tiamina: actúa en el metabolismo de carbohidratos, grasas, glucosa, alcohol y aminoácidos. Ayuda a mantener el correcto funcionamiento del sistema nervioso y digestivo. Se encuentra en la levadura de cerveza, legumbres, cereales, frutos secos, leche, pescado, carne y yema de huevo.
Vitamina B2 o riboflavina: interviene como cofactor enzimático en procesos de oxidación de glúcidos, lípidos y proteínas. Es necesaria en la formación y mantenimiento de tejidos como la piel y mejora la visión. Se encuentra en pollo, pescado, lácteos, levadura de cerveza, espárragos, brócoli y espinacas.
Vitamina B3 o niacina: actúa como cofactor de óxido reducción enzimático, para la degradación y utilización energética de los nutrientes. Se puede encontrar en carne, hígado, levadura de cerveza, pescado, cereales integrales y frutos oleaginosos.
Vitamina B5 o ácido pantoténico: es imprescindible para la vida, para formar la coenzima-A, fundamental en el metabolismo y síntesis de carbohidratos, proteínas y grasas. Se encuentra en alimentos como brócoli, aguacates, arroz, carnes alfalfa y jalea real.
Vitamina B6 o piridoxina: esencial en la síntesis y metabolismo de los aminoácidos y proteínas. Interviene en la formación de serotonina, regulando la función cerebral y mejorando el estado de ánimo, sueño y estrés. Se encuentra principalmente en las vísceras de las carnes, levadura, cereales integrales, germen de trigo, pescado, huevos, soja, nueces y cacahuetes.
Vitamina B7, H o biotina: interviene en el metabolismo de los hidratos, aminoácidos y purinas y juega un papel importante en la metabolización de la leucina. Se encuentra en cereales integrales, yema del huevo, verduras e hígado.
Vitamina B9 o ácido fólico: esencial para el crecimiento y desarrollo de las células. Participa también en la formación de los glóbulos. Se prescribe a mujeres embarazadas o que desean quedarse en estado de embarazo. Se encuentra en espárragos, espinacas, guisantes, lechuga, zanahoria, tomate, huevo, hígado y pan.
Vitamina B12 o cianocobalamina: favorece el desarrollo del sistema nervioso y el crecimiento general de la persona. También interviene en el metabolismo de proteínas, hidratos y grasas. Es imprescindible para que la médula ósea funcione correctamente. Se puede encontrar en riñones, hígado, carne, pescado, huevos, queso y leche.
Vitamina C o ácido ascórbico: es un potente antioxidante que participa en la formación de colágeno, carnitina, hormonas y aminoácidos. Actúa como antiinflamatorio, inmunológico y antihistamínico. Favorece la distribución de nutrientes y oxígeno con menor gasto cardiaco y disminuye la frecuencia cardiaca. Se encuentra en cítricos, hortalizas y verduras.
Vitaminas Liposolubles
Las vitaminas liposolubles se disuelven en grasa o aceites.
Vitamina A o retinol: fundamental para el correcto estado de las mucosas, función visual y el desarrollo óseo. Es muy buen antioxidante. Se encuentra en leche, yema del huevo, verduras de hoja verde, zanahoria y frutas tropicales.
Vitamina D o calciferol: participa en el mantenimiento de sistemas y órganos, regula los niveles de fósforo y calcio, imprescindible para la musculatura y el sistema nervioso. Se encuentra en la leche, nata, hígado, pescado azul, frutos secos y grasa animal.
Vitamina E o tocoferol: tiene propiedades antioxidantes, beneficiosa para la circulación, la vista y la prevención del Párkinson. Toma parte en la estabilidad de los ácidos grasos poliinsaturados. Se encuentra en aceites vegetales, germen de trigo, vegetales de hoja verde y semillas de soja.
Vitamina K o filoquinona: interviene en el proceso de coagulación. Se encuentra en vegetales de hoja verde como brócoli, espinacas y lechuga, fruta y carne.
La necesidad de vitaminas
En un estilo de vida compuesto por una dieta equilibrada y variada , con realización de ejercicio periódico y sin exposición a contaminación medioambiental, consideraríamos que no es necesario un aporte extra de vitaminas ni de otro nutriente. Pero, seguir un estilo de vida ideal y perfecto es complicado, por lo que, cuando sometemos al organismo a un gasto mayor de vitaminas , como ocurre durante la práctica de ejercicio físico (y en especial, ejercicio de resistencia, en el que hay un aumento del metabolismo), se necesita un suplemento o aporte mayor de vitaminas. Con el fin, no solo de mejorar su rendimiento deportivo, sino también para salvaguardar la salud del deportista.

Artículo especializado
Ejercicio para personas diabéticas
Beneficios de la actividad física en el control de la diabetes
La actividad física ayuda a que las células se vuelvan más sensibles a la insulina y funcionen de forma más eficiente. Por tanto, practicar ejercicio regular contribuye a reducir el nivel de glucosa y a mejorar el nivel de hemoglobina A1C (mide la evolución del azúcar en sangre) y, consecuentemente, puede hacer que el paciente diabético tenga la necesidad de tomar menos pastillas para el control de la diabetes y usar menos insulina. Además, el ejercicio es imprescindible para el bienestar general y la salud de cualquier persona. No obstante, para un diabético, es importante hacerlo de forma controlada.
El ejercicio ideal para personas diabéticas
El ejercicio ideal para personas diabéticas es aquel con el que, sobre todo, se encuentre cómodo . La mejor opción es realizar ejercicio aeróbico combinado con ejercicio de resistencia.
Qué precauciones tomar
Para evitar que la glucosa suba o baje demasiado, hay que planificar con tiempo el ejercicio y adaptarlo a las comidas , y conocer cómo suele responder la glucosa al ejercicio físico. Para ello, se debe medir con frecuencia el nivel de glucosa en sangre tanto antes, como durante y después de cada sesión de entrenamiento.
Si la tendencia es que el nivel de glucosa baje antes del ejercicio , es recomendable comer un bocadillo antes o llevar algún alimento o bebida rica en carbohidratos para que suba rápidamente. Si la tendencia es que baje durante o después del ejercicio, se debe acudir al médico para ajustar tratamiento y actividad.
Hay que verificar la glucemia antes de practicar el ejercicio:
Si esta es menor a 100 mg/dl, hay que tomar antes de la práctica deportiva un suplemento como un bocadillo, fruta, galletas o una bebida energética.
Si se encuentra entre 100 y 150, no hay riesgo.
Si supera los 250 mg/dl, se debe terminar con la sesión.
La persona diabética, al practicar ejercicio, debe llevar siempre encima caramelos , sobres de azúcar, geles de glucosa o zumos.
Por tanto, hay que administrarse una cantidad extra de hidratos de carbono antes o durante el ejercicio, o reducir la dosis de insulina. Especialmente si se presenta algún síntoma de hipoglucemia.
Al inyectarse la insulina , debe hacerlo en grupos musculares que no se movilicen durante el ejercicio.
Se tiene que evitar realizar el ejercicio en condiciones climatológicas extremas y en periodos de descontrol metabólico.
Hay que mantenerse correctamente hidratado durante todo el día.
Preparación para el ejercicio
Conviene que un médico realice una evaluación previa antes de iniciar la práctica deportiva, evaluando el estado cardiovascular, así como posibles complicaciones de la diabetes que puedan verse afectadas por el ejercicio que se va a realizar, e informarse sobre el efecto previsto de cada ejercicio sobre los niveles de glucosa.
El ejercicio debe ser de carácter progresivo y adaptado al nivel de cada persona.
Es recomendable llevar un registro de los entrenamientos con las modificaciones realizadas en la insulina y en el consumo de hidratos.
Selección del tipo de ejercicio
Si nunca se ha realizado ejercicio , se recomienda comenzar con tan solo 10 minutos al día e ir aumentando y, preferiblemente, empezar caminando.
Ejercicios aeróbicos como caminar, correr, ciclismo o natación son hipoglucemiantes, mientras que los de corta duración y alta intensidad como saltar, sprint, combates o entrenamientos de fuerza, son ligeramente hiperglucemiantes.
Adaptación de la diabetes
La adaptación de la diabetes en la práctica de ejercicio consiste en programar un plan de actuación con cambios en las pautas de insulina y del consumo de hidratos de carbono.
Al practicar ejercicio físico, se debe compensar el consumo de glucosa aumentando el aporte de hidratos de carbono y/o reduciendo la dosis de insulina. (A más intensidad y mayor duración del ejercicio, mayor consumo de glucosa.)
Atención a los retos
Marcarse retos deportivos está bien para mantener la motivación y no abandonar el ejercicio, pero la progresión debe ser más lenta de lo habitual para poder adaptar el tratamiento de la diabetes.
Diabetes y ejercicio intenso
Si se realiza ejercicio intenso , se debe disminuir la dosis de insulina e ingerir hidratos durante la práctica deportiva. Cada 30-45 minutos hay que consumir de 10 a 20 g de HC.
Diabetes y ejercicio físico
Si el ejercicio es breve o moderado , hay que controlar la glucemia antes, durante y después y, si además, es de mediana duración (de 60-90 min.) ingerir de 15 a 20 g de Hidratos de Carbono si la glucemia es baja, sin necesidad de modificar la dosis de insulina.
Tabla de ejercicios para diabéticos
Cada sesión de ejercicio para diabéticos puede constar de 30 minutos de ejercicio aeróbico moderado durante 5 días a la semana. Entre el ejercicio aeróbico destacan prácticas como caminar rápido, ir en bici, nadar, bailar, subir escaleras, etc. Y, ejercicio con pesas o bandas de resistencia durante al menos 2 o 3 días a la semana.

Artículo especializado
Cambios en tu día a día para vivir con la hipertensión
Causas y tipos de hipertensión
La hipertensión arteria l (HTA) ocurre cuando la sangre fluye por las arterias a una presión más alta de lo normal de manera crónica (valores iguales o mayores a 140 mm de HG de presión sistólica y 90 mm de Hg de presión diastólica).
Este problema puede ser debido a diferentes causas como un inadecuado estilo de vida, mala alimentación, la edad avanzada, la genética o el consumo de ciertos medicamentos. Por ejemplo, afectan factores como una dieta rica en sal o grasas, problemas renales crónicos, diabetes, colesterol alto, obesidad, estrés, algunos medicamentos anticonceptivos, fumar, etc.
Existen dos tipos de hipertensión arterial:
Hipertensión primaria o esencial: es la más común y se denomina así cuando no existe causa conocida.
Hipertensión secundaria: cuando sucede por un problema de salud o a consecuencia de la ingesta de un medicamento determinado.
Síntomas y consecuencias
La mayoría de personas no presentan síntomas, otras pueden sentir dolor de cabeza, sangrado nasal y dificultad para respirar, especialmente cuando el trastorno está ya en una etapa grave.
La hipertensión arterial prolongada puede afectar a la salud con consecuencias como retinopatía o derrames oculares, daño renal, estrechamiento y pérdida de elasticidad de las arterias, hipertrofia y dilatación del corazón.
Recomendaciones nutricionales
Algunas recomendaciones nutricionales para reducir la hipertensión arterial son disminuir el consumo en sal y limitarlo a menos de 2300 mg/día, bajar de peso, aumentar la ingesta de alimentos ricos en potasio como frutas y verduras, comer menos grasas saturadas , embutidos y fritos, consumir lácteos semidesnatados o desnatados, escoger alimentos de proteína magra como pescado, pavo, conejo y pollo sin piel, realizar 5 comidas al día, seguir una dieta equilibrada y sana, beber agua embotellada baja en sodio, y reducir el consumo de cafeína y de bebidas estimulantes, entre otras.
Para potenciar el sabor de los alimentos sin el uso de sal se puede cocinar al vapor para conservar mejor el sabor de cada alimento, utilizar aceites con sabor potente como el aceite de oliva virgen y usar condimentos como especias (azafrán, clavo, canela, nuez moscada o pimienta) o hierbas aromáticas (albahaca, eneldo, perejil, orégano, romero, tomillo, laurel, hinojo, vainilla, etc.).
También es importante leer bien el etiquetado nutricional de los productos para elegir los que tengan menor cantidad de sodio y de grasas saturadas.
Dieta para la hipertensión
Una dieta adecuada para personas con hipertensión consiste en realizar 5 comidas al día variadas y equilibradas que incluyan:
Desayuno: infusión/leche desnatada/café/yogur con cereales/galletas/pan con aceite o mermelada/ y una pieza de fruta.
Media mañana: yogur de frutas desnatado/queso desnatado o fresco/infusión con barrita de cereales/zumo/biscotes de pan.
Comida: legumbres/verduras/pasta/arroz con carne magra/pescado y fruta.
Merienda: café/infusión/yogur desnatado/queso desnatado con biscotes de pan/galletas/barrita de cereales.
Cena: verduras a la plancha/patatas guisadas/sopa/menestra con pescado a la plancha o al horno/huevo revuelto/carne a la plancha y fruta.
Ejemplo específico de una dieta para un día completo:
Desayuno : infusión con leche desnatada, pan con aceite y una pieza de fruta.
Media mañana: yogur desnatado con una barrita de cereales.
Comida: Espinacas con setas, pollo a la naranja, pan y fruta.
Merienda: yogur desnatado de frutas y 3 galletas.
Cen a: patatas guisadas con puerros, lenguado a la plancha, pan y fruta.
Cómo mantener un estilo de vida cardiosaludable
Para mantener un estilo de vida cardiosaludable se debe mantener un control adecuado y estable del peso corporal, practicar ejercicio físico moderado de forma regular, evitar fumar y el consumo de bebidas alcohólicas, seguir una dieta saludable y equilibrada, saber manejar el estrés mediante técnicas de relajación y llevando una vida tranquila, y controlar de forma periódica los niveles de colesterol, la tensión arterial y la glucosa.
Artículo especializado
Alimentación para bajar la tensión arterial
Alimentos para bajar la presión arterial
Cuando se diagnostica hipertensión arterial , es importante seguir una dieta adecuada en la que la cantidad de sal sea reducida. Un exceso de sal provoca en el organismo una retención de líquidos que puede provocar un aumento de presión arterial.
El sodio o la sal es necesaria en nuestro organismo, pero sin sobrepasar los 6 gr al día.
Hay alimentos que contienen sodio y es difícil de eliminar , pero sí se puede eliminar la sal que añadimos a la comida.
Los alimentos que nos ayudan a mantener niveles normales de tensión pueden ser:
Vegetales: sobre todo los de hoja verde y la zanahoria por sus nitratos.
Remolacha: por su efecto dilatador debido a los nitratos que contiene.
Alcachofa: por su efecto diurético y favorecedor de la eliminación de líquido y sodio.
Ajo: por su efecto vasodilatador, además de purificar la sangre y limpiar el intestino.
Legumbres: por contener, entre otros, calcio, magnesio, vitaminas y ser antioxidantes y bajas en grasa.
Patatas asadas por su contenido rico en potasio y magnesio.
Cereales: por contener entre otros, potasio, magnesio y ayudar a mantener las paredes de los vasos sanguíneos.
Fruta.
Limón, por su acción antioxidante y depurativa, además de su contenido vitamínico.
Plátano, por su alto contenido en potasio.
Frutos rojos, por su acción antioxidante que protege a las paredes de las arterias.
Lácteos bajos en grasa.
Pescado.
Aceite de oliva, 3 o 4 cucharadas al día.
Alimentos ricos en Vitamina A y C como naranja, limón, Kiwi, espinacas, tomate, mango pimiento, etc., que por su efecto antioxidante protege las paredes de los vasos sanguíneos.
Alimentos ricos en minerales como el potasio que ayudan a regular la eliminación de líquidos y, por tanto, baja la tensión.
Alimentos ricos en calcio que ayudan a reforzar las paredes de las arterias.
Soja rica en potasio y magnesio.
Yogur desnatado, por ser rico en potasio, magnesio y bajo en grasas.
Chocolate negro, por ser rico en flavonoides y por tanto dilatan los vasos sanguíneos.
Qué es la hipertensión
La hipertensión arterial (HTA), es una enfermedad crónica que se manifiesta por un aumento de la presión arterial, es decir, la presión que ejerce la sangre sobre las paredes de las arterias.
La tensión arterial tiene 2 componentes :
Tensión sistólica o “alta”, que es la presión que ejerce la sangre sobre las paredes del corazón al ser bombeada al resto del cuerpo.
Tensión diastólica o “baja”, que es la presión que ejerce la sangre sobre los vasos sanguíneos entre latido y latido.
Una cifra superior o que esté mantenida en el tiempo de 140/85 mmHg, se considera hipertensión.
Se trata de una enfermedad silenciosa , asintomática y fácil de diagnosticar, pero los síntomas tardan en aparecer, muchas veces las complicaciones son graves y, en ocasiones, las consecuencias pueden ser fatales como infartos o hemorragias cerebrales, entre otras.
Alimentos que pueden ayudar a la hipertensión
La mayoría de los alimentos que ingerimos durante el día contienen sal, aunque sean dulces, y juegan un papel fundamental en el aumento de tensión arterial.
Algunos alimentos que favorecen la hipertensión y por tanto, hay que tomar con moderación son:
Quesos como el manchego, bola, azul o salados, entre otros
Embutidos
Mantequillas y margarinas
Alimentos fritos
Bacalao tanto seco como en remojo
Carnes curadas
Carnes rojas
Pescados ahumados
Conservas
Anchoas en aceite o salazón
Pan
Toda la comida procesada como tortillas, bocadillos, sándwiches, pizzas
Frutos secos
Salsas de tomate y mayonesas
Snacks como patatas fritas y cortezas
Sopas de sobre, en brik o pastillas concentradas de caldo
Evitar las bebidas con cafeína como el café y el té
Otros factores que pueden favorecer la hipertensión
Además de la dieta , existen una serie de factores que favorecen el aumento de presión arterial como:
Obesidad o sobrepeso
Sedentarismo
Consumo alto de alcohol
Tabaco
Estrés
Enfermedades como la diabetes o las enfermedades renales
Edad: a partir de 60 años y de los 55 en mujeres, después de la menopausia
Sexo: siendo los varones los más susceptibles
Raza: los afroamericanos y los de ascendencia mejicana tienen más probabilidades de tener HTA
Predisposición por herencia: los antecedentes familiares juegan un papel importante en la HTA
Embarazo
Apnea del sueño
¿Cómo se puede controlar la tensión arterial?
Una vez hecho el diagnóstico de hipertensión arterial, es importante seguir una serie de consejos para cambiar el estilo de vida y ayudar a controlar la tensión como, por ejemplo:
Retirar el salero de la cocina y la mesa intentando que el consumo diario de sal no supere los 5-6 gr.
Consumo moderado de alcohol, su abuso favorece que suba la tensión.
Dieta equilibrada sin grasa y sin sal.
Evitar la obesidad o sobrepeso y mantener el peso ideal con un índice de masa corporal entre 20 y 25 Kg/m2 en las personas mayores de 60 años.
Mantener una actividad física de manera regular.
No fumar.
Lectura del etiquetado, debido a la cantidad de alimentos, aunque sean dulces que contienen en su composición sodio.
Vigilar los medicamentos que se toman. debido a que muchos utilizan sodio en su composición.

Artículo especializado
Causas y efectos de la hipertensión arterial
Síntomas de hipertensión arterial
La hipertensión o presión arterial alta es una enfermedad muy común que está producida por la presión o fuerza que la sangre ejerce sobre las paredes de las arterias y la cantidad de sangre que bombea el corazón, sin embargo, los síntomas pueden aparecer mucho tiempo después, incluso años, y pueden ser:
Dolor de cabeza
Sangrado nasal
Dificultad para respirar
Causas de hipertensión arterial
Las principales causas que provocan una hipertensión arterial son:
Arteriosclerosis: acúmulo de grasa en las paredes de las arterias
Apnea del sueño
Enfermedades de la glándula suprarrenal
Enfermedad del tiroides
Medicación como los descongestivos nasales, anticonceptivos orales, antigripales o analgésicos, entre otros
Anfetaminas, cocaína u otras drogas no legales
Factores de riesgo
Hay que distinguir dos tipos de hipertensión arterial para diferenciar los diferentes factores de riesgos de ambas:
HTA primaria o esencial: el 95% de los diagnosticados sufren una y se desconocen las causas. Existe un mayor factor de riesgo a padecerla en función de factores como pueden ser:
Antecedentes familiares
Raza: las personas negras tienen mayor incidencia de ser hipertensas y, además, es más grave y con un comienzo en edades más tempranas frente a la raza blanca
Sexo: en los hombres hay mayor incidencia
Edad: hay mayor incidencia a partir de los 60 años, por la pérdida de elasticidad de las paredes de las arterias y, en las mujeres, a partir de los 55 años
Predisposición de algunas personas ante el estrés y situaciones hostiles
Obesidad o sobrepeso
Tabaco y alcohol
Malos hábitos alimenticios con exceso de sal y grasa
Sedentarismo
Enfermedades como diabetes
Anticonceptivos orales unidos al hábito del tabaco
HTA secundaria, que sufren el 5% de las personas con tensión alta, cuyo factor de riesgo puede ser:
Enfermedades como las que afectan al riñón
Alteración de las glándulas paratiroides
Exceso de producción de hormona de crecimiento (acromegalia)
Tumores en las glándulas suprarrenales o glándula pituitaria
Embarazo
Efecto secundario a medicamentos
Peligro de la presión arterial
La presión alta afecta a las paredes de los vasos sanguíneos provocando una presión constante sobre ellas.
La hipertensión arterial elevada es una enfermedad silenciosa y puede estar sin diagnosticar muchos años antes de aparecer los primeros síntomas pero, sin embargo, el daño ha podido ser grave y de consecuencias fatales. Es importante un diagnóstico temprano para poner un tratamiento rápido.
Los principales peligros son:
Daño arterial:
Aneurisma: la presión de la sangre sobre las paredes de los vasos sanguíneos termina por debilitarlas y termina por romperse provocando una hemorragia.
Estenosis de las arterias: debido al estrechamiento del revestimiento interno de sus paredes, lo que implica que el flujo sanguíneo disminuye y, por lo tanto, llega menos sangre a algunas zonas del organismo ocasionando daños irreversibles.
Daño al corazón:
Enfermedad coronaria: que causa arritmia o ataque cardiaco debido a la falta de riego sanguíneo por el estrechamiento de las paredes de las arterias coronarias.
Insuficiencia cardiaca: disminuye la función cardiaca por el engrosamiento de las paredes del corazón, debido al sobreesfuerzo que tiene que hacer, para bombear la sangre, al tener mayor resistencia las paredes de los vasos sanguíneos.
Dilatación ventricular: una dilatación del ventrículo derecho debido al sobreesfuerzo para bombear la sangre puede causar fallo y deja de bombear sangre, causando un ataque cardiaco o muerte cardiaca súbita.
Daño cerebral:
Problemas de memoria, de entendimiento o deterioro cognitivo leve: causado por la disminución o falta de riego cerebral.
Demencia: causado por una interrupción del flujo sanguíneo o bloqueo del riego arterial.
Accidente isquémico transitorio: causado por una interrupción breve y temporal de un vaso sanguíneo cerebral por ausencia de flujo o por un coágulo.
Accidente cerebrovascular: debido a una interrupción, en una zona del cerebro, del flujo sanguíneo o por la rotura de vasos sanguíneos provocando hemorragias.
Otros daños:
Renal: provoca insuficiencia renal por la arterioesclerosis que causa aumento peligroso en los niveles de líquido de desecho. También puede haber hemorragias por rotura de vasos sanguíneos.
Ocular: con hemorragias, retención de líquido bajo la retina o también daños al nervio óptico.
Disfunción sexual
Disminución de masa ósea
Insomnio
Complicaciones en el embarazo causando preeclampsia o eclampsia
Diagnóstico de la hipertensión arterial
El diagnóstico de la HTA se realiza con la medición de la presión arterial.
Para medir la TA se coloca un brazalete, llamado esfigmomanómetro, en la parte superior del brazo, sobre la flexura del codo, se insufla aire y, cuando se va deshinchando, un medidor de presión registra las cifras en mm de Hg (milímetros de mercurio).
La presión arterial sistólica o “la alta”, se registra al escuchar el primer latido.
La presión arterial diastólica o “la baja”, se registra al escuchar el último latido.
Un registro de TA normal es de 120/80 mm de Hg.
Se realizan varios registros (normalmente 3 registros, “triple toma”), separados en tiempo, en condiciones basales especiales y hora del día. Si las cifras registradas son mayores de 140/90 mm/Hg se puede diagnosticar una hipertensión arterial.

Artículo especializado
Alimentación antes y después del ejercicio
Las normas básicas de la alimentación para el entrenamiento
La dieta de un deportista se debe personalizar en función de la intensidad del entrenamiento, del tipo de deporte y del peso del deportista. No obstante, independientemente de estos factores, existen unas normas básicas generales de alimentación para optimizar el entrenamiento físico y evitar un déficit nutricional:
Mantener un peso adecuado
Desayunar siempre, y hacerlo al menos 30 minutos antes del ejercicio
No pasar más de 4 horas sin comer
Hacer, al menos, 5 comidas al día
Consumir a menudo carbohidratos como cereales y granos integrales. Los de alto índice glucémico dejarlos para después del ejercicio y comerlos con algo de proteína
Consumir proteína baja en grasa como carnes magras, pavo, pollo, pescado y claras de huevo
Consumir grasas saludables como aceites vegetales y frutos secos
Comer mucha fruta y verdura
Tomar lácteos para conseguir calcio
Beber líquidos antes, durante y después del ejercicio
Añadir vitaminas y minerales a la dieta
No experimentar con alimentos o comidas nuevas el día de una competición
Alimentación antes del entrenamiento
La alimentación previa al entrenamiento, cumple el objetivo de optimizar la disponibilidad de hidratos de carbono y aumentar la reserva hídrica.
Esta comida anterior al entrenamiento , debe contener alimentos con un bajo índice glucémico y excluir los que tengan un alto índice glucémico , de esta forma, se favorece la oxidación de los ácidos grasos para poder utilizarlos como fuentes de energía durante la práctica de ejercicio físico.
Al utilizar esta grasa, se ahorrará glucógeno para poder disponer de este durante todo el ejercicio.
El día de la competición , se debe comer 2 o 3 horas antes y, esta comida debe ser rica en hidratos de carbono y pobre en proteínas, grasas y fibras. Si se come un snack previo, hay que hacerlo entre 5 y 60 minutos antes de la prueba.
La ingesta de agua o de bebidas deportivas hay que hacerla durante 1 o 2 horas previas al ejercicio y debe ser de unos 400-600 ml.
Alimentos adecuados para antes de entrenar son: arroz, avena, plátanos, fideos y batata.
La alimentación al realizar ejercicio
La alimentación durante el ejercicio , proporciona energía para prolongar la autonomía y reducir la fatiga del deportista. Se deben consumir hidratos de carbono de asimilación rápida y gradual, fructosa y maltodextrina que proporcionan energía de forma rápida y constante, y sales minerales con carbohidratos y electrolitos para reponer las pérdidas por la sudoración.
Alimentos adecuados durante el entrenamiento son: plátanos, barritas de cereales, bebida deportiva, etc. y agua.
Durante todo el ejercicio, se debe beber líquido en intervalos regulares para reponer el agua y los electrolitos perdidos por la sudoración y mantener la glucosa en sangre.
Alimentación después del entrenamiento
La alimentación posterior al entrenamiento , tiene como función la recuperación óptima del deportista, tanto a nivel de recuperación de las reservas de energía e hidrosalinas, como de la eficiencia muscular, en los 30 minutos posteriores al finalizar la actividad deportiva intensa. Esta comida debe ser rica en hidratos con índice glucémico alto.
Alimentos adecuados después del entrenamiento son: yogur, barritas deportivas, puñado de frutos secos, batidos energéticos, etc.
La reposición de líquidos debe iniciarse tan pronto sea posible, una vez finalizado el entrenamiento.
Temporización de los nutrientes
La temporización de los nutrientes se basa en cómo el cuerpo maneja diferentes alimentos en distintos momentos. Se trata de una estrategia de ingesta de macronutrientes en la que se debe conocer qué alimentos son más recomendables tomar en cada ocasión, para mejorar la composición corporal , el rendimiento deportivo y la recuperación post entrenamiento.
Se deben comer carbohidratos almidonados como avena, arroz, batata, etc. y frutas por la mañana, durante el entrenamiento y justo después del mismo. Durante la cena, es preferible comer carbohidratos fibrosos como las verduras.
Desayunar nada más despertarse, nunca se debe esperar más de 1 hora.
No deben pasar más de 4 horas sin comer algo.
En todas las comidas se debe aportar algo de proteína.
Comer algún alimento durante los 45 minutos posteriores al ejercicio.
La última comida grande, hay que hacerla 3 horas antes de dormir.

Artículo especializado
Suplementos alimenticios
Tipos de suplementos alimenticios
Existen diversos tipos de suplementos alimenticios: botánicos o derivados de plantas, vitaminas, minerales y ácidos grasos, entre otros.
Según su presentación pueden ser en formato cápsulas, líquidos, perlas, polvos, etc.
Cómo funcionan los suplementos alimenticios
Los suplementos nutricionales complementan la dieta habitual de una persona aportando nutrientes y vitaminas cuando estos no se están consumiendo en cantidades suficientes, esto puede ser debido a alguna enfermedad o a alguna circunstancia puntual.
Estos productos contienen ingredientes como minerales, vitaminas, ácidos grasos, aminoácidos y enzimas.
Es importante destacar que estos productos no deben sustituir una dieta equilibrada y sana, ni a los medicamentos prescritos por el médico, y conviene informar previamente al médico de su consumo para que apruebe su consumo en cada persona y llevar un buen control.
Los beneficios de los suplementos alimenticios
Algunos suplementos alimenticios ayudan a garantizar un consumo adecuado de nutrientes esenciales, que ayudan a que el cuerpo funcione correctamente o que contribuyen a reducir el riesgo de contraer enfermedades. Otros, ayudan a la recuperación y reconstrucción del tejido muscular, sobre todo para deportistas, a facilitar la digestión de las comidas, etc. Pero, otros muchos suplementos que prometen ciertos beneficios, en realidad no poseen estudios concluyentes que lo prueben. Es una ciencia todavía en constante evolución.
Riesgos de los suplementos alimenticios
Los suplementos alimenticios son seguros si se respetan las instrucciones pautadas en el envase o por el médico. No obstante, no se deben consumir en exceso, ni tomar demasiados al mismo tiempo, ni mezclar con medicamentos, ni superar las cantidades indicadas en el envase, en tales casos, podría afectar negativamente a la salud de quien lo consume.
Además, si estos productos se utilizan en sustitución de los medicamentos o de una dieta equilibrada, puede derivar en consecuencias nocivas para el organismo. Y, si la persona se tiene que someter a una cirugía, debe avisar de qué suplementos está tomando.
L os suplementos nutricionales son especialmente importantes para cubrir necesidades específicas en mujeres embarazadas y lactantes, personas vegetarianas o veganas y personas mayores de 50 años o ancianos.
Suplementos alimenticios para embarazadas
Los suplementos para embarazadas tratan de ofrecer a la futura mamá un aporte extra de elementos necesarios tanto para su bienestar físico como anímico, y también para el correcto desarrollo embrionario del bebé. Algunos suplementos alimenticios indicados para embarazadas son:
Ácido fólico o vitamina B9: es el complemento más importante que se indica a las mujeres embarazadas. Para evitar un déficit que provoque problemas de desarrollo del feto o anomalías del tubo neural. Se recomienda tomar desde que se planifica el embarazo.
Vitamina B12: a veces se administra junto con el ácido fólico para aumentar su captación.
Hierro: para prevenir la anemia ferropénica de la madre, la sepsis puerperal, el parto prematuro y el bajo peso del bebé al nacer.
Yodo: durante el embarazo y lactancia, para un correcto desarrollo cerebral del bebé.
Ácidos Grasos Omega 3: también durante el embarazo y lactancia, para el correcto desarrollo del sistema nervioso del feto, Aunque si toma suficiente pescado y pescado azul, no es necesario.
Suplementos alimenticios para vegetarianos
Dado que las personas vegetarianas y veganas no consumen alimentos de origen animal, deben garantizar el aporte suficiente de determinados nutrientes mediante otros alimentos de origen vegetal o mediante suplementación para no tener deficiencias. Algunos suplementos adecuados son, por ejemplo:
Vitamina B12: ayuda a producir glóbulos rojos y a prevenir la anemia. Esta solo se encuentra en alimentos de origen animal y los vegetarianos no la consumen.
Vitamina D: para el mantenimiento de la salud ósea contribuyendo a fijar el calcio en los huesos. Especialmente si no se consumen lácteos.
Calcio: para fortalecer los huesos. Consumir, sobre todo, en caso de no tomar lácteos.
Suplementos alimenticios para ancianos
Debido a que absorben menos vitaminas y nutrientes y, por la posible falta de apetito, se pueden aportar suplementos nutricionales como, por ejemplo:
Vitamina B12: para prevenir la demencia.
Vitamina D: especialmente para ancianos que no salen de casa y no les da el sol. Se suplementa para contribuir a que el calcio se adhiera a los huesos y prevenir la osteoporosis.
Calcio: para el fortalecimiento de los huesos. Además, es útil para la efectividad del suplemento de vitamina D, si se está tomando.
Magnesio: asociado al control de la tensión arterial y prevención de arritmias.

Artículo especializado
Alimentos altos en histamina
Tabla de alimentos altos en histamina
Los alimentos sometidos a fermentación o que hayan estado expuestos a contaminación microbiológica, pueden contener histamina, como es el caso de la carne, pescado, verduras, frutas o bebidas, entre otros.
Es importante saber cuáles son las personas que deben reducir el consumo de alimentos con alto contenido en histamina, que serán aquellas que presenten intolerancia a la histamina o tengan síntomas como dolor de cabeza, problemas gastrointestinales o dermatológicos.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Derivados lácteos:
Leche pasteurizada
Leche cruda
Yogur
Quesos: roquefort, rallado envasado, azul, fresco, emmental, curado y de cabra, gruyere, brie …
Verduras y frutas:
Berenjenas
Setas y champiñón
Acelgas
Calabaza
Aguacate
Espinacas
Col estilo xucrut
Zumo de fruta
Vegetales fermentados derivados de la soja como el Ketchup
Tomate
Albaricoque, fresas, uvas, naranja, dátiles, melocotón, papaya, arándanos, piña, pasas …
Carnes:
Carne cruda como jamón serrano
Carne fresca
Carne cocida como el jamón york
Salchichas
Embutidos tipo fuet, salchichón, salami, bacon, sobrasada
Pescado:
Pescado en conservas como anchoa o arenque
Pescado fresco
Pescado azul como el atún, caballa, sardina o boquerón
Pescado blanco congelado como bacalao y merluza
Pescado congelado
Marisco
Legumbres:
Lentejas
Garbanzos
Judías
Bebidas:
Vino tinto, blanco y espumoso
Cerveza embotellada
Champagne
Otros alimentos:
Vinagre balsámico
Vinagre de sidra
Chocolate
Clara cruda de huevo
Harina de trigo y arroz
Salsas preparadas con huevo crudo
Pastelería y bollería industrial
Colorantes, conservantes y levaduras artificiales
Especias como la canela, clavo, nuez moscada, curry
Alimentos cocinados que se dejan de un día para otro
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Cómo se pueden ingerir estos alimentos?
Estos alimentos ricos en histamina se ingieren en la comida, crudos o elaborados, en las bebidas y, también, a través de los aderezos en la elaboración de los alimentos como son las especias, los edulcorantes o los aditivos.
En las comidas precocinadas o en las elaboradas en casa y que se dejan de un día para otro, por haber empezado su degradación microbiológica.
¿Cómo se puede controlar la histamina?
Una manera de controlar la ingesta de histamina, es eliminando de la dieta aquellos alimentos donde esté presente. Se debe mantener la cadena de frío durante la compra, transporte y conservación de los alimentos para evitar su degradación, que conlleva a un aumento de histamina.
Eliminar de la dieta los aditivos y conservantes.
Es importante estar bien hidratado , con una ingesta de agua de al menos 1,5 litros al día, para favorecer la eliminación natural del exceso de histamina acumulado en los tejidos corporales.
Además, se debe llevar una vida saludable con ejercicio físico y evitar el sobrepeso.
¿Qué puede producir un exceso de histamina?
El exceso de histamina puede ser debido a:
Exceso de liberación interna de histamina, como sucede en las enfermedades alérgicas o en los tumores de células intestinales, por ejemplo.
Exceso de histamina externa, como sucede en las intoxicaciones alimenticias como, por ejemplo, de los pescados en conserva.
Déficit de enzima DAO diaminooxidasa, que es la encargada de degradar la histamina, principalmente la externa.
Inhibición de la DAO, por la ingesta de algunos fármacos o enfermedades intestinales.
Déficit de la función de la enzima DAO, por el efecto del alcohol.
Causas y diagnóstico de la histaminosis
El diagnóstico de la histaminosis se realiza a través del llamado test de medición histamínica, consiste en poner en contacto una muestra de sangre extraída con los distintos alimentos a estudiar y ver la reacción que provoca.
Es importante, además, hacer una evaluación clínica de los síntomas que presenta la persona y un análisis de sangre, que indicará si los niveles de homocisteína (un aminoácido que se usa para evaluar los déficits de vitamina B6, B12 y ácido fólico).
Las causas de la histaminosis son:
Exógenas: por un exceso de aporte de histamina a través de los alimentos ingeridos, que unido a un déficit de la enzima DAO (diaminooxidasa) conlleva que no se puede degradar la histamina ingresada.
Endógenas: aumento de la producción de histamina por una respuesta inmunológica ante un agente alérgeno. Se ha detectado una histaminosis causada por el estrés o por la exposición excesiva al sol, aunque la ingesta de alimentos ricos en histamina sea baja. También hay ciertos alimentos que aumentan la producción, como son algunos antibióticos, diuréticos, antiinflamatorios, etc.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
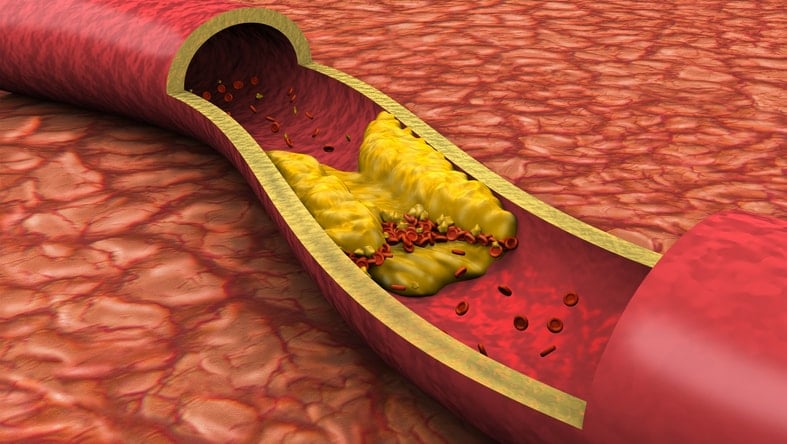
Artículo especializado
Alimentos que suben el colesterol y hay que evitar
Los principales alimentos perjudiciales para el colesterol
Los alimentos que favorecen el aumento de colestero l, son los alimentos con grasas saturadas como la leche, queso, mantequilla, nata, carne roja, salchichas, hamburguesas, pizzas, bollería, pasteles, fiambres y embutidos, casquerías y vísceras, huevos y marisco.
¿Qué alimentos pueden ayudarte a controlarlo?
Los alimentos que ayudan a regular el colesterol pueden ser:
Ricos en fibra como la avena, salvado, cebada, legumbres, entre otros
Pescado y ácidos grasos ricos en omega-3 como la caballa, arenque, atún, salmón y trucha
Frutos secos como las almendras, nueces o cacahuetes
Frutas como manzana, uvas, fresas o cítricos
Aceite de oliva
Soja
Alimentos ricos en esteroles o estanoles, sustancias que se encuentra en muchas frutas, hortalizas o verduras que absorben el colesterol
Aguacate, por contener ácido graso monoinsaturado
Proteína de suero de los lácteos
Dieta para reducir el colesterol
Una dieta para reducir el colesterol puede ser:
Rica en fruta y verdura 4-5 raciones al día
Pescado blanco 4 días a la semana y azul 2 días
Carne blanca 3 días en semana
Carne roja máximo 1 día por semana
Reducir o eliminar los embutidos
Huevos, menos de 4 a la semana
Eliminar bollería
Reducir alimentos dulces y azucarados
Consumo de legumbres al menos 2 días a la semana
Cereales todos los días
Eliminar fritos y grasas
Acompañar la dieta de la realización de ejercicio físico
Eliminar hábitos tóxicos como el consumo de alcohol y tabaco
¿Cuáles son las principales causas del colesterol alto?
Las principales causas de tener unos niveles altos de colesterol o hipercolesterolemia pueden ser:
Alimentación: principalmente los que tienen grasa animal, los quesos curados, repostería y bollería, vísceras y huevos.
Malos hábitos alimenticios principalmente por el abuso de las llamadas comidas rápidas o “fast food” y los productos procesados.
Enfermedades: la diabetes, el hipertiroidismo, la obesidad, trastornos del hígado o renales son causantes de una elevación en los niveles de colesterol.
Sedentarismo y falta de ejercicio físico de forma regular.
Menopausia: debido a las alteraciones hormonales.
Fármacos: algunos medicamentos pueden provocar una elevación de colesterol, como son los diuréticos o los betabloqueantes usados para enfermedades cardiacas.
Genética: es importante una detección precoz en caso de ser hipercolesterolemia familiar para prevenir enfermedades cardiacas y sus complicaciones.
Edad: hay que controlar los niveles de colesterol en cualquier edad, pero principalmente en niños obesos y con antecedentes familiares .
Diagnóstico del colesterol
El colesterol es una sustancia natural similar a la grasa que se encuentra en las células, siendo el hígado el mayor productor de colesterol, pero también se encuentra en algunos alimentos como la carne o productos lácteos.
Nuestro organismo necesita unos niveles adecuados de colesterol para su correcto funcionamiento, pero si hay un exceso de colesterol en sangre, puede aparecer enfermedad arterial coronaria o infarto agudo de miocardio, debido a que las placas de grasa se acumula en las paredes de las arterias disminuyendo su calibre.
Para medir los niveles de colesterol, es preciso hacer un análisis de sangre con la determinación lipoproteica.
Para un correcto análisis de colesterol , la persona debe estar en ayunas de 8 a 12 horas.
Unos r esultados con niveles óptimos de colesterol, dependiendo de la edad, serán los que indiquen:
Colesterol total: entre 170-200 mg/dl dependiendo de la edad.
Colesterol HDL (llamado colesterol bueno): es el que ayuda a eliminar el exceso de colesterol acumulado en las arterias. Su nivel óptimo es superior a 40- 50 mg/dl.
Colesterol LDL (llamado colesterol malo): es el causante de la obstrucción de las arterias y no debe ser superior a 100 mg/dl.
Triglicéridos: es una grasa que está presente en la sangre y se obtiene en la digestión de los alimentos. Cuando hay exceso de triglicéridos en sangre puede provocar placas de ateroma que también obstruyen las paredes de las arterias. Un nivel óptimo no debe superar los 150 mg/dl.
Tratamiento de colesterol alto
Para el tratamiento del colesterol alto existe:
Tratamiento dietético: hay que modificar los hábitos alimenticios para que la ingesta de alimentos tenga un aporte de colesterol inferior a 300 mg diarios. Se deben hacer dietas individualizadas a cada paciente.
Ejercicio físico: para evitar el sobrepeso y la obesidad. Ya que, también aumentan los niveles de colesterol bueno o HDL y disminuye el malo o LDL y, por tanto, protege ante enfermedades cardiovasculares.
Buen control de enfermedades como la diabetes: los niveles de colesterol en estas personas deben ser inferiores a la media, ya que se unen dos factores de riesgo cardiovascular importantes.
Evitar el tabaco y alcohol.
Tratamiento farmacológico:
Actuando directamente sobre el hígado, principal productor: los fármacos como las Estatinas que reducen el colesterol dentro del hígado y captando el que circula por la sangre, disminuyendo los niveles circulantes.
Disminuyendo la absorción en los alimentos: como la ezetimiba o las resinas que actúan a nivel del intestino favoreciendo su absorción y eliminación.

Artículo especializado
¿Qué es la intolerancia a la histamina? Causas y síntomas
¿Qué es la intolerancia a la histamina?
La histamina es una sustancia natural que produce el organismo que se encuentra en los órganos y tejidos. También es ingerida a través de los alimentos.
Su fabricación, liberación y control de la cantidad de histamina necesaria es fundamental para que el organismo funcione correctamente, por tener muchas funciones en el mismo.
Cuando la histamina ingerida por los alimentos no se descompone de manera correcta, produce una serie de síntomas y consecuencias que afectan principalmente al tracto digestivo y que se conoce como intolerancia a la histamina y puede afectar al 2% de las personas.
Causas de la intolerancia a la histamina
La causa principal de intolerancia a la histamina es debido a un déficit en una enzima llamada Diaminooxidasa (DAO) que se encuentra en muchos tejidos, entre ellos, en el tubo digestivo (intestino delgado y colon ascendente).
La DAO (diaminooxidasa) precisa la presencia de vitamina B6 y C y de cobre para que cumpla su función, es decir, se sintetiza y es secretada a la luz del intestino para que descomponga la histamina que hay en los alimentos ingeridos y, de esta manera, regular su nivel en sangre.
También puede haber una liberación excesiva de histamina en las células del sistema inflamatorio como mastocitos y basófilos ante diferentes estímulos.
Otra de las causas de la intolerancia a la histamina puede ser la ingesta elevada de alimentos liberadores de histamina endógena.
Síntomas de la intolerancia a la histamina
Los síntomas no suelen darse de manera inmediata , sino que pueden aparecer a los pocos días. Nunca son síntomas aislados, sino que van asociados varios juntos. Estos afectan a diferentes órganos y partes del cuerpo y pueden ser, entre otros:
Alteraciones intestinales:
Dolor de estómago
Colon irritable
Diarrea
Reflujo gástrico y pirosis
Estreñimiento
Flatulencias
Náuseas
Sensación de saciedad
Hinchazón de estómago
Astenia (falta de apetito)
Alteraciones respiratorias:
Tos y estornudos
Dificultad para respirar, asma
Aumento de la mucosidad nasal
En casos más graves puede haber edema de lengua o de glotis
Alteraciones en la piel:
Piel seca
Picor
Dermatitis
Edemas
Psoriasis
Urticaria
Alteraciones generales:
Dolor crónico, fibromialgia y dolor muscular
Dolor de huesos, sobre todo, en espalda y columna
Dolor en tejidos blandos
Migraña
Mareos
Desajustes hormonales como amenorrea, síndrome premenstrual, ovarios poliquísticos e incluso infertilidad
Cansancio injustificado
Ansiedad
Depresión
Alteraciones del sueño
Diagnóstico de la intolerancia a la histamina
No hay una prueba específica para hacer un diagnóstico de intolerancia a la histamina.
Se puede hacer un análisis para detectar los niveles de actividad de la DAO (diaminooxidasa) en el organismo.
También es importante asociarlo a la clínica que presenta la persona, para determinar el diagnóstico .
Tratamiento y prevención de la intolerancia a la histamina
El tratamiento y, especialmente, la prevención para la intolerancia a la histamina, está enfocado a la dieta y a un aporte añadido de vitaminas.
La dieta debe consistir en:
Alimentos frescos, por ser pobres en histamina
Vigilar el estado de los alimentos, ya que cualquier pequeña alteración durante su almacenamiento o deterioro, puede producir un aumento de histamina, como es el caso del pescado y marisco
Guardar correctamente los alimentos y mantener medidas higiénicas durante su preparación
Aumentar la ingesta de Vitaminas, sobre todo vitamina B6, vitamina C y de ácido fólico, magnesio, cobre y zinc
Tomar suplementos de DAO (diaminooxidasa) antes de las comidas
Evitar consumir bebidas alcohólicas
Disminuir la ingesta de alimentos ricos en histamina como son chocolate, frutos secos, fresas, algunos colorantes, glutamato, clara de huevo, crustáceos, etc.
Evitar la toma de medicamentos como antiinflamatorios, analgésicos, contrastes yodados, algunos antibióticos e, incluso, algunos antihistamínicos

Artículo especializado
Intolerancia a la Fructosa
Cada vez se diagnostican más casos en los que los alimentos provocan reacciones adversas, ya sea en forma de alergias o intolerancias alimentarias. Los problemas digestivos causados por la ingesta de fructosa aumentan y habitualmente no suele ser el alimento considerado sospechoso. Aun así, se estima que puede afectar a una de cada cinco personas.
Cuando hablamos de la intolerancia a la fructosa, nos referimos a que la persona que la padece, c uando toma un alimento con fructosa, no absorbe bien la fructosa contenida en el alimento o no la metaboliza provocándole síntomas. Por ello, para tener un buen control es muy importante saber qué alimentos contienen fructosa.
¿Qué es la fructosa?
L a fructosa es un azúcar simple presente de forma natural en las frutas, en la miel y, en menos proporción, en las verduras. Es el responsable de su sabor dulce y para poder ser absorbido en el intestino delgado utiliza un transportador específico (Glut5). Incluso así, la fructosa que consumimos se ingiere principalmente en forma de sacarosa. Este azúcar es un disacárido más conocido como azúcar común y está compuesto por dos azúcares simples (glucosa y fructosa) que nuestro intestino delgado separa para después poder ser absorbidos.
La sacarosa se encuentra en algunas frutas y verduras, aunque hay que tener en cuenta que el contenido, tanto de sacarosa como de fructosa, puede variar dependiendo de las condiciones de crecimiento de las plantas.
Cabe destacar que la industria alimentaria también utiliza la sacarosa en la elaboración de múltiples productos manufacturados como galletas, cereales de desayuno, pastelería, bollería, postres y elaboración de algunos medicamentos. Por ello es importante leer la etiqueta de cualquier alimento procesado y fijarnos en el listado de ingredientes para detectar si contienen sacarosa o azúcar y en caso de intolerancia a la fructosa, es necesario disminuir la ingesta de estos azúcares hasta un nivel que no provoque sintomatología.
Otro azúcar relacionado con la fructosa es el sorbitol. Se encuentra de forma natural en los frutos de las plantas de la familia rosáceas como son las peras, manzanas, ciruelas, membrillos, melocotones y albaricoques. Actualmente el sorbitol también se obtiene de manera industrial por modificación química de la glucosa y se utiliza en muchos alimentos elaborados como edulcorante y aditivo . Resaltar que el sorbitol interfiere en la absorción de la fructosa, de manera que, si se ingieren juntos, la malabsorción de estos azúcares es mayor que cuando se administran por separado. Esto es debido a que los dos azúcares compiten por el mismo transportador para ser absorbidos (GLUT 5).
¿Qué es la intolerancia a la fructosa?
Debemos diferenciar y no confundir la intolerancia hereditaria a la fructosa y la malabsorción a la fructosa.
La intolerancia a la fructosa (IHF) es menos frecuente y está causada por un error genético del metabolismo de la fructosa, es decir que la persona nace con este error congénito y cuando toma un alimento con fructosa su intestino la absorbe, pero el organismo no es capaz de metabolizarla debido a la falta de una enzima hepática (fructosa-fosfato-aldolasa). Esta deficiencia provoca que se acumule en el organismo produciéndole síntomas como vómitos, náuseas, deshidratación, hipoglicemia, ictericia y problemas hepáticos. En estos casos se diagnostica la intolerancia mediante un test genético y el tratamiento a seguir es una dieta estricta sin fructosa, en la que no se consuma más de 1-2 g al día y se debe realizar bajo supervisión por posibles deficiencias.
La malabsorción a la fructosa es más frecuente y afecta a más población. En este caso cuando una persona ingiere un alimento con fructosa su intestino no es capaz de absorber de forma total o parcial la fructosa contenida en el alimento, debido a que la proteína transportadora específica de la fructosa, o bien no está presente, o se ha vuelto inactiva. La fructosa no asimilada pasa al intestino grueso, donde las bacterias intestinales la fermentan provocándole síntomas gastrointestinales como dolor abdominal, diarrea, náusea y flatulencia. Estos síntomas aparecen según el nivel de tolerancia de cada persona y dependen de la cantidad de fructosa ingerida. Ante la sospecha, este trastorno se puede diagnosticar mediante un test de hidrógeno espirado donde se detecta el gas liberado por las bacterias colónicas al fermentar la fructosa.
¿Tiene tratamiento?
El tratamiento de la malabsorción a la fructosa dependerá de la tolerancia individual, ya que es bueno conocer el límite de fructosa que se tolera e implica la realización de una dieta con una cantidad variable de fructosa , pero con la menor restricción posible para evitar problemas carenciales nutricionales.
Para valorar el grado de absorción individual de fructosa, debe hacerse poco a poco, por separado y en una pequeña cantidad, es decir, se debe reducir al mínimo la ingesta de fructosa e ir incrementándola gradualmente.
¿Cómo incorporar la fructosa?
Se han de comer los alimentos seguros, aquellos que no producen ninguna molestia, junto al alimento “prueba”. De este modo, si se produce alguna molestia se podrá detectar si el alimento es seguro o no. En el caso de que se tolere bien el alimento se debe anotar en una libreta la cantidad que se ha tomado y el alimento, para llevar un buen control . Esta valoración se recomienda siempre realizarla en un día en que la persona se sienta tranquila ya que los nervios aceleran el ritmo intestinal dificultando la absorción, sin cambios de horarios habituales y con el único cambio en la dieta del alimento que quiere “poner a prueba”. Si no le provoca síntomas puede ir aumentando la cantidad hasta que sienta molestias y así le indicará su tolerancia individual
Estos consejos pueden ayudar a evitar las molestias:
No mezclar en una misma toma dos alimentos con elevado contenido en fructosa (por ejemplo, berenjena + kiwi de postre) sino que es mejor tomar la fruta en pequeñas cantidades y aislada de las comidas principales.
Es importante tener en cuenta que lo que más intolerancia genera es el exceso de fructosa en alimentos determinados (manzana, frutas pasas, pera, ciruela, cereza, melocotón y albaricoque) y sobre todo la combinación con sorbitol, ya que dificulta su absorción.
En cuanto a los alimentos con bajo contenido en fructosa encontramos las bayas (fresas, frambuesas, etc.), vegetales y legumbres.
Mediante la cocción las verduras pierden fructosa (se pierde en el caldo de cocción, debemos desecharlo), lo que mejora su tolerancia
En general se deben evitar bebidas comerciales de frutas (zumos y refrescos) y todas aquellas edulcoradas con fructosa y sorbitol.
Las frutas menos maduras se suelen tolerar mejor, dado a su inferior contenido en azúcares.
Por último, para evitar errores se recomienda leer siempre las etiquetas y fijarnos en que no contenga fructosa o sorbitol o sacarosa.
Contenidos sobre enfermedades
Somos conscientes de que los conceptos médicos pueden resultar confusos si no te los explican con claridad. Para evitar esto, le hemos pedido a nuestros profesionales que preparen estas fichas en donde podrás acceder a información relevante sobre enfermedades que te ayudará a entender de una manera sencilla por qué se producen y por qué es necesario su tratamiento.
Ver todas las enfemedades 
Enfermedad
Enfermedad de Addison
¿Qué es la enfermedad de Addison ?
La enfermedad de Addison es un trastorno que sucede cuando no se produce suficiente cantidad de hormonas en las glándulas suprarrenales . Suele haber un déficit de hormona cortisol y de aldosterona.
Tipos de insuficiencia suprarrenal
Existen algunas tipologías de este trastorno, que se pueden diferenciar en:
Insuficiencia Suprarrenal Primaria o Enfermedad de Addison: cuando se lesiona la corteza y no produce suficientes hormonas adrenocorticales. Suele ser una enfermedad autoinmune.
Insuficiencia Suprarrenal Secundaria: es la falta de producción de hormonas adrenocorticotrópica de la hipófisis. A veces se pone de manifiesto cuando se deja de tomar de repente un tratamiento a base de corticoesteroides.
Insuficiencia Suprarrenal Aguda o Crisis de Addison: la diferencia con la enfermedad de Addison radica en que los síntomas aparecen de forma repentina a consecuencia de una tensión física provocada por una enfermedad, lesión o infección, y puede llegar a provocar la muerte si no se trata a tiempo.
Causas de la enfermedad de Addison
La enfermedad de Addison es causada por una lesión en la corteza de las glándulas suprarrenales, ya sea originada por una enfermedad autoinmunitaria, un tumor, una infección o una hemorragia .
Síntomas de la enfermedad de Addison
Los síntomas de esta enfermedad se suelen desarrollar progresivamente, entre ellos destacan:
Disminución del apetito y pérdida de peso
Fatiga extrema
Náuseas, vómitos y diarreas
Hiperpigmentación u oscurecimiento de la piel
Presión arterial baja
Ganas de consumir sal
Hipoglucemia
Dolor de abdomen y muscular
Irritabilidad y depresión
Caída del vello
Pérdida de deseo sexual
Deshidratación
Fiebre baja
Tratamiento de la enfermedad de Addison
El tratamiento para los pacientes sintomáticos consiste en la toma de medicamentos orales de por vida, para el reemplazo de corticosteroides y mineralocorticoides para controlar los síntomas, corrigiendo los niveles de hormonas.
Si se entra en crisis suprarrenal, se debe inyectar hidrocortisona inmediatamente . Y, se suele necesitar tratamiento también para la baja presión arterial.
Se pautan, además, algunas recomendaciones, como aumentar el consumo de sal en la dieta, especialmente cuando se realice deporte o ejercicio intenso, en verano, si se padece diarrea, vómitos o algún trastorno gastrointestinal. A menudo, el médico puede corregir la dosis del tratamiento según si el paciente se encuentra afectado por alguna enfermedad menor, infección, cirugía, parto, etc.
El médico debe enseñar al paciente a auto-inyectarse corticosteroides, por si fuera necesario en situaciones de estrés. Es recomendable llevar siempre encima una pulsera identificativa de alerta médica y un kit de inyección.
Es recomendable, también, realizar meditación para aprender técnicas de reducción del estrés y evitar una crisis de Addison .
Pruebas complementarias de la enfermedad de Addison
Algunas de las pruebas complementarias que se pueden realizar incluyen:
Análisis de sangre, para detectar los niveles de hormonales y electrolitos.
Análisis de orina, para determinar la excreción de la hormona cortisol.
Pruebas por imágenes como radiografía abdominal o tomografía computarizada de abdomen para determinar el tamaño de la glándula.
Prueba de estimulación de ACTH (hormona adenocorticotropa), para medir el nivel de cortisol antes y después de la inyección de la hormona.
Prueba de hipoglucemia inducida por insulina, en caso de existir sospecha de ser un trastorno de la hipófisis.
Factores desencadenantes de la enfermedad de Addison
Se desconoce el verdadero desencadenante de esta enfermedad. Puede producirse por una destrucción de las glándulas suprarrenales debido a un cáncer u otra enfermedad , por el uso de algunos esteroides o medicamentos antifúngicos, o por una reacción autoinmune, entre otros.
Factores de riesgo de la enfermedad de Addison
Son factores de riesgo el estrés físico o padecer otra enfermedad como, por ejemplo, una infección, un traumatismo, una deshidratación, una situación emocional, etc .
Complicaciones de la enfermedad de Addison
Algunas complicaciones de la enfermedad de Addison pueden ser:
Diabetes
Anemia perniciosa
Tiroiditis crónica
Hipofunción ovárica o insuficiencia testicular
Hipertiroidismo
Y, si no se trata adecuadamente, puede producirse un shock hipotensivo, una insuficiencia respiratoria e, incluso, la muerte del paciente.
Prevención de la enfermedad de Addison
No hay forma de prevenir la enfermedad de Addison. No obstante, se recomienda realizar revisiones periódicas y, resulta conveniente prever situaciones que aumenten el estrés (como cirugías, lesiones, etc.) para intervenir de forma rápida, portar siempre un kit de inyección, y llevar una pulsera o cualquier identificación médica para poder recibir un tratamiento de emergencia en caso de necesitarlo.
Especialidades a las que pertenece
La especialidad médica a la que pertenece es la endocrinología, esta se encarga de estudiar el sistema endocrino y las enfermedades derivadas de un mal funcionamiento del mismo.
Preguntas frecuentes
¿Qué órganos afecta la enfermedad de Addison?
La enfermedad de Addison afecta a las glándulas suprarrenales, estos órganos pequeños se sitúan encima de los riñones y están formados por una corteza externa y la médula interna. Se encargan de secretar hormonas y, cuando no producen suficientes, sucede este trastorno denominado enfermedad de Addison.
¿Cómo se mide el cortisol?
El nivel de la hormona esteroidea cortisol (producida por la glándula suprarrenal) se mide a través de un análisis de sangre, también se puede hacer mediante un análisis de orina o de saliva.
Los resultados de laboratorio pueden variar, pero normalmente, unos valores normales de cortisol en adultos a las 8 am, sobre una muestra de sangre, suelen ser de 5 a 25 microgramos por decilitro o 140 a 690 nanomoles por litros. Un valor por encima de lo normal puede indicar alguna enfermedad como enfermedad de Cushing o tumor, y unos valores por debajo, enfermedad de Addison o hipopituitarismo, entre otras.
¿Qué es la aldosterona y para qué sirve?
La aldosterona es una hormona esteroidea y mineralocorticoide, producida por las glándulas suprarrenales, sirve para regular el metabolismo de los electrolitos, aumentando la presión en sangre, manteniendo sodio en el cuerpo y liberando potasio.
La enfermedad de Addison suele generar una disminución de aldosterona.
¿Qué hacen las glándulas suprarrenales?
La función principal de las glándulas suprarrenales es regular diferentes componentes del metabolismo y producir hormonas que son imprescindibles para la vida, como el cortisol o las hormonas sexuales.
¿Qué es la insuficiencia adrenal?
Una insuficiencia adrenal es un trastorno endocrino y hormonal causado por una producción insuficiente de hormonas suprarrenales, como cortisol o aldosterona.

Enfermedad
Hipotiroidismo en el Embarazo
¿Qué es el hipotiroidismo en el embarazo?
El hipotiroidismo en el embarazo es el descenso de la hormona tiroidea , que se produce por la alteración de la producción de la misma en el tiroides durante el embarazo. Esta situación puede favorecer los abortos, así como la eclampsia (hipertensión arterial en el embarazo), y puede producir en casos de hipotiroidismo severo, alteraciones en el desarrollo cerebral del niño. Obliga a que el control durante el embarazo sea más estricto, sobre todo en las mujeres cuyo hipotiroidismo fuera conocido previamente, ya que la demanda de hormona tiroidea es más alta durante la gestación.
Tipos de hipotiroidismo en el embarazo
Los tipos de hipotiroidismo no son diferentes en el embarazo que en las pacientes que no están embarazadas:
Hipotiroidismo primario: es la causa más frecuente de hipotiroidismo. En ella, se produce una falta de producción por alteración de la glándula tiroides. Es el caso de la tiroiditis de Hashimoto, causa más común de este proceso.
Hipotiroidismo secundario: es el que se produce por falta de hormona hipofisaria, conocida como TSH. Al no producirse en cantidad suficiente, no estimula tiroides y este no produce hormona tiroidea.
Hipotiroidismo terciario: hay falta de la hormona tirotropina que se produce en el hipotálamo, provocando una falta de producción de TSH y de T4.
Causas de hipotiroidismo en el embarazo
La causa del hipotiroidismo en el embarazo no difiere de las causas sin embarazo. La más frecuente es la enfermedad de Hashimoto , es una enfermedad autoinmune inflamatoria que daña la glándula tiroidea. Puede darse también en pacientes que presentan un hipotiroidismo congénito. En este caso se debe aportar la T4 desde la infancia, o en pacientes que han tenido poco aporte de yodo. En muchos casos es necesario dar un aporte de yodo suplementario en pacientes embarazadas, y también en aquellas que hayan tenido previamente una extirpación de tiroides por alguna causa.
Síntomas de hipotiroidismo en el embarazo
Los síntomas de hipotiroidismo en el embarazo son cansancio, dolor muscular, anemia por descenso de los glóbulos rojos, riesgo de insuficiencia cardíaca y como síntoma principal propio del embarazo, la preeclampsia, es decir, el aumento de la presión arterial durante el embarazo. Estos síntomas se dan en los hipotiroidismos severos, en los casos leves pueden no existir síntomas o ser achacables al propio embarazo .
Tratamiento de hipotiroidismo en el embarazo
El tratamiento del hipotiroidismo durante el embarazo es similar a todos los hipotiroidismos. Se realiza mediante la suplementación con hormona tiroidea . Se puede necesitar un aumento de entre el 25 y 50 % de las dosis previas, si la paciente ya estaba siendo tratada, debido a la mayor demanda de esta hormona durante el embarazo.
Pruebas complementarias del hipotiroidismo en el embarazo
La prueba complementaria es la analítica de sangre con determinación de TSH y hormona T4 que se realiza desde el inicio del embarazo. En los casos de hipotiroidismo previo, se hace analítica previa al embarazo y, cada 8 semanas, es necesario llevar a cabo un nuevo control analítico para reajustar la dosis en función de las diferentes necesidades de hormona durante el embarazo .
Puede ser necesaria la realización de una ecografía de la zona tiroidea para valorar el tiroides. No se realizan otras pruebas de imagen durante el embarazo.
Factores desencadenantes del hipotiroidismo en el embarazo
Los factores desencadenantes en el hipotiroidismo en el embarazo no difieren de los factores de riesgo sin el embarazo. En los casos de hipotiroidismo primario, la causa más frecuente será la enfermedad de Hashimoto, y la falta de yodo en el aporte alimenticio, por ello, en muchos casos, se da suplemento de yodo durante este estado.
En los casos de hipotiroidismo secundario, la causa más común es el adenoma hipofisario (tumor benigno en las células de la glándula hipófisis).
Los casos terciarios se dan por alteraciones a nivel del hipotálamo.
Factores de riesgo del hipotiroidismo en el embarazo
La falta de aporte de yodo es un factor de riesgo del hipotiroidismo en el embarazo .
Complicaciones del hipotiroidismo en el embarazo
Las complicaciones de hipotiroidismo en el embarazo son la dificultad para conseguir un embarazo en los casos mal controlados, la probabilidad de aborto en el primer trimestre, cuando la hormona no se encuentra en valores normales, y el riesgo de preeclampsia.
Prevención del hipotiroidismo en el embarazo
La prevención del hipotiroidismo durante el embarazo es la suplementación con yodo en aquellos casos que se crea necesario, y controles a lo largo del embarazo con tratamiento precoz y monitorizado de los hipotiroidismos que aparezcan.
Especialidades a las que pertenece
La especialidad a la que pertenece es la endocrinología, pero, si la paciente no tiene previamente hipotiroidismo, las analíticas con monitorizaciones hormonales son pedidas en primer lugar por obstetricia. El obstetra deriva al endocrino en los casos necesarios.
Preguntas frecuentes
¿ Qué significa TSH baja y t4 normal?
Cuando la TSH está baja y la T4 normal, indica una normalidad en la producción de hormona tiroidea, que puede haber estado precedida de una situación de hipertiroidismo. Por tanto, es necesario un nuevo control analítico pasado un periodo de unas 8 semanas, que permitan confirmar la normalidad en la producción de hormona tiroidea y descarten un hipertiroidismo.
¿Qué parte del cuerpo afecta el hipotiroidismo?
El hipotiroidismo afecta a múltiples órganos al ser una hormona reguladora. En primer lugar, puede afectar neurológicamente, produciendo estados depresivos y bradipsiquia. También, al sistema digestivo produciendo estreñimiento y dispepsia, o al muscular produciendo una astenia y falta de fuerza, al sistema de control de peso produciendo un aumento del mismo, defectos en control de la temperatura con una intolerancia al frío, la piel se altera y el pelo y las uñas se vuelven quebradizos y, puede haber enlentecimiento del pulso.
En casos muy extremos se puede llegar a sufrir un coma por esta causa.
¿Cuál es el nivel normal de prolactina en la mujer?
El nivel de prolactina puede variar a lo largo de la vida, siendo más alto durante la lactancia y en el embarazo. En situación normal, los niveles deben estar por debajo de 25 nanogramos por mililitro y, en caso de embarazo, pueden variar entre 80 y 400 nanogramos por mililitro .
¿Cuál es el especialista que trata el hipotiroidismo?
El especialista que diagnostica, controla y trata el hipotiroidismo es el endocrinólogo .
¿Cuál es el hipotiroidismo primario?
Se entiende por hipotiroidismo primario a la falta de producción de la hormona tiroidea originado en una alteración en la glándula tiroides , funcionando correctamente el eje hipotálamo-hipofisario.
Si quieres descubrir todos los consejos y cuidados que debe de tener una mujer embarazada, haz nuestro test sobre el embarazo .

Enfermedad
Obesidad Mórbida
¿Qué es la obesidad mórbida?
La obesidad mórbida es un exceso de peso de la persona en la que el índice de masa corporal o IMC se encuentra por encima de 40. Se define el IMC como el peso en kilogramos dividido por la altura en metros al cuadrado. La obesidad mórbida se considera la forma más extrema de obesidad.
Tipos de obesidad mórbida
Existen diferentes tipos de obesidad:
Obesidad mórbida grado 3 o de alto riesgo, con IMC igual o mayor a 40.
Obesidad mórbida grado 4 o extrema, con IMC por encima de 50.
Obesidad grado 1 y 2, no se considera obesidad mórbida, en el grado 1 el IMC se encuentra entre 30 y 34.9 y en el grado 2, de 35 a 39.9.
Causas de la obesidad mórbida
Aunque la causa principal de la obesidad mórbida se produce por un mayor consumo de calorías ingeridas frente a las calorías gastadas, son múltiples las causas que dan lugar a este proceso.
Causas genéticas: este es el caso de la enfermedad o síndrome de Prader Willi y el síndrome de Bardet Biedl, hay que tener en cuenta que hay asociación de obesidad familiar, hay familias de obesos. Esto hace pensar en una causa genética, pero también las familias comparten las mismas formas de comer, por lo que este factor también hay que tenerlo en cuenta.
Factores ambientales: como son el consumo de ciertos alimentos y la cantidad de ellos, así como la falta de ejercicio físico.
Problemas psicológicos de estrés, depresión o traumas: ya sea en la infancia o en la edad adulta, estos pueden colaborar en que la comida se establezca como una compensación.
Secundario a enfermedades endocrinas: como el síndrome de Cushing, el hipotiroidismo o el uso de esteroides, puede dar lugar también a aumento de peso.
Síntomas de la obesidad mórbida
El síntoma principal de la obesidad mórbida es el aumento excesivo de peso, que se traduce en una disminución de movilidad, en una alteración de las articulaciones, mayor riesgo de diabetes mellitus, de enfermedades cardiovasculares como hipertensión, cardiopatía isquémica e ictus y, también puede producir síndrome de apnea del sueño.
Otro problema asociado es el aislamiento social, que se produce por la falta de movilidad del paciente, pero también por el rechazo que un paciente siente por parte de la sociedad que le rodea, que considera que la obesidad se debe a una falta de interés del paciente por si mismo.
Tratamiento de la obesidad mórbida
El tratamiento de la obesidad mórbida lleva un conjunto de terapias para apoyar al paciente en la mejora de su situación.
En primer lugar es necesario indicar una dieta y unos buenos hábitos alimenticios, así como ejercicios que el paciente pueda realizar para ayudarle a mejorar de su situación.
Es preciso tratamiento psicológico y psiquiátrico de posibles alteraciones en esta esfera, como son la depresión y la ansiedad, además del apoyo psicológico necesario para mejorar los hábitos de vida del paciente.
Suele ser necesario recurrir a tratamiento quirúrgico de la obesidad mórbida, que se puede clasificar en tres tipos de cirugía: restrictiva, cirugía malabsortiva y cirugía de restricción y malabsorción combinadas.
Son cirugías restrictivas la banda gástrica, en la cual, se sitúa una banda de silicona para reducir el estómago, dando lugar a una saciedad más rápida.
Manga gástrica, en ella se procede a dar una forma de manga al estómago, dando lugar a un menor tamaño del mismo y creando una saciedad con una menor cantidad de alimento ingerido.
La cirugía malabsortiva o la derivación biliopancreática, en la cual se procede a disminuir el tamaño del estómago y a conectar este directamente con la segunda parte del intestino delgado, donde se secretan los jugos pancreáticos y biliares, evitando la absorción de alimentos en las zonas más próximas del intestino delgado.
El bypass gástrico con Y de Roux, se une el estómago con la parte más distal del intestino, es, por tanto, restrictiva y malabsortiva.
Pruebas complementarias de la obesidad mórbida
Las pruebas complementarias para lo obesidad mórbida son una analítica de sangre para conocer los niveles de azúcar, colesterol y el recuento celular del paciente, radiología de tórax, espirometría y estudio de apnea obstructiva del sueño.
El electrocardiograma permite conocer alteraciones cardiacas desconocidas hasta ese momento.
Por último, es necesario también, el estudio del sistema gastroduodenal por medio de endoscopia, para planear de forma adecuada la posibilidad de una cirugía bariátrica.
Factores desencadenantes de la obesidad mórbida
El factor desencadenante principal de la obesidad mórbida es el desequilibrio entre las calorías consumidas y las calorías gastadas por parte del paciente.
Factores de riesgo de la obesidad mórbida
Los factores de riesgo para la obesidad mórbida son la presencia de esta dolencia dentro del grupo familiar, en la cual parecen estar implicados factores genéticos asociados a alteraciones en el consumo de ciertos alimentos muy calóricos y a una disminución del ejercicio físico.
Complicaciones de la obesidad mórbida
Las complicaciones que lleva aparejada la obesidad mórbida son alteraciones cardiovasculares como hipertensión arterial, mayor riesgo de ictus y de infartos cardiacos, problemas respiratorios con disnea intensa y apnea del sueño, dolores articulares, mayor tasa de gota, alteraciones de la salud mental tipo depresión y ansiedad, y enfermedades endocrinológicas como la diabetes mellitus y litiasis biliar.
La mortalidad de este tipo de pacientes se presenta elevada respecto a lo que les corresponde por edad.
Prevención de la obesidad mórbida
La prevención de la obesidad mórbida se realiza con una alimentación equilibrada mediterránea, con consumo de frutas y verduras frescas, y hábitos de vida saludables con ejercicio diario que permite consumir parte de las calorías ingeridas.
No se deben consumir bebidas azucaradas, ni refrescos de forma habitual, tampoco bollería industrial, ni comida rápida.
Especialidades a las que pertenece
Los especialistas implicados en el tratamiento de la obesidad mórbida son varios; endocrinos y nutricionistas, psiquiatras, neurólogos y cirujanos generales son los más implicados en el tratamiento y el control de la obesidad mórbida. Es importante contar con una unidad de fisioterapia que establezca un régimen de ejercicio acorde al paciente.
Preguntas frecuentes
¿ Cuáles son los tipos de obesidad ?
Los tipos de obesidad se clasifican en diferentes grados, en función del índice de masa corporal:
grado 1, obesidad leve, IMC entre 30 y 34.9.
grado 2, obesidad moderada, IMC entre 35 y 39,9.
grado 3, obesidad mórbida, IMC por encima de 40.
grado 4, obesidad extrema, IMC por encima de 50.
El riesgo para los pacientes aumenta según aumenta el IMC. A mayor IMC, mayor riesgo para la salud del paciente.
¿ Cuáles son los riesgos de la obesidad grado 1 ?
La obesidad grado 1 aumenta el riesgo de padecer enfermedades endocrinológicas como la diabetes, elevación de los niveles de colesterol y triglicéridos, lo que puede derivar a un mayor riesgo cardiovascular y de sufrir dolores articulares. Dentro de la obesidad, es la que menor riesgo presenta, aunque esté elevada respecto a un paciente con normopeso.
¿ Cuándo se considera obesidad mórbida ?
La obesidad se considera obesidad mórbida cuando el IMC supera el nivel de 40, cuando supera el nivel de 50 se considera una obesidad extrema.
¿ Qué es androide y ginoide ?
Los términos androide y ginoide respecto a la obesidad marcan la zona donde de forma preferente se va a acumular la grasa.
La distribución androide es una distribución a nivel abdominal y de grasa visceral.
La distribución ginoide es la que se localiza principalmente en la zona de las piernas, glúteos y muslos.
La obesidad androide es la que presenta más riesgo de enfermedades cardiovasculares.
¿ Qué se puede hacer para evitar la obesidad infantil ?
Para evitar la obesidad infantil, es importante controlar los hábitos alimenticios de los niños, su alimentación debe de ser rica en frutas y verduras y pobre en grasas, evitando especialmente la bollería industrial.
Es importante también estimular la realización de ejercicio físico, controlando que no permanezcan sentados durante mucho tiempo.

Enfermedad
Pancreatitis
¿Qué es la pancreatitis?
La pancreatitis es un proceso inflamatorio de la glándula pancreática (páncreas), de gran tamaño. Se ubica detrás del estómago y se encarga de fabricar jugos digestivos o enzimas que ayudan a descomponer los alimentos en la parte superior del duodeno o intestino delgado. El páncreas también es el encargado de producir insulina y glucagón, dos hormonas que ayudan a controlar los niveles de azúcar en sangre y que constituyen la principal fuente de energía del organismo. La pancreatitis se desencadena por la activación inapropiada de las enzimas pancreáticas, resultado de una autodigestión del páncreas. La inflamación puede ser súbita (aguda) o progresiva (crónica). Es más frecuente en hombres que en mujeres y suele aparecer entre los 30 y los 60 años. Es una enfermedad grave. Los casos leves de pancreatitis pueden desaparecer sin tratamiento , pero los casos graves pueden causar complicaciones potencialmente mortales.
Tipos de pancreatitis
Existen dos tipos de pancreatitis:
Pancreatitis aguda : es un proceso inflamatorio agudo del páncreas con afectación variable de otros tejidos próximos y de órganos distantes, que se se produce generalmente por los cálculos biliares (piedras en la vesícula biliar) o a un consumo excesivo de alcohol, fenómenos que pueden provocar una autodigestión del páncreas por las enzimas que produce. Tiene pocos días de duración.
Pancreatitis crónica : es un proceso inflamatorio persistente (crónico) del parénquima y/o sistema ductal del páncreas, que tiene como consecuencia fibrosis y compromiso de sus funciones. Se debe generalmente a una repetición de la pancreatitis aguda. La ingesta prolongada y excesiva de alcohol también puede ser la causa de la pancreatitis crónica.
Causas de la pancreatitis
La pancreatitis tiene lugar cuando las enzimas digestivas se activan mientras están en el páncreas, lo que irrita las células del páncreas y provoca inflamación. Cuando el páncreas funciona normalmente, las enzimas que segrega no se vuelven activas hasta alcanzar el duodeno. Pero, cuando el páncreas está inflamado, las enzimas se activan precozmente (mientras todavía están dentro del páncreas) y empiezan a atacar sus estructuras internas. El tejido que recubre el interior del páncreas , encargado de fabricar enzimas, se lesiona debido a la actividad enzimática y, por lo tanto, deja de producir nuevas enzimas.
Las causas principales de la pancreatitis en más de un 80% de los casos están provocadas por cálculos (piedras) biliares inadvertidas y el abuso del alcohol. Otras causas menos frecuentes son la genética, los traumatismos, o el consumo de algunos medicamentos, drogas o toxinas. Otro motivo es cualquier tumor o inflamación que obstruya el conducto que drena el páncreas.
Síntomas de la pancreatitis
Los síntomas de la pancreatitis incluyen: dolor en la zona abdominal superior , dolor abdominal que se extiende a la espalda, taquicardia, dolor abdominal que empeora después de comer, náuseas, fiebre, dolor con la palpación al tocarse el abdomen, vómitos, pérdida de peso de forma involuntaria, sangrado pancreático, que se manifiesta en manchas cutáneas similares a moratones en los costados o cerca del ombligo y heces de aspecto aceitoso y mal olor.
Tratamiento para la pancreatitis
En los dos tipos de pancreatitis, no hay un tratamiento curativo . El de la pancreatitis aguda se enfoca en “dejar descansar” el páncreas mediante una dieta absoluta (no tomar nada) entre 2 y 4 días. Esto suele implicar la colocación de sonda nasogástrica y la administración de analgésicos intravenosos e hidratación por vena. En la pancreatitis crónica, el tratamiento es analgésico y se administran fármacos que ayuden a que las enzimas pancreáticas realicen adecuadamente su función. Hay que tener en cuenta que, en estos casos, con cada brote habrá más daños que irán limitando el funcionamiento del páncreas.
Pruebas complementarias del tratamiento de la pancreatitis
Para el diagnóstico y tratamiento de la pancreatitis es necesario realizar pruebas como: análisis de sangre para detectar niveles elevados de enzimas pancreáticas, tomografía computarizada para detectar cálculos biliares, ecografía abdominal para detectar cálculos biliares e inflamación del páncreas , o resonancia magnética para detectar anomalías en la vesícula, el páncreas y los conductos.
Factores desencadenantes de la pancreatitis
No se conoce un factor específico que pueda desencadenar este trastorno.
Factores de riesgo de la pancreatitis
Entre los factores que aumentan el riesgo de tener pancreatitis están: alcoholismo, cálculos biliares, ciertos medicamentos, fibrosis quística, antecedentes familiares de pancreatitis, niveles altos de calcio en la sangre, niveles altos de triglicéridos en la sangre , cáncer de páncreas, tabaquismo, sobrepeso y obesidad.
Complicaciones de la pancreatitis
Las complicaciones de la pancreatitis incluyen:
Pseudoquistes.
Insuficiencia renal .
Problemas respiratorios .
Diabetes.
Desnutrición.
Cáncer de páncreas .
Prevención de la pancreatitis
Para prevenir la pancreatitis es necesario:
Evitar el sobrepeso .
No tomar alcohol .
Evitar el consumo de tabaco .
Especialidades a las que pertenece la pancreatitis
La pancreatitis pertenece a la especialidad de gastroenterología. La gastroenterología es la parte de la medicina que se ocupa del estómago y los intestinos y sus enfermedades, así como del resto de los órganos del aparato digestivo.
Preguntas frecuentes
¿Cuál es la función del páncreas?
El páncreas es el encargado de fabricar jugos digestivos o enzimas, que ayudan a descomponer los alimentos en la parte superior del intestino delgado. El páncreas también es el encargado de producir insulina y glucagón, dos hormonas que ayudan a controlar los niveles de azúcar en sangre, la principal fuente de energía del organismo.
¿Por qué se inflama el bazo?
El bazo se puede inflamar debido a muchas enfermedades , como infecciones, enfermedad hepática y algunos tipos de cáncer que pueden causar un aumento de tamaño del bazo.
¿Cuál es la función del bazo?
El bazo forma parte del sistema linfático , que combate las infecciones y mantiene el equilibrio de los líquidos del cuerpo. Contiene los glóbulos blancos que luchan contra los gérmenes. El bazo también ayuda a controlar la cantidad de sangre del organismo y destruye las células envejecidas y dañadas.
¿Qué pasa si se rompe el bazo?
Al romperse el bazo se produce un sangrado de este órgano, con lo consiguiente se produce una hemorragia interna. En algunas ocasiones, en el momento del traumatismo puede no ocurrir una rotura completa del bazo, si no una laceración o una rotura pequeña que produzca un pequeño sangrado. Existen otras causas de rotura de bazo aparte del traumatismo; esto puede ocurrir en enfermedades que produzcan una inflamación importante del bazo, de manera que se rompa la membrana que lo rodea, y por consiguiente aparece su hemorragia.
Artículos por especialidad
CertificadosAlergologíaAnatomía PatológicaAnestesiología y ReanimaciónAngiología y Cirugía VascularAnálisis ClínicosAparato DigestivoCardiologíaChequeosCirugía General y del Aparato DigestivoCirugía General y del Aparato Digestivo PediátricaCirugía Oral y MaxilofacialCirugía Ortopédica y TraumatologíaCirugía Ortopédica y Traumatología PediátricaCirugía PediátricaCirugía Plástica y ReparadoraCirugía TorácicaClínica u HospitalDermatología Médico-Quirúrgica y VenereologíaEndocrinología y NutriciónEnfermeríaFisioterapiaGenética HumanaGinecología y ObstetriciaInmunologíaLogopedia y FoniatríaMedicina Estética y Unidad LaserMedicina Física y RehabilitaciónMedicina GeneralMedicina InternaMedicina NuclearMedicina del DeporteNefrologíaNeumologíaNeurocirugíaNeurofisiología ClínicaNeurologíaNutrición y DietéticaOdontología y EstomatologíaOftalmologíaOncología MédicaOncología RadioterápicaOsteopatíaOtorrinolaringologíaPediatríaPodologíaPoliclínicasPreparación al PartoPsicologíaPsiquiatríaRadiodiagnóstico-Diagnóstico Por ImagenReumatologíaTricologíaUnidad del DolorUrgencias HospitalariasUrología
Todas las especialidades  Savia
Savia