Oftalmología
La especialidadArtículos especializados
Enfermedades
Síntomas
Otros contenidos

Artículo especializado
Xantelasmas: Causas y Tratamientos
Posiblemente se les conoce popularmente como «las bolsitas amarillas de colesterol que aparecen en las personas mayores alrededor de los ojos». Como veremos, no sólo son «bolsitas de colesterol» y no siempre aparecen en la gente mayor .
Qué son
Los xantelasmas son efectivamente unas pápulas o placas planas, de color amarillento y consistencia blanda, que contienen una acumulación de células llamadas histiocitos, cargadas de diversas sustancias grasas, entre ellas, colesterol. Pueden aparecer como resultado del envejecimiento o también en personas relativamente jóvenes. La zona donde más frecuentemente se ven es en el borde interno del párpado superior. Pueden llegar a abarcar áreas más grandes, casi siempre alrededor del ojo , pero también otras zonas de la cara. Son algo más frecuentes en las mujeres que en los hombres.
Las personas con xantelasmas ¿tienen el colesterol alto?
Es una pregunta frecuente. La realidad es que aproximadamente una tercera parte de las personas que tienen xantelasmas tiene un colesterol por encima del considerado sano. Otras tienen una proporción baja de «colesterol bueno» (el llamado colesterol HDL) o los triglicéridos altos. Esto puede venir causado por una dieta inadecuada, o por trastornos genéticos del metabolismo de las grasas denominados hiperlipidemias. El médico encargado de diagnosticar estos trastornos es el médico de familia o, en casos complejos, el endocrinólogo .
Entonces, ¿si tengo xantelasmas debo acudir al médico y hacerme un análisis de sangre?
Es conveniente, y en especial si se trata de una persona joven, de menos de 40 años de edad, y con antecedentes familiares de colesterol alto, o historia de muerte súbita por infarto o ictus en algún miembro de la familia. Tener el colesterol u otros lípidos altos es un factor de riesgo de enfermedad cardiovascular , y hoy día existen tratamientos muy eficaces y seguros para ello.
¿Pueden asociarse con otras enfermedades?
Además de con la hipercolesterolemia, los xantelasmas pueden asociarse con la diabetes y con la cirrosis biliar (una enfermedad que afecta a las vías biliares), pero con menor frecuencia.
¿Tener xantelasmas se asocia entonces con el infarto o el ictus?
Algunos estudios han demostrado que tener xantelasmas, sobre todo a una edad temprana (antes de los 40 años), se asocia con una mayor probabilidad de sufrir aterosclerosis, infarto de miocardio o ictus. Esta relación es independiente de tener el colesterol o los triglicéridos altos, por lo que las personas con xantelasmas deberían visitarse regularmente en el médico, seguir una dieta sana, controlar su colesterol (con dieta o con medicación) hacer ejercicio físico de forma moderada y regular, y no fumar.
Desde el punto de vista estético, ¿tienen tratamiento?
Los xantelasmas se pueden tratar con métodos ablativos como la crioterapia (congelarlos con aparatos que emplean el nitrógeno líquido), el láser, el peeling químico o incluso con cirugía, extirpándolos. Sin embargo, la norma es que vuelvan a aparecer en más de la mitad de los casos cuando pasa un tiempo. La recidiva suele ser más frecuente en las personas que tienen un mal control de su hiperlipidemia.

Artículo especializado
Molestias por Ojo Seco
¿Sientes molestias de irritación en tus ojos de manera reiterada? ¿Has pensado que podrías padecer de “ojo seco”? Esto, afortunadamente, tiene solución .
La lágrima
La glándula lagrimal, con su secreción, la lágrima, compuesta básicamente de agua y lípidos (grasas), lubrifica y nutre la córnea, ya que ésta carece de vasos sanguíneos y tiene tendencia a desecarse. Además, la lágrima cumple la función de mantener el saco conjuntival limpio , no sólo por acción mecánica (de arrastre), sino también por su acción bactericida, debido a su contenido en lisozima.
Una alteración en cualquier punto de la vía lagrimal será sintomática. Típicamente, si la alteración está en una zona previa al saco lagrimal, el cuadro cursará sólo con lagrimeo constante. Si la obstrucción está en el saco o en una zona más alejada se asocia a secreción, que se acumula a nivel del párpado, provocando acúmulos de legaña .
En los bebés
Al nacer, la secreción lacrimal suele ser poco importante o nula. La aparición de las lágrimas se produce en las primeras semanas de vida y, a los tres meses de edad , la secreción está definitivamente establecida.
Las vías lagrimales culminan su desarrollo durante las primeras semanas de la vida, de tal manera que en los primeros momentos después del nacimiento puede no estar definitivamente perforado (o, lo que es lo mismo, puede no ser permeable) el canal lacrimonasal y eso provoca una de las consultas más frecuentemente realizadas en pediatría (“mi hijo tiene mucha legaña acumulada en un ojo, pero el ojo no está rojo”). Como pediatras, aconsejaremos la realización de masajes al bebé utilizando el pulpejo del pulgar, de arriba a abajo sobre el canto nasal de forma repetitiva, con la intención de ayudar a permeabilizar el conducto lacrimonasal que, por culpa del acúmulo de secreciones nasales, se halla embozado.
Causas del ojo seco
Algunos fármacos de administración sistémica como los antihistamínicos, anticolinérgicos y psicótropos se asocian a un ojo seco, porque reducen la secreción lagrimal. Los trastornos que afectan directamente a la glándula lagrimal como la sarcoidosis o el síndrome de Sjögren también producen ojo seco. Algunos enfermos presentan un ojo seco después de la radioterapia, si el campo terapéutico incluye las órbitas.
Los problemas de sequedad ocular son también comunes después de lesiones nerviosas que afectan a los nervios craneales (llamados pares craneales). Sobre todo el que afecta al “VII par craneal (nervio facial)”, provocando una “queratitis por exposición” de la superficie ocular, secundaria a la parálisis del nervio facial con incapacidad de cierre completo del párpado.
Signos y síntomas
El ojo seco (queratitoconjuntivitis secas) puede ser de gravedad variable: desde una afectación corneal superficial leve en las que el ojo puede tener un aspecto sorprendentemente normal, hasta una úlcera que puede progresar hacia la perforación. Producen ardor, intenso dolor (sobre todo con el parpadeo), ojo rojo, sensación de cuerpo extraño con el parpadeo (como de tener “arenilla” en el ojo), fotofobia (hipersensibilidad a la luz) y visión borrosa (por pérdida de la transparencia corneal). Suponen una amenaza para la visión debido al riesgo de opacidad corneal, cicatrización y perforación.
A diferencia de otros procesos como pueden ser, por ejemplo, la uveítis o el glaucoma agudo, las molestias de la queratitis cesan con la instilación de colirio anestésico.
Diagnóstico
Las queratitis son fácilmente visibles a simple vista tras la instilación de una gota de fluoresceína y visualizando luego la córnea con una luz azul. El examen con aparatología oftalmológica específica (lámpara de hendidura) permite objetivar la existencia de rotura de la arquitectura corneal, un filtrado opaco o abscesos (acúmulos de infección), así como una reacción celular inflamatoria en la cámara anterior. La producción de lágrimas medida después de humectar un papel de filtro (la llamada tira de Schirmer) es deficiente.
Lagrimas artificiales o lubricantes oculares
Los problemas de sequedad ocular se controlan mediante la aplicación frecuente y abundante de lágrimas artificiales o lubricantes oculares. La dosis normal es de una gota en el ojo 2-4 veces al día (la dosis puede ser aumentada en caso necesario), separando los párpados del ojo/s afectado/s e instilando una gota dentro del párpado inferior, mientras se dirige la vista hacia arriba. Posteriormente, se debe mantener el ojo abierto y no parpadear durante 30 segundos como mínimo. Recordar que, después de la instilación, no se deben cerrar los ojos apretadamente y se debe intentar no parpadear más de lo normal. Además de ello, antes de usar otras gotas oftálmicas , se debe esperar como mínimo cinco minutos. Para evitar contaminación, el gotero no debe entrar en contacto con el ojo o con cualquier otra superficie.
Las lágrimas artificiales pueden adquirirse en la farmacia sin receta médica y pueden utilizarse durante el periodo de embarazo y de lactancia con total seguridad .
Cabe destacar que la aplicación de colirios anestésicos en los ojos afectos de sequedad puede resultar especialmente peligrosa, porque la ausencia de un reflejo de parpadeo normal expone a la córnea a lesiones indoloras no percibidas por el paciente.
Cuando existe una erosión corneal diagnosticada por fluoresceína se debe proceder a la oclusión ocular y mantener dilatada la pupila, mediante colirio de atropina, para controlar el dolor. Además de ello, se aplicarán antibióticos tópicos para prevenir las infecciones secundarias.
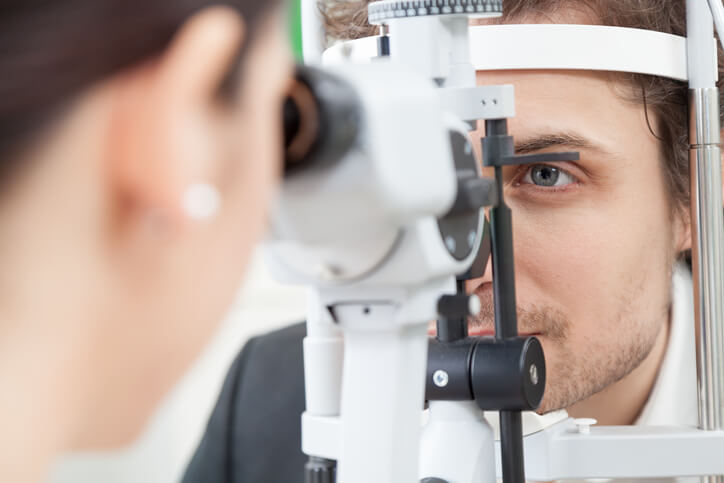
Artículo especializado
Operaciones de Miopía con Láser, ¿Cuál es la Mejor?
¿Estás considerando operarte la vista para quitarte esas molestas gafas? Infórmate de las técnicas que existen en el mercado.
El defecto refractivo (ametropía) aparece cuando los rayos de luz paralelos que entran en el ojo no quedan enfocados sobre la retina y el resultado visual es una imagen borrosa . Sería el caso de la miopía, la hipermetropía o el astigmatismo.
La cirugía refractiva se refiere a los distintos procedimientos quirúrgicos encaminados a corregir estas afecciones oftalmológicas.
El objetivo de la intervención es dejar el ojo en las máximas condiciones de normalidad refractiva, esto es, alcanzar la máxima agudeza visual posible sin corrección óptica, de manera que no sea necesario el uso de gafas o lentes de contacto.
¿SABÍAS QUE…?
el Dr. José Ignacio Barraquer es considerado el padre de la cirugía refractiva y ya en 1949 publicó su primer libro escrito acerca de la posibilidad de la corrección de la miopía mediante la modificación de la curvatura de la córnea?
Técnicas para tratar la miopía
Existen diversas técnicas quirúrgicas oftalmológicas para tratar las ametropías:
Técnica LASIK (Queratomileusis in situ asistida con láser Excimer): en estos momentos es la técnica más utilizada y fue descrita en 1988. Consiste en tallar una lamela corneal mediante un aparato denominado microqueratomo, aplicando el láser Excimer sobre el tejido corneal. Posteriormente, se recoloca la lamela sobre la zona tratada, conservando de esta manera la zona superficial de la córnea.
Otras técnicas: como el láser de femtosegundo (con resultados también muy positivos), la queratectomía fotorefractiva (PRK) con láser Excimer, la colocación de implantes intracorneales, la queratotomía radiada …
¿Cuándo se indica el LASIK?
Pacientes mayores de 21 años.
Error de refracción estable (dentro de +/- 0’5 dioptrías en los 12 meses anteriores).
Miopías o hipermetropías con o sin astigmatismo y astigmatismo mixto.
Ventajas del LASIK
Esta técnica ofrece ventajas frente a las demás opciones:
Es útil para la corrección de la miopía, permite mejorar la agudeza visual espontánea y disminuir la corrección óptica.
Se logra mayor exactitud en la corrección del defecto ocular.
Es una técnica segura.
No provoca dolor.
La recuperación postoperatoria es rápida.
Se consigue una disminución notable del riesgo de aparición de complicaciones postquirúrgicas.
Se realiza de forma ambulatoria (sin necesidad de ingreso hospitalario).
Se utiliza una cantidad mínima de anestésico tópico (aplicado directamente en el ojo).
Se pueden tratar ambos ojos en una misma sesión.
Existe la posibilidad de volver a realizar la técnica en un futuro.
Efectos adversos del LASIK
Como toda técnica médica, el LASIK también tiene riesgos, efectos adversos o desventajas. No es una técnica perfecta ni inocua. Algunos ejemplos serían:
Ojo seco: es el efecto adverso más frecuente asociado con el LASIK, con más de 95% de pacientes que experimentan estos síntomas en el primer mes después de la cirugía. Suele mejorar en los siguientes 6-12 meses posteriores a la intervención, de tal manera que tan sólo un pequeño porcentaje de pacientes desarrollarán un ojo seco severo resistente a tratamiento.
No puede tratar la presbicia (o vista cansada), que sería debida a una pérdida de capacidad de enfoque del cristalino del ojo, como resultado de la progresión natural de la edad.
Puede ser necesario el uso de gafas o lentes para la lectura o la conducción nocturna, una vez realizada la intervención con láser.
Alto coste económico en la compra y mantenimiento de los equipos necesarios para la realización de esta cirugía, que hacen su uso limitado en un gran número de países.
Está contraindicada en los algunos casos. Algunos ejemplos serían:
Mujeres embarazadas o en lactancia.
Enfermedades del colágeno (síndrome de Sjögren, lupus, artritis reumatoide, etc.), autoinmunes o inmunodeficiencia.
En casos de alergia ocular no controlada, glaucoma no controlado o cualquier grado de catarata.
Historia de queratitis por herpes zóster.
La diabetes mellitus no controlada.
En conclusión
Se debe realizar una cuidadosa selección de los pacientes candidatos, basándose en una exhaustiva evaluación “caso por caso”.
Artículo especializado
Respuestas Sobre la Electrólisis
Este tratamiento suscita muchas preguntas al paciente. Es por ello que vamos a intentar responder a todas ellas. La electrólisis percutánea intratisular o EPI es un tipo de técnica invasiva que utilizan los fisioterapeutas para tratar lesión en tejidos blandos (tendones, músculos y fascias), es decir, tendinopatías, roturas musculares, fascitis, etc.
¿En qué consiste?
Consiste en introducir de manera ecoguiada hasta la zona lesionada una aguja de acupuntura que se conecta a un aparato que produce una corriente eléctrica galvánica. Al aplicarla se produce una destrucción del tejido fibrótico y un proceso local inflamatorio que a su vez produce una fagocitosis y reparación del tejido. La fagocitosis , para que se entienda, sería el proceso en el que el cuerpo envía ciertas células allí donde hay lesión y éstas se van a encargar de procesar las partículas nocivas (las que producen la inflamación), al detectarlas como dañinas o extrañas.
¿Pinchar con una aguja es peligroso para el tendón/lesión?
Cuando se plantea esta técnica estamos en una situación en la que el dolor no se ha reducido y el traumatólogo ya se está planteando el tratamiento de infiltración o intervención quirúrgica . Ambos casos más agresivos que la EPI. En esta técnica la aguja que se introduce es más pequeña que la de la infiltración y esta evidenciado en diferentes estudios que sobre el tendón sano no se produce ninguna lesión. Es más, es en los tendones más degenerados donde se podrán observar mejores resultados.
¿Cómo de eficaz es esta técnica?
Podríamos decir que según la evidencia científica tiene entorno a un 80 y 85% de eficacia, siempre teniendo en cuenta la persona, el contexto, y el tipo de patología/ tejido que se trate. Es una técnica que ha ahorrado muchas intervenciones quirúrgicas y que poco a poco se utiliza más por los grandes resultados que ofrece.
Si bien es cierto es una técnica muy controvertida y el origen de esta controversia es la novedad. Al igual que paso con la punción seca en sus inicios, la EPI Es una técnica que pese a que ya tiene evidencia científica que la abala cuesta que se normalice en el mundo sanitario.
¿En qué patología se utiliza y cuántas sesiones serían necesarias?
La técnica nació para tratar tendinopatías , aunque se ha mostrado útil en el tratamiento de tejidos blandos. De hecho, en fascitis plantar de mucho tiempo de evolución es una técnica que está ayudando mucho a deportistas que ya no sabían a dónde acudir. Además, tiene un efecto de prevención ya que el número de recaídas una vez se ha tratado al paciente, es muy bajo.
Respecto al número de sesiones suele ser de unas cuatro o cinco, siendo lo recomendado una por semana. Además, el tratamiento de EPI irá ligado a un trabajo activo especifico que se realizará de manera paralela. No obstante, tras cada intervención de EPI, es fundamental educar al paciente para que evite cualquier actividad deportiva que implique la aparición de dolor.
Además, es importante que una vez sale de consulta, aunque el paciente perciba dolor, no se aplique antiinflamatorios ni hielo , ya que se conseguiría el efecto contrario a lo que se está buscando, que es crear una fagocitosis.
¿Es totalmente necesario el ecógrafo?
Es imprescindible. Con el ecógrafo podremos apreciar todas las estructuras anatómicas y los posibles fibromas . Es mediante este aparato que conseguimos aplicar la corriente galvánica en el lugar correcto, asegurándonos de que el tratamiento sea efectivo.
¿Y cuánto dura esta técnica? ¿Duele?
La duración de cada punción dura escasos segundos (de tres a cinco, dependiendo de la patología y el estado en el que se encuentre), y el número de punciones que se realizarán dependerá de la valoración de fisioterapeuta, aunque el tiempo total de todas las punciones suele ser de entre 16 a 36 segundos . Respecto a si duele o no duele depende mucho de cada persona. Los pacientes acuden a consulta con miedo, y muchos se van sorprendidos porque no duele tanto como pensaban. Pese a todo, se considera una técnica dolorosa y si lo piden se les puede llegar a aplicar anestesia superficial.
¿Qué efecto tiene sobre el tendón sano?
Esta pregunta me la hacen mucho. El motivo es que cuando un tendón tiene una parte más fibrosa no significa todo sea así, por lo que la mayor duda es qué le pasará al tendón si se aplica esta corriente sobre la parte que está sana. Pues bien, se ha demostrado que sobre el tendón sano no tiene ningún efecto negativo por lo que podemos estar totalmente tranquilos en ese aspecto.
¿Y sobre una rotura muscular podría ser útil?
Totalmente. En el tratamiento de la rotura muscular se utiliza en una fase inicial para minimizar todo el hematoma que a su vez ayudará a que haya una menor cicatriz y de esta manera reducir los fibromas y el tiempo de introducción a la vida diaria. Por el otro lado están los pacientes que tienen la patología cronificada. En este grupo de pacientes, se evidencia un tejido fibroso e inelástico que hace que el músculo del paciente no realice correctamente su función por culpa de una cicatriz . Mediante EPI eliminaremos esta cicatriz y conseguiremos que el músculo vuelva a realizar sus funciones de manera correcta y sin dolor.
¿Y qué efectos secundarios y contraindicaciones tiene esta técnica?
Las contraindicaciones son las mismas que las de la electroterapia , es decir, no se debe aplicar en personas con marcapasos, en procesos tumorales, embarazadas, cuadros de bacteremias (presencia de bacterias en la sangre), linfodemas, alteraciones de coagulación, psoriasis en placas, osteoporosis severas, prótesis metálicas de osteosíntesis… Respecto a si tiene algún efecto secundario la aplicación de esta técnica la respuesta es no. Ni sobre tejidos colindantes ni sobre un tendón sano.
Por último, sólo me queda recomendar que antes de realizar esta técnica os aseguréis de que la persona que la realizará tiene la formación y el título correspondiente. Sólo así podréis estar tranquilos de que estáis en buenas manos. Y recordad, si tenéis dudas preguntad sin reparos al personal sanitario que os atiende.

Artículo especializado
¿Cómo Controlar la Glucemia?
Cuando hablamos del correcto control metabólico de la glucemia hacemos referencia, sobre todo, al control de las cifras elevadas. Sin embargo, tenemos que saber identificar y manejar perfectamente una bajada brusca del nivel de glucemia por suponer una urgencia de riesgo vital para el paciente.
¿Qué es la diabetes?
La diabetes mellitus es una enfermedad metabólica crónica caracterizada por niveles elevados de glucemia (glucosa en sangre) mantenidos. Si los niveles de glucosa se mantienen elevados persistentemente ocasionan daños en los órganos periféricos (ojos, riñón, corazón…) que se traducirán en complicaciones , agudas o crónicas (a largo plazo). En estados avanzados de la enfermedad o en casos mal controlados observaremos, además de la hiperglucemia, la presencia de glucosa, incluso en la orina, llamada glucosuria (normalmente inexistente) y se explica por una afectación renal.
Diagnóstico
Ante el debut de una diabetes es muy importante realizar diferentes mediciones de glucosa en diferentes momentos del día (en ayunas, tras dos horas de ingesta, antes de las comidas…). Debemos tener catalogado el perfil glucémico del paciente para indicarle la conducta más adecuada a seguir y prescribir la familia de fármacos más recomendada (en caso de que sea preciso medicar).
En aquellos pacientes con valores límite de glucemia y antecedentes personales o familiares relevantes debemos realizar un seguimiento exquisito.
Hablaremos de prediabetes ante aquellos valores persistentes de glucosa plasmática entre 110 y 125.
Hablaremos de diabetes ante valores mantenidos superiores a 126 mg/dl o nivel de glucemia al azar mayor de 200 mg/dl.
Desde el punto de vista de seguimiento médico nos guiaremos por este parámetro y otros específicos que solicitamos en la analítica de control: la hemoglobina glicosilada, la presencia o no de glucosuria y los valores aportados por el paciente y medidos en domicilio antes y después de las ingestas.
La importancia de la dieta y el ejercicio
Tras la confirmación diagnóstica tenemos que emplear todo el tiempo necesario en concienciar al paciente en cuanto a la dieta que debe seguir, pues va a ser fundamental en el control de los valores en las fases iniciales de la enfermedad y en el enlentecimiento de la progresión de la misma. El objetivo será también la prevención de sus complicaciones. Para ello, nuestras áreas de acción son la dieta y el ejercicio. En cuanto a la prevención y detección precoz de las posibles complicaciones de la enfermedad actuamos derivando al paciente a otros especialistas como son el nefrólogo y el oftalmólogo.
Centrándonos en la dieta recomendaremos al paciente una valoración por la enfermera experta en diabetes o por la nutricionista. Estos expertos analizan los hábitos dietéticos del paciente para realizar un plan personalizado y le adiestran en el manejo de los grupos de alimentos y su contenido en azúcares. Indican la distribución horaria de las ingestas (se recomiendan 5 comidas al día). Al final de esta entrevista el paciente debe estar familiarizado con el consumo calórico y saber identificar los alimentos que más le perjudican (los azúcares simples): a zúcar, miel, bollería industrial, mermelada, caramelos, chocolate, frutas en conserva , determinadas frutas frescas, cerveza y vino. Le recordaremos la importancia de comer mucha fibra por su propiedad de disminuir la absorción de hidratos de carbono. Advertiremos del consumo controlado de grasa (idealmente 70% de grasas vegetales y 30% de animales).
Estos consejos dietéticos los conjugaremos con la potenciación de la actividad deportiva pues no solamente le ayudará a mantener las cifras de glucemia, sino también a controlar el peso.
Tratamiento farmacológico
Cuando, a pesar de nuestro plan de actuación, las cifras no consiguen controlarse debemos optar por iniciar un tratamiento farmacológico y para ello consideraremos varias características del paciente: peso, niveles de glucemia, otras patologías que presente, otros tratamientos que realice, si es fumador y su capacidad de adherencia (cumplimiento) al tratamiento. Inicialmente pautaremos una familia de fármacos y una dosis mínima que iremos aumentando según su tolerancia y eficacia. A largo plazo puede precisarse la combinación de varios fármacos orales o de varios tipos de insulina e incluso, de fármacos orales e insulina a la vez. Por si no lo sabías, en caso de embarazo optamos directamente por tratamiento insulínico .
Tras la instauración del tratamiento monitorizaremos al paciente en cuanto a la posible aparición de efectos adversos y valores glicémicos conseguidos. Por supuesto, entre los efectos adversos no podemos dejar de mencionar la hipoglucemia, por su gran trascendencia y frecuencia (tanto con algunos fármacos orales como con insulina).
Qué hacer en la hipoglucemia
Hablaremos de hipoglucemia ante cifras de glucemia menores a 60 mg/dl. Sus síntomas son: sudor frío, temblores, nerviosismo, hambre, debilidad, palpitaciones , hormigueos, alteración de la visión, respuestas o conductas incoherentes, cefalea, convulsiones e, incluso, pérdida de conocimiento o coma.
Lo más importante ante esta situación es identificarla y actuar rápidamente. Si nos resulta posible mediremos la glucemia, pero igualmente actuaremos ante la sospecha, aunque no podamos medirla. En tal caso daremos una bebida azucarada si el paciente está consciente y puede tragar. Si la persona está inconsciente (no podrá ingerir correctamente) lo correcto será inyectarle Glucagón®, que es un antagonista de la insulina (estará guardado en la nevera) que sube inmediatamente los niveles de glucemia. Si no tenemos Glucagón® a nuestra disposición podemos poner miel o azúcar bajo la lengua para garantizar su absorción rápidamente.
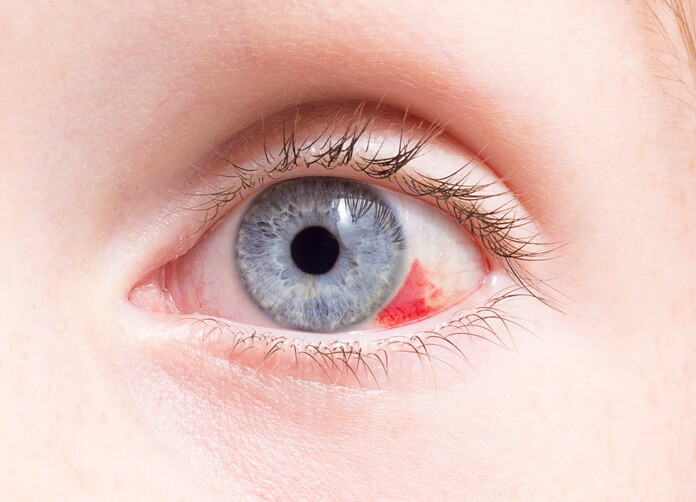
Artículo especializado
Hemorragias Oculares
Un día, te miras al espejo y, sin haber notado nada raro, observas que tienes una hemorragia ocular… Seguramente te preguntarás: ¿es grave? o ¿por qué me ha pasado? Resuelve tus dudas leyendo el siguiente artículo.
Los derrames o hemorragias sanguíneas oculares pueden ser de varios tipos y afectar a distintas estructuras del ojo: a las más superficiales y, con ello, visibles a simple vista, o a las más internas (retina, vítreo), y, por tanto, visibles sólo con aparatos de oftalmología específicos. Son: el hiposfagma, el hipema, la hemorragia vítrea y la hemorragia retiniana.
Hiposfagma
También llamado hemorragia subconjuntival , es una colección de sangre localizada en la porción anterior del ojo, por debajo de la conjuntiva (se ve sobre “el blanco del ojo”). Es una mancha roja de extensión sectorial, sin traspasar el limbo corneal (es decir, no afectará nunca a la altura de la porción coloreada del ojo o iris). Puede ser localizada o masiva (quemosis hemorrágica). Se diferencian de la simple inyección vascular en que en la hemorragia no se identifican los vasos sanguíneos.
Causas: se produce por la rotura de vasos sanguíneos de la zona, de muy pequeño calibre. Esta rotura puede ser de causa desconocida espontánea o también, generalmente si son recidivantes, puede deberse a factores desencadenantes como accesos de tos, estornudos, vómitos o cualquier otro mecanismo que produzca una maniobra de Valsalva (aumento de presión facial conteniendo la respiración), así como la toma de tratamientos farmacológicos como antiagregantes plaquetarios o anticoagulantes, traumatismos oculares (incluidos los provocados durante el parto) o crisis hipertensivas. Otras causas más raras pueden ser las discrasias sanguíneas (hemofilia, enfermedad de las células falciformes) y otras alteraciones vasculares como los tumores vasculares denominados angiomas, las púrpuras o las telangiectasias (arañas vasculares). También pueden aparecer en el contexto de algunas conjuntivitis, entre otros ejemplos.
Clínica: generalmente no provoca ningún síntoma. De color rojo intenso, indolora. Más raramente puede generar una sensación de “cuerpo extraño” en el ojo (sensación de tener “arenilla” en el ojo). Es habitual que en los momentos inmediatamente posteriores a la generación del hiposfagma, la hemorragia siga creciendo y extendiéndose, aspecto que no debe producir alarma al afectado ni a sus allegados.
Diagnóstico: se diagnostica por apreciación del sangrado a simple vista. Siempre debe ser descartada la existencia de hipertensión arterial asociada.
Tratamiento: no se dispone de tratamiento. La hemorragia se reabsorbe espontáneamente, generalmente en una o dos semanas.
Hipema
Es una colección de sangre situada en la cámara anterior del ojo (se ve sobre el iris, la parte coloreada del ojo) por debajo de la pupila.
Causas : la causa más frecuente es el traumatismo directo o contusión severa con objetos romos (p.ej. impacto de una pelota o un puñetazo sobre el ojo) o resultar de una intervención quirúrgica realizada sobre el ojo, como puede ser una intervención de cataratas. Otras causas más raras o menos frecuentes son los sangrados provocados por enfermedades que se caracterizan por alteraciones de la coagulación sanguínea, roturas o inflamaciones del iris (p.ej. por infección por virus herpes zóster) o tumores oculares como el retinoblastoma, entre otros ejemplos.
Clínica: el hipema es un sangrado de características más graves y de mayor repercusión que el hiposfagma. Sus síntomas dependen de la envergadura o magnitud del sangrado, pudiendo provocar dolor, pérdida de visión y fotofobia (hipersensibilidad a la luz). El hipema se puede complicar con la formación de un glaucoma debido a la obstrucción, por parte de la sangre derramada, de los canales de desagüe del humor acuoso ocular, provocando con ello su acúmulo y consecuente aumento agudo de la presión ocular. Ese sangrado también puede provocar, con el paso del tiempo, la tinción y opacificación de la córnea (“hematocórnea” por la impregnación de la córnea con el pigmento férrico de la sangre), dificultando su función de lente trasparente que filtra la luz. Pueden existir resangrados (se observan hasta en un 20% de los casos entre el tercer y el quinto día). Los síntomas mejoran progresivamente a medida que el sangrado se va reabsorbiendo.
Diagnóstico: Al estar situada la hemorragia en la parte anterior del ojo, puede valorarse simplemente por inspección visual del facultativo.
Tratamiento: Se debe tomar una conducta expectante, esperando a la reabsorción espontánea del sangrado. Puede ser necesaria la aplicación de colirios ciclopléjicos (atropina, para mantener dilatada de forma permanente la pupila del ojo afecto) o la administración de corticoides tópicos oculares. En ocasiones se considera oportuno incluso el ingreso hospitalario y la oclusión binocular, de ambos ojos, para impedir la movilidad ocular. También puede solucionarse el problema mediante la intervención quirúrgica para evacuar la hemorragia.
Se deberán dar consejos al paciente acerca de la necesidad de evitar esfuerzos físicos (p.ej. la práctica de ejercicio físico), promocionando el reposo y la conveniencia de mantener la cabeza elevada al acostarse (ángulo de 30-45º, para que la sangre ocupe la zona inferior de la cámara anterior y no afecte al área pupilar). Deberán realizarse controles periódicos de la presión ocular, con la finalidad de diagnosticar la evolución hacia la generación de un glaucoma lo más precozmente posible.
Pronóstico: El pronóstico empeora claramente cuando ocurre el resangrado, en cuanto a la recuperación visual y la aparición posible de glaucoma.
Hemorragia vítrea
El vítreo es una sustancia gelatinosa y transparente que ocupa 2/3 del volumen total del ojo. Está formado en el 99% de su composición por agua y limita en su parte anterior con el cristalino y posterior con la retina. La hemorragia vítrea es la presencia de sangre en la zona interna del ojo denominada cavidad vítrea . Si se produce una hemorragia en el humor vítreo, éste pierde su transparencia y la luz no puede atravesarlo, lo que ocasiona pérdida de visión en ese ojo.
Causas: La hemorragia vítrea puede ser espontánea en el contexto de diferentes enfermedades oftalmológicas y también puede tener un origen traumático (p.ej. un golpe directo sobre el globo ocular. En esta etiología estarían incluidas las intervenciones quirúrgicas). Las enfermedades oftalmológicas que característicamente predisponen a padecerla, y que suponen hasta el 95% de casos espontáneos, son: la retinopatía diabética (la más frecuente, suponiendo un total del 50% de los casos), el desprendimiento de retina regmatógeno, la retinopatía hipertensiva, el desprendimiento de vítreo posterior (en este caso el humor vítreo desprendido puede tirar de algún vaso de la retina, romperlo y causarse la hemorragia) y la obstrucción de la vena central de la retina. Otras causas menos frecuentes pueden ser: las i nflamaciones (uveítis) o los tumores oculares. En el caso concreto de la retinopatía diabética o con oclusión de vena central de la retina, la falta de oxígeno en dicha retina, estimula la formación de nuevos vasos sanguíneos anómalos y frágiles, que pueden romperse y producir sangrados.
Frecuencia: la incidencia es de alrededor de 7 casos por cada 10.000 personas a lo largo de un año, por lo que es una de las principales causas de pérdida aguda de visión.
Clínica: el síntoma principal es una pérdida brusca de agudeza visual que se desarrolla a lo largo de pocos minutos. Según la intensidad de la hemorragia, el déficit de visión puede ser completo o incompleto, con una ceguera total o parcial del ojo afectado. A veces, si el sangrado es leve, se manifiesta únicamente como la aparición de manchas que flotan (“miodesopsias” ) o visión borrosa de ese ojo. Pueden llegar a provocar glaucoma por la obstrucción, por parte de la sangre derramada, de la vía natural de desagüe del humor acuoso del ojo denominada “malla trabecular”.
Diagnóstico: es importante acudir al oftalmólogo para comprobar que no asocie ninguna complicación como un desprendimiento de retina o un glaucoma, así como para controlar su evolución. En los casos de sangrado muy extenso, se podrá realizar una ecografía ocular , para descartar el desprendimiento de retina asociado. También serán necesarios controles de presión ocular.
Tratamiento: al producirse por causas muy diversas no se puede establecer un tratamiento único para todos los casos y pacientes. El tratamiento debe ser individualizado a cada caso, en función de su causa. Si la hemorragia es leve, puede resolverse de forma espontánea, por lo que sólo requerirá tiempo de espera, pudiéndose demorar la recuperación plena de la visión incluso varios meses. En otras ocasiones, tras un tiempo de espera, si no se reabsorbe el sangrado de forma espontánea, se recomienda una intervención quirúrgica denominada “vitrectomía”, que consiste en la extracción del humor vítreo mediante cirugía mínimamente invasiva.
Pronóstico: cuando no existen causas asociadas que predispongan a la repetición de la hemorragia, la evolución suele ser buena y favorable . Sin embargo, si el origen es una retinopatía diabética, el riesgo de repetición de nuevas hemorragias es alto, la mejoría más lenta y aparecen frecuentemente complicaciones.
Hemorragias retinianas
Alteración del ojo en el que el sangrado ocurre en la fina capa retiniana , que se sitúa en la parte posterior del globo ocular, tapizando su interior. Pueden aparecer aisladas o asociadas a desprendimiento de retina o desprendimiento de vítreo posterior.
Causas : pueden ser provocadas por crisis hipertensiva s (hipertensión arterial), por una oclusión de alguna vena retiniana, por causa del padecimiento de una diabetes mellitus (la cual provoca la formación anómala de pequeños vasos sanguíneos frágiles y que pueden romperse con facilidad, secundarios a la falta de oxígeno a nivel retiniano que provoca la enfermedad). Las hemorragias retinianas pueden también producirse por violencia de zarandeo, especialmente en niños pequeños (provocándose el denominado “síndrome del bebé zarandeado-sacudido”, característico de los casos de maltrato infantil).
Clínica: Las hemorragias retinianas se describen a veces como hemorragias “en astilla”. Aquéllas que afectan a regiones periféricas de la retina pueden no dar ningún síntoma y, por tanto, pasar del todo desapercibidas durante años. Muchas veces sólo se diagnostican de forma incidental cuando el ojo se somete a una prueba oftalmoscópica de fondo de ojo por otro motivo. Otras veces, cuando la hemorragia retiniana afecta al área más central y de mayor potencial visual (mácula-fóvea) el defecto de visión puede ser importante.
Diagnóstico: Mediante la realización de un fondo de ojo. En ocasiones se administra intravenosamente un contraste fluorescente al paciente, previamente a la realización del retinograma, con la finalidad de obtener una imagen de los vasos sanguíneos de la retina más precisa.
Tratamiento: Las más leves y no asociadas a enfermedades crónicas podrán habitualmente reabsorberse solas , sin precisar intervención terapéutica. La cirugía láser es una opción de tratamiento con la que se intenta sellar los vasos sanguíneos dañados en la retina. También han sido usados tratamientos farmacológicos del tipo inhibidores del factor de crecimiento endotelial vascular (VEGF) en pacientes diabéticos.

Artículo especializado
Ojo Vago: Tratamiento y Cirugía
Ojo vago o perezoso, así es como llamamos coloquialmente a la ambliopía, ya que se produce cuando uno de los dos ojos se utiliza menos que el otro por una falta de desarrollo visual que provoca pérdida de visión. Se trata de la causa más frecuente de déficit visual entre los niños y jóvenes de los países desarrollados, con una prevalencia de hasta un 2-3% en menores de seis años.
Cómo se produce
La función visual experimenta un rápido desarrollo en los primeros años de vida. La agudeza visual, que en el momento del nacimiento es prácticamente nula, adquiere el 100% de su potencial entre los cinco y seis años de edad. El desarrollo de la visión, por su parte, se produce de forma progresiva desde el nacimiento hasta alcanzar los ocho a nueve años. Además, durante este periodo de “plasticidad”, la función visual es reversible y puede volver atrás. Por esta razón, cualquier anomalía ocular que, en este periodo inicial de la vida, dificulte el estímulo visual de la retina provocará una detención del desarrollo visual, e, incluso, una regresión de la función existente en el momento de la aparición de la anomalía. A este proceso de paro o recesión de la función visual, se le conoce como ambliopía (coloquialmente “ojo vago” u “ojo perezoso”).
¿SABES QUÉ ES LA VISIÓN BINOCULAR?
Esta fina función nos permite ver como única la imagen que perciben por separado cada uno de los dos ojos. Para que la visión binocular se establezca es necesario que se cumplan tres condiciones sucesivas:
Que cada ojo perciba una imagen nítida.
Que las dos imágenes puedan ser superpuestas.
Que las dos imágenes sean vistas con sensación de relieve , es decir, lo que denominamos “visión estereoscópica”, algo normal a los seis meses de edad.
Para que todos ellos se produzcan es necesario que tanto los factores anatómicos como los funcionales que intervienen en el aparato ocular alcancen un grado de desarrollo aceptable.
Por qué se produce
Para que el complejo proceso de desarrollo visual se produzca de forma correcta, es necesario que el ojo reciba una imagen nítida y enfocada . Si durante este período aparece algún proceso de enfermedad que impide la llegada del estímulo visual en buenas condiciones, se interrumpirá el proceso de maduración natural y, cuanto más precozmente se produzca esta interrupción, más graves o peores serán las consecuencias. Se ha demostrado que un defecto visual congénito (presente ya en el momento del nacimiento) provoca cambios en la anatomía y en la funcionalidad a lo largo de toda la vía visual (ojo, nervio óptico, sistema nervioso central). Por eso, si la causa está presente ya en el momento del nacimiento, el niño no ha iniciado a tiempo el desarrollo de la visión. Cuando el defecto se instaura pasado el período crítico de los 3-4 meses de vida, se producirá una detención en la maduración del sistema visual, pero sin producirse cambios celulares o estructurales, por lo que las posibilidades de revertir la situación son claramente mejores.
Factores de riesgo
Los mecanismos patológicos capaces de interrumpir el desarrollo de la visión son:
Ausencia del estímulo visual por falta de transparencia de las estructuras oculares (p.ej. las cataratas infantiles, que afectan al cristalino, o también las opacidades de la córnea) o por ptosis palpebral (caída del párpado sobre el eje de visión).
Defectos de refracción no corregidos (miopía, hipermetropía, astigmatismo) en los que la imagen alcanza la retina pero desenfocada, con dos situaciones posibles:
Anisometropía (diferencia de graduación significativa en ambos ojos) con posibilidad de aparición de una ambliopía unilateral.
Ametropía bilateral elevada (defecto de agudeza visual de ambos ojos a la vez), pudiendo provocar una ambliopía bilateral.
Estrabismo: cuando se instaura una desviación ocular, se produce una diplopía o visión doble que el niño es capaz de solucionar suprimiendo uno de los dos ojos, de forma que éste deja de utilizarse para ver.
Diagnóstico
En la mayoría de los casos de ojo vago unilateral (un solo ojo) el niño no tendrá ningún otro síntoma, por lo que el pediatra debe descartar, en todas las exploraciones, las posibles anomalías oculares que puedan suponer un factor de riesgo para la aparición del mismo. Igualmente, las revisiones pediátricas y escolares deben incluir pruebas de agudeza visual adecuadas a la edad para detectar defectos de visión y diferencias de visión entre ambos ojos.
Tratamiento
Si el déficit está presente desde el momento del nacimiento, se debería iniciar el tratamiento antes de los cuatro meses de vida, para intentar conseguir un cierto grado de visión. Si es de causa más tardía, aunque dependerá de la edad de inicio de tratamiento, hasta los dos años el resultado es muy bueno, de los dos a los cuatro años es bueno y de los cuatro a los ocho años es difícil conseguir una buena visión si el defecto era importante. A partir de los ocho o nueve años es prácticamente imposible.
Por tanto, es fundamental aplicarlo lo más tarde a los cuatro años de edad. El tratamiento consta de:
El tratamiento de las causas que lo pueden provocar (la aplicación de lentes correctoras en las miopías-hipermetropías-astigmatismos; tr atamiento quirúrgico del estrabismo o de la ptosis palpebra l, etc.).
El tratamiento de la ambliopía propiamente dicho, aplicando gafas correctoras con una graduación adecuada y consiguiendo que el ojo amblíope se estimule convenientemente mediante la penalización del ojo sano. Solamente dos métodos de penalización han demostrado ser eficaces: la oclusión con parche (el más utilizado) y la nebulización con colirio de atropina, dilatando así la pupila del ojo bueno.
¿Qué pronóstico tiene?
Las posibilidades de recuperación serán menores:
Cuanto más baja sea la agudeza visual del ojo afecto.
Cuanto más precozmente se instaure el déficit.
Cuanto más tiempo transcurra entre la instauración del déficit y el inicio de tratamiento.
Por el contrario, si el tratamiento se aplica en el momento correcto, la recuperación de la visión suele ser total en la gran mayoría de los casos. Los pacientes tratados de ambliopía suelen recuperar la visión totalmente y desarrollan su vida con normalidad.
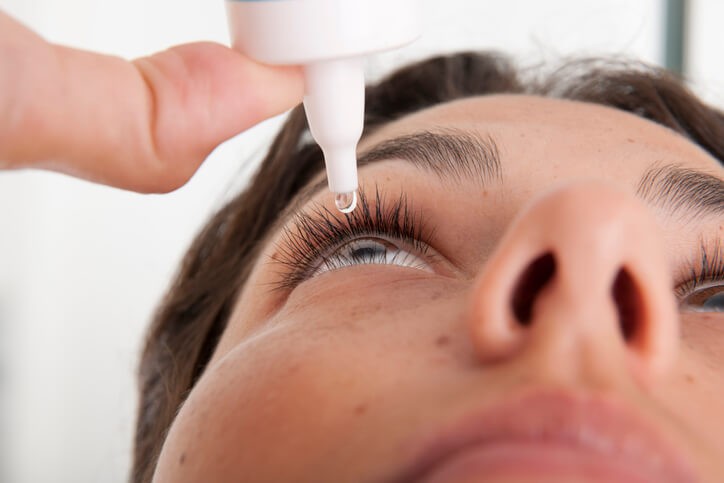
Artículo especializado
Remedios Para los Ojos Secos
¿Sientes molestias de irritación en tus ojos de manera reiterada? ¿Has pensado que podrías padecer de “ojo seco”? Esto, afortunadamente, tiene solución.
La lágrima
La glándula lagrimal, con su secreción, la lágrima, compuesta básicamente de agua y lípidos (grasas), lubrifica y nutre la córnea , ya que ésta carece de vasos sanguíneos y tiene tendencia a desecarse. Además, la lágrima cumple la función de mantener el saco conjuntival limpio, no sólo por acción mecánica (de arrastre), sino también por su acción bactericida, debido a su contenido en lisozima.
Una alteración en cualquier punto de la vía lagrimal será sintomática. Típicamente, si la alteración está en una zona previa al saco lagrimal, el cuadro cursará sólo con lagrimeo constante . Si la obstrucción está en el saco o en una zona más alejada se asocia a secreción, que se acumula a nivel del párpado, provocando acúmulos de legaña.
En los bebés
Al nacer, la secreción lacrimal suele ser poco importante o nula. La aparición de las lágrimas se produce en las primeras semanas de vida y, a los tres meses de edad , la secreción está definitivamente establecida.
Las vías lagrimales culminan su desarrollo durante las primeras semanas de la vida, de tal manera que en los primeros momentos después del nacimiento puede no estar definitivamente perforado (o, lo que es lo mismo, puede no ser permeable) el canal lacrimonasal y eso provoca una de las consultas más frecuentemente realizadas en pediatría (“mi hijo tiene mucha legaña acumulada en un ojo, pero el ojo no está rojo”). Como pediatras, aconsejaremos la realización de masajes al bebé utilizando el pulpejo del pulgar, de arriba a abajo sobre el canto nasal de forma repetitiva, con la intención de ayudar a permeabilizar el conducto lacrimonasal que, por culpa del acúmulo de secreciones nasales, se halla embozado.
Causas del ojo seco
Algunos fármacos de administración sistémica como los antihistamínicos, anticolinérgicos y psicótropos se asocian a un ojo seco, porque reducen la secreción lagrimal. Los trastornos que afectan directamente a la glándula lagrimal como la sarcoidosis o el síndrome de Sjögren también producen ojo seco. Algunos enfermos presentan un ojo seco después de la radioterapia, si el campo terapéutico incluye las órbitas.
Los problemas de sequedad ocular son también comunes después de lesiones nerviosas que afectan a los nervios craneales (llamados pares craneales). Sobre todo el que afecta al “VII par craneal (nervio facial)”, provocando una “queratitis por exposición” de la superficie ocular, secundaria a la parálisis del nervio facial con incapacidad de cierre completo del párpado.
Signos y síntomas
El ojo seco (queratitoconjuntivitis secas) puede ser de gravedad variable: desde una afectación corneal superficial leve en las que el ojo puede tener un aspecto sorprendentemente normal, hasta una úlcera que puede progresar hacia la perforación. Producen ardor, intenso dolor (sobre todo con el parpadeo), ojo rojo, sensación de cuerpo extraño con el parpadeo (como de tener “arenilla” en el ojo), fotofobia (hipersensibilidad a la luz) y visión borrosa (por pérdida de la transparencia corneal). Suponen una amenaza para la visión debido al riesgo de opacidad corneal, cicatrización y perforación.
A diferencia de otros procesos como pueden ser, por ejemplo, la uveítis o el glaucoma agudo , las molestias de la queratitis cesan con la instilación de colirio anestésico.
Diagnóstico
Las queratitis son fácilmente visibles a simple vista tras la instilación de una gota de fluoresceína y visualizando luego la córnea con una luz azul. El examen con aparatología oftalmológica específica ( lámpara de hendidura ) permite objetivar la existencia de rotura de la arquitectura corneal, un filtrado opaco o abscesos ( acúmulos de infección ), así como una reacción celular inflamatoria en la cámara anterior. La producción de lágrimas medida después de humectar un papel de filtro (la llamada tira de Schirmer) es deficiente.
Lagrimas artificiales o lubricantes oculares
Los problemas de sequedad ocular se controlan mediante la aplicación frecuente y abundante de lágrimas artificiales o lubricantes oculares. La dosis normal es de una gota en el ojo 2-4 veces al día (la dosis puede ser aumentada en caso necesario), separando los párpados del ojo/s afectado/s e instilando una gota dentro del párpado inferior, mientras se dirige la vista hacia arriba. Posteriormente, se debe mantener el ojo abierto y no parpadear durante 30 segundos como mínimo. Recordar que, después de la instilación, no se deben cerrar los ojos apretadamente y se debe intentar no parpadear más de lo normal. Además de ello, antes de usar otras gotas oftálmicas, se debe esperar como mínimo cinco minutos. Para evitar contaminación, el gotero no debe entrar en contacto con el ojo o con cualquier otra superficie.
Las lágrimas artificiales pueden adquirirse en la farmacia sin receta médica y pueden utilizarse durante el periodo de embarazo y de lactancia con total seguridad.
Cabe destacar que la aplicación de colirios anestésicos en los ojos afectos de sequedad puede resultar especialmente peligrosa, porque la ausencia de un reflejo de parpadeo normal expone a la córnea a lesiones indoloras no percibidas por el paciente.
Cuando existe una erosión corneal diagnosticada por fluoresceína se debe proceder a la oclusión ocular y mantener dilatada la pupila, mediante colirio de atropina, para controlar el dolor. Además de ello, se aplicarán antibióticos tópicos para prevenir las infecciones secundarias.
Dra. Gemma Cardona Médico consultor de Advance Medical

Artículo especializado
Hipermetropia: Síntomas y Tratamiento
Si acaban de diagnosticarle hipermetropía a tu hijo y quieres saber más sobre el tema, este artículo te interesa.
¿Qué es?
La hipermetropía es un defecto de refracción frecuente en los niños . En el ojo hipermétrope, debido al menor tamaño del ojo del que sería deseable, la imagen de los objetos lejanos no se forma sobre la retina, sino detrás de ella. Esto hace que la visión sea borrosa a cualquier distancia de posición del objeto.
En el ojo hipermétrope el defecto de visión puede ser compensado por el mecanismo de acomodación (capacidad de modificación del tamaño del cristalino para enfocar los objetos), que es muy activo en la etapa infantil y va disminuyendo su capacidad con el paso de los años.
Debido a e este gran poder del mecanismo de acomodación en la infancia, exámenes convencionales de la agudeza visual pueden no detectar la existencia de hipermetropías ligeras o medianas, ya que el niño hipermétrope puede ver normalmente.
Cuando el defecto de refracción en ambos ojos es diferente hablamos de anisometropía , una afección que da lugar a una ambliopía (un “ojo vago”) en el ojo con más defecto de refracción y que es más frecuente y más grave cuanto más pequeño sea el niño. La anisometropía hipermétrope origina ambliopía más fácilmente que la miope.
¿Por qué se produce?
En general, las ametropías tienen un origen hereditario multifactorial, aunque se expresa de forma muy diferente en cada persona. Por lo tanto, debe descartarse siempre que existan antecedentes familiares de este tipo de patologías.
La causa más frecuente de hipermetropía es la debida a una longitud axial del globo ocular (una longitud antero-posterior del ojo) más pequeña de lo normal. Con menos frecuencia, su causa hay que buscarla en la existencia de menores curvaturas de las que serían deseables en la córnea o el cristalino. Asimismo, existen causas de hipermetropía extrema que serían el microoftalmos (ojo en general más pequeño de lo normal) y la afaquia o ausencia de cristalino (generalmente quirúrgica).
Síntomas
Los signos evidentes y síntomas pueden variar considerablemente en función del grado de hipermetropía y de la capacidad de acomodación del niño. Las hipermetropías moderadas pueden cursar con una agudeza visual incluso normal, mientras que las más importantes cursan con visión borrosa , especialmente en la visión próxima (“de cerca”) con “astenopatía acomodativa” (dolor de cabeza frontal, escozor y enrojecimiento de los ojos tras esfuerzos continuados de acomodación). Un signo frecuente de aparición es la blefaritis crónica (la inflamación de los párpados), secundaria a la contracción crónica que realizan los párpados con la finalidad de enfocar la visión. La hipermetropía puede provocar un estrabismo , denominado convergente acomodativo (endotropía acomodativa), que se corrige con el uso de gafas correctoras.
El colegio supone un lugar donde los defectos visuales se manifiestan de forma evidente, ocasionando un bajo rendimiento escolar.
Diagnóstico
El diagnóstico de los defectos de refracción deberá ser realizado por el oftalmólogo. Desde la consulta del pediatra debemos derivar al niño al especialista ante la sospecha de la existencia de alguno de estos defectos oculares.
Son pruebas o métodos subjetivos los llamados optotipos (objetos/dibujos/letras) que deben situarse a cinco metros de distancia del niño a explorar y, a ser posible, en un ambiente con condiciones de buena iluminación y con el niño lo más tranquilo posible.
También se puede utilizar, a partir de los 4 años de edad, la clásica prueba de la “E de Snellen”: se presentadas diversas letras “E” en diferentes posiciones y s tamaños y el niño debe identificar su posición señalando con los dedos o colocando una “E” grande a su lado en la misma posición. Con esta exploración simple se pueden diagnosticar las hipermetropías, siendo obviamente necesaria la colaboración del niño.
Para la exploración concreta de las hipermetropías, posteriormente se valorará al niño colocando unas gafas con una corrección de +2 dioptrías en cada ojo, volviendo a explorar los optotipos. El niño hipermétrope continuará viendo los optotipos con la corrección de +2 dioptrías ya que habrá estado corregida parte de su hipermetropía. En cambio, el niño que no padezca hipermetropía verá borroso con esa corrección. En este caso, igualmente se procederá a explorar primero la visión de un solo ojo y posteriormente de ambos, haciendo que el niño mire las figuras primero de manera aislada y luego agrupadas con la finalidad de detectar ambliopías ligeras.
Además de todo lo especificado, el oftalmólogo, previa administración de colirios para provocar la parálisis medicamentosa del sistema de acomodación ocular, puede realizar pruebas como la llamada esquiascopía (prueba que mide la refracción de manera objetiva).
Es muy importante tener presente que la agudeza visual del niño pequeño no está completamente desarrollada y que los resultados, por tanto, podrán variar con el paso del tiempo.
¿Cómo se trata?
El uso de la corrección debe ser permanente en niños pequeños y en defectos importantes, aunque en niños más mayores con defectos leves sólo será necesario aplicar los cristales correctores en algunas situaciones (para ver concretamente de lejos o concretamente de cerca). La corrección óptica de las ametropías se realizará con lentes esféricas o cilíndricas , que pueden ser positivas (convexas) o negativas (cóncavas), dependiendo del defecto de refracción a tratar.
En el caso concreto de la hipermetropía, el tratamiento se basa en la aplicación de cristales correctores positivos (esféricos, convexos).
Pronóstico
Respecto a la evolución de los defectos de refracción (ametropías) en general, aunque no siempre se cumple, se puede admitir que el ojo del niño es hipermétrope en el momento del nacimiento y tiende hacia la normalidad (la emetropía) durante la etapa del crecimiento y desarrollo, sin acabar de conseguirla con plenitud, ya que el patrón refractivo de la especie humana es ligeramente hipermétrope. Partiendo de este esquema evolutivo, las hipermetropías tienden a mejorar con el paso del tiempo, las miopías empeoran y los astigmatismos se mantienen relativamente estables.
Esquemáticamente se dice que la ambliopía es recuperable hasta los cinco años, difícilmente se recupera a partir de esta edad y es prácticamente irrecuperable a partir de los 9-11 años. Por esta razón, tiene tanta importancia llevar a cabo la detección y tratamiento precoz de las anomalías que pueden causar ambliopía (defectos de refracción, opacidades, estrabismos, etc.)
MEJOR RENDIMIENTO VISUAL, MEJOR RENDIMIENTO ESCOLAR
En la época de aprendizaje escolar, si mejora el rendimiento visual, paralelamente mejora el rendimiento escolar. El porcentaje de defectos de refracción que se detectan entre los niños más avanzados y los más atrasados en la adquisición de contenidos dentro de una misma clase evidencian que entre los que presentan más dificultades hay un tanto por ciento más elevado de defectos de refracción que en el grupo de los más avanzados.
Artículo especializado
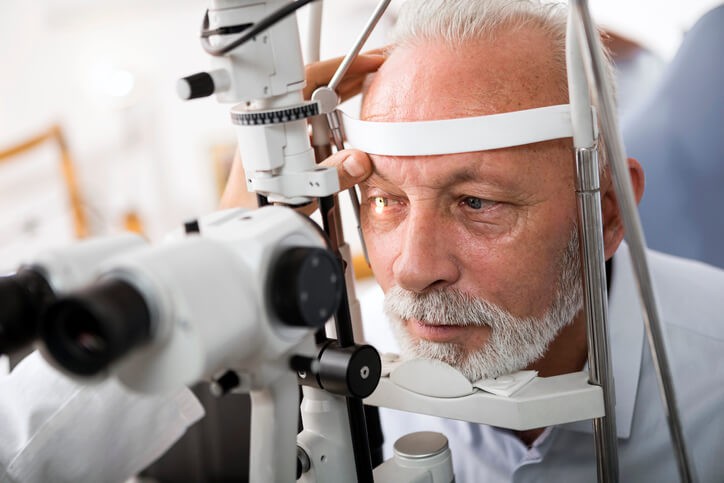
Síntomas, Tratamiento y Prevención del Glaucoma
¿Has oído hablar alguna vez de la “ceguera silenciosa ”? ¿Sabes lo qué es? Se le llama coloquialmente así a la enfermedad del glaucoma y la importancia de conocer su existencia radica en que es básica la prevención de cara a su aparición. ¡Vigila y revisa periódicamente tu presión intraocular!
Qué es
El glaucoma es una enfermedad óptica grave caracterizada por una afectación del nervio óptico y defectos en el campo visual, generalmente progresiva. Se presenta de diferentes formas:
Glaucoma de ángulo cerrado : se produce una elevación brusca de la presión intraocular. La sintomatología se caracterizará por la aparición de un dolor ocular intenso (en clavo), ojo rojo, dilatación pupilar fija (midriasis), córnea opacificada y síntomas vegetativos (náuseas y vómitos) con dolores de cabeza. Se trata de una urgencia médica, y es una patología rara.
Glaucoma crónico simple o de ángulo abierto : es el más frecuente y una de las primeras causas de ceguera en el mundo desarrollado. Su prevalencia suele estimarse entre el 1%-1’5%. Es asintomático y produce una pérdida de campo visual periférico que el paciente no percibe. sólo en estadios avanzados hay afectación de la visión central en la retina y por tanto déficit de agudeza visual.
Glaucoma congénito primario de ángulo abierto : está presente al nacimiento en el 25% de los casos, en el 80% antes del año de edad. Dos de cada tres de los niños afectados son varones. Se trata de una patología ocular rara en la edad pediátrica pero que puede ser extremadamente grave. Supone el 5-18% de las cegueras infantiles.
En los niños, un aumento del tamaño del globo ocular (buftalmos) y una córnea aumentada de tamaño (megalocórnea) pueden ser signos de existencia de glaucoma. En este caso, esta córnea además presentará un aspecto turbio, existirá lagrimeo y el niño presentará fotofobia (molestias al mirar directamente a la luz).
Causas
Demográficas: aumenta con la edad (a partir de los 60 años de edad, se presenta siete veces más), en la raza negra y el sexo masculino.
Genéticos: herencia multifactorial, aumenta el riesgo entre familiares de primer grado.
Enfermedades sistémicas : mayor prevalencia en enfermos diabéticos.
Oculares: el aumento de la presión intraocular es factor de riesgo para la aparición de daño glaucomatoso, aunque el efecto de ésta en la generación de la lesión del nervio óptico en la actualidad todavía no es del todo bien conocido. Este es el único factor de riesgo sobre el que podemos implementar actividades preventivas.
Diagnóstico
Se necesitan instrumentos ópticos especiales para el examen del ojo. No obstante, pese a que un enfermo determinado pueda precisar una atención ocular especializada, la evaluación inicial de los síntomas oculares está al alcance de todos los médicos y la valoración de la agudeza visual, pupilas, movimientos oculares, campos visuales y fondo de ojo forma parte de toda exploración física completa.
Tonometría: mide la tensión ocular. No existe una cifra exacta de PIO que separe a los individuos afectos de glaucoma de los sanos. El valor medio se sitúa en los 15.5 mmHg; se considera normal hasta 20 mmHg, sospechoso de glaucoma entre 20-24h mmHg y patológico igual o superior a 25 mmHg. Asimetrías en el valor de la PIO entre ambos ojos mayores a 5 mmHg también deben ser sospechosas de glaucoma.
Oftalmoscopia: se conoce como “fondo de ojo” al área interna del ojo que se puede observar por medio de la oftalmoscopia, incluyendo la retina, sus vasos sanguíneos y el nervio óptico. El examen de fondo de ojo puede realizarse sin dilatación para una primera observación de las estructuras del polo posterior del ojo (papila y mácula) pero requiere de una dilatación de la pupila para poder explorar con comodidad toda la extensión de la retina. Al dirigir una luz a través de la pupila, y traspasar ésta todos los medios transparentes anteriores del ojo, se observa un reflejo rojizo que normalmente la llena de manera casi uniforme. La presencia de un reflejo rojo normal indica que no existen opacidades en el camino de la luz, y que la retina, al menos en su porción posterior, no está desprendida.
Campo visual (campimetría): explora la sensibilidad retiniana en cada punto del campo visual. Es necesario realizarlo para el diagnóstico e imprescindible en el seguimiento evolutivo de la enfermedad. Los hallazgos campimétricos que se presentan en el glaucoma son: estrechamiento del campo visual periférico (“visión de túnel”), agrandamiento de la mancha ciega y áreas arqueadas de déficit de visión alrededor de la mancha ciega (escotomas arqueados). Podemos afirmar que la enfermedad está bien tratada cuando no hay progresión del defecto campimétrico.
Tratamiento y pronóstico
El glaucoma no tiene un tratamiento curativo definitivo. Se puede evitar la evolución natural a la ceguera manteniendo una presión intraocular lo suficientemente baja (en general, por debajo de 20mmHg) para que no progrese la lesión del nervio óptico. El tratamiento debe mantenerse a lo largo de los años.
El tratamiento quirúrgico puede consistir en la denominada trabeculoplastia, en la que se realizan impactos con láser de argón en el trabeculum (estructura por donde drena el humor acuoso) y es prácticamente inocua, o en la denominada trabeculotomía, en la que se crea una nueva vía de salida artificial del humor acuoso a través del trabeculum. Con los años puede volver a cerrarse, lo que supondrá tener que recurrir nuevamente a la instauración de tratamiento médico o nuevamente quirúrgico.
En el caso del glaucoma de ángulo cerrado, las medidas terapéuticas irán encaminadas a intentar reducir farmacológicamente la presión intraocular, a intentar reducir el volumen intraocular de humor acuoso y, finalmente, a revertir la dilatación pupilar. Se deberá dirigir al paciente al especialista en oftalmología para el tratamiento definitivo, que consiste en la práctica de una intervención quirúrgica llamada iridotomía, mediante láser, si la inflamación ocular lo permite. De lo contrario, sería la técnica convencional quirúrgica urgente (se practica una ventana en el iris que permite el paso del humor acuoso acumulado a su través). Se deberá practicar una iridotomía preventiva (profiláctica) en el otro ojo.
Si el diagnóstico y tratamiento precoces son importantes en todas las formas de glaucoma, en el caso del niño son fundamentales para evitar secuelas irreversibles.

Artículo especializado
Qué es el Queratocono
“Querato” es el término griego para córnea, lo que ya nos da una pista de a qué parte del ojo afecta este trastorno. “Cono” hace referencia a la forma característica que ésta adopta cuando evoluciona la enfermedad. El queratocono es, en efecto, una patología degenerativa de la córnea , lentamente progresiva, caracterizada por una alteración en su forma, y que está provocada por un adelgazamiento central de la córnea y una deformación cónica de la misma.
La córnea adquiere esta forma irregular por la alteración de uno de sus componentes principales, que es una proteína denominada colágeno. Puede ser unilateral o bilateral (afectar a uno o a ambos ojos, aunque no afecta a los dos a la vez ni de la misma forma). Estamos ante una patología poco frecuente, que sufren más las mujeres y que generalmente se manifiesta en la adolescencia.
¿QUÉ SABES DE LA CÓRNEA?
Para situar esta enfermedad es importante conocer cómo evoluciona la córnea. Esta experimenta en los primeros años de vida un cambio en dos parámetros de gran importancia clínica: el diámetro corneal , que aumenta considerablemente durante el primer año y adquiere su tamaño final hacia los dos años de edad y la curvatura corneal , que al nacer es muy pronunciada, se aplana principalmente en los tes primeros meses de vida para hacerlo luego más lentamente hasta los seis años, momento en el que adquiere la curvatura propia del adulto (41’5 dioptrías).
Por qué se produce
Las causas no están del todo bien establecidas , y, si bien unos autores consideran que podría tener un origen genético hereditario, otros lo descartan. Entre los factores de riesgo más aceptados se barajan la historia familiar o la etnia (mayor frecuencia en asiáticos y arábicos).
Esta malformación corneal se ha visto asociada a diferentes enfermedades tales como: Síndrome de Down
Síndrome de Ehler-Danlos
Síndrome de Marfan
Enfermedad de Addison
Neurofibromatosis y
También la sufren pacientes con conjuntivitis alérgicas y determinadas alergias o atopias, que pueden provocar que se frote repetitivamente los ojos y se favorezca la progresión del queratocono.
Y se vincula al uso muy prolongado de lentes de contacto duras que provocan roce.
Cuáles son sus síntomas
El queratocono, con su progresión, provoca un aumento paulatino del astigmatismo y de pérdida de agudeza visual. Puede cursar con episodios agudos de edema corneal (encharcamiento de agua en la córnea, hydrops ). En la mayoría de los casos, las personas con queratocono temprano presentan una visión tan sólo ligeramente borrosa y consultan al médico en busca de lentes correctivas para leer o conducir. También puede provocar distorsión de las imágenes, fotofobia (hipersensibilidad a la luz) o picor de ojos.
Diagnóstico
En la entrevista clínica será de importancia aclarar si en la familia hay datos de afecciones oculares. La sospecha diagnóstica se plantea ante el caso de un paciente joven que presenta astigmatismo, acompañado o no de miopía, que aumenta progresivamente y la mejoría de su agudeza visual está limitada con el uso de gafas o lentes de contacto. En los casos avanzados podrá objetivarse su presencia a simple vista del facultativo. En los casos menos evidentes, se podrá hacer uso de utensilios de la consulta oftalmológica como la lámpara de hendidura para proceder a su diagnóstico.
Con respecto a los controles pediátricos (hasta los 14-16 años de edad), algunas anomalías oculares (de córnea, de globo ocular, etc.), aunque menos frecuentes, pueden ser graves, y su cribaje sistemático en la edad pediátrica también tiene una gran importancia porque, por ejemplo, pueden no llamar la atención de los familiares y, en cambio, pueden tener graves consecuencias futuras para la visión. Es por ello que los protocolos de atención al niño sano proponen la detección sistemática de las siguientes patologías a nivel visual:
Anomalías corneales (exploración de tamaños y su simetría entre ambos ojos, así como forma y transparencia de las mismas).
Anomalías pupilares (por ejemplo, anisocorias –desigualdad de diámetros pupilares– leucocoria -pupila blanca-).
Anomalías de la motilidad ocular (por ejemplo, estrabismo).
Ametropías (miopía, hipermetropía, astigmatismo).
Anomalías de la visión cromática (visión de los colores).
En la exploración, las anomalías de las córneas se detectarán mediante la inspección con los dos ojos abiertos simultáneamente y con una buena iluminación ambiental para que no sea necesario el uso de linternas que puedan provocar el cierre reflejo de los párpados. C ualquier anomalía en el tamaño-transparencia de las córneas detectada deberá ser derivada con urgencia al especialista en Oftalmología.
Cuando el oftalmólogo diagnostique la existencia de un queratocono que pudiera estar asociado a las patologías anteriormente citadas (síndrome de Marfan, síndrome de Ehlers-Danlos…), debe realizar un estudio proactivo de búsqueda de los síntomas que orienten a su presencia y proceder, si fuera necesario, a derivar al paciente a otros especialistas encargados de su tratamiento y supervisión.
Cómo se trata
Se deben realizar controles oftalmológicos seriados frecuentes (cada seis meses) para supervisar y controlar la evolución de la enfermedad.
Inicialmente, se procederá a la prescripción de lentes de contacto rígidas para corregir el defecto refractivo (astigmatismo) y frenar el avance de la enfermedad. En los casos avanzados, cuando no se obtiene una óptima corrección visual con gafas o lentes de contacto, debe procederse a la realización de intervención quirúrgica de tipo trasplante de córnea (queratoplastia).
Artículo especializado
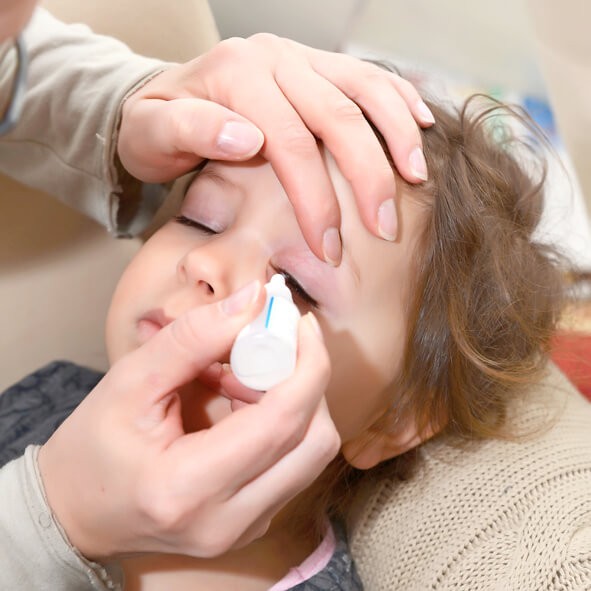
Cómo Tratar la Conjuntivitis Infantil
Verás que tus hijos con frecuencia padecen conjuntivitis y eso no te debe alarmar. La conjuntivitis se define como una infección de la conjuntiva , que es una capa transparente que tapiza el ojo en su superficie y en la parte interna de los párpados. E n lenguaje más coloquial: no es una inflamación del ojo, sino de su envoltura y, por esta circunstancia, en principio, tiene un pronóstico favorable.
Cuáles son sus causas
La causa más frecuente de conjuntivitis durante la infancia es la infección , pero existen otras causas conocidas como, por ejemplo, la alergia o la irritación por agentes externos, entre otros ejemplos.
La observación del cortejo sintomático que acompaña a las conjuntivitis es de gran ayuda para intentar diferenciar cada tipo y así poder aplicar el tratamiento más específico y adecuado.
Conjuntivitis bacteriana
Este tipo de conjuntivitis está causada generalmente por bacterias del tipo Staphilococcus Aureus , Streptococcus Pneumoniae y pyogenes , Haemophilus Influenza y Proteus .
Los signos y síntomas más habituales son:
Secreción ocular purulenta, pastosa y verdosa que suele ser unilateral, es decir, que afecta a un solo ojo o, desde un principio, ya afecta a ambos ojos a la vez.
Edema (hinchazón) de párpado, que puede llegar a ser moderado.
No suele haber ganglios inflamados.
Es frecuente la aparición de membranas amarillentas en la conjuntiva dentro del párpado, que al desprenderse pueden provocar pequeñas hemorragias.
El tratamiento se basa en la administración de antibióticos tópicos (en colirio) como polimixina B, tobramicina, eritromicina o ciprofloxacino (son los colirios de Oftalmowell ® o Tobrex ® que muy frecuentemente os habrán recetado).
Conjuntivitis vírica
En estas conjuntivitis, el agente causal más frecuente es el adenovirus . Otros virus comunes son el picornavirus, el coxackie y el herpes. Las conjuntivitis víricas suelen durar más tiempo que las bacterianas y son muy contagiosas.
Los signos y síntomas más habituales son:
Secreción ocular serosa clara, que puede afectar primero sólo a un ojo y luego hacerse bilateral.
Hiperemia (enrojecimiento) conjuntival.
El edema (congestión) conjuntival suele ser mínimo.
Es frecuente observar adenopatías (ganglios inflamados) en la zona preauricular (delante del pabellón auricular).
El niño siente molestia, de tipo picor o sensación de tener arenilla en el ojo.
Puede haber fotofobia (intolerancia o molestia con la luz).
El tratamiento específico no existe, pero se suelen utilizar colirios antibióticos como los enumerados anteriormente, para prevenir las sobreinfecciones bacterianas.
Conjuntivitis fúngica (provocadas por hongos).
Este tipo de conjuntivitis aparecen en niños inmunodeprimidos (con defensas bajas) y están provocadas habitualmente por el hongo candida albicans.
El tratamiento consiste en la administración de medicamentos de tipo anfotericina B o flucitosina oral.
Conjuntivitis neonatal
Es un entidad específica que se produce en los primeros 28 días de vida y, generalmente, por la exposición del recién nacido a la flora vaginal durante el paso por el canal del parto. También se han descrito casos en partos por cesárea con rotura prolongada de las membranas ovulares (rotura de aguas muy precoz) y se incluirían en este grupo, también, aquellas conjuntivitis adquiridas por contagio a partir de familiares que presentan conjuntivitis durante el primer mes de vida. Son especialmente vulnerables los recién nacidos prematuros, por la inmadurez de su sistema inmunológico. Cursa con síntomas muy profusos en algunos casos, con mucha secreción y son menos aparatosas en otros casos. La instauración de medidas profilácticas estandarizadas en los países industrializados (aplicación protocolaria de pomadas antibióticas oftálmicas a todo recién nacido, nada más nacer) ha disminuido drásticamente la incidencia de conjuntivitis por el germen de la gonorrea ( Neisseria gonorrhoeae ).
Conjuntivitis alérgica
Es muy común y suele confundirse con las conjuntivitis infecciosas . Engloba distintos tipos de trastornos de tipo inflamatorio, originados por una reacción de hipersensibilidad.
Los signos y síntomas más típicos son:
Suelen afectar a ambos ojos (bilaterales).
La secreción ocular suele ser mucoide.
Picor intenso.
Fotofobia (intolerancia a la luz).
Edema (hinchazón) ocular moderado-intenso con epifora (lagrimeo) importante.
No se observan adenopatías (ganglios inflamados).
Dentro de este grupo podemos diferenciar los siguientes tipos :
Conjuntivitis alérgica estacional. Se registra una incidencia mayor en determinadas estaciones del año, en relación con la eliminación de pólenes concretos por parte de algunas plantas, que se transmiten por vía aérea. La rinitis (secreción acuosa nasal) y los síntomas alérgicos asociados son frecuentes y ayudan a realizar un buen diagnóstico.
Conjuntivitis vernal o primaveral. También tiene carácter estacional, y empeora en los meses más cálidos. Suele existir una historia familiar de alergia hasta en el 65% de los casos y, en más de la mitad de ellos, se asocian otros síntomas de atopia (alergia). Implica una reacción de hipersensibilidad denominada retardada en la que intervienen determinadas células sanguíneas denominadas eosinófilos y mastocitos. La conjuntiva palpebral presenta a veces hipertrofia (engrosamiento) que provoca unos abultamientos gigantes conocidos como papilas empedradas.
Conjuntivitis atópica. Se manifiesta en niños con antecedentes de asma o dermatitis atópica. El mecanismo de producción también es la hipersensibilidad y los síntomas, por orden de frecuencia, serían el picor, el lagrimeo, la secreción mucosa, el enrojecimiento ocular, la fotofobia…
Conjuntivitis o queratoconjuntivitis flictenular. Se caracteriza por la presencia de nódulos inflamatorios de color blanco o gris pálido, con reacción vascular asociada (enrojecimiento). Antiguamente, la causa más frecuente de este tipo era el germen de la tuberculosis.
El tratamiento de las conjuntivitis alérgicas comprende, en las fases iniciales, el uso de colirios antihistamínicos y, en casos intensos, colirios de corticoides (siempre bajo supervisión oftalmológica). En la fase de estabilización y preventiva de futuras reactivaciones, durante temporadas más largas, se puede recurrir a colirios estabilizadores de mastocitos (cromoglicato disódico al 4%), colirios antiinflamatorios (AINE) o colirios antihistamínicos. No hay que olvidar el tratamiento de fondo (ambiental e inmunoterapia con vacunas), si procede.
RECUERDA…
Todas las conjuntivitis infecciosas son muy contagiosas y se transmiten por contacto directo persona-persona, a través de las secreciones oculares, nasales… La prevención se basa en el lavado de manos frecuente y la evitación del contacto, en la medida de lo posible.
Las conjuntivitis bacterianas, a diferencia del resto, producen un exudado mucopurulento (de moco y pus) que las caracteriza.
El picor y el escozor intenso son más propios de las conjuntivitis alérgicas.
En general, se trata de una afección leve.
Pueden existir complicaciones cuando aparecen síntomas como dolor ocular importante, hinchazón llamativa de los párpados, incapacidad para mover el ojo, etc.
En general, el tratamiento será tópico (directamente sobre el ojo), mediante la instilación de colirios durante el día (una gota, tres o cuatro veces al día, durante cinco días), y, en ocasiones, ayudados por formatos tipo pomada, durante la noche.
Para despegar los párpados y limpiar las secreciones legañosas secas y costras se puede utilizar suero fisiológico estéril, agua hervida tibia o infusión tipo manzanilla tibia, aplicados con un algodón o gasa suave.
Para aliviar molestias se pueden aplicar compresas frías o tibias sobre los ojos, usar lágrimas artificiales lubricantes o administrar analgésicos-antiinflamatorios, como el ibuprofeno.
La aplicación de la gota de colirio en el párpado de un niño se puede hacer en el borde lacrimal inferior (por dentro del párpado inferior) esperando a que luego el niño parpadee varias veces durante unos segundos.
Se debe tener en cuenta que algunos colirios como los corticoideos, antihistamínicos, antiinflamatorios… no se deben administrar, salvo circunstancias excepcionales y siempre bajo supervisión médica, a niños menores de tres años, ya que no existen estudios sobre su seguridad farmacológica.

Artículo especializado
Qué Debes Saber sobre el Desprendimiento de Retina
Disponer de la mayor cantidad de información posible acerca del desprendimiento de retina puede ayudar a minimizar sus consecuencias. ¡Atención a sus síntomas!
El desprendimiento de retina es una enfermedad ocular grave que se produce cuando la retina se separa de la pared interna posterior del ojo, dejando la zona de retina afectada sin riego sanguíneo y produciendo una pérdida indolora y progresiva de la visión. Inicialmente el desprendimiento puede ser localizado, pero sin tratamiento tiende a extenderse, afectando finalmente a toda la retina y, por tanto, acabando en ceguera completa de ese ojo.
¿Hay varios tipos?
Existen diversos tipos de desprendimiento de retina : regmatógeno, traccional, exudativo, mixto…
El primero es el más frecuente y se produce cuando la retina neurosensorial se separa del epitelio pigmentario al que en condiciones normales está adherida, acumulándose líquido en el espacio que queda entre ambas. Ocurre asociado a una rotura en la retina, habitualmente debilitada en la parte más periférica o con degeneración predisponente (60% de los casos), lo que permite que el vítreo licuado (degenerado) pase al espacio subretiniano.
Las roturas retinianas incluyen los desgarros y los agujeros; los primeros se desarrollan por tracción del vítreo sobre la retina y los segundos suelen tener un origen atrófico (desgaste).
SOBRE LA RETINA…
La retina es la porción más interna de la pared del ojo. Se sitúa en la parte posterior del globo ocular, tapizando su interior y es la responsable de la captación del estímulo luminoso. La componen varias capas, que, de una forma simplificada, se incluyen en dos subgrupos: la retina neurosensorial (más interna), en la que se encuentran las células sensibles a la luz y, por otro lado, el epitelio pigmentario (más externa).
El vítreo es una sustancia gelatinosa y transparente que ocupa 2/3 del volumen total del ojo (formando la cavidad vítrea). Está formado en el 99% de su composición por agua y limita en su parte anterior con el cristalino y en la posterior con la retina.
Frecuencia
La incidencia de esta enfermedad se estima en 1 caso de cada 10.000 habitantes por año. El desprendimiento de retina regmatógeno es el más frecuente y aparece sobre todo de forma bilateral (ambos ojos) y es más frecuente entre los 40-70 años de edad, con pico máximo en la quinta década de la vida. Puede aparecer por igual en hombres y en mujeres.
Factores de riesgo
Miopía: más del 40%de los desprendimientos de retina ocurren en ojos miopes, siendo mayor el riesgo cuanto mayor es la miopía (más dioptrías). Esto ocurre porque el desprendimiento posterior del vítreo y las degeneraciones en la retina más periférica son más frecuentes en miopes.
Cirugía previa de catarata complicada.
Existencia de tumores o inflamaciones intraoculares.
Si existe desprendimiento de retina en el ojo contralateral.
Si existe historia familiar (de primer grado) con desprendimiento de retina.
Los traumatismos oculares abiertos o cerrados pueden acompañarse de roturas en la retina, hemorragia vítrea y desprendimiento de retina (suponen el 10-12% de los casos de desprendimiento).
Algunas enfermedades generales (retinopatía diabética; Síndrome de Marfan; Síndrome de Ehlers-Danlos, etc).
Signos y síntomas
Hay dos síntomas que son apreciados en el 60% de los casos:
Síntomas premonitorios en forma de destellos luminosos (fotopsias): es el síntoma más importante, que refleja la existencia de tracciones sobre la retina. Suele aparecer cuando ya se ha producido la rotura retiniana.
Visualización de “moscas volantes ” (miodesopsias), que son puntos negros que se mueven al mover el ojo. Son causadas por las modificaciones del vítreo.
Otros síntomas son:
Defectos en el campo visual: tras un periodo de tiempo el paciente describe que aprecia como un “telón o cortina negra” en su campo visual. Se manifiesta pérdida de visión central cuando se ve afectada la mácula (territorio central de la retina con máxima capacidad visual). Se aprecia cuando ya se ha producido el desprendimiento de retina.
Distorsión de las imágenes y posterior disminución importante de la agudeza visual. Este síntoma aparece si se daña la zona central de la retina (mácula).
ATENCIÓN
Al ser una patología que no causa dolor, se pueden malinterpretar los síntomas como aparentemente inofensivos y retardar la consulta al oftalmólogo.
¿Cómo se diagnostica?
La aparición de los síntomas anteriormente mencionados debe ser motivo de consulta urgente con un oftalmólogo. Es muy importante hacer un diagnóstico lo más rápidamente posible.
El desprendimiento de retina se diagnostica revisando el fondo de ojo después de haber procedido a la dilatación de la pupila mediante fármacos específicos (para poder examinar la mayor superficie posible del interior del ojo).
¿Tiene tratamiento?
La cirugía debe ser lo más precoz posible para mejorar la tasa de éxito y el resultado visual final . Antes de proceder a la intervención, al paciente se le recomendará reposo adoptando medidas posturales específicas a fin de evitar o minimizar la progresión del desprendimiento, facilitando con ello el acto quirúrgico.
El objetivo principal será “cerrar” las roturas retinianas y devolver la retina a su posición natural . Para ello podemos recurrir a diferentes técnicas, algunas de las cuales resumimos a continuación:
Retinopexia neumática: se basa en el empleo de una burbuja intravítrea de gas expansible para adherir la retina y cerrar la rotura retiniana después. La técnica es ambulatoria en consulta o en quirófano, bajo anestesia tópica local y en condiciones de asepsia (desinfección). Posteriormente, se indicará un tratamiento postural de la cabeza de forma que la rotura esté en la posición más alta posible durante una semana, aproximadamente. Se cerrará la rotura a las 24 horas con láser.
Crioterapia: mediante una criosonda se congela el tejido situado alrededor de la zona desgarrada, tras lo cual se produce una cicatrización que actúa de forma protectora.
Anillo escleral: se realizará colocando una banda de silicona sólida alrededor de la capa más externa de la pared del ojo (la esclera) para mantener una presión externa sobre el globo ocular que facilite el cierre de la rotura.
Vitrectomía: en este caso, mediante un abordaje intraocular, eliminaremos la tracción del vítreo extrayendo el mismo del interior del ojo. A continuación, se realizará la retinopexia (sujeción, recolocación) con endoláser. Se realiza en quirófano, bajo anestesia local y con un instrumental muy sofisticado.
¿Se puede prevenir?
Las alteraciones preexistentes en la retina periférica (desgarros retinianos, agujeros atróficos, etc.) deben ser tratadas cuanto antes para evitar que ocasionen problemas más graves, principalmente mediante técnicas de fotocoagulación con láser o crioterapia.
En los pacientes con desprendimiento de retina en un ojo debe explorarse siempre el ojo contralateral sano con el fin de buscar y tratar de forma preventiva las degeneraciones existentes.
¿Qué pronóstico tiene?
El pronóstico visual depende de si existe o no desprendimiento de la mácula. Si la mácula no se ve afectada probablemente se mantendrá la agudeza visual preoperatoria o tan sólo ligeramente disminuida. Después de la cirugía, la visión suele ir mejorando de forma gradual durante un periodo de días o semanas. Si, por el contrario, la mácula está afectada, el resultado dependerá del tiempo de evolución.
Se consigue la solución del problema en el 95% de los casos con un diagnóstico precoz y una buena cirugía. Si la cirugía tarda más de una semana en realizarse, la posibilidad de recuperar la visión es mucho menor. En este sentido, es especialmente importante recordar que la población en riesgo se someta a revisiones oculares periódicas, como mínimo una vez al año.

Artículo especializado
Qué Debes Saber sobre la Miopía
A medida que has cumplido años, has ido sumando dioptrías, ¿por qué? Eres miope y quieres saber si tus hijos también pueden serlo… Son preguntas habituales que intentaremos resolver en este artículo y que interesarán a muchos, pues la prevalencia de miopía en la población es de hasta el 25%.
Las ametropías
El desarrollo de la visión se produce de forma progresiva desde el nacimiento hasta alcanzar los 8-9 años de edad y, durante este periodo de “plasticidad”, la función visual se caracteriza por ser reversible, es decir, puede volver atrás o regresar. Por esta razón, cualquier anomalía ocular que en el periodo inicial de la vida dificulte el estímulo visual de la retina provocará una detención del desarrollo visual, e, incluso, una regresión de la función existente en el momento de la aparición de la misma. A este proceso de paro o recesión de la función visual, se le conoce como ambliopía .
En el ojo normal, también llamado emétrope, el foco de la imagen se forma en un punto que coincide exactamente sobre la retina, produciéndose una imagen nítida sin necesidad de usar mecanismos de acomodación ocular. En el ojo con defecto de refracción (ojo amétrope) el foco de la imagen de un objeto del exterior no coincide con la retina, dando lugar a una imagen poco nítida y hace necesaria la aparición de fenómenos de acomodación ocular para conseguir que esa imagen se vuelva nítida. Las ametropías pueden ser la hipermetropía, la miopía o el astigmatismo.
¿Qué pasa en el ojo miope?
Por el mayor tamaño del globo ocular del que sería deseable, los rayos luminosos que inciden en el ojo miope, procedentes de un objeto situado en el infinito, se enfocan por delante de la retina y, por tanto, formando una imagen borrosa . Contrariamente a lo que ocurre en el ojo hipermétrope, en el miope el mecanismo de acomodación no compensa el defecto de visión y, al no disponer de ningún otro mecanismo compensatorio que contrarreste el defecto de refracción, la agudeza visual del ojo disminuye claramente en la visión de lejos. El niño ve mal aunque los defectos sean leves (-0,5 a 1 dioptría).
Tipos de miopía
Existen distintos tipos diferenciados de miopía:
La miopía benigna o simple : afecta al 10% de la población y suele aparecer en edad escolar. Va aumentando gradualmente para detenerse al terminar la etapa de crecimiento. Su evolución es benigna y no suele superar las 5-6 dioptrías.
La miopía maligna o degenerativa : representa entre un 1% y un 4% de los miopes. Suele iniciarse muy precozmente y aumentar a lo largo de toda la vida. Generalmente es superior a 6 dioptrías. Se trata de una enfermedad degenerativa de la retina.
La miopía transitoria del lactante : es poco frecuente y se debe a una excesiva curvatura natural, propia de los primeros años de vida, en la córnea y el cristalino, que se va aplanado de forma espontánea a medida que uno crece. Con ello, se consigue que el defecto llegue a corregirse parcial o completamente.
La miopía secundaria : se produce como consecuencia de otra enfermedad (un glaucoma congénito, por ejemplo).
Causas
En general, las ametropías tienen un origen hereditario multifactorial , aunque se expresa de forma muy diferente en cada persona. Por lo tanto, debe descartarse, siempre, que existan antecedentes familiares de este tipo de patologías.
La causa más frecuente de miopía es la debida a una longitud axial del globo ocular (una longitud antero-posterior del ojo) más grande de lo normal. Con menos frecuencia, se produce por la existencia de mayores curvaturas de las que serían deseables en la córnea o el cristalino, entre otros motivos.
Síntomas
Se produce una disminución de la agudeza visual lejana (“de lejos”), con buena visión próxima (“de cerca”). Los miopes suelen hacer guiños de párpados para mejorar la agudeza visual, lo cual puede ocasionar dolores de cabeza. También es muy frecuente el enrojecimiento ocular y la blefaritis crónica (inflamación de los párpados). En la miopía maligna se pueden hallar alteraciones en la prueba del fondo de ojo, como lesiones degenerativas en la retina más periférica predisponentes al desprendimiento de retina, o bien hemorragias.
La escuela es donde los defectos visuales se manifiestan de forma evidente, ocasionando un bajo rendimiento escolar.
Cómo se diagnostica
El diagnóstico de los defectos de refracción deberá ser realizado por el oftalmólogo . Desde la consulta del pediatra se deberá derivar al niño al especialista ante la sospecha de la existencia de alguno de estos defectos oculares.
La determinación de la agudeza visual mediante métodos subjetivos es posible a partir de los tres años de edad. Son pruebas o métodos subjetivos , los llamados “ optotipos ” (objetos/dibujos/letras) que deben situarse a cinco metros de distancia del niño y, a ser posible, en un ambiente con condiciones de buena iluminación y con el niño lo más tranquilo posible. Algunos de ellos son los “optotipos de Allen” o los “optotipos de Pigassou”, que se explorarán primero haciendo que el niño mire con ambos ojos y posteriormente con cada ojo por separado. También puede ser utilizada a partir de los cuatro años de edad la clásica prueba de la “E de Snellen”: se presentan diversas letras “E” en diferentes posiciones y de distintos tamaños y el niño debe identificar su posición señalando con los dedos o colocando una “E” grande a su lado en la misma posición. Con esta exploración simple se pueden diagnosticar fácilmente todas las miopías , ya que éstas cursan con una clara disminución de la agudeza visual, siendo claramente necesaria la colaboración del paciente.
Además de todo lo especificado, el oftalmólogo, previa administración de colirios que tienen la finalidad de provocar la parálisis medicamentosa del sistema de acomodación ocular, puede realizar pruebas como la llamada “esquiascopía”, sin precisar respuestas del paciente a pruebas subjetivas.
Es muy importante tener presente que la agudeza visual del niño pequeño no está completamente desarrollada y que los resultados, por tanto, podrán variar con el paso del tiempo .
Tratamiento
La corrección óptica de las ametropías se realizará con lentes esféricas o cilíndricas , que pueden ser positivas (convexas) o negativas (cóncavas), dependiendo del defecto de refracción a tratar.
En el caso concreto de la miopía, el tratamiento se basa en la aplicación de cristales correctores negativos (divergentes, cóncavos). En los niños más pequeños y en defectos importantes se recomienda el uso de las gafas todo el día para asegurar el buen desarrollo visual. Los niños más mayores y con miopías leves pueden utilizar las gafas solamente para la visión lejana. En la miopía maligna deben realizarse controles periódicos de fondo de ojo.
Qué pronóstico tiene
Respecto a la evolución de los defectos de refracción (ametropías) en general, aunque no siempre se cumple, se puede admitir que el ojo del niño es hipermétrope en el momento del nacimiento y tiende hacia la normalidad (la emetropía) durante la etapa del crecimiento y desarrollo , sin acabar de conseguirla con plenitud, ya que el patrón refractivo del ser humano es ligeramente hipermétrope. Partiendo de este esquema evolutivo, las hipermetropías tienden a mejorar con el paso del tiempo, las miopías empeoran y los astigmatismos se mantienen relativamente estables.
Conforme el niño crece, la miopía tiene a crecer por el aumento de tamaño del globo ocular, generalmente hasta pasados los 20 años. En la miopía maligna, puede ir aumentando durante toda la vida. En general, se dice que la ambliopía es recuperable hasta los cinco años, difícilmente se recupera a partir de esta edad y es prácticamente irrecuperable a partir de los 9-11 años. Por esta razón tiene tanta importancia llevar a cabo la detección y tratamiento precoz de las anomalías que pueden causar ambliopía (defectos de refracción, opacidades, estrabismos, etc.).
En la época de aprendizaje escolar, si mejora el rendimiento visual, paralelamente mejora el rendimiento escolar . El porcentaje de defectos de refracción que se detectan entre los niños más avanzados y los más atrasados en la adquisición de contenidos dentro de una misma aula, evidencian que entre los que presentan más dificultades hay un tanto por ciento más elevado de defectos de refracción que en el grupo de los más avanzados.

Artículo especializado
Qué es la Presbicia y Cuáles Son sus Causas
Has pasado los 40, tú te sientes bien, en forma, vital, mejor que hace unos años… pero algo delata tu edad: cada vez necesitas distanciarte más el libro, el móvil o aquello que lees para poder ver con nitidez las palabras. ¿Qué me pasa? Pues ha llegado: la presbicia está aquí y ha venido para quedarse.
La presbicia o vista cansada afecta, en efecto, a la distancia próxima , ya que disminuye la capacidad de acomodación del ojo para formar una imagen retiniana nítida de los objetos situados cerca. En cambio, uno ve perfectamente a más distancia.
El papel del cristalino en la acomodación
En la visión juega un papel fundamental el cristalino , esta lente biconvexa, sólida y transparente, que se halla situada en la parte más anterior de la cámara posterior del globo ocular, entre la superficie posterior del iris y la parte anterior del cuerpo vítreo. Está formada, de fuera hacia adentro, por una cápsula trasparente, que lo envuelve; una porción periférica, que es la corteza y una porción central, el núcleo. Su función consiste en enfocar los rayos de manera que formen una imagen perfecta sobre la retina. Para alcanzar este resultado, es necesario que el poder del cristalino para refractar la luz pueda cambiar, según la distancia del objeto y según los rayos de luz incidan paralelos o divergentes. Estas modificaciones en el poder refringente del cristalino, reciben el nombre de fenómeno de acomodación y son producidas de forma refleja por un cambio en su forma, que afecta sobre todo a su curvatura anterior.
Es notable la gran capacidad de adaptación del cristalino en las personas jóvenes. Teniendo en cuenta que esta capacidad disminuye conforme aumenta la edad, entenderemos que esta alteración se da en personas de edad, al disminuir la elasticidad del cristalino.
Su desarrollo anatómico
En el recién nacido el cristalino tiene una forma esférica, y se va aplanando para adquirir la forma definitiva (elipsoide) hacia los 2 años de edad. El hecho de que la córnea y el cristalino sean más curvos en el recién nacido les confiere una mayor potencia de refracción, necesaria para enfocar las imágenes sobre la retina en un ojo que es más pequeño. Durante el crecimiento se produce, de forma más o menos simultánea, el alargamiento del globo ocular y el aplanamiento de las lentes, córnea y cristalino: es el denominado proceso de emetropización .
La emetropía es el estado refractivo del ojo normal en el que los rayos luminosos paralelos que lo atraviesan provenientes de un objeto situado en el infinito se reúnen y enfocan sobra la retina y forman una imagen precisa. Cuando este equilibrio se rompe y los rayos no se enfocan en la retina, aparece la “ametropía” o “defecto de refracción”.
Causa de la presbicia
La causa radica, precisamente, en la disminución fisiológica, por pérdida de la elasticidad natural , de la capacidad del cristalino para adoptar una forma esférica y adaptarse así al enfoque de objetos situados en la proximidad. Aparece a edades intermedias (a partir de los 40 años de edad). A estas edades, el poder dióptrico de acomodación del cristalino se reduce a apenas 3-4 dioptrías.
Signos y síntomas
La presbicia y la hipermetropía son dos defectos visuales que suelen confundirse frecuentemente . Esto se debe a que sus síntomas son muy parecidos y se resumen en problemas para enfocar con nitidez objetos de cerca. Éstos se ven desenfocados y borrosos. Los síntomas se acentúan en condiciones de baja luminosidad y al final del día.
La hipermetropía, a diferencia de la presbicia, es un defecto refractivo en el que la distancia que existe entre la córnea y la retina es demasiado corta, impidiendo ver de cerca con nitidez. De modo que cuando entra la luz por la pupila, las imágenes no se proyectan nítidamente en la retina, sino en un punto por detrás de ella. Los rayos luminosos que inciden en el ojo, procedentes de un objeto situado en el infinito, se enfocan por detrás de la retina. En el ojo hipermétrope el defecto de visión puede ser compensado por el mecanismo de acomodación que es muy activo en la etapa infantil (hasta 20 dioptrías de acomodación). La hipermetropía es una anomalía que tienden a sufrir los más pequeños, ya que el ojo no está totalmente desarrollado. Por esta razón, el 75% de los recién nacidos son hipermétropes y a medida que van creciendo, la patología se va corrigiendo.
¿Tiene tratamiento?
Para compensar la presbiopía en un ojo emétrope es necesario utilizar gafas de lectura . Se emplean lentes convexas con una graduación adecuada que oscila habitualmente entre 1 y 3 dioptrías. Mediante su uso se debería poder leer con claridad a una distancia de 33 centímetros. Antes de adquirir las gafas es recomendable una visita al oftalmólogo u optometrista para que realice una valoración de la capacidad visual.
Por el contrario, en los pacientes que requieran ya previamente gafas para la corrección de lejos, suelen necesitar lentes especiales bifocales o multifocales progresivas . Las lentes de contacto bifocales o multifocales permiten la visión próxima y lejana con la misma lente y están disponibles en variedades blandas y RPG (duras y permeables al oxígeno). Pueden corregir miopía, hipermetropía y astigmatismo en combinación con la presbicia. La limpieza y desinfección dependen del material de la lente en cuestión. Con frecuencia, la calidad visual no es tan buena como con lentes de visión sencilla, sin embargo, la capacidad de corregir una presbicia vale la pena para algunas personas. Puede existir la excepción en el ojo miope de que pueda lograr una visión nítida de cerca simplemente retirando las gafas con la prescripción para la visión lejana.
Otro recurso es la intervención quirúrgica , que consiste en extraer el cristalino y se sustituye por una lente intraocular multifocal artificial.
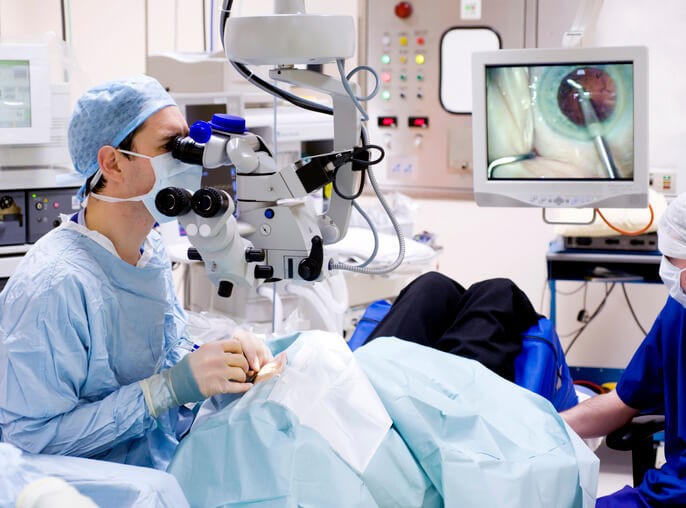
Artículo especializado
Cómo Saber si Tengo Cataratas
Habrás escuchado que, algún familiar, sobre todo los abuelos, padecen “cataratas”… pero, ¿sabes qué son y por qué se producen? Seguro que desconocías que es una enfermedad en la que la parte afectada es el cristalino.
Qué sabes del cristalino
El cristalino es una lente biconvexa, sólida y transparente, situada en el interior de la parte más anterior de la cámara posterior del globo ocular, por detrás entre la superficie posterior del iris (la parte coloreada del ojo) y por delante la parte anterior del cuerpo vítreo. Está formada, de fuera hacia adentro, por una cápsula transparente, que lo envuelve, una porción periférica, que es la corteza y una porción central, que se llama núcleo . Su función consiste en enfocar los rayos de manera que formen una imagen perfecta sobre la retina. Para alcanzar este resultado, es necesario que se produzca el fenómeno de “acomodación”, que consiste en un fenómeno de carácter reflejo que se produce gracias a la modificación de la forma del cristalino, que, a su vez, modifica su poder dióptrico (la capacidad de refracción de un sistema óptico viene expresada en dioptrías).
La emetropía es el estado refractivo del ojo normal en el que los rayos luminosos paralelos que lo atraviesan provenientes de un objeto situado en el infinito se reúnen y enfocan sobra la retina y forman una imagen precisa. Cuando este equilibrio se rompe y los rayos no se enfocan en la retina, aparece la “ametropía” o “defecto de refracción”.
Qué son
Se define como “ catarata ” toda opacidad del cristalino que afecta a la corteza o córtex o al núcleo . Pueden afectarse estas estructuras de forma total, sólo la zona central, la zona anterior (catarata con afectación anterior) o la posterior (catarata con afectación posterior), respectivamente. Las más frecuentes son las cataratas asociadas al envejecimiento , que progresan lentamente. En los países desarrollados la catarata congénita es responsable del 3% al 12% de todos los casos de baja visión y corresponde aproximadamente a seis de cada 100.000 niños.
Tipos de cataratas
Cataratas congénitas (o del desarrollo) uni o bilaterales (en los niños): el desarrollo de las fibras de la lente ha sido afectado por causas hereditarias o inflamatorias, con la pérdida consiguiente de transparencia. El 50% de ellas son de causa desconocida. Entre el 50% restante, de causa conocida, se incluyen las causadas por trastornos genéticos hereditarios, las infecciones (tipo TORCH), las metabolopatías (galactosemia, aciduria mevalónica), los traumatismos o las secundarias a tóxicos, entre otros ejemplos. La manifestación clínica más característica será la pupila blanca (leucocoria) con ausencia de reflejo rojo de fondo de ojo. Implican un importante déficit visual y pueden provocar nistagmo (movimientos involuntarios de los ojos). Todo ello podrá repercutir en un bajo rendimiento escolar.
Cataratas Degenerativas (en los adultos): la sustancia del cristalino, normalmente desarrollada, pierde su transparencia como resultado de alteraciones degenerativas, por varias causas. En este grupo se incluyen las siguientes:
Catarata senil: propia de la vejez.
Catarata metabólica (diabética…)
Catarata medicamentosa (p.ej. tratamientos con glucocorticoides tópicos o esteroides).
Catarata traumática (tras traumatismos oculares).
Catarata eléctrica.
Catarata por energía radiante (por el calor, la luz o las radiaciones ionizantes – p. ej. Rayos X -). La catarata provocada por el calor y la luz también ha sido denominada “ catarata de los vidrieros ”, trabajadores expuestos al calor y al brillo durante periodos de tiempo prolongados, de 10 o 20 años. También afecta a otra multitud de oficios en los que se emplean hornos a altas temperaturas o donde se trabajan metales fundidos, tales como fundiciones, talleres de cerámica e, incluso, herreros y panaderos. Los pacientes que reciben tratamiento con radioterapia también pueden verse afectados de cataratas.
Síntomas y diagnóstico
Las cataratas que se forman lentamente provocan una alteración gradual de la visión.
El diagnóstico debe incluir una prueba de agudeza visual , una exploración con lámpara de hendidura y un examen del reflejo rojo del fondo, sin y con dilatación pupilar, en el que se apreciará un reflejo rojo alterado al examinarlo con el oftalmoscopio.
Tratamiento
El único tratamiento posible de las cataratas es la extirpación quirúrgica del cristalino opacificado . La cirugía de la catarata es uno de los procedimientos quirúrgicos más comunes, y cada año se realizan en el mundo casi 22 millones de intervenciones. España es un país referente en la cirugía de la catarata con más de 400 intervenciones al año.
Suele realizarse, generalmente, bajo antestesia local y de forma ambulatoria . Se han efectuado grandes innovaciones técnicas que permiten aspirar la catarata, dejando la cápsula intacta (extracción extracapsular de la catarata), en lugar de retirar todo el cristalino junto con la cápsula (extracción intracapsular de la catarata). Seguidamente se coloca una lente intraocular que puede estar fabricada en distintos materiales en la cámara posterior de la cápsula del cristalino evacuada, sustituyendo a la lente natural: la visión se recupera rápidamente. Más del 95% de los enfermos operados de cataratas mejora la visión. En muchos casos, la cápsula lenticular del ojo, dejada durante la extirpación de las cataratas, acaba por opacificarse y produce una pérdida secundaria de la visión. La práctica de un pequeño orificio en la cápsula lenticular con un rayo láser restablece la claridad.
Pronóstico
Las cataratas congénitas o infantiles representan una amenaza para la visión y son un problema mucho más importante que en el adulto por su potencial en inhibir o detener la maduración y desarrollo visual normal en el niño, y por la mayor complejidad en el tratamiento. El pronóstico visual está relacionado con la edad del paciente en el momento del diagnóstico y con la precocidad del tratamiento quirúrgico y la rehabilitación óptica.

Artículo especializado
Cómo Operar el Estrabismo
El estrabismo es una patología de diagnóstico frecuente en la consulta de pediatría, y que afecta a un 4-5% de la población infantil. Los mismos padres, los profesores o cuidadores pueden observar y apreciar si un niño/a desvía un ojo. Manteniéndose siempre alerta en la observación de los más pequeños puede diagnosticarse el estrabismo precozmente y eso, seguro, repercutirá en un mejor pronóstico de la enfermedad.
La posición de los ojos adquiere su posición anatómica de los cuatro a seis meses de vida. Durante el primer mes la musculatura extraocular es capaz de proporcionar una fijación de la mirada estable y a partir de los dos meses el ojo puede realizar movimientos precisos para fijar la mirada sobre objetos situados en el campo visual. Desde los tres meses podrá realizar el seguimiento fino de un objeto en movimiento (hasta entonces el seguimiento es irregular). Si en el tercer mes de vida no se aprecia la fijación de la mirada del bebé, así como el seguimiento con la mirada de los objetos en movimiento en su campo visual, es conveniente llevar al niño a valoración por un especialista en oftalmología.
Durante los seis primeros meses de vida se puede considerar normal la desviación transitoria de uno o ambos ojos, ya que la visión binocular (la visión integrada de ambos ojos) no está perfectamente instaurada y sólo se consideran enfermedad las desviaciones permanentes .
¿Cómo ve una persona con estrabismo?
El estrabismo se incluye dentro del grupo de patologías de la motilidad ocular . Se produce cuando existe una pérdida del paralelismo de los ojos , es decir, cuando un ojo dirige la mirada hacia un punto del espacio y el otro se desvía a una dirección diferente. Cuando una persona padece estrabismo puede sufrir una disminución de la percepción de profundidad y de la visión en tres dimensiones.
En un ojo no fijado o estrábico, la imagen del objeto no se proyecta sobre la fóvea de la retina (una zona concreta de mayor capacidad visual), sino en una zona de la retina más o menos alejada de ella según sea la magnitud del ángulo de desviación. Esto hace que lleguen dos imágenes distintas al cerebro, una procedente de cada ojo, que tiende a descartar, suprimir o anular la imagen del ojo menos nítida. Con ello se originará la denominada ambliopía estrábica, causada por ese reflejo de supresión y que se manifiesta básicamente por una disminución de la agudeza visua l del ojo estrábico. Es decir, se puede acabar desarrollando el denominado “ojo vago u ojo perezoso” y si no se estimula precozmente puede acabar perdiendo la visión.
¿Qué causas tiene?
Las causas del estrabismo son múltiples y poco conocidas. Intervienen factores hereditarios, factores oftalmológicos como las cataratas congénitas o defectos de refracción , como la miopía o la hipermetropía. Todo esto sin olvidar que el control del alineamiento ocular, en última instancia, se produce en el cerebro, por lo que alteraciones a ese nivel también pueden desencadenarlo.
Síntomas
Los ojos se pueden desviar hacia dentro (endotropía o esotropía), hacia fuera (exotropía), hacia arriba (hipertropía) o hacia abajo (hipotropía).
Como norma general, debe tenerse en cuenta que, hasta los seis meses de vida, la incoordinación motora fisiológica es notable, por lo que será difícil valorar como patológico un estrabismo aparecido antes de esa edad.
¿SABÍAS QUE…?
Es importante diferenciar el estrabismo del pseudoestrabismo o falsa apariencia de estrabismo, que se produce debido, por ejemplo, a la forma peculiar del ojo denominada “epicantus”, muy frecuente en los primeros meses de vida (una deformación congénita o traumática en las razas occidentales o una forma del ojo normal en Asia o América).
El estrabismo intermitente, por su parte, consiste en que el niño desvía los ojos solamente en determinadas situaciones (al fijar un objeto en visión próxima o en la visión lejana, o en algunas posiciones de la mirada) mientras que el resto del tiempo controla bien la posición de los ojos. Puede aparecer por simple cansancio.
Diagnóstico
Ei estrabismo es uno de los motivos principales de consulta al especialista en oftalmología, de hecho, constituye la principal razón de la primera consulta. La detección del estrabismo se puede realizar mediante tests sencillos de aplicar como son la prueba de Hirschberg o la prueba del tapar-destapar (cover-uncover test).
Prueba de Hirschberg (esta prueba puede realizarse ya hacia los siete meses): consiste en la observación del reflejo luminoso corneal que aparece cuando el niño mira una luz proyectada por una linterna de exploración. La luz se emitirá desde unos 30-40 cm de distancia de los ojos, en el contexto de una iluminación ambiental poco intensa, para poder observar mejor los aspectos importantes. Se debe valorar si el reflejo luminoso queda centrado o descentrado en relación a la pupila. El examen se realizará desde el frente y en las diferentes posiciones de la mirada (arriba, abajo, izquierda, derecha).
En un caso normal, los reflejos de la luz se verán centrados simétricamente sobre ambas pupilas. Si el reflejo no queda centrado y simétrico se podrá sospechar un estrabismo.
Prueba del tapar-destapar (cover-uncover test) (esta prueba podrá realizarse a los tres o cuatro años): es la observación de la aparición de movimientos de fijación al tapar y destapar un ojo. Este método sólo puede utilizarse cuando existe una óptima y suficiente colaboración del paciente . Se debe solicitar que fije la mirada en una luz o algún pequeño objeto situado a unos 30-40 cm de distancia y posteriormente se debe tapar un ojo con un oclusor o con la mano. En el momento de tapar se observará si en el ojo no tapado tiene lugar algún movimiento de fijación que indicará la presencia de un estrabismo. De la misma forma, al destapar el ojo, se observará también si tiene lugar algún movimiento de fijación, que también sugerirá un estrabismo. Si la visión binocular (de ambos ojos) es normal no se observará ningún movimiento en el ojo tapado al destaparlo ni tampoco en el ojo no tapado. La maniobra se repetirá en el otro ojo igualmente, y siempre se procurará que el paciente mantenga el ojo no tapado fijado en la luz u objeto propuesto, sin efectuar ningún movimiento con la mirada.
Tratamiento y pronóstico
Algunos tipos de estrabismo pueden curarse con el simple uso de gafas . En algunos casos, podrá ser propuesta también una intervención quirúrgica. En los niños, la operación de estrabismo se realiza habitualmente con anestesia general mientras que en los adultos se puede realizar también con anestesia local y consiste en reforzar o debilitar los músculos oculares responsables de la mala alineación. No son operaciones complicadas; su única dificultad radica en la precisión del procedimiento, para conseguir los grados de reforzamiento/debilitación más exactos para corregir la desviación.
El ojo desviado es un ojo que no ha aprendido a ver, y por tanto hay que estimularlo y obligarlo a trabajar. Esto se consigue tapando el ojo que ve bien periódicamente con parches oculares adhesivos. La alteración anatómica del estrabismo (defecto estético) se podría corregir, en principio, a cualquier edad, pero las alteraciones sensoriales que provoca, que son mucha más importantes que las propiamente estéticas, sólo se pueden tratar durante la época de desarrollo o “de plasticidad visual”. Es decir, en el caso de los estrabismos, únicamente con un tratamiento precoz se puede conseguir la visión adecuada de ambos ojos.

Artículo especializado
Manual de Uso de las Lentes de Contacto
El uso de lentes de contacto está muy extendido. Es una alternativa cómoda a las gafas que aporta calidad de vida y comodidad a los usuarios y permiten facilitar el ejercicio de la mayoría de deportes. Sin embargo, a veces se cometen auténticas barbaridades con ellas: se guardan en agua a falta del líquido apropiado, se dejan puestas por la noche por olvido… las anécdotas con las lentillas son muchas. El problema viene cuando de la anécdota se pasa a la infección. Y es que no hay que olvidar que las lentes de contacto son un producto sanitario y, como tal, su uso es seguro si se cumplen unas medidas que repasaremos a continuación.
Para un uso seguro, no olvides…
Lavarte las manos antes de colocártelas en los ojos.
Lubricarlas y limpiarlas en la solución, no con agua. Las lentes de contacto se limpian usando sólo los líquidos especialmente formulados para ello, evitando el uso de agua corriente del grifo, el agua oxigenada o el alcohol, entre otros ejemplos, ya que no desinfectan y pueden provocar lesiones oculares.
Utilízalas dentro del tiempo adecuado, generalmente entre ocho y nueve horas al día. No es aconsejable su uso permanente durante días, de lo contrario se es propenso a caer en alguna infección. Si son de uso diario, deben ser retiradas antes de dormir.
Guárdalas en un estuche apropiado rellenado con una solución estéril adecuada y propuesta por el fabricante.
Renuévalas según las especificaciones del fabricante. Por ejemplo, las mensuales una vez al mes y las semanales una vez a la semana. Si se trata de lentes de contacto rígidas, podrían durar entre dos y tres años.
Las lentes de contacto blandas desechables se pueden rasgar, así que manipúlalas con suavidad. Si se rompe o rasga alguna lente, deséchala.
Nunca compartas tus lentes de contacto, no sólo porque pueden propagarse bacterias de una persona a otra, sino también porque las lentes están adaptadas y graduadas para tu visión y tu ojo.
Qué y cómo son
Las lentes de contacto (también conocidas como lentillas) son unas lentes correctoras o cosméticas que se colocan en el ojo, concretamente sobre la capa lagrimal que cuida y lubrica la córnea. Las lentillas de colores se han convertido en una moda habitual en la vida cotidiana actual, las cuales no sólo se utilizan con el aumento necesario, sino que, además, pueden elegirse con el color deseado.
Hay dos tipos principales de lentes de contacto: duras y blandas .
Las lentes de contacto blandas son la elección preferida entre la mayoría de usuarios de lentes de contacto y se comercializan en diversas versiones (de uso desechable diario, semanal o mensual, de uso prolongado, bifocales o multifocales…).
Las lentes de contacto duras más comúnmente utilizadas hoy en día son las lentes de contacto rígidas y permeables al gas (RGP por sus siglas en inglés). Están hechas de plástico y otros materiales como la silicona o fluoropolímeros. Éstas mantienen su forma, sin embargo, permiten un libre flujo de oxígeno a través suyo entre el ambiente externo y la córnea. Los RGPs pueden ser la mejor opción cuando la córnea tiene el astigmatismo suficiente para cambiar su forma (la córnea tiene la forma de un huevo en lugar de una naranja).
Cuándo puede haber problemas
Los portadores de lentes de contacto pueden sufrir irritación ocular por diversas causas :
Mecánicas: por roce constante con la superficie del ojo.
Hipóxicas: por falta de permeabilidad al oxígeno.
Químicas.
Infecciosas: bacterianas, víricas…
Inmunológicas (por ejemplo, alergia).
Signos y síntomas de que algo no va bien
Las lentes de contacto contribuyen decisivamente en la aparición de infecciones oculares (conjuntivitis, que pueden ser, principalmente, bacterianas y víricas) y también en la aparición de ulceraciones corneales.
El enrojecimiento del ojo y la blefaritis (inflamación de los párpados) son formas frecuentes de expresión de muchas enfermedades oculares. Puede apreciarse escozor, picor, sensación de cuerpo extraño y lagrimeo en cualquier proceso inflamatorio de la superficie ocular, así como secreción mucosa (blanquecina) o purulenta (amarillo-verdosa) si existe conjuntivitis vírica o bacteriana asociada, respectivamente. El dolor es mínimo y la agudeza visual apenas disminuye
Las queratitis, inflamaciones corneales, pueden ser de gravedad variable: desde una afectación epitelial superficial leve hasta una úlcera que puede progresar a la perforación. Producen intenso dolor (sobre todo con el parpadeo) ojo rojo, sensación e cuerpo extraño en el ojo, lagrimeo, fotofobia (hipersensibilidad a la luz) y visión borrosa (por pérdida de la transparencia corneal). A diferencia de otros procesos como pueden ser, por ejemplo, la uveítis o el glaucoma agudo, las molestias de la queratitis cesan con la instilación de colirio anestésico.
Exploración del ojo afectado
El método ideal es la lámpara de hendidura. Otro método es el uso del colirio de fluoresceína, que permite detectar la presencia de defectos en la superficie epitelial conjuntival y corneal. Tras aplicar la fluoresceína se debe examinar el ojo teñido con luz de Wood o con una luz convencional (filtro casero de papel de celofán azul oscuro en la bombilla). Sólo las zonas teñidas de la superficie ocular que son inmóviles representan úlceras, ya que las secreciones también aparecen teñidas.
Tratamiento
En aquellos casos en los que el ojo se encuentre irritado y rojo se deberá instaurar tratamiento adecuado según la causa que lo haya provocado y se deberá recomendar no volver a ponerse las lentes de contacto hasta la completa resolución del cuadro.
Las lentes de contacto no pueden ser utilizadas en una persona con una infección ocular activa.
En el caso de las conjuntivitis bacterianas se aconsejará la aplicación de colirios antibióticos varias veces al día y la aplicación de pomada antibiótica al acostarse.
En el caso de las conjuntivitis víricas no hay tratamiento específico, y se utilizan igualmente colirios antibióticos tópicos de amplio espectro para prevenir la infección secundaria.
En el caso de las queratitis, si se ha demostrado la existencia de lesión epitelial mediante la fluoresceína, debe taparse el ojo y proceder a dilatar la pupila con colirios de atropina. También se aplican antibióticos tópicos para la prevención de la infección secundaria y pueden usarse pomadas epitelizantes.
En todos los casos se lavarán los ojos con suero fisiólogico previo a la aplicación de colirios. Precaución con el uso de corticoides tópicos (colirios de corticoide): pueden provocar catarata y glaucoma. No deberían utilizarse estos medicamentos sin supervisión por especialista en oftalmología.
En el caso de uso de lentes de contacto en los problemas de ametropía (miopía-hipermetropía, astigmatismo), cabe destacar que se puede intentar corregir un astigmatismo irregular con lentes de contacto, pero no serán tan eficaces como en las hipermetropías o las miopías. Las lentes de contacto bifocales o multifocales permiten la visión próxima y lejana con la misma lente y son habitualmente usadas para la corrección de la presbicia o “vista cansada”.
¿TAMBIÉN PARA NIÑOS?
En la edad pediátrica, las lentes de contacto acostumbran a utilizarse cuando el niño tiene el criterio y la habilidad suficiente como para poder manipularlas adecuadamente, lo que ocurre, por lo general, hacia los 10 años . Sólo en casos muy especiales, como son la extirpación de cristalino), la ausencia de iris o las altas miopías o hipermetropías que afectan a un solo ojo, se prescribirán lentes de contacto en edades mucho más precoces, incluso en el primer año de vida. En todos estos casos, ello aumentará la calidad de visión y serán los padres los que deberán manipularlas y hacerse cargo de su higiene escrupulosa. Y es que en los primeros años de vida, no está indicada la cirugía refractiva para el tratamiento definitivo de las ametropías importantes. Una alternativa a las lentes son las gafas, normalmente mejor aceptadas por los niños si el ambiente familiar es favorable y acepta su colocación. Un aspecto importante que debe tener en cuenta el oftalmólogo y/o el pediatra es el hecho de informar a la familia de que las gafas de seguridad, habitualmente usadas por los niños, no constituyen ningún riesgo, sino más bien un medio de protección en caso de traumatismo.

Artículo especializado
Cómo Dectectar El Astigmatismo Infantil
Más del 95% de la población presenta algún grado de astigmatismo, pero sólo es significativo cuando ocasiona problemas de visión. Te explicamos más sobre el astigmatismo.
¿Qué es?
El astigmatismo puede presentarse aislado o asociado a hipermetropía o miopía (situación que recibe el nombre de “astigmatismo compuesto”). Los astigmatismos cursan con una agudeza visual relativamente baja , especialmente los asociados a miopía, y con síntomas de astenopia visual (cansancio visual): ojos enrojecidos después de la lectura, parpadeo constante, dolores de cabeza, bajo rendimiento escolar, etc.
El astigmatismo es un defecto ocular que se caracteriza porque existe una refracción diferente entre dos meridianos oculares, lo que impide el enfoque claro de los objetos. Generalmente se debe a una alteración en la curvatura anterior de la córnea . La superficie de la córnea debe ser simétrica y regular en sus curvaturas, y de no ser así se produce el astigmatismo.
Causas y síntomas
La causa de la mayor parte de los astigmatismos reside en una alteración congénita (presente desde el nacimiento) de la curvatura corneal.
Los síntomas característicos de astigmatismo son:
Visión borrosa y distorsionada en sentido horizontal y vertical (como los espejos de feria, fabricados con fines de diversión)
Guiños de párpados
Astenopatía acomodativa: es decir, cansancio visual, que provoca dolor de cabeza frontal, escozor y enrojecimiento de los ojos tras esfuerzos continuados de acomodación), este último sobre todo en los astigmatismos asociados a hipermetropía.
El astigmatismo puede provocar, también, aunque raramente, diplopía monocular (visión doble con un solo ojo, mientras el otro ojo se mantiene tapado).
¿SABÍAS QUE…?
El colegio supone un lugar donde los defectos visuales se manifiestan de forma evidente, ocasionando un bajo rendimiento escolar.
Diagnóstico
El diagnóstico de los defectos de refracción deberá ser realizado por el oftalmólogo . Desde la consulta del pediatra debemos derivar al niño al especialista ante la sospecha de la existencia de alguno de estos defectos oculares.
Son pruebas o métodos subjetivos los llamados optotipo s (objetos/dibujos/letras) que deben situarse a cinco metros de distancia del niño a explorar y, a ser posible, en un ambiente con condiciones de buena iluminación y con el niño lo más tranquilo posible.
También se puede utilizar, a partir de los 4 años de edad, la clásica prueba de la “E de Snellen”: se presentadas diversas letras “E” en diferentes posiciones y s tamaños y el niño debe identificar su posición señalando con los dedos o colocando una “E” grande a su lado en la misma posición. Con esta exploración simple se pueden diagnosticar las hipermetropías, siendo obviamente necesaria la colaboración del niño.
Para la exploración concreta de las hipermetropías, posteriormente se valorará al niño colocando unas gafas con una corrección de +2 dioptrías en cada ojo, volviendo a explorar los optotipos. El niño hipermétrope continuará viendo los optotipos con la corrección de +2 dioptrías ya que habrá estado corregida parte de su hipermetropía. En cambio, el niño que no padezca hipermetropía verá borroso con esa corrección. En este caso, igualmente se procederá a explorar primero la visión de un solo ojo y posteriormente de ambos, haciendo que el niño mire las figuras primero de manera aislada y luego agrupadas con la finalidad de detectar ambliopías ligeras.
Además de todo lo especificado, el oftalmólogo, previa administración de colirios para provocar la parálisis medicamentosa del sistema de acomodación ocular, puede realizar pruebas como la llamada esquiascopía (prueba que mide la refracción de manera objetiva).
Tratamiento
La corrección óptica de las ametropías se realizará con lentes esféricas o cilíndricas , que pueden ser positivas (convexas) o negativas (cóncavas), dependiendo del defecto de refracción a tratar.
En el caso concreto del astigmatismo, el tratamiento se basa en la prescripción de cristales correctores cilíndricos.
Pronóstico
Respecto a la evolución de los defectos de refracción (ametropías) en general, aunque no siempre se cumple, se puede admitir que el ojo del niño es hipermétrope en el momento del nacimiento y tiende hacia la normalidad (la emetropía) durante la etapa del crecimiento y desarrollo, sin acabar de conseguirla con plenitud, ya que el patrón refractivo de la especie humana es ligeramente hipermétrope. Partiendo de este esquema evolutivo, las hipermetropías tienden a mejorar con el paso del tiempo, las miopías empeoran y los astigmatismos se mantienen relativamente estables.
Esquemáticamente se dice que la ambliopía es recuperable hasta los cinco años, difícilmente se recupera a partir de esta edad y es prácticamente irrecuperable a partir de los 9-11 años. Por esta razón, tiene tanta importancia llevar a cabo la detección y tratamiento precoz de las anomalías que pueden causar ambliopía (defectos de refracción, opacidades, estrabismos, etc.)

Artículo especializado
Identificar Daltonismo en Niños
Si no pudieras valorar el estado de frescura de determinados alimentos o te costara identificar códigos de colores de planos, por ejemplo, ¿cómo te sentirías? Pues seguramente como se sienten quienes sufren daltonismo, un problema que en la sociedad en general pasa inadvertido y no reviste gravedad, pero que supone un inconveniente para los afectados en ámbitos diversos de la vida diaria cotidiana.
Tú mismo puedes valorar en casa, de una manera sencilla, si tus hijos reconocen y discriminan bien los colores, simplemente jugando con ellos, animándoles, por ejemplo, a que definan de qué color son sus juguetes, fichas, rotuladores o los dibujos que se les muestran. Si sospechas de algún tipo de alteración, consulta al pediatra .
Qué es el daltonismo
Los objetos absorben y reflejan la luz de forma distinta dependiendo de sus características físicas, como su forma, composición, etc. El color que percibimos de un objeto es el rayo de luz que rechaza. Nosotros captamos “esos rebotes” con diferentes longitudes de onda, gracias a la estructura de los ojos. Si los rayos de luz atraviesan al objeto, éste es transparente.
La combinación de estos tres colores básicos: rojo, verde y azul permite generar numerosos tonos. El ojo humano puede percibir alrededor de 8000 colores y matices, cuando existe un nivel óptimo de iluminación.
Las personas con una capacidad normal de discriminación del color se denominan “tricrómatas”. En cambio, el daltonismo es una alteración discromatópsica de origen genético que impide la diferenciación de los colores. Fue identificada por primera vez por el químico y matemático John Dalton, de ahí su nombre.
El término “discromatopsia” hace referencia a la existencia de una dificultad en la percepción de los colores. También pueden producirse discromatopsias que no tienen un origen genético, sino que son adquiridas y se presentan en algunas enfermedades de la retina o el nervio óptico (p.ej. en accidentes que provoquen un daño en la corteza cerebral occipital o una interrupción en las vías neuronales entre el ojo y los centros de la visión cerebrales).
Formas clínicas y síntomas
Existen diferentes tipos de daltonismo, que son los siguientes:
Acromático : es la falta de capacidad para discernir cualquier color. La persona sólo en blanco y negro (escala de grises). No percibe ningún color porque no tiene ninguno de los tres tipos de conos o por razones neurológicas. Es la forma menos frecuente de todas, correspondiendo tan sólo a un caso por cada 100.000 personas, por tanto se incluye en el grupo denominado de “enfermedades raras”.
Monocromático : se presenta cuando únicamente existe uno de los tres pigmentos de los conos y la visión de la luz y el color queda reducido a una sola dimensión.
Dicromático : hay una disfunción de uno de los tres mecanismos básicos del color. Puede ser de tres tipos diferentes:
Protanopia : consiste en la ausencia total de los fotorreceptores retinianos del rojo.
Deuteranopia : consiste en la ausencia total de los fotorreceptores retinianos del verde. Por tanto, existe una deficiencia a la hora de discriminar entre rojo y verde.
Tritanopia : consiste en la ausencia total de los fotorreceptores retinianos para la percepción del color azul (muy poco frecuente). Existe una deficiencia a la hora de diferenciar el azul-amarillo.
Tricromático anómalo : el afectado posee los tres tipos de fotorreceptores, pero con alteraciones funcionales, que le provocan que confunda un color con otro. Es el tipo de daltonismo más frecuente. En este grupo se distinguen la protanomalía, la deuteranomalía y la tritanomalía.
Por qué se produce
El daltonismo es hereditario y se transmite por genes alterados , encargados de producir los pigmentos de los fotorreceptores retinianos, ligados al cromosoma X. Genéticamente, los varones son XY y las mujeres, XX. Si un varón hereda un cromosoma X alterado será daltónico. En cambio, en el caso de las mujeres, es necesario tener los dos cromosomas X alterados para ser daltónicas. Por eso el daltonismo afecta a un número mayor de hombres(8% de niños varones frente a tan sólo a un 0’5%-1% de niñas). Aproximadamente el 99% de los casos corresponden a protanopia y deuteranopia o sus equivalentes (protanomalía y deuteranomalía), mientras que sólo mientras que únicamente el 0’0001% padecen deficiencias de captación del azul-amarillo (tritanopia).
Síntomas
Los daltónicos no discriminan igual los colores debido a la modificación de los genes encargados de producir los pigmentos de los conos. Así, dependiendo del pigmento afectado, la persona presentará alteración en la percepción de unos colores u otros. Por ejemplo, si el pigmento modificado es el del rojo, el individuo no discrimina bien el color rojo ni sus combinaciones.
Diagnóstico
Prueba de Ishihara: es un método de exploración que consiste en una serie de 38 láminas coloreadas a topos en diferentes colores en las que es preciso identificar un número camuflado, pintado con diferentes colores a los que conforman la lámina, insertado en las mismas.
Test de Farnsworth: está compuesto por un conjunto de fichas coloreadas que se diferencian por su tonalidad y están numeradas en su reverso. El paciente deberá ordenarlas según la graduación de los colores, pudiéndose explorar con ello, la habilidad, la discriminación fina del color y la capacidad de confusión de los colores.
Anomaloscopio: es un aparato muy preciso que, sin embargo, está limitado por su coste y no está disponible en muchos gabinetes de exploración.
Tratamiento y pronóstico
El daltonismo usualmente afecta a ambos ojos por igual y se mantiene estable a lo largo de la vida . No existe tratamiento que permita corregir esta alteración.
No obstante, tiene interés detectarlo para poder proceder a informar al paciente y su familia sobre su existencia , si es que no era conocida ya previamente, para poder realizar un óptimo consejo genético (determinar el aspecto genético y hereditario que conlleva) así como una correcta orientación profesional en un futuro. El niño no debería dirigir su formación y estudios hacia profesiones en las que la visión cromática tuviera importancia relevante en el desempeño de sus funciones. De hecho, existen determinadas profesiones para las que, para acceder, es preciso superar un reconocimiento médico que implica identificar correctamente los colores, como por ejemplo la de militar de carrera, piloto, capitán de marina mercante, policía, árbitro de fútbol, etc.)
Contenidos sobre enfermedades
Somos conscientes de que los conceptos médicos pueden resultar confusos si no te los explican con claridad. Para evitar esto, le hemos pedido a nuestros profesionales que preparen estas fichas en donde podrás acceder a información relevante sobre enfermedades que te ayudará a entender de una manera sencilla por qué se producen y por qué es necesario su tratamiento.
Ver todas las enfemedades 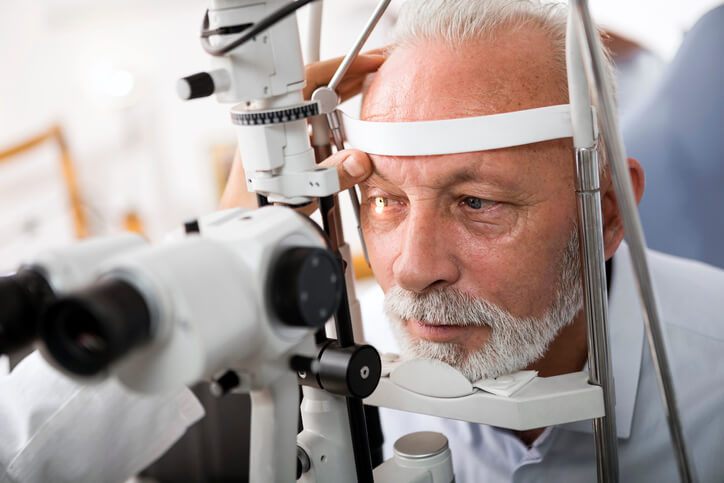
Enfermedad
Derrame Ocular
¿Qué es un derrame ocular?
El derrame ocular es la aparición de sangre entre la conjuntiva y la esclerótica , por ruptura de los vasos sanguíneos de esta última, apareciendo una lesión hemática en la parte anterior del ojo, sostenida por la conjuntiva, que no permite que salga al exterior ni traspase a la córnea. El derrame ocular o, como también se conoce, hemorragia subconjuntival o hiposfagma, es una patología bastante común multifactorial, y de resolución espontánea con el paso de los días en la mayoría de ocasiones.
Tipos de derrame ocular
Existen diferentes tipos de derrame que suceden en el interior del ojo:
Hemorragia vítrea: es un tipo de hemorragia intraocular que no se ve a simple vista, ya que se encuentra en el humor vítreo del ojo y, en condiciones normales, es transparente. Al sangrar pierde su transparencia, por lo que la luz no puede atravesarlo y se expresa como pérdida de visión o visión borrosa, según su gravedad. Este tipo de hemorragia intraocular requiere una exploración oftalmológica completa, incluyendo fondo de ojo y, a veces, valoración en cámara de hendidura.
Hifema: es la acumulación de sangre en la zona frontal del ojo, entre la córnea y el iris, pudiendo cubrir parcial o totalmente el iris. Se origina por una rasgadura del iris. En ocasiones, puede ser confundida con una hemorragia subconjuntival, ya que es una hemorragia visible, pero, a diferencia de esta última, los hifemas son dolorosos.
Hemorragia subconjuntival: es la más benigna y de resolución espontánea. A diferencia del hifema y la hemorragia vítrea, esta no afecta a la agudeza visual, ya que el vaso implicado en el sangrado no altera los medios transparentes del ojo y solo permanece en la conjuntiva.
Causas de un derrame ocular
Las causas del derrame ocular más frecuentes son:
Causas idiopáticas o sin razón aparente que ceden en periodo inferior a 5 días.
Traumatismos, muy frecuentes en deportistas por lesiones directas severas en el ojo que afectan a los vasos sanguíneos. Malformaciones de los vasos sanguíneos que pueden ocasionar hemorragias espontáneas.
Inflamaciones de la conjuntiva o úvea que pueden ocasionar como complicación hemorragias subconjuntivales
Oclusión venosa en la retina.
Elevación de la presión en los capilares, por elevaciones de la presión arterial sistémica o por realización de maniobras de valsalva en pacientes sensibles, como puede ser realizar grandes esfuerzos, estornudar o toser fuertemente.
Trastornos de la coagulación sanguínea, déficit de vitamina K, algunos tipos de anemia e intoxicación por anticoagulantes.
Cirugía de cataratas, puede ocasionar una hemorragia subconjuntival como reacción secundaria.
Diabetes Mellitus, aunque no es la lesión más frecuente, los cambios de estrechamiento y obliteración a nivel de capilares pueden ocasionarla.
Diferencias de presión, en recién nacidos, a través del canal del parto.
Síntomas de un derrame ocular
El síntoma más característico del derrame ocular o hemorragia subconjuntival es una zona roja delimitada en conjuntiva por la presencia de sangre. Esta, con el transcurso de los días, puede ir modificando su estructura, ya que desciende a través del ojo y disminuye de tamaño espontáneamente. No se debe presentar ningún tipo de secreción, dolor o pérdida de la visión, ya que estos son signos que hacen sospechar la presencia de otro tipo de hemorragia intraocular que no son la subconjuntival benigna.
Tratamiento de un derrame ocular
En general, el tratamiento de un derrame ocular es sintomático. La lesión en la conjuntiva desaparece en el transcurso de los días o semanas, ya que se va reabsorbiendo poco a poco conforme a su tamaño. Si el ojo se encuentra irritado, se pueden indicar lágrimas artificiales. El uso de antibióticos o corticoides no ofrece ninguna mejoría significativa y, por lo tanto, no se prescriben.
Es importante medir la tensión arterial y valorar los factores desencadenantes, como el uso de anticoagulantes o trastornos de coagulación, para su oportuna corrección .
Pruebas complementarias de un derrame ocular
El diagnóstico de un derrame ocular o hemorragia subconjuntival puede realizarse a través de una simple valoración oftalmológica que debe incluir fondo de ojo para descartar otro tipo de hemorragias intraoculares. En el caso de la aparición de dolor en el ojo o traumatismo previo, es importante, además del fondo de ojo, realizar un escáner del globo ocular y de las estructuras contiguas, así como la evaluación, a través de la cámara de hendidura, para detallar todas las estructuras internas del ojo.
En pacientes con trastornos de coagulación y anemia, es conveniente realizar una analítica buscando alguna alteración, sobredosificación de anticoagulantes o déficit de vitamina K.
Por último, y no menos importante, se debe medir la tensión arterial.
Factores desencadenantes de un derrame ocular
Lo factores desencadenantes son similares a las causas del derrame subconjuntival. En ocasiones, se pueden sumar, como por ejemplo un traumatismo ocular en un paciente con trastorno de coagulación o un paciente con emergencia hipertensiva, quienes además tienen un tratamiento con anticoagulantes.
Factores de riesgo de un derrame ocular
Los factores de riesgo son:
Pacientes con hipertensión arterial, sobre todo, aquellos con hipertensión arterial poco controlada.
Pacientes con diabetes mellitus mal controlada que como complicaciones crónicas tengan dificultades en la microvasculatura (capilares).
Pacientes con trastornos de coagulación o déficit de vitamina K.
Uso de antiagregantes y/o anticoagulantes.
Pacientes con malformaciones congénitas en los capilares sanguíneos.
Complicaciones de un derrame ocular
Las complicaciones de un derrame ocular o subconjuntival son poco frecuentes, si aparece dolor, fotofobia, pérdida de la agudeza visual o dolor de cabeza, se debe acudir al médico inmediatamente, ya que probablemente no sea el diagnóstico correcto. La mayoría de estos derrames subconjuntivales desaparecen espontáneamente en el transcurso de 3 semanas aproximadamente .
Si es un gran área de sangrado subconjuntival, la zona afectada puede elevarse debido al gran cúmulo de sangre, pudiendo ocasionar en la conjuntiva sequedad ocular o molestias en el párpado, que pueden mejorar con lágrimas artificiales.
En los casos de traumatismo, puede surgir un desprendimiento de retina, pero no debido a la hemorragia, sino al traumatismo.
Prevención de un derrame ocular
Ante la presencia de sobredosificación por anticoagulante o déficit de vitamina K, se debe tratar de no realizar esfuerzo físico severo o maniobras de valsalva, así como tampoco frotar muy fuerte los ojos.
Si se presenta algún traumatismo ocular, hay que evitar el ejercicio físico durante las 48 horas posteriores al traumatismo.
Para el resto, no existe ningún tipo de prevención adicional .
Especialidades a las que pertenece
La especialidad a la que pertenece es oftalmología y medicina de atención primaria.
Preguntas frecuentes
¿Qué son los vasos sanguíneos del ojo?
Los vasos sanguíneos del ojo son estructuras arteriales y venosas que transportan sangre desde y hasta el ojo, a través de pequeños micro capilares, hasta formar la arteria y vena central de la retina. En la conjuntiva, por su extrema delgadez , los capilares son más propensos a romperse, originando hemorragias subconjuntivales sin mayor significación, no ocurriendo lo mismo en otras partes del ojo como el vítreo.
¿Qué pasa cuando el ojo se llena de sangre?
Si el ojo se llena en la conjuntiva de sangre, no afectando al iris y sin pérdida de la agudeza visual, no tiene mayor importancia que la parte estética o cierto prurito (picazón) o sequedad ocular. Ahora bien, si el sangrado va acompañado de dolor ocular , dolor de cabeza o pérdida de agudeza visual, se debe acudir inmediatamente al oftalmólogo para descartar otras enfermedades más graves del globo ocular, que pueden dejar incapacidad permanente o parcial en el mismo.
¿Por qué el ojo palpita?
El ojo no palpita, lo que palpita realmente es el músculo orbicular del párpado, provocando una falsa impresión de palpitación del globo ocular. Aunque no existe una causa específica, se cree que puede estar relacionada con estrés, insomnio o déficit de vitamina B12 .
¿Qué es la Hiposfagma?
La hiposfagma es otra manera de denominar a la hemorragia subconjuntival que se produce por la rotura de pequeños capilares entre la conjuntiva y la esclerótica.
¿Cuáles son los síntomas de presión en la vista?
Los síntomas más frecuentes de presión en la vista son: pérdida gradual de la visión, ojos rojos, cefalea, dolor ocular y, en ocasiones más graves, náuseas y vómitos.
Enfermedad
Uveítis Anterior
¿Qué es la uveítis anterior?
La uveítis anterior es una inflamación del segmento anterior de la úvea . La úvea es la capa intermedia del ojo. La uveítis anterior afecta al iris (iritis), el cuerpo ciliar (ciclitis) y se denomina iridociclitis anterior. La inflamación puede estar asociada con enfermedades autoinmunitarias , pero en la mayoría de los casos se presenta en personas sanas. Se manifiesta en forma de dolor, enrojecimiento ocular y fotofobia (sensibilidad ante la luz).
Este trastorno puede afectar únicamente a un ojo y es más frecuente en personas jóvenes de mediana edad.
Se trata de una condición potencialmente grave, que requiere atención inmediata para prevenir la pérdida de la visión.
Tipos de uveítis
Los tipos de uveítis son:
Uveítis anterior: es la forma más común. Implica la inflamación de la parte frontal del ojo (se denomina iritis) y puede afectar al cuerpo ciliar (ciclitis). La inflamación puede estar asociada con enfermedades autoinmunitarias, pero en la mayoría de los casos se presenta en personas sanas. Se manifiesta en forma de dolor, enrojecimiento ocular y fotofobia (sensibilidad ante la luz).
Uveítis posterior: afecta la parte posterior de la úvea y compromete principalmente a la coroides (que son una capa de vasos sanguíneos y tejido conectivo en la parte media del ojo). Este tipo de uveítis se denomina coroiditis y si la retina también está comprometida se llama coriorretinitis. Esta afección se puede presentar si ha habido una infección generalizada o una enfermedad autoinmunitaria.
Uveitis intermedia : También llamada pars planitis , existe cuando se produce disminución de la agudeza visual (visión de moscas volantes), en ocasiones puede presentar fotofobia (sensibilidad a la luz). Se presenta con frecuencia en hombres jóvenes y generalmente no está asociada con ninguna enfermedad. Sin embargo, existe alguna evidencia que puede estar ligada a la enfermedad de Crohn y posiblemente a la esclerosis múltiple.
Causas de la uveítis anterior
La causa de la uveítis anterior es desconocida. Sin embargo, en algunos casos puede deberse a un traumatismo o a una infección .
Las agudas, que aparecen solo en un ojo en cada episodio pero que pueden alternar ambos ojos en diferentes episodios, se asocian con frecuencia a enfermedades reumáticas como la espondiloartropatía y suelen tener un marcador genético que es el HLA-B27.
Las infecciones asociadas con la uveítis anterior incluyen: enfermedad de Lyme, sífilis, tuberculosis, toxoplasmosis, virus del herpes y paperas.
Las crónicas son procesos más graves porque, a menudo el ojo no está enrojecido y suelen existir ya múltiples secuelas en el momento del diagnóstico, puede asociarse a enfermedades reumáticas de la infancia como artritis idiopática juvenil.
Síntomas de la uveítis anterior
Los síntomas de la uveítis anterior son:
Ojos enrojecidos.
Dolor intenso.
Lagrimeo.
Visión borrosa.
Sensibilidad a la luz (fotofobia).
Pupila pequeña o de forma irregular.
Disminución de la agudeza visual.
Tratamiento de la uveítis anterior
El tratamiento de la uveítis anterior se basa en aliviar los síntomas y reducir el cuadro inflamatorio para mejorar y preservar la visión. También es importante tratar las causas subyacentes de la uveítis anterior.
La uveítis anterior se puede tratar con:
Colirios con corticoesteroides para controlar la inflamación.
Antiinflamatorios no esteroides (AINE).
Agentes ciclopléjicos (dilatadores de la pupila) para ayudar a disminuir el dolor, la fotofobia y para evitar que el iris se adhiera al cristalino que está debajo.
Agonistas beta de uso tópico para ayudar a aliviar la presión intraocular.
Antibióticos sistémicos y locales.
Reposo.
Pruebas complementarias de la uveítis anterior
Las pruebas complementarias para el diagnóstico de la uveítis anterior deben iniciarse con una completa historia clínica, un examen ocular más profundo del interior del ojo, las pupilas, y los músculos extraoculares.
Factores desencadenantes de la uveítis anterior
No existen factores desencadenantes.
Factores de riesgo de la uveítis anterior
Los factores de riesgo de la uveítis anterior están relacionados con algunos trastornos inmunitario y problemas de salud como son:
Espondilitis anquilosante
Sarcoidosis
Artritis reumatoide
VIH
Enfermedades inflamatorias intestinales
Virus del herpes
Complicaciones de la uveítis anterior
Las complicaciones de la uveítis anterior son:
Glaucoma secundario
Desprendimiento de la retina
Catarata
Ceguera
Prevención de la uveítis anterior.
Actualmente, no existen pautas para prevenir la uveítis anterior.
Especialidades a las que pertenece
La especialidad médica a la que pertenece la uveítis es la oftalmología, que es la rama de la medicina que se encarga de tratar las enfermedades de los ojos.
Preguntas frecuentes
¿Qué es el Tyndall en los ojos?
El Tyndall en los ojos se refiere a la presencia, en la cámara anterior del ojo, de pequeños corpúsculos flotando en el humor acuoso y que está constituido por células inflamatorias y proteínas. Aparece en los procesos inflamatorios del cuerpo ciliar.
¿Cuánto dura el tratamiento de la uveítis?
El tratamiento de la uveítis va depender de las causas que lo provoquen y del tipo de uveítis que el paciente tenga. Suele durar de tres a cuatro meses . Si el paciente tiene recaídas la duración del tratamiento puede variar.
¿Qué es la uveítis en los ojos?
La uveítis en los ojos es una inflamación de la úvea (capa intermedia de ojo entre la retina y la esclerótica, o lo que es lo mismo, la parte blanca del ojo). Consiste en una inflamación en el interior del ojo que afecta a una o más partes de la úvea: el iris (que da color a los ojos), cuerpo ciliar (detrás del iris donde se produce el humor acuoso) y coroides (parte detrás de la retina).
¿Qué es un glaucoma?
El glaucoma es una neuropatía óptica que deteriora progresivamente el nervio óptico hasta su atrofia total, con asociación de pérdida de campo visual . El principal factor de riesgo es el aumento de la presión intraocular y los daños de fibras retinales.
¿Qué es la iridoclitis?
La iridoclitis es la inflamación del iris (que da color a los ojos) y el cuerpo ciliar (detrás del iris donde se produce el humor acuoso).
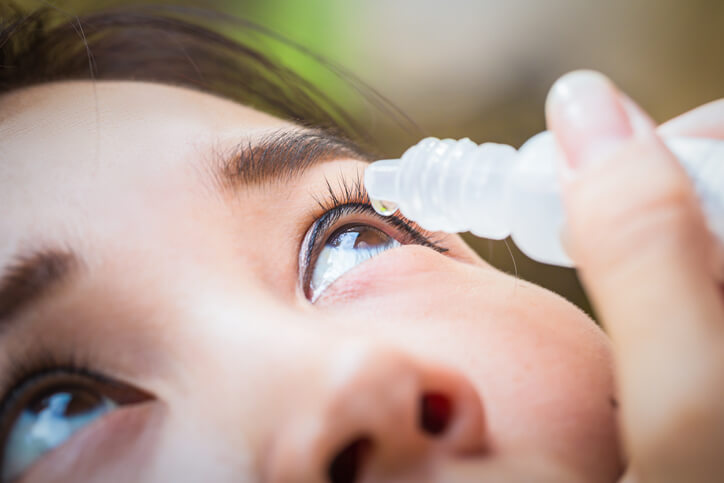
Enfermedad
Síndrome de Reiter
El síndrome de Reiter también conocido como artritis reactiva, es una afección que comprende desde una reacción inflamatoria hasta una infección en algún sitio del cuerpo. Suele aparecer después de una infección de las vías urinarias, el tracto genital o digestivo.
Es una afección que atañe a los ojos causando conjuntivitis y/o uveítis; a las articulaciones provocando artritis reactiva, a la uretra y, en ocasiones menos frecuentes, también a la piel causando lesiones cutaneomucosas. Es más frecuente en hombres que en mujeres y predomina en edades comprendidas entre los 20 y los 40 años de edad. Es una afección rara y poco grave aunque es importante tratar los síntomas para evitar complicaciones mayores.
Tipos de síndromes más comunes
El síndrome de Reiter no tiene otros tipos de síndromes.
Causas del síndrome de Reiter
Las causas exactas del síndrome de Reiter se desconocen, pero pueden considerarse como posibles causas las siguientes:
Infección urogenital: con frecuencia empieza en el tracto urinario o genital y es ocasionada por la bacteria clamidia trachomatis , que se contagia mediante la actividad sexual.
La infección también puede iniciar en el aparato digestivo después de comer alimentos contaminados con la bacteria, usualmente shigella , salmonella o campylobacter . Alrededor de una a cuatro semanas después de la infección se puede desarrollar el síndrome de Reiter.
Genéticamente puede que una persona sea más propensa a contraer la afección, sobre todo en los casos donde algún familiar haya sufrido el síndrome. Estos pacientes tienen un factor genético específico llamado HLA-B27 (o el gen B27).
Síntomas del síndrome de Reiter
Los síntomas del síndrome de Reiter envuelven tres sistemas corporales: el tracto genitourinario, los ojos y las articulaciones.
En el tracto urinario y aparato reproductor masculino se produce dolor o dificultad al orinar , secreción en el pene, dolor en el pene, escalofríos y fiebre.
En el tracto urinario y aparato reproductor femenino, ocasiona sensación de ardor al orinar, cistitis, hematuria y vagina inflamadas.
En los ojos se produce un enrojecimiento ( conjuntivitis ), dolor, irritación, visión borrosa, lagrimeo, sensibilidad al sol y párpados hinchados.
En las articulaciones es frecuente que aparezca inflamación, dolor y enrojecimiento, principalmente en la rodillas, tobillos y pies, dolor en el talón, acortamiento y endurecimiento de los dedos de las manos y los pies, dolor y rigidez de espalda.
Otros síntomas pueden ser el sarpullido , especialmente en las palmas de las manos y plantas de los pies, úlceras en la boca o la lengua, pérdida de peso, falta de apetito, fatiga, etc.
Tratamiento del síndrome de Reiter
El síndrome de Reiter no tiene cura . Sin embargo, el tratamiento de la infección puede alentar o detener el curso de la enfermedad. Los pacientes se recuperan del episodio inicial a los seis meses. Aunque algunos pacientes pueden desarrollar arteritis crónica.
El objetivo del tratamiento es aliviar los síntomas. Entre los tratamientos más comunes están: el reposo en cama que ayuda a relajar las articulaciones, terapia física con ejercicios específicos para mantener los músculos fuertes y mover las articulaciones.
Los medicamentos que se deben pautar son los analgesicos y antiinflamatorios , inyecciones de corticoides (sólo están indicadas si la inflamación persiste por largo tiempo), cremas tópicas con esteroides y, en casos de infecciones, antibióticos.
Pruebas complementarias del síndrome de Reiter
Las pruebas complementarias para el diagnóstico del síndrome de Reiter son: análisis de sangre para ver la velocidad de sedimentación globular que mide el grado de inflamación en determinadas partes del cuerpo, examen de orina para observar el factor genético asociado al síndrome (HLA-B27), extirpación del líquido sinovial de las articulaciones para buscar infección, radiografía de las articulaciones, ecografía, resonancia magnética y tomografía axial computarizada.
Factores desencadenantes del síndrome de Reiter
No existen factores desencadenantes.
Factores de riesgo del síndrome de Reiter
Los factores de riesgo del síndrome de Reiter son :
Los hombres tienen más probabilidades de desarrollarlo que las mujeres.
Miembros de la familia con el Síndrome de Reiter.
Tener una enfermedad de transmisión sexual.
Heredar el rasgo genético (HLA-B27).
Ingerir alimentos manipulados incorrectamente.
Complicaciones del síndrome de Reiter
Las complicaciones en término general del síndrome de Reiter son raras, pero entre éstas se incluyen:
Pulmonares : Neumonía o derrame pleural.
Sistema nervioso : Neuropatía o cambios en el comportamiento.
Cardíacos : Insuficiencia aórtica, pericarditis, arritmias y necrosis aórtica. Ésta última secundaria al tratamiento.
Oftalmología : Uveítis o cataratas.
Articulares : Artritis recurrentes, artritis crónica ó sacroileítis y espondilitis anquilosante.
Prevención del síndrome de Reiter
La prevención del síndrome de Reiter es:
Evitar las enfermedades de transmisión sexual.
Se recomienda que los pacientes se realicen pruebas de clamidia y otras infecciones similares para evitar que degeneren en el síndrome de Reiter.
Lavarse las manos antes de comer y cocinar.
Consumir alimentos que hayan sido guardados y preparados adecuadamente para evitar las infecciones intestinales.
Especialidades a las que pertenece
Las especialidades a las que pertenece el síndrome de Reiter son urología, reumatología, oftalmología y medicina interna.
Preguntas frecuentes:
¿Qué es la artritis reactiva?
La artritis reactiva es un trastorno que causa tres síntomas aparentemente no relacionados como son: artritis, enrojecimiento de lo ojos (conjuntivitis) y problemas del tracto urinario. Es un grupo de enfermedades que causan inflamación en el cuerpo.
¿Es contagioso el síndrome de Reiter?
El síndrome de Reiter no es contagioso , pero la causa subyacente es con frecuencia una infección que puede propagarse mediante contacto sexual o por transmisión de la bacteria que la produce.
¿Se cura la artritis reactiva?
La artritis reactiva no tiene cura, sólo se tratan los síntomas de esta afección.
¿Qué es considerada una enfermedad rara?
El síndrome de Reiter es considerada una enfermedad rara, también conocida como “enfermedad huérfana”. Las enfermedades raras son aquellas que afectan a un pequeño porcentaje de la población.
Enfermedad
Endoftalmitis
¿Qué es la endoftalmitis?
La endoftalmitis es la infección que afecta a todo el globo ocular , y cuya causa más frecuente es postquirúrgica, siendo muy poco frecuente, aproximadamente un 0.28% de los casos. La cirugía donde hay más incidencia de endoftalmitis es la de cataratas . Es una enfermedad grave que pone en peligro la visión del enfermo.
Tipos de endoftalmitis
La endoftalmitis se puede clasificar en función de cómo se produce la infección.
Endoftalmitis exógena : es la entrada de la infección al interior del ojo por un trauma, por una cirugía o erosión. Es una de las complicaciones más graves de la cirugía ocular.
Endoftalmitis endógena : se da cuando el interior del ojo se infecta a través del torrente circulatorio. Suele darse en pacientes con sepsis severa o déficit de su sistema inmunitario.
Causas de la endoftalmitis
La causa de la endoftalmitis es la entrada de algún germen en el interior del ojo, que debería de ser estéril, ya sea por cirugía o por otras causas.
Síntomas de la endoftalmitis
Los síntomas de la endoftalmitis serán dolor, calor, enrojecimiento local, alteración de la visión y/o dolor producido por la luz . En el caso de cirugía ocular, esta se produce en los dos primeros días tras la misma. En casos menos graves, se produce a los 5 días de la cirugía, y en los casos de cirugía de glaucoma siempre hay riesgo de estas infecciones.
Tratamiento de la endoftalmitis
El tratamiento de la endoftalmitis será, en primer lugar, con antibióticos , que serán tanto a nivel de tratamiento local como a nivel intravenoso. En algunos casos puede ser necesaria la cirugía, mediante una vitrectomía para tratar de retirar el material infectado de dentro del ojo.
La vitrectomía es la extracción del humor vítreo, inyectando en su lugar un gas o sustancia gelatinosa que puede tener que retirarse posteriormente.
Pruebas complementarias de la endoftalmitis
Las pruebas complementarias son: extracción de material del ojo para cultivo y antibiograma , y como prueba de imagen se realiza la ecografía, la cual nos dará información tanto de la extensión de la infección como de la severidad de la misma.
Factores desencadenantes de la endoftalmitis
Son factores desencadenantes de la endoftalmitis los traumas oculares o las cirugías, que pueden producir la entrada de gérmenes el interior del ojo.
Factores de riesgo de la endoftalmitis
Los pacientes con inmunodepresión como son los diabéticos o pacientes con HIV tienen mayor probabilidad de sufrir una endoftalmitis.
Complicaciones de la endoftalmitis
Pérdida de la visión del ojo afecto.
Pérdida del ojo afectado.
Prevención de la endoftalmitis
Uso de antibióticos tópicos previos a la cirugía.
Control adecuado postoperatorio con uso de antibióticos tópicos
Especialidades a las que pertenece la endoftalmitis
La endoftalmitis debe de ser controlada y tratada de modo adecuado por el oftalmólogo.
Preguntas frecuentes
¿Qué es un hongo intraocular?
Al hablar de un hongo intraocular, nos referimos a la infección de hongos en el interior del ojo . Dicho hongo invade los fluidos internos del ojo que deben ser estériles. También pueden dar lugar a queratitis, que es la infección de la córnea, que se produce sobre una zona ulcerada de la misma. Está relacionado en muchos casos con las lentillas o con procesos de úlceras producidas por heridas de plantas.
¿Qué son las cataratas?
Las cataratas son la opacificación de la lente intraocular conocida como cristalino. Al pacificarse el cristalino se produce pérdida de visión, y cuando esto ocurre, se va a retirar esta lente natural y se va a situar en su lugar una lente artificial. Es la operación conocida como faquectomía.
¿Qué es la fotofobia?
La fotofobia es un síntoma de diferentes enfermedades oculares, en el cual el paciente siente dolor ocular cuando hay una luz intensa . Esto hace que el paciente se cubra los ojos de la luz intensa. También puede darse fotofobia en las cefaleas oftálmicas, en las cuales el paciente precisa sentirse a oscuras ya que la luz aumenta el dolor de cabeza.
¿Por qué se puede producir una inflamación ocular?
La inflamación ocular, que es el enrojecimiento y edema del ojo y sus anejos, se puede sufrir por diferentes infecciones . Así, por ejemplo, se puede producir la celulitis ocular. En este caso se inflaman los párpados y el tejido que rodea los ojos, y suele darse secundaria a una sinusitis. Se puede producir también la blefaritis, que es la inflamación solo de los párpados, que suele ser secundaria a infecciones en la zonas glandulares de las pestañas. La conjuntivitis es la inflamación de la conjuntiva, que puede darse por infecciones bacterianas o víricas. De entre estas, las más peligrosas son las infecciones por el virus herpes, ya que estas pueden dar lugar a úlceras corneales peligrosas. Por último, tenemos las endoftalmitis, en estos casos se inflama e infecta la parte interior del ojo y suele ser por una infección vírica, bacteriana, o por hongos, en la cual un germen externo se introduce en el interior del ojo, ya sea por una cirugía por un trauma.
¿Qué es la profilaxis antibiótica?
La profilaxis antibiótica es el antibiótico que se da previamente a una intervención , para evitar las posibles infecciones que se pueden diseminar durante la cirugía. Así, en los casos de intervenciones en los ojos, es posible que el oftalmólogo le indique ponerse unas gotas de antibiótico previamente, que eviten la diseminación de una infección si estuviera presente, también es normal tomar profilaxis antibiótica en las intervenciones v bucales de los pacientes con problemas cardíacos.
Artículos por especialidad
CertificadosAlergologíaAnatomía PatológicaAnestesiología y ReanimaciónAngiología y Cirugía VascularAnálisis ClínicosAparato DigestivoCardiologíaChequeosCirugía General y del Aparato DigestivoCirugía General y del Aparato Digestivo PediátricaCirugía Oral y MaxilofacialCirugía Ortopédica y TraumatologíaCirugía Ortopédica y Traumatología PediátricaCirugía PediátricaCirugía Plástica y ReparadoraCirugía TorácicaClínica u HospitalDermatología Médico-Quirúrgica y VenereologíaEndocrinología y NutriciónEnfermeríaFisioterapiaGenética HumanaGinecología y ObstetriciaInmunologíaLogopedia y FoniatríaMedicina Estética y Unidad LaserMedicina Física y RehabilitaciónMedicina GeneralMedicina InternaMedicina NuclearMedicina del DeporteNefrologíaNeumologíaNeurocirugíaNeurofisiología ClínicaNeurologíaNutrición y DietéticaOdontología y EstomatologíaOftalmologíaOncología MédicaOncología RadioterápicaOsteopatíaOtorrinolaringologíaPediatríaPodologíaPoliclínicasPreparación al PartoPsicologíaPsiquiatríaRadiodiagnóstico-Diagnóstico Por ImagenReumatologíaTricologíaUnidad del DolorUrgencias HospitalariasUrología
Todas las especialidades  Savia
Savia