Endocrinología y Nutrición
La especialidadArtículos especializados
Enfermedades
Síntomas
Otros contenidos

Artículo especializado
Dietas Hiperproteicas: Realidades y Mitos
Las denominadas dietas hiperproteicas y su aplicación en la dietoterapia han sido objeto de múltiples controversias desde su aparición en los años 60. Por aquel entonces, poco se sabía de sus aplicaciones y consecuencias ya que había pocos estudios científicos que hubieran analizado sus efectos a largo plazo.
Sin embargo, hoy en día podemos decir que existe unanimidad científica para concluir que las dietas hiperproteicas son útiles para mejorar los niveles de colesterol total y triglicéridos y como tratamiento de la obesidad . Sin embargo, los efectos de estas dietas sobre parámetros renales y óseos aún desencadenan disparidad de resultados.
Para esclarecer estas y otras dudas, a continuación, veremos en qué consisten las dietas hiperproteicas y cuáles son sus efectos en nuestra salud
¿Qué es la dieta hiperproteica?
La definición de “dieta hiperproteica” viene dada por el hecho de que se esté realizando una ingesta de proteínas mucho mayor a las ingestas diarias recomendadas (IDR). Sin embargo, estas IDR son diferentes según el organismo que las defina, ya que, según la Organización Mundial de la Salud (OMS) deberían de ser de 0,83 g/kg de peso/día para adultos sanos y otros autores han consensuado una IDR de 1,0 a 1,2 g/kg de peso/ día. Además, hay que tener en cuenta que el aporte de proteínas debe ser personalizado y adaptado a la situación de cada persona ya que este requerimiento será diferente en un adulto sedentario (0,8- 1 g/kg de peso/ día) que en un adulto que realiza deportes de fuerza (1,5-2 g/kg de peso/ día). Por ello, la definición de dieta hiperproteica puede ser arbitraria según las IDR que consideremos.
Por otro lado, en la definición de dieta hiperproteica es necesario esclarecer que no todas las fuentes de proteínas son iguales y que en este tipo de dietas se debe priorizar la ingesta de proteínas de calidad como las carnes magras, pescados, huevos o proteínas de la leche junto con proteínas vegetales (soja, lentejas, garbanzos, etc.) para obtener una buena fuente de aminoácidos. Además, estas dietas no excluyen otras fuentes de alimentos como los vegetales, frutas y grasas de calidad: simplemente se trata de dietas con un aporte en proteínas ligeramente más elevadas a las ingestas diarias recomendadas.
Beneficios de una dieta hiperproteica
Mejoran la resistencia a la insulina: según a la revista Diabetes Care (2017), el consumo de proteínas parece incrementar (nivel de evidencia B) los niveles de respuesta a la insulina, por lo que en personas con diabetes tipo 2 se podrían recomendar dietas con un consumo de proteínas entre 1-1,5 g / kg /día siempre y cuando no sufran ninguna patología renal.
Inducen una mayor pérdida de peso, grasa corporal y preservan de forma más efectiva la masa muscular a través de diferentes mecanismos entre los que destacamos:
o Incremento de la saciedad: las proteínas son el grupo de alimentos que aportan más saciedad seguidos de los hidratos de carbono y las grasas. En consecuencia, en las dietas altas en proteínas, al ser más saciantes, se reduce la ingesta de alimentos que conlleva implícitamente una reducción del aporte energético total de la dieta.
o Mayor aumento del gasto energético en reposo y de la termogénesis de los alimentos: estas dietas ayudan, junto al ejercicio, a aumentar nuestro metabolismo basal.
Previenen frente a enfermedades coronarias siempre y cuando no se asocien al consumo de grasas saturadas ni carnes ultraprocesadas (hamburguesas, Frankfurt, embutidos, etc.). Las dietas hiperproteicas bien formuladas mejoran el perfil lipídico ya que ayudan a disminuir el colesterol total, el colesterol LDL y los niveles de triglicéridos. Además, estos efectos se ven potenciados si se acompaña este tipo de dietas con la realización de ejercicio de fuerza ya que este entrenamiento ayuda a aumentar la masa, fuerza y la potencia muscular, mejorando la composición corporal e incrementando también los niveles de colesterol HDL, lo que se traduce en una reducción del riesgo cardiovascular
Mejoran la tensión arterial: existe una relación inversa entre el consumo de proteínas y la presión arterial, lo que sugiere que una dieta alta en proteínas puede prevenir la hipertensión.
Mitos sobre los posibles efectos adversos de una dieta hiperproteica
Lesión renal. Actualmente, existe cierta controversia acerca de que una alimentación hiperproteica ocasione daños renales en personas sanas a largo plazo ya que la evidencia científica actual no ha podido demostrar de forma clara esta relación. De hecho, ingestas proteicas cercanas a 3 g de proteína/kg de peso en personas sanas se consideran seguras para su función renal. Sin embargo, no es necesario sobrepasar ingestas superiores a los 2,5 g de proteína/kg ya que en estos valores no existe ningún beneficio añadido. Además, como hemos dicho, una ingesta alta en proteínas ayuda a prevenir problemas de tensión arterial y diabetes, patologías que suelen ser la causa de insuficiencias renales, por lo que nuestra función renal se verá más comprometida con una dieta alta en hidratos de carbono simples y azúcares que con una dieta alta en proteínas de calidad.
Efectos en la salud ósea. El consumo de proteínas genera una serie de mecanismos para excretar sustancias tóxicas potencialmente ácidas (amoníaco) en forma de urea, entre los cuales está implicada la participación del citrato cálcico de nuestros huesos. En consecuencia, existen algunas hipótesis que mencionan que, a mayor ingesta de proteínas, menor será la densidad mineral ósea. Sin embargo, algunos estudios recientes han afirmado que esta acidificación podría ser compensada por otros nutrientes de la dieta como los vegetales y las frutas y que, además, llevando a cabo una dieta hiperproteica, pero con un aporte suficiente de calcio, potasio y otros minerales, no se producen efectos negativos sobre los huesos sino más bien al contrario: podría ser beneficiosa a largo plazo para la salud ósea.
Consultas para hacer una dieta hiperproteica
Una dieta alta en proteínas de calidad puede ser una buena estrategia para lograr diferentes objetivos en personas sanas ya sea una pérdida de peso, un buen mantenimiento de la masa muscular en personas mayores o deportistas o para la mejora de la salud cardiovascular en general. En cualquiera de estos casos, se recomienda llevar a cabo este tipo de dieta bajo la supervisión de un dietista-nutricionista que adapte las necesidades proteicas de cada individuo.
Por último, hay que recordar que una dieta hiperproteica puede perjudicar la función renal de personas con una insuficiencia renal ya preestablecida, pero NO de personas sanas. No obstante, no se recomiendan ingestas mayores de 4,5-5 g de proteína/kg, ya que estas SÍ podrían provocar un daño renal agudo, por la incapacidad del organismo de metabolizar la cantidad de urea producida por la oxidación de aminoácidos procedentes del exceso de proteínas.

Artículo especializado
Dieta Mediterránea, Que Beneficios Aporta
La dieta mediterránea es mundialmente conocida, hasta tal punto que en 2010 fue declarada Patrimonio inmaterial de la Humanidad por la UNESCO . Es más que un patrón alimenticio, es un estilo de vida, porque no sólo engloba la alimentación, sino también la actividad física, la socialización y la salud mental. Su simplicidad y variedad da lugar a una combinación equilibrada y completa de alimentos, basada en productos frescos, locales y de temporada en la medida de lo posible.
Es una de las dietas con más estudios científicos, y uno de los más reconocidos (Predimed), concluye que mediante un estilo de vida mediterráneo se pueden prevenir multitud de enfermedades (cardiovasculares, diabetes y enfermedades crónicas como síndrome metabólico, enfermedades neurodegenerativas, enfermedades intestinales o diferentes tipos de cáncer). Pero cabe remarcar que, a día de hoy, nuestra alimentación se aleja mucho de lo que se considera dieta mediterránea , debido al consumo de productos procesados, la falsa creencia de que el consumo moderado de alcohol es saludable y al bajo consumo de frutas, verduras o legumbres.
Cómo seguir correctamente el estilo o dieta mediterránea
Consumir alimentos de origen vegetal en abundancia (frutas, verduras, tubérculos, legumbres y frutos secos). Son la fuente principal de vitaminas, minerales y fibra de la dieta, y aportan al mismo tiempo una gran cantidad de agua. La fruta fresca debería ser el postre la mayoría de las veces.
Es conveniente hacer uso de los alimentos frescos de temporada y de proximidad. En el caso de las frutas y las verduras nos permite consumirlas en su mejor momento, tanto a nivel nutritivo como por su aroma y sabor. Las verduras deben estar presentes tanto en la comida como en la cena, y por lo menos una de ellas debe ser cruda. La variedad de colores y texturas aporta diversidad de antioxidantes y de sustancias protectoras.
Los alimentos procedentes de cereales como el pan, la pasta, el arroz (en sus versiones integrales ) es conveniente que estén presentes en la alimentación cotidiana.
Entre los alimentos de origen animal, preferir el pescado, tanto blanco como azul, las carnes magras (aves de corral) y los huevos ecológicos (o de gallinas camperas alimentadas a base de cereales). El consumo de carne roja y carne procesada debe de ser limitado tanto en cantidad como en frecuencia.
La bebida por excelencia debe ser el agua, no la copa de vino o la cerveza.
Hacer un consumo moderado de lácteos (leche, quesos, yogur, cuajada…), y si se toman que sean naturales y libres de azúcares añadidos.
El aceite de oliva debe ser la fuente principal de grasa empleada para cocinar, aliñar, o incluso para conservar alimentos. Es rico en vitamina E, y ácidos grasos monoinsaturados que le confieren propiedades cardioprotectoras. Según el estudio Predimed, una dieta enriquecida con aceite de oliva virgen o frutos secos (no fritos) reduce en un 30% la incidencia de eventos cardiovasculares tras unos cinco años de intervención en personas de alto riesgo cardiovascular. Además, por su particular composición en ácidos grasos y en antioxidantes es más resistente a la autooxidación y enranciamiento que otros aceites vegetales.
No olvidemos el ejercicio
De poco sirve si comemos de manera saludable, pero somos sedentarios y no nos movemos lo suficiente. La combinación de buena alimentación y ejercicio físico son dos factores que deben ir de la mano. Lo ideal es practicar el ejercicio físico que más guste y que más nos haga disfrutar, así nunca se tomará como un sacrificio, sino como una desconexión.
Mantenerse activo de manera continua es otro de los pilares fundamentales del estilo mediterráneo.
Quedar con amigos o la familia para charlar, comer, tomar algo… es una parte fundamental del estilo mediterráneo, ayuda en nuestra desconexión y paz interior. El acto de comer con más gente debe ser algo agradable y que nos enriquezca.
¿Y qué beneficios nos aporta la dieta mediterránea?
Los beneficios que se le atribuyen a la dieta mediterránea se relacionan con mejoras en los niveles de colesterol, en la tensión arterial, el sistema inmunitario, la coagulación sanguínea e incluso el sistema hepático y cardiovascular.
Hay evidencias científicas de que el estilo de vida mediterráneo (alimentación saludable, práctica de ejercicio físico, dormir lo suficiente y mantener relaciones sociales), previene o retrasa la aparición de enfermedades como:
Deterioro cognitivo, y demencias como el alzhéimer: esta dieta, suplementada con frutos secos, mejora la función cognitiva y la memoria.
Obesidad: el tipo de grasas saludable que predomina en esta alimentación ayuda a controlar el peso.
Diabetes: el consumo de aceite de oliva virgen extra y frutos secos se ha relacionado con hasta un 30% menos riesgo de sufrir esta patología. Al ser una alimentación rica en antioxidantes, evitará un envejecimiento prematuro de las células.
Reflujo laringofaríngeo: los alimentos característicos de la dieta mediterránea ayudan a aliviar el reflujo.
Osteoporosis: reduce además el riesgo de sufrir fracturas.
Cáncer: una dieta saludable también protege contra el desarrollo de ciertos tipos de cáncer.
Ejemplo de menú mediterráneo
DESAYUNO
COMIDA
CENA
MEDIA MAÑANA Y/O MERIENDA
Café (opcional) con:
·leche semidesnatada ó ·bebida vegetal sin azúcar ó
·yogur natural
Pan integral con semillas, aceite de oliva, tomate y tortilla francesa (1 huevo)
1 pieza de fruta de temporada
Ensalada de garbanzos con tomate cherry, pimiento, cebolla, y anchoas, aliñado con aceite de oliva
Brocheta de pollo y hortalizas con salsa romesco
Yogur natural o cuajada
Berenjena asada rellena de verduritas y jamón ibérico.
Lubina al horno con patata
1 pieza de fruta de temporada
Yogur natural con avellanas, trozos de fruta natural, semillas de chía y una cucharadita de miel.
o
Pan de centeno con aguacate, tomate y queso fresco

Artículo especializado
Corte de Digestión
La mayoría de nosotros tenemos recuerdos de infancia de estar esperando en la playa para bañarnos tras haber comido para no sufrir un corte de digestión, según nos indicaban nuestros padres. Parecía que si incumplíamos esa orden algo gravísimo nos podía pasar. Veamos qué hay de verdad en esa no tan descabellada precaución.
En qué consiste
El corte de digestión no tiene nada que ver con la comida y los síntomas que se producen son debidos a un choque térmico, es decir, a un cambio brusco de temperatura , que se produce cuando estamos al sol con una elevada temperatura corporal o acabamos de hacer una actividad física y nos metemos de manera brusca en el agua, que estará a bastantes menos grados de temperatura. Ese choque térmico puede producir un síndrome que llamamos de hidrocución, que produce un cambio a nivel de los vasos sanguíneos que afecta a la presión arterial y a la frecuencia cardíaca. Con todo, este síndrome es muy infrecuente.
Cuándo hay más riesgo
El riesgo de padecer lo que seguiremos llamando corte de digestión se produce sobre todo cuando desciende nuestra temperatura corporal más de 5ºC de manera brusca, de manera que cuanto más fría esté el agua, mayor riesgo puede existir. Lo que se produce en el organismo es una constricción brusca de los vasos sanguíneos , de manera que se da un déficit de riego sanguíneo a razón de un 6% de irrigación por cada grado de temperatura que baje, lo cual puede producir un desmayo.
El hecho de esperar tras la digestión tiene, pues, un cierto sentido. Mientras estamos haciendo la digestión hay un mayor aporte de sangre a nivel del abdomen en detrimento del de las extremidades y el cerebro. Es por esta misma redistribución vascular que mucha gente nota algún escalofrío tras comer, porque la sangre periférica y la temperatura cutánea disminuyen. Por eso, si se produce una hidrocución, el déficit de aporte sanguíneo cerebral será mayor dado que de base hay ya un menor aflujo de sangre en ese momento.
Síntomas
Si se produce una hidrocución los síntomas que pueden aparecer son:
Palidez.
Escalofríos.
Mareos.
Descenso de la tensión arterial y la frecuencia cardíaca.
Visión borrosa.
Náuseas y vómitos.
Incapacidad para respirar de manera brusca.
Desmayo.
La recuperación de estos síntomas suele ser total al cabo de una o dos horas y sin dejar ninguna secuela. El mayor riesgo que tiene esta situación es que se produzca el desmayo estando en el agua, con el consiguiente riesgo de ahogo del paciente.
Cómo actuar
Si nos encontramos con un caso de este tipo debemos:
Sacar a la persona del agua inmediatamente.
Asegurarse de que esté consciente.
Tumbarla con las piernas elevadas para favorecer el aporte de sangre al cerebro.
Abrigarla para que suba la temperatura corporal.
Si vomita, colocar la cabeza de lado para evitar el paso del vómito a la vía respiratoria.
Aportar agua a pequeños sorbos.
Dejarla en ayunas durante unas horas.
Mejor prevenir
Ya hemos dicho que e l riesgo de sufrir esta situación es escaso. No obstante, es necesario tomar una serie de precauciones para poder disfrutar del día de playa sin riesgo:
Intentar no ir a bañarse solo o en sitios de difícil acceso.
Meterse en el agua progresivamente, no de golpe.
No meterse en agua muy fría tras ingerir alcohol o una comida copiosa.
Protegerse del sol en las horas de máxima exposición, entre las 12 y las 16 horas.
Así pues, queda desmontado el mito del corte de digestión, pese a que hay una base que nos puede explicar el miedo de nuestros padres a esa entidad. Con unas simples precauciones y sentido común, el riesgo de hidrocución es prácticamente nulo.

Artículo especializado
Consejos Para Comer Sano fuera de Casa en Verano
¿Se puede comer sano y mantener el peso durante el verano? Es la pregunta del millón, puesto que ésta es una época del año bastante desordenada, las rutinas suelen desaparecer durante un tiempo prolongado , lo que ocasiona un descontrol de comidas y de horarios. Además, las cartas de los restaurantes suelen estar repletas de tentaciones que, generalmente, son más calóricas y grasas de lo deseado. Resistirse a ellas no es fácil, pero existen una serie de sencillas estrategias que pueden facilitar la elección.
Escoger un restaurante conocido, siempre que sea posible, y cuya carta sepamos con certeza que incluye opciones ligeras. Además, si nos conocen pueden darnos la posibilidad de cambiar los platos según nuestras peticiones.
Visualizar la comida, es decir, antes de ir al restaurante, planear, en la medida que podamos, lo que vamos a pedir y en qué orden. Esto ayudará a evitar caer en una mala elección.
Procurar ser la primera persona en pedir, puesto que así nos sentiremos menos influenciados por la elección de los acompañantes y evitaremos tentaciones.
Tener en cuenta que cuanto mayor sea la ración que nos sirvan, más fácil será acabar comiendo más de lo necesario. Tomar la cantidad justa que corresponda, y tras haber decidido no comer más, pedir al camarero que retire nuestro plato.
Regresar a casa o al trabajo dando un paseo, ya que esta ligera actividad física nos ayudará a hacer la digestión.
Y referente a la elección de los platos…
Al hacer la elección, decantarse por platos que estén elaborados de una forma sencilla (plancha, vapor, asado, hervido, papillote, etc.), y evitar fritos y rebozados.
En el aperitivo, evitaremos sucumbir ante la tentadora copa de vino u otros destilados.
En el postre, lo mejor es pedir fruta o yogur, pero si no existe esta posibilidad, abstenerse y pasar directamente al café. Si no podemos prescindir de él, tomar la mitad de la ración.
Café y sobremesa: deberá, en caso deseado, acompañarse de edulcorante o tomarse sin azúcar. Y, sobre todo, evitar los pastelitos o pastas, y los licores y copas.
De entre las bebidas, sin duda la mejor elección es el agua. En el caso de querer tomar algo diferente escogeremos siempre un refresco sin azúcar, cerveza sin alcohol, zumo o batido de frutas natural, agua con gas o gaseosa sin azúcar.
Acompañamientos y guarniciones: es importante prestarles mucha atención y sustituir las guarniciones más grasas (patatas fritas, ensaladilla rusa, etc.) por otras más ligeras como ensalada, verduras al vapor o a la plancha, setas, patata al horno, etc.
Aliños: la ensalada suele considerarse una opción sana y ligera, sin embargo, en ocasiones puede ser muy calórica por el tipo de aliño que contiene. Lo mejor es pedirla con el aliño aparte, así podremos controlar la cantidad y el tipo.
Alimentos de verano
Los alimentos que incluyamos durante estos días en nuestras comidas son clave para que, además de disfrutar del buen tiempo, gocemos de una buena salud. En verano es importante apostar por alimentos que resulten ligeros y que nos aporten agua, vitaminas y minerales, para combatir la deshidratación que puede provocar el calor.
Frutas: como la sandía, el melón, el melocotón, la nectarina, las ciruelas, los higos, el aguacate, etc. Su alto contenido agua, además de las vitaminas, minerales y fibra que contienen, las convierten en un tentempié clave para mantener sano nuestro organismo.
Hortalizas y verduras, como el tomate, lechuga, pepino, zanahoria, pimiento…
Mariscos y pescados: como las sardinas y boquerones, el atún y las anchoas, las almejas, que son ricos en ácidos grasos omega 3, y una buena fuente de proteínas.
Los helados aportan muchas calorías, a no ser que escojamos los de hielo y con poco azúcar. Algunos ejemplos son (las calorías varían dependiendo de las marcas):
o Sorbete de limón à 2 bolas medianas à 130 Kcal
o Helado de vainilla à 2 bolas medianas à 260 Kcal
o Helado de chocolate à 2 bolas medianas à 290 Kcal
o Helado cremoso à cucurucho de 2 bolas medianas à 360 Kcal
o Helado de “palo” tipo “magnum” à 300 Kcal
o “Polo de hielo” à 130 Kcal
También podemos optar por hacerlos nosotros mismos en casa, a base de fruta y chocolate negro de más del 80% de cacao. Escogemos la fruta que más nos guste (la textura será mejor con plátano, mango, frutos rojos…), se bate, se pone en moldes de silicona y se introduce en el congelador un mínimo de cuatro horas. Después si queremos cubrirlo de chocolate, se fundirá la tableta en el microondas (unos 60 segundos), sacaremos los helados del molde y los bañaremos en el chocolate fundido.
Bebidas, deberemos tener en cuenta las calorías que proporcionan y escoger siempre agua o zumo natural o refrescos sin azúcar. Algunos ejemplos son:
o Cola (1 lata) à 145,2 Kcal / Cola Light (1 lata) à 1 Kcal
o Bitter con alcohol (1 botella) à 304 Kcal / Bitter sin alcohol à 117 Kcal
o Gaseosa (1 botella) à < 1 Kcal
o Nestea (1 lata) à 108 Kcal
o Cava o Champán (1 copa) à 70 Kcal
o Cerveza rubia (1 lata) à 108 Kcal
o Vermut (1 copa) à 139 Kcal
o Vino blanco (1 copa) à 70 Kcal / Vino tinto (1 copa) à 63 Kcal
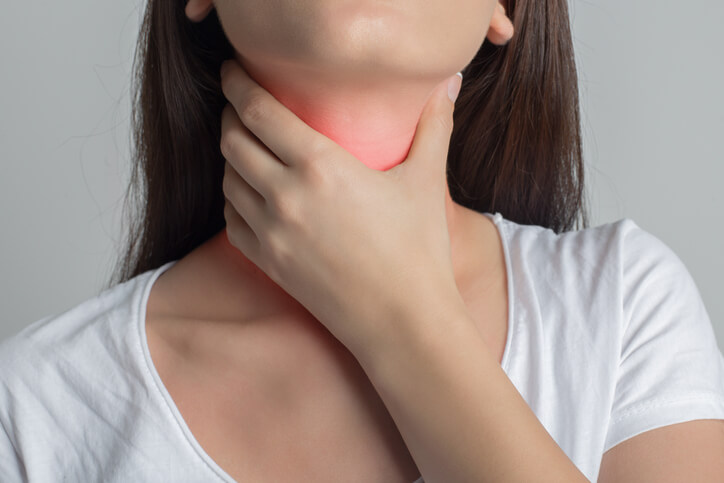
Artículo especializado
Hipertiroidismo
Las enfermedades más frecuentes de la glándula tiroides son las debidas a su exceso (hipertiroidismo) o déficit de funcionamiento (hipotiroidismo). A continuación, abordaremos el hipertiroidismo, pero antes vale la pena explicar qué es la glándula tiroides.
La glándula tiroides
El tiroides es una glándula del organismo situada en la parte anterior y central del cuello. Está compuesta por dos lóbulos que tienen la apariencia de alas de mariposa . Una glándula es un órgano encargado de elaborar y secretar una serie de sustancias y, en el caso del tiroideas, son las hormonas tiroideas. La hormona principal secretada por el tiroides es la tiroxina o T4, que para ejercer sus funciones se transforma en T3. El tiroides necesita yodo para poder sintetizar las hormonas tiroideas.
La síntesis de hormonas tiroideas (T4 y T3) está regulada por la TSH (hormona estimuladora de la función tiroidea) secretada en la hipófisis. La TSH estimula a la glándula tiroidea para que produzca hormonas tiroideas dependiendo de si aumentan o disminuyen las concentraciones de hormonas tiroideas que circulan en la sangre.
Puesto que esta hormona estimula a la glándula tiroidea, las concentraciones de TSH en la sangre son elevadas cuando la glándula tiroidea es hipoactiva (y, por lo tanto, necesita más estimulación) y bajas cuando es hiperactiva (y, por lo tanto, requiere menos estimulación).
Funciones de las hormonas de las hormonas tiroides
Las hormonas tiroideas, tiroxina (T4) y triyodotironina (T3), tienen un amplio efecto sobre el desarrollo y el metabolismo.
En el niño actúan en el desarrollo intelectual y en el crecimiento y desarrollo.
En el adulto, intervienen en el metabolismo, participando prácticamente en la mayoría de las funciones del organismo como metabolismo de las proteínas, grasas e hidratos de carbono, formación de algunas vitaminas, termorregulación, motilidad intestinal, etc.
Hipertiroidismo y causas
Cuando existe un exceso de función tiroidea el tiroides secreta mayor cantidad de hormonas tiroideas en sangre y se habla de hipertiroidismo.
El hipertiroidismo puede aparecer por una inflamación de la glándula (tiroiditis), por déficit de yodo que provoca un aumento de la glándula y de su funcionamiento (bocio multinodular tóxico) y por enfermedades autoinmunes como la enfermedad de Graves-Basedow.
¿Qué síntomas da?
Los síntomas del hipertiroidismo son debidos a que, dado que los niveles de hormonas tiroideas están más altos de lo normal se afectan las funciones del organismo en las que intervienen. Así, pueden dar diferentes síntomas relacionados con la alteración del ritmo de los procesos en los que interviene, hay una “aceleración” del cuerpo.
Estos síntomas no tienen por qué aparecer conjuntamente , es decir, en cada paciente se manifestarán uno u otros y en mayor o menor intensidad.
Ello se refleja en nerviosismo e irritabilidad, temblor de manos, aumento de la sudoración, intolerancia al calor, pérdida de peso, aumento del ritmo intestinal, piel húmeda y caliente, dificultad para dormir, palpitaciones, debilidad muscular. En ocasiones puede confundirse con síntomas de estrés o ansiedad. En la enfermedad de Graves-Basedow puede aparecer un exoftalmos (es decir, ojos protruidos).
¿Cómo se diagnostica?
En el hipertiroidismo existe una disminución en sangre de las concentraciones de TSH y una elevación de la T4 y/o T3.
Así la prueba diagnóstica principal es la determinación mediante un sencillo análisis de sangre de TSH y T4.
Determinación de TSH en sangre: aparecen niveles disminuidos.
Determinación de T3 y T4 en sangre: aparecen niveles aumentados.
Cuando existe sospecha de enfermedad de Graves Basedow se solicitan anticuerpos (antitiroglobulina, antimicrosomales, TSI) que pueden ser positivos.
Puede solicitarse además pruebas de imagen (como una ecografía y/o gammagrafía) para ver el tamaño y morfología de la glándula.
¿Cuál es el tratamiento?
El tratamiento del hipertiroidismo debe individualizarse a cada paciente en función del grado de hipertiroidismo, edad, síntomas etc. En términos generales, el objetivo del tratamiento será disminuir la actividad de la glándula, esto se puede realizar mediante:
Tratamiento médico: fármacos antitiroideos, indicados si la causa es autoinmune (enfermedad de Graves-Basedow).
Tratamiento quirúrgico: eliminar parte de la glándula tiroides, el paciente puede requerir posteriormente tratamiento sustitutivo (administración de hormona tiroidea).
Tratamiento con iodo radiactivo: inhibe la función de la glándula.
Con un control médico adecuado se puede llevar una vida absolutamente normal.

Artículo especializado
Hipotiroidismo
Las enfermedades más frecuentes de la glándula tiroides son las debidas a su exceso (hipertiroidismo) o déficit de funcionamiento (hipotiroidismo). A continuación, abordaremos el hipotiroidismo, pero antes vale la pena explicar qué es la glándula tiroides.
La glándula tiroides
El tiroides es una glándula del organismo situada en la parte anterior y central del cuello. Está compuesta por dos lóbulos que tienen la apariencia de alas de mariposa. Una glándula es un órgano encargado de elaborar y secretar una serie de sustancias y, en el caso del tiroideas, son las hormonas tiroideas. La hormona principal secretada por el tiroides es la tiroxina o T4, que para ejercer sus funciones se transforma en T3 . El tiroides necesita yodo para poder sintetizar las hormonas tiroideas.
La síntesis de hormonas tiroideas (T4 y T3) está regulada por la TSH (hormona estimuladora de la función tiroidea) secretada en la hipófisis. La TSH estimula a la glándula tiroidea para que produzca hormonas tiroideas dependiendo de si aumentan o disminuyen las concentraciones de hormonas tiroideas que circulan en la sangre.
Puesto que esta hormona estimula a la glándula tiroidea, las concentraciones de TSH en la sangre son elevadas cuando la glándula tiroidea es hipoactiva (y, por lo tanto, necesita más estimulación) y bajas cuando es hiperactiva (y, por lo tanto, requiere menos estimulación).
Funciones de las hormonas de las hormonas tiroides
Las hormonas tiroideas, tiroxina (T4) y triyodotironina (T3), tienen un amplio efecto sobre el desarrollo y el metabolismo.
En el niño actúan en el desarrollo intelectual y en el crecimiento y desarrollo.
En el adulto, intervienen en el metabolismo, participando prácticamente en la mayoría de las funciones del organismo como metabolismo de las proteínas, grasas e hidratos de carbono, formación de algunas vitaminas, termorregulación, motilidad intestinal, etc.
¿Qué es el hipotiroidismo y cuáles son las causas?
Cuando la glándula funciona por debajo de lo normal, se producen menor cantidad de hormonas tiroideas y se habla de hipotirodismo.
Las causas del hipotiroidismo incluyen las inflamaciones de la glándula (tiroiditis de Hashimoto), cirugía o radioterapia sobre la glándula, enfermedades que afectan la hipófisis (glándula que a través de la TSH regula la función del tiroides).
¿Qué síntomas da?
Los síntomas del hipotiroidismo son debidos a que, dado que los niveles de hormonas tiroideas están más bajos, se afectan las funciones del organismo en las que intervienen. Así, pueden dar diferentes síntomas relacionados con la lentitud de dichas funciones, hay un “enlentecimiento” del cuerpo .
Estos síntomas no tienen por qué aparecer conjuntamente, es decir, en cada paciente se manifestarán unos u otros, y en mayor o menor intensidad.
Ello se refleja en falta de concentración, lentitud mental, bajo estado de ánimo, apatía, aumento de peso (hipometabolismo), estreñimiento, intolerancia al frío, cansancio, sequedad de piel, sequedad y pérdida de cabello, somnolencia, o mayor frecuencia de abortos.
¿Cómo se diagnostica?
En el hipotiroidismo existe una elevación de la TSH y una disminución de la T4 (hormona tiroidea). En las etapas iniciales la T4 puede ser normal (hipotiroidismo subclínico).
Así la prueba diagnóstica principal es la determinación mediante un sencillo análisis de sangre de TSH y T4.
Determinación de TSH en sangre: es la prueba más importante. En el hipotiroidismo la TSH aparece anormalmente alta.
Determinación de T4 en sangre: disminuida o normal (en etapas iniciales).
¿Cuál es el tratamiento?
El tratamiento en el caso de hipotiroidismo consiste en aportar de forma sintética las hormonas tiroideas que no puede fabricar la glándula tiroides: tiroxina . Se denomina tratamiento sustitutivo y se toma de forma oral. Así, es necesario seguir un tratamiento de por vida, el cual puede tener que modificarse en determinadas circunstancias en las que se necesite un mayor aporte de hormona como en el embarazo, en ciertas enfermedades, etc.
El control médico periódico sirve inicialmente para establecer la dosis óptima (se empieza con dosis bajas hasta ajustarla) y, posteriormente, para modificarla en las situaciones que lo precisen.
Con un control médico adecuado se puede llevar una vida absolutamente normal .

Artículo especializado
Dietética
Definición
La dietética es la disciplina encargada de estudiar la relación que existe entre la salud y la alimentación, incluyendo el tratamiento de los diferentes trastornos alimentarios. La dietética trata de mejorar la salud del individuo a través de cambios en los hábitos de vida y en la alimentación , evaluando la idoneidad de las dietas propuestas en función de las condiciones de cada persona y su actividad física.
Médico especialista
La dietética es una profesión independiente de la medicina, no hay un médico especialista encargado de la dietética, sino la figura de un nutricionista o dietista .
Las competencias se pueden adquirir estudiando el Grado universitario en Nutrición Humana y Dietética o realizando un Ciclo de Grado Superior de Formación Profesional de Técnico Superior en Dietética (el Ciclo es una formación menos completa que el Grado).
Pruebas más comunes de la dietética
Las pruebas más comunes que se realizan en dietética son:
Analítica de sangre: prueba complementaria para valorar el estado de salud del paciente mediante el análisis de unos parámetros bioquímicos. Generalmente hay que acudir en ayunas.
Prueba de celiaquía : prueba serológica consistente en realizar un análisis de sangre para medir la cantidad de algunos anticuerpos presentes en sangre como: antitransglutaminasa (ATG), antigliadina (AA), inmunoglobulina A (IgA) o anticuerpos frente al péptido deaminado de la gliadina (APDG). También se puede realizar una prueba genética si la prueba anterior muestra resultados positivos, para verificar la presencia del gen DQ2 y DQ8. Si esta prueba también resulta positiva, se procede a realizar una biopsia intestinal para determinar el nivel de lesión del intestino. Si se confirma la celiaquía, entonces se procede a seguir una dieta estricta sin gluten y se realiza un seguimiento del paciente para comprobar la mejora de la inflamación del intestino.
Prueba de intolerancia alimenticia : es un test basado en un análisis de sangre que trata de valorar la reacción de los anticuerpos del paciente ante determinados alimentos para identificar cuáles provocan rechazo y eliminarlos de la dieta.
Prueba de esfuerzo : es una prueba para valorar el rendimiento deportivo y el estado de forma del paciente. Consiste en realizar ejercicio (correr o montar en bici, generalmente), con una mascarilla para medir los gases al respirar y detectar el consumo de oxígeno, y electrodos para medir los parámetros del corazón. Durante la prueba, se realiza un aumento de la carga de modo progresivo para comprobar hasta dónde se puede llegar sin parar la actividad física.
Análisis de orina : el análisis del contenido químico de la muestra de orina ayuda a identificar diabetes y otros problemas de salud.
Tratamientos más comunes de la dietética
A continuación, se explican brevemente los tratamientos más comunes utilizados en dietética:
Dietética y nutrición clínica : propone cambios en el estilo de vida y en la alimentación para tratar diferentes enfermedades como celiaquía, hipertensión, síndrome de intestino irritable, intolerancias o alergias (a la lactosa o gluten), diabetes, tiroides y demás trastornos de la conducta alimentaria. Además, ayuda a controlar el peso y a prevenir o a reducir el riesgo de enfermedades.
Control y seguimiento de las dietas : el paciente recibe unas indicaciones dietéticas que debe seguir durante un período y, cada cierto tiempo, se propone una evaluación para controlar el peso y hacer seguimiento del estado físico general del paciente y poder ajustar la programación de la dieta y los objetivos a alcanzar.
Nutrición deportiva : trata de determinar la alimentación basal y la suplementada, para intentar obtener un rendimiento deportivo óptimo.
Educación nutricional : trata de enseñar hábitos alimentarios duraderos para aprender a comer de forma saludable.
Enfermedades más comunes de la dietética
Las enfermedades más comunes de las que se encarga la dietética son:
Obesidad.
Anorexia.
Bulimia.
Deficiencia de minerales y vitaminas.
Anemia ferropénica.

Artículo especializado
Evitar y Combatir la acidez de estómago en Navidades
Las fiestas navideñas son unas fechas donde las celebraciones se centran en la mesa y la comida adquiere un gran protagonismo. En estos festines culinarios se suelen ingerir alimentos que no consumimos habitualmente, con un exceso de grasa y de azúcar, provocando en muchas ocasiones distensión, dolor de estómago y la incómoda acidez. Además, las bebidas con gas o alcohol que muchas veces acompañan a estos platos todavía agravan más las molestias.
La acidez aparece muchas veces por una saturación en el tracto digestivo que afecta a su buen funcionamiento. Es debido a que en poco tiempo ingerimos grandes cantidades de alimentos, difíciles de digerir, lo que provoca una hipersecreción ácida del estómago. Durante la digestión lo normal es que el cardias o válvula que separa el esófago del estómago permanezca cerrado pero, en algunos casos, parte de los ácidos del estómago suben hacia el esófago debido a un mal cierre de la válvula o cardias. Cuando esto sucede se produce la sensación de quemazón o ardor.
Qué podemos hacer para combatir la acidez
La dieta puede ayudar a combatir la acidez y ciertos alimentos pueden ser nuestros aliados para evitar su aparición. Aunque también es importante conocer los alimentos que predisponen a su aparición para evitar su consumo. Seguir estos consejos puede ser de ayuda:
Intenta prescindir de ciertos alimentos y bebidas que pueden provocar acidez por ser más irritativos, y favorecer así los síntomas propios del reflujo. Cabe señalar que no todas las personas tienen la misma sensibilidad ni responden igual. Aun así destacan sobre todo los alimentos fritos o con un elevado contenido en grasa (mantequilla, quesos grasos, carnes grasas, embutidos grasos, salsas grasas y pastelería o postres grasos como turrones, polvorones y chocolate), comida muy condimentada o con muchas especias, comida muy picante y los cítricos, el tomate o la salsa de tomate.
Además, ciertas bebidas pueden agravar el problema de acidez por su acción irritativa (bebidas alcohólicas, gaseadas, bebidas con cola o café). Tampoco se aconseja finalizar la comida con una infusión de menta ya que la menta es un alimento carminativo que provoca una estimulación de la secreción de ácido y favorece el reflujo. Una opción saludable, para después de las comidas es tomar una infusión digestiva (hinojo, comino y anís).
Evita ingerir comidas muy copiosas y disminuye la cantidad de comida en el plato. Así lograremos que nuestro estómago produzca menos cantidad de ácidos digestivos. Masticar bien la comida también favorece el proceso digestivo y además evita la entrada o producción de gases.
Acostúmbrate a ingerir los alimentos a temperatura templada, porque si los tomamos muy fríos o muy calientes irritan la pared del estómago.
Evita llevar ropa muy ajustada o cinturones muy apretados en la cintura para no presionar el estómago y prevenir así la aparición de reflujo.
Procura no realizar ejercicio intenso justo después de comer porque predispone la aparición de acidez estomacal. El ejercicio moderado después de comer favorece la digestión.
No te vayas a dormir antes de las dos o tres horas después de comer e intenta recostarte sobre el costado izquierdo para favorecer el vaciado gástrico. También ayuda elevar el cabecero unos 15 cm, pero no con almohadas porque solo se logra una hiperflexión del cuello. Para elevar toda la parte superior y favorecer que el ácido gástrico se mantenga en el estómago es preferible elevar las patas del cabecero con unos bloques o tacos de madera.
Tomar probióticos después de excesos o comidas copiosas puede ayudarnos a equilibrar el sistema digestivo ya que estos microorganismos ayudan a restaurar la flora del intestino o microbiota y favorecen la digestión. Se pueden aportar a través de la alimentación como los yogures con bífidus.
Los días siguientes se recomienda llevar una alimentación más ligera para no sobrecargar el sistema digestivo, a base de fruta, verdura, cereales integrales y carne magra o pescado blanco.
Ejemplos de dos días con una dieta más ligera
1 er DÍA DIETA LIGERA
DESAYUNO
Yogur natural o vaso de leche semidesnatado o bebida vegetal (soja o avena sin azúcar añadido)
2-3 biscotes integrales con tomate y aguacate
MEDIA MAÑANA
Infusión digestiva
Fruta (a escoger entre: 2 rodajas de piña, ¼ papaya, 1 naranja, 1 manzana o 1-2 kiwis)
ALMUERZO O COMIDA
Crema de Apio, Puerro, Calabaza, unas gotitas de limón
Pechuga de pollo a la plancha con limón
Infusión digestiva
MERIENDA
Yogur natural sin azúcar
Fruta (a escoger entre: 2 rodajas de piña, ¼ papaya, 1 naranja, 1 manzana o 1-2 kiwis)
CENA
Crema de espárragos (verdes o blancos), cebolla, brócoli, unas gotitas de limón
Merluza o rape al vapor con hierbas provenzales
Infusión digestiva
2º DÍA DIETA LIGERA
DESAYUNO
Yogur natural o vaso de leche semidesnatado o bebida vegetal (soja o avena sin azúcar añadido)
2-3 cucharadas de copos de avena
MEDIA MAÑANA
Infusión digestiva
3 nueces o 5-6 almendras o 5-6 avellanas
ALMUERZO O COMIDA
Crema de calabacín, nabo o repollo, zanahoria, cebolla y unas gotitas de limón.
Merluza o rape al vapor con hierbas provenzales
Infusión digestiva
MERIENDA
Yogur natural sin azúcar o bebible
Fruta (a escoger entre: 2 rodajas de piña, ¼ papaya, 1 naranja, 1 manzana o 1-2 kiwis)
CENA
Ensalada de escarola, tomate cherry y queso fresco
Infusión digestiva

Artículo especializado
Cómo Afecta la Navidad a la Salud
El efecto más evidente de que la Navidad ha pasado es el lamento de muchos por los kilos de más. Y es que, hayamos o no notado el resultado en la báscula, lo cierto es que la mayoría comparte la sensación de haber comido y bebido más de lo que debería. También hemos hecho menos ejercicio, sufrido alguna que otra discusión familiar… Todo ello, se puede acabar traduciendo en kilos sí, pero también en cansancio, cierto malestar, sensación de hinchazón, ojeras, piel apagada, ganas de volver a la rutina…
Los estragos de las comidas
De ahí que el inicio de una dieta sea el propósito de Año Nuevo para muchos de nosotros, junto con el de dejar de fumar o ingerir alcohol y el de iniciar una actividad deportiva. Y es que la Navidad deja huella pues, aunque nuestro propósito inicial sea intentar no desbordarnos en el consumo calórico cuando nos sentamos en una mesa preparada con todo lujo de detalles y con unos aperitivos y platos irrepetibles durante el resto del año, nuestro propósito se desvanece para dar paso a una placentera degustación. A ello le añadimos el maridaje de caldos que tenemos reservados para estas ocasiones especiales y, por supuesto, la copa que acompañará a nuestros polvorones. Debemos confesar que es así.
Podríamos tener la iniciativa de ir al gimnasio o salir a correr al día siguiente de la comilona pero, teniendo en cuenta que hemos ido a dormir más tarde, seguro que encontramos cualquier excusa para no hacerlo. ¡Cuidado!, estoy generalizando cuando estoy segura de que alguno de vosotros ni os habéis excedido ni habéis faltado a vuestra sesión deportiva. Os felicito. Tengo que confesar que formáis parte del 5% de la población disciplinada en esos días. El 95% restante nos hemos excedido, no hemos hecho deporte y, muy probablemente, hemos bebido más que nunca. Por ello, ahora nos toca a nosotros volver a la disciplina .
Cómo revertir los efectos “navideños”
La primera conducta que seguir es tratar de beber abundante agua fuera de las comidas para intentar tener menos apetito y desvincularnos un poco de las calorías.
Sería ideal conformarnos con un desayuno equilibrado (unas tostadas con pechuga de pavo y un café con leche desnatada). Si no aguantas hasta la hora de la comida puedes tomar una manzana a media mañana (si la comes con piel la fibra te beneficiará y aumentará tu sensación de saciedad).
Para comer ya sabes que nos toca ensalada o menestra o verdura hervida con carne, pescado o pollo hervidos o a la plancha. Reduce el pan. Una naranja de postre sería una buena opción.
A la hora de la merienda puedes tomar un yogur desnatado o un té o una tostada con queso fresco bajo en calorías (ni se te ocurra comerte el roscón que sobró).
Sería ideal si pudieras aprovechar estas dos o tres horas que faltan hasta la hora de la cena. Si bien irte de rebajas sería una buena opción, aún sería mejor irte al gimnasio o a callejear haciendo footing . No te darás ni cuenta y ya será la hora de cenar donde podrás degustar una sabrosa ensalada verde con una buena cucharada de aceite de oliva.
Volver a los buenos hábitos
Si quieres hacer las cosas bien, deberías mantener una dieta equilibrada hasta finales de enero (verás que el pantalón vuelve a cerrar como lo hacía en noviembre y ello va a suponer tu principal motivación). A partir de febrero las cosas se normalizan y puedes hacer una dieta mucho menos estricta. Nuestra dieta mediterránea nos permite combinar frutas, verduras, legumbres y todo tipo de proteinas de forma totalmente equilibrada. Tan sólo debes controlar tu ingesta de bebidas azucaradas o gaseosas, pan y bollería y el contenido de hidratos de carbono de la dieta.
Por supuesto, si tienes alguna patología de base, tipo dislipemia (hipercolesterolemia y/o hipertrigliceridemia), diabetes, hipertensión arterial o hiperuriemia, las medidas dietéticas a seguir deben ser específicas y supervisadas por tu médico de familia. Asimismo, si con dieta no consigues controlar tus parámetros sanguíneos dentro de la normalidad es muy probable que tu médico te haya prescrito una medicación específica. En este aspecto debo recordarte que no te olvides de tomar tu medicación y seguir los consejos de tu médico. Si bien nos excedemos un poco con la dieta, no podemos pasar por alto nuestro tratamiento médico crónico.
Para reflexionar…
Si he conseguido que llegues hasta el final del artículo me doy por satisfecha. Tan sólo he pretendido concienciarte de las compensaciones a nuestros excesos y recordarte que no sólo tú te excedes. No podemos olvidar que unos kilos de más tras cada periodo vacacional sin conducta correctiva posterior pueden traducirse en un acúmulo de 6-10 kg al final del año y como consecuencia de ello en un aumento de un par de tallas de pantalones.
Mi consejo es que el dinero de los pantalones nuevos lo inviertas en el gimnasio o en un buen calzado deportivo. Tu perfil metabólico lo agradecerá y tu aspecto físico te hará sentirte mucho mejor. Además, las próximas Navidades podremos seguir degustando las delicias elaboradas por nuestros seres queridos sabiendo que somos capaces de compensarlo posteriormente. Por si acaso, es probable, que el año que viene te lo vuelva a recordar.

Artículo especializado
Dónde Encontrar Hidratos de Carbono Más Allá de la Pasta
Los alimentos ricos en hidratos de carbono no gozan de buena fama entre las personas que quieren cuidar y mantener su figura. Sin embargo, y como ocurre con las grasas, no conviene meter a todos los carbohidratos en el mismo saco, pues no todos son perjudiciales para nuestra dieta. A continuación, explicaremos más sobre estos nutrientes, cómo se clasifican y dónde podemos encontrarlos más allá de la pasta…
¿Qué son?
Los hidratos de carbono (o glúcidos o carbohidratos) son compuestos orgánicos constituidos por carbono, oxígeno e hidrógeno . Forman parte de los tres macronutrientes básicos y se incluyen en una dieta variada y equilibrada. Se obtienen fundamentalmente de los alimentos de origen vegetal y su función principal es la de proporcionar energía.
Existen muchos tipos de hidratos de carbono, aunque los tres principales son los azúcares, almidones y fibras . El organismo transforma los azúcares y los almidones en glucosa para utilizarlos como energía para las células, órganos y tejidos. La glucosa restante se almacena en el hígado y en los músculos en forma de glucógeno para liberarse lentamente.
¿Cómo se clasifican?
Una clasificación sencilla de los hidratos de carbono puede ser según el número de azúcares que contienen:
Carbohidratos simples
Formados por uniones de azúcares sencillos (monosacáridos), pueden agruparse de dos a 20 azúcares simples unidos entre sí. Los más conocidos e importantes incluyen la fructosa, la glucosa y la galactosa . Constituyen la forma más rápida de energía para el organismo. Si se abusa de su consumo puede almacenarse en el cuerpo en forma de grasa. Su valor nutritivo es menor y se recomienda consumir en pequeñas cantidades.
Fuentes: fruta, fruta seca, verduras dulces, caña de azúcar, dulces, mermeladas, zumos, remolacha, miel, melazas, leche y productos lácteos…
Carbohidratos complejos
Formados por más de 20 monosacáridos llamados polisacáridos. Su absorción es más lenta y la energía que aportan es gradual, por eso sacian más, retrasan la sensación de hambre y ayudan a controlar los niveles de azúcar en sangre. Además, son ricos en fibra, vitaminas y minerales . Los carbohidratos complejos más conocidos son el almidón y el glucógeno.
Fuentes: trigo, avena, quinoa, centeno, arroz, pan, cereales, legumbres, vegetales…
Fibra
Es un carbohidrato no digerible que contribuye a la salud digestiva. La fibra contribuye a un buen funcionamiento del tracto digestivo , produce una sensación de plenitud y hace que estemos saciados durante más tiempo, evitando el picoteo entre horas. Es un compuesto que forma parte de los alimentos de origen vegetal.
Fuentes: frutas, verduras, cereales integrales, frutos secos y legumbres.
Escoger bien
Se tiende a pensar que los azúcares simples son los perjudiciales y los complejos los recomendables, pero lo cierto es que necesitamos tantos unos como otros. Se ha tendido a asociar los azúcares simples con el azúcar blanco, el cuál carece por completo de interés nutricional por aportar calorías vacías (exentas en nutrientes), no sería el caso de las frutas, miel cruda y algunos vegetales que contienen fructosa, azúcar sencillo también, pero integrado en una estructura muy rica en antioxidantes, minerales, vitaminas y fibras. Por lo tanto, es importante saber discernir bien.
Los hidratos de carbono más adecuados son aquellos que aportan un gran contenido en nutrientes, fibra y su estructura no ha sido refinada (integrales/completos) por procesos técnicos.
A continuación, se detallan ejemplos de grupos de alimentos ricos en hidratos de carbono saludables, mayoritariamente complejos.
Legumbres: como los guisantes, lentejas rojas y amarillas, frijoles negros, garbanzos, soya… cada variedad ofrece una mezcla única de vitaminas y minerales, y constituyen proporcionan una buena alternativa a la carne.
Verduras y hortalizas : son otra fuente de carbohidratos complejos, como las patatas, los boniatos, la calabaza, las zanahorias o la cebolla. Además, proporcionan una gran cantidad de antioxidantes, vitaminas, minerales y fibra.
Fruta: a pesar de contener azúcares simples (fructosa), la fruta es una buena fuente de fibra, vitaminas, minerales y agua, por lo que deben forma parte de una dieta variada y saludable.
Cereales: cualquier cereal no refinado (de grano entero) es una buena fuente de hidratos complejos. La versión integral contiene almidones ricos en fibra, minerales y antioxidantes. Ejemplos de cereales enteros o integrales serían: copos de avena, trigo sarraceno, quinoa, maíz, centeno, mijo, trigo…

Artículo especializado
Dónde Encontrar Calcio Además de en la Leche
Cuando hablamos de alimentos ricos en calcio, hacemos una asociación directa con los productos lácteos , por ser una de las principales fuentes donde se encuentra este mineral. Una alimentación saludable debe aportar entre 800-1000mg de calcio al día, aunque hay etapas donde estas necesidades están aumentadas como en el embarazo, la lactancia y en la menopausia.
Para asegurar una ingesta óptima de este mineral se recomienda tomar dos o tres raciones de lácteos al día, siendo una ración el equivalente a un vaso de leche, dos yogures naturales, preferiblemente sin azúcar y 60 gramos de queso curado o 125 gramos de queso fresco.
Pero si decidimos no tomar lácteos debido a una intolerancia a lactosa (azúcar de la leche), alergia a la caseína (proteína de le leche) o por la decisión de seguir una dieta sin lácteos, no tiene por qué suponer ningún problema si sabemos qué alimentos elegir ricos en calcio y cómo combinarlos para favorecer su absorción. Podemos asegurar una ingesta óptima de calcio siguiendo algunos consejos:
Consumir verduras de hoja verde a diario.
Las verduras de hoja verde son alimentos ricos en calcio ( acelgas, espinacas, berros, brócoli, col rizada, perejil o lechuga ) pero este calcio vegetal no se aprovecha tan bien como en los lácteos. Si consumimos las verduras mezcladas con semillas, frutos secos o legumbres aumentamos la cantidad de calcio y enriquecemos el plato. Podemos incluir las verduras como acompañamiento del plato y consumirlas en forma de ensaladas, salteadas, al vapor, en sopas y purés.
Añadir semillas.
Las semillas de sésamo son una buena fuente de calcio, pero para que esté disponible y se aproveche mejor, se recomienda triturarlas en un molinillo de café o similar. Se pueden consumir crudas o tostadas y podemos añadirlas en los purés, salteados, ensaladas, yogur y postres . También podemos consumirlas en forma de crema o pasta (tahini) para elaborar el hummus o formando parte de platos de pasta o arroz. Las semillas de lino y chía también son buenas fuentes de calcio.
Frutos secos
Los frutos secos son una buena fuente natural de calcio. Son alimentos muy saludables, ideales para incluirlos en el desayuno o a media tarde. Añadir un puñadito equivale a una ración, aproximadamente 25 gramos. También pueden formar parte de platos como en purés, ensaladas, salteados, guisos, pastas, arroces y postres. Las almendras y las avellanas son los frutos secos que mayor cantidad de calcio contienen. Una ración de 100 gramos de almendras aporta casi el doble de calcio que medio vaso de leche. También son buenas fuentes los pistachos y las nueces.
Legumbres
Dentro de este grupo, la soja destaca por ser la más rica en calcio. Así, 100 gramos de soja aportan aproximadamente la misma dosis de calcio que un vaso de leche. En forma de bebida como bebida de soja es una buena alternativa para las personas alérgicas a algún componente de la leche de vaca. También sus derivados son fuentes importantes de calcio ( tofu, tempeh, miso ). Otras legumbres como los altramuces, alubias, garbanzos y habas también son buenas alterativas por ser ricas en calcio.
Si consumimos las legumbres mezcladas con semillas o frutos secos enriquecemos el plato añadiendo más calcio.
Pescados
Los pescados azules de hueso blando que se ingieren con la espina (sardinas, anchoas y boquerón) son una buena fuente de calcio . Especialmente destacan las sardinas enlatadas, ya que durante el tratamiento térmico al que es sometida la conserva para el consumo, la espina se ablanda y el calcio de las espinas pasa a la carne. Además, contienen vitamina D que ayuda al organismo en la absorción del calcio. Los crustáceos y mariscos como el calamar, pulpo, almejas, berberechos, langostinos y mejillones también son buenas fuentes de calcio.
Una combinación saludable consiste en mezclar el pescado azul (sardinas) con los frutos secos (salsa de almendras, picada de avellana) ya que nos aporta calcio y vitamina D.
Algas
Son vegetales que provienen del mar y son unas de las fuentes más ricas de calcio de origen vegetal. Cada vez se utilizan más en la gastronomía, pero se debe tener en cuenta que son alimentos muy concentrados, por lo que no se debe consumir en grandes cantidades. La más ricas en calcio es el alga wakame , 100g de alga contiene 10 veces más calcio que medio vaso de leche. También destacan por su contenido en calcio las algas Hiziki, arame, kombu, espagueti de mar, nori
Su sabor es intenso y pueden formar parte de platos como ensaladas, sopas, guisos, mezcladas con legumbres o arroz y recetas más elaboradas como paté de algas
Por último, destacaremos que para aprovechar el calcio que consumimos, hay ciertos nutrientes de los alimentos que actúan como aliados del calcio, favoreciendo su absorción (vitamina D, magnesio). Por contra, deberíamos evitar el consumo de ciertos alimentos y nutrientes junto con los alimentos ricos en calcio, por inhibir su absorción (cafeína, alcohol, oxalato, fitato y un exceso de sodio y proteína).

Artículo especializado
Nuevos Medidores de Glucosa
Somos conocedores de la aversión que supone la medición de la glucemia (glucosa en sangre) en aquellos pacientes con enfermedades metabólicas, sobre todo, de diabetes mellitus. No sólo los pacientes diabéticos insulinizados deben someterse a controles periódicos, sino también aquellos con niveles de glucemia límites controlados sólo con dieta, los pacientes medicados con antidiabéticos orales o las embarazadas con niveles glucémicos superiores a los considerados como normales durante la gestación.
La tendencia terapéutica actual
Si fuera suficiente una punción capilar (en el pulpejo del dedo) cada cierto tiempo muchos de nosotros aceptaríamos el reto. Sin embargo, algunos pacientes deben realizarse varias mediciones al día. Por ello la industria farmacéutica no cesa en su investigación continuada para facilitar el cumplimiento y la adherencia del paciente en enfermedades crónicas. En esa línea, la tendencia terapéutica actual está enfocada hacia la combinación fija de dos o más fármacos en una misma pastilla , de forma que el paciente tome menos comprimidos al día y minimice los olvidos, por ejemplo.
Pasado, presente y futuro de los medidores
Otro de los campos en los que se ha focalizado la investigación médica ha sido el de los medidores de glucosa.
Inicialmente, los medidores de glucosa capilar eran de gran tamaño y con lancetas o agujas de mayor calibre.
Se ha optimizado su diseño siendo los glucómetros actuales de un tamaño y peso muy inferior a los anteriores, con agujas mucho más finas y pantallas grandes y fácilmente visibles. Nos facilitan el valor de la glucosa medida en sangre (por ello pinchamos en el pulpejo del dedo, rico en capilares). Asimismo, permiten almacenar datos para llevar un control evolutivo de nuestros valores.
Los dispositivos se han ido adaptando a nuestras necesidades y nosotros a los nuevos dispositivos. Todos los dispositivos requieren un adiestramiento de uso por parte del paciente.
Medidores continuos de glucosa
Actualmente han salido al mercado otro tipo de dispositivos, llamados medidores continuos de glucosa. Estos aparatos facilitan mediciones frecuentes del valor de la glucosa del espacio intersticial (entre las células) a diferencia de los anteriores (que facilitan el valor de la glucosa en sangre medida en los capilares del dedo). Consiste en un sensor insertado en la piel y un transmisor que envía la señal al receptor que refleja el resultado en una pantalla. Actualmente ya existen diferentes medidores continuos de glucosa comercializados.
Es el dispositivo más empleado en pacientes diabéticos tipo 1 o en los diabéticos tipo 2 insulinizados. La colocación del sensor fijo se realiza en la parte posteroexterna del brazo y consiste en el anclaje de una minúscula aguja sobre la que se adapta el transmisor (tiene el tamaño de una moneda de 2 euros) quedando fijado en el brazo para hacer cuantas mediciones precisemos sin necesidad de nuevos pinchazos. La medición se realiza pasando un receptor sobre el transmisor colocado fijo y obtenemos el valor de la glucosa de forma instantánea.
Para familiarizarnos con el funcionamiento podríamos decir que la lectura funciona de forma similar al scanner de lectura de precios que encontramos en las columnas de los supermercados (al aproximar el producto al lector nos indica el precio automáticamente). Lo más relevante es que el paciente portador del sensor-transmisor puede hacer vida absolutamente normal, desde ducharse hasta realizar deporte. La única precaución para tener en cuenta es el recambio de forma periódica (cada 14 días, normalmente).
El parche
También existe otra alternativa en forma de parche que, colocado sobre la piel, nos permite realizar mediciones a través de los folículos pilosos, mediante unos minúsculos sensores que permiten realizar varias mediciones. Los registros serían enviados al teléfono, así como las posibles alertas detectadas durante la medición, cosa que permitiría adoptar medidas correctivas al paciente de forma inmediata.
Otras opciones
Posteriormente, se han lanzado otras opciones. Mencionaremos un dispositivo eficaz durante meses sin necesidad de recambio del sensor durante ese periodo. Este sistema está formado por tres elementos interconectados: un sensor, un transmisor y una aplicación de móvil. El sensor es una pequeña cápsula que se implanta en el brazo a través de una pequeña incisión y sobre el cuál se coloca el transmisor que envía los datos a la aplicación preinstalada en nuestro móvil de forma inmediata a través del sistema Bluetooth . En este dispositivo el transmisor puede extraerse para cargarse y también es posible su exposición al agua. Por otro lado, y para la tranquilidad del paciente, emite un aviso a modo de alarma cuando los valores obtenidos se encuentran fuera del intervalo establecido como normal.
Estos dispositivos de última generación suponen un acercamiento de la tecnología a las enfermedades crónicas. Aportan múltiples ventajas (pueden emplearse en niños, almacenan datos, emiten alertas, evitan punciones diarias…). Lamentablemente, de momento, no están subvencionados en todas las comunidades ni en todo el colectivo de diabéticos. Actualmente la subvención va dirigida a la población joven afecta de diabetes tipo 1 y residentes en determinadas comunidades. Albergamos ciertas esperanzas de lograr que esa subvención se extienda al resto del colectivo de diabéticos de las diferentes comunidades.

Artículo especializado
Dónde Encontrar Proteínas Más Allá de la Carne y el Pescado
Las proteínas constituyen uno de los nutrientes fundamentales para desarrollar multitud de procesos biológicos de nuestro cuerpo entre los que destacamos su función en la regeneración de tejidos y órganos, funciones defensivas, reguladoras, enzimáticas y hormonales, por lo que es importante que formen parte de nuestra alimentación ya que ello condicionará nuestro estado de salud y composición corporal.
Si bien las proteínas están contenidas principalmente y en mayor proporción en alimentos de origen animal (carnes, pescados, lácteos y huevos), existen muchos alimentos de origen vegetal que poseen proteína y que incluyen, además, otros nutrientes ausentes en alimentos de origen animal como fibra, ciertas vitaminas y minerales y grasas vegetales de alta calidad.
¿Qué es una proteína vegetal?
Para entender mejor qué alimentos vegetales contienen proteínas, es importante conocer qué es exactamente una proteína y cuáles son sus estructuras.
A grandes rasgos, podríamos definir las proteínas como unas sustancias nitrogenadas compuestas por cadenas de aminoácidos , en el que cada aminoácido realiza una función diferente. Por ello, las distintas proteínas se caracterizan por tener diferentes aminoácidos, entre los que destacamos los aminoácidos esenciales (histidina, fenilalanina, isoleucina, leucina, lisina, metionina, treonina, triptófano y valina) que son los que nuestro organismo no es capaz de sintetizar por sí mismo y debemos obtenerlos de la alimentación de forma diaria. Por eso se dice que una proteína es completa si contiene todos los aminoácidos esenciales en cantidades suficientes.
Las proteínas vegetales también contienen aminoácidos aunque no todas poseen aminoácidos esenciales o a veces los contienen en cantidades muy pequeñas. Por tanto, debemos conocer qué vegetales contienen aminoácidos esenciales en mayor proporción y cuáles se deben combinar con otros alimentos (como los cereales) para poder obtener de nuevo proteínas completas, con todos los aminoácidos esenciales.
Principales fuentes de proteínas vegetales
Podemos encontrar proteína en las legumbres, los frutos secos, los cereales y sus derivados, las semillas de girasol, las setas y las hortalizas.
Aunque la cantidad y calidad de las proteínas difiere muchos entre estos alimentos, si los combinamos en una dieta equilibrada, podemos proporcionar una importante cantidad de proteínas a nuestro organismo. A continuación, mostramos la cantidad de proteínas (gramos por cada 100 gramos de producto) que contienen diferentes alimentos vegetales:
ALIMENTO
GRAMOS DE PROTEÍNA /
100 GRAMOS ALIMENTO
SOJA
35
SEMILLAS CALABAZA
30
SEMILLAS CAÑAMO
25
SEITÁN
24
ALUBIAS
23
LENTEJAS
23
GARBANZOS
20
CACAHUETE
20
CHÍA
17
SÉSAMO
17
AVENA
17
NUEZ
17
ALMENDRA
16
QUINOA
15
¿Qué alimentos contienen proteínas vegetales completas?
Independientemente de la cantidad, también importa la calidad de la proteína, por lo que es importante incidir en los alimentos de origen vegetal que poseen proteínas completas como:
La soja y sus derivados (tofu, tempeh).
Los garbanzos.
Algunos tipos de alubias.
Los pistachos.
La quinoa.
Las semillas de cáñamo.
El amaranto.
¿Cómo combinar otros alimentos vegetales para obtener proteínas completas?
Por otra parte, hay que tener tener cuenta que hay alimentos vegetales que contienen aminoácidos esenciales, pero alguno de ellos está en menor proporción, hecho que se conoce como aminoácido limitante:
Las legumbres (las lentejas) tienen un poquito menos de metionina que del resto de aminoácidos esenciales.
Los cereales (arroz) son limitantes en lisina y treonina.
Las verduras son limitantes metionina y isoleucina.
Algunas semillas y frutos secos son limitantes en lisina e isoleucina.
Por ello, si combinamos alimentos con aminoácidos limitantes complementarios, podemos obtener proteínas de alta calidad en nuestro día a día sin la necesidad de aportar alimentos de origen animal. Entre las mejores combinaciones de alimentos vegetales encontramos:
COMBINACIÓN
EJEMPLOS
CEREALES+LEGUMBRES
Lentejas con arroz integral, cuscús con garbanzos, humus untado en pan, tortillas de maíz rellenas de frijoles, soja con arroz, alubias con arroz, bebida de soja con copos de avena.
LEGUMBRES+FRUTOS SECOS
Ensalada de alubias con nueces, hamburguesas de tofu y frutos secos, garbanzos con espinacas, pasas y piñones, humus con semillas de sésamo
CEREALES + FRUTOS SECOS
Arroz frito con anacardos, pan de nueces, bizcocho de almendra, galletas de avena y frutos secos, ensalada de arroz con nueces, espaguetis con pesto de almendras o piñones
Además, no es necesario que hagamos estas combinaciones ni en el mismo plato, ni en la misma comida ya que nuestro hígado tiene un “pool o depósito” de aminoácidos en el que se van almacenando estos compuestos a lo largo del día. Por eso, es tan efectivo comer lentejas con arroz que comer un plato que contenga lentejas en la comida y comer un plato que contenga arroz en la cena.
Por último, destacar que, hoy en día existen multitud de productos vegetarianos que son el resultado de modificar o fermentar ciertas legumbres o cereales como el tofu, el tempeh y la soja texturizad a (que provienen de la soja) o el seitán (derivado del gluten de trigo), todos ellos ricos en proteínas vegetales. Además, son productos que pueden utilizarse como sustituto de la carne ya sea en guisos, para rellenar verduras o para añadir en las ensaladas.

Artículo especializado
Importancia del Omega 3 en la Salud
Actualmente los ácidos grasos omega 3 son un tema de debate, tanto en la comunidad científica como en la sociedad en general debido a sus efectos en nuestra salud y, más concretamente, a su papel protector en la aparición de enfermedades cardiovasculares . Por ello, la industria alimentaria y farmacéutica se han hecho eco de sus propiedades y han utilizado su término como reclamo saludable en la venda de suplementos y productos enriquecidos con este tipo de ácidos grasos. Pero… ¿sabes qué es realmente el omega 3 y de donde se obtiene? ¿Es lo mismo utilizar suplementos de omega 3 que obtener esta grasa de los alimentos? Para dar respuesta a estas preguntas, lo primero que debemos conocer es su definición, origen y clasificación dentro del grupo de grasas alimentarias.
¿Qué son los ácidos grasos omega 3?
El Omega 3 es un ácido graso poliinsaturado (AGP) esencial, es decir, que nuestro cuerpo no puede generar por sí mismo, sino que lo debe obtener a través de la alimentación. Estos ácidos grasos desempeñan diferentes funciones en nuestro organismo ya que participan en el crecimiento y el desarrollo del cerebro, en la regulación de la presión sanguínea, la coagulación sanguínea y el sistema inmunitario, entre otros.
Además, dentro de los ácidos grasos de la familia omega 3 cabe destacar el papel de los ácidos eicosapentaenoico (EPA) y docosahexaenoico (DHA) que pueden sintetizarse en nuestro organismo a partir de ácido alfalinolénico (ALA) aunque dicha conversión solamente ocurre en un 1-2%. Así pues, la única manera práctica de aumentar las concentraciones de estos ácidos grasos omega-3 en el organismo es obteniendo los EPA y DHA a través de la alimentación.
Omega 3 y omega 6
Sin embargo, también debemos tener en cuenta que los ácidos omega 3 compiten de alguna manera con otro grupo de ácido poliinstaurados esenciales denominados omega 6 en el sentido de que un exceso de omega 6 (ácido graso muy abundante en nuestra alimentación y presente en el aceite de girasol, de soja y de palma, entre otros) inhibirá la síntesis de omega 3 y, consecuentemente, se manifestarán unos efectos inflamatorios propios de un exceso de omega-6. Por eso, es importante la relación de ingesta de los omega 3 /omega 6, que debería ser de un ratio de 1:1 o 1:3, es decir, deberíamos consumir más o menos la misma cantidad de omega-3 que omega-6 o como mucho el triple de omega 6 que de omega 3.
¿Qué ingestas diarias necesitamos de EPA y DHA?
Dentro de la familia de los ácidos grasos omega-3, lo más importante es tener unos óptimos niveles de EPA y DHA juntos (no por separado), cuyas necesidades son diferentes según las distintas etapas de la vida y nuestro estado de salud. Así pues, según la EFSA (Autoridad Europea de Seguridad Alimentaria) la ingesta recomendada sería de 0,2-0,25 g /día, pudiendo llegar hasta los 2,5-5 g/día para embarazadas y lactantes.
Beneficios de una dieta rica en omega 3
Entre las propiedades atribuibles a los ácidos EPA y DHA destacamos:
Regulación de la presión sanguínea.
Reducción de los triglicéridos plasmáticos (los ácidos EPA y DHA en dosis de (2-3 g/día) reducen la concentración de TG hasta un 30%).
Reducción de enfermedades cardiovasculares.
Mantenimiento y regulación de la función cardíaca.
Mantenimiento de la función cerebral.
Mejora de la visión debido a su efecto sobre los fotoreceptores oculares.
No obstante, en las personas con diabetes mellitus tipo 2, aunque puedan beneficiarse de una alimentación rica en omega-3 (reduce los niveles de triglicéridos), se desconoce el impacto de este tipo de grasas en los niveles de colesterol, el control glucémico y los resultados vasculares.
¿Qué alimentos son ricos en grasas omega 3?
Como hemos dicho anteriormente, aunque la conversión de ALA (Ácido Alfa Linolénico) en DHA y EPA es pequeña, es importante también ingerir alimentos ricos en este ácido graso. El ALA se encuentra principalmente en aceites vegetales como el aceite de linaza, de soja o de canola y en las nueces
Por otra parte, entre los alimentos ricos en EPA y DHA encontramos: los pescados azules, y más concretamente sus aceites (salmón, caballa, sardinas, arenques, anchoas y atún), los frutos secos (avellanas, nueces…) y las semillas de lino y chía
Entonces, para cubrir la ingesta recomendada de EPA y DH, se deberían consumir unas 2-3 raciones semanales de pescado azul y unas dos o tres raciones semanales de pescado blanco, además de añadir frutos secos y semillas en nuestra alimentación habitual.
Suplementos con omega 3: falsas promesas
Aunque las expectativas que nos ofrece la industria farmacéutica acerca de los beneficios de la toma de suplementos ricos en EPA y DHA sean muy elevadas, la verdad es que se ha demostrado que sus reclamos publicitarios no son lo que parecen. Veamos algunos ejemplos:
Se ha contrastado que la toma de suplementos con DHA no es eficaz a la hora de proteger del deterioro de la función cognitiva en personas con Alzheimer , aunque este efecto sí es eficaz si los ácidos grasos DHA provienen de la dieta:
La suplementación con ácidos grasos omega-3 no se asocia ni de forma relativa ni absoluta con una disminución de la morbimortalidad cardiovascular , ni en prevención primaria ni secundaria.
La suplementación con DHA durante el embarazo no mejora el lenguaje infantil , la inteligencia, las habilidades académicas o el “funcionamiento ejecutivo” de los niños a los 7 años de edad.
La administración de suplementos con omega 3 para diabetes tipo 2 disminuye los triglicéridos y el colesterol VLDL, pero puede aumentar el colesterol LDL (colesterol “malo”).
En cambio, lo que sí podemos afirmar es que:
Una rodaja de salmón posee entre 5 y 15 veces más omega 3 que cualquier cápsula o suplemento diario. Por ejemplo, las cápsulas ricas en aceite de Krill pueden contener un total de 0.75 g de EPA /DHA por cápsula, en cambio con sólo 100 g de salmón podemos obtener entre 1.8 y 2 g. de estos ácidos grasos!
La incorporación de EPA y DHA procedentes del pescado azul presenta una mayor eficacia que cuando se administran en forma de cápsulas
El hecho de tomar suplementación , nos da una sensación de (falsa) seguridad que hace que adoptemos comportamientos menos saludables y desplacemos el consumo de alimentos que nos pueden aportar otros componentes beneficiosos para la salud (fibra, vitaminas minerales, etc.)
El consumo de una dieta rica en alimentos que contiene EPA y DHA es mucho más sostenible, económica y eficaz que la toma de pastillas con omega 3.
En conclusión, se ha demostrado que una dieta rica en omega 3 (pescados azules, semillas, nueces, etc.) tiene muchas más garantías y beneficios que la toma de los “famosos” suplementos.

Artículo especializado
Dieta Macrobiótica
La macrobiótica es una filosofía de vida centrada en la forma tradicional de la alimentación oriental , introducida en 1957 por el japonés Gorges Ohsawa. Ohsawa desarrollo la tendencia macrobiótica mediante el estudio de tradiciones ancestrales japonesas y para tratar su propio padecimiento de tuberculosis.
El estilo de vida macrobiótica pone el énfasis en una dieta baja en grasas y alta en fibra , compuesta principalmente por vegetales y granos integrales, promoviendo alimentos orgánicos, locales y de la estación. Los alimentos se clasifican en dos categorías: Yin y Yang, y se supone que ha de existir una armonía entre ambos para lograr el bienestar físico y mental.
En qué consiste
La dieta está jerarquizada en 10 niveles que van del -3 al +7. En los cinco primeros niveles se van eliminando alimentos de origen animal de forma progresiva siendo cada vez más vegetariana . Las siguientes fases, del +3 al +7, son exclusivamente veganas y se eliminan los alimentos procesados o elaborados hasta llegar a la dieta +7, en la que se consumen exclusivamente granos de cereales triturados.
A continuación, se detalla la proporción de alimentos (permitidos y prohibidos según el estadio) a través de las diferentes secuencias de dietas:
Dieta
Cereales
Verduras
Sopa
Proteínas animales
Frutas
Postres
Bebidas
– 3
10%
30%
10%
30%
15%
5%
Según la sed
-2
20%
30%
10%
25%
10%
5%
Según la sed
-1
30%
30%
10%
20%
10%
–
Según la sed
1
40%
30%
10%
20%
–
–
Según la sed
2
50%
30%
10%
10%
–
–
Según la sed
3
60%
30%
10%
–
–
–
Según la sed
4
70%
20%
10%
–
–
–
Según la sed
5
80%
20%
–
–
–
–
Según la sed
6
90%
10%
–
–
–
–
Según la sed
7
100%
–
–
–
–
–
Según la sed
Adaptación de la composición de la dieta macrobiótica en base a los siguientes alimentos.
Consideraciones de la dieta
Cereales integrales . Más de la mitad de la alimentación está compuesta por granos integrales. Se opta por la cebada, el centeno y el trigo en primavera, para el verano, el amaranto, maíz y sorgo; a finales de verano, el mijo y el camote, para otoño el arroz, y en invierno el trigo sarraceno. Se evita el azúcar y alimentos industriales de todo tipo y las harinas de cualquier variedad de cereales.
Vegetales y hortalizas . Corresponden al 25% restante de alimentos ingeridos diariamente. Estos no deberían ser muy cocidos para preservar su contenido nutritivo. Destaca el consumo de algas marinas. Se prioriza el consumo de verduras estacionales.
Legumbres. Debe incluirse una pequeña porción de legumbres en la alimentación diaria (hasta alcanzar un 15%) para completar las proteínas de los granos integrales.
Sopas. Se incluye sopa como un plato regular tanto en la comida como en la cena. Es muy común la sopa de miso. Normalmente se repite en la comida y la cena. Debido a la influencia oriental, es muy común la sopa de miso o shoyu con algas y vegetales.
Proteínas animales . Únicamente se permite la ingesta de carnes blancas sin piel como el pollo o el pavo de manera excepcional, o bien el pescado blanco un máximo de dos veces por semana.
Fruta. Resulta ideal consumirla seca y cocida, y en ocasiones ingerirla fresca.
Huevos. Solamente se permiten los huevos ecológicos y, en tal caso, de manera ocasional.
Encurtidos. Utilizan los encurtidos como la col fermentada para ayudar a la digestión de las comidas. Suelen prepararlos de forma casera para tenerlos disponibles todo el año.
Condimentos. Tradicionalmente se usa sal marina, vinagre de arroz, ciruela china, algas y jengibre. Se desaconseja utilizar sal refinada, especies y salsas industriales.
Postres. Se evitan los postres, es posible comerlos con moderación y en circunstancias especiales .
Líquidos. Solamente deben ser ingeridos después de las comidas, pero nunca durante la ingesta de alimentos, bebiendo despacio y sorbo a sorbo. Lo ideal es ingerir agua tibia, té o café de cereales. Está prohibido el café.
Cocciones. Los alimentos se deben cocinar con aceite vegetal o agua en recipientes de barro o hierro.
Hay que masticar cada bocado por lo menos 50 veces .
Ejemplo de menú macrobióticos para un día:
Desayuno: sopa de miso con germinados.
Comida: estofado de azukis con calabaza y alga kombu.
Cena: arroz integral con gomasio y ensalada de col con aceite de oliva y limón.
Desventajas nutricionales
Desde un punto de vista nutricional este tipo de tendencia dietética no convence a largo plazo sobre todo por sus déficits en micronutrientes, especialmente en los últimos estadios de la dieta macrobiótica propuesta en la tabla anterior (del 3 al 7).
Entre las desventajas o riesgos potenciales podemos mencionar:
La alta presencia de fitatos presentes en los cereales integrales disminuye la absorción de numerosos minerales y alcanza un déficit nutricional con el tiempo y por ende aparecen estados de desnutrición como: anemia, escorbuto e hipocalcemia.
Se considera una dieta pobre en proteínas de alto valor biológico llegando a una tendencia exclusivamente vegana sin llegar a aportar aminoácidos esenciales a niveles óptimos. También se podría encontrar con facilidad déficit de vitamina B12.
Bajo consumo o nulo de frutas frescas .
La cocina macrobiótica es difícil integrarla en la vida moderna, y se vuelve demasiado personal, de manera que aísla a la persona de comidas y eventos gastronómicos familiares y sociales.
La cantidad de reglas que componen la alimentación macrobiótica terminan restringiendo la imaginación y la comida se vuelve monótona e insípida .
Algunos puntos a favor
Hoy en día la moda de la dieta macrobiótica se aproxima más a los estadios de dieta numero -3 a -1/+1, lo que se asemeja en cierto modo a las tendencias ovolacteovegetarianas o veganas o incluso omnívoras con cierto encaje en una alimentación algo más equilibrada y no tan carente. Por otro lado, cabe comentar que es una tendencia que promueve aspectos positivos que se deberían tener en cuenta para adaptar a nuestro estilo alimentario diario. Sobre todo, en cuanto a la promoción de alimentos frescos, ecológicos, de producción estacional y local. Siempre otorgarán una calidad nutricional muy superior que los de producción intensiva .
También convence mucho en cuanto el aspecto eliminar los productos industrializados y azúcares simples y añadidos dado que ya es bien sabido que, lejos de aportar beneficios, son alimentos y sustancias nocivas para nuestra salud vital .

Artículo especializado
Dieta Cetogénica
La dieta cetogénica o Keto es una tendencia alimentaria que genera un estado de cetosis. Para conseguir dicho estado se debe aportar un bajo aporte en carbohidratos, moderar el consumo de proteínas y aumentar el consumo de grasa.
¿Qué es la cetosis?
La cetosis es un proceso metabólico que permite al cuerpo quemar energía mediante pequeñas moléculas llamadas “cetonas” o “cuerpos cetónicos”. Los cuerpos cetónicos se producen en el hígado a partir de las grasas de la alimentación o bien de nuestras reservas. Después, se utilizarán en todos los tejidos, incluido el cerebro. Es un proceso que sucede de forma fisiológica en situaciones de:
Periodos de ayunas o ayunos intermitentes.
Al reducir significativamente el consumo de carbohidratos de la alimentación.
¿Qué pasa con esta dieta?
En una dieta cetogénica, el cuerpo cambia su provisión de energía para funcionar casi exclusivamente con grasa. Los niveles de insulina y glucosa sanguínea disminuyen y la quema de grasa aumenta drásticamente. Por tanto, se vuelve fácil acceder a los depósitos de grasa corporal para quemarlos, una situación interesante a tener en cuenta como tratamiento de la obesidad y bajada de peso en general.
Aunque parece una novedad en Nutrición, la dieta cetogénica cuenta con casi un siglo de vida. Se desarrolló en los años 20 del siglo pasado como una herramienta para el tratamiento de la epilepsia, especialmente en niños con epilepsia resistentes al tratamiento farmacológico y posteriormente se ha probado con éxito en adultos. Desde entonces, se han ido comprobando cada vez más efectos beneficiosos tanto para la salud como en procesos patológicos como:
Control de peso : las dietas altas en grasas y bajas en carbohidratos consiguen buenos resultados en la pérdida de peso, pérdida de grasa y control del efecto acordeón en personas con obesidad. También reduce la sensación de apetito y mejora la adhesión a la dieta.
Síndrome metabólico : estudios científicos demuestran que las dietas bajas en carbohidratos mejoran los marcadores del síndrome metabólico (niveles de: triglicéridos, colesterol total, colesterol LDL y HDL, glucemia e insulina).
Inflamación: estudios científicos demuestran que puede reducir marcadores de inflamación (como la proteína C reactiva).
En la resistencia a la insulina y diabetes tipo 2 , es excelente para revertir la diabetes tipo 2 ya que disminuye la glucemia y el efecto negativo de los niveles altos de insulina.
Cáncer: puede tener un efecto beneficioso en algunos tipos de cáncer con tumores glucosa dependientes y la reducción del estado pro-inflamatorio del medio interno.
Mejora de la epilepsia : se muestran beneficios en la disminución de las convulsiones, en la reducción de la medicación y en la desaparición de las crisis convulsivas.
Mejor concentración y capacidad de atención : los cuerpos cetónicos son un combustible eficiente para el cerebro en cuyo metabolismo se ha observado un efecto neuroprotector. Después de unos días de adaptación a la dieta, el cuerpo en general y el cerebro en particular pueden utilizar óptimamente las cetonas como combustible y por ello muchas personas experimentan mayor energía y mejor enfoque mental cuando siguen una dieta cetogénica.
Aumento de la resistencia física y el rendimiento deportivo . Los estudios muestran resultados ambiguos . La dieta cetogénica puede incrementar la resistencia física porque permite un acceso constante a la energía almacenada en forma de grasa. El suministro de energía a partir de carbohidratos almacenados (glucógeno hepático y muscular) dura apenas unas horas de ejercicio físico mientras que el almacén de grasa puede durar hasta 40 días. Una vez que el organismo se ha adaptado al consumo de grasas a través de la dieta cetogénica, puede contar con combustible siempre disponible para el funcionamiento tisular.
En la práctica
La dieta cetogénica c onsiste en reducir al máximo el consumo de hidratos de carbono : cereales de todo tipo (trigo, centeno, avena, maíz, cebada…), legumbres, frutas y tubérculo e incrementar el consumo de grasas buenas como: aguacate, aceite de oliva, coco, etc. y mantener el consumo de proteína a fin de “forzar” al cuerpo a consumir grasas.
La proporción de calorías por macro nutrientes en la dieta cetogénica acostumbra a ser de:
65-75% de las grasas.
20% de las proteínas.
15-5% de los carbohidratos o menos de 50 gramos diarios.
En función del grado de exigencia que se quiera seguir la dieta cetogénica se destinara más o menos permisividad en las cantidades netas de carbos al día. Sin embargo, si simplemente se quiere seguir una dieta baja en carbohidratos se podrá ser algo más flexible en la elección de ciertos alimentos como frutas, vegetales y tubérculos. A continuación, se detallan los grupos de alimentos utilizados en esta tendencia alimentaria.
GRUPO DE ALIMENTOS
ALIMENTOS ACONSEJADOS
GRASAS.
La mayoría de las calorías deben provenir de la grasa. Muchas se obtienen de fuentes naturales como carne, pescado, huevos, etc. Pero también se debe usar grasa en las preparaciones culinarias abundantemente.
Fuentes:
Mantequilla ecológica clarificada o ghee, aguacate, aceite de coco, aceite de oliva virgen y crudo, frutos secos, semillas, aceitunas, lácteos enteros, carnes con grasa autóctona de pasto, pescados azules, salsas grasas caseras (mayonesa, alioli, guacamole, vinagreta, bermesa…).
PROTEÍNAS ANIMALES ricas en omega 3:
Las carnes no procesadas, carne orgánica y alimentada con pasto es la más saludable de todas.
Hay que recordar que la dieta cetogénica es alta en grasas, y no alta en proteínas, por lo que no se necesitan grandes cantidades de carne. El exceso de proteína se convierte en glucosa, lo que dificulta la cetosis .
Ten en cuenta que las carnes procesadas, como las salchichas, los embutidos y las albóndigas a menudo contienen azúcares añadidos.
Fuentes:
Pescado azul en general: atún, sardinas, salmón…
Pescados blancos: dorada, lubina, rape…
Marisco: gambas, sepia, calamar, mejillones…
Carne ecológica y de pasto de todo tipo: pollo, ternera, buey, cordero, pavo, caballo…
Huevos camperos y orgánicos: hervidos , fritos en mantequilla , revueltos o como omelet .
LÁCTEOS.
Enteros, según tolerancia personal y sin azúcares añadidos.
Fuentes: Mantequilla, crema de cocina, crema agria, queso crema, queso curado, yogur natural, yogur griego, kéfir, leche entera, licuados vegetales procedentes de frutos secos como: coco, avellana, sésamo y almendra.
VEGETALES.
Las verduras que crecen en la superficie son bajas en carbohidratos y se pueden comer a voluntad. Sin embargo, las verduras que crecen bajo tierra (tubérculos) contienen más carbohidratos, hay que tener más cuidado.
Fuentes:
Espinacas, acelgas, lechuga, endibias, brócoli, col, pepino, calabacín, calabacín, berenjena, pimientos, espárragos, coliflor, apio, ajo, col rizada kale…
FRUTAS.
Todas las frutas contienen bastantes carbohidratos (en forma de azúcar). Por eso son tan dulces. Las bayas son las más bajas en carbohidratos y por tanto adecuadas en cantidades moderadas. Sin embargo, las demás frutas ya sobrepasan las cantidades permitidas para una dieta cetogénica estricta.
Fuentes:
Bayas: frambuesa, fresa, arándanos, moras, grosellas.
Coco, limón, naranja, durazno, ciruela, melón cantalupo, kiwi, clementina, manzana acida son las intermedias en concentración de azúcar.
BEBIDAS.
Los refrescos dietéticos no contienen carbohidratos, sino edulcorantes artificiales pero igualmente pueden provocar antojos de azúcar, hacen que sea más difícil apreciar el sabor dulce de la comida natural y hay estudios que indican que pueden elevar los niveles de insulina.
Fuentes:
Agua, agua con limón o lima, té o infusiones de hierbas sin endulzar calientes o refrescadas, té kombucha, café, vino, agua de coco, jugo de vegetales, leche, licuados de frutos secos sin endulzar como: coco, avellana, almendra, sésamo.
En conclusión…
Como todas las tendencias alimentarias tan concretas y estrictas como ésta, es de vital importancia remarcar que no se puede poner en práctica sin asesorarse antes con un profesional de salud especializado en nutrición y en dieta cetogénica. Y es que a pesar de que puede ser una dieta muy interesante para numerosos casos, también hay que tener en cuenta situaciones donde puede propiciar un desequilibrio metabólico importante, como es el caso de los diabéticos insulino-dependientes, hipertensos con tratamiento farmacológico, en época de gestación, lactancia y en la etapa infantil.
Alessandra Huerta Especialista en Nutrición y Dietética Nutricionista consultora de Advance Medical

Artículo especializado
Dieta para controlar el colesterol
Si hay un concepto que está en boca de todos cuando tenemos los resultados de una analítica en mano es, sin duda, el colesterol. Este parámetro ha ido ganando importancia en los últimos años pues su estudio es fundamental para entender el riesgo cardiovascular y de ateroesclerosis de una persona. Pero, ¿conoces realmente qué es el colesterol? ¿y sabías que cumple funciones importantes en el organismo? Pues sí, el colesterol es una grasa producida por el hígado y necesaria para regular una serie de funciones orgánicas como la síntesis de hormonas, de vitamina D y de ácidos biliares. Y la dieta juega un papel básico a la hora de regularlo.
Pero antes de hablar del colesterol total, es importante entender que esta grasa circula en nuestra sangre en forma de lipoproteínas, entre las que destacamos dos tipos: las LDL (lipoproteínas de baja densidad) y las HDL (lipoproteínas de alta densidad). La diferencia entre estas dos radica en que las lipoproteínas HDL recogen el colesterol no utilizado y lo devuelven al hígado para su excreción o almacenamiento, mientras que el exceso de LDL provocará que dicha grasa se adhiera a las paredes de las arterias formando una placa de ateroma. Por todo ello se deduce que, elevados niveles de HDL frente a niveles aceptables de LDL predicen un menor riesgo de padecer una enfermedad cardiovascular , independientemente de cuál sea el valor del colesterol total.
COLESTEROL E HÍGADO GRASO
Estudios muy recientes han demostrado que el colesterol total tiene una participación más importante que los triglicéridos en el desarrollo de la enfermedad de hígado graso no alcohólico (EHGNA), por lo que un alto consumo de colesterol en la dieta aumentaría el riesgo de sufrirla y, en consecuencia, de padecer cirrosis hepática o cáncer de hígado.
¿Cómo interpretar mi analítica?
Hasta ahora nos fijábamos sólo en el marcador de colesterol a la hora de revisar una analítica, pero recientemente algunas analíticas ya están empezando a incluir unos marcadores séricos que nos pueden orientar en la predicción del riesgo cardiovascular. Estos cocientes también los podemos calcular nosotros, como te mostramos. También reflejamos cuáles serían los valores óptimos :
Triglicéridos / HDL: menor de 3
LDL / HDL: menor de 3
Colesterol total / HDL: menor de 5
Alimentarse bien es básico
La hipercolesterolemia tiene un factor genético hereditario y, aunque a veces requiera de tratamiento farmacológico con estatinas, se puede mejorar mediante cambios alimentarios y de estilo de vida que analizaremos a continuación. Por tanto, ante cifras de colesterol elevado deberíamos centrar los esfuerzos en instaurar hábitos saludables que permitan mejorar nuestro perfil de lipoproteínas LDL y HDL y, a su vez, reducir otros factores desencadenantes de riesgo cardiovascular como son: sobrepeso/obesidad , hábito tabáquico , consumo de alcohol , estrés, sedentarismo, diabetes e hipertensión.
Entre los factores modificables que influyen en la mejora de las cifras de colesterol, la alimentación es una pieza clave. Asimismo, cuando se habla de dieta para el colesterol, no tiene sentido centrarse en la exclusión de un grupo de alimentos como se hacía hasta ahora, sino que es más importante concebirla como un conjunto general de nutrientes cuyas interacciones en nuestro organismo permiten mejorar la salud cardiovascular . Las recomendaciones alimentarias más relevantes para dicha mejora incluyen:
Mejor grasas saludables. Ni todas las grasas son iguales ni se comportan igual en nuestro organismo. En consecuencia, hay una falsa creencia en asociar la grasa animal con “mala” y la grasa vegetal con “buena”. Nada más lejos de la realidad: los aceites de palma o coco o las grasas “trans” (presentes en la margarina vegetal) son grasas vegetales que elevan el colesterol “malo” (LDL) y los triglicéridos. De hecho, el consumo de margarina contribuye a aumentar el riesgo de enfermedad cardiovascular significativamente más que el consumo de mantequilla. Además, según los últimos estudios realizados al respecto, no existe una relación clara entre el consumo de ciertas grasas saturadas (como las presentes en el huevo, la leche y las carnes magras) y el riesgo cardiovascular. Por consiguiente, las recomendaciones alimentarias deben enfatizar más en la calidad de la grasa que en su cantidad. En este aspecto, las grasas con mayor incidencia en la mejora del perfil lipídico encontramos:
Grasas monoinsaturadas, cuyo principal representante es el aceite de oliva (mejor si es virgen extra) ya que contiene ácido oleico y polifenoles con efectos antioxidantes y antiinflamatorios. Otros alimentos ricos en grasas monoinstauradas son: aguacate, olivas, almendras, avellanas y nueces de macadamia.
Grasas poliinsaturadas, en las que hay que destacar el omega-3, ácido graso con elevado efecto cardioprotector, ya que aumentan el colesterol HDL. Estas grasas están presentes en los pescados azules (atún, sardina, boquerón, salmón, caballa…), las semillas de lino o de sésamo y las nueces.
No a las grasas “trans” ni hidrogenadas , cuyo consumo ha demostrado elevar los niveles del colesterol LDL y disminuir el HDL, por lo que se aumenta el riesgo de infarto, coágulos e incluso diabetes. Entre los alimentos o productos con mayor contenido en grasas “trans” encontramos: margarina, a limentos fritos, comida procesada, comida rápida o “fast food”, algunos “snacks” o aperitivos ultraprocesados, bollería industrial y en la mayoría de postres dulces
Menos azúcares refinados y alimentos ultraprocesados . Ante la insistencia en culpar al colesterol alimentario como uno de los principales causantes del aumento del colesterol sanguíneo, se ha reemplazado el consumo de grasas a expensas de aumentar en exceso el consumo de productos ricos en azúcares simples o de cereales refinados. Esto ha supuesto mayores riesgos para la salud (aumento de dislipemias o diabetes tipo 2). Por ello, es importante n o sustituir las grasas saludables de la dieta por carbohidratos refinados (azúcar, bollería, productos ultraprocesados, etc.)
Más fibra . Un aporte adecuado de este nutriente, especialmente de fibra soluble (7-13 g fibra soluble/día) reduce las cifras de colesterol total y de colesterol- LDL en un 5%. Encontramos fibra soluble en cereales integrales (entre los que destacan la avena y la cebada), en legumbres (lentejas, garbanzos, judías, soja), en las verduras (berenjena, zanahoria, calabaza, brócoli, etc.) y en frutas como manzanas, uvas, fresas, kiwis y naranjas. A efectos prácticos, para llevar una alimentación rica en fibra se recomienda:
Consumir al menos 2-3 piezas de fruta al día (preferiblemente con piel o pulpa).
Consumir 2 raciones de vegetales u hortalizas al día (de las cuales una ración debería tomarse en crudo en forma de ensalada) ya sea en el plato principal o como acompañamiento
Consumir los cereales en su forma integral, evitando productos ultraprocesados como los panes de molde o cereales de desayuno
Consumir legumbres a razón de 2-3 veces por semana, acompañadas de verduras en vez de usar derivados cárnicos o embutidos en su elaboración
¿SABÍAS QUE…
Existen dos alimentos que han sido señalados como responsables de aumentar el riesgo cardiovascular y cuyas últimas revisiones no demuestran que su consumo en personas sanas tenga efectos negativos? Se trata de los huevos y la leche.
Los huevos , aun conteniendo unos 200 mg de colesterol en su yema, nos aportan un bajo contenido en ácidos grasos saturados y alto en poliinsaturados, por lo que no existe relación entre el consumo de un huevo al día y el aumento del riesgo cardiovascular. De hecho, al aumentar la ingesta de huevos se aumentará el colesterol HDL, que ejerce un efecto protector contra la enfermedad coronaria.
La leche entera y sus derivados (como queso o yogur) contienen grasas saturadas (cuyos efectos no influyen en los niveles de LDL y colesterol total) además de calcio y péptidos bioactivos que reducen la presión arterial y el desarrollo de arteriosclerosis. Así pues, no hay necesidad de sustituir los lácteos enteros por desnatados dentro de un marco de dieta equilibrada en el resto de nutrientes.
A moverse más
Realizar actividad física de forma regular es una de las mejores formas de mejorar el perfil lipídico ya que contribuye de manera significativa a aumentar los niveles de colesterol HDL y disminuir los de colesterol LDL y los triglicéridos. Por ello, se recomienda llevar una vida activa (caminar unos 10.000 pasos diarios -lo que equivale a unos siete u ocho kilómetros) además de realizar sesiones de actividad física mixta, es decir, combinando ejercicio aeróbico (caminar, carrera suave, ciclismo, natación) con entrenamiento de fuerza (pesas, tonificación, body pump , etc.) con una frecuencia de tres a cinco sesiones semanales de 60 minutos o incluso de 30 minutos diarios.
En conclusión…
Con todo lo expuesto, podemos decir que, para ganar la partida a la hipercolesterolemia, hay un trío de recomendaciones generales cuya combinación es la ganadora:
Aumentar el consumo de grasas instauradas en detrimento de las grasas “trans” y de azúcares simples y refinados (cereales azucarados, bollería, galletas, pan refinado, pasta blanca, etc.)
Ingerir una correcta proporción entre grasas totales , cereales integrales (pan, arroz, pasta), y alimentos ricos en fibra (vegetales y frutas).
Realizar ejercicio físico regular .

Artículo especializado
Índice de Masa Corporal: Cálculo y Peso Ideal
Hasta hoy, se ha utilizado una fórmula básica para categorizar nuestro estado de peso que, aunque es un parámetro con poca información acerca de nuestra salud metabólica, sí nos puede orientar en una valoración primaria: se trata del Índice de Masa Corporal (IMC) . Sin embargo, como veremos, se ha quedado un poco obsoleto y hay otras formas de conocer nuestro peso ideal y, lo que es más importante, su relación con nuestro estado de salud.
El aumento de la tasa de sobrepeso y obesidad en los países desarrollados es una realidad y un problema cada vez más visible. Ante esta situación, resulta lógico pensar que los profesionales de la salud, sobre todo dietistas-nutricionistas, debemos advertir de los riesgos metabólicos que conlleva un exceso de peso. No obstante, para saber si estamos en un estado de salud óptimo, no nos debemos centrar en un solo parámetro como el peso corporal ya que hay otras variables relevantes que no se reflejan en una simple báscula: porcentaje de grasa, porcentaje de masa muscular, densidad ósea, etc.
¿Qué es el Índice de Masa Corporal?
En el siglo XIX, Adophe Quetele t fue el primero en plantear una fórmula basada en el cociente entre la masa de una persona (en kilos) dividido por su altura (en metros) al cuadrado . Pero no fue hasta 1985 cuando el entonces denominado Índice de Quetelet comenzó a popularizarse con el nombre que hoy conocemos de IMC.
Dicha fórmula ha sido utilizada desde hace más de 30 años para clasificar a las personas en relación a su peso ya que su sencillez ha permitido que cualquier individuo que disponga de herramientas de medición como tallímetro (para conocer la altura exacta) y una báscula correctamente calibrada (para conocer su peso en ayunas), pueda calcularlo. Además, la mayoría de farmacias disponen de básculas específicas donde también se puede obtener esta información.
TABLA DE IMC PARA ADULTOS
Estatus ponderal
IMC ( kg/m 2)
Bajo peso
menor de 18,5
Normopeso
entre 18.5 y 24,9
Sobrepeso grado I
entre 25 y 26,9
Sobrepeso grado II (preobesidad)
entre 27 y 29,9
Obesidad de tipo I
entre 30 y 34,9
Obesidad de tipo II
entre 35 y 39,9
Obesidad de tipo III (mórbida)
entre 40-49,9
En base al resultado obtenido, la Organización Mundial de la Salud (OMS) ha sugerido unos criterios clasificatorios por rangos de IMC para conocer el estatus ponderal en adultos a partir de los 20 años.
Para poner un ejemplo de cómo medir este IMC, supongamos que somos un adulto (hombre) de altura 1.78 m y peso 83 kg. Con estos datos obtendríamos un IMC= 83 / (1.78) 2 = 26.2, correspondiente a sobrepeso grado I.
Sin embargo, analizando esta fórmula, podemos observar que en su cálculo no se tiene en cuenta ni la edad ni el sexo del individuo, con lo que se puede afirmar, y la misma OMS lo reconoce, que este índice tiene limitaciones ya que “el IMC debe considerarse una guía aproximada porque puede no corresponder al mismo grado de adiposidad en individuos distintos con las mismas medidas”.
Limitaciones del IMC como único indicador de salud: no te fíes sólo del IMC
Cómo ya hemos dicho, el IMC no es ni el mejor ni el único parámetro para conocer nuestro estado de sobrepeso y de salud en general ya que tiene importantes limitaciones:
No es útil su clasificación en niños: en este caso, es necesario tener en cuenta la edad al definir el sobrepeso y la obesidad. Además, la OMS dispone de unos criterios de clasificación mediante unas tablas de crecimiento infantil (diferenciadas para niños y niñas), donde se incluyen variables como la edad y la estatura para conocer el percentil de peso del niño/a en particular.
No tiene en cuenta el sexo del adulto , hecho que debería ser importante ya que, a igualdad de altura, un hombre y una mujer adultos no tienen la misma estructura ósea y ello implica una diferencia de peso sustancial.
No tiene en cuenta la adiposidad (cantidad de grasa) : este hecho es paradójico ya que, si definimos la obesidad como un exceso de tejido adiposo, en el cálculo del IMC no se incluye ninguna variable que indique la cantidad de grasa del individuo, ya que en el peso hay implicados múltiples variables (no sólo la grasa), como la masa muscular, masa ósea, peso de los órganos, agua, etc… Por ello, los expertos en obesidad inciden en la importancia de calcular otras variables como los porcentajes de masa grasa y masa muscular mediante aparatos como el plicómetro o las básculas de bioimpedancia.
¿Existe otro parámetro para conocer mejor nuestro estado de salud?
Definitivamente sí, y se denomina Índice Cintura Cadera (ICC). Éste nos puede orientar mejor acerca de nuestra adiposidad abdominal y, por consiguiente, acerca de nuestra salud ya que se sabe que un exceso de grasa visceral (acumulada en la zona abdominal) influye significativamente en la aparición de enfermedades metabólicas como diabetes tipo 2 y enfermedades cardiacas. Para conocer nuestro ICC, simplemente debemos dividir nuestro perímetro de cintura (cm) entre el de la cadera (cm) y comparar el resultado con las siguientes cifras determinadas por la OMS.
Resultados de ICC
Valores recomendables
Valores que implican un riesgo cardiovascular elevado
Hombres
0.78 – 0.94
≥ 1
Mujeres
0.71 – 0.84
≥ 0.85
Aunque el ICC también tiene sus limitaciones, es una fórmula fácil de calcular en casa y puede darnos una orientación de nuestro porcentaje de grasa abdominal si no tenemos otras herramientas de mayor precisión.
¿Entonces, sirve el IMC para conocer “mi peso ideal”?
En resumen, el IMC es un indicador obsoleto para conocer nuestro peso ideal, que debería ser aquél a partir del cual podemos considerar que tenemos un menor riesgo cardiovascular.
De hecho, nuestro peso ideal debería ser aquel que nos permita tener un porcentaje de grasa visceral óptimo, independientemente del peso de nuestra masa muscular o del peso de nuestra masa ósea. Un claro ejemplo de que el peso no está directamente relacionado con la grasa visceral se muestra en la siguiente comparativa entre dos mujeres de la misma edad:
Peso total
Peso de masa
muscular
% de grasa
Mujer A
65
43
28
Mujer B
65
39
34
En este ejemplo, observamos que, a igualdad de peso, la mujer B tiene menor masa muscular y mayor % de grasa, por lo que tiene mayor riesgo metabólico que la mujer A
Por último, si sospechamos que tenemos sobrepeso u obesidad y queremos conocer con más exactitud nuestro estado de salud, es preciso acudir a un dietista nutricionista que valore estos parámetros, así como nuestros hábitos de alimentación, ejercicio físico etc. para poder realizar una dieta adecuada a nuestro caso, ya que el peso es sólo la punta del iceberg.

Artículo especializado
Cómo influye la Alimentación en el Cáncer
El cáncer es una enfermedad cada vez más común y que va en aumento. Se estima que una de cada cuatro mujeres en España padecerá cáncer en algún momento de su vida, siendo el de mama el más frecuente seguido de colon y ginecológico; frente a uno de cada tres en los hombres siendo el de próstata el más frecuente seguido del pulmón y colorrectal. La lectura positiva que hacemos es que gracias a las revisiones médicas y a los actuales tratamientos médicos se está logrando reducir los casos de mortalidad por cáncer y además podemos intervenir en algunos aspectos modificables como la alimentación y los hábitos de vida .
La prevención
Hay estudios que señalan que aproximadamente un 30% de los cánceres pueden estar relacionados con la dieta. Sin embargo, es difícil comprobar qué alimento o parte de un alimento puede ser el causante ya que pueden influir muchos factores como la preparación de los alimentos siendo a veces un riesgo o un beneficio, las interacciones que se forman cuando se consumen distintos alimentos en una misma comida y las sustancias o nutrientes propias de los alimentos que contribuyen al riesgo de cáncer o a la prevención. Sin embargo, se ha demostrado que el riesgo de padecer cáncer es menor en poblaciones que realizan un alto consumo de frutas y verduras.
Existen factores de riesgo que propician su aparición como la predisposición genética , la contaminación ambiental, algunos factores hormonales, infecciones víricas e incluso la edad, pero, en ocasiones, la posibilidad de desarrollar el cáncer aumenta si se suman otras conductas de riesgo como fumar, consumir cantidades elevadas de alcohol y tener sobrepeso u obesidad.
Una buena prevención desde la infancia, procurando llevar una alimentación sana y equilibrada , realizar ejercicio físico de forma regular, evitar tóxicos como el alcohol y el tabaco y mantenerse en un peso saludable son la mejor garantía de salud a largo plazo.
Recomendaciones dietéticas
Limitar el consumo de carnes rojas y procesadas . Así como evitar cocciones a elevadas temperaturas (parrilla, barbacoa, plancha cuando el alimento queda muy tostado), especialmente en carnes que son más ricas en grasa y aves con piel.
Disminuir la ingesta de alimentos curados, ahumados o en salazón .
Hay pruebas de que el consumo excesivo de grasas saturadas es un factor de riesgo frente a ciertas enfermedades degenerativas. Parece sensato limitar su aporte en la dieta, especialmente las de origen animal (carnes grasas, carnes procesadas y embutidos, bollería, pastelería).
Los farináceos (arroz, pasta, pan), preferentemente integrales, y las legumbres deben recomendarse como principal fuente de energía.
Limitar el consumo de azúcares refinados .
No hay evidencia concluyente para recomendar el uso de suplementos vitamínicos . Las megadosis de vitaminas y minerales no están carentes de riesgo. Es preferible el consumo de vitaminas y minerales a través de los alimentos.
Se recomienda el consumo de frutas y vegetales a diario : una ración en la comida y otra en la cena.
Aumentar el aporte de fibra a través del consumo de una amplia variedad de alimentos de origen vegetal (verduras, leguminosas, cereales integrales, frutas).
La fibra diluye sustancias carcinógenas que haya en el tubo digestivo; disminuye el tiempo de contacto de los carcinógenos con la mucosa intestinal; elimina los metabolitos de los carcinógenos que el hígado produce a través de la circulación entre hígado y tubo digestivo; e impide o dificulta el tiempo de contacto de las bacterias con el bolo de comida.
Es muy conveniente lavar cuidadosamente todas las frutas y verduras antes de comerlas para eliminar pesticidas y herbicidas artificiales, que son potencialmente carcinógenos.
Frecuencia de consumo recomendada:
Dos o tres piezas de fruta entera a diario .
Dos raciones de verdura o ensalada a diario (una de las raciones debe ser cruda): deberían estar presentes tanto en la comida como en la cena. La variedad de colores y texturas aporta diversidad de antioxidantes y de sustancias protectoras .
Compuestos protectores de los alimentos
Antioxidantes:
B- Caroteno : tomate, zanahoria, espinacas, lechuga. El betacaroteno pertenece a un grupo de antioxidantes llamado carotenoides. En el cuerpo, el betacaroteno es convertido en vitamina A, la cual se considera útil en la prevención tumores.
Vitamina C: cítricos, vegetales de hoja verde, pimientos y patata.
Vitamina E : aceites vegetales, frutos secos. Entre los antioxidantes que se encuentran en los alimentos, existen la vitamina C y la vitamina E, entre otros. Estos ayudan a proteger contra el daño a los tejidos que ocurre constantemente como resultado normal del metabolismo (oxidación). Debido a que dicho daño se ha asociado con un aumento en el riesgo de tumores, algunos antioxidantes puede que sean útiles para proteger contra este riesgo.
Selenio: cereales, setas, verduras, pescado, mariscos, huevos, pollo y ajo. El selenio es un mineral que ayuda a los mecanismos de defensa antioxidantes de cuerpo. Los estudios en animales han sugerido que el selenio podría proteger contra algunos tumores, pero los resultados no son concluyentes. Por tanto, los complementos de selenio no se recomiendan y las altas dosis de éstos deberán evitarse pues solo hay un margen estrecho entre una dosis segura y una dosis tóxica.
Polifenoles : el té, las uvas, el aceite de oliva, el cacao y el chocolate, las nueces y algunos vegetales contienen polifenoles. Estos compuestos pueden tener capacidad antioxidante y podrían reducir el riesgo de tumores.
Otros componentes de los alimentos con acción protectora :
Flavonoides : frutas, verduras, cereales. Se ha observado un pequeño efecto protector del consumo de flavonoides (especialmente a altas dosis) frente al desarrollo de tumores de pulmón, aunque no todos los estudios lo confirman.
Isotiocianatos: col, coliflor, coles de Bruselas. Se le ha atribuido una función quimiopreventiva a este tipo de compuestos, los cuales se hallan en las verduras crucíferas.
Alisulfuros : ajos y cebollas. Los compuestos de alium contenidos en el ajo y otras verduras, aunque especialmente en el ajo, están siendo actualmente estudiados para ver si pueden reducir el riesgo de tumores, concretamente los de colorrectal. El ajo y otros alimentos en la familia de la cebolla pueden incluirse entre la variedad de vegetales que se recomiendan para reducir el riesgo de tumores.
RECOMENDACIONES ESPECÍFICAS
FRUTAS
Y VERDURAS
Se recomienda tomar al menos tres raciones de fruta y al menos dos raciones de vegetales u hortalizas ya sean en forma cruda o cocida. Es importante que haya variedad y tome la fruta y verdura de temporada para asegurar la ingesta de diferentes vitaminas, polifenoles, carotenos y otros fitoquímicos beneficiosos que actúan como anticancerígenos
LÁCTEOS
En caso de tomarlos, el consumo de lácteos puede ser diario, preferiblemente en forma de leche, yogures y quesos enteros o semi desnatados (sin azúcares añadidos). Existen estudios que correlacionan un mayor consumo de derivados lácteo, no incluye la leche, con una menor incidencia de cáncer de mama y otros que asocian el consumo de calcio con una menor incidencia del cáncer de colon. Aún así no son concluyentes
CEREALES
Y LEGUMBRES
Las legumbres, los cereales, el pan, la pasta, el arroz y otros cereales, deben estar presentes en las comidas principales y siempre en forma integral:
LEGUMBRES: combinadas con los cereales son una buena fuente de proteínas de origen vegetal que favorecen la sensación de saciedad y también el tránsito intestinal por su contenido en fibra.
PASTA, ARROZ: se recomienda tomarlos en forma integral y combinarlos con verduras. Por ejemplo, arroz con champiñones y espárragos, espaguetis con verduras (calabacín, berenjena y cebolla), ensalada de arroz o pasta, etc.
PATATA: puede acompañar los platos de verdura o las carnes, pescados o huevos
CARNES
CARNE BLANCA : se pueden llegar a tomar cuatro raciones a la semana (pollo, pavo, conejo, lomo de cerdo…).
CARNE ROJA : se recomienda limitar su consumo a un máximo de una ración a la semana (ternera, vaca, cordero, cerdo) aunque cuanto menor sea su consumo, mejor. Se aconseja no sobrepasar los 100 g por ración.
CARNES PROCESADAS se ha relacionado su consumo con el cáncer de colon (embutidos grasos, salchichas, hamburguesas, cecina, carne en conserva, jamón, etc.)
PESCADOS Y MARISCOS
Aumenta el consumo semanal de pescado (cuatro o cinco raciones a la semana) y procura que dos tomas sean de pescado azul. El pescado azul es un alimento rico en grasas poliinsaturadas tipo omega-3 que tienen un efecto protector frente a distintos tipos de cáncer: Entre los pescados azules encontramos: aguja, angula, atún, bonito del norte, boquerón o anchoa, caballa o verdel, chicharro o jurel, melva, salmón, salmón ahumado y sardina
HUEVO
Se puede consumir de cuatro a siete huevos a la semana (las claras contienen proteína y poca grasa así que su consumo es libre a la hora de hacer una tortilla).
ACEITE
Cocina y aliña tus platos con aceites vegetales, preferentemente aceite de oliva. El aceite de oliva debería ser la principal fuente de grasa por su calidad nutricional. Elige preferiblemente técnicas culinarias con poca grasa (plancha, horno, papillote, vapor, hervido y cocido) y evita fritos, rebozados y guisos muy grasos.
ACEITUNAS, FRUTOS SECOS y SEMILLAS
Son una buena fuente de grasas mono y poliinsaturadas que tienen un efecto protector frente al cáncer además de aportar proteínas, vitaminas, minerales y fibra. Un puñado de aceitunas, frutos secos y / o semillas pueden ser un excelente aperitivo.
HIDRATACIÓN
Una buena hidratación es imprescindible durante los tratamientos de quimioterapia , por ello se recomienda una ingesta suficiente de líquidos (1,5-2 litros al día), principalmente en forma de agua, aunque también se pueden incluir infusiones o licuados vegetales naturales.
PRODUCTOS ULTRAPROCESADOS
Evita el consumo de productos procesados por su alto contenido en sal, azúcar y/o grasas saturadas, así como algunos alimentos precocinados, el azúcar, la bollería industrial, los dulces, los refrescos azucarados, los snacks muy salados, etc., ya que aportan nutrientes superfluos que contribuyen a un peor estado de salud.

Artículo especializado
¿Cómo Hacer Una Dieta Vegana Saludable?
El veganismo va más allá del rechazo a la utilización o consumo de productos de origen animal, ya sea por motivos éticos, ambientales o dietéticos, pues esta forma de vida también suprime los subproductos en cuya elaboración intervienen animales, como la miel. Es una opción, pero conviene saber que el proceso de cambio de una dieta omnívora a vegana o vegetariana debe ser planificado por un dietista-nutricionista especializado que ayude a llevarla a cabo de forma equilibrada para evitar carencias nutricionales y mantener un óptimo estado de salud.
Además, en los últimos años, esta opción dietética es cada vez más aceptada en nuestra sociedad y su auge ha motivado que muchas personas se planteen hacer cambios en su alimentación para reducir el consumo de alimentos de origen animal. En concreto, según el informe The Green Revolution y centrando el estudio en la población española mayor de edad, el 6,3% se considera flexivegetariano, el 1,3% ovolactovegetariano y un 0,2% vegano.
¿En qué consiste una dieta vegana?
La dieta vegana, como hemos apuntado antes, defiende una alimentación basada en la supresión de origen animal (carnes, pescados, huevos o lácteos) y subproductos en los que intervengan animales, como la miel. En contrapartida, incluye todos los productos de origen vegetal, como:
Frutas frescas
Frutas secas : pasas, orejones, dátiles, ciruelas…
Otros frutos , como las aceitunas o el aguacate.
Vegetales y tubérculos (patata, boniato, chirivía, remolacha).
Todo tipo de legumbres (lentejas, garbanzos, alubias, soja, cacahuete) en cualquiera de sus presentaciones: en forma de guisos, hamburguesas de legumbres, tofu, tempeh, soja texturizada, en cremas tipo hummus.
Bebidas vegetales derivadas de la soja, arroz, almendra o avena.
Frutos secos : nueces, avellanas, almendras, anacardos, etc.
Semillas: lino, chía, sésamo, girasol…
Cereales : arroz, quinoa, mijo, trigo, maíz, trigo sarraceno, centeno, avena…
Aceites vegetales: de semillas (lino o sésamo), de coco, de oliva, de girasol…
¿Es más saludable una dieta vegana que una omnívora?
No necesariamente. Cualquier opción alimentaria, ya sea omnívora, vegana o vegetariana puede ser insalubre si se lleva a cabo de forma descontrolada y sin asesoramiento. En este aspecto, podríamos concluir que hay que priorizar la calidad de esta dieta ya que se pueden cometer los mismos errores que en una dieta omnívora, por ejemplo, consumiendo elevadas cantidades de productos ricos en azúcares simples o en grasas saturadas de origen vegetal (refrescos, bollería industrial vegana, productos ultraprocesados con garantía vegana, margarina etc.).
Por ello, el objeto de este artículo no sólo es conocer qué es una dieta vegana sino cómo hacerla más saludable a través de una óptima planificación. Lo que sí está claro es que la mayoría de entidades y asociaciones de dietistas-nutricionistas certifican que una alimentación vegana bien planificada es adecuada para todas las etapas de la vida (infancia o edad adulta, e incluso embarazo y lactancia). Y, además, puede contribuir a la prevención del sobrepeso, las enfermedades cardiovasculares y otros problemas de salud como la hipertensión, la diabetes y el cáncer de colon.
Claves para mantener una dieta vegana saludable
Come al menos cinco raciones de verduras y frutas todos los días , ya sea en forma cruda (ensaladas) como cocida (al horno, al vapor, al wok…) y, si es posible, combina las legumbres con vegetales y frutas ricas en vitamina C (pimiento, brócoli, coliflor, perejil fresa, kiwi, naranja, limón) ya que así favoreceremos la biodisponibilidad del hierro no hemo presente en los alimentos que contienen proteínas de origen vegetal y reduciremos los efectos inhibidores de hierro de los fitatos (sustancias que se encuentran en la capa externa de las semillas de los cereales, las legumbres y los frutos secos).
Utiliza técnicas de cocción y procesos que favorezcan la absorción de hierro no hemo:
Poner en remojo las legumbres y los cereales integrales.
Utilizar alimentos con soja fermentada (tofu, miso, tempeh, natto).
Consumir preferentemente pan integral hecho con masa madre.
Tomar legumbres fermentadas como brotes de soja.
Tostar ligeramente los frutos secos o las semillas.
Evita el consumo excesivo de alimentos ricos en polifenoles (inhibidores del hierro no hemo) como el té, el café, las infusiones de hierbas y el cacao.
Consume carbohidratos complejos a diario: legumbres de todo tipo, cereales integrales (avena, trigo, centeno, maíz, arroz, quinoa, mijo, pan, pasta integral, etc.) patatas y tubérculos. Recuerda que la versión integral de los cereales tiene un mayor contenido en minerales y vitaminas del grupo B.
En un mismo día, combina alimentos con diferentes aminoácidos limitantes: todos los alimentos tienen aminoácidos esenciales aunque algunos de ellos se encuentran en una cantidad menor, por eso clasificamos los vegetales como limitantes en un aminoácido concreto. Por ejemplo, los cereales (arroz, avena, etc.) tienden a ser pobres en lisina y treonina, en cambio, las legumbres como las lentejas, son limitantes en metionina. Para proporcionar todos los aminoácidos esenciales, debemos consumir alimentos limitantes en aminoácidos diferentes a lo largo del día de forma que se complementen los unos con los otros obteniendo proteínas completas. Un ejemplo de ello sería consumir avena en el desayuno, lentejas en la comida, nueces en la merienda y algunas verduras con semillas de sésamo en la cena. De esta manera obtendremos un aminograma completo sin la necesidad de combinar estos alimentos en una misma comida.
Incluye a diario alimentos que contienen proteínas vegetales completas: existen alimentos vegetales que contienen un aminograma completo, es decir, por sí mismos son proteínas vegetales completas y no necesitan combinarse con cereales. Estos alimentos son: la soja y sus derivados (tempeh, tofu, soja texturizada), el garbanzo, algunas alubias, el pistacho y las semillas de chía.
Limita los productos ultraprocesados : aunque tengan el sello vegano, los productos como el queso vegano, salchichas, hamburguesas veganas, etc. contienen aditivos y grasas que es mejor evitar. Ante la duda, lee el etiquetado y asegúrate de que los ingredientes mayoritarios son las legumbres (soja, lentejas, garbanzos, etc.)
Incluye grasas de calidad: prioriza el consumo de frutos secos, aguacate y aceite de oliva, que son alimentos ricos en ácido oleico y omega-3, frente a otras grasas ricas en omega 6 como los aceites de semillas (girasol), maíz o soja, margarinas y otras grasas industriales. También se deben incluir otras fuentes de grasa saludable como el ácido alfa-linolénico presentes en el aceite de lino o de colza o semillas de lino o de chía. Un ejemplo para lograr una adecuada ingesta diaria de éste sería mediante la toma diaria de:
10-15 g de nueces
5-8 g de semillas de lino machacadas o rotas
2’5-5 g de aceite de lino
No obstante, en el caso de mujeres veganas en período de embarazo o lactancia, que requieren mayor ingesta de ácidos grasos omega-3 , se pueden beneficiar de una suplementación con derivados de microalgas ricas en DHA.
NO TE OLVIDES DE LA VITAMINA B12
El aporte de vitamina B-12 de las personas veganas y vegetarianas suele ser inferior al adecuado debido a que no consumen regularmente fuentes ricas en esta vitamina como lácteos, huevos, quesos, carnes o pescados . Por ello, en una dieta vegana o vegetariana es imprescindible utilizar suplementos de vitamina B-12 ya que ningún alimento vegetal enriquecido contiene una cantidad significativa de vitamina B-12 activa y ni siquiera los productos veganos enriquecidos, las algas, la espirulina o la soja fermentada son suficientes para contener los requerimientos de esta vitamina.
Por ello, la mejor opción es utilizar suplementos de vitamina B12 en forma de cianocobalamina , que es la forma más segura, estudiada, económica y estable de tomar esta vitamina. Además, La IVU (International Vegetarian Union) señala que la suplementación para obtener un aporte óptimo de vitamina B 12 en personas veganas se puede hacer de dos formas:
Tomando un suplemento de B12 diario que proporcione al menos 100 microgramos
Tomando un suplemento de B12 semanal que proporcione al menos 2000 microgramos.
Contenidos sobre enfermedades
Somos conscientes de que los conceptos médicos pueden resultar confusos si no te los explican con claridad. Para evitar esto, le hemos pedido a nuestros profesionales que preparen estas fichas en donde podrás acceder a información relevante sobre enfermedades que te ayudará a entender de una manera sencilla por qué se producen y por qué es necesario su tratamiento.
Ver todas las enfemedades 
Enfermedad
Enfermedad de Addison
¿Qué es la enfermedad de Addison ?
La enfermedad de Addison es un trastorno que sucede cuando no se produce suficiente cantidad de hormonas en las glándulas suprarrenales . Suele haber un déficit de hormona cortisol y de aldosterona.
Tipos de insuficiencia suprarrenal
Existen algunas tipologías de este trastorno, que se pueden diferenciar en:
Insuficiencia Suprarrenal Primaria o Enfermedad de Addison: cuando se lesiona la corteza y no produce suficientes hormonas adrenocorticales. Suele ser una enfermedad autoinmune.
Insuficiencia Suprarrenal Secundaria: es la falta de producción de hormonas adrenocorticotrópica de la hipófisis. A veces se pone de manifiesto cuando se deja de tomar de repente un tratamiento a base de corticoesteroides.
Insuficiencia Suprarrenal Aguda o Crisis de Addison: la diferencia con la enfermedad de Addison radica en que los síntomas aparecen de forma repentina a consecuencia de una tensión física provocada por una enfermedad, lesión o infección, y puede llegar a provocar la muerte si no se trata a tiempo.
Causas de la enfermedad de Addison
La enfermedad de Addison es causada por una lesión en la corteza de las glándulas suprarrenales, ya sea originada por una enfermedad autoinmunitaria, un tumor, una infección o una hemorragia .
Síntomas de la enfermedad de Addison
Los síntomas de esta enfermedad se suelen desarrollar progresivamente, entre ellos destacan:
Disminución del apetito y pérdida de peso
Fatiga extrema
Náuseas, vómitos y diarreas
Hiperpigmentación u oscurecimiento de la piel
Presión arterial baja
Ganas de consumir sal
Hipoglucemia
Dolor de abdomen y muscular
Irritabilidad y depresión
Caída del vello
Pérdida de deseo sexual
Deshidratación
Fiebre baja
Tratamiento de la enfermedad de Addison
El tratamiento para los pacientes sintomáticos consiste en la toma de medicamentos orales de por vida, para el reemplazo de corticosteroides y mineralocorticoides para controlar los síntomas, corrigiendo los niveles de hormonas.
Si se entra en crisis suprarrenal, se debe inyectar hidrocortisona inmediatamente . Y, se suele necesitar tratamiento también para la baja presión arterial.
Se pautan, además, algunas recomendaciones, como aumentar el consumo de sal en la dieta, especialmente cuando se realice deporte o ejercicio intenso, en verano, si se padece diarrea, vómitos o algún trastorno gastrointestinal. A menudo, el médico puede corregir la dosis del tratamiento según si el paciente se encuentra afectado por alguna enfermedad menor, infección, cirugía, parto, etc.
El médico debe enseñar al paciente a auto-inyectarse corticosteroides, por si fuera necesario en situaciones de estrés. Es recomendable llevar siempre encima una pulsera identificativa de alerta médica y un kit de inyección.
Es recomendable, también, realizar meditación para aprender técnicas de reducción del estrés y evitar una crisis de Addison .
Pruebas complementarias de la enfermedad de Addison
Algunas de las pruebas complementarias que se pueden realizar incluyen:
Análisis de sangre, para detectar los niveles de hormonales y electrolitos.
Análisis de orina, para determinar la excreción de la hormona cortisol.
Pruebas por imágenes como radiografía abdominal o tomografía computarizada de abdomen para determinar el tamaño de la glándula.
Prueba de estimulación de ACTH (hormona adenocorticotropa), para medir el nivel de cortisol antes y después de la inyección de la hormona.
Prueba de hipoglucemia inducida por insulina, en caso de existir sospecha de ser un trastorno de la hipófisis.
Factores desencadenantes de la enfermedad de Addison
Se desconoce el verdadero desencadenante de esta enfermedad. Puede producirse por una destrucción de las glándulas suprarrenales debido a un cáncer u otra enfermedad , por el uso de algunos esteroides o medicamentos antifúngicos, o por una reacción autoinmune, entre otros.
Factores de riesgo de la enfermedad de Addison
Son factores de riesgo el estrés físico o padecer otra enfermedad como, por ejemplo, una infección, un traumatismo, una deshidratación, una situación emocional, etc .
Complicaciones de la enfermedad de Addison
Algunas complicaciones de la enfermedad de Addison pueden ser:
Diabetes
Anemia perniciosa
Tiroiditis crónica
Hipofunción ovárica o insuficiencia testicular
Hipertiroidismo
Y, si no se trata adecuadamente, puede producirse un shock hipotensivo, una insuficiencia respiratoria e, incluso, la muerte del paciente.
Prevención de la enfermedad de Addison
No hay forma de prevenir la enfermedad de Addison. No obstante, se recomienda realizar revisiones periódicas y, resulta conveniente prever situaciones que aumenten el estrés (como cirugías, lesiones, etc.) para intervenir de forma rápida, portar siempre un kit de inyección, y llevar una pulsera o cualquier identificación médica para poder recibir un tratamiento de emergencia en caso de necesitarlo.
Especialidades a las que pertenece
La especialidad médica a la que pertenece es la endocrinología, esta se encarga de estudiar el sistema endocrino y las enfermedades derivadas de un mal funcionamiento del mismo.
Preguntas frecuentes
¿Qué órganos afecta la enfermedad de Addison?
La enfermedad de Addison afecta a las glándulas suprarrenales, estos órganos pequeños se sitúan encima de los riñones y están formados por una corteza externa y la médula interna. Se encargan de secretar hormonas y, cuando no producen suficientes, sucede este trastorno denominado enfermedad de Addison.
¿Cómo se mide el cortisol?
El nivel de la hormona esteroidea cortisol (producida por la glándula suprarrenal) se mide a través de un análisis de sangre, también se puede hacer mediante un análisis de orina o de saliva.
Los resultados de laboratorio pueden variar, pero normalmente, unos valores normales de cortisol en adultos a las 8 am, sobre una muestra de sangre, suelen ser de 5 a 25 microgramos por decilitro o 140 a 690 nanomoles por litros. Un valor por encima de lo normal puede indicar alguna enfermedad como enfermedad de Cushing o tumor, y unos valores por debajo, enfermedad de Addison o hipopituitarismo, entre otras.
¿Qué es la aldosterona y para qué sirve?
La aldosterona es una hormona esteroidea y mineralocorticoide, producida por las glándulas suprarrenales, sirve para regular el metabolismo de los electrolitos, aumentando la presión en sangre, manteniendo sodio en el cuerpo y liberando potasio.
La enfermedad de Addison suele generar una disminución de aldosterona.
¿Qué hacen las glándulas suprarrenales?
La función principal de las glándulas suprarrenales es regular diferentes componentes del metabolismo y producir hormonas que son imprescindibles para la vida, como el cortisol o las hormonas sexuales.
¿Qué es la insuficiencia adrenal?
Una insuficiencia adrenal es un trastorno endocrino y hormonal causado por una producción insuficiente de hormonas suprarrenales, como cortisol o aldosterona.

Enfermedad
Hipotiroidismo en el Embarazo
¿Qué es el hipotiroidismo en el embarazo?
El hipotiroidismo en el embarazo es el descenso de la hormona tiroidea , que se produce por la alteración de la producción de la misma en el tiroides durante el embarazo. Esta situación puede favorecer los abortos, así como la eclampsia (hipertensión arterial en el embarazo), y puede producir en casos de hipotiroidismo severo, alteraciones en el desarrollo cerebral del niño. Obliga a que el control durante el embarazo sea más estricto, sobre todo en las mujeres cuyo hipotiroidismo fuera conocido previamente, ya que la demanda de hormona tiroidea es más alta durante la gestación.
Tipos de hipotiroidismo en el embarazo
Los tipos de hipotiroidismo no son diferentes en el embarazo que en las pacientes que no están embarazadas:
Hipotiroidismo primario: es la causa más frecuente de hipotiroidismo. En ella, se produce una falta de producción por alteración de la glándula tiroides. Es el caso de la tiroiditis de Hashimoto, causa más común de este proceso.
Hipotiroidismo secundario: es el que se produce por falta de hormona hipofisaria, conocida como TSH. Al no producirse en cantidad suficiente, no estimula tiroides y este no produce hormona tiroidea.
Hipotiroidismo terciario: hay falta de la hormona tirotropina que se produce en el hipotálamo, provocando una falta de producción de TSH y de T4.
Causas de hipotiroidismo en el embarazo
La causa del hipotiroidismo en el embarazo no difiere de las causas sin embarazo. La más frecuente es la enfermedad de Hashimoto , es una enfermedad autoinmune inflamatoria que daña la glándula tiroidea. Puede darse también en pacientes que presentan un hipotiroidismo congénito. En este caso se debe aportar la T4 desde la infancia, o en pacientes que han tenido poco aporte de yodo. En muchos casos es necesario dar un aporte de yodo suplementario en pacientes embarazadas, y también en aquellas que hayan tenido previamente una extirpación de tiroides por alguna causa.
Síntomas de hipotiroidismo en el embarazo
Los síntomas de hipotiroidismo en el embarazo son cansancio, dolor muscular, anemia por descenso de los glóbulos rojos, riesgo de insuficiencia cardíaca y como síntoma principal propio del embarazo, la preeclampsia, es decir, el aumento de la presión arterial durante el embarazo. Estos síntomas se dan en los hipotiroidismos severos, en los casos leves pueden no existir síntomas o ser achacables al propio embarazo .
Tratamiento de hipotiroidismo en el embarazo
El tratamiento del hipotiroidismo durante el embarazo es similar a todos los hipotiroidismos. Se realiza mediante la suplementación con hormona tiroidea . Se puede necesitar un aumento de entre el 25 y 50 % de las dosis previas, si la paciente ya estaba siendo tratada, debido a la mayor demanda de esta hormona durante el embarazo.
Pruebas complementarias del hipotiroidismo en el embarazo
La prueba complementaria es la analítica de sangre con determinación de TSH y hormona T4 que se realiza desde el inicio del embarazo. En los casos de hipotiroidismo previo, se hace analítica previa al embarazo y, cada 8 semanas, es necesario llevar a cabo un nuevo control analítico para reajustar la dosis en función de las diferentes necesidades de hormona durante el embarazo .
Puede ser necesaria la realización de una ecografía de la zona tiroidea para valorar el tiroides. No se realizan otras pruebas de imagen durante el embarazo.
Factores desencadenantes del hipotiroidismo en el embarazo
Los factores desencadenantes en el hipotiroidismo en el embarazo no difieren de los factores de riesgo sin el embarazo. En los casos de hipotiroidismo primario, la causa más frecuente será la enfermedad de Hashimoto, y la falta de yodo en el aporte alimenticio, por ello, en muchos casos, se da suplemento de yodo durante este estado.
En los casos de hipotiroidismo secundario, la causa más común es el adenoma hipofisario (tumor benigno en las células de la glándula hipófisis).
Los casos terciarios se dan por alteraciones a nivel del hipotálamo.
Factores de riesgo del hipotiroidismo en el embarazo
La falta de aporte de yodo es un factor de riesgo del hipotiroidismo en el embarazo .
Complicaciones del hipotiroidismo en el embarazo
Las complicaciones de hipotiroidismo en el embarazo son la dificultad para conseguir un embarazo en los casos mal controlados, la probabilidad de aborto en el primer trimestre, cuando la hormona no se encuentra en valores normales, y el riesgo de preeclampsia.
Prevención del hipotiroidismo en el embarazo
La prevención del hipotiroidismo durante el embarazo es la suplementación con yodo en aquellos casos que se crea necesario, y controles a lo largo del embarazo con tratamiento precoz y monitorizado de los hipotiroidismos que aparezcan.
Especialidades a las que pertenece
La especialidad a la que pertenece es la endocrinología, pero, si la paciente no tiene previamente hipotiroidismo, las analíticas con monitorizaciones hormonales son pedidas en primer lugar por obstetricia. El obstetra deriva al endocrino en los casos necesarios.
Preguntas frecuentes
¿ Qué significa TSH baja y t4 normal?
Cuando la TSH está baja y la T4 normal, indica una normalidad en la producción de hormona tiroidea, que puede haber estado precedida de una situación de hipertiroidismo. Por tanto, es necesario un nuevo control analítico pasado un periodo de unas 8 semanas, que permitan confirmar la normalidad en la producción de hormona tiroidea y descarten un hipertiroidismo.
¿Qué parte del cuerpo afecta el hipotiroidismo?
El hipotiroidismo afecta a múltiples órganos al ser una hormona reguladora. En primer lugar, puede afectar neurológicamente, produciendo estados depresivos y bradipsiquia. También, al sistema digestivo produciendo estreñimiento y dispepsia, o al muscular produciendo una astenia y falta de fuerza, al sistema de control de peso produciendo un aumento del mismo, defectos en control de la temperatura con una intolerancia al frío, la piel se altera y el pelo y las uñas se vuelven quebradizos y, puede haber enlentecimiento del pulso.
En casos muy extremos se puede llegar a sufrir un coma por esta causa.
¿Cuál es el nivel normal de prolactina en la mujer?
El nivel de prolactina puede variar a lo largo de la vida, siendo más alto durante la lactancia y en el embarazo. En situación normal, los niveles deben estar por debajo de 25 nanogramos por mililitro y, en caso de embarazo, pueden variar entre 80 y 400 nanogramos por mililitro .
¿Cuál es el especialista que trata el hipotiroidismo?
El especialista que diagnostica, controla y trata el hipotiroidismo es el endocrinólogo .
¿Cuál es el hipotiroidismo primario?
Se entiende por hipotiroidismo primario a la falta de producción de la hormona tiroidea originado en una alteración en la glándula tiroides , funcionando correctamente el eje hipotálamo-hipofisario.
Si quieres descubrir todos los consejos y cuidados que debe de tener una mujer embarazada, haz nuestro test sobre el embarazo .

Enfermedad
Obesidad Mórbida
¿Qué es la obesidad mórbida?
La obesidad mórbida es un exceso de peso de la persona en la que el índice de masa corporal o IMC se encuentra por encima de 40. Se define el IMC como el peso en kilogramos dividido por la altura en metros al cuadrado. La obesidad mórbida se considera la forma más extrema de obesidad.
Tipos de obesidad mórbida
Existen diferentes tipos de obesidad:
Obesidad mórbida grado 3 o de alto riesgo, con IMC igual o mayor a 40.
Obesidad mórbida grado 4 o extrema, con IMC por encima de 50.
Obesidad grado 1 y 2, no se considera obesidad mórbida, en el grado 1 el IMC se encuentra entre 30 y 34.9 y en el grado 2, de 35 a 39.9.
Causas de la obesidad mórbida
Aunque la causa principal de la obesidad mórbida se produce por un mayor consumo de calorías ingeridas frente a las calorías gastadas, son múltiples las causas que dan lugar a este proceso.
Causas genéticas: este es el caso de la enfermedad o síndrome de Prader Willi y el síndrome de Bardet Biedl, hay que tener en cuenta que hay asociación de obesidad familiar, hay familias de obesos. Esto hace pensar en una causa genética, pero también las familias comparten las mismas formas de comer, por lo que este factor también hay que tenerlo en cuenta.
Factores ambientales: como son el consumo de ciertos alimentos y la cantidad de ellos, así como la falta de ejercicio físico.
Problemas psicológicos de estrés, depresión o traumas: ya sea en la infancia o en la edad adulta, estos pueden colaborar en que la comida se establezca como una compensación.
Secundario a enfermedades endocrinas: como el síndrome de Cushing, el hipotiroidismo o el uso de esteroides, puede dar lugar también a aumento de peso.
Síntomas de la obesidad mórbida
El síntoma principal de la obesidad mórbida es el aumento excesivo de peso, que se traduce en una disminución de movilidad, en una alteración de las articulaciones, mayor riesgo de diabetes mellitus, de enfermedades cardiovasculares como hipertensión, cardiopatía isquémica e ictus y, también puede producir síndrome de apnea del sueño.
Otro problema asociado es el aislamiento social, que se produce por la falta de movilidad del paciente, pero también por el rechazo que un paciente siente por parte de la sociedad que le rodea, que considera que la obesidad se debe a una falta de interés del paciente por si mismo.
Tratamiento de la obesidad mórbida
El tratamiento de la obesidad mórbida lleva un conjunto de terapias para apoyar al paciente en la mejora de su situación.
En primer lugar es necesario indicar una dieta y unos buenos hábitos alimenticios, así como ejercicios que el paciente pueda realizar para ayudarle a mejorar de su situación.
Es preciso tratamiento psicológico y psiquiátrico de posibles alteraciones en esta esfera, como son la depresión y la ansiedad, además del apoyo psicológico necesario para mejorar los hábitos de vida del paciente.
Suele ser necesario recurrir a tratamiento quirúrgico de la obesidad mórbida, que se puede clasificar en tres tipos de cirugía: restrictiva, cirugía malabsortiva y cirugía de restricción y malabsorción combinadas.
Son cirugías restrictivas la banda gástrica, en la cual, se sitúa una banda de silicona para reducir el estómago, dando lugar a una saciedad más rápida.
Manga gástrica, en ella se procede a dar una forma de manga al estómago, dando lugar a un menor tamaño del mismo y creando una saciedad con una menor cantidad de alimento ingerido.
La cirugía malabsortiva o la derivación biliopancreática, en la cual se procede a disminuir el tamaño del estómago y a conectar este directamente con la segunda parte del intestino delgado, donde se secretan los jugos pancreáticos y biliares, evitando la absorción de alimentos en las zonas más próximas del intestino delgado.
El bypass gástrico con Y de Roux, se une el estómago con la parte más distal del intestino, es, por tanto, restrictiva y malabsortiva.
Pruebas complementarias de la obesidad mórbida
Las pruebas complementarias para lo obesidad mórbida son una analítica de sangre para conocer los niveles de azúcar, colesterol y el recuento celular del paciente, radiología de tórax, espirometría y estudio de apnea obstructiva del sueño.
El electrocardiograma permite conocer alteraciones cardiacas desconocidas hasta ese momento.
Por último, es necesario también, el estudio del sistema gastroduodenal por medio de endoscopia, para planear de forma adecuada la posibilidad de una cirugía bariátrica.
Factores desencadenantes de la obesidad mórbida
El factor desencadenante principal de la obesidad mórbida es el desequilibrio entre las calorías consumidas y las calorías gastadas por parte del paciente.
Factores de riesgo de la obesidad mórbida
Los factores de riesgo para la obesidad mórbida son la presencia de esta dolencia dentro del grupo familiar, en la cual parecen estar implicados factores genéticos asociados a alteraciones en el consumo de ciertos alimentos muy calóricos y a una disminución del ejercicio físico.
Complicaciones de la obesidad mórbida
Las complicaciones que lleva aparejada la obesidad mórbida son alteraciones cardiovasculares como hipertensión arterial, mayor riesgo de ictus y de infartos cardiacos, problemas respiratorios con disnea intensa y apnea del sueño, dolores articulares, mayor tasa de gota, alteraciones de la salud mental tipo depresión y ansiedad, y enfermedades endocrinológicas como la diabetes mellitus y litiasis biliar.
La mortalidad de este tipo de pacientes se presenta elevada respecto a lo que les corresponde por edad.
Prevención de la obesidad mórbida
La prevención de la obesidad mórbida se realiza con una alimentación equilibrada mediterránea, con consumo de frutas y verduras frescas, y hábitos de vida saludables con ejercicio diario que permite consumir parte de las calorías ingeridas.
No se deben consumir bebidas azucaradas, ni refrescos de forma habitual, tampoco bollería industrial, ni comida rápida.
Especialidades a las que pertenece
Los especialistas implicados en el tratamiento de la obesidad mórbida son varios; endocrinos y nutricionistas, psiquiatras, neurólogos y cirujanos generales son los más implicados en el tratamiento y el control de la obesidad mórbida. Es importante contar con una unidad de fisioterapia que establezca un régimen de ejercicio acorde al paciente.
Preguntas frecuentes
¿ Cuáles son los tipos de obesidad ?
Los tipos de obesidad se clasifican en diferentes grados, en función del índice de masa corporal:
grado 1, obesidad leve, IMC entre 30 y 34.9.
grado 2, obesidad moderada, IMC entre 35 y 39,9.
grado 3, obesidad mórbida, IMC por encima de 40.
grado 4, obesidad extrema, IMC por encima de 50.
El riesgo para los pacientes aumenta según aumenta el IMC. A mayor IMC, mayor riesgo para la salud del paciente.
¿ Cuáles son los riesgos de la obesidad grado 1 ?
La obesidad grado 1 aumenta el riesgo de padecer enfermedades endocrinológicas como la diabetes, elevación de los niveles de colesterol y triglicéridos, lo que puede derivar a un mayor riesgo cardiovascular y de sufrir dolores articulares. Dentro de la obesidad, es la que menor riesgo presenta, aunque esté elevada respecto a un paciente con normopeso.
¿ Cuándo se considera obesidad mórbida ?
La obesidad se considera obesidad mórbida cuando el IMC supera el nivel de 40, cuando supera el nivel de 50 se considera una obesidad extrema.
¿ Qué es androide y ginoide ?
Los términos androide y ginoide respecto a la obesidad marcan la zona donde de forma preferente se va a acumular la grasa.
La distribución androide es una distribución a nivel abdominal y de grasa visceral.
La distribución ginoide es la que se localiza principalmente en la zona de las piernas, glúteos y muslos.
La obesidad androide es la que presenta más riesgo de enfermedades cardiovasculares.
¿ Qué se puede hacer para evitar la obesidad infantil ?
Para evitar la obesidad infantil, es importante controlar los hábitos alimenticios de los niños, su alimentación debe de ser rica en frutas y verduras y pobre en grasas, evitando especialmente la bollería industrial.
Es importante también estimular la realización de ejercicio físico, controlando que no permanezcan sentados durante mucho tiempo.

Enfermedad
Pancreatitis
¿Qué es la pancreatitis?
La pancreatitis es un proceso inflamatorio de la glándula pancreática (páncreas), de gran tamaño. Se ubica detrás del estómago y se encarga de fabricar jugos digestivos o enzimas que ayudan a descomponer los alimentos en la parte superior del duodeno o intestino delgado. El páncreas también es el encargado de producir insulina y glucagón, dos hormonas que ayudan a controlar los niveles de azúcar en sangre y que constituyen la principal fuente de energía del organismo. La pancreatitis se desencadena por la activación inapropiada de las enzimas pancreáticas, resultado de una autodigestión del páncreas. La inflamación puede ser súbita (aguda) o progresiva (crónica). Es más frecuente en hombres que en mujeres y suele aparecer entre los 30 y los 60 años. Es una enfermedad grave. Los casos leves de pancreatitis pueden desaparecer sin tratamiento , pero los casos graves pueden causar complicaciones potencialmente mortales.
Tipos de pancreatitis
Existen dos tipos de pancreatitis:
Pancreatitis aguda : es un proceso inflamatorio agudo del páncreas con afectación variable de otros tejidos próximos y de órganos distantes, que se se produce generalmente por los cálculos biliares (piedras en la vesícula biliar) o a un consumo excesivo de alcohol, fenómenos que pueden provocar una autodigestión del páncreas por las enzimas que produce. Tiene pocos días de duración.
Pancreatitis crónica : es un proceso inflamatorio persistente (crónico) del parénquima y/o sistema ductal del páncreas, que tiene como consecuencia fibrosis y compromiso de sus funciones. Se debe generalmente a una repetición de la pancreatitis aguda. La ingesta prolongada y excesiva de alcohol también puede ser la causa de la pancreatitis crónica.
Causas de la pancreatitis
La pancreatitis tiene lugar cuando las enzimas digestivas se activan mientras están en el páncreas, lo que irrita las células del páncreas y provoca inflamación. Cuando el páncreas funciona normalmente, las enzimas que segrega no se vuelven activas hasta alcanzar el duodeno. Pero, cuando el páncreas está inflamado, las enzimas se activan precozmente (mientras todavía están dentro del páncreas) y empiezan a atacar sus estructuras internas. El tejido que recubre el interior del páncreas , encargado de fabricar enzimas, se lesiona debido a la actividad enzimática y, por lo tanto, deja de producir nuevas enzimas.
Las causas principales de la pancreatitis en más de un 80% de los casos están provocadas por cálculos (piedras) biliares inadvertidas y el abuso del alcohol. Otras causas menos frecuentes son la genética, los traumatismos, o el consumo de algunos medicamentos, drogas o toxinas. Otro motivo es cualquier tumor o inflamación que obstruya el conducto que drena el páncreas.
Síntomas de la pancreatitis
Los síntomas de la pancreatitis incluyen: dolor en la zona abdominal superior , dolor abdominal que se extiende a la espalda, taquicardia, dolor abdominal que empeora después de comer, náuseas, fiebre, dolor con la palpación al tocarse el abdomen, vómitos, pérdida de peso de forma involuntaria, sangrado pancreático, que se manifiesta en manchas cutáneas similares a moratones en los costados o cerca del ombligo y heces de aspecto aceitoso y mal olor.
Tratamiento para la pancreatitis
En los dos tipos de pancreatitis, no hay un tratamiento curativo . El de la pancreatitis aguda se enfoca en “dejar descansar” el páncreas mediante una dieta absoluta (no tomar nada) entre 2 y 4 días. Esto suele implicar la colocación de sonda nasogástrica y la administración de analgésicos intravenosos e hidratación por vena. En la pancreatitis crónica, el tratamiento es analgésico y se administran fármacos que ayuden a que las enzimas pancreáticas realicen adecuadamente su función. Hay que tener en cuenta que, en estos casos, con cada brote habrá más daños que irán limitando el funcionamiento del páncreas.
Pruebas complementarias del tratamiento de la pancreatitis
Para el diagnóstico y tratamiento de la pancreatitis es necesario realizar pruebas como: análisis de sangre para detectar niveles elevados de enzimas pancreáticas, tomografía computarizada para detectar cálculos biliares, ecografía abdominal para detectar cálculos biliares e inflamación del páncreas , o resonancia magnética para detectar anomalías en la vesícula, el páncreas y los conductos.
Factores desencadenantes de la pancreatitis
No se conoce un factor específico que pueda desencadenar este trastorno.
Factores de riesgo de la pancreatitis
Entre los factores que aumentan el riesgo de tener pancreatitis están: alcoholismo, cálculos biliares, ciertos medicamentos, fibrosis quística, antecedentes familiares de pancreatitis, niveles altos de calcio en la sangre, niveles altos de triglicéridos en la sangre , cáncer de páncreas, tabaquismo, sobrepeso y obesidad.
Complicaciones de la pancreatitis
Las complicaciones de la pancreatitis incluyen:
Pseudoquistes.
Insuficiencia renal .
Problemas respiratorios .
Diabetes.
Desnutrición.
Cáncer de páncreas .
Prevención de la pancreatitis
Para prevenir la pancreatitis es necesario:
Evitar el sobrepeso .
No tomar alcohol .
Evitar el consumo de tabaco .
Especialidades a las que pertenece la pancreatitis
La pancreatitis pertenece a la especialidad de gastroenterología. La gastroenterología es la parte de la medicina que se ocupa del estómago y los intestinos y sus enfermedades, así como del resto de los órganos del aparato digestivo.
Preguntas frecuentes
¿Cuál es la función del páncreas?
El páncreas es el encargado de fabricar jugos digestivos o enzimas, que ayudan a descomponer los alimentos en la parte superior del intestino delgado. El páncreas también es el encargado de producir insulina y glucagón, dos hormonas que ayudan a controlar los niveles de azúcar en sangre, la principal fuente de energía del organismo.
¿Por qué se inflama el bazo?
El bazo se puede inflamar debido a muchas enfermedades , como infecciones, enfermedad hepática y algunos tipos de cáncer que pueden causar un aumento de tamaño del bazo.
¿Cuál es la función del bazo?
El bazo forma parte del sistema linfático , que combate las infecciones y mantiene el equilibrio de los líquidos del cuerpo. Contiene los glóbulos blancos que luchan contra los gérmenes. El bazo también ayuda a controlar la cantidad de sangre del organismo y destruye las células envejecidas y dañadas.
¿Qué pasa si se rompe el bazo?
Al romperse el bazo se produce un sangrado de este órgano, con lo consiguiente se produce una hemorragia interna. En algunas ocasiones, en el momento del traumatismo puede no ocurrir una rotura completa del bazo, si no una laceración o una rotura pequeña que produzca un pequeño sangrado. Existen otras causas de rotura de bazo aparte del traumatismo; esto puede ocurrir en enfermedades que produzcan una inflamación importante del bazo, de manera que se rompa la membrana que lo rodea, y por consiguiente aparece su hemorragia.
Artículos por especialidad
CertificadosAlergologíaAnatomía PatológicaAnestesiología y ReanimaciónAngiología y Cirugía VascularAnálisis ClínicosAparato DigestivoCardiologíaChequeosCirugía General y del Aparato DigestivoCirugía General y del Aparato Digestivo PediátricaCirugía Oral y MaxilofacialCirugía Ortopédica y TraumatologíaCirugía Ortopédica y Traumatología PediátricaCirugía PediátricaCirugía Plástica y ReparadoraCirugía TorácicaClínica u HospitalDermatología Médico-Quirúrgica y VenereologíaEndocrinología y NutriciónEnfermeríaFisioterapiaGenética HumanaGinecología y ObstetriciaInmunologíaLogopedia y FoniatríaMedicina Estética y Unidad LaserMedicina Física y RehabilitaciónMedicina GeneralMedicina InternaMedicina NuclearMedicina del DeporteNefrologíaNeumologíaNeurocirugíaNeurofisiología ClínicaNeurologíaNutrición y DietéticaOdontología y EstomatologíaOftalmologíaOncología MédicaOncología RadioterápicaOsteopatíaOtorrinolaringologíaPediatríaPodologíaPoliclínicasPreparación al PartoPsicologíaPsiquiatríaRadiodiagnóstico-Diagnóstico Por ImagenReumatologíaTricologíaUnidad del DolorUrgencias HospitalariasUrología
Todas las especialidades  Savia
Savia