Pediatría
La especialidadArtículos especializados
Enfermedades
Síntomas
Otros contenidos

Artículo especializado
Mancha mongólica en el recién nacido
La mancha mongólica de nacimiento se muestra de color azulado en la parte inferior de la espalda del recién nacido. Se trata de la lesión pigmentada más frecuente en recién nacidos. Normalmente es de carácter benigno, aunque en ocasiones puede estar relacionada con algunos síndromes y trastornos metabólicos.
¿Qué es la mancha mongólica?
Las manchas mongólicas son la forma coloquial de denominar a la melanocitosis dérmica congénita . Se trata de manchas cutáneas de color azulado en la parte inferior de la espalda, presentes ya en el nacimiento, aunque también pueden aparecen durante las primeras semanas de vida.
La denominación de “manchas mongólicas” responde a que se trata de un tipo de manchas muy frecuentes en recién nacidos de piel negra o en asiáticos. En países como Mongolia su prevalencia es muy elevada, siendo mucho menos frecuente en niños caucásicos.
La mancha se muestra de un color gris azulado o violáceo porque el pigmento causante, la melanina, se encuentra localizada en estos casos en la dermis, la capa interna de la piel.
El tamaño puede ser muy variable, desde pocos milímetros, hasta más de 20 cm con bordes indefinidos y puede ser única o múltiple.
La localización más habitual es la glúteo-sacra, si bien las manchas también pueden aparecer en zonas como los hombros.
Cuando se presenta una localización atípica, existe una mayor probabilidad de que se produzca su persistencia en la edad adulta.
¿Cuándo se va la mancha mongólica?
Las manchas hiperpigmentadas de la melanocitosis dérmica congénita son algo más frecuentes en varones y en recién nacidos pretérmino. Las lesiones pueden alcanzar su mayor visibilidad al año de vida, momento en el que comienza su atenuación. Finalmente, desaparecen a lo largo de la infancia en casi todos los casos, normalmente entre el primer y el segundo año de vida. En casos excepcionales pueden permanecer hasta la edad adulta, especialmente cuando se trata de manchas múltiples que presentan una coloración más oscura, son mayores de 10 cm y su localización es diferente a la región lumbosacra.
¿Cómo diferenciar la mancha mongólica de otras alteraciones de la piel?
La mancha mongólica del recién nacido puede aparecer tras el nacimiento o durante las primeras semanas de vida. Su diagnóstico es clínico, por lo que no se precisan pruebas complementarias.
Los rasgos más característicos de las manchas mongólicas azules en recién nacidos incluyen:
Su color es gris azulado o violáceo.
Las manchas no presentan relieve.
Los bordes de las manchas no están definidos, sino que se trata de bordes irregulares.
El tamaño de las manchas suele ser mayor de 2 cm, llegando a alcanzar hasta los 20 cm.
Estas características deberán ser tenidas en cuenta por el pediatra para poder descartar los trastornos de la piel motivados por problemas metabólicos u otras alteraciones que cursas con distorsiones pigmentarias.
De este modo, en ocasiones las manchas mongólicas pueden ir asociadas a ciertos errores congénitos del metabolismo, especialmente a las enfermedades de depósito lisosomal como la gangliosidosis y la mucopolisacaridosis tipo 1 o enfermedad de Hurler. En estos casos, las manchas en recién nacidos abarcan una gran extensión, su pigmentación es intensa y se presentan de manera múltiple. Además, suelen ir asociadas con otros síntomas, incluyendo la hipotonía y las visceromegalias.
Otras patologías que pueden ir asociadas a las manchas mongólicas incluyen:
Hemangioma congénito.
Síndrome de Sturge-Weber.
Síndrome de Klippel-Trenaunay.
Cutis marmorata teleangiectásica congénita.
Mancha café con leche.
Facomatosis pigmentovascular.
En muchos casos, la presencia de manchas mongólicas se relaciona con un peor pronóstico de la enfermedad subyacente.
En cuanto al diagnóstico diferencial de las manchas mongólicas, deben descartarse otras afecciones que cursan con hiperpigmentación de la piel como:
Nevus azul. Se caracteriza por ser lesiones de tamaño pequeño y de bordes bien definidos.
Nevus de Ota. Las manchas aparecen dentro del ojo y en la piel que rodea el ojo.
Nevus de Ito. La hiperpigmentación se presenta en la zona del nervio acromioclavicular.
Finalmente, las localizaciones atípicas de la mancha mongólica pueden dar lugar a diagnósticos erróneos de maltrato o abuso infantil. Para distinguirlos, hay que tener en cuenta que, a diferencia de los hematomas, las manchas mongólicas no muestran cambios en su coloración, son indoloras y suelen tardar mucho más tiempo en desaparecer.
¿Cómo se trata la mancha mongólica?
En el momento del nacimiento, la extensión y coloración de la mancha mongólica y su posterior expansión pueden ser muy llamativas y alarmantes para los padres. Sin embargo, esta afectación de la piel suele ser de naturaleza benigna y tiende a desaparecer por sí sola con la edad.
Durante los primeros meses de vida las manchas pueden adquirir una coloración aún más acentuada, alcanzando la máxima coloración en torno a los dos años de vida. A partir de ese momento se suele ir atenuando. Finalmente, cerca de los 10 años de edad la mancha suele ser prácticamente imperceptible.
En conclusión, en condiciones normales la mancha mongólica no necesita ningún tratamiento específico. En el caso de que estén asociadas a otros trastornos y patologías, el tratamiento efectivo de estas puede determinar su desaparición.
Por otro lado, en el caso de manchas muy extensas o en localizaciones atípicas, es posible que se mantengan presentes durante más tiempo.
Artículo especializado
Hepatitis infantil: cómo detectarla
Se conoce cómo hepatitis al proceso inflamatorio del hígado, producido por respuesta inmunológica de causa multifactorial. Este órgano es esencial porque desempeña múltiples funciones que ayudan al adecuado funcionamiento del metabolismo, entre ellas se encuentran:
Producción de bilis, colesterol, proteínas transportadoras de grasas y factores
Almacenamiento y liberación de glucosa. Depuración de fármacos y sustancias nocivas.
Regulación de la coagulación sanguínea.
Compensación de la bilirrubina en sangre.
La hepatitis determina que muchas de las funciones de este órgano vital se vean afectadas. Las manifestaciones clínicas que aparecen pueden variar desde una forma asintomática con detección por analítica rutinaria , sintomatología inespecífica, hasta forma fulminante con fallo hepático.
Causas de hepatitis
La principal causa de hepatitis en niños es viral, siendo los virus hepatotropos (VHA, VHB, VHC, VHD, VHE) los más frecuentes. En menor medida están los virus que causan enfermedad sistémica con afectación hepática que suele resolverse en varias semanas sin evolución a la cronicidad. Entre ellos se encuentran los citomegalovirus, Epstein Bar , varicela, herpes simple, enterovirus, parvovirus B19, adenovirus y rubéola.
Otras causas menos frecuentes son las toxicológicas por sustancias de empleo común por adolescentes como ácido retinoico para el acné, contraceptivos orales, alcohol y anfetaminas, o fármacos hepatotóxicos como analgésicos, antibióticos, antifúngicos y antiepilépticos, entre otros. La hepatitis también puede estar causada por enfermedades autoinmunitarias que dañan el hígado.
¿Cómo detectar la hepatitis en niños?
Tras el contagio o período de incubación asintomática, se distinguen tres fases clínicas denominadas, pre Ictérica, ictérica y post ictérica, en función de la coloración amarillenta que toma la piel y que distingue cada una de las fases. Los síntomas generales que se pueden desarrollar en cada una de ellas son los siguientes:
Fiebre.
Dolor de cabeza.
Dolor
Vómitos.
Diarrea o estreñimiento
Pérdida de apetito.
Fatiga.
Orina oscura.
Heces blanquecinas.
Ictericia muy leve casi imperceptible.
Hepatomegalia (aumento del tamaño del hígado) y esplenomegalia (aumento del tamaño del bazo).
Astenia.
Dolor muscular.
Lesiones en piel (sobre todo en hepatitis B).
La complicación más temida de la hepatitis aguda viral es la hepatitis fulminante, que cursa con necrosis hepatocelular masiva y disfunción grave. Aparece como una enfermedad hepática de pocas semanas de evolución, en la que podría estar indicado el trasplante hepático.
El diagnóstico de la enfermedad se lleva a cabo con un detallado examen físico. La confirmación se realiza con la determinación de transaminasas séricas que, en el caso de infección por virus hepatotropos, suelen estar muy elevadas. De forma transitoria, se observan neutropenia, linfopenia y, posteriormente, linfocitosis relativa. No es infrecuente la hipergammaglobulinemia y, en formas graves, puede haber prolongación del tiempo de protrombina e incluso hipoglucemia.
En Savia ponemos a tu disposición los mejores especialistas en Pediatría .
Principales tipos de hepatitis virales
Hepatitis A
La hepatitis A es la más frecuente en la infancia, casi siempre benigna y autolimitada. En los últimos años ha disminuido significativamente debido a las mejoras sanitarias generales.
La transmisión es por vía fecal-oral, de persona a persona, por la ingestión de alimentos y agua contaminada. Se ve favorecida por la mala higiene y con frecuencia se relaciona con un bajo nivel socio-económico.
Hepatitis B
Se trata, principalmente, de una enfermedad de transmisión sexual. Sin embargo, la hepatitis b infantil puede haberse transmitido de madre a hijo durante el embarazo y el parto o por contacto sangre-sangre.
La mayor parte de los casos de infección son asintomáticos y otras veces cursa con un cuadro poco específico de fiebre (ocasional), malestar general, cansancio, anorexia, vómitos, dolor abdominal e ictericia que en niños es aún menos frecuente. En un porcentaje muy bajo están los casos que pueden tener un curso fulminante con fallo hepático agudo, que de no recurrir al trasplante conduce a la muerte en muchas ocasiones.
La mejor manera de controlar la infección es mediante la vacunación, implantada de manera universal en nuestro país.
Hepatitis C
La enfermedad infantil es infrecuente, sin embargo, desde la vacunación universal de la hepatitis B, la hepatitis C es la principal causa de hepatitis crónica en la infancia. En la actualidad la transmisión principal es la que se produce durante el parto en madres infectadas (suele ser asintomática) y en segundo lugar, la transmisión en inmudeprimidos, grandes cirugías, hemodiálisis y uso de drogas por vía parenteral.
El método de diagnóstico definitivo de la infección es la detección del virus en el suero. No existe vacuna para este virus, pero sí tratamiento farmacológico con antivirales.
Otras hepatitis
Otras menos habituales, especialmente en los niños, son la hepatitis D (o delta), de transmisión sanguínea y que sólo afecta a los que ya sufren una hepatitis por virus B, agravando su evolución, y la hepatitis E, que se contagia como la provocada por el virus A y que no suele hacerse crónica.
¿Qué debe comer un niño con hepatitis?
La hepatitis puede afectar la absorción de nutrientes e influir sobre el apetito, provocando pérdida de peso, reducción de las reservas de energía y dificultando la recuperación del paciente. La alimentación no sufre grandes modificaciones hasta que la hepatitis no se encuentra en un estado avanzado. Antes de esto no hay necesidad de hacer modificación alimentaria. Una dieta saludable es fundamental para el bienestar físico y mental del paciente con hepatitis ya que influye directamente en su calidad de vida. Unos hábitos alimentarios saludables ayudan a mantener el balance de líquidos y electrolitos en el organismo y a disminuir la sobrecarga de trabajo del hígado.
La dieta hepatoprotectora se caracteriza por ser una alimentación de fácil digestión en la cual se deberían evitar los siguientes alimentos:
Aguacate, frutos secos, galletas, chocolate,
Pescados como salmón, atún, trucha, sardinas y
Carnes rojas ricas en grasa, tocino, embutidos (salchicha, chorizos, mortadela, jamón, etc.).
Mantequilla, margarina, manteca y crema de leche.
Alimentos industrializados, precocinados y confeccionados con azúcar
Refrescos, zumos, leche entera, quesos grasos y yogures con azúcar.
Salsas como ketchup, mayonesa, mostaza, salsa inglesa, de soja, y
Finalmente, deben evitarse sustancias que podrían dañar al hígado, incluyendo las bebidas alcohólicas y medicamentos como el paracetamol.

Artículo especializado
Consejos para quitar el pañal con suavidad
Un momento emblemático en el desarrollo psicomotor y evolutivo del niño es cuando deja el pañal y es capaz de controlar esfínteres. Como muchos otros aspectos del desarrollo infantil, debería contemplarse como un logro natural, por lo que el niño debe estar preparado tanto física como psicológicamente.
¿Cuándo puedo empezar?
Escoger el momento adecuado para el aprendizaje y entrenamiento de la retirada del pañal es fundamental. Debería suceder cuando no haya nada que obstaculice la calma y tranquilidad del bebé. Generalmente el proceso comienza a los 2 años, pero no es regla general, puede tardar más o adelantarse a esta edad.
Existen varias señales que pueden servir de ayuda para saber si el niño está preparado, como por ejemplo, cuando expresa que está haciendo pis o caca o que está sucio, que le molesta el pañal, cuando adopta posiciones que indiquen que lo está haciendo, o cuando amanece varios días seguidos con el pañal seco, lo que indica que es capaz de controlar los esfínteres de noche.
Consejos para quitar el pañal
Ir con el niño a comprar un orinal, que él sea quien lo elija y que se familiarice con él.
Dejar que acompañe a los adultos al baño, que vea como lo hacen ellos.
Enseñarle su orinal, explicarle qué es y para qué sirve e intentar que se siente sin pañal en él.
En una fase de transición, puede ser útil utilizar bragapañales para que él mismo pueda subirlos y bajarlos sin ayuda.
Iniciar el proceso en época de buen tiempo, para evitar mojarse con frío o el cambio continuo de ropa.
Colocar el orinal en una zona accesible, cercana a donde se encuentre el niño habitualmente.
Mantener horarios regulares; sentarlo a la misma hora diariamente puede ser una buena forma de crear hábito.
El enfoque debe ser siempre positivo, con palabras de refuerzo, abrazos y caricias.
Estimular cuando se esfuerza en hacerlo bien.
Si se produce algún accidente y se hace pis o caca encima, no hay que enfadarse ni regañar; se le explicará con calma que se debe utilizar el orinal y se le animará para que lo consiga la próxima vez.
En cuanto a la noche, no se debe tener prisa en quitar el pañal.
¿Cuánto tiempo lleva quitar el pañal?
No todos los niños son iguales ni su maduración y desarrollo se produce de la misma manera. Tampoco el control de los esfínteres es homogéneo. Suele ser normal que estén preparados a partir de los dos años de edad.
Tampoco hay un plazo de aprendizaje universal. Una vez se empieza con el proceso pueden pasar entre 3 meses y un año hasta que el niño adquiera independencia para ir solo al lavabo durante el día.
Lo más importante en todo este proceso es tener PACIENCIA, celebrar todos y cada uno de los pequeños avances que haga, y nunca castigarles o avergonzarles por los pequeños accidentes que, sin duda, tendrá.
¿Qué hago si mi hijo no quiere dejar los pañales?
Si tu hijo todavía no está preparado para dejar los pañales, no debemos agobiarnos ni agobiarle, se debe dejar de intentar y esperar más adelante.
Cuando se niega a sentarse en el orinal, no se debe insistir para que no se convierta en una situación propicia para el enfado. Se le puede volver a sugerir más tarde. Los padres también deben tener en cuenta el carácter y comportamiento de sus hijos y estar pendientes de cómo reaccionan ante diferentes situaciones. En cualquier caso, hay que adaptarse a las circunstancias específicas de cada uno, porque no hay un método universal que funcione con todos los niños; que tu bebé esté preparado será solo una cuestión de tiempo.
Si tienes dudas, Savia pone a tu disposición a los mejores especialistas en pediatría .

Artículo especializado
Alimentación BLW: método complementario a demanda
Existe una nueva tendencia de alimentación complementaria para bebés a partir de los 6 meses. Consiste en un método de alimentación, donde se le ofrece al bebe el alimento en su presentación adecuada para que él mismo pueda cogerlo con sus manos, llevarlo a la boca y aprender a comer sin que un adulto lo alimente con purés, triturados o cuchara, incorporando directamente los sólidos sin pasar por las clásicas papillas.
Este método posee riesgos y beneficios, pero con una correcta utilización, el BLW puede ser positivo a la hora de promover una buena adquisición de hábitos alimenticios durante la infancia.
¿Qué es el método BLW?
El BLW ( baby led weaning ) se refiere a “destete dirigido por el bebé”, el detalle weaning responde a la acepción británica de la palabra: ¨lntroducción de sólidos¨, no a la norteamericana: ¨Dejar de amamantar¨. Describe el método de alimentación infantil autorregulada por el propio bebé, consistente en que el niño tenga acceso a alimentos del menú familiar, con pequeñas adaptaciones, renunciando a las papillas y los purés convencionales; respetando siempre las señales de hambre y saciedad del bebe.
El método es una manera de incorporar alimentos sólidos de acceso libre para que el bebé utilice las manos y pueda reconocer formas, olores, colores, texturas y sabores, y poder establecer así una mejor relación con la comida, con independencia y fomentando la coordinación, la autorregulación y poniendo en marcha de forma temprana el proceso de masticación.
No existe consenso entre los pediatras y todavía no se dispone de evidencia científica suficiente para llegar a una conclusión definitiva. Se trata de un método que puede resultar positivo si es puesto en práctica adecuadamente. Bien empleado puede mejorar la alimentación infantil .
¿Cuándo y cómo empezar con el BLW?
Hasta los 6 meses se recomienda la lactancia materna exclusiva. Pasada esta edad, la lactancia no ofrece todos los nutrientes que el niño necesita para su desarrollo y según este método, es la etapa ideal para introducir una dieta variada y nutritiva que incluya alimentos de todos los grupos en su formato original.
Se debe incluir la trona del bebé y compartir con él el menú familiar. Con esta forma de alimentación el bebé irá desarrollando la habilidad de masticar, participando e integrándose en el entorno familiar.
En este contexto, la opción BLW contempla la introducción de alimentos blandos en trozos grandes, para que el bebé pueda coger con las manos, frente a la opción tradicional de introducir papillas y alimentos triturados.
Beneficios del método BLW
lndependencia y autonomía a la hora de comer.
Desarrollo de la alimentación basada en las señales de hambre y saciedad.
Participación en las comidas familiares.
Acceso a mayor variedad de alimentos.
Fomento de la integración.
Estimulación de los sentidos, desarrollando el descubrimiento de sabores, texturas, colores y olores.
Adquisición de buenos hábitos alimenticios y mayor calidad nutricional de la dieta.
Evita los principales problemas de la alimentación infantil convencional: exceso de azúcares añadidos, sal y alimentos procesados.
Prevención de casos de sobrepeso y obesidad .
¿Qué puede comer un bebé de 6 meses BLW?
Antes de los 6 meses, la alimentación se basa exclusivamente en leche materna o artificial, pasada esta edad el bebé debe tener una dieta diversificada.
Entre los 6 y los 8 meses la energía procedente de la alimentación complementaria (introducción de alimentos al margen de la leche) debe estar cerca del 20% y a los 9 meses este aporte se acerca más al 50%.
La introducción de nuevos alimentos debe ser progresiva, si bien no debe seguir un orden estricto, las cantidades deben ser pequeñas y se les debe prestar especial atención a los alimentos potencialmente alergénicos (fresas, huevo, pescado, etc.) dándoles un tiempo de margen hasta los 8 meses para su introducción.
En cualquier caso, la lactancia materna o artificial debe seguir estando presente, constituyendo la principal fuente de energía.
Los alimentos que se pueden ofrecer incluyen:
Fruta (consumo diario de al menos 1 pieza tras las comidas principales).
Verduras (Ricas en fibra y vitaminas A, C, E y ácido fólico)
Cereales: Fuentes de hidratos de carbono complejos, fibra vegetal y vitaminas (trigo, centeno, cebada, avena, maíz, arroz, tapioca, etc.) preparados con cereales (pastas, harinas, pan, maltas, etc.).
Legumbres (lentejas, garbanzos, judías blancas y guisantes) ricas en hierro y zinc.
Carne y pescado (no más de 50-70 g por comida).
Huevo entero (de 1 a 3 por semana).
Grasa vegetal, preferiblemente (aceite de oliva, soja, girasol y maíz), evitando grasas sólidas saturadas de origen animal.
Evitar alimentos como frutos secos enteros, trozos pequeños y crudos de manzana y zanahoria, uvas, palomitas, etc., para prevenir atragantamientos.
Conforme los niños crecen, adquieren destrezas psicomotoras que les permiten coger alimentos con las manos y beber de una taza, por lo que pueden participar de la misma comida que la familia. Solo será necesario realizar pequeñas adaptaciones, como presentar los alimentos en pequeñas porciones a una temperatura adecuada para que puedan cogerlos con las manos.
Condiciones para poner en marcha el baby led weaning
Los requisitos para iniciar este tipo de método de alimentación complementaria incluyen el reflejo de extrusión abolido (una vez que se le ofrece algo en la boca al bebe, ejerce movimientos con su lengua tratando de empujar hacia afuera lo que se le ha introducido, bien sea sólido o líquido).
También precisa de un desarrollo psicomotor adecuado teniendo la capacidad de mantenerse sentado con apoyo, coger los alimentos y llevarlos a la boca.
Finalmente, es importante que los niños tengan interés activo por la comida (que sean buenos comedores).
Estos requisitos no son una regla general, por lo cual no todos los bebés serían capaces de adoptar este método de alimentación.
Riesgos e inconvenientes del método
Entre los posibles riesgos del BLW está la deficiencia de energía y de algunos nutrientes como el hierro y el zinc. Para evitarlo, en las comidas deben aparecer alimentos de todos los grupos un alimento proteico, un derivado de cereal, verdura, fruta y aceite de origen vegetal, preferentemente oliva).
Por otro lado, existe un riesgo de atragantamiento y asfixia, siendo evitable estando pendiente del bebé, no dejándole solo y teniendo conocimiento de cómo actuar frente a este tipo de riesgo.
En cualquier caso, este método está pensado para participar de la comida familiar, por lo que siempre estarán acompañados.
Si tienes cualquier duda Savia pone a tu disposición los mejores especialistas en pediatría .
Artículo especializado
Coronavirus y bronquiolitis por el virus respiratorio sincitial: una doble amenaza en niños pequeños
El virus respiratorio sincitial (o VRS ) es un virus que origina infecciones en el aparato respiratorio . Aunque puede afectar a personas de cualquier edad es especialmente peligroso en niños menores de dos años. En este grupo de edad puede causar una enfermedad potencialmente muy grave denominada bronquiolitis . El VRS tiene muchas características similares al coronavirus por lo que supone una doble amenaza para los bebés y niños pequeños, especialmente en otoño e invierno.
¿Tienes dudas? Regístrate en Savia y habla gratis con nuestro médico especialista en Pediatría.
El VRS es un virus muy contagioso. Se difunde con las secreciones respiratorias de las personas infectadas, y al igual que el coronavirus, se puede adquirir la infección por contacto con las gotitas de saliva que emite una persona infectada al hablar o toser. El VRS sobrevive hasta media hora en las manos y varias horas en las superficies de los objetos contaminados con secreciones. Por ello, una forma primordial de trasmisión es a través de las manos , o por contacto con objetos contaminados como juguetes, los barrotes de las cunas, un chupete, etc. La puerta de entrada son los ojos, la mucosa nasal o la boca.
La infección por VRS es muy frecuente en los niños pequeños. En España se estima que las infecciones por el VRS originan anualmente entre 15.000 y 20.000 visitas pediátricas a los servicios de urgencia y de 7.000 a 14.000 hospitalizaciones . La infección es tan frecuente que a la edad de dos años la mayoría de los niños ya han pasado alguna infección por este virus. Además, la infección no produce inmunidad duradera y son frecuentes las reinfecciones , aunque generalmente cursan de manera más leves que la primoinfección , o primera infección con el virus.
En los niños mayores y en los adultos la infección por VRS suele ser asintomática o cursa simplemente como un resfriado común . Sin embargo, en niños menores de dos años la infección pueden originar un cuadro de bronquilitis, que es la infección de las vías respiratorias pequeñas, o una neumonía que es la infección del tejido pulmonar. Estas complicaciones asociadas a la infección por VRS son potencialmente muy graves e incluso mortales . El 2-3% de los menores de 12 meses con una primoinfección por VRS necesitará ingreso hospitalario y, de ellos, el 2-6% requerirá un ingreso en una unidad de cuidados intensivos.
Los signos y síntomas de la infección por el VRS suelen aparecer entre cuatro y seis días después de la exposición al virus. La infección suele comenzar como un resfriado, con congestión nasal , moqueo y algunas décimas de fiebre . En niños pequeños, después de 1 a 3 días, el virus puede propagarse al aparato respiratorio inferior, y producir una bronquiolitis o una neumonía . Entonces, aparecen síntomas y signos más llamativos como irritabilidad , rechazo de la alimentación , fiebre , tos intensa , respiración rápida, dificultad para respirar , que puede hacer que el niño prefiera estar sentado en lugar de acostado, y un color azulado de la piel a causa de falta de oxígeno, lo que conocemos como cianosis . Otro signo característico de la bronquiolitis son los sibilantes , los cuales son unos ruidos como silbidos que se producen al respirar, especialmente durante la espiración y que se deben a la inflamación de la vía respiratoria. En caso de una evolución favorable, el cuadro suele durar de 10 a 12 días , aunque hay en un pequeño porcentaje de casos puede durar hasta un mes.
¿Tienes dudas? Regístrate en Savia y habla gratis con nuestro médico especialista en Pediatría.
Según algunos estudios, los niños que han padecido cuadros de bronquiolitis durante la época de lactante presentan tres veces más disposición a padecer asma en edades posteriores que el resto de los niños. Sin embargo, otros estudios no han corroborado estos resultados.
Existen algunos factores de riesgo que aumentan la probabilidad de que se produzcan formas graves de infección por VRS. Algunos de estos factores de riesgo son prematuridad , bajo peso al nacer (menor de 2500 g), enfermedades congénitas (como cardiopatías, neumopatías o problemas del sistema inmunitario), una edad menor de 6 meses , tabaquismo materno en el embarazo, tabaquismo pasivo en el hogar, o ausencia de lactancia materna . También existen factores de riesgo social , como la dificultad de los cuidadores de valorar los signos de alarma, o la dificultad del acceso a los servicios sanitarios.
Por la coexistencia con el coronavirus , ahora más que nunca es muy importante estar pendiente de posibles signos y síntomas que puedan indicar una infección respiratoria en los niños pequeños. Es necesario acudir con urgencia al médico si se observa que un niño pequeño tienen alguno de los siguientes signos de alarma :
Hace pausas prolongadas en la respiración o tiene color azulado en los labios o las uñas.
Tiene un aumento de la frecuencia respiratoria o nota un aumento de su trabajo respiratorio.
No come o vomita.
Tiene mal estado general, está somnoliento o muy irritable.
Tiene fiebre alta.
Por fortuna, en la actualidad existen muchos recursos diagnósticos y terapéuticos, e incluso un tratamiento preventivo en personas de riesgo, como los bebés prematuros, que minimizan el riesgo de complicaciones graves secundarias a la infección por VRS. También existen pruebas diagnósticas que pueden permitir a los sanitarios distinguir el VRS del coronavirus .
A día de hoy no existe ninguna vacuna para el VRS. Sin embargo, se pueden tomar precauciones para ayudar a prevenir la propagación de la infección por VRS, muchas de las cuales son similares a las que se toman para prevenir la infección por coronavirus:
Hay que lavarse las manos con frecuencia y enseñar a los niños la importancia de lavarse las manos.
Hay que evitar el contacto del niño con personas que tengan fiebre o síntomas respiratorios. Esto es particularmente importante en caso de bebés prematuros y en los primeros dos meses de vida de todos los bebés.
Hay que mantener limpios los objetos y las superficies de la casa. Es muy importante lavar los juguetes con regularidad .
Los pañuelos de papel usados hay que desecharlos de inmediato.
No hay que compartir vasos de bebidas con otras personas .
Es importante no fumar. Los bebés que están expuestos al humo de tabaco tienen mayor riesgo de contraer VRS y de tener síntomas más graves. En caso de que se fume nunca hay que hacerlo dentro de la casa o del coche.
En resumen, el VRS es un virus respiratorio que comparte la vía de transmisión del coronavirus y que también cursa con sintomatología respiratoria. La infección por VRS es muy frecuente en niños pequeños especialmente en otoño e invierno y puede dar complicaciones graves como la bronquiolitis . Por ello es esencial seguir medidas higiénicas estrictas para evitar la propagación del virus y estar pendientes de posibles síntomas de alarma para acudir rápidamente al médico en caso necesario.
¿Tienes dudas? Regístrate en Savia y habla gratis con nuestro médico especialista en Pediatría.

Artículo especializado
La “nueva normalidad” en tiempos de coronavirus y los niños: ¿cómo afrontar la vuelta al cole?
Por desgracia, el nuevo coronavirus SARS-CoV-2 está presente en todas las conversaciones, afecta nuestra vida y nuestras rutinas de múltiples maneras, y es motivo diario de preocupación.
Los niños y niñas perciben la preocupación que se genera tanto en los adultos a su cargo como en la sociedad en general. Por ello, es importante cuidar su salud física y emocional en la “nueva normalidad” , y no descuidar medidas encaminadas a mantener su salud como la vacunación infantil o el seguimiento de hábitos saludables .
Para que nuestros hijos e hijas afronten la nueva situación de manera correcta es necesario hablar con ellos con sinceridad y explicarles la situación sin alarmismo pero de una manera rigurosa, y en un lenguaje comprensible. Esto les puede ayudar a entender qué está pasando , hacer que se sientan más seguros , y superar algunos de los miedos que puedan presentar.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Algunas recomendaciones para hablar con los niños son las siguientes:
Hay que comenzar por estar bien informado . Se puede acudir a fuentes de información fiable como las páginas web del Ministerio de Sanidad o de las distintas Comunidades Autónomas . También las Sociedades Científicas de las distintas ramas de la medicina ofrecen información específica para pacientes con alguna patología concreta (por ejemplo, niños con asma, inmunodeprimidos, etc.). Tras conocer los datos verdaderos y las recomendaciones oficiales ya estamos preparados para hablar con nuestros hijos y darles el apoyo que necesitan.
Para comenzar una conversación hay que elegir un momento en el que los niños probablemente quieran hablar, como durante las comidas. Hay que preguntarles qué saben ya del tema, y sobre todo qué dudas o preocupaciones tienen. Estas dudas, miedos o incertidumbres pueden guiar la conversación.
Cuando se habla con los niños hay que escucharlos de forma activa y responder a sus preguntas o dudas con información veraz y de una manera que puedan entender. Es probable que no se tengan todas las respuestas, en ese caso hay que ser sincero y buscar la información en fuentes oficiales. También hay que comentarles que hay muchos rumores e información errónea, y que no pueden creer todo lo que lean o escuchen.
Es importante hablar con los niños con frecuencia para detectar nuevas dudas y ver cómo están afrontando la situación. Al ser una pandemia tan cambiante, se puede ofrecer información actualizada sobre el virus o sobre las recomendaciones para su prevención, en un lenguaje cercano y comprensible.
Siempre hay que animar a los niños a que expresen sus sentimientos y decirles que es normal que estén afectados o preocupados. También hay que animarles para que consulten siempre que tengan alguna pregunta o duda.
Respecto al contenido de las conversaciones , se puede aclarar al niño qué es el coronavirus , las consecuencias en la salud y la forma de transmisión . Se puede comentar que en los niños pueden tener la enfermedad sin sentirse mal o tener solo síntomas leves parecidos a los de un resfriado. También se puede hablar del gran esfuerzo que se está haciendo para superar la situación, y que los expertos están haciendo un gran trabajo para prevenir la enfermedad o curarla sin complicaciones en caso de que se produzca.
En cualquier caso, además de hablar con los niños, hay que tomar medidas prácticas , que pueden ser útiles tanto en su vida familiar como en la vuelta al colegio.
Hay que animarles a que se laven las manos con frecuencia y de manera correcta , especialmente cuando vuelven a casa, antes de las comidas, y después de toser, de estornudar, o de sonarse la nariz. Para ello, es importante demostrarles cómo hay que lavarse bien las manos , incluyendo todos los dedos y espacios interdigitales, y durante al menos 40-60 segundos. También deben conocer que cuando se tose o estornuda hay que hacerlo en un pañuelo desechable , y luego tirarlo a la basura, o cómo toser en el ángulo del codo.
Igualmente, hay que destacar con ellos la importancia del distanciamiento social y el uso correcto de la mascarilla, las cuales deben estar homologadas y ser adecuada para su edad. Deben aprender que hay que evitar el contacto cercano con las personas que no viven en casa, aunque no parezcan que están enfermas. Además, en lugar de chocar la mano, tocarse los puños, o abrazar a las personas que no viven en casa, es mejor sonreír y saludar con un movimiento de la mano .
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Por otra parte, hay otras medidas que se pueden tomar para ayudar a los niños a afrontar la situación:
Hay que mantener la calma , pues los niños siguen el ejemplo de los adultos para saber cómo reaccionar. También hay que tener paciencia y mostrarles apoyo y cariño incondicional.
El mantenimiento de rutinas ayuda a los niños a predecir cuál es el plan y tener una sensación de control de la situación.
Se puede limitar el acceso a las noticias sobre coronavirus, que puede llegar a ser agobiante, o el acceso a redes sociales o a información que puede ser falsa.
El hecho de que se recomiende pasar más tiempo en casa es una oportunidad para ser creativo en cuanto a maneras para divertirse , pasar más tiempo con los seres queridos , mantener la actividad física en familia, y disfrutar con contactos sociales de manera virtual .
Hay que evitar los gestos de discriminación o rechazo hacia otras personas afectadas, tratar de usar el sentido del humor para afrontar las situaciones, y ofrecer mensajes de confianza y esperanza , pues en el fondo la situación es temporal y “de todo se sale”.
También es importante que nos cuidemos los adultos : dormir lo suficiente, hacer ejercicio físico, seguir una dieta saludable y buscar asesoramiento psicológico en caso necesario. Mantenernos sanos también es una manera de ayudar a nuestros hijos.
Otra duda que surge con frecuencia es la vacunación de los niños durante a pandemia. Es muy importante que los niños reciban todas las vacunas contempladas en el calendario de vacunación en el momento que le corresponden para obtener protección en este momento y en el futuro. La infección por coronavirus no presenta ningún riesgo específico relacionado con las vacunas o con la vacunación.
Hay que seguir las instrucciones de las autoridades sanitarias para saber dónde y cuándo se administran las vacunas. Si los s ervicios de vacunación se interrumpieran temporalmente , hay que asegurarse de que los niños se ponen al día con las dosis no administradas lo antes posible una vez que se reanuden los servicios.
En cualquier caso, todas las dudas sobre la salud física o emocional de los niños y niñas se pueden resolver fácilmente consultado con un pediatra o con un psicólogo , lo que puede hacerse de manera presencial o telemática.
En caso de notar que los niños presentan cualquier trastorno, como problemas persistentes con el sueño , dificultad para concentrarse , falta de esperanza , tristeza excesiva , o simplemente que parece que se preocupan demasiado por la situación, es el momento de buscar el asesoramiento de un profesional.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.

Artículo especializado
Lactancia materna
¿Qué es la lactancia materna?
La lactancia materna es la forma de alimentación, en la cual, el principal alimento que ingiere el bebé es la leche producida por la madre o nodriza. Es la forma de aportar al niño los nutrientes que necesita para un crecimiento y desarrollo saludable, además de favorecer el vínculo afectivo entre madre e hijo. La lactancia materna, en la medida de lo posible, debe ser exclusiva los primeros seis meses y, luego, continuar lactando hasta los 24 meses. No existe leche artificial que iguale los beneficios nutricionales, calóricos e inmunológicos de la leche materna.
¿De qué se compone la leche materna?
La leche humana es un fluido que se adapta a los requerimientos nutricionales a medida que el niño crece y se desarrolla . A continuación, explicamos la composición de los diferentes tipos de leche:
Calostro: es la leche que se produce los primeros días tras el parto. Es de color amarillento, de alta densidad y poco volumen. Tiene 2 gramos de grasa, 4 gramos de lactosa y 2 gramos de proteína. Contiene menos cantidades de lactosa, grasa y vitaminas hidrosolubles que la leche madura, mientras que contiene mayor cantidad de vitaminas liposolubles E, A y K, carotenos y algunos minerales como sodio y zinc. En relación a las concentraciones de IgA y lactoferrina, también se encuentran más elevados que en la leche madura, confiriéndole al calostro una eficiente protección contra los gérmenes del medio ambiente.
Leche pretérmino: este tipo de leche es producido por la madre que tiene un parto antes del término de la gestación y se mantiene durante un periodo de tiempo prolongado. Contiene mayor cantidad de proteínas y menor cantidad de lactosa comparada con la leche madura, y es baja en calcio y fósforo, por lo que debe ser suplementada con estos elementos.
Leche madura: los principales componentes de esta leche son agua, proteínas, hidratos de carbono, grasa, minerales y vitaminas. El contenido de agua es del 88%, 0.9 mg/100 ml de proteína, de las cuales, el 30% es caseína y 70% proteínas del suero, entre las cuales tenemos inmunoglobulina A, hormonas, prostaglandinas y lactoalbúmina. En relación a los hidratos de carbono, existe un alto contenido de lactosa a razón de 7 g/dl, siendo el principal nutriente específico para el primer año de vida. El contenido de grasa es variable y puede llegar hasta 4,5 g/100 ml, a predominio de ácidos grasos poliinsaturados. El contenido de vitaminas en la leche, aunque es adecuada para el niño, puede variar según la ingesta de la madre, con mayor cantidad de vitamina A, ácido fólico y ascórbico que E, K, D y B12.
¿Cómo son los periodos de lactancia?
Se recomienda la lactancia materna exclusiva durante los seis primeros meses de vida. Momento en el cual se inicia la alimentación complementaria, además de la leche materna 2-3 veces al día entre los 6 y 8 meses y 3 veces al día más una merienda de los 9 a los 11 meses . Entre los 12 y 24 meses, puede comer tres veces al día con dos meriendas más las tomas que considere necesarias con un destete gradual.
Conservación de la leche materna
La leche materna extraída de forma manual o a través de algún equipo eléctrico se puede conservar entre 4 y 8 horas fuera de la nevera en algún lugar fresco. Si se va a colocar en el refrigerador, no debe ser por un periodo mayor a 48 horas y en el congelador entre 3 a 6 meses. Es importante su recolección en bolsas esterilizadas con cierre hermético destinadas para tal fin, evitando la utilización de otros frascos como los de urocultivos o aquellos que contengan tapas metálicas.
¿Cómo afecta la alimentación de la madre en la lactancia materna?
Lo importante es que la madre mantenga una dieta equilibrada de 2500 calorías al día aproximadamente, consumir carne 2 veces por semana, legumbres 3 veces a la semana, 2 porciones de verduras al día y 3 frutas diarias de distintos colores, abundante líquido y evitar el consumo de cafeína y tabaco.
Beneficios de la lactancia
Los beneficios de la lactancia son múltiples y se pueden dividir en beneficios para la madre y para el bebé.
BENEFICIOS PARA LA MADRE:
Mayor liberación de oxitocina, por lo que disminuye el sangrado vaginal post parto y la probabilidad de anemia.
Efecto antidepresivo de la oxitocina.
Pérdida acelerada de peso.
Disminución del riesgo de enfermedad cardíaca, diabetes, cáncer de mama, de ovarios y de útero.
BENEFICIOS PARA EL BEBÉ:
Menor riesgo de padecer diabetes tipo I u obesidad.
Menor riesgo de sufrir cierto tipo de cánceres en etapas adultas.
Mayor protección en edades tempranas a infecciones.
Menor probabilidad de enfermedades respiratorias, gastrointestinales y dermatológicas.
Favorece el correcto desarrollo de la mandíbula.
Disminuye el riesgo de alergias.
Crea fuertes vínculos madre-hijo.
Problemas que puede conllevar la lactancia materna
Los posibles problemas que pueden suceder son derivados de malas posturas o lesiones anatómicas que pueden ser corregibles:
Pezones invertidos: se deben estimular los pezones al momento de la toma o sacaleches.
Pezones con grietas: se recomienda impregnar el pezón con leche y usar protectores que lo mantengan libre de roces.
Pezones adoloridos: hay que corregir la postura, iniciando la toma por el pecho no doloroso.
Mastitis: existen diversos tipos de mastitis, dependiendo de la causa, el especialista indicará el tratamiento adecuado para poder continuar con la lactancia.

Artículo especializado
Alimentación complementaria para bebés
Introducción
A partir del sexto mes aproximadamente, bajo la supervisión y aprobación del pediatra, se inicia la alimentación complementaria , independientemente de si la lactancia es materna, artificial o mixta.
Las necesidades de energía en esta etapa son superiores a los que puede aportar la leche materna, por lo que se hace necesaria la introducción de otras fuentes de energía. Si quieres conocer más sobre la alimentación complementaria, continúa leyendo.
Definición
La alimentación complementaria se considera el proceso mediante el cual se le ofrece al lactante alimentos sólidos o líquidos distintos de la leche materna o fórmula infantil, como complemento y no como sustitución de esta, con el fin de cubrir las necesidades de energía y nutrientes que estas no son capaces de proporcionar y que conlleva cambios metabólicos y endocrinos que influyen en la salud futura del niño.
Los objetivos que se persiguen con la alimentación complementaria son:
Promover el adecuado crecimiento y desarrollo neurológico, cognitivo, del tracto digestivo y del sistema neuromuscular.
Proveer nutrientes que son insuficientes en la leche materna como selenio, zinc, hierro.
Favorecer el desarrollo psicosocial.
Conducir a la integración de la dieta familiar.
Promover hábitos de alimentación saludable.
Promover una alimentación complementaria que prevenga factores de riesgo para obesidad, alergias, desnutrición, hipertensión arterial, síndrome metabólico y diabetes, entre otros.
¿Cuánto debe comer un bebé?
No existe una cantidad inicial de alimentación complementaria por ración, es importante irse dirigiendo por el apetito del niño . Al principio, está conociendo los alimentos, por lo cual, solo tomará una cucharada hasta aceptarlo por lo que no hay que obligarle, ya se irá aumentando la cantidad a ingerir.
Se recomienda iniciar la alimentación complementaria con una comida al día ofrecida en un horario conveniente en donde exista un ambiente tranquilo. La cantidad de comida se incrementa de forma gradual a medida que el niño crece, fraccionándola a lo largo del día de acuerdo a su capacidad gástrica y de la densidad energética del alimento ofrecido. Es importante ofrecer comidas nutritivas y no en exceso para no favorecer el abandono precoz de la lactancia.
¿Cuál es la mejor forma de dar de comer al bebé?
Al comienzo, la alimentación es una experiencia sensorial , ya que, el niño, mediante el tacto y el gusto, aprenderá las diferentes texturas y sabores. Con el tiempo, irá comiendo en mayores cantidades y disminuyendo la proporción de leche materna. Los alimentos, al inicio, deben ser de consistencia blanda, no necesariamente triturados, con un aporte calórico promedio de 30 gramos de proteínas diarias y sin necesidad de realizar una comida especial al resto de la familia, solo apartando la del niño antes de colocarle condimentos fuertes.
¿Cómo se deben ir incluyendo alimentos en la dieta del bebé?
La consistencia más apropiada de la comida del lactante va a depender de la edad y del desarrollo neuromuscular.
Al iniciar los 6 meses, el lactante puede comer alimentos sólidos o semisólidos en forma de puré o aplastados, con preferencia de cereales sin gluten, verduras y frutas. La frecuencia es 2 o 3 veces al día para cubrir en conjunto con la leche unos requerimientos de energía diarios de entre 640 a 750 Kcal/día.
A partir del mes 7 , se agregan proteínas como pollo y legumbres, la textura puede ser picado fino o machacado, hasta 3 veces al día para cubrir unos requerimientos de 770 Kcal/día.
Entre los 8 y 12 meses, es el momento de agregar derivados lácteos, como yogur, huevo y pescado. La textura de la comida ha de ser picada fina o en trocitos, con un total de requerimientos diarios de 705 Kcal/día y, por último, posterior a los 12 meses, se introducen los embutidos y la leche entera.
Tipos de alimentos
VERDURAS Y HORTALIZAS: se inician al sexto mes, a excepción de acelgas, remolacha, nabos y espinacas, por su alto contenido en nitrato.
FRUTAS: se introducen a partir del sexto mes. Anteriormente se retrasaban los cítricos, pero, actualmente, no existe evidencia científica que indique que retrasarlo disminuya el riesgo de alergias. Solo se recomienda una fruta por comida para determinar posibles alergias.
CARNE: se puede comer desde los 6 meses de edad, preferiblemente pollo, pavo y conejo, por menor contenido graso.
PESCADO: por su alto contenido de mercurio, evitar el consumo de peces de gran tamaño.
HUEVOS: su retraso en la alimentación del niño no disminuye el riesgo potencial de alergia. Se recomienda dar su contenido por separado.
Ejemplo de un plan diario
En un bebé de 6 meses:
Día 1 al 3: plátano
Día 4 al 6: calabacín en puré
Día 7 al 9: calabacín y patata en puré
Día 10 al 12: brócoli y patata
Preguntas frecuentes
¿Cómo se puede compaginar la lactancia materna con la alimentación complementaria?
Es importante insistir en que la alimentación complementaria , como su nombre indica, complementa a la leche materna o lactancia artificial por lo que no debe ser sustituida por ningún alimento y, un destete a esta edad, puede traer como consecuencias riesgos en la salud del bebé a largo plazo.
¿Cuántas veces al día se debe recurrir a la alimentación complementa?
Se debe iniciar una vez al día a los 6 meses e ir aumentando paulatinamente a partir de los 9 meses, para culminar a los 12 meses con 4 tomas de comida.

Artículo especializado
Alimentación infantil: ¿cómo podemos mejorarla?
Introducción
La correcta alimentación, en las primeras edades , es una de las principales preocupaciones de los padres, ya que, de ello depende el desarrollo y crecimiento de los niños. De ahí la importancia de conocer con exactitud la edad de iniciación de la alimentación complementaria y en qué orden indicarla. Si quieres conocer más sobre la alimentación infantil, continúa leyendo.
Consejos para una alimentación infantil completa
Son importantes seguir estos consejos para lograr una nutrición infantil adecuada :
Comer en compañía alimentos diferentes y variados cada día.
No se debe saltar el desayuno, ya que, puede disminuir el rendimiento escolar. Deben elegirse para desayunar, alimentos ricos en carbohidratos, un lácteo y algo de fruta.
No existen alimentos buenos o malos, debemos conseguir un equilibrio entre aquellos que nos gustan y los que debemos comer.
Las grasas son parte importante de la dieta, pero, debemos evitar las grasas saturadas y trans.
Las porciones de frutas y verduras deben ser al menos de 5 al día.
La mayor parte de la energía debe provenir de la metabolización de los carbohidratos complejos como pan, pasta, cereales y frutas.
Las meriendas de media mañana y media tarde son importantes, ya que, disminuyen las horas de ayuno del cuerpo y ofrecen un aporte extra de energía.
Es importante consumir agua, sobre todo, en verano.
El correcto cepillado dental tres veces al día evita la aparición de caries.
Se debe realizar ejercicio de manera constante.
Debemos involucrar al niño, en la medida de lo posible, en su alimentación, para que aprenda de una manera divertida a familiarizarse con los alimentos y su preparación.
Los adultos debemos ser el ejemplo, comiendo de manera saludable constantemente, para que le lleve a adquirir estos hábitos en su vida adulta.
Consejos alimenticios por edades
Alimentación de 4 a 12 meses : se inicia el proceso de introducción de nuevos alimentos. Estas pautas de alimentación deben adaptarse a la capacidad digestiva y desarrollo neuromotor del niño. S e inicia con cereales sin gluten para evitar reacciones alérgicas, también comienza la ingesta de frutas como la manzana, pera y plátano, para lo cual se recomienda comerlas individualmente y evitar aquellas más alérgicas hasta después del año. No deben endulzarse las papillas con azúcar. Es importante no añadir galletas hasta después de los 7 meses, ya que, contienen gluten. También, a los 6 meses, es el inicio de papillas saladas con pollo, en aproximadamente 60 g de cantidad, que va en aumento conforme pasan los meses, para después introducir carnes rojas, huevos, pescado y legumbre al finalizar los doce meses, manteniendo un aporte de leche básico para un buen desarrollo, no inferior a 500 mililitros al día.
Alimentación de 1 a 2 años : se inician dos procesos que lo llevan a compartir más la comida familiar, los cuales son: el masticar los alimentos troceados y disfrutar de una comida más completa con primero, segundo y postre. Continúan las demandas de leche entre 500 a 700 mililitros al día, pero, ya estas pueden reemplazarse por algún derivado lácteo en alguna toma como yogur. Deben comer diariamente dos porciones de vegetales crudos o cocidos, 100 gramos de proteínas y, al menos, dos porciones de fruta. Se debe evitar comer los alimentos muy condimentados, picantes o azucarados.
Alimentación de 2 a 3 años : es una etapa muy importante, en la cual, el niño, adquiere sus hábitos de comer con tenedor y cuchillo y en la que se debe estar pendiente de que no adquiera conductas alimenticias caprichosas. Realizan 4 comidas al día con aporte calórico de 1.400 calorías, de las cuales, la mayoría son hidratos de carbono complejos.
Alimentación pre escolar : en esta etapa aumentan los requerimientos calóricos con una media de 1.600 calorías, de las cuales, el 50% deben ser hidratos de carbono. Es importante motivar al pre escolar a probar alimentos nuevos.
Grupos de alimentos vitales en el crecimiento de los niños
Los grupos indispensables en la alimentación del niño son:
Proteínas: carnes magras como el pollo, cordero y ternera ya que contienen menos grasa para el inicio de la alimentación. Posteriormente, se introducen huevo, pescado y legumbres.
Cereales y derivados: son la fuente principal de hidratos de carbono que aporta energía, mucha fibra, minerales y son bajos en grasa.
Leche y derivados: fuente importante de proteínas, calcio y vitaminas A, B y D.
Frutas: aportan vitamina, fructosa, fibra y agua.
Verdura y hortalizas: fuente de vitaminas, antioxidantes y fibra. Pueden consumirse crudas o cocidas.
Consumo limitado de grasas y dulces: a elegir grasas insaturadas.
Ejemplo de alimentación
DIETA PRE ESCOLAR:
DESAYUNO: yogur, 40 gramos de cereales y zumo de naranja.
MEDIA MAÑANA: 30 gramos de galletas y quesito de 20 gramos.
COMIDA: puré de verduras, albóndigas y yogur.
MERIENDA: 30 gramos de pan y 40 gramos de queso fresco.
CENA: puré de patatas, palitos de pescado y vaso de leche.
Preguntas frecuentes
¿Cómo se realiza la introducción de nuevos alimentos en niños?
Actualmente, la última evidencia científica nos indica que no hay un orden establecido, solo se recomienda esperar entre 1 y 3 días tras de la incorporación de un alimento en solitario para valorar alergias.
¿Recomendaciones generales sobre preparación de alimentos para niños?
Es importante evitar las comidas muy condimentadas, picantes, saladas o muy dulces, ya que, van a entorpecer el descubrimiento culinario del niño. La alimentación infantil debe iniciarse con los alimentos al vapor , con casi nada de sal, sin grasas trans (frituras, bollería industrial, comida rápida, etc.), así como sin cremas o salsas pesadas.

Artículo especializado
Novedades en el Calendario Vacunal 2019 en Lactantes y Niños
Las vacunas son una de las herramientas de prevención más potentes que tenemos y que más sufrimiento y muerte ha evitado en el último siglo. Incluso hay enfermedades, como la viruela, que ya no existen debido a la vacunación masiva de la población .
Importancia de las vacunas y para qué sirven
Actualmente disponemos de vacunas para prevenir de manera eficaz muchísimas enfermedades infantiles potencialmente graves. Son muy importantes para la salud porque protegen no sólo a las personas vacunadas, sino a toda la comunidad, al conseguir que algunas enfermedades desaparezcan.
¿Son seguras las vacunas?
Hay que saber que el riesgo de no vacunar es infinitamente mayor que el de vacunar. Todas las vacunas tienen posibles efectos secundarios. Sin embargo, la mayoría son reacciones leves y temporales como fiebre o dolor en la zona del pinchazo.
La máxima precaución que se debe tomar es no vacunar con vacunas de virus vivos a los niños inmunodeprimidos o a las mujeres embarazadas
El calendario vacunal: cómo funciona
El calendario de vacunación es la secuencia cronológica de vacunas que se administran a toda la población de un país o área geográfica y cuyo fin es obtener una inmunización adecuada frente a las enfermedades para las que se dispone de una vacuna eficaz.
Cada año las sociedades pediátricas elaboran un calendario con las vacunas recomendadas para el año entrante. Es una manera de realizar una revisión exhaustiva de las estrategias preventivas en la población infantil.
Algunas vacunas son de dosis única y otras necesitan un refuerzo o , lo que es lo mismo, varias dosis. Las vacunas se empiezan a aplicar a los dos meses de edad.
Novedades en el calendario vacunal del 2019
En 2019, el comité asesor de vacunas de la AEP (Asociación Española de Pediatría) hace hincapié en introducción de la vacuna antimeningocócica tetravalente (MenACWY) como vacunación sistemática y se insiste en la vacunación del virus papiloma humano (VPH) en niños y niñas (no sólo en niñas).
Hay dos grupos de vacunas: las sistemáticas financiadas, entre las que se debe incluir ya la antimeningocócica tetravalente (MenACWY), y las sistemáticas no financiadas, como la vacuna contra el rotavirus y la del meningococo B en lactantes, tosferina en adolescentes y la del VPH en chicos.
Se recomienda un refuerzo de la tosferina (DTPa) en los adolescentes, entre los 12 y 14 años.
Recomendación de la vacuna del virus del papiloma humano (VPH) en ambos sexos a los 11-12 años, porque la carga de la enfermedad neoplásica en el varón por este virus es también importante.
Se recomienda la introducción de la vacuna frente al meningococo B como sistemática en el lactante, así como la del rotavirus. Actualmente estas dos vacunas no están financiadas por la seguridad social.
Se mantiene la pauta de vacunación de triple vírica y varicela con dos dosis, recomendando la vacuna tetravírica (SRPV) para la segunda dosis.
Uno de los cambios más importantes es la introducción de la vacuna antimeningocócica tetravalente que otorga cobertura frente a los meningococos A, C, W e Y, con un esquema de una dosis a los dos y cuatro meses de MenC, una dosis de MenACWY a los 12 meses y otra a los 12-14 años de edad.
Fuera del calendario infantil, se sigue recomendando la vacunación con Tdpa a la embarazada a partir de la semana 27 de gestación y también la vacunación antigripal en cualquier momento del embarazo, si éste coincide con la epidemia estacional.

Artículo especializado
Diagnóstico y Alimentación en la Hipoglucemia
Uno de los temas más tratados en nutrición debido a sus consecuencias negativas en nuestro metabolismo y en la salud en general, es el control glucémico y el papel que juega la insulina en su regulación. Estos conceptos ya son conocidos por muchas personas que sufren algún tipo de diabetes, que es la enfermedad más común en la que hay una alteración de la respuesta de la insulina ante la ingesta de glucosa (azúcar presente en los alimentos que contienen hidratos de carbono). No obstante, personas metabólicamente sanas también pueden experimentar en algún momento de su vida alguna situación en la que sus valores de glucosa en sangre (glucemia) estén alterados y disminuyan a valores menores de lo recomendado : estaremos, pues, ante una situación de hipoglucemia.
¿Qué ocurre en mi cuerpo ante una hipoglucemia?
Una hipoglucemia es una disminución de los valores de glucosa en sangre por debajo de la normalidad , considerándose normales valores entre 70 y 100 mg/dl en ayunas. Cuando una dieta es baja en carbohidratos (y, por lo tanto, en glucosa), nuestro organismo pone en marcha una serie de mecanismos compensatorios, ahorrando glucógeno para situaciones de “emergencia “en las que las células gluco-dependientes (células del tejido nervioso, eritrocitos, células de la retina o de la médula renal) puedan utilizar la glucosa como fuente de energía. No obstante, puede haber situaciones extremas en las que estas células queden desprovistas de glucosa ocasionando una serie de síntomas:
Sudoración fría.
Taquicardia.
Sensación de hambre de aparición brusca.
Palidez.
Sensación de mareo y de debilidad.
Temblores y nerviosismo.
Irritabilidad o ansiedad (alteraciones del comportamiento).
Dificultad para hablar, confusión mental y pérdida del conocimiento (si la hipoglucemia es muy severa y se produce un coma hipoglucémico).
Hay que destacar que, si la hipoglucemia es muy severa y se prolonga durante muchas horas, puede producir consecuencias irreparables como daño cerebral, coma o muerte .
¿Cómo sé si tengo una hipoglucemia?
En personas no diabéticas, la hipoglucemia se diagnostica ante la denominada “tríada de Whipple” , que implica:
Valores glucémicos muy bajos. A la hora de establecer cuál es el nivel de glucemia a partir del cual se define una hipoglucemia en adultos, existen dos criterios: según la American Diabetes Association se define para valores inferiores a 70 mg/dl y según la Sociedad Española de Diabetes para valores inferiores a 60 mg/dl.
Sintomatología propia de una hipoglucemia.
Mejoría de los síntomas ante la estabilización de la glucemia hacia valores normales.
En base a esta tríada , debemos tener en cuenta que hay personas que pueden experimentar:
Hipoglucemias asintomáticas, aún teniendo valores muy bajos de glucemia.
Hipoglucemias sintomáticas, cuya aparición se puede dar a valores muy diferentes de glucosa ya que depende de cómo haya sido la glucemia en los días previos (a glucemias altas, los síntomas aparecen a niveles de glucosa superior a lo normal) o de si se trata de una persona que haya tenido hipoglucemias frecuentes, en cuyo caso experimentará síntomas a niveles muy inferiores a los normales. También es importante saber que, en niños, las hipoglucemias se manifiestan más tarde si están jugando o si están muy concentrados en algo.
¿Cómo actuar?
Por todo lo expuesto en el punto anterior, ante la sospecha de una hipoglucemia es indispensable determinar los niveles de glucosa con un medidor específico en el que se deberá depositar una pequeña gota de sangre del dedo, que se extrae con una aguja especial llamada lanceta. Dicha medición debe realizarla tu médico de cabecera, aunque también hay farmacias que disponen de utensilios para ello. Además, hay que tener en cuenta el historial de glucemias de cada persona y en qué momento del día se está realizando la medición para determinar el tipo de hipoglucemia que se está experimentando para actuar en consecuencia.
¿Quién y en qué situaciones se da una hipoglucemia?
Una hipoglucemia se puede dar en múltiples situaciones y personas (tanto adultos como niños), por ello, existen diferentes criterios para su clasificación .
Según el tiempo de aparición:
Hipoglucemia reactiva o postprandial: aparece a las dos o cuatro horas después de comer algún alimento rico en hidratos de carbono.
Hipoglucemia basal o en ayunas: aparece en las primeras horas de la mañana o después de un ayuno prolongado y puede estar relacionada con alguna enfermedad.
Según su causa de aparición:
Hipoglucemias por descompensaciones metabólicas transitorias (por ejemplo, el aumento de la sensibilidad a la insulina en la fase precoz del embarazo).
Hipoglucemias por neoplasias pancreáticas (insulinoma), endocrinopatías (hiperinsulinismo), hepatopatías, neoplasias extrapancreáticas, hipoglucemia autoinmune, sepsis con fallo multiorgánico, errores congénitos del metabolismo.
Hipoglucemias reactivas idiopáticas (sin causa conocida),
Hipoglucemias por alteraciones funcionales del aparato digestivo.
Hipoglucemia neonatal, que se puede dar de forma transitoria durante los primeros 5-7 días de vida del niño y es debida a una falta de reservas energéticas, a un agotamiento precoz de dichas reservas y a una inmadurez del sistema hipotálamo-hipofisario.
Hipoglucemias iatrogénicas (por sobredosis de fármacos: insulina, hipoglucemiantes orales, ácido acetilsalicílico).
Según su gravedad:
Hipoglucemia severa: cuando se precisa de otra persona para administrar alimentos o medicación hiperglucemiante ya que el paciente puede experimentar coma, convulsiones o alteraciones neurológicas.
Hipoglucemia moderada: cuando se experimenta alteración de la función motora, confusión o conducta inadecuada, pero el paciente está suficientemente consciente para autotratarse.
Hipoglucemia leve: cuando es el propio paciente el que tiene la necesidad de tomar alimento, sin presentar alteración neurológica.
No obstante, en personas sanas, los mayores desencadenantes de una hipoglucemia pueden ser: la toma en exceso de una medicación hipoglucemiante, una incorrecta alimentación o un exceso de actividad física que puede reducir los niveles de glucemia. De hecho, la hipoglucemia puede ocurrir hasta 12 horas después de haber hecho ejercicio.
Tratamiento y pautas de alimentación ante una hipoglucemia reactiva
El objetivo principal ante una hipoglucemia es reestablecer los niveles normales de glucosa en sangre . Si se sospecha de una hipoglucemia reactiva postprandial se deberá iniciar una pauta dietética consistente en la toma de 15 gramos de azúcar simple y repetir la medición de la glucemia una vez transcurridos 15 minutos después de esta ingesta (algunas personas utilizan la regla mnemotécnica del “15/15” como recordatorio). Si la glucemia sigue baja (<70 mg/dl), se debe repetir la ingesta de 15 gramos de azúcares hasta que los valores se normalicen.
Ideas para consumir 15 gramos de azúcares:
150 ml o ¾ de vaso de refresco azucarado.
Un vaso (200 ml) de zumo de fruta o de bebida isotónica (con azúcares).
Un vaso de agua con tres cucharaditas o dos sobres de azúcar (15 gramos en total).
2-3 pastillas de glucosa o gel de glucosa.
Una gelatina de frutas.
Además, en estas situaciones hay que evitar ciertos alimentos que, aunque contengan azúcares, también contienen grasas que dificultan que los azúcares pasen de forma rápida al torrente sanguíneo. Entre estos alimentos destacamos: los dulces o caramelos, helados, galletas, chocolates, bollería industrial, cruasanes, etc.)
Por último, una vez que se han estabilizado los valores de glucemia, se deben ingerir carbohidratos complejos (arroz, pasta, pan, yogur o fruta) y llevar a cabo una alimentación saludable el resto de los días, manteniendo los controles de glucemia que haya establecido su médico.

Artículo especializado
¿Qué es el Labio Leporino?
La deformación estética es lo que más impacta a los padres, así como los problemas de alimentación. Pero es una tranquilidad saber que la mayoría de los bebés que nacen con labio leporino son sanos y no tienen ninguna otra anomalía congénita. Además, tiene una solución quirúrgica muy satisfactoria.
¿De qué se trata?
El labio leporino afecta a uno de cada 700 niños y consiste en una malformación congénita producida porque el labio no se forma completamente. Esto causa una abertura en el labio superior que va del labio a la nariz y puede tener diferentes grados de severidad.
Además, algunos de estos niños pueden tener el paladar hendido, es decir, tampoco está fusionado correctamente. Esta segunda deformación puede afectar a uno de cada 2.500 nacidos sanos. Así, un niño puede tener un labio leporino, el paladar hendido o ambos al mismo tiempo . Según las estadísticas es más frecuente la doble malformación en varones.
La manera más correcta o técnica sería llamarlas fisuras labio-alveolo-palatinas.
¿Hay varios tipos?
Según dónde esté situada la fisura:
Unilateral : presentan la hendidura en un solo lado del labio.
Bilateral : presentan la hendidura en ambos lados del labio.
Central : la hendidura se encuentra en la zona central del labio.
Según el grado de severidad:
Hendidura incompleta: la hendidura no se llega a la nariz. Está solo en el labio.
Hendidura completa: la hendidura se extiende hasta la nariz, afectando el suelo nasal.
Además, hay que tener en cuenta de que labio fisurado completo o incompleto puede estar asociado o no al paladar hendido y encía fisurada . En estos casos existe una comunicación total entre la boca y la nariz.
Un poco de historia
El labio leporino llamó la atención de nuestros antepasados hasta tal punto que se llegó a considerar obra divina e intocable. Más tarde, fue visto como una anomalía que se debía corregir. El caso más antiguo documentado sobre esta malformación se encontró en una momia del 2.000 a.C. La primera operación con éxito en la historia data del año 390 a.C . por un cirujano chino a un campesino llamado Wei Yang-Chi que llegó a ser un alto cargo del Estado de Chu. En 1568, Ambroise Pare utiliza el término “bec-de-lièvre” que todavía es vigente el Francia. Recordemos que el nombre “leporino” viene del latín leporīnus , que significa “ de la liebre ”. Por lo tanto, labio leporino sería, literalmente, «labio de liebre», en analogía a ese animal que tiene el labio superior cortado en el centro.
¿Qué causa el labio leporino?
Todavía no se saben las causas del labio leporino ni del paladar hendido, aunque se sospecha que, en algunos casos, puede existir un componente genético . Se considera que participan entre tres y 14 genes, pero su mecanismo de acción aún se desconoce.
Podemos concluir que el desarrollo de labio leporino es “ multifactorial ”, es decir, es fruto de la combinación de genes y factores ambientales. Y parece ser que hay diferencias raciales y son más frecuentes en los asiáticos y determinados grupos de indios americanos. Es menos frecuente en los afro-americanos.
Los factores ambientales que podrían estar relacionados con la aparición de labio leporino son:
Deficiencia de ácido fólico: el ácido fólico es una vitamina que se consigue a través de los alimentos y es muy importante para el crecimiento y división de las células.
Tabaquismo : las mujeres que fuman durante la gestación sufren más incidencia de labio leporino y microcefalia.
Fármacos : el uso indiscriminado de fármacos durante el embarazo puede contribuir a la aparición de alguna malformación congénita.
¿Qué es el paladar hendido?
El paladar hendido se debe a un cierre incompleto del paladar durante una etapa temprana del desarrollo fetal. Puede afectar a cualquier lado del paladar y dejar una abertura que puede extenderse hasta la nariz. Puede extenderse desde el paladar duro hasta la garganta (paladar blando).
Al nacer, el paladar hendido no es tan evidente como el labio leporino porque está dentro de la boca, por ello, en la revisión del neonato en la sala de partos, el pediatra introduce un dedo en la boca del niño, para evaluar si el paladar está íntegro.
¿Se puede diagnosticar el labio leporino durante el embarazo?
El labio leporino puede detectarse, en algunas ocasiones, por ecografía a partir de la semana 18 a 20 de embarazo. El uso de la ecografía 3D ha sido un gran avance para realizar el diagnóstico prenatal con mayor precisión.
El paladar hendido no es visible por ecografía, por lo que el diagnóstico prenatal no es posible.
¿Podrá mamar sin dificultad?
La mayor parte de los niños con esta deformación pueden mamar sin problemas. Es complicado en los que presentan una hendidura muy abierta y si está asociada a fisura palatina. La deformación dificulta que el niño pueda succionar .
En estos casos más complejos, el bebé puede tomar leche materna pero se le debe administrar con un biberón depresible , es decir, que la botella sea blanda y se pueda apretar para que la leche caiga en el interior de la boca del niño sin esfuerzo por su parte.
La posición también es importante y se aconseja que el bebé esté totalmente sentado en el regazo de la madre y no sentado, para evitar que la leche salga por la fosas nasales durante la deglución.
Si el bebé se cansa durante las tomas, se recomienda que estas sean más frecuentes y cortas.
¿Qué otras complicaciones puede tener mi hijo con labio leporino?
Más allá de la deformación estética, las posibles complicaciones que pueden estar asociadas con un labio leporino o un paladar hendido son:
Infecciones de oído : son debidas a una disfunción de la trompa de Eustaquio (tubo que conecta el oído medio y la garganta). Si el niño tiene infecciones muy recurrentes puede ocasionar pérdida auditiva. Es importante realizar audiometrías de control en el caso de otitis de repetición.
Retraso en el habla y el lenguaje : debido a la hendidura del paladar y del labio puede verse afectada la musculatura implicada en el habla o la alteración en la pronunciación de algunas letras. Es conveniente acudir a un logopeda.
Problemas dentales : es muy normal que los dientes salgan desalineados y requieran tratamiento con ortodoncia.
Tratamiento
La cirugía es el tratamiento de elección de las hendiduras para cerrarlas. El cierre se realiza lo antes posible, entre las seis semanas y los nueve meses de edad. Es muy común que el niño tenga que someterse a otra intervención más adelante, para acabar de reparar la nariz si ésta sufre una gran deformación, así como realizar una reparación de la cicatriz y que quede lo más discreta posible.
En el caso de los paladares hendidos, el niño también es operado en el primer año de vida. El objetivo de reparar estas deformaciones lo antes posible es evitar los problemas en el desarrollo del habla.
El pronóstico es muy bueno y estos niños pueden llevar una vida completamente normal.

Artículo especializado
Otitis en Niños
Una de las infecciones más frecuentes en la infancia son las otitis, pero ¿todo dolor de oído debe ser tratado con antibióticos? Respondemos a esta y otras cuestiones relacionadas con esta enfermedad.
¿Qué es una otitis?
Las otitis hacen referencia a la inflamación de alguna parte del oído . Es una infección aguda en el oído producida por algún agente infeccioso y son muy comunes en niños.
Tipos de otitis más frecuentes
En función de dónde se produce la infección y la inflamación podemos distinguir dos tipos fundamentales:
Otitis externa : la infección se localiza en la piel que recubre el conducto auditivo externo. Son muy frecuentes en verano y están relacionadas con las piscinas y la humedad en dicho conducto. Por ello también se llama “otitis del nadador”. A pesar de ser bacterianas, no suelen ir acompañadas de fiebre ni mal estado general, pero sí de un dolor muy intenso. El germen mayormente implicado es la Pseudomona . El tratamiento es muy simple y suelen ser antibióticos en gotas que se aplican dentro del conducto auditivo externo. Para tratar el dolor el pediatra suele pautar algún analgésico por vía oral.
El médico puede diagnosticar fácilmente una otitis externa porque al presionar ligeramente la parte delantera del oído es extremadamente dolorosa (es lo que llamamos el “signo del trago”). También podemos observar el interior con un otoscopio (una linterna con luz especialmente diseñada para inspeccionar el oído externo hasta el tímpano) y veremos un conducto externo inflamado y presencia de una secreción acuosa o mucosa.
Su evolución es, normalmente, favorable y sin complicaciones. En raras ocasiones se complica y necesita un tratamiento más agresivo. Es importante ser muy cumplido con el tratamiento: una semana de gotas y evitar sumergir la cabeza en el agua, es decir, evitar la playa y la piscina.
El uso de bastoncillos o la introducción de objetos dentro del conducto auditivo externos puede causar lesiones en la piel del mismo que se pueden infectar y ocasionar, también, una otitis externa.
Otitis media aguda (OMA): a diferencia de las otitis externas, estas son típicas del invierno . Es una complicación muy frecuente de catarros y otras infecciones de las vías altas respiratorias, donde la mucosidad abundante es la protagonista. En este caso, la infección e inflamación se localiza en el oído medio , detrás del tímpano. De hecho, se define la otitis media como la presencia de líquido en la cavidad media del oído. Las bacterias o virus que la causan suelen venir del interior de la nariz o de la boca. El cuadro infeccioso puede empezar directamente con un dolor de oído intenso (otalgia) o bien ser precedido por un catarro de vías altas. El dolor es producido porque el moco y el líquido que produce la misma infección se acumula y queda atrapado en el oído medio, detrás del tímpano. Esto aumenta la presión en el oído medio y provoca un dolor intenso. Este dolor puede causar malestar, irritabilidad y llanto. El niño, además, puede presentar fiebre alta.
Oído rojo no es igual a otitis
El pediatra puede diagnosticar fácilmente una otitis por la presencia de dolor, fiebre y, si observa el tímpano con el otoscopio, lo verá enrojecido y abombado hacia fuera. Es importante observar el tímpano abombado , ya que sólo su enrojecimiento no es signo de otitis, pues los niños cuando están acatarrados tienen las mucosas enrojecidas, y el oído también. Para diagnosticar una otitis media, deberá tener más signos: llanto, irritabilidad, fiebre, tímpano abombado… Conclusión: oído rojo no es igual a otitis.
Durante su evolución, es muy frecuente que el líquido ejerza tanta presión que acabe rasgando o rompiendo el tímpano. En este momento los padres observan que del oído sale un líquido mucoso, amarillo y ligeramente sanguinolento . Es habitual que, tras una noche de llanto y fiebre, amanezca la almohada del niño manchada de ese líquido. No es nada grave. En este momento, como la presión dentro del oído medio ha caído de golpe, deja de doler. En estos momentos hablamos de una otitis media perforada o supurada. La infección suele durar unos diez días y pueden requerir o no antibióticos .
Del tratamiento, sus complicaciones y otros aspectos de la otitis media, hablaremos en los siguientes apartados.
La otitis media en el lactante
Las infecciones en el lactante suelen ser más diseminadas, es decir, sus síntomas son más inespecíficos y más generales. Son más frecuentes las otitis medias que las externas.
El primer signo de una otitis media en un bebé es el dolor durante la succión , es decir, al mamar o tomar el biberón el niño se retira violentamente y llorando. Esto es debido a que el dolor aumenta en el oído cuando el lactante succiona o, lo que es lo mismo, hace presión negativa dentro de las estructuras anatómicas huecas del oído.
Es muy frecuente también que presenten vómitos, fiebre, irritabilidad y malestar general.
¿Por qué las otitis son más frecuentes en los niños que en los adultos?
Una de las razones principales es anatómica. Los niños tienen las trompas de Eustaquio más cortas y más rectas que los adultos. En términos médicos, decimos que están horizontalizadas.
Esta peculiaridad estructural dificulta el drenaje de líquido hacia afuera del oído, aún en condiciones normales. Si la trompa de Eustaquio se inflama o se bloquea con mucosidad, debido a un resfriado, el líquido no puede salir o drenar adecuadamente, siendo un caldo de cultivo excelente para el crecimiento de los microorganismos.
Por otro lado, el sistema inmunológico de los niños es más inmaduro que el de los adultos y su lucha contra las infecciones no tan eficaz.
Tratamiento de la otitis media
El tratamiento fundamental es la analgesia (medicamentos para controlar el dolor). En los últimos años las sociedades pediátricas han modificado los criterios para tratar las otitis medias en los niños. Anteriormente, cualquier dolor de oído era tratado con antibióticos durante siete o 10 días.
Se puede confirmar que el niño tiene una otitis media si cumple estos tres criterios:
Otalgia importante (dolor de oído).
Inicio súbito o agudo de los síntomas.
Otoscopia donde se observa abombamiento del tímpano y enrojecimiento importante.
Si el pediatra no tiene claro el diagnóstico, lo más prudente es esperar 48-72 horas y revalorar al niño antes de iniciar un tratamiento con antibióticos . A veces el dolor no se debe a una infección y algunas infecciones del oído mejoran sin necesidad de antibióticos (recordemos que la mayor parte de infecciones en la infancia son víricas y, los virus, no se curan con antibióticos). El uso cuidadoso de los antibióticos ayuda a evitar el desarrollo de bacterias que se vuelven resistentes a ellos.
¿Cuándo se inicia tratamiento antibiótico en una OMA?
Se deberá iniciar de inmediato tratamiento con antibiótico en los siguientes casos:
Menores de dos años: por el riesgo de complicaciones y recurrencias. En este grupo la curación espontánea es muy infrecuente.
Los niños con signos de OMA grave: fiebre mayor de 39º o dolor muy intenso, otorrea (líquido que supura del oído) u OMA bilateral (cuando se afectan ambos oídos).
Los niños con antecedentes de otitis media recurrente o persistente o familiares directos con secuelas óticas.
El tratamiento antibiótico suele durar de 7 a 10 días. Si no se observa mejoría en 48 a 72 horas, se debe valorar el cambio a un antibiótico de mayor potencia.
Es importante saber que los antihistamínicos, los mucolíticos y los descongestivos no son útiles en el tratamiento de las otitis.
CUIDADO CON LOS REMEDIOS CASEROS
No es adecuado poner nada dentro del oído, por lo que no se recomiendan muchos remedios “de la abuela” para calmar la otalgia, consistentes en introducir sustancias diversas como aceite caliente, ajo licuado o jengibre.
Es más efectivo, en cambio, aplicar calor local con un saco de semillas que se pueda calentar en el microondas o una bolsa de agua caliente.
Si el niño es mayor, masticar chicle puede ser beneficioso para aliviar la presión en el oído medio y favorecer el drenaje de secreciones.
Mastoiditis: la complicación más frecuente de la otitis media aguda (OMA)
La mastoiditis es una complicación grave de las otitis infantiles no tratadas, mal cuidadas o severas. Requieren tratamiento inmediato e ingreso hospitalario. La mastoiditis es la infección de la mastoides , un pequeño saliente óseo que podemos palpar justo detrás de la oreja. Su interior está formado por pequeñas cavidades o celdillas que conectan con el oído medio. Esta conexión es la que hace posible que algunas otitis medias deriven en mastoiditis. El diagnóstico es sencillo ya que palpamos un bulto rojo e inflamado detrás del pabellón auricular que suele desplazar hacia delante la oreja, haciendo que de repente el niño tenga “una oreja de soplillo”. Al tratarse de una infección grave el niño presentará malestar, fiebre y dolor.
¿Cuándo debo consultar con un otorrino?
Si el niño ha padecido más de tres episodios de otitis media aguda en un periodo de seis meses o más de cinco episodios de OMA en 12 meses en el mismo oído, debe ser valorado por un otorrino infantil.
¿Se pueden prevenir las otitis?
La mejor manera de evitar las infecciones del oído es reduciendo los factores de riesgo asociados a ellas. Otra es la lactancia materna a demanda y prolongada.
Podemos disminuir los factores de riesgo con estas estrategias:
Vacunar de la gripe una vez al año.
Vacunar contra el neumococo a todos los niños menores de 2 años, comenzando a los dos meses de edad. Los estudios demuestran que los niños vacunados tienen menos infecciones del oído comparados con los que no son vacunados. Se recomienda sobre todo a los niños que acuden a guarderías.
Lavarse las manos frecuentemente: el lavado frecuente de las manos evita la transmisión de virus o gérmenes.
Evite exponer al bebé al humo del tabaco : Los bebés que están cerca del humo de los fumadores tienen más infecciones del oído.
Nunca acostar al bebé a dormir con el biberón.
Evitar el contacto con niños enfermos.

Artículo especializado
Enfermedades Infantiles Más Frecuentes
Durante la infancia enfermamos con frecuencia. Nuestro sistema inmune es más vulnerable y, a la vez, se hace más fuerte tras cada virus o bacteria vencida. Afortunadamente, la mayor parte de las enfermedades en los niños son benignas y forman parte de un proceso normal. Pero no es extraño ver a padres muy preocupados en la consulta porque tienen la sensación de que su hijo está constantemente enfermo, formulando la pregunta: ¿tendrá bajas las defensas?
¿Las enfermedades de los niños de ahora son las mismas que las de nuestros abuelos?
Muchas de las enfermedades del siglo pasado ya no están presentes o, con mucha menos frecuencia, en nuestro medio. Enfermedades como el sarampión, la polio, la rubeola o la parotiditis se dan de manera anecdótica en nuestros hijos gracias a las vacunas .
¿Por qué enferman?
Los niños enferman tanto porque su sistema inmunitario (el sistema que se encarga de las defensas frente a procesos infecciosos) aún está inmaduro . A esto debemos sumarle que no saben de medidas preventivas como: el lavado de manos, taparse la boca al toser o evitar chupar los objetos de otros. A medida que van creciendo, su sistema inmunitario se fortalece y estas infecciones disminuyen.
El inicio de la guardería o el colegio es el desencadenante de múltiples infecciones. En el bebé con hermanos mayores, este proceso puede aparecer antes, ya que los hermanos “traen” consigo virus y bacterias a la casa.
Donde hay muchos niños juntos, hay demasiados virus y bacterias y, por lo tanto, son un blanco fácil. Es por eso tan importante que los niños enfermos no acudan al colegio: hay que evitar el contagio y hay que ofrecer al niño el cuidado que se merece.
En la mayoría de casos, los niños no están bajos de defensas, sino que están interaccionando con los microorganismos del entorno, infectándose y fortaleciendo su sistema inmunológico.
¿Cuáles son las vías de contagio de las enfermedades infecciosas?
Vía fecal-oral: los microorganismos se eliminan por las heces (diarrea) y el contagio se produce al tocar las heces con las manos y llevárselas a la boca. Esto puede ocurrir entre niños o bien con los cuidadores, si no tienen una correcta higiene tras cambiar los pañales: el lavado de manos.
Vía respiratoria: al toser, estornudar o hablar se expulsan gotas de secreciones respiratorias llenas de gérmenes que pueden ser inhalados por los demás. Esto ocurre, por ejemplo, en las infecciones respiratorias.
Contacto con la piel : a través de objetos que comparten o el contacto estrecho de persona a persona, se pueden contagiar enfermedades como la sarna, los piojos o infecciones de la piel.
A continuación, repasamos las enfermedades más frecuentes en la infancia:
Enfermedades del aparato respiratorio
Faringitis y amigdalitis: tienen causa vírica o bacteriana y ocasionan la inflamación de la faringe o las amígdalas, respectivamente. Provocan tos, dolor de garganta, fiebre y malestar general. En el caso de que sean bacterianas deben tratarse con antibióticos.
Catarro común : es la enfermedad más frecuente en la infancia. Es debida a virus y ocasiona tos, mucosidad abundante, congestión nasal y fiebre moderada. Puede complicarse con otros procesos como otitis, bronquiolitis o sinusitis. Al tratarse de una virosis, los antibióticos no son necesarios.
Gripe : es una enfermedad respiratoria que puede ser grave y que es muy frecuente en niños. Es provocada por un virus, por lo que los antibióticos no son necesarios. Ocasiona malestar, fiebre alta, mucosidad nasal, tos y, en los niños pequeños, puede ocasionar también, diarrea y vómitos.
Bronquiolitis : es una inflamación de la vía aérea debida a virus y que afecta a menores de dos años. Ocasiona tos, fiebre y dificultad para respirar. En niños menores de seis meses puede ser muy grave debido a la infección por el Virus Respiratorio Sincitial.
Otitis media aguda: es una infección muy común en los niños. Puede ser causada por virus o bacterias. Los síntomas son: dolor en el oído y fiebre.
Enfermedades del sistema digestivo
Gastroenteritis infecciosa : es la aparición de diarrea debida a la infección de un virus o una bacteria. Los rotavirus son los virus que con mayor frecuencia afectan a los niños menores de cinco años. Bacterias como la salmonella pueden ocasionar diarreas graves. El mayor peligro de la gastroenteritis en la deshidratación del niño por la pérdida de líquidos en la diarrea y vómitos.
Giardiasis: es muy común en los niños menores de cinco años. Se transmite a partir del contacto con otros niños, en las guarderías o en la escuela. Provoca diarreas durante varias semanas, inapetencia, náuseas, molestias abdominales y fiebre baja. Hay que tratarla con medicinas específicas para curarla.
Oxiuros (parásitos): son parásitos muy frecuentes en los niños que ocasionan picor en el ano y la vagina, sobre todo por la noche. Es importante tratar a todo el núcleo familiar.
Enfermedades de la piel y exantemáticas (a las que se acompaña un sarpullido)
Exantema súbito (roséola o sexta enfermedad): es una enfermedad aguda y benigna causada por un virus que afecta a niños menores de dos años de vida. Se caracteriza por fiebre seguida de una erupción en la piel que coincide con la desaparición de la fiebre.
Eritema infeccioso (megaloeritema, quinta enfermedad o virus de la bofetada): es una enfermedad benigna causada por un virus. Su síntoma más característico es erupción característica en las mejillas que hace que parezca que al niño le han abofeteado la cara. Afecta a los niños en edad preescolar o escolar.
Varicela : es una enfermedad infecciosa muy contagiosa causada por el virus Varicela-Zoster (familia de los herpes). Se caracteriza por la aparición de vesículas que, al cabo de unos días, se rompen y se forma una costra. Causan un picor muy intenso y fiebre. Su curso es benigno, pero puede complicarse en ciertos casos: neumonía o sobreinfección de las lesiones cutáneas.
Impétigo: es una enfermedad infecciosa causada por bacterias (estafilococos o estreptococos). En este caso los antibióticos son necesarios. Las bacterias entran en de la piel por una lesión, rasguño o picadura de un insecto. Se forman unas costras gruesas de color miel que se extienden rápidamente.
Molluscum: es una infección vírica de la piel que ocasiona unas lesiones circulares y elevadas que no causan molestias. Las lesiones desaparecen cuando el sistema inmune vence la infección.
Pediculosis (piojos): es una infestación de la piel del cuero cabelludo por piojos. Causan una irritación cutánea y provocan un picor muy intenso. Es altamente contagioso y deben ser tratados siempre.
Sarna: es una infestación de la piel producida por el ácaro Sarcoptes scabiei. Este ácaro excava túneles en la capa superficial de la piel para depositar sus huevos y provoca ronchas y ampollas que pican por la noche.
También se pueden observar unas líneas elevadas en el lugar donde los ácaros han excavado los túneles, sobre todo en muñecas o entre los dedos de las manos y los pies. El tratamiento es eficaz.
Tiña (hongos): son infecciones de la piel causadas por un hongo. Suelen afectar a la piel y el cuero cabelludo y deben ser tratadas con antifúngicos.
Síndrome mano-pie-boca: la enfermedad boca-mano-pie es una infección benigna de causa vírica, frecuente entre los 1-3 años de edad. Tras unos días de fiebre y malestar, aparece una erupción con pequeñas ampollas por fuera y dentro de la boca (paladar, encías, lengua), palmas de las manos, plantas de los pies y área del pañal. Las lesiones no pican y se curan en una semana. No es necesario tratamiento antibiótico.
Otras enfermedades infecciosas
Conjuntivitis : es la infección de la conjuntiva del ojo por virus o bacterias. Sus síntomas son picor ocular, enrojecimiento y lagrimeo. Son muy contagiosas y deben ser tratadas con antibióticos.
Escarlatina : la escarlatina es una infección que asocia: faringoamigdalitis (anginas) y un exantema (erupción en la piel). La causa es la bacteria estreptococo betahemolítico del grupo A y el exantema se debe a una sustancia (toxina) que produce esta bacteria. Hay que tratarla siempre con antibióticos.
Gingivitis o estomatitis: es una infección causada por el virus herpes que suele afectar a niños de dos a cinco años y que causa fiebre alta, malestar, inapetencia, lesiones en mucosa oral muy dolorosas que impiden que el niño coma o beba. El riesgo de esta enfermedad es la deshidratación. Por eso lo más importante es evitarla y dar tratamiento analgésico para controlar el dolor.
Mononucleosis infecciosa : es una enfermedad producida por el virus de Epstein Barr. También es conocida como la enfermedad del beso. Origina fiebre, dolor de garganta, aumento de tamaño de los ganglios, y agrandamiento del bazo (esplenomegalia) y del hígado (hepatomegalia). Puede aparecer en una erupción cutánea si se están tomando determinados antibióticos. La duración de la enfermedad es de varias semanas.
Infección urinaria : aproximadamente un 3% de las niñas y un 1% de los niños pueden padecer este problema durante los primeros años de vida. La causa es bacteriana, por lo que se necesitan antibióticos para su curación. Los síntomas son: escozor al orinar o tener ganas continuas de ir al baño, en los niños mayores. En los bebés puede ser un proceso más grave y se acompaña de fiebre, malestar general, rechazo del alimento o vómitos.

Artículo especializado
¿Cómo Identificar la Enfermedad de Boca-Mano-Pie?
La enfermedad boca-mano-pie es una de las enfermedades víricas habituales de la infancia (rango de edad de máxima incidencia entre uno y tres años), que es generalmente benigna y que se resuelve espontáneamente, sin dejar secuelas. ¡Por todo esto, no os preocupéis demasiado, papás!
Un poco de historia…
Esta enfermedad fu reportada por primera vez en 1957, en Toronto (Canadá), describiéndose una epidemia de estomatitis vesicular y exantema en manos y pies. Dos años más tarde, en 1959 , se describió una segunda epidemia en Inglaterra, acuñándose ya el término de enfermedad de mano-pie-boca, que se mantendría en la posteridad.
Causas
Es una enfermedad dermatológica producida por diferentes especies de virus, principalmente por los denominados ‘ enterovirus’ .
Como hay diferentes especies y serotipos de virus que pueden provocar el cuadro clínico, aunque un niño haya padecido un episodio, puede de nuevo contraer la enfermedad con posterioridad, al estar causada por otro virus diferente al del primer episodio.
¿Cómo se transmite?
Se dan casos en todo el año, pero principalmente se observan brotes en primavera y en verano.
El contagio es fácil. Se transmite de persona a persona a través del contacto directo , por vía aérea (secreciones de nariz, boca o gotitas que se lanzan al toser) o por vía fecal-oral.
El virus se mantiene vivo mucho tiempo en las secreciones respiratorias y en heces, incluso hasta semanas después de haber padecido la enfermedad. También puede sobrevivir mucho tiempo en los objetos (pañuelos, mesas, sábanas, toallas, etc.), lo que facilita su transmisión.
Los niños pueden eliminar y diseminar el virus a través de estos fluidos biológicos sin que presenten síntomas de estar enfermos.
Signos y síntomas
El periodo de incubación es de tres a seis días. Tras unos días de fiebre moderada y malestar general , con posibles síntomas catarrales, aparece una erupción cutánea en forma de vesículas (pequeñas ampollas) por fuera y también por dentro de la boca (paladar, encías, lengua, donde rápidamente se ulceran), así como también, en palmas de las manos, plantas de los pies y área del pañal. Estas lesiones no causan generalmente picor y tienen una duración de entre cinco y 10 días.
Los adultos también pueden contagiarse y padecer los síntomas, presentándose éstos, generalmente, de forma más severa que en los niños.
A diferencia de la forma clásica, la enfermedad de mano-pie-boca causada, concretamente, por el virus Coxsackie A6, presenta niveles febriles mayores y mayor sintomatología y gravedad de las manifestaciones cutáneas, que pueden llegar a confundirse con un cuadro de varicela . No obstante, el pronóstico también es favorable en este caso.
Diagnóstico
Es clínico, basado en la observación de las características de la erupción. No es habitual la necesidad de realizar pruebas complementarias diagnósticas (detección e identificación del serotipo concreto de virus en fluidos biológicos).
¿Cómo se trata?
El tratamiento es tan sólo de alivio sintomático, mediante la administración de analgésicos (Dalsy ®, Apiretal ®) para mejorar las molestias de la fiebre y el dolor.
Los cuadros víricos no tienen habitualmente tratamiento farmacológico que permita combatirlos, sino que se resuelven, generalmente, de forma espontánea.
Es absolutamente ineficaz e inadecuada la administración de antibióticos en estos casos.
CONSEJOS DE SOPORTE DURANTE LA FASE AGUDA DE SÍNTOMAS BUCALES
Será primordial la administración de abundantes líquidos (con azúcares y sales minerales), para evitar la deshidratación. (Se dará preferencia a la administración de líquidos frente a los sólidos, si el enfermo tiene dificultades para ingerir éstos últimos).
Los alimentos y bebidas deberán administrarse a temperatura ambiente , ni demasiado fríos ni demasiado calientes, para no aumentar las molestias bucales.
En el caso de los sólidos, se administrarán alimentos de fácil masticación y deglución (yogur, purés…), no alimentos duros y/o rugosos (p.ej. pan con costra).
Se evitarán los alimentos ácidos (naranjas, limones…) o amargos.
Se pueden realizar enjuagues bucales con geles específicos.
Pueden ser útiles los remedios para las aftas que se venden en farmacias (Aftex ®, Aloclair ®, etc…).
Prevención
Las medidas a realizar para prevenir el contagio pueden ser las siguientes:
Lávate las manos con frecuencia, especialmente después del cambio de pañales.
Desinfecta las superficies del hogar y cambia ropas que pudieran estar contaminadas. (Acuérdate también de los juguetes).
No compartas pañuelos, cepillos dentales, vajilla, toallas, etc. con las personas afectadas.
Enseña a los niños a cubrirse la boca y nariz con un pañuelo desechable cuando tosan o estornuden.
Actualmente no existe vacuna específica contra estos virus.
¡ATENCIÓN!
Excluir a un niño del centro de cuidado infantil o escuela no reduce la probabilidad de propagación de la enfermedad de mano-pie-boca porque los niños pueden diseminar el virus incluso cuando no tienen todavía síntomas (periodos de incubación) o también, eliminarlo durante semanas después de haberse resuelto la enfermedad.

Artículo especializado
Leche Materna frente a la Leche de Fórmula
La leche materna es el Gold standard en alimentación infantil en exclusiva durante los seis primeros meses de vida y acompañada con el resto de alimentos, hasta los dos años o más. A pesar de los intentos de la industria de hacer una fórmula similar, es imposible clonarla, sobre todo porque su formulación cambia con la hora del día y la edad del niño. Pero, a pesar de que sea lo ideal, las mamás que no pueden amamantar de disponen opciones de calidad en el mercado para alimentar a sus bebés.
Diferencias entre la lactancia materna y la artificial
Composición: es un fluido vivo que se adapta a los requerimientos nutricionales e inmunológicos del niño a medida que éste crece y se desarrolla. Se distinguen tres tipos de leche materna, con diferente composición: la leche de pretérmino, el calostro, la leche de transición y la leche madura. La presencia de inmunoglobulinas, hormonas y enzimas hace de esta leche, una de las características inimitables por la leche artificial.
Además, otra ventaja de la leche materna es que modifica su composición en función de la hora del día , incluso durante una misma toma. Un ejemplo es la concentración de triptófano y melatonina que regulan el sueño del bebé y están en mayor concentración por la noche.
La leche materna tiene un sabor cambiante en función de la dieta materna, por lo que es una manera fantástica de exponer al bebé a diferentes sabores y puede ser una ventaja para aceptar los alimentos que se introducirán a partir de los seis meses.
Disponibilidad: la leche materna está siempre disponible, donde quieras y cuando quieras, ya sea en el avión, un hotel o en casa de los amigos. La leche materna no se tiene que preparar, ni te quedas sin reservas, lo que te puede ahorrar más de una carrera al supermercado o a la farmacia. Siempre está a la temperatura adecuada y nunca te puedes equivocar en su preparación. Lo importante es que la mamá se cuide, coma y beba líquidos adecuadamente para que se sienta bien y pueda amamantar a su bebé. Considerados como grupo, los bebés amamantados tienen menos dificultades para digerir la leche que los alimentados con leche artificial. La leche materna se tiende a digerir con más facilidad; por eso, los bebés amamantados tienen menos episodios de diarrea o estreñimiento. La lactancia artificial necesita más utensilios, disponer de reservas y hacer una buena previsión si salimos fuera de casa.
Suplementación de vitaminas : la leche materna contiene, por naturaleza, muchas de las vitaminas y minerales que necesita un recién nacido. La única excepción es la vitamina D. Se recomienda administrar suplementos de vitamina D a todos los bebés amamantados hasta que ingieran suficiente cantidad de leche enriquecida con vitamina D. La suplementación no es necesaria en los bebés que toman leche artificial.
Vínculo: el contacto «piel a piel” es uno de los beneficios más importantes en el recién nacido y en el bebé. La lactancia materna lo favorece. Esto no quiere que los niños alimentados con fórmula no tengan vínculo con sus madres, solo hay que dejar claro que la lactancia materna lo facilita por esa intensidad de contacto vinculado a la alimentación . La capacidad de una madre de alimentar completamente al bebé solo con leche materna puede ayudar a ganar seguridad en sí misma sobre su capacidad para cuidar de su pequeño.
Dificultad: muchos inicios de lactancia materna no son fáciles, incluso algunas mujeres, pueden no se sentirse cómodas cuando dan el pecho a sus bebés. Con información, el apoyo y la práctica, la mayoría de las madres supera esta etapa. Es aquí donde los profesionales sanitarios y los grupos de lactancia juegan un papel fundamental. En la lactancia artificial todo, aparentemente todo es más sencillo, pero no deja de ser un reto o tener sus propias dificultades como mantener todos los utensilios limpios , levantarse en la noche para preparar los biberones o seguir siempre las recomendaciones del fabricante para prepararlos correctamente.
Libertad materna : la madre que amamanta, sobre todo, las primeras semanas de vida del bebé, ha de estar al 100% por esta labor. Además, durante toda la lactancia exclusiva (seis meses) ella es la fuente de alimento por lo que, si prevé ausentarse durante un tiempo en que el bebé pueda demandar alimento, debe sacarse leche y dejarla preparada para que otra persona se la ofrezca. La lactancia materna exige una considerable cantidad de tiempo y dedicación por parte de la madre, sobre todo al principio, cuando los bebés se alimentan muy a menudo. El horario de las tomas o la necesidad de extraerse leche utilizando una bomba durante el día puede crear dificultades a las madres que tienen que trabajar, hacer recados o viajar. Además, en un acto de responsabilidad, la mamá que amamanta debe evitar, totalmente, la toma de alcohol, así como evitar el consumo de pescado rico en mercurio y limitar el consumo de pescado que contenga concentraciones menores de mercurio.
Tiempo invertido : los bebés amamantados necesitan alimentarse más a menudo, hacen más tomas, que los alimentados con leche de fórmula porque la leche materna se digiere más deprisa. El tiempo de alimentación es mayor y a demanda, ya que la lactancia materna es nutrición física y emocional.
Precio: la leche de fórmula es cara, es un gasto más a contemplar en la economía familiar. La leche materna es gratis y no es necesario comprar biberones ni tetinas (excepto que la mamá se extraiga la leche para dársela cuando ella se ausente).
Impacto en la salud materna : la lactancia materna también quema calorías y ayuda a que el útero se encoja y vuelva antes a su posición normal, de modo que las madres que dan el pecho a sus hijos pueden recupera la figura que tenían antes del embarazo. La lactancia materna ayuda a reducir el riesgo de cáncer de mama, hipertensión arterial, diabetes y enfermedades cardiovasculares, y es posible que también ayude a reducir el riesgo de cáncer de útero y de ovario .
Impacto en la salud infantil : los bebés alimentados con leche de fórmula son más proclives a tener gases y a hacer deposiciones más duras que los bebés alimentados con leche materna; también parece que tienen más tendencia al sobrepeso. El impacto en la salud del niño de la lactancia materna es indiscutible: como contiene anticuerpos (defensas) le protegen frente a enfermedades infecciosas (catarros, otitis, neumonías, diarreas, …), e incluso frente a posibles enfermedades futuras como pueden ser obesidad, asma o alergia. Algunos estudios han concluido que tienen menor riesgo de padecer el síndrome de muerte súbita del lactante e incluso favorece el desarrollo intelectual.
Lactancia artificial ¿nos ofrece alguna ventaja?
La decisión de amamantar o de dar biberón a su bebé es algo muy personal . Tener en claro las ventajas y los inconvenientes de cada método puede ayudar a decidir qué es mejor para ti y para tu bebé.
En algunos momentos, aunque la mamá dé el pecho, puede ser necesaria la suplementación, aconsejada por el pediatra. Si la suplementación no puede ser llevada a cabo la misma leche de la madre, la leche de fórmula nos permite realizarla con todas las garantías.
En los casos donde la lactancia sea imposible, contraindicada o bien si la mamá decide no dar el pecho, tenemos leches de fórmula de calidad que permiten que el bebé crezca y se desarrolle adecuadamente.
Contraindicaciones de la lactancia materna
Son muy pocas las situaciones que contraindican la lactancia, entre ellas se incluye:
La infección materna por el Virus de la Inmunodeficiencia Humana (VIH).
La infección por el Virus de la Leucemia Humana de Células T
Galactosemia en el bebé.
Deficiencia primaria congénita de lactasa en el bebé.
El consumo de drogas: heroína, cocaína, anfetamina y marihuana.
El tratamiento con antineoplásicos.
Algunos casos de prolactinoma (adenoma hipofisario secretor de prolactina), que requieren tratamiento con bromocriptina o cabergolina.
La lactancia materna se debe suspender temporalmente cuando haya que administrar a la madre isótopos radioactivos, por ejemplo, en tratamientos de la tiroides.
Artículo especializado
Displasia de Cadera: Cómo Identificarla y Tratarla
La displasia de cadera engloba varias alteraciones en la cabeza del fémur que provocan problemas de desarrollo y estabilidad de la articulación de la cadera . Estos problemas están presentes desde el nacimiento. Es importante realizar un correcto diagnóstico del bebé al nacer para evitar problemas futuros.
¿Displasia o luxación congénita de cadera?
En el mal desarrollo de la cabeza del fémur y/o del acetábulo (la zona donde encaja el fémur con la pelvis) puede provocar diferentes grados de gravedad.
Hace unos años se utilizaba el término “luxación congénita de cadera” pero, actualmente, consideramos más correcto por el de displasia de cadera, ya que no todas las caderas evolucionan hasta la luxación.
Una cadera es “luxable” cuando al aplicar un movimiento podemos luxar la cadera. En este caso la luxación es reductible . Esto quiere decir que el fémur vuelve a su posición normal.
Cuando hablamos de “cadera luxada” nos referimos a que la cabeza del fémur y el acetábulo no están bien adaptados o integrados, su función y movimientos no son correctos. Estos casos son los más graves, ya que la luxación es irreductible . Esto quiere decir que el fémur nunca vuelve a su posición normal.
Factores de riesgo de displasia
Hay algunos factores que influyen en el bebé para desarrollarla, como:
Ser niña: debido a su mayor laxitud articular.
Ser primogénito : debido a que el bebé está colocado en un útero más tenso (primerizo).
La genética : hay mayor predisposición si el padre o la madre tuvieron displasia de cadera.
La cadera izquierda es más frecuente.
Parto de nalgas: por la posición de las caderas durante el embarazo y el parto.
Los sistemas de porteo (mochilas portabebés) actuales no producen alteraciones en la articulación de la cadera porque mantienen las piernas separadas y permiten su movimiento.
Diagnóstico
Detectar precozmente la displasia de cadera es la clave para que el tratamiento sea un éxito y el desarrollo del niño sea normal y sin secuelas.
Esto se consigue mediante la exploración rutinaria de todos los recién nacidos. El pediatra realiza dos maniobras o movimientos en la cadera del bebé que se llaman Barlow y Ortolani. Con esta exploración se puede evaluar si la cadera está luxada o es luxable. Es la típica frase del pediatra: “he notado un clic”.
La primera maniobra que se realiza es la de Ortolani : se intenta recolocar en su sitio la cadera luxada. Si notamos un “clic” es que hemos reducido una cadera luxada. En cambio, la maniobra de Barlow consiste en intentar luxar una cadera que está en su sitio. Si notamos un “clic”, sospechamos que el bebé tiene una cadera luxable.
Además, el pediatra también evalúa, para mayor seguridad a la hora de sospechar este diagnóstico, si la cadera se mueve con normalidad, cuánto abre y separa las piernas el bebé o si existen asimetrías en los movimientos de una y de otra.
Siempre que se sospeche en la exploración o bien si el bebé tiene tres o más factores de riesgo, se debe confirmar el diagnóstico mediante una ecografía de cadera. La ecografía es una exploración segura, sencilla y sin efectos secundarios. Esta prueba sólo es válida para menores de seis meses. Si sospechamos una displasia de cadera en bebés mayores de seis meses hemos de confirmarlo con una radiografía .
¿Cómo se trata?
El éxito terapéutico radica en un diagnóstico precoz. Cualquier retraso en el diagnóstico puede comprometer el futuro de la articulación de la cadera y provocar la evolución hacia una artrosis prematura. A todos los recién nacidos se les deben explorar las caderas tras el nacimiento (en la primera exploración del pediatra antes del alta hospitalaria) y en los controles pediátricos habituales. El objetivo del tratamiento es conseguir un desarrollo normal de la cadera.
Si el bebé solo presenta una ligera inestabilidad (clic) hay dos opciones terapéuticas en función de la opinión del traumatólogo infantil:
Hacer controles ecográficos durante las primeras semanas de vida y esperar que la inestabilidad desaparezca por sí misma (esto suele pasar en los casos leves). En algunos casos se aconseja el uso del “doble pañal” para mantener la cabeza de fémur en su sitio al mantener las piernas ligeramente más abiertas (en abducción) con la colocación de dos pañales.
Tratamiento con férulas de abducción (Paulik o Tubingen): estas mantienen las piernas muy abiertas (más que el doble pañal) y con las caderas reducidas, en su sitio. El tratamiento suele durar unos tres meses.
En el caso de que la displasia sea más grave o los tratamientos anteriores no sean eficaces, el traumatólogo plantea un tratamiento más agresivo pero eficaz: colocar la cadera en su sitio bajo anestesia e inmovilizarla con un yeso .
En los casos de diagnósticos tardíos o en mayores de 18 meses en los que no se ha conseguido reducir la cadera con los tratamientos anteriores, la única opción que nos queda es la cirugía .
¿Puede haber secuelas?
Si el diagnóstico y el tratamiento se realiza en los primeros tres meses de vida no vemos apenas secuelas cuando el niño crece. La complicación más frecuente en el niño no diagnosticado a tiempo es la cojera permanente. Debido al malfuncionamiento articular, se acabará desarrollando una artrosis precoz de la cadera que requerirá, en el adulto joven, la colocación de una prótesis.

Artículo especializado
Significados del Llanto del Bebé
Los padres poco a poco van conociendo el significado del llanto de su bebé, que es la manera que el pequeño tiene para comunicarse , junto a otros sonidos que emiten desde el nacimiento. Existe un enorme repertorio de vocalizaciones no verbales en los bebés como: llanto, grito corto, gorgojeo, gemido, chillido, balbuceo, risa, hipo, gruñido, canto, pedorreta, vocalización…
Están descritos «7 tipos de llanto» :
El del nacimiento.
Por dolor.
Por hambre.
Debido a la separación.
Por placer.
Por enfado.
Por susto.
Además de la comunicación, ellos, al igual que los adultos, también utilizan la mirada, el tacto y otros sonidos para la relación con los demás. A destacar que la respuesta de los padres y de los cuidadores principales a las vocalizaciones de estos pequeños es su lenguaje para el futuro.
¿Por qué lloran?
Hay diferentes causas del llanto de un bebé:
Por hambre: será un llanto PERSISTENTE.
Post-ingesta (en caso de molestias digestivas o intolerancia a la proteína de leche de vaca).
Cólico del lactante (descrito a aquel dolor abdominal que se da entre la tarde – noche y es inconsolable y el bebé flexiona y estira las piernas): será un llanto AGUDO E INTENSO.
Pañal sucio : llanto MÍNIMO pero ESTRIDENTE.
Por sueño o cansancio : llanto NERVIOSO.
Porque necesita sentirse cercano a los padres.
Por exceso de calor o por falta de abrigo : llanto DESCONSOLADO.
Algo le molesta (se le cae el chupete, tiene algo enrollado al dedo…).
Está agobiado , hay demasiado ruido a su alrededor: llanto PEREZOSO Y CANSADO.
Erupción dental , dolor: llanto AGUDO, como un grito.
Por enfado: llanto acompañado de hipos como ATRAGANTADO.
Como calmar el llanto del bebé
En general, en los bebés el llanto se calma cogiéndoles en brazos y poniéndolos piel con piel , sobre todo en el primer mes de vida, el llamado periodo perinatal. El mito de que un bebé se acostumbra a los brazos no es del todo cierto. A partir de los tres meses y medio se recomienda dejarlo un poco más en la hamaquita, pero hasta entonces es conveniente cogerles y ofrecerles nuestro amor sin límite.
El recién nacido viene de estar envuelto por la placenta y flotando en el líquido amniótico y por este motivo va a querer sentir el contacto de sus padres. Es el momento de disfrutar de ello. Actualmente, se recomienda el colecho si no hay ninguna contraindicación por obesidad, padres fumadores…
A partir del segundo mes de vida ya aparecen los cólicos del lactante , que necesitan de un capítulo aparte, ya que el llanto que causan es bastante inconsolable. Se puede realizar masajes circulares alrededor del ombligo del bebé, movimientos de las piernas como si fueran en bicicleta para ayudarles a que salgan los gases.
En el mercado hay múltiples productos para los cólicos del bebé, y en general no causan gran beneficio, pero no suelen perjudicar. Actualmente está indicado el Lactobacillus Reuteri sobre todo si el bebé toma lactancia materna, manzanilla con hinojo en infusión templada, y algunos compuestos homeopáticos.
En el llanto por erupción dental, además del mordedor muy frío, podemos aplicar directamente paracetamol en la encía , como si pusiéramos un gel.
Recordar que los bebés necesitan un entorno tranquilo y de silencio relativo para su tranquilidad, pues puede ser que ambientes con exceso de ruido les hagan llorar.
Y así, en función de la causa, iremos intentando consolar a nuestro bebé de la mejor manera posible.
En los casos que sospechemos que el llanto viene ocasionado por un posible trastorno digestivo deberemos consultar con el pediatra.
Espasmos del llanto o espasmos del sollozo
Se define espasmo del llanto como la interrupción brusca del llanto . Un 7% de los niños pueden sufrirlos. Se define como trastorno paroxístico no epiléptico completamente benigno que no altera el neurodesarrollo y va desapareciendo con la edad. Aparecen a partir de los dos meses de vida y duran hasta los dos años de edad aproximadamente.
Actualmente se aconseja realizar un electrocardiograma para descartar patología del corazón, aunque el riesgo es mínimo. Es recomendable pedir cita con el pediatra.
Los espasmos del llanto se producen cuando el niño llora de manera brusca y deja de respirar involuntariamente, de forma que deja de llegar oxígeno al cerebro y pierden el conocimiento y adoptan posturas poco naturales. Se ponen morados o muy pálidos. No hay que hacer nada ya que se autoresuelve en menos de un minuto. Puede ser que cuando se despierten queden como muy adormilados.
El desencadenante puede ser un dolor intenso, un susto, el miedo… Hay que evitar que el niño en tal situación pueda darse cuenta de que también nos asustamos mucho, si es el caso.
En el caso del espasmo del llanto debemos pedir cita con nuestro pediatra para explicarle el cuadro que afecta a nuestro bebé o niño de tal modo que pueda confirmar nuestra sospecha diagnóstica.
Y, ¡ánimo! Aunque los bebés no vienen con un manual de instrucciones seremos capaces de calmar su llanto, seguro.

Artículo especializado
Cómo Afecta la Giardiasis a los Niños y Bebés
La Giardia lamblia es el parásito más frecuentemente encontrado en Occidente. Se estima que un 6% de los adultos está infectado. En el caso de los niños, sobre todo los que acuden a guarderías, podemos hablar de entre un 20-50% de menores de tres años que son portadores del parásito. Aunque la mayoría de ellos, estarán asintomáticos (no desarrollarán síntomas de Giardiasis), pueden transmitir el parásito a otros. Esta infección es una de las principales causas de diarrea prolongada .
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Pediatría.
¿Qué es la Giardia?
La Giardia lamblia ( Giardia intestinalis ) fue descubierta en 1681 por Antonie van Leeuwenhoek. El descubrimiento fue de lo más casero, ya que descubrió al parásito en sus propias heces. Es un protozoo flagelado que puede presentar dos formas: trofozoít o (que vive en la superficie de la mucosa del intestino delgado, concretamente en el duodeno) y quiste (es una forma especial del parásito que le otorga resistencia y capacidad de diseminación). En el intestino, los trofozoítos se adhieren a las vellosidades intestinales y se forman los quistes que son expulsados en las heces.
Los quistes sobreviven en el agua hasta tres meses y esto provoca que, al ser ingeridos por el hombre por beber directamente el agua, en los alimentos contaminados o con el contacto de manos sucias (transmisión fecal-oral), lleguen fácilmente al intestino donde dan lugar, de nuevo, a los trofozoítos y, por lo tanto, se inicia la multiplicación y reproducción del parásito en el intestino delgado.
El parásito puede infestar también a gatos, perros, roedores y otros animales.
¿Qué es la giardiasis y cómo se transmite?
La giardiasis es una enfermedad intestinal muy frecuente, sobre todo en las áreas con poca higiene y aguas contaminadas . Aunque la infección se adquiere generalmente por tomar agua o ingerir alimentos contaminados, también puede ser transmitida de persona a persona, por una mala higiene y un incorrecto lavado de manos.
En el caso de los niños en los países donde las condiciones de salubridad del agua son correctas, el peso más importante del contagio es la transmisión interpersonal o fecal oral . Las guarderías reúnen las condiciones ideales para ello, ya que el contacto físico entre los niños es muy estrecho.
¿Qué síntomas provoca?
Los síntomas pueden ser variados, pero lo más frecuente en que tras la ingesta de los quistes y un periodo de incubación entre siete y 14 días, aparezca diarrea acuosa explosiva y maloliente. No suele acompañarse ni de moco ni de sangre. Además, el niño puede presentar poco apetito, náuseas, gases, retortijones y fiebre.
En otros casos, la diarrea suele ser diferente y se caracteriza por heces pastosas matinales o tras las comidas de color amarillento o mostaza claro.
Pueden alternarse, durante meses, episodios de diarrea intermitente y estreñimiento. Si esto se prolonga durante muchas semanas, podremos observar pérdida de peso, retraso del crecimiento, pérdida de apetito y abdomen distendido (ligeramente hinchado).
En algunos casos, el niño puede presentar reacciones alérgicas en el piel o dolor articular como consecuencia de tener el parásito en su intestino.
En el 16% de los casos se puede cronificar, ocasionando diarrea crónica que puede repercutir en la calidad de vida y en el estado de salud del niño, como veremos.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Pediatría.
¿Cómo se diagnostica?
La Giardia lamblia es un parásito que vive en el intestino, por lo que lo más lógico es que su diagnóstico se realice mediante un examen en fresco al microscopio de las heces . Para que el diagnóstico sea fiable y no se nos pase por alto el parásito, lo más recomendable es analizar tres muestras fecales de dos o tres días de intervalo durante un periodo no superior a 10 días. Además, también disponemos de la detección del antígeno en las heces, basado en técnicas de enzimoinmunoanálisis. Con estas dos técnicas es prácticamente imposible que se nos pase por alto una Giardiasis.
¿Cómo se trata?
El tratamiento más frecuente es metronidazol durante siete días. Siempre lo debe pautar el pediatra en función del peso del niño y tras tener la confirmación del diagnóstico.
Hasta el 50% de las Giardiasis son silentes o sin apenas síntomas. En estos casos, la infección se cura por sí sola. Pero hay que tener en cuenta que estos niños son transmisores del parásito.
¿Qué repercusión puede tener en el niño la giardiasis?
Una giardiasis crónica, de larga evolución que no se diagnostica y trata correctamente, puede tener repercusiones en el niño o bebé.
En los niños, el diagnóstico de todas la parasitosis en general, y de la giardiasis en concreto, es fundamental para evitar estas complicaciones:
Retraso del crecimiento: la diarrea crónica causa un déficit en la absorción de los nutrientes esenciales para el desarrollo y crecimiento del niño. Por lo tanto, una Giardiasis crónica puede manifestarse como escasa ganancia de peso o retraso en el crecimiento.
Síndromes de malabsorción : podemos tener síntomas de carencias de nutrientes concretos. La anemia ferropénica (o por falta de hierro) es un hallazgo habitual en la analítica.
Intolerancia a la lactosa (el azúcar de la leche): hasta un 40% de los niños que han padecido una giardiasis puede tener una intolerancia temporal a la lactosa. Esto se manifiesta con diarreas persistentes tras el tratamiento. La recomendación actual es evitar la lactosa durante el mes siguiente al tratamiento para dar tiempo a la mucosa intestinal a que se recupere y pueda llevar una dieta normal.
Prevención
La mejor estrategia para evitar la giardiasis a nivel poblacional es el control de la potabilidad del agua que se suministra en la red.
No hay ningún fármaco o vacuna eficaz para prevenirla.
En los casos de aguas sospechosas, el clorado del agua no es suficiente, ya que los quistes de giardia son resistentes.
Las medidas más efectivas son la ebullición del agua durante un minuto o añadir dos a cuatro gotas de lejía o 0,5 ml de una solución de yodo al 2% y esperar unas horas antes de tomarla.
En los alimentos, la cocción los deja libre de quistes. Para su consumo crudo, se deben lavar bien con agua y unas gotas de lejía.
El lavado de manos es fundamental para evitar el contagio de persona a persona, especialmente, en educadores y cuidadores en las guarderías.
Las normas de higiene son fundamentales y deben empezar en la familia:
Lavado de manos con agua y jabón tras ir al baño.
Lavado de manos tras cambiar pañales.
Lavado de manos antes de preparar la comida y antes de comer.
No tragar agua al nadar.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Pediatría.
Artículo especializado
El Ibuprofeno en Niños
El ibuprofeno es uno de los fármacos más populares en todas las casas: alivia el dolor, reduce la inflamación y baja la fiebre. Pero no debemos olvidar que, a pesar de su efecto casi “mágico”, en algunas ocasiones es un medicamento con más efectos secundarios de los que creemos y que debe administrarse de manera adecuada.
Un poco de historia
Su descubridor fue el farmacéutico inglés Stewart Adams en su laboratorio de Nottingham en 1961. Fue lanzado por el laboratorio Boots, tras los primeros ensayos clínicos, en 1969, como tratamiento de la artritis reumatoide. Desde 1983 está disponible en las farmacias sin necesidad de prescripción médica. Hay más de 50 presentaciones de ibuprofeno: jarabe, tabletas, crema, spray, gel, granulados y supositorios .
A pesar de que el Dr. Adams focalizó sus investigaciones en el tratamiento de enfermedades reumatológicas de tipo inflamatorio, probó su propio descubrimiento para aliviar la cefalea de un día de resaca. Suponemos que le funcionó.
Su abuso es perjudicial
A pesar de ser uno de los fármacos más baratos y resolutivos de la historia, junto con la aspirina y el paracetamol, tiene muchos detractores debido a sus muchos efectos secundarios. Su venta libre no ayuda a su uso responsable y eso provoca que se emplee de manera abusiva y descontrolada provocando, por ejemplo, daño renal en mayores de 65 años.
¿Qué es el ibuprofeno y para qué sirve?
Es un analgésico y antiinflamatorio no esteroideo (AINE), es decir, que no forma parte de la familia de los corticoides. Se utiliza para aliviar el dolor (cefalea, dolor dental, muscular y posquirúrgico). Su capacidad antiinflamatoria lo hace ideal para tratar enfermedades inflamatorias sistémicas, como la artritis reumatoide, o bien para tratar el dolor de causa inflamatoria, como el que ocasiona una amigdalitis o una otitis. Otros de sus efectos beneficiosos es ser un potente antipirético o antitérmico , es decir, con capacidad para bajar la fiebre.
¿Tiene muchos efectos secundarios en los niños?
Su venta libre no significa que sea un fármaco libre de efectos adversos. Lo que sí es cierto es que es un fármaco seguro siempre que se administre de manera correcta y a las dosis adecuadas. Es imprescindible, en los niños, consultar a su pediatra sobre qué dosis es la correcta, ya que ésta varía (y se calcula) en función del peso del niño.
En los casos de fiebre o dolor, debemos saber que el fármaco de primera línea, es decir, el que daríamos primero, si no podemos consultar al pediatra, no sería el ibuprofeno, sino el paracetamol.
Los efectos secundarios más frecuentes del ibuprofeno son:
Molestias abdominales: dolor de estómago, náuseas, vómitos y diarrea.
Mareo, fatiga o somnolencia.
Erupción cutánea.
Otros efectos más raros serían: hepatitis, alteraciones en la sangre (neutropenia o anemia) y reacciones cutáneas o del sistema nervioso.
¿Cómo se administra?
Es importante dar una dosis adecuada , en función del peso del niño y, si no tenemos acceso al pediatra, consultar bien el prospecto del fármaco. La presentación más frecuente de ibuprofeno en los niños es el jarabe , pero éste puede presentarse en diferentes concentraciones, por lo que los mililitros pueden varias de una marca a otra.
Pasos más importantes:
El niño ha de ser mayor de tres meses.
Es mejor darlo con el estómago lleno , tras las comidas, para evitar daños en la mucosa digestiva.
Hay que agitar bien el jarabe antes de administrarlo.
Verificar la fecha de vencimiento y nunca administrar un jarabe caducado.
Comprobar la concentración del jarabe, el peso del niño y la dosis adecuada.
Administrar el jarabe con el dosificado r que trae la caja. Esto te puede ayudar a calcular los mililitros exactos, ya que muchas jeringas se pueden dosificar directamente con el peso del niño.
Nunca utilices una cuchara medidora de cocina ni una taza o cuentagotas de otro producto. Las pastillas o los comprimidos masticables no se recomiendan para niños menores de seis años porque podrían presentar peligro de asfixia.
Si el niño vomita la dosis en menos de 20 minutos tras su toma, puedes volvérsela a dar.
Si te has olvidado una dosis, dásela lo antes posible pero no le dobles la dosis o le des dos para compensar. Podría ser tóxico.
Dosificación
En función de la dosis que pautemos, podemos ofrecer el ibuprofeno cada seis u ocho horas.
Recuerda que si tu pediatra no te ha calculado la dosis, debes consultar el prospecto y utilizar las jeringuillas dosificadoras del mismo jarabe.
Mantén siempre alejados y guardados bajo llave todo tipo de fármacos.
¿Qué niños no pueden tomarlo?
Niños alérgicos al ibuprofeno y a otros AINES (antiinflamatorios no esteroideos)
Bebés menores de tres meses
Si tienen antecedentes de sangrado digestivo relacionados con el ibuprofeno u otros AINES
Si presentan enfermedad inflamatoria intestinal
Si tienen problemas de coagulación
Se debe tomar con precaución y consultar siempre al pediatra si el niño presenta:
Función hepática alterada
Enfermedad renal
Asma grave
Insuficiencia cardíaca o hipertensión arterial
Contenidos sobre enfermedades
Somos conscientes de que los conceptos médicos pueden resultar confusos si no te los explican con claridad. Para evitar esto, le hemos pedido a nuestros profesionales que preparen estas fichas en donde podrás acceder a información relevante sobre enfermedades que te ayudará a entender de una manera sencilla por qué se producen y por qué es necesario su tratamiento.
Ver todas las enfemedades 
Enfermedad
Pediculosis
¿Qué es la pediculosis?
La pediculosis, también conocidos como piojos, es un tipo de ectoparásito (parásitos externos), muy contagioso, producida por una infestación del piojo. Afecta las partes del cuerpo con vello o pelo del cuerpo o de la ropa, infectados con huevos o larvas de piojos (liendres) o piojos adultos. Las etapas larvarias de este insecto se alimentan con sangre humana, provocando gran picazón. La pediculosis se contagia fácilmente de persona a persona durante el contacto directo. Tiene distribución mundial y puede afectar a todos los niveles sociales y razas. Es más frecuente en niños de 5-15 años en edad escolar y suele ser más común en el sexo femenino. Es una enfermedad común y es leve, ya que responde muy bien al tratamiento y sobre todo no pone en riesgo la vida de la persona que la padece.
Tipos de pediculosis
La pediculosis se clasifica según el lugar donde se manifieste, esta puede ser:
Pediculus humanus capitis : son los piojos de la cabeza, están normalmente localizados sobre el cuero cabelludo. Producen picazón intensa sobre todo parte posterior de la cabeza y detrás de las orejas y afectan mayormente a niños de edad escolar. Está infestacion no tiene que ver con la falta de higiene, aunque en lugares de hacinamiento y escasas condiciones higiénicas son más frecuentes.
Pediculus humanus pubis : el piojo del pubis se conoce con el nombre científico Phthirus pubis , y se conoce comúnmente como ladilla. Son criaturas pequeñas de seis extremidades que invaden el vello de la región púbica y la infestan con sus huevos. Estos piojos también pueden infestar el vello axilar y las cejas, pero son arrastrados a la región púbica. Son frecuentes entre personas sexualmente activas.
Pediculosis del cuerpo : los piojos se encuentran o viven en las prendas de ropa y depositan sus huevos. Solo salen del cuerpo y se dirigen a la piel para alimentarse con la sangre del huésped y luego regresan a la ropa. Se pueden ver en personas que rara vez se quitan la ropa y viven en situaciones de hacinamiento donde las personas viven muy juntas y sin higiene. Se transmiten por el contacto corporal o por compartir vestimenta. Presentan pápulas pruriginosas, excoriaciones y áreas de pigmentación.
Causas de la pediculosis
La causas de la pediculosis, es principalmente la deposición de los huevos pequeños sobre el cuero cabelludo que lucen como escamas, pero en lugar de desprenderse del cuero cabelludo, permanecen firmemente adheridos. Estos pueden sobrevivir en la ropa, tapetes y en la cama hasta 10 días y sus huevos pueden vivir por más de dos semanas. También se diseminan fácilmente y se pueden pegar cuando se entra en contacto cercano con una persona infestada o toca sus ropas.
Tanto los piojos de cabeza como los corporales, pueden transmitirse mediante el contacto directo con una persona infestada. El compartir ropa, peines o cepillos también puede facilitar la transmisión de estos insectos. Mientras que otros medios son posibles, los piojos púbicos son transmitidos con mayor frecuencia a través del contacto sexual.
Síntomas de la pediculosis
Los síntomas de la pediculosis incluyen: sentir prurito intenso en el cuero cabelludo, picazón o rascarse en el área del cuerpo de la que los piojos se alimentan. Huevos de piojo o liendres en el pelo y pequeños bultitos rojos o llagas provocadas por el rascado, entre otros síntomas.
Tratamiento para la pediculosis
El tratamiento para la pediculosis consiste en matar las liendres, ninfas y piojos. Existen tratamientos con pediculicidas tópicos que suelen ser muy eficaces, como son Permetrina, Lindano, Malation, Benzoato de bencilo y medicamentos orales utilizados en caso de resistencia como son la Ivermectina , suprimen la conducción de los impulsos nerviosos de los insectos y Trimetropim sulfa . Para el prurito o picazón también se pueden administrar antihistamínicos orales o de personas con piojos en la cabeza. El uso de Lindano no se recomienda en bebés, niños pequeños y mujeres embarazadas o que estén lactando. Se recomienda repetir el tratamiento entre 7-10 días después para asegurar que no hayan sobrevivido liendres. Hay peines especiales llamados liendreras, disponibles para retirar las liendres del cabello. Se deben seguir al pie de la letra las instrucciones del medicamento utilizado con relación a la dosis y duración del tratamiento.
Pruebas complementarias del tratamiento de la pediculosis
Las pruebas diagnósticas para el tratamiento de la pediculosis, es principalmente la exploración y observación directa del piojo y las liendres en el cuero cabelludo. Frecuentemente se detecta la infestación por la visualización de liendres. También existen otras formas como son: el peine de dientes finos llamado liendrera, más más rápido y útil para encontrar los piojos y liendres principalmente en región occipital y retroauricular. Lupa con luz o lámpara de cuello de ganso, o lámpara de luz ultravioleta o de wood .
Factores desencadenantes de la pediculosis
El factor desencadenante principal de la pediculosis es tener contacto con una persona infestada de piojos .
Factores de riesgo de la pediculosis
Los factores que aumentan el riesgo de tener pediculosis incluyen:
Los niños de edad escolar primaria tienen mayor riesgo de tener pediculosis.
Los piojos de la cabeza suelen migrar de un cabello a otro, independientemente de la higiene de la persona.
Las personas que tienen relaciones sexuales sin protección y sin conocer a su pareja sexual tienen más riesgo de tener pediculosis púbica.
La personas que viven muy juntas o hacinamientos, como albergues, campos de refugiados o que vivan en la calle, que no se cambien la ropa y con poca higiene para el aseo son propensos a la pediculosis corporal.
Complicaciones de la pediculosis
La pediculosis es un tipo de enfermedad que no presenta riesgos para la vida de las personas . Se puede producir una dermatitis por el rascado continuo sobre la piel donde pica el piojo.
Prevención de la pediculosis
Para prevenir la pediculosis se debe :
Evitar el contacto físico con personas infestadas y sus pertenencias, especialmente ropa, accesorios para la cabeza y ropa de cama.
Es muy valiosa la educación de la salud con relación al ciclo vital de los piojos, el tratamiento apropiado y la importancia de lavar la ropa y la ropa de cama con agua caliente o lavarla en seco, para destruir los piojos y liendres.
Hacer una inspección directa periódica de la cabeza de los niños y, cuando sea indicado, del cuerpo y de la ropa, especialmente en colegios, instituciones, asilos y campamentos de verano.
Revisar frecuentemente la cabeza de los niños usando el peine.
Especialidades a las que pertenece la pediculosis
Las especialidades a las que pertenece la pediculosis son dermatología, medicina de familia o general y en casos de niños, pediatría.
Preguntas frecuentes
¿Qué es una liendre?
Las liendres son los huevos depositados por los piojos hembras en el pelo de las personas, donde permanecen hasta que se abren de 8-10 días aproximadamente. Tienen una forma de cápsula ovalada, de color blanco cuando son visibles y amarillentas cuando están vacías o muertas (secas), se pueden confundir muy fácilmente con la caspa. Poseen una membrana que las rodea y hace que se fijen al pelo por medio de una sustancia gomosa similar a la de un pegamento.
¿Qué es un piojo?
Los piojos, también llamados Pediculus humanos capitis , son insectos parasitarios que se encuentran en el pelo de las personas. El piojo adulto tiene un tamaño de 2 a 4 mm. de largo, tiene 6 patas y su color es de marrón a grisáceo. Las hembras son las que depositan las liendres y por lo general son más grandes que los machos, y pueden vivir hasta 30 días en la cabeza de la persona. Para sobrevivir, el piojo adulto necesita alimentarse de sangre.
¿Por qué se usa vinagre con los piojos?
El vinagre se usa para los piojos porque contiene ácido acético, que permite disolver el cemento que mantiene a las liendres pegadas al cabello. También es un antiséptico y el olor fuerte que tiene no le gusta a los piojos. El uso del vinagre puede facilitar su extracción pasando un peine fino de la raíz a la punta. Es uno de los remedios caseros más antiguos que se utiliza para tratar los piojos. Aunque en ocasiones no suele ser efectivo en todos lo casos y se debe acudir a otros tratamientos.
¿Qué son las ladillas?
La ladillas son llamadas pthirus pubis, y son piojos púbicos, los cuales son pequeños insectos parasitarios que se adhieren a la piel y el vello del área genital. Se transmiten durante el contacto sexual y sobreviven alimentándose de la sangre de la persona que lo tiene.
¿Es verdad que los piojos se hacen resistentes a los productos de erradicación?
Los piojos pueden hacerse resistentes a los productos de erradicación, sólo cuando se usan en las personas que no tienen piojos, es decir, si lo utilizan de manera preventiva, puede que algunos tratamientos ya no sean efectivos para erradicarlos porque le crean resistencia.

Enfermedad
Oxiuriasis
¿Qué es la oxiuriasis?
La oxiuriasis, también conocida como enterobiasis, es una infestación parasitaria intestinal , causada por el Oxiuro enterobius vermiculares, que es un pequeño helminto nematodo (gusano), un parásito del hombre de forma cilíndrica y color blanco que mide alrededor de 1 cm. Es la enfermedad parasitaria más común alrededor del mundo, el ser humano es el único huésped natural y su infección se produce en todos los países y grupos socioeconómicos. Es más frecuente en niños de entre 5-11 años de edad, pero puede aparecer a cualquier edad, aunque rara vez se puede ver en niños de 2 años. Tiene una prevalencia alta. Es una enfermedad leve que responde muy bien al tratamiento adecuado.
Causas de la oxiuriasis
La causa principal de las oxiuriasis es la presencia del parásito Enterobius vermicularis u oxiuro , que es un gusano nematodo, redondo, pequeño, de 1 cm. de longitud, blanco y filamentoso y que habita exclusivamente en el intestino grueso de los seres humanos. Mientras la persona afectada duerme, la hembra sale del tracto intestinal y pone los huevos en la piel que rodea al ano, tiene la capacidad de producir diariamente varios miles de huevos, los cuales tienen un periodo de incubación de 3-6 semanas.
La infestación se inicia con la ingesta de los huevos de Enterobius vermicularis, que se puede dar a través de las manos contaminadas con huevos, por medio de fomites, o por la presencia de huevos en la ropa de cama o toallas, entre otras que permitan su ingreso al tracto digestivo.
Síntomas de la oxiuriasis
La mayoría de las personas infectadas por oxiuriasis no experimentan síntomas al principio , generalmente estos se presentan a partir de la 2-4 semanas después del contagio. Los más frecuente son prurito (picazón) perineal más intenso durante la noche, así como vulvar y nasal. Falta de sueño, irritabilidad, nerviosismo, inquietud, adelgazamiento, dolor abdominal, náuseas y bruxismo. Los gusanos adultos pueden migrar a la región vaginal y producir vulvovaginitis (inflamación de la vulva y la vagina) y flujo vaginal.
Tratamiento para la oxiuriasis
El tratamiento de la oxiuriasis es simple y con una tasa de curación muy alta. Pero para que sea del todo efectivo se debe administrar tanto al paciente afectado como a los familiares que viven en la misma casa para así disminuir el riesgo de una nueva infección. El tratamiento consiste en:
Albendazol , 400 mg. en una sola dosis, vía oral. Se debe repetir la dosis en dos semanas.
Mebendazol , 100 mg, 2 veces al día durante 3 días consecutivos por vía oral . También se puede administrar 100 mg. en una sola dosis. Se repite la dosis en dos semanas. Pamoato de pirantel, 10 mg/kg, una sola dosis, hasta máximo de 1.000 mg.
Pruebas complementarias del tratamiento de la oxiuriasis
Las pruebas diagnósticas para el tratamiento de la oxiuriasis se dan a través del método de Graham , que utiliza una cinta adhesiva en la piel alrededor del ano para que los huevos que se encuentran en esta región se peguen a la cinta. Estos huevos, por lo tanto, son colocados en una lámina de vidrio y visualizados en un microscopio para detectar el Oxiuro .
Factores desencadenantes de la oxiuriasis
El factor desencadenante de la oxiuriasis es la presencia del Oxiuro o Enterobius vermicularis .
Factores de riesgo de la oxiuriasis
Los factores de riesgo de la oxiuriasis son:
La edad, son más frecuente en niños.
Mala higiene personal: hacinamiento, vivir con familias afectadas por la parasitosis.
Manos contaminadas con los huevos de Oxiuros. Si el paciente se rasca el ano con sus manos puede pasar los huevos por muchos medios y transmitirlo a otras personas.
Complicaciones de la oxiuriasis
Las compliccaiones de la oxiuriasis son:
La parasitosis puede ascender desde la vagina hacia el peritoneo, donde es englobado llegando a producir una peritonitis (inflamación del peritoneo por una infección).
El rascado del ano y sus alrededores puede causar excoriaciones e infecciones añadidas de la piel por otros gérmenes más agresivos como algunas bacterias.
Prevención de la oxiuriasis
La prevención de la oxiuriasis consiste en :
Tener una buena higiene personal adecuada.
Lavarse las manos después de ir al baño y antes de comer.
Se recomienda bañarse todos los días.
Cambiar la ropa interior con regularidad.
Aconsejar a los niños a no rascarse la zona anal.
No introducir las manos en la boca o ningún objeto como los juguetes.
La ropa de cama debe ser cambiada con regularidad y lavarse con agua caliente.
Especialidades a las que pertenece la oxiuriasis
Las especialidades medicas a las que pertenece la oxiuriasis son pediatría si afecta a los niños y en adultos medicina general o medicina interna .
Preguntas frecuentes
¿Qué son los oxiuros?
Los Oxiuros, también conocidos como lombrices intestinales, son parásitos del tubo digestivo que se parecen a los gusanos y que pueden vivir en el colon y el recto. Tienen forma de unos filamentos blancos.
¿Cómo se producen lombrices en los niños?
Las lombrices se producen en los niños por autocontagio, básicamente por la boca cuando se ingieren los huevos del parásito, al rascarse el ano con las manos y luego llevarlas a la boca o al ingerir un alimento que esté en contacto con el Oxiuro o algún objeto o juguete a la boca. Los huevos llegan hasta el intestino delgado donde salen las larvas, y cuando llegan al intestino grueso se hacen adultos. A los uno o dos meses las hembras se reproducen y ponen los huevos.
Si tengo lombrices… ¿Puedo tomar azúcar?
Si tienes lombrices puedes comer azúcar, ya que esto no está implicado con el contagio de las lombrices.

Enfermedad
Rubéola
¿Qué es la rubéola?
Conocida también como tercera enfermedad , sarampión alemán o sarampión de los tres días . La rubéola es una enfermedad infecciosa exantemática producida por un virus del género Rubivirus .
Antes de la introducción de la vacunación infantil, la rubéola afectaba más a los niños entre 5 y 9 años . Desde el desarrollo de la vacuna la prevalencia de la enfermedad, en niño, ha disminuido drásticamente y pueden verse más episodios en adulto. Es una enfermedad endémica , con presentación de casos anuales aislados y ciclos epidémicos sobre todo en primavera , existiendo mayor riesgo en aquellas regiones donde hay una baja vacunación contra la rubéola (en estos casos con afectación infantil mayoritariamente).
Suele ser un proceso benigno autolimitado , aunque siempre hay riesgo de que surja una complicación.
Tipos de rubéola
Rubéola en la infancia y adultos (postnatal): Padecimiento de las manifestaciones clásicas de la enfermedad con lesiones dérmicas en la piel (exantema).
Rubéola prenatal o síndrome de rubéola fetal: A través de la transmisión de la mujer embarazada se producen malformaciones congénitas en el feto o embrión.
Causas de la rubéola
La causa de la rubéola es la infección por el virus de la rubéola ( Rubivirus de la familia Togaviridae ), transmitido por vía respiratoria (secreciones, saliva, etc), de persona a persona por contacto prolongado con un paciente que padece la enfermedad. El virus se reproduce en la mucosa del sistema respiratorio y a través del sistema linfático llega a la sangre, desde donde se localiza posteriormente en la piel. En el caso de mujeres embarazadas, el virus llega a la placenta lo que puede dar lugar a una infección del feto.
Síntomas de la rubéola
Rubéola en la infancia y adultos: Tras un periodo de incubación de 14 – 21 días, aparece la fase prodrómica de 1 – 2 días de duración en la que se presentan síntomas catarrales , malestar general y aumento del tamaño de los ganglios linfáticos (adenopatías) cervicales y retroauriculares (detrás de las orejas). Después, aparece la fase exantemática con aparición de una erupción dérmica a modo de pequeñas manchas no confluentes (que no se unen) en la cara y después en el resto del torso, desapareciendo al tercer día con mínima descamación.
Rubéola prenatal: La rubéola durante el embarazo puede presentarse en el embrión o en el feto de múltiples maneras; desde la no afectación al aborto o muerte fetal. Las manifestaciones más frecuentes en el recién nacido son la sordera, retraso mental, afectaciones oculares, cardiopatías congénitas, lesiones hepáticas, microcefalia (desarrollo insuficiente del cráneo), fisura palatina (deformación del paladar y el labio), etc.
Tratamiento para la rubéola
El tratamiento es sintomático con administración de analgésicos como el paracetamol para el control de la fiebre y el malestar general. En el caso de complicaciones o afectación congénita en el recién nacido, dependerá del tipo de manifestación que presente el paciente se requerirá un tipo u otro de tratamiento (cirugía, rehabilitación, etc).
Pruebas complementarias del tratamiento de rubéola
El diagnóstico es fundamentalmente clínico . Puede realizarse una analítica de sangre para la determinación de serología, cultivo o detección de anticuerpos (detección del virus en sangre o de producción de sustancias de defensa específicas contra el virus).
Factores desencadenantes de la rubéola
El principal factor de riesgo que desencadena la rubéola es no estar vacunado .
Factores de riesgo de la rubéola
No haber recibido la vacuna contra la rubéola contenida en la vacuna triple vírica.
Complicaciones de la rubéola
Artralgias (dolores articulares).
Artritis (infección e inflamación de las articulaciones).
Encefalitis (infección e inflamación del cerebro).
Dolor testicular.
Hepatitis (inflamación e infección del hígado).
Púrpura trombocitopénica (enfermedad hemorrágica con destrucción de las plaquetas).
En la rubéola prenatal pueden desarrollarse sordera, cataratas, afectación cardíaca y otras malformaciones.
Prevención de la rubéola
Vacunación (con virus atenuado dentro de la vacuna llamada triple vírica).
Adecuada higiene de manos y medidas de prevención en aquellos pacientes que presenten la enfermedad para evitar su transmisión (uso de pañuelos de papel, reposo domiciliario, etc).
Especialidades a las que pertenece la rubéola
En casos de rubéola no complicada, el diagnóstico y tratamiento puede llevarse a cabo por el médico de familia o pediatra .
Si existen complicaciones dependerá del tipo de manifestación clínica . Debe realizarse una evaluación hospitalaria por el servicio médico específico que trate cada complicación (neurología, hematología, etc.)
En el caso de infecciones producidas en una mujer embarazada , el ginecólogo será el encargado de hacer el seguimiento de la paciente junto con el apoyo de otros especialistas como médico internista, etc.
Los niños con rubéola congénita serán evaluados y tratados en el servicio de pediatría hospitalaria.
Preguntas frecuentes
¿Cuál es la vacuna de la rubéola?
La vacuna de la rubéola se incluye en la vacuna triple vírica junto con la vacuna del sarampión y la de la parotiditis (paperas).
¿Cuánto tiempo dura la rubéola?
Desde los primeros síntomas hasta la desaparición de las lesiones dérmicas pueden pasar en torno a 8 días (la fase prodrómica catarral de 1-5 días y las lesiones dérmicas 2-3 días).
¿Qué efectos produce la rubéola?
La forma más frecuente de presentación es un proceso catarral de vías respiratorias altas, aumento del tamaño de los ganglios linfáticos (estaciones del sistema de defensa) detrás de las orejas y en la nuca, con aparición de un “sarpullido” rosado en la cara que se extiende por todo el tronco y desaparece en 3 días.
¿Cómo se transmite la rubéola?
La rubéola se transmite por vía respiratoria a través de las pequeñas gotas que se expulsan con los estornudos, la tos, la saliva, secreciones, etc. Y por el contacto de persona a persona (sólo se transmite entre humanos). La rubéola congénita se transmite de la madre al feto a través de la placenta .
¿Qué pasa si una mujer embarazada tiene la rubéola?
Dependiendo del momento del embarazo en el que la madre adquiera la infección, el feto puede adquirir unas malformaciones u otras, sufriendo el llamado síndrome de rubéola fetal.
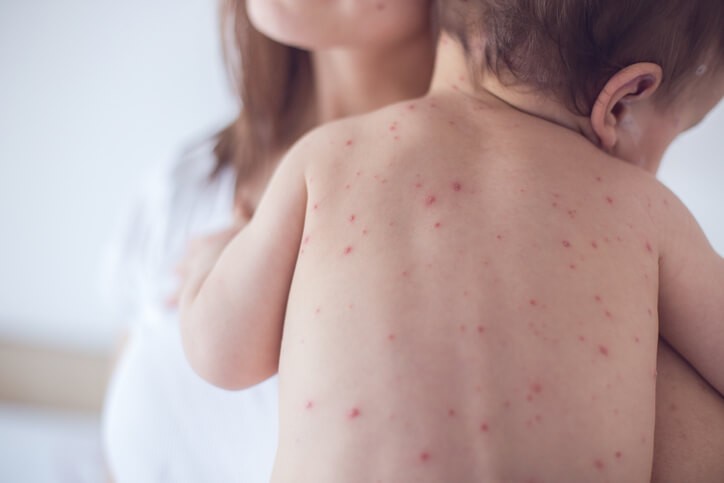
Enfermedad
Sarampión
¿Qué es el sarampión?
El sarampión es una enfermedad vírica altamente contagiosa , clasificada como una de las llamadas enfermedades exantemáticas , que se caracterizan por aparición de síntomas generales y que afectan a la piel con la presencia de “granitos” o “manchitas”.
Es una enfermedad que, antes de la vacunación generalizada contra el sarampión, se presentaba en niños de 5 – 9 años con epidemias recurrentes cada 2 – 5 años sobre todo en invierno y primavera . Con la introducción de la vacuna en España a partir de 1973 de forma individual, por un lado, y de forma conjunta con la vacuna triple vírica, que incluye la vacuna de la rubéola y la parotiditis, la frecuencia de aparición disminuyó de forma radical , siendo excepcional su presentación y elevándose también la edad de presentación por encima de los 10 años .
Aunque se considera una enfermedad vírica benigna en la mayoría de los casos, puede derivar en complicaciones que pueden llegar a ser graves .
Tipos de sarampión
Sarampión de presentación típica: presenta la sintomatología típica de la enfermedad .
Sarampión hemorrágico o negro: complicación del sarampión donde se producen múltiples lesiones hemorrágicas .
Sarampión modificado: se presenta en pacientes parcialmente inmunizados ( menores de 9 meses , vacunación parcial y forma raras de sarampión recurrente). Los síntomas en este caso son menos intensos .
Causas del sarampión
La causa del sarampión es el contagio del virus del sarampión (un mixovirus de la familia paramixovirus ), transmitido por la vía respiratoria de una persona infectada (a través de gotas de saliva, mocos, etc.). El periodo de transmisión de un paciente a otro se produce desde 10 días antes de la aparición de las primeras lesiones dérmicas.
Síntomas del sarampión
Inicialmente se tiene un periodo llamado prodrómico que dura aproximadamente 2 – 4 días, en el que aparece irritación de la conjuntiva del ojo (lo blanco del ojo), lagrimeo, estornudos, moqueo continuo, dificultad para tragar (disfagia), tos seca, afonía, malestar general, dolores generalizados o molestias con la luz (fotofobia). A los pocos días aparece fiebre alta.
Durante los tres y cuatro primero días del inicio de los primeros síntomas se observan unas pequeñas ”manchas” blanco-azuladas en la mucosa (revestimiento) del interior de la boca (manchas de Koplik), que son características de esta enfermedad. Posteriormente aparece un erupción o “sarpullido” en la piel , que comienza en la cabeza (detrás de las orejas) y se va extendiendo por el cuello, tronco, brazos y piernas, pudiendo afectar a las palmas de las manos y plantas de los pies. En raras ocasiones pueden verse afectados los oídos, pulmones y cerebro. Tras tres días, desaparecen en el mismo orden que aparecieron dando lugar a una descamación de la piel (excepto en palma de manos y planta de los pies).
Tratamiento para el sarampión
En los casos de sarampión típico sin complicaciones el tratamiento va destinado al control y disminución de los síntomas . Se pautan antitérmicos para disminuir la fiebre, lavados oculares con suero, adecuada hidratación bebiendo abundantes líquidos y reposo en el domicilio.
Solo en el caso de complicaciones como sobreinfecciones bacterianas se pauta un tratamiento antibiótico y, en caso de complicaciones graves y mala evolución del tratamiento, se hospitaliza al paciente.
Diagnóstico del sarampión
El diagnóstico se realiza, sobre todo, a través la exploración física y la valoración de los síntomas que presenta el paciente . Si existen dudas, se puede solicitar una analítica para detectar los anticuerpos (proteínas del sistema de defensa que reconocen al virus).
Factores desencadenantes del sarampión
Hay más riesgo de sarampión entre aquellas personas que no han sido vacunadas antes de entrar en las edades más propensas, además, las defensas bajas también pueden ser un desencadenante de la enfermedad . A continuación, vemos un listado de cuáles son los factores más potenciales para padecer el sarampión.
Factores de riesgo del sarampión
Bajo nivel socioeconómico .
Vivir en países con baja tasa de vacunación .
Padecer un estado de inmunodepresión (defensas bajas), por ejemplo, enfermos con virus de la inmunodeficiencia humana (VIH) o SIDA.
Edad menor a 2 años .
Complicaciones del sarampión
Aparición de una infección bacteriana secundaria como otitis media aguda o neumonía (infección en el pulmón)
Desarrollo de sarampión hemorrágica con sangrados nasales, orales e intestinales.
Meningoencefalitis: infección grave del cerebro y las membranas que lo recubren.
Neumonía de células gigantes (cuadros respiratorios graves poco frecuentes).
Complicaciones menos frecuentes son: la afectación del músculo cardíaco; la miocarditis o la disminución de las plaquetas o trombopenia.
Si la infección se produce en una mujer embarazada , hay una alta probabilidad de muerte fetal o aparición de malformaciones asociadas .
Prevención del sarampión
Vacunación infantil generalizada.
No estar en contacto con pacientes infectados.
Especialidades a las que pertenece el sarampión
El sarampión puede ser diagnosticado y tratado por el pediatra de atención primaria o el médico de familia . Si existen complicaciones es frecuente que se precise la hospitalización del paciente.
Preguntas frecuentes
¿Qué diferencia hay entre sarampión y varicela?
El sarampión y la varicela son dos enfermedades llamadas exantemáticas , que producen la aparición de “salpullido” en la piel, en el caso del sarampión son manchas rojas pequeñas que pueden confluir (unirse) y formar “manchas” de mayor tamaño. Después de tres o cuatro días desaparecen las “manchas” y aparece descamación de la piel. En el caso de la varicela aparecen lesiones más vesiculosas , (como ampollitas pequeñas), que se rompen y forman costras. Estas lesiones “conviven” en distinto estadio evolutivo.
En la varicela la sensación de picor aparece de manera más frecuente que en el sarampión. El periodo de contagio en el sarampión se da desde 10 días antes de la aparición de las lesiones y en la varicela es de dos días previos a la aparición de las lesiones hasta la formación de las costras . La fase prodrómica es de menor duración en la varicela.
Si he tenido la varicela… ¿Puedo tener el sarampión en el futuro?
Sí, porque son dos enfermedades originadas por dos virus diferentes .
Si me vacuno… ¿Quiere decir que ya no tendré el sarampión nunca?
Con solo la primera dosis, la vacuna evita la enfermedad durante el resto de la vida en más del 90 % de los pacientes.
¿A qué edad hay que ponerse la vacuna contra el sarampión?
En España, como en la mayoría de los países desarrollados, la vacuna forma parte del calendario de vacunación infantil : la primera dosis se recomienda entre los 12 y 15 meses de edad, aunque puede adelantarse la vacunación hasta los 6 meses si existen brotes epidémicos o si se va a realizar un viaje a zona de riesgo. La segunda dosis de vacuna es entre los 3 y los 6 años (se recomienda a los 3 – 4 años). Los lactantes vacunados antes de 1 año requerirán dos dosis adicionales más.
Si ya he tenido sarampión, ¿no lo tendré más?
Por lo general, el organismo de un paciente que padece la enfermedad se queda con un recuerdo inmunológico (en el sistema de defensa), sobre cómo reconocer al virus si toma contacto con él para poderlo eliminar. Solo podría volver a padecer Sarampión en caso de que el virus con el que toma contacto sufra una mutación (alteración de su estructura) muy importante, provocando que falle el reconocimiento del virus por parte del organismo.
Artículos por especialidad
CertificadosAlergologíaAnatomía PatológicaAnestesiología y ReanimaciónAngiología y Cirugía VascularAnálisis ClínicosAparato DigestivoCardiologíaChequeosCirugía General y del Aparato DigestivoCirugía General y del Aparato Digestivo PediátricaCirugía Oral y MaxilofacialCirugía Ortopédica y TraumatologíaCirugía Ortopédica y Traumatología PediátricaCirugía PediátricaCirugía Plástica y ReparadoraCirugía TorácicaClínica u HospitalDermatología Médico-Quirúrgica y VenereologíaEndocrinología y NutriciónEnfermeríaFisioterapiaGenética HumanaGinecología y ObstetriciaInmunologíaLogopedia y FoniatríaMedicina Estética y Unidad LaserMedicina Física y RehabilitaciónMedicina GeneralMedicina InternaMedicina NuclearMedicina del DeporteNefrologíaNeumologíaNeurocirugíaNeurofisiología ClínicaNeurologíaNutrición y DietéticaOdontología y EstomatologíaOftalmologíaOncología MédicaOncología RadioterápicaOsteopatíaOtorrinolaringologíaPediatríaPodologíaPoliclínicasPreparación al PartoPsicologíaPsiquiatríaRadiodiagnóstico-Diagnóstico Por ImagenReumatologíaTricologíaUnidad del DolorUrgencias HospitalariasUrología
Todas las especialidades  Savia
Savia