Artículos Especializados

Artículo especializado
Los Últimos Tratamientos para la Acondroplasia
La acondroplasia es la principal causa de enanismo . Su origen es genético (debido a una alteración cromosómica), y se engloba dentro de un grupo de enfermedades denominadas condrodistrofias u osteocondrodisplasias (enfermedades que afectan al cartílago óseo). Su principal característica es la presencia de unas e xtremidades cortas de forma simétrica (tanto las extremidades superiores como las inferiores y de ambos lados), aunque el tronco tiene una longitud normal, lo que provoca un c recimiento disarmónico del cuerpo . Existen otros tipos de enanismo de causas distintas y asociados a rasgos físicos diferentes, por ejemplo, la displasia.
Incidencia y causas
La incidencia mundial es de alrededor de uno de cada 25.000 niños nacidos vivos (en España existen aproximadamente, unos 1000 afectados). De ellos, el 90% son debidos a una mutación cromosómica espontánea, mientras que el 10% es de causa genética hereditaria. Esta enfermedad se debe a una modificación en la cadena del ADN causada por alteraciones en el receptor del factor de crecimiento 3 de los fibroblastos que se localiza en el cromosoma 4. Ello produce una anomalía en el desarrollo de los cartílagos y, por tanto, en el crecimiento óseo, con una calcificación acelerada. En estos pacientes la adquisición completa de la s habilidades motoras se enlentecen debido a sus alteraciones anatómicas. Los adultos varones alcanzan una altura aproximada de 131 cm mientras que en las mujeres es de 125 cm.
¿Qué nos debe hacer sospechar una acondroplasia en un recién nacido?
Los rasgos clínicos son visibles desde el nacimiento, pues son niños que presentan talla baja al nacer y una serie de alteraciones morfológicas como: macrocefalia (cabeza grande) con frente prominente y maxilar inferior pequeño, cuello corto , acortamiento de los huesos largos y de los dedo, manos anchas y cortas , deformidad en las piernas (en forma de paréntesis, con rodillas separadas), pies cortos, anchos y planos, y desviaciones de la columna vertebral, entre otras.
¿Cómo se llega al diagnóstico?
El diagnóstico se basa en la presencia de hallazgos clínicos y radiológico s característicos. La radiografía esquelética muestra las dismorfias o alteraciones morfológicas características. El estudio genético molecular confirma el diagnóstico por la presencia de la alteración en el cromosoma 4.
¿Se puede detectar una acondroplasia durante el embarazo?
La acondroplasia puede ser detectada antes del nacimiento. En una ecografía fetal puede evidenciarse una discordancia entre la longitud del fémur y el diámetro biparietal, ambos parámetros son medidos durante el seguimiento del embarazo. Si se detectan unos parámetros anormales se continua el estudio con otras pruebas como puede ser una prueba del ADN fetal.
La herencia de esta enfermedad es autosómica dominante. En el caso hipotético de que ambos progenitores estuvieran afectados puede ocurrir que el feto tenga un patrón homocigoto que es, prácticamente, incompatible con la vida.
¿Cómo evolucionan estos pacientes?
El niño presentará un retraso en el desarrollo motor debido a la hiperlaxitud ( mayor flexibilidad en articulaciones, músculos, cartílagos y tendones) , la hipotonía (cierta debilidad muscular transitoria) y los desequilibrios esqueléticos. Consigue una marcha autónoma y eficaz alrededor de los dos años de edad. Durante el crecimiento, van a estar marcados por múltiples complicaciones derivadas de sus anomalías.
A medida que avanza el crecimiento pueden aparecer otros problemas de salud asociados como pueden ser obstrucción de las vías respiratorias superiores (apneas o pausas respiratorias), obesidad, dolores de espalda, piernas arqueadas, focalidad neurológica (por hidrocefalia), rinitis serosa, otitis media serosa, maloclusión dentaria, apiñamiento dental…
El desarrollo sexual es normal o temprano y, en muchas ocasiones, los genitales externos están aumentados de tamaño. Asimismo, el coeficiente intelectual no suele estar afectado.
Estos pacientes deben ser controlados periódicamente por el médico responsable: el pediatra en la infancia y su médico en edad adulta. Son pacientes pluripatológicos que necesitarán valoraciones por varios especialistas en función de sus síntomas.
En las visitas médicas de control realizadas a los pacientes con enanismo es importante registrar los parámetros antropométricos : peso, talla, perímetro craneal y perímetro torácico, así como realizar una valoración de la estabilidad y de la marcha, de las deformidades de columna y una exploración neurológica periódica.
A largo plazo, y en función de la severidad de sus síntomas, el acondroplásico puede presentar o no una discapacidad significativa.
¿Existe algún tratamiento específico?
No existe un tratamiento específico. El objetivo en estos casos va encaminado a mejorar la calidad de vida del paciente, lo que puede significar desde un alargamiento de extremidades hasta la colocación de t ubos de drenaje en los oídos, ortodoncia o logopedia. El tratamiento psicológico es fundamental en algunas etapas de la madurez.
¿Qué esperanza de vida tienen?
Afortunadamente no es muy inferior a la de la población general. Desde un punto de vista social, las personas con acondroplasia conviven prejuicios culturales que aún persisten hoy en día.
Artículo especializado
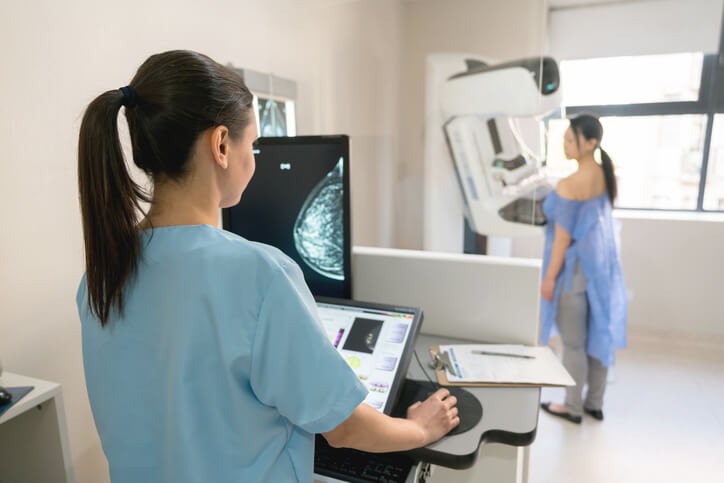
La Importancia de una Detección Precoz de Cáncer de Mama
Seguro que en algún momento de nuestra vida nos hemos preguntado si algún día nos tocaría a nosotros. Hablamos del cáncer. Y en concreto las mujeres, si padeceríamos un cáncer de mama. Y es que las estadísticas confirman que 1 de cada 8 mujeres tendrá cáncer de mama a lo largo de su vida. Para no dejarte sólo con este dato, comentarte que el cáncer de mama es una de las pocas enfermedades cancerosas que se pueden diagnosticar precozmente; es decir, antes de que se note algún síntoma, y que las posibilidades de curación de los cánceres de mama que se detectan en su etapa inicial (no diseminados todavía) son prácticamente del 100%.
¿SABÍAS QUÉ?…
Hasta cuatro de cada 10 cánceres pueden prevenirse . Sigue leyendo para conocer los consejos necesarios para conseguirlo.
Frecuencia
El cáncer de mama es el tumor más frecuente en las mujeres (aunque no hay que olvidar que los hombres también pueden padecerlo) y el tercero en frecuencia en la población general. Se diagnostican más de 1’5 millones de nuevos tumores al año y, además, se ha observado un aumento en el número de casos diagnosticados en los últimos tiempos. Este tipo de cáncer es más frecuente que aparezca en los países desarrollados, probablemente porque varios de los factores de riesgo observados en el padecimiento de la enfermedad se presentan en el estilo de vida occidental.
Síntomas
Si se aprecia cualquier anomalía en la mama , ya sea un bulto, ya sea dolor, algún tipo de secreción por el pezón o cualquier otro síntoma que preocupe, se debe consultar siempre al médico y/o ginecólogo para que pueda estudiarlo y valorarlo.
La importancia de la detección precoz
En las diferentes comunidades autónomas se llevan a cabo programas de screening poblacional de cáncer de mama dirigidos a las mujeres de mayor riesgo, que son las que se encuentran principalmente en una edad comprendida entre los 50 y los 65 años, mediante la realización de mamografías seriadas , con una frecuencia de cada 1-2 años.
Otros métodos complementarios a la mamografía son la exploración física, realizada periódicamente por el médico o por la propia mujer, aunque se aconseja que no debe ser éste el único procedimiento diagnóstico a realizar.
Se ha podido demostrar que, gracias a la realización de campañas de diagnóstico precoz de cáncer de mama, la mortalidad por esta enfermedad ha disminuido de una forma significativa, al menos cuando se realiza en la edad de mayor incidencia (por encima de los 50 años).
Factores de riesgo
Algunos de los factores de riesgo descritos, que se han asociado al padecimiento de la enfermedad, son los siguientes:
Edad: la probabilidad de padecerlo aumenta con los años: a más edad, más riesgo, principalmente una vez que se han cumplido los 55 años. la edad de aparición más frecuente es alrededor de los 65 años.
Herencia genética: existe mayor riesgo de padecerlo si se tienen familiares de primer grado que hayan padecido o padezcan el mismo cáncer.
Hormonas: las hormonas femeninas (estrógenos, progestágenos), que definen el ciclo menstrual femenino, juegan un papel importante en la generación de la enfermedad. Así, tener la primera menstruación antes de los 12 años y la menopausia pasados los 55 años, junto con el hecho de no tener hijos o no dar lactancia materna, aumenta el riesgo de padecer cáncer de mama, debido a que la glándula mamaria se ve sometida a la influencia de las hormonas femeninas durante más ciclos menstruales a lo largo de la vida. de la misma manera, el uso de medicamentos anticonceptivos y algunos de los tratamientos de terapia hormonal sustitutiva (THS), que sirven para paliar los síntomas asociados a la menopausia (p.ej. sofocos, sequedad vaginal, etc.), pueden aumentar el riesgo de padecer cáncer de mama. a mayor tiempo de uso, mayor riesgo.
Algunos contaminantes ambientales.
Tabaco.
Consumir exceso de alcohol.
Características personales: el tipo de mamas puede ser un factor a tener en cuenta. El riesgo de cáncer de mama aumenta en hasta cuatro veces en aquellos casos de mamas muy densas con respecto a las que son más grasas.
SI LA GENÉTICA SE “ESTROPEA”
En el caso del 90-95% de las personas que acaban padeciendo cáncer, éstas han nacido con una buena genética hasta que, debido a la influencia de factores externos, al simple paso del tiempo (dando lugar al envejecimiento) o a causa de errores genéticos que se pueden producir en la replicación normal del ADN ocurrida en todos los seres vivos, la genética “se estropea” y acaban apareciendo mutaciones que, en última instancia, provocarán la división celular alterada y descontrolada que da origen al “cáncer”.
Algunos de estos factores que predisponen a padecer la enfermedad no se podrán modificar, como es el caso de la edad, las características personales o la herencia genética, entre otros ejemplos, pero en otros sí podremos, y llevando a cabo una serie de consejos de vida sana sencillos se puede llegar a reducir la probabilidad de padecer cáncer de mama hasta en un ¡30%!
Decálogo de consejos para reducir el riesgo de cáncer de mama
No fumes (fumar afecta al padecimiento de cáncer de mama y se ve involucrado en la génesis de hasta 16 tipos de tumores diferentes).
No bebas exceso de alcohol (incluso 1-2 bebidas alcohólicas al día aumentan el riesgo, con respecto a las personas que no consumen nada de alcohol y si ya son 3-4 bebidas/día, el riesgo aumentado es elevadísimo, de hasta el 50%).
Adelgaza (la obesidad, especialmente aquella adquirida en la vida adulta, aumenta el riesgo de padecer cáncer de mama después de la menopausia).
Haz ejercicio (la vida sedentaria aumenta claramente el riesgo de padecer la enfermedad, especialmente en etapas postmenopáusicas).
Come sano (la dieta mediterránea variada es una buena aliada, rica en hortalizas, frutas y verduras, sin olvidarse de las bondades que presenta el famoso aceite de oliva).
Da lactancia materna (la lactancia materna tiene muchos efectos beneficiosos: cuanto más tiempo se da el pecho, menos riesgo de cáncer de mama. Se reduce el riesgo un 4% por cada 12 meses de lactancia, aunque éstos no sean seguidos).
Vacúnate y vacúnalos.
Participa en los programas de detección precoz del cáncer.
Protégete del sol.
Protégete de los contaminantes ambientales y de las sustancias cancerígenas presentes en el puesto de trabajo.
Tratamiento
Si finalmente se acaba padeciendo cáncer, el tratamiento incluye tres vertientes diferenciadas: la cirugía, la radioterapia y la administración de fármacos (como la quimioterapia, por ejemplo). Estas terapias pueden ser usadas individualmente o pueden combinarse entre ellas en un mismo paciente.
Principalmente, la ubicación, el tamaño y la fase de desarrollo en que se encuentre el tumor, además de siempre tener presente la salud de base del paciente, condicionarán la estrategia terapéutica .
Artículo especializado
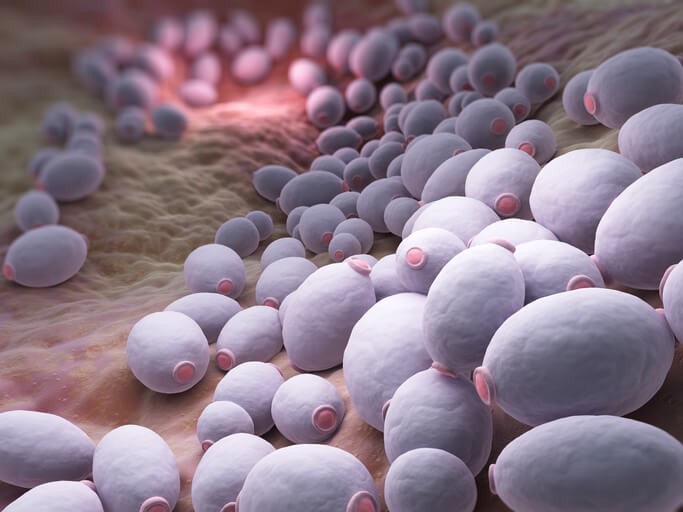
Cómo Puede Afectar la Candidiasis Vaginal
Aunque tanto el diagnóstico como el tratamiento de las candidiasis son generalmente sencillos, es su sintomatología lo que más suele incomodar a las mujeres. Muchas suelen venir a la consulta por picores, cambios en el flujo… y quieren soluciones. Veamos por qué se produce esta infección y qué se puede hacer para resolverla.
La candidiasis es una vaginitis infecciosa , una inflamación de la mucosa de la vagina, producida por una levadura del género de la cándida. La más frecuentemente implicada en esta dolencia es la Cándida Albicans , en el 85% de los casos. La segunda más común es la Cándida Glabatra y la tercera, la Cándida Tropicalis . Se trata de una dolencia leve, que prácticamente se presenta en todas las mujeres en algún momento de la vida .
Causas
Lo primero es saber cómo y por qué puede aparecer esta infección vaginal que sucede cuando los microorganismos habituales que se encuentran en la vagina se desequilibran. Es habitual que se produzca cuando se han tomado antibióticos un tiempo largo, pues en ese caso la flora se debilita y la vagina es colonizada por los hongos. También cuando hay mucha humedad en la zona genital. Por ejemplo:
Si vamos a la playa o a la piscina y estamos mucho tiempo con el bañador mojado.
Al utilizar salvaslips o compresas que no son de algodón, ya que la celulosa es un tipo de tejido sintético y, por tanto, no transpirable y que acumula la humedad.
La ropa interior que no es de algodón y sí de nylon o de microfibra o de cualquier otro tipo de tejido también favorece que aparezcan las infecciones por cándida, así como llevar la ropa muy ceñida, que tampoco deja transpirar.
El nivel de glucosa en sangre elevado también favorece esta colonización, por eso en las mujeres con diabetes mellitus mal controlada se dan estas infecciones de forma recurrente.
En el embarazo hay una predisposición a las candidiasis.
El uso de anticonceptivos hormonales orales
El uso de corticoides hace que se debilite el sistema inmunológico aparezcan las infecciones por hongos.
El exceso de lavado genital hace que la flora y el pH de la vagina se modifiquen.
Síntomas habituales
El síntoma que más frecuentemente se sufre en este tipo de infección es el aumento en la secreción vaginal : es de aspecto blanquecino, muy espeso, de consistencia y apariencia similar al yogur. Además, puede que tenga incluso grumos y oler mal.
Notaremos picor intenso en la zona de los labios mayores y también en la entrada de la vagina e incluso dentro de la vagina. Igual tienes dolor durante las relaciones sexuales y durante la micción. A veces también se puede notar escozor en la parte más exterior.
El picor intenso provoca el rascado frecuente y puede que algo fuerte, lo que puede llegar a provocar pequeñas heridas en la vulva y en el periné.
Al explorar la vagina por dentro la mucosa estará inflamada y eritematosa , y con alguna zona más blanca que se desprende al tocarla.
¿ES CONTAGIOSA?
Aunque la infección por cándida no se considera una enfermedad de transmisión sexual sí es muy frecuente que, en los miembros de una pareja, si no se trata la infección primero la padezca uno y luego aparezcan los mismos síntomas en el otro miembro.
¿Mi pareja se ha de tratar?
Lo primero, si sabemos o sospechamos que podemos tener una infección vaginal es evitar el contacto sexual para no infectar a nuestra pareja . Por lo menos, hasta que los síntomas pasen o hasta que el médico nos confirme que la infección esta curada. Lo mejor es evitar las relaciones y que la pareja se explore. Si tiene síntomas parecidos deberá consultar con su médico y que le ponga tratamiento si es preciso. Alrededor de un 15% de los varones tiene molestias en el pene si su pareja tiene candidiasis.
¿Cómo prevenir la infección?
No uses duchas vaginales ni estés continuamente lavando la zona genital. Es suficiente con una ducha diaria con agua y jabón de higiene intima.
No te pongas ropa interior que no sea de algodón, ni ropa demasiado ajustada que pueda aumentar el calor local o la humedad en la zona genital.
Cámbiate con frecuencia de tampones, compresas o salvaslips, y procura que estos sean de algodón.
Intenta cambiarte de bañador cuando estés en medios húmedos.
Evita jacuzzis y los baños de agua muy calientes.
En caso de infecciones de repetición consulta con tu médico por si hay una diabetes latente y aún no ha sido diagnosticada.
Artículo especializado
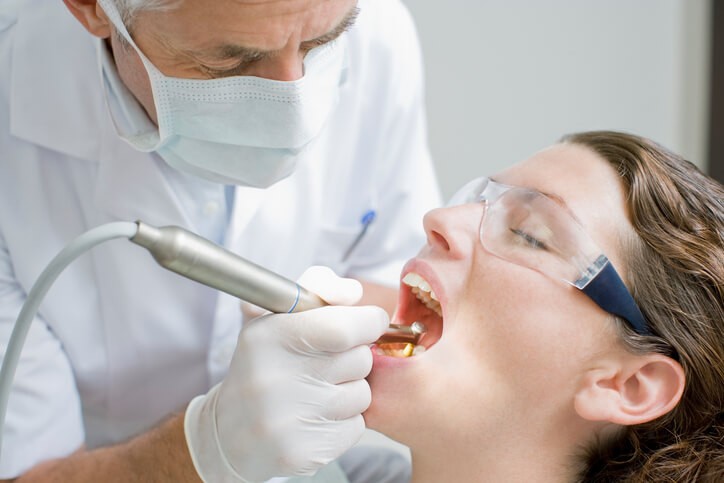
Cómo se Pueden Evitar las Caries
Con una frecuencia similar a la del resfriado común, la caries es una de las e nfermedades bucodentales más comunes en todo el mundo. Es mucho más frecuente en niños y adultos jóvenes, aunque puede afectar a cualquier edad.
¿Cómo se produce una caries?
La caries es una enfermedad que se caracteriza por la destrucción de los tejidos del diente (comienza en la capa más externa o esmalte y avanza hacia la más interna o pulpa). El proceso se inicia con la desmineralización progresiva provocada por los ácidos provenientes de la conversión de los alimentos (especialmente los azúcares, bebidas carbonatadas y el almidón) y tras la intervención de las bacterias que colonizan nuestra boca de forma habitual. Así, tras la ingesta se ponen en funcionamiento nuestras bacterias produciendo ácidos que junto a la saliva formarán un biofilm llamado placa bacteriana que se adhiere a la superficie de dientes y encía. A su vez esta placa dificulta la correcta higiene de algunas zonas (molares posteriores, borde gingival, espacios interdentales, fisuras y bordes de las obturaciones) por lo que son las áreas más frecuentemente afectadas por caries. La placa que no se elimina de los dientes se convierte en una sustancia llamada sarro o cálculo de alto poder irritativo para las encías dando lugar a gingivitis y periodontitis .
Causas de las caries
El proceso cariogénico (formación de caries) no sólo se asocia a la calidad de la ingesta y a una higiene inadecuada (técnicas de cepillado incorrectas, falta de cepillado dental, pastas dentales inadecuadas, no uso de hilo dental o cepillo interproximal…). Existen muchos otros factores implicados en la formación de caries: carga genética (existen familias con alta predisposición o susceptibilidad a caries), influencia del pH de la saliva (el pH bajo es más proclive a la formación de caries), malposiciones dentales, tipo de microbiota y determinadas enfermedades (como las autoinmunes), entre otras posibles causas.
El proceso destructivo suele instaurarse en el esmalte de la corona dental (por ser la parte del diente expuesta en boca) y evoluciona hacia las partes más internas del diente, avanzando a dentina y posteriormente a pulpa. Una afectación de la pulpa dentaria puede llevar a una pulpitis (situación que obliga a acudir a urgencias por el gran dolor que genera). En su evolución se llegará a la necrosis pulpar y extensión hacia el ápice de la raíz produciéndose una periodontitis apical , y pudiendo llegar a ocasionar un absceso dental (conocido coloquialmente como flemón).
PRIMERO NO DUELE
Recordemos en este punto que la caries incipiente no provoca dolor . En el momento en que una caries debuta con síntomas de dolor nos encontramos con un proceso que afecta a la parte más profunda del diente, la pulpa (conocida como el nervio). Y en este punto tanto el tratamiento como la vitalidad del diente se comprometen pudiendo conducir a la pérdida de dicha pieza dental.
La prevención
Se genera pues un círculo cerrado de alta peligrosidad para la integridad del diente. ¿En qué momento debemos interferir en la formación de dicha placa? A ser posible en el momento de la formación de la misma para evitar que el proceso destructivo se desencadene. Por ello los odontólogos insistimos en el cepillado inmediato tras la ingesta. La placa comienza a acumularse en los dientes a los 20 minutos después de comer. Si no se retira en ese momento comenzará la cascada cariogénica.
Una vez instaurada la caries su progresión sólo puede interrumpirse de forma mecánica mediante el tratamiento odontológico consistente en la eliminación del tejido dentario afecto y sustituyéndolo por un material sintético de restauración (obturación o empaste) al que debe darse la forma similar al diente original para que mantenga sus funciones masticatorias.
Tenemos que hacer énfasis en la detección precoz de la caries ya instaurada y que aún no ha originado síntomas dado que en esta etapa es fácil el acceso terapéutico . En el diagnóstico de la caries juega un papel relevante la visita periódica de control al odontólogo quien detectará la mayoría de casos con una simple inspección bucal. Cuando existe la sospecha de que la caries encontrada pueda ser profunda debe recurrirse a la realización de una radiografía que muestre la totalidad del diente. Si se detectan muchas caries en la boca de un paciente puede ser interesante la realización de una ortopantomografía para visualizar la totalidad de las piezas afectas y la extensión de cada una de las caries.
Cuando una caries es ya sintomática debe realizarse igualmente la radiografía para el planteamiento terapéutico. Si se evidencia afectación profunda de la dentina y/o de la pulpa estaría indicado el tratamiento pulpar (conocido como matar el nervio) antes de la obturación o reconstrucción.
Recordemos que existen dos grandes grupos de material de obturación: el composite (resina blanca de color similar al diente y prácticamente indetectable) y la amalgama de plata (de dureza extrema pero estéticamente limitada).
Qué podemos hacer
Una vez expuestas las consecuencias de las caries a largo plazo debemos plantearnos nuestra intervención. ¿Cómo podemos actuar en la interrupción del proceso cariogénico?
Simplemente deberíamos incidir en todos los posibles agentes desencadenantes .
Sellado de fosas y fisuras: es una técnica usada mayormente en el ámbito de la odontopediatría. Consiste en la colocación de una capa protectora de material acrílico en la corona dental, concretamente en la zona oclusal donde se encuentran las fisuras y las cúspides (zonas más sensibles a la colonización bacteriana).
Fluorización: consiste en la aplicación de flúor sobre la superficie dental. De uso frecuente en odontopediatría.
Cepillado de dientes como mínimo dos veces al día. El cepillado de antes de acostarse no debe obviarse bajo ningún concepto. No olvidemos que ni los bebés ni los niños están exentos de la limpieza bucal. En bebés con dientes erupcionados utilizaremos una simple gasa que pasaremos suavemente sobre la superficie dental. En niños en edad escolar utilizaremos un cepillo redondeado, pequeño y de filamentos suaves.
Uso de pasta dentrífica con flúor. Los dentífricos con concentraciones adecuadas de flúor aumentan la resistencia del esmalte frente a la agresión de la caries.
Uso de hilo dental a diario o de cepillo interproximal. Idealmente deben usarse antes del cepillado.
Enjuagues con colutorio: no deben usarse con alta frecuencia en bocas sanas. La Clorhexidina es uno de los mejores antisépticos bucales en cuanto a su eficacia frente a la prevención de lesiones cariogénicas en pacientes de alto riesgo.
Reducción de la ingesta de carbohidratos y productos azucarados. Si tenemos necesidad imperiosa de masticar disponemos de chicles sin azúcar (especialmente los que contienen xilitol que ayuda a reducir el número de bacterias en tu boca, a incrementar el flujo salival y a estimular la remineralización).
Modificar los hábitos dietéticos intentando no picar entre comidas. En cada ocasión que el alimento entra en boca se desencadena la formación de placa de forma incontenida. Si no podemos evitarlo debemos compensarlo con un cepillado después de cada ingesta.
Sería óptimo no fumar ni consumir alcohol en exceso.
Visitar al dentista regularmente. Esto permite la detección precoz de caries incipientes cuyo tratamiento es mínimamente invasivo.
Acudir al higienista dental al menos una vez al año para la realización de una limpieza exhaustiva mediante el aparato de ultrasonidos.
El grado de implicación del paciente es fundamental . La progresión de la caries puede interrumpirse aplicando las medidas de control y preventivas citadas anteriormente.
RECUERDA…
La principal causa de la caries dental es el acumulo de placa bacteriana por ello debe eliminarse precoz y frecuentemente, especialmente tras la ingesta.
La correcta higiene dental diaria garantiza el arrastre de la placa acumulada a diario.
Una limpieza bucal anual exhaustiva mediante ultrasonidos realizada por el higienista dental nos ayudará a eliminar los restos de placa acumulados en la superficie dental y en la zona periodontal y gingival.
La visita periódica al dentista permite la detección precoz de caries dental y el tratamiento mínimamente invasivo.

Artículo especializado
Las Propiedades del Ajo
A pesar del uso frecuente del ajo en la cocina de numerosas culturas, como la mediterránea, su importancia nutritiva en la dieta cotidiana es prácticamente insignificante. Esto se debe fundamentalmente a su empleo como saborizante en pequeñas cantidades y no como alimento. Descubramos más acerca de este bulbo.
¿Qué sabemos del ajo?
Esta planta, de nombre botánico Allium sativum , es un bulbo perteneciente a la familia de las Liliaceae al igual que la cebolla, el puerro, la cebolleta y la charlota; todas ellas de característico aroma y sabor un tanto fuerte y picante.
El ajo es cultivado desde tiempos inmemoriales por el hombre, y se cree que es originario de las estepas de Asia Central y fue cultivada en China, Mesopotamia y en Egipto desde hace miles de años. En la actualidad, es muy apreciado como condimento, y se cultiva en casi todo el mundo, principalmente en Asia, donde se obtiene más del 80% de la producción mundial.
El origen del cultivo del ajo por el hombre es muy antiguo, su uso se remonta a miles de años en la historia de la humanidad. Los primeros vestigios documentados datan los 2500 a C en el antiguo Egipto. Los faraones daban ajos a los trabajadores de sus pirámides para que se mantuvieran sanos y fuertes, tal como atestiguan los grabados encontrados en diferentes pirámides como también en el papiro de Ebers (1.700 a.C.), considerado uno de los documentos escritos más antiguos del mundo.
Fue muy apreciado por los romanos y griegos. En la Edad Media el ajo fue considerado remedio y protección contra las pestes y epidemias . A partir del siglo XVII el ajo fue consumido sólo por las clases bajas, ya que la alta sociedad lo rechazaba por su fuerte olor.
Su valor nutritivo y componentes bioactivos
El ajo presenta distintos componentes, entre ellos, agua, fructosa, compuestos azufrados, fibra y aminoácidos libres. Contiene altos niveles de vitamina C y A , y bajos en vitaminas B. Asimismo, posee un alto contenido de compuestos fenólicos, polifenoles y fitoesteroles. En cuanto a los minerales, tiene concentraciones importantes de potasio, fósforo, magnesio, sodio, hierro y calcio. También presenta contenido moderado en selenio y germanio, pero dicha concentración va a depender del suelo donde crecen los bulbos.
Las propiedades medicinales del ajo se atribuyen principalmente a su alto contenido en compuestos azufrados , sustancias bioactivas con importantes aplicaciones en el campo de la salud. Estos son los principales compuestos azufrados del ajo y sus posibles acciones biológicas:
Aliína: hipotensora, hipoglucemiante.
Ajoeno (ajocisteína): previene la formación de coágulos, ayuda a disolverlos. Es anti-inflamatorio, vasodilatador, hipotensor y antibiótico.
Alicina y Tiosulfinatos: antibiótica, anti fúngica, antiviral.
Aril mercaptano: hipocolesterolemiante, previene la aterosclerosis, tiene acción antitumoral. Es antidiabético e hipotensor.
Sulfuro de dialilo y afines : hipocolesterolemiante, aumenta la producción de enzimas desintoxicantes. Se le atribuyen propiedades anticancerígenas. Previene de los daños químicos del ADN.
S-alil-cisteína y compuestos al glutámico. Sustancias hipercolesterolemiantes, antioxidantes, y quimioprotectores frente al cáncer. Favorecen la acción desintoxicante del hígado frente a sustancias químicas.
El componente activo mayoritario en el ajo es la aliína , una sustancia inodora y estable en el interior del diente de ajo. Si se mantienen los bulbos a baja temperatura la aliína se mantiene inalterable, mientras que cuando el ajo es machacado, triturado o cortado, la aliína se transforma en alicina por la acción de la enzima aliínasa. Esto sucede también con otros compuestos azufrados responsables todos ellos del distintivo olor de ajo.
Las propiedades del ajo
En los últimos 30 años se han realizado numerosos estudios, tanto in vitro como in vivo, sobre la química y las propiedades farmacológicas del ajo. A continuación, detallaremos las propiedades más documentadas y utilizadas en el campo de la salud:
Actividad antioxidante
La oxidación causada por los radicales libres contribuye al proceso de envejecimiento. El ajo contiene antioxidantes que sostienen los mecanismos de protección del cuerpo contra la oxidación. Se ha demostrado que dosis elevadas de suplementos de ajo aumentan las enzimas antioxidantes del ser humano reduciendo considerablemente el estrés oxidativo.
Actividad hipolipemiante y antiaterogénica
El ajo ejerce un importante papel en la prevención de la enfermedad cardiovascular, reduciendo los niveles de lípidos en sangre tanto el colesterol como los triglicéridos. Ayuda a reducir el LDL-colesterol (colesterol “malo”), a inhibir su oxidación.
Actividad antihipertensiva
Se ha podido demostrar un efecto hipotensor moderado de la presión arterial con dosis de 600-900 mg/día. Este efecto antihipertensivo probablemente se debe a su efecto vasodilatadoR.
Actividad inmunomoduladora
El ajo tiene varios efectos que aumentan la inmunidad, como la estimulación y la proliferación de linfocitos y macrófagos, células inmunitarias encargadas de reconocer sustancias extrañas y producir anticuerpos para su destrucción. También se ha demostrado que el ajo aumenta la actividad de las “células asesinas” naturales (protectores frente a agentes patógenos).
Actividad antimicrobiana y antifúngica
Se ha demostrado, in vivo, que la alicina, los ajoenos y trisulfuro de dialilo son activos contra bacterias de amplio espectro. También se ha comprobado su efectividad antifúngica frente a Candida y otros hongos, con una eficacia similar a principios activos medicamentosos actuales.
Actividad anticarcinogénica y antitumorogénica
Estudios epidemiológicos y ensayos realizados en animales han demostrado que el consumo de ajo ejerce un efecto protector en la incidencia de determinados cánceres, como el gástrico, colo rectal y de mama. Dicho efecto parece deberse a diversos mecanismos como: ser captador de radicales libres, incrementar los valores de glutatión (antioxidante propio), ayudar en mecanismos de reparación de ADN, entre otros más.
¿Cómo se toma?
Además de su uso culinario, el ajo puede encontrarse en forma de suplemento (cápsulas o perlas) para poder manifestar su efecto terapéutico.
Interacciones y contraindicaciones
Las dosis que se pueden utilizar en la cocina no suelen presentar problemas. Otra cosa es la suplementación de la dieta con ajo, y en este caso es conveniente saber que el extracto de ajo tiene algunas interacciones con algunos medicamentos, así como contraindicaciones en situaciones concretas:
Reduce el efecto hipotensor de los fármacos antihipertensivos (inhibidores ECA).
Aumenta el riesgo de hemorragia de los fármacos antitrombóticos y antiplaquetarios (pentoxifilina y ticlopidina).
Potencia los efectos antitrombóticos de la vitamina E.
Aumenta el riesgo de hemorragia de los anticoagulantes (warfarina o heparina).
Reduce la toma de suplementación en pacientes que han de ser intervenidos quirúrgicamente unos 10 días antes de la intervención.
A dosis altas puede producir gastritis, náuseas, vómitos y diarrea porque aumenta la producción de ácido clorhídrico. Está contraindicado en pacientes con úlcera péptica y gastritis.
Está contraindicado en el embarazo y la lactancia dado que se le atribuyen acciones abortivas, actividad uterínica y afectación al ciclo menstrual. En el caso de la lactancia su consumo altera el olor de la leche y por tanto la conducta de los lactantes.
Artículo especializado
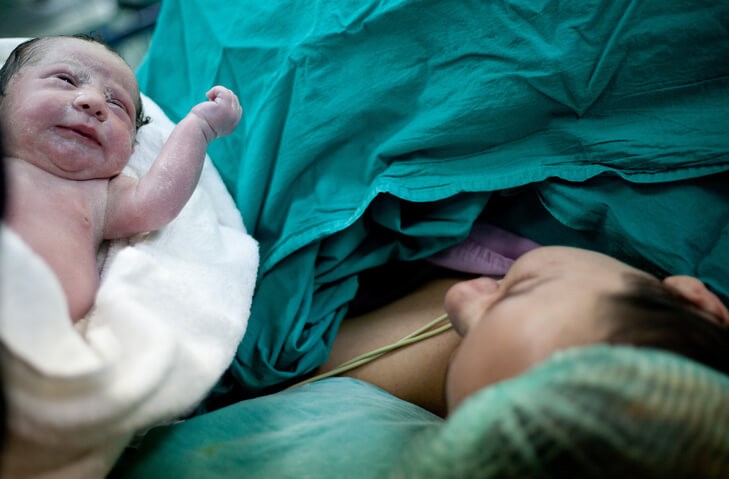
Qué Debes Saber Sobre la Cesárea
La cesárea es una de las intervenciones más frecuentes en ginecología . En nuestro medio uno de cada cuatro niños llega al mundo mediante una cesárea. Y es que el desarrollo de los fármacos anestésicos, antibióticos y analgésicos, así como las técnicas quirúrgicas y los materiales de sutura han hecho que se convierta en una intervención muy rutinaria que ha ido aumentando en frecuencia en los últimos años pues disminuye el riesgo fetal en algunos partos.
¿En qué consiste?
La cesárea es una intervención quirúrgica que consiste en realizar una abertura abdominal para extraer uno o más fetos y la placenta. Habitualmente se realiza con anestesia regional: a través de una punción en la zona lumbar se inyecta un anestésico en la zona que rodea los nervios que bajan por la columna y se queda “dormida” e insensible al dolor la mitad de cuerpo desde la zona de punción hasta los pies. Esto nos permite realizar la intervención sin provocar dolor a la madre a la vez que ella está consciente en todo momento, y sin afectar al bebé.
Se puede realizar una cesárea con anestesia general, pero siempre en casos muy justificados pues la misma medicación que duerme a la madre pasa al feto y, si no se extrae urgentemente, también dormirá al recién nacido.
¿Cómo se realiza?
Antes de empezar, se coloca una sonda urinaria, que se retirará en el postoperatorio, generalmente antes de las 24 horas.
Con la mamá anestesiada, tumbada boca arriba, y previa desinfección de toda la zona, se realiza una incisión horizontal en la piel por encima del pubis, de unos 10-12 cm (espacio mínimo que nos permitirá extraer al feto). Se van abriendo progresivamente las distintas capas: la grasa subcutánea, el tendón que recubre los músculos abdominales, posteriormente se abre el peritoneo (membrana muy fina que recubre interiormente el abdomen) y ya accedemos a la cavidad abdominal, con lo que queda expuesto el útero, que se abre horizontalmente por su segmento inferior. En este momento, se abre la bolsa de aguas si no lo estaba ya y, con la mano o con la ayuda de un instrumento si fuese necesario, se extrae el feto, se pinza y secciona el cordón, y se extrae la placenta.
Este proceso, desde que se empieza a cortar piel hasta que sale el recién nacido, suele durar 5-10 minutos, y a partir de aquí hay que suturar capa por capa, lo que nos llevará más tiempo que abrir, unos 30 minutos.
En muchos centros permiten al acompañante más allegado entrar en el quirófano cuando no se trata de una intervención urgente, con la indumentaria adecuada, y se le instala en la cabecera de la camilla junto a la mamá, ambos tras una especie de “telón” que se instala en el pecho de la gestante para evitar el impacto de la vista y para proteger la esterilidad del campo quirúrgico.
¿SABÍAS QUE…
Antiguamente se solía practicar la incisión de piel en sentido vertical , pero actualmente está muy en desuso.
Después de la intervención…
Intentamos que el recién nacido entre en contacto inmediatamente con la madre si no necesita ningún cuidado especial e iniciar la lactancia materna, si así lo desea la madre y no hay ninguna contraindicación, lo antes posible.
El postoperatorio requerirá abundante analgesia pues este tipo de intervención es dolorosa, pero se intenta lo antes posible estimular a que la paciente se levante y camine. A los cuatro días aproximadamente se considera que estará lo suficientemente recuperada como para darle el alta médica y poder irse a casa.
Cuándo se indica
Las indicaciones son múltiples , y algunas de ellas son previsibles antes de la fecha del parto:
Una gestante que ya ha estado sometida a dos cesáreas anteriormente, o a alguna cirugía uterina previa, pues las contracciones de parto podrían poner en riesgo de rotura la cicatriz del útero.
Una anómala presentación del feto: de nalgas, pies, transverso… En estos casos, es preferible una cesárea a un parto que puede tener riesgo para el feto.
El feto es muy grande y se puede estimar que no puede salir con garantías por el canal del parto.
La forma de la pelvis de la gestante es anómala o ha sufrido alguna fractura por la que preveamos que no es factible el parto vaginal.
Patología materna que contraindique el esfuerzo de un parto vaginal.
Programada
En todos estos casos se puede recurrir a una cesárea programada, alrededor de la fecha probable de parto o una o dos semanas antes . De esta manera, se planifica y tanto la gestante como su familia y el equipo médico se preparan para la intervención y nos ahorramos tener que recurrir a una cesárea intempestiva cuando ya se ha iniciado el parto. Si ya anticipamos que habrá que hacer cesárea, es mejor hacerla tranquilamente a “horas convenidas”.
No programada
Un parto no se puede planificar ni escoger a la carta, yo siempre aconsejo a mis pacientes que mantengan sus expectativas abiertas y se adapten a los acontecimientos, pues no hay dos partos iguales y es imposible pronosticar como acabará. Así que, aunque estemos en un curso de parto normal en ocasiones habrá que hacer una cesárea de recurso si:
El feto nos da signos de sufrimiento durante la dilatación. Mantenemos monitorizada la frecuencia cardiaca del feto durante la dilatación para detectar en qué momento un feto puede estar sufriendo o cuando da signos de que no podrá aguantar en esas condiciones si el parto se prolonga muchas horas
Llevamos varias horas de parto y la dilatación o el descenso del feto por el canal del parto no progresan.
En estos casos puede que un parto que se había empezado y previsto por vía vaginal acabe en cesárea, pues siempre se priorizará el bienestar del feto.
¿Tiene riesgos?
Es una intervención común y rutinaria, pero no exenta de riesgo , por lo que tampoco hay que generalizarla. Los riesgos más frecuentes son infecciones de la piel o de orina, hematoma de la cicatriz y, más rara vez, complicaciones más serias como lesiones de órganos vecinos o infecciones internas.
La mayoría de las veces transcurren sin incidencias y las complicaciones frecuentes son leves. Después, conviene cuidar la herida con mimo para que la cicatrización sea correcta.
No podemos estar ni a favor ni en contra de las cesáreas, simplemente asumir que hay un cierto porcentaje de partos que son imposibles y otros que son arriesgados, en los cuales la cesárea es necesaria y nos permite cumplir el objetivo: ”mamá, bien y recién nacido, bien”, y tener en cuenta que la vía más fisiológica del parto es la vaginal, que un buen parto es preferible a una cesárea, pero que siempre es preferible una cesárea a un mal parto.
Haz nuestro test de embarazo y averigua todo lo que debe saber una embarazada. Descubre todos los consejos y cuidados de las mujeres embarazadas.

Artículo especializado
Conoce los Alimentos Ricos en Hierro más Populares
Disponer de unos niveles saludables de hierro en el cuerpo contribuye a un buen rendimiento tanto físico como mental. Por tanto, la frase “una salud de hierro”, no va desencaminada ya que, como veremos, este mineral está implicado en importantes funciones del organismo. Como se encuentra en muy poca proporción en el cuerpo y además lo perdemos cada día a través de la piel, la orina, la menstruación en la mujer… se hace indispensable proveerlo a través de una alimentación adecuada. Conozcamos cómo asegurarnos una dieta rica en hierro.
Sobre el hierro
El hierro es un mineral que, aunque se encuentre en muy poca proporción en el cuerpo, es esencial para la vida, ya que se necesita para la formación de hemoglobina y mioglobina , proteínas que transportan el oxígeno. La hemoglobina lo transporta de los pulmones hasta las células de todos los órganos a través de los glóbulos rojos y la mioglobina almacena el oxígeno en los músculos esquelético y cardíaco para que esté disponible en la contracción muscular. Además, es imprescindible para un buen funcionamiento del sistema inmunitario , aumentando la resistencia al estrés y enfermedades e interviene en la síntesis de neurotransmisores y otras funciones encefálicas relacionadas con el aprendizaje y la memoria.
Necesitamos aportarlo del exterior
Cada día el cuerpo pierde hierro a través de la piel, heces y orina, aumentando la cantidad durante la menstruación. Se estima que en el hombre adulto estaría en torno a 1 miligramo y en la mujer fértil sobre 1.5 miligramos. Para recuperar estas pérdidas se recomienda ingerir a través de la alimentación 10-18 mg de hierro diarios . Estos requerimientos varían según el periodo de la vida e incluso aumentan las necesidades durante el embarazo, lactancia y en las épocas de crecimiento. Lograrlo requiere conocer qué alimentos contienen más hierro y cómo podemos aumentar la biodisponibilidad para mejorar su absorción.
NI MUCHO, NI POCO
El hierro debemos incorporarlo a través de los alimentos.
Un consumo bajo de alimentos ricos en hierro puede derivar a una deficiencia, llegando a desarrollar la anemia ferropénica.
Por contra, un consumo excesivo de hierro es tóxico para el cuerpo y puede darse en algunos casos, como en personas que toman suplementos o que padecen hemocromatosis, porque acumulan el hierro en el cuerpo.
Así pues, el hierro es un mineral indispensable para el cuerpo humano, pero tener una salud de hierro dependerá de su justa medida.
Alimentos más ricos en hierro
Al hablar de alimentos ricos en hierro, no sólo podemos fijarnos en el contenido de hierro de los alimentos, sino en la cantidad de hierro que nuestro organismo es capaz de asimilar. Debemos tener en cuenta que no todo el hierro que nos aportan los alimentos es el mismo. Existen dos tipos de hierro, el hierro hemo y el hierro no hemo. El primero se encuentra en los alimentos de origen animal y el segundo en los alimentos de origen vegetal y en los fortificados. La diferencia radica en su forma química, haciendo que el primero se absorba mejor, sea el de mejor disponibilidad.
Fuentes animales (hierro hemo):
Carnes rojas y embutidos de carne roja o sangre: ternera, cerdo, cordero, caballo, morcilla, hígado.
Pescados y mariscos: destacan los berberechos, mejillones, las ostras y las vieiras como grandes fuentes por su alta concentración de hierro. Los mariscos en conserva (latas de atún, sardinas, berberecho, mejillones, anchoas…) son una alternativa muy cómoda y práctica de consumir hierro hemo a diario. Ejemplo: bocadillo de atún o sardinas o anchoas, ensalada del mar con berberechos, mejillones, langostinos, o pasta con atún…
Fuentes vegetales (hierro no hemo):
Vegetales de hojas de color verde oscuro: brócoli, col rizada, espinacas, cebollino, berro y acelgas. Los guisantes, puerros y rábanos también son fuentes ricas en hierro. Pero, entre todos, el perejil destaca por su concentración de hierro (el problema es que el perejil lo consumimos como aderezo en muy pequeñas cantidades, en comparación con otros alimentos).
Legumbres: destacan las habas secas y la soja en grano o en forma de tofu. Otras legumbres como las lentejas y los garbanzos también son ricas en hierro no hemo.
Frutos secos: sobre todo los pistachos, anacardos, almendras y cacahuetes.
Frutas desecadas: destacan las uvas pasas.
Alimentos enriquecidos con hierro: hoy en día se pueden encontrar cereales enriquecidos con hierro, y otros.
Biodisponibilidad del hierro
Una cosa es la riqueza en hierro y otra su biodisponibilidad, pues ésta no sólo dependerá de su estado químico (hemo/no hemo), también de su interrelación con otros componentes de la dieta, que favorecerán o dificultarán su absorción.
Alimentos que favorecen la absorción del hierro:
El ácido cítrico y málico (presentes en las frutas) y la vitamina C favorecen la absorción del hierro no hemo. Así, si consumimos alimentos ricos en estos nutrientes junto con el hierro no hemo en la misma ingesta o en un espacio de tiempo inferior a seis horas estamos favoreciendo la absorción de este mineral. Entre las fuentes ricas de vitamina C se encuentra: pimiento, perejil, cítricos (naranja, limón…), kiwi, fresones, frutas tropicales (piña, papaya, guayaba, mango…). Es conveniente recordar que la vitamina C es muy lábil ya que se dañan con la luz, el calor, el oxígeno y con las cocciones largas.
Si se mezclan en un mismo plato varias proteínas se favorece la absorción de hierro. Aumentar el consumo de alimentos que contienen hierro hemo también aumenta la absorción del hierro no hemo (ejemplo: legumbres con pescado, arroz con carne picada).
Alimentos que disminuyen la absorción del hierro:
Calcio (lácteos y derivados).
Fitatos (cereales integrales y legumbres)
Oxalatos (verduras de hoja verde)
Taninos (café, té, chocolate, vino tinto)
Ácido acético (vinagre)
Por todo ello, llevar una alimentación equilibrada y variada es la mejor garantía para mantener unos niveles adecuados de hierro, ya que al combinar alimentos estamos constantemente activando e inhibiendo la absorción de hierro y así evitando su carencia. Aun así, si queremos sacar provecho del hierro que consumimos, estos consejos pueden ser de utilidad
Consumir carne roja magra 1 día a la semana (ternera, cerdo, buey, caballo)
Consumir l egumbre 1-2 veces a la semana combinada con un alimento rico en vitamina C (perejil, pimiento) o una fruta de postre (ejemplo: lentejas con perejil, garbanzos con pimiento)
Mezclar en un mismo plato varias proteínas (ejemplo: legumbres con pescado, arroz con carne picada)
Sustituir los cereales refinados por su versión integral (arroz integral, pan integral, pasta integral).
Potenciar en las ensaladas el consumo de verduras de hoja verde evitando las hojas más blanquecinas (berros, espinacas)
Consumir frutos secos. Una forma fácil de introducirlos puede ser picados (pescado con almendras laminadas, ensalada con anacardos)
Consumir pescado y marisco . Una alternativa muy cómoda puede ser en conserva. Ejemplo: bocadillo de sardinas o anchoas, ensalada del mar con berberechos, mejillones, pasta con atún.

Artículo especializado
Qué Debes Saber Sobre la Colonoscopia
Ante una colonoscopia es normal que nos asalten algunas dudas, tanto sobre la intervención como sobre la preparación previa, en cuanto a dieta, que debe seguirse. Antes de nada, es conveniente recordar que la colonoscopia es una prueba médica segura y eficaz para examinar el revestimiento del colon y el recto, y tratar enfermedades del intestino grueso (colon). Para afrontar la prueba con la máxima tranquilidad, es importante que sigas las instrucciones y recomendaciones de tu médico. Aquí te explicamos en qué consiste, por qué suele solicitarse y cómo puedes prepararte.
Cómo se realiza
La prueba se realiza por medio del colonoscopio, instrumento tubular largo y flexible de 1 cm de diámetro y entre 122 y 183 cm de largo. Dispone de una luz y una pequeña cámara de video en su extremo cuya imagen se ve a través de un monitor. El colonoscopio se introduce por el orificio anal y se puede hacer avanzar por todo el colon para explorarlo, realizar biopsias y extirpar posibles pólipos.
La mayoría de las colonoscopias las efectúa un gastroenterólogo (médico especialista en enfermedades digestivas) de manera ambulatoria con un mínimo de incomodidad y molestias.
Motivos para realizar una colonoscopia
Los motivos más frecuentes por los que se puede solicitar una colonoscopia son:
Como prueba de cribado del cáncer de colon .
Especialmente en aquellas personas con antecedentes familiares de un cáncer de colon o en mayores de 50 años.
Como estudio de episodios de sangrados por el recto (rectorragias) o tras la aparición de sangre en las heces.
Para estudiar una diarrea crónica.
En casos de anemia ferropénica (por falta de hierro) cuando se sospecha que se debe a un sangrado crónico por el colon.
En casos de pérdida de peso inexplicada y brusca que pueda hacer sospechar de un cáncer de colon.
Para diagnosticar y controlar una enfermedad inflamatoria intestinal como la enfermedad de Crohn o la colitis ulcerosa .
En el estudio del dolor abdominal crónico.
Cómo prepararse para una colonoscopia
Para realizar una colonoscopia es necesario que el intestino esté bien limpio de restos fecales. Para ello, el médico recetará una solución laxante fuerte que ayudará a vaciar los intestinos antes del procedimiento. Además de la solución de preparación, hay otras medidas alimentarias que se deben seguir los días previos a la intervención. A continuación, te damos más detalles.
La dieta tres o cuatro días antes de la colonoscopia
Se debe comenzar una dieta baja en residuos por lo menos unos cuantos días antes de la colonoscopia. Los alimentos bajos en residuos minimizan los desechos sólidos que permanecen en el colon. Cuanto más nos vayamos acercando al día de la intervención más restrictiva tiene que ser la ingesta de alimentos con residuo.
Alimentos a evitar: ensaladas, verduras, legumbres, fruta, patatas (fritas o guisadas), carnes y pescados en salsa, embutidos, bollería, grasas, bebidas con gas, lácteos enteros, quesos grasos, productos integrales, chocolate, pasteles y frutos secos.
Alimentos permitidos: leche y yogur natural desnatados, queso fresco, pan blanco o tostado (no integral), galletas sencillas (no integrales), caldos o consomés sin verduras, arroz y pastas no integrales, carnes y pescados blancos a la plancha o cocidos, patatas hervidas (en puré o cocidas sin piel), membrillo, melocotón en almíbar, manzana o pera cocida o asada (sin piel), zumos, bebidas sin gas, café, té e infusiones ligeras.
La dieta el día antes
El día antes de la intervención la dieta cambia. El facultativo receta unas preparaciones en forma de soluciones laxativas para ayudar a la limpieza del colon. Se limita la ingesta de alimentos sólidos al menos unas tres o cuatro horas antes de la limpieza intestinal. Al tomar la solución de preparación, se deberá seguir una dieta de líquidos claros para asegurar que el colon esté completamente limpio en el momento de la colonoscopia. No se podrá consumir ningún alimento sólido a partir de este momento. En cuanto a los líquidos claros, no tienen que ser transparentes, pero deben evitarse líquidos rojos o morados, ya que pueden confundirse equivocadamente con sangre durante la colonoscopia. También debe evitarse el alcohol y los líquidos claros que contienen pulpa.
Al tomar la solución de preparación para la colonoscopia, el cuerpo puede perder mucho líquido, ocasionando una deshidratación. Es importante que se beban líquidos claros durante todo el proceso de preparación para mantener el cuerpo bien hidratado.
Los líquidos claros aceptables incluyen:
Agua.
Hielo.
Caldos claros, como de pollo o carne.
Jugo de fruta sin pulpa.
Té o café (sin leche ni cremas).
Gelatina de frutas (excepto roja o morada).
La dieta el día de la colonoscopia
El día de la colonoscopia se deben dejar de tomar líquidos claros unas cuatro horas antes de la prueba, excepto la mínima cantidad de agua para la toma de la última solución correspondiente que haiga pautado el especialista.
La duración de la prueba depende de las manifestaciones que se vayan produciendo, pero generalmente no suele durar más de 60 minutos. La prueba se realiza habitualmente con sedación, por este motivo, el médico indicará durante cuánto tiempo no se debe conducir ni manejar maquinaria peligrosa. Salvo que se indique algo diferente, después se puede realizar vida normal siguiendo una dieta habitual. También será conveniente que se beba suficiente líquido, al menos un litro de agua durante el resto del día de la intervención para compensar la deshidratación del día.

Artículo especializado
Diagnóstico y Alimentación de los Celíacos
Gluten, celiaquía, intolerancia… son palabras que últimamente se oyen mucho, y cada vez más gente de nuestro entorno ya no toma gluten, pero ¿quiere eso decir que son celíacos? No siempre, a veces lo hacen por modas o porque alguien se lo ha dicho… y no tienen realmente un diagnóstico en la mano. Aquí te explicamos qué síntomas produce la enfermedad celíaca, cómo se diagnostica y qué medidas dietéticas han de seguir quienes realmente la sufren.
La enfermedad celíaca consiste en una intolerancia permanente al gluten, que cursa con una grave lesión en la mucosa del intestino delgado que ocasiona una absorción inadecuada de los nutrientes. La presencia de gluten en la dieta, incluso en pequeñas cantidades, aumenta el riesgo de presentar graves efectos secundarios a largo plazo.
El gluten es una proteína amorfa que se encuentra en la semilla de muchos cereales como son el trigo, la cebada, el centeno, el triticale, la espelta, posiblemente la avena, así como sus híbridos y derivados. Representa un 80% de las proteínas del trigo y está compuesta por gliadina y glutenina. Carece de valor nutricional, pero tiene un alto valor tecnológico.
¿Qué síntomas produce la enfermedad celíaca?
Los síntomas más frecuentes son: pérdida de peso, pérdida de apetito, fatiga, náuseas, vómitos, diarrea, distensión abdominal, pérdida de masa muscular, retraso del crecimiento, alteraciones del carácter (irritabilidad, apatía, introversión, tristeza), dolores abdominales, meteorismo, anemia por déficit de hierro resistentes a tratamiento. Sin embargo, tanto en el niño como en el adulto, los síntomas pueden ser atípicos o estar ausentes, dificultando el diagnóstico.
¿Cómo se diagnostica?
El diagnóstico de sospecha de la enfermedad se establece mediante un examen clínico cuidadoso y una analítica de sangre, que incluya los marcadores serológicos de enfermedad celíaca (anticuerpos antigliadina, antiendomisio y antitransglutaminasa tisular) y estudios genéticos (HLA-DQ2/DQ8, dado que casi la totalidad de los pacientes celíacos son HLA-DQ2 o DQ8 positivos).
El conocimiento reciente de diferentes formas clínicas de enfermedad celíaca (clásica, atípica, silente, latente, potencial, etc.), ha venido a demostrar que no siempre se puede establecer un diagnóstico clínico o funcional de esta enfermedad. Por ello, para el diagnóstico de certeza de la enfermedad celíaca es imprescindible realizar una biopsia intestinal. Dicha prueba consiste en la extracción de una muestra de tejido del intestino delgado superior para ver si está o no dañado. Para realizar esta prueba es necesario que no se haya retirado el gluten de la dieta.
¿SABÍAS QUE…
La enfermedad celíaca refractaria se define como la persistencia de malabsorción y atrofia en las vellosidades intestinales a pesar de una correcta dieta sin gluten. Su frecuencia se sitúa por debajo del 5% del total de pacientes con enfermedad celíaca. Si se confirma la realización estricta de la dieta, se debe comprobar si hay otras causas de los síntomas como la intolerancia a la lactosa o fructosa. La presencia o ausencia de atrofia de las vellosidades intestinales puede señalar otras posibles causas de malabsorción, incluyendo la insuficiencia pancreática y la colitis microscópica.
Cuál es el tratamiento
El tratamiento de la enfermedad celíaca se basa en la realización de una dieta exenta de gluten para toda la vida. Esta dieta se basa en dos premisas fundamentales:
Eliminar todo producto que tenga entre sus ingredientes trigo, cebada, centeno, avena o sus variedades.
Eliminar cualquier producto derivado de estos cereales (almidón, harina, sémola, pan, pasta, bollería y repostería).
¿Cómo debe ser la alimentación de un celíaco?
Variada y equilibrada para evitar carencias nutricionales.
Que fomente el consumo de alimentos naturales y frescos sin gluten: leche, carnes, pescados, huevos, verduras, hortalizas, legumbres y cereales sin gluten (maíz, arroz, mijo, quinoa, amaranto, sorgo, trigo sarraceno, teff).
Importante leer atentamente las etiquetas de los alimentos y evitar aquellos que enumeren cuestionables ingredientes que no puedan verificarse como libres de gluten por el fabricante.
Al adquirir productos elaborados y envasados, deben comprobarse siempre los ingredientes que figuran en la etiqueta. Si aparece cualquiera de los siguientes términos se debería evitar el producto:
Alimentos en los cuales se especifique que contienen gluten.
Trigo y alimentos que puedan contenerlo (pan, pasta, harinas, cereales de desayuno, galletas, snacks, etc.)
Malta, avena, cebada, centeno, espelta, kamut, triticale y alimentos que puedan contener cualquier de estos alimentos.
Almidones modificados:
E-1404 (Almidón oxidado).
E-1412 (Fosfato de dialmidón).
E-1414 (Fosfato acetilado de almidón).
E-1422 (Adipato acetilado de dialmidón).
E-1442 (Fosfato de hidroxipropil dialmidón).
E-1410 (Fosfato de monoalmidón).
E-1413 (Fosfato fosfatado de almidón).
E-1420 (Almidón acetilado).
E-1440 (Hidroxipropil almidón).
E-1450 (Octenil succinato de almidón).
En el niño…
La ingesta dietética del niño celíaco debe valorarse en relación con su situación y la presencia de otras intolerancias alimentarias. Hay que ofrecer pautas dietéticas utilizando las recomendaciones relacionadas con la energía y las proteínas necesarias para un crecimiento deseable.
La presencia de gluten en la dieta, aunque sea en pequeñas cantidades, aumenta el riesgo de padecer graves efectos secundarios a largo plazo, como por ejemplo, anemia por deficiencia de hierro, osteoporosis, insuficiencia del páncreas y deficiencia de vitaminas y minerales, entre otras. Trastornos a los que en caso de los niños se le suma el riesgo de talla baja.
Normas y consejos para manejar la enfermedad
Tener precaución en la manipulación de alimentos, en bares y restaurantes (p. ej.: tortillas de patata que puedan llevar levadura, patatas fritas hechas en freidoras que se utilizan también para freír croquetas o empanadillas, salsas ligadas con harina, rebozados, purés o cremas de verduras naturales a los que añaden “picatostes” de pan de trigo, etc.)
Los mismo sucede en los comedores escolares, donde deben adoptar también las debías precauciones. Debe consultarse la forma de elaboración y los ingredientes de cada plato antes de su consumo.
Precaución con las harinas de maíz y otras de venta en panaderías o supermercados. Pueden estar contaminadas si su molienda se ha realizado en molinos que también elaboran otros cereales como trigo o avena.
No comprar pan de maíz fuera de panaderías supervisadas por las asociaciones de celíacos. El hecho de utilizar ingredientes sin gluten no garantiza la ausencia de gluten en el producto final, si no se han tomado las precauciones adecuadas.
En las familias en las que hay un celíaco, se recomienda eliminar la harina y el pan rallado de trigo, y utilizar en su lugar harinas y pan rallado sin gluten o copos de puré de patata para rebozar, empanar o espesar salsas.
Evitar los productos a granel, los alimentos elaborados artesanalmente y los que no están etiquetados.
Ante la duda de si un producto puede contener o no gluten, se recomienda evitar su consumo.
Al ir a comprar
Tener presente la “Lista de Alimentos aptos para celíacos” elaborada por la Federación de Asociaciones de Celíacos de España (FACE).
Eliminar de la lista de la compra los productos a granel, los elaborados artesanalmente y todos aquellos que no lleven etiqueta.
Comprar panes y harinas de maíz o arroz que ostenten la marca de garantía “Controlado por FACE”. No olvidar que las harinas se pueden contaminar fácilmente si proceden de molinos en los que se trabaje con harinas de trigo o se elaboran en el mismo horno y no se ha limpiado escrupulosamente.
Tener precaución con los alimentos importados. Los criterios de contenido de gluten y los controles sanitarios pueden ser dispares según el país de origen al no existir una normativa europea que regule el contenido máximo de alimentos sin gluten.
En la cocina
Retirar la harina y el pan rallado de trigo de casa. Sustitúyelo por harina y pan rallado sin gluten. Evitará posibles confusiones a la hora de cocinar.
Disponer de un espacio para almacenar exclusivamente los alimentos especiales sin gluten.
Es conveniente que las etiquetas de los productos especiales sin gluten estén siempre visibles. Una vez abierto el envase no quitar la etiqueta ni vaciar su contenido en botes de cocina. Puede dar lugar a confusiones.
Evitar freír alimentos sin gluten (patatas fritas) en aceites que previamente se han utilizado para freír alimentos con gluten (croquetas…)
Utilizar siempre utensilios de cocina limpios. No uses la misma cuchara para elaborar un plato que contiene gluten y otro que no lo tiene.
No utilizar cubitos de caldo sino sustituirlos por caldos naturales. Hacerlos una vez por semana y congelarlos en raciones individuales para utilizarlos posteriormente.
Los purés mejor si son naturales, no añadas picatostes, o que cada uno lo haga de forma individual en la mesa.
En salsas y rebozados utilizar siempre harinas de maíz o arroz especiales para celíacos con la marca de garantía “Controlado por FACE”. Así toda la familia podrá comer el mismo plato.
Si se utilizan colorantes, tomate frito… asegurarse de que no contienen gluten.

Artículo especializado
Depresión en la Adolescencia
Quienes conviven con un adolescente en casa pueden confirmarlo: son como montañas rusas que hoy están bien y mañana ya no. Un día son los seres más cariñosos del mundo y al siguiente sólo nos transmiten mal humor y cierto desprecio. Otros días, incluso, parecen sumidos en una tristeza infinita en la que parece que incluso se sienten a gusto… Aquí nos centraremos en la depresión en la adolescencia y la juventud, y procuraremos sobre todo explicar cómo diferenciar entre los afectos depresivos o la tristeza normal propia de esta etapa y los signos de alarma que nos pueden llevar a detectar una depresión.
Entendamos la adolescencia
En primer lugar, es importante entender que la adolescencia es un periodo caracterizado por muchos cambios que discurren a mucha velocidad. Algunos teóricos de la materia lo comparan con los tres primeros años de vida de un bebé, ya que sólo en estas dos etapas se dan tantos cambios psicofisiológicos en tan poco tiempo.
En la adolescencia las necesidades cambian, aumenta su necesidad de autonomía ligada a la sexualización del cuerpo y a la constitución de la propia identidad . Y todo ello empieza a consolidar su propia manera de relacionarse consigo mismos y con el mundo. Es así como el adolescente inicia un proceso de negociación, difícil muchas veces, con sus padres para poder transformar ese vínculo y acabar convirtiéndolo en lo que más adelante será su manera adulta de relacionarse.
Como un duelo…
En 1958 Freud comparaba la adolescencia con el proceso de duelo ya que el joven debe renunciar a la representación infantil idealizada de los padres para que ésta dé paso a nuevas representaciones más ajustadas a la realidad, es decir, el adolescente empieza a cuestionarse, a criticar y a querer ser él mismo. Para que esto tenga lugar, quienes conviven con el adolescente deben estar capacitados para tolerar un cierto grado de caos y desorganización, ya que su función será la de facilitar este proceso.
Debido a este proceso de pérdida y cambio de la adolescencia, el joven presenta una cierta fragilidad de la relación consigo mismo que puede llevarle a manifestar expresiones sintomáticas sin que por ello sufra ningún trastorno . Del mismo modo, es normal la aparición de afectos depresivos en ciertos momentos sin que debamos pensar que padece una depresión. De hecho, para que podamos hablar de depresión en la adolescencia se deben dar los siguientes indicadores de manera continuada (DSM-IV):
Humor depresivo o irritabilidad en el adolescente
Disminución marcada del interés o del placer por las actividades
Pérdida o ganancia de peso significativa
Insomnio o hipersomnia
Cambios en su manera de comportarse y pensar
Fatiga o pérdida de energía
Sentimiento de desvalorización o culpabilidad excesivos
Disminución de su capacidad para pensar y/o concentrarse
Pensamientos de muerte o ideas suicidas
Si se dan la aparición de estos indicadores de manera continuada será recomendable acudir lo antes posible a un profesional ya que si no se trata la depresión pueden pasar entre 6 o 9 meses hasta la primera mejoría y repetirse los episodios en el futuro o bien volverse crónica
Prevenir la depresión: puntos a estimular para una adolescencia saludable
El grupo de amigos
En la consulta, vemos con frecuencia adolescentes sin grupos de iguales , esto constituye un signo de alarma. Un adolescente saludable tiene su grupo de amigos, esto es indispensable, pues los ha de poder desempeñar un rol en el grupo de iguales. Es un soporte saludable para el proceso que los convertirá en adultos ya que les permite contrastar sus criterios con otros que no sean los padres y que cobran una importancia primordial en su vida.
La capacidad para ilusionarse
Es importantísimo que el joven pueda sentirse ilusionado con lo que hace, que pueda desarrollar sus intereses que son sólo suyos y que le ayudan a constituir un saludable sentimiento de identidad. Las actividades ilusionantes son estructurantes, es importante detectar sus áreas de interés y estimularlas sin ser invasivos, pues necesita sentir que es él quien decide, cuándo y dónde.
La discrepancia, el sentido crítico y la capacidad de negociación
Como adultos de referencia hemos de estimular la capacidad crítica del adolescente y su fortaleza interna a través de la negociación de las situaciones conflictivas invitándole a que sea él quien proponga soluciones acordes con los intereses de todos. Es importante evitar los ultimátums y la rigidez. El adolescente necesita de un marco seguro y estable con la suficiente flexibilidad para encontrar su espacio y ubicar también toda la conflictiva propia de esta etapa.
La existencia de referentes fuera del seno familiar
El adolescente está en una etapa clave para aprender a relacionarse con el mundo y a abordarlo sin temor, para ello es importante que sea capaz de establecer relaciones de confianza fuera de los círculos familiares . Hay que permitirle ir hacia lo desconocido con confianza y seguridad, y ello sólo se conseguirá haciéndole saber que como padres confiamos en él y en sus capacidades. Un ejemplo de esto sería la relación con un tutor de confianza, un mejor amigo, un entrenador, el profesor de música, etc…
Consejo para padres
Hemos de tener claro que nuestra función como adultos de referencia es la de proveer al adolescente de un entorno emocionalmente seguro y de estimular su desarrollo , esto se consigue confiando en él y apoyándolo en la difícil empresa de ser el mismo, con sus gustos, sus intereses y su propia manera de relacionarse con el mundo.

Artículo especializado
Qué Debes Saber Sobre la Alergia
Con la llegada de la primavera, aparece a nuestro alrededor la dichosa alergia. ¿Qué debes saber sobre ella? Por el aumento previsible de casos a medio o largo plazo, es de esperar un incremento en la demanda sanitaria en un futuro por estos procesos, con el consiguiente impacto sobre la salud pública y los recursos sanitarios necesarios y/o disponibles. Su abordaje incumbe a numerosos estratos de la sociedad, desde los hogares y las escuelas, hasta las empresas.
¿Qué es?
La alergia es una respuesta exagerada (reacción de hipersensibilidad) del sistema defensivo (sistema inmunitario) del ser humano, que identifica como nocivas determinadas sustancias inocuas (como pueden ser los pólenes de algunas plantas, los ácaros del polvo doméstico…), habitualmente toleradas por la mayoría de las personas.
Esta respuesta inapropiada y equivocada, en lugar de ser beneficiosa, es claramente perjudicial para el paciente y produce una serie de alteraciones inflamatorias de la piel y de las mucosas, que originan los diferentes signos y síntomas de las enfermedades alérgicas.
Por qué se produce
Existen unos factores predisponentes genéticos en la persona que padece alergia y unos factores ambientales desencadenantes (denominados alergenos). Los antecedentes familiares son muy importantes. Pero es conveniente destacar que “no se nace alérgico”, se tiene sólo una predisposición genética a serlo y, si concurren determinadas circunstancias, se puede llegar a convertirse en alérgico.
TIPOS DE ALÉRGENOS
Existen numerosos tipos diferentes de alérgenos:
Inhalados o aeroalergenos (pólenes, ácaros, pelo de animales…).
Alimentarios (proteínas de la leche de vaca, huevo, frutas, gluten, frutos secos…).
Fármacos (antibióticos, antiinflamatorios, anestésicos…).
De contacto (níquel, cromo, perfumes, tintes de cabello…).
Ocupacionales o laborales (látex, harina de trigo…).
Veneno de insectos (abejas, avispas…)
Todas estas sustancias pueden sensibilizar a la persona predispuesta , de modo que su sistema inmunitario produzca una serie de anticuerpos, habitualmente del tipo denominado “Inmunoglobulina E (IgE)” contra estos alergenos.
El aumento de la temperatura, con inviernos más suaves, el “efecto invernadero” y la mayor contaminación atmosférica están provocando variaciones al alza en las concentraciones atmosféricas de pólenes, y el número de insectos y de hongos asociados a enfermedades alérgicas, por lo que es plausible que el número e intensidad de los casos de alergia se incrementen en el futuro.
Existe también la llamada “ teoría de la higiene ”, que describe que nuestros hijos viven en ambientes limpios, se bañan con mucha frecuencia y están vacunados de numerosas enfermedades (¡afortunadamente!). Además, están sometidos al uso masivo de antibióticos (no siempre indicados) y están libres de enfermedades parasitarias. Todo ello favorece que el sistema inmunitario “se equivoque” de enemigos, puesto que no halla bacterias o parásitos contra los que combatir, y se oriente a sustancias, en principio, inocuas. Por tanto, esta teoría postula que las alergias serían el tributo exigido por el desarrollo sociosanitario.
Frecuencia
Se estima que entre el 30% y el 40% de la población mundial se encuentra afectada por alguna alergia. En España, las cifras son similares: una de cada cuatro personas la padece.
Se ha calculado que, si uno de los progenitores es alérgico, la probabilidad de que un niño padezca alergia es aproximadamente del 50% y, si ambos progenitores son alérgicos, la probabilidad se acerca, entonces, al 70%.
Signos y síntomas
Estas enfermedades combinan su carácter crónico con la aparición de exacerbaciones o brotes agudos. Los cuadros clínicos más frecuentes son los siguientes:
Rinitis alérgica: la más frecuente. Produce estornudos, secreción nasal acuosa, picor de nariz y congestión nasal. Puede clasificarse en función de su severidad en leve, moderada o grave, y también en función de sus manifestaciones en intermitente o persistente.
Conjuntivitis alérgica: cursa con enrojecimiento conjuntival, lagrimeo y picor ocular.
Asma alérgico: el asma produce tos, dificultad respiratoria (disnea) y ruidos inspiratorios y espiratorios torácicos (sibilancias). Se clasifica igual que la rinitis alérgica.
Urticaria y angioedema: se caracteriza por la aparición de ronchas (habones) que suelen picar (prurito), durar menos de 24 horas, aunque pueden ir apareciendo nuevas lesiones. Cuando afecta a las partes más profundas de la piel y aparecen hinchazones, sobre todo en labios y párpados, hablamos de angioedema. La urticaria-angioedema puede ser de curso agudo (días), subagudo o crónico (duración superior a seis semanas).
Dermatitis atópica o eccema atópico: afecta habitualmente a los lactantes, pero también a jóvenes y adultos. La sequedad cutánea es su característica principal, que provoca picor (prurito) intenso e induce al rascado que, a su vez, provoca lesiones inflamatorias con enrojecimiento y descamación (eccema). Puede ser calificada de leve, moderada o grave, en función de la extensión e intensidad de las lesiones cutáneas.
Dermatitis alérgica de contacto.
Alergia alimentaria: las manifestaciones clínicas más frecuentes son picor o hinchazón de labios y boca y, en ocasiones, náuseas, vómitos y/o dolor abdominal o dermatitis atópica o urticaria. Los casos más graves pueden producir anafilaxia.
Anafilaxia: es la forma clínica más grave. Es una reacción de hipersensibilidad de instauración rápida, generalizada o sistémica y que amenaza la vida. Presenta síntomas a nivel cutáneo (enrojecimiento, prurito, urticaria y/o angioedema), o a nivel de otros órganos, digestivo (náuseas, vómitos, dolor abdominal, diarrea), respiratorio (rinitis, asma), cardiovascular (hipotensión, taquicardia) o neurológico (mareo e incluso pérdida de conocimiento). Puede ser mortal.
En edades pediátricas los cuadros alérgicos acarrean absentismo escolar y en edades adultas, absentismo laboral. Los cuadros clínicos mal controlados provocan, además, alteraciones en el descanso nocturno, pérdida de la capacidad de concentración y, en definitiva, pérdida de calidad de vida tanto en su ámbito físico, como psíquico o social.
Diagnóstico
El médico de atención primaria es el primero en atender al paciente alérgico. El especialista en alergología aporta la visión integral de los distintos procesos que presenta el enfermo. No obstante, el manejo incluye un equipo multidisciplinar que incluye a otorrinolaringólogos, neumólogos, dermatólogos, inmunólogos, intensivistas, internistas…
El alergólogo dispone de una serie de pruebas ‘in vivo’ (pruebas cutáneas y de exposición o provocación) e in vitro (analíticas de laboratorio), en las que se analiza la Inmunoglobulina E total (IgE) y las IgE específicas frente a determinados alérgenos inhalados, alimentarios, medicamentosos, parasitarios u ocupacionales.
En la actualidad, el diagnóstico molecular permite realizar diagnósticos más exactos en Alergología. Con él puede obtenerse el perfil real de sensibilización específico del paciente y plantear así el mejor tratamiento personalizado.
Tratamiento
En el momento actual, la vacunación antialérgica (o inmunoterapia específica) se ratifica como el tratamiento más eficiente con que combatir y prevenir ciertas enfermedades alérgicas, con capacidad de mejorar los síntomas, detener su progresión y prevenir el desarrollo de nuevas sensibilizaciones.
Los alérgicos a hongos y/o ácaros deben evitar la utilización de humidificadores y deben ventilar y limpiar con frecuencia la casa, así como evitar vivir con objetos que acumulen polvo (moquetas, alfombras, cortinas…). Los alérgicos no deben fumar ni tampoco se debe fumar en su presencia (fumadores pasivos).
El alergólogo recomendará el tratamiento más adecuado para cada paciente. El tratamiento integral incluye cuatro apartados: medidas de control ambiental (desalergenización), tratamiento farmacológico (antihistamínicos…), tratamiento con vacunas (inmunoterapia) y la educación sanitaria de pacientes y sus familiares.
Dra. Gemma Cardona Médico consultor de Advance Medical

Artículo especializado
Anorexia en Adolescentes
Podríamos considerar la anorexia como la crónica de una desaparición. Es como si la pequeñez que atribuyen a su propia valía quienes la sufren, estuviera representada metafóricamente a nivel corporal, haciéndose cada vez más y más pequeñas externamente (más delgadas) y también internamente (más vulnerables, más enfermas), hasta en muchos casos literalmente desaparecer.
Estudios recientes indican que hasta un 20% de las personas anoréxicas mueren, tanto por consecuencias físicas de la problemática como por suicidio. Aunque no es un diagnóstico nuevo (ya algunas místicas como santa Catalina de Siena llegaron a padecer anorexia en la Edad Media), en el mundo occidental actual está tomando una dimensión casi de epidemia . Tanto es así que un 6% de las chicas de 12 a 24 años sufre algún trastorno de la conducta alimentaria (anorexia, bulimia, trastorno por atracón, etc.) y el 11% está en alto riesgo de sufrirlo . Hasta un 3% de las españolas sufren anorexia nerviosa.
¿Qué es?
La anorexia nerviosa es un trastorno de la conducta alimentaria (TCA) que se caracteriza por un miedo intenso a ganar peso , así como por la preocupación excesiva por la silueta y por la comida. Existe una pérdida importante de peso debida a una restricción en la ingesta, a un ejercicio físico excesivo y en algunos casos a conductas purgativas como se verán más adelante. No obstante, la persona es incapaz de percibir su propia delgadez, incluso en situaciones de grave desnutrición que ponen en peligro incluso la propia vida.
Otros síntomas asociados al diagnóstico serían tristeza, ansiedad, obsesiones y rituales, irritabilidad, ideas de muerte, etc. tiene un gran impacto negativo en la vida familiar, social, laboral, académico y emocional.
Es importante señalar que este tipo de trastorno no puede considerarse producto de la vanidad, pues la restricción de la comida se utiliza para afrontar las dificultades emocionales y existenciales. Buscan, a través de la apariencia, el mínimo de seguridad necesario para hacer frente a su vida. Sienten que el único punto donde tienen control es en lo referente a la comida y el peso, donde focalizan completamente su atención.
La anorexia ha aumentado alarmantemente en edades cada vez más precoces (entre los 12 y los 14 años). El tratamiento tiene que adaptarse a los desafíos que representa el salir de la etapa infantil y ajustarse a la adolescencia, como serían los cambios corporales, el inicio de la madurez sexual, el desarrollo de la autonomía, la necesidad de autoconocimiento, el cambio en los referentes priorizando al grupo de iguales, etc.
¿Características básicas?
Algunas características y tendencias de las personas con anorexia serían:
Perfeccionismo y rigidez (no sólo en relación al cuerpo sino en cualquier objetivo).
Tenacidad y autodisciplina.
Falta de autoestima: autocrítica y negatividad.
Tendencia al aislamiento social.
Haber sido una niña ejemplar en la infancia: complacer a los demás eliminando sus propias necesidades.
Falta de asertividad.
Dificultad para expresar emociones.
¿Tipos?
Anorexia restrictiva : limitan la comida sin purgas. el ejercicio físico puede convertirse en una obsesión que no sólo sirve para quemar calorías sino también como evasión o alivio para contrarrestar tensión psíquica.
Anorexia purgativa : utilizan métodos para contrarrestar sus supuestos excesos alimentarios (vómitos autoprovocados, uso de laxantes y diuréticos, edemas y productos adelgazantes).
¿Y ellos?
A pesar de que el sexo femenino es el más afectado por la anorexia, el 10% de los casos son varones . Las características de la patología son muy similares en ambos sexos, sin embargo, muchos hombres generan el trastorno opuesto, llamado “anorexia inversa o vigorexia” en el que se intenta ganar peso para conseguir sentirse física y psicológicamente fuertes y tener un aspecto corpulento. Para ello toman preparados vitamínicos, esteroides, diuréticos, insulina, etc. Esta forma de anorexia puede dar lugar a enfermedades cardiovasculares, lesiones hepáticas, disfunciones eréctiles, atrofia testicular y cáncer de próstata.
¿Causas?
La anorexia no aparece de la nada en una vida plena y emocionalmente estable. Suele ocurrir tras una situación estresante, especialmente en el inicio de la pubertad .
Puede originarse por crecer en el seno de una familia donde se negaba cualquier emoción negativa o conflicto, o se abusaba del alcohol. También por haber sido víctima de abusos físicos, emocionales o sexuales. Quien la sufre puede haber sido asimismo el “gordito/a” de la clase y haber sufrido las burlas de los compañeros por ese motivo.
¿Complicaciones físicas?
Pérdida del ciclo menstrual (por infrapeso) y problemas de fertilidad (incluso posible en periodos de recuperación).
Cambios hormonales.
Piel seca. pelo y uñas quebradizos.
Reducción del pulso y la temperatura (intolerancia al frío. puede aparecer lanugo (vello que protege el cuerpo y lo previene de la pérdida de calor).
Estreñimiento crónico y diarreas.
Problemas cardíacos.
Osteoporosis.
Problemas renales y hepáticos.
Fatiga.
Insomnio.
Ansiedad y depresión: elevado riesgo de suicidio.
¿Cómo detectarla?
Se saltan comida, ponen excusas para no comer o limitan su dieta a ciertos alimentos (los menos grasos y calóricos).
Cambia la forma de comer y se llena de obsesiones y rituales: se corta la comida en trozos muy pequeños esparciéndolos por el plato, se pesan los alimentos, se lavan, se saca la grasa con una servilleta…
Se ponen muchas capas de ropa para ocultar el cuerpo.
Elaboran comidas para los demás que después no prueban.
Aparición de callos en los nudillos o dientes desgastados si hay vómito autoprovocado.
¿Cómo se trata?
Es importante que el tratamiento sea integrador y abarque diferentes perspectivas : biológica, neurocognitiva, emocional, familiar y relacional. Para ello es necesario que se trate desde un equipo multidisciplinar donde colaboren profesionales de disciplinas diversas como la psicología, endocrinología, psiquiatría, nutrición, enfermería educadora, educación física, etc.
Es importante remarcar que el tratamiento de la anorexia juvenil, a diferencia del de la anorexia adulta, requiere que la familia se involucre en el proceso , ya que sólo así podría plantearse una cura efectiva.
Entre los objetivos del tratamiento encontraríamos:
Cuidar la salud del paciente y tratar complicaciones físicas derivadas.
Proporcionar pautas alimentarias saludables para toda la familia y regular el ejercicio físico adecuado para las necesidades físicas.
Facilitar recursos emocionales para eliminar las conductas purgativas.
Disminuir la distorsión de la imagen corporal.
Reconocer y abordar los diferentes miedos.
Potenciar la capacidad de autoconciencia y diferenciación entre el cuerpo, lo mental, lo emocional y lo racional.
Reforzar la autoestima y el sentido de identidad.
Estimular la socialización.
Favorecer la maduración personal: toma de decisiones y responsabilidades, asertividad, recursos de afrontamiento y solución de problemas, flexibilidad, etc.
¿Dónde?
Según la gravedad del trastorno el tratamiento puede ser ambulatorio (en asociaciones o con un psicoterapeuta especializado), en un centro de día, o incluso puede requerir ingreso hospitalario (en el caso de que haya muy bajo peso, desequilibrio electrolítico, rotura de esófago, etc.).
¿Cómo prevenirla?
La mejor prevención pasa por la educación familia r.
Es importante que no se tire comida, ya que es en la opulencia donde se crea la anorexia, de forma que, si sobra algo, se coma al día siguiente.
Se deben servir cantidades razonables (ni mucho ni poco), para que no se deje comida en el plato.
Hay que mostrar que la comida es valiosa, al igual que el tiempo en que la familia come junta, intentando promover la cercanía y el diálogo.
Posibilitar canales de comunicación abierta dentro de la familia y poder ir solucionando las dificultades que vayan apareciendo son también elementos necesarios a tener muy en consideración.
Ir más allá de la imagen, no centrarse únicamente en lo externo sino dar valor a características personales más profundas, a quién somos realmente y hasta dónde podemos llegar, son premisas básicas para mantener lejos los trastornos alimentarios.
Artículo especializado
Qué Son y Para Qué Sirven los Antiinflamatorios
Los antiinflamatorios no esteroideos o AINE son los medicamentos analgésicos más utilizados en todo el mundo . Son unos medicamentos que se emplean para aliviar el dolor derivado de la inflamación de los tejidos, así como los síntomas de fiebre propios de diversas infecciones, tanto víricas como bacterianas.
Los AINE se denomina «no esteroideos” para diferenciarlos claramente de los antiinflamatorios naturales del organismo, que son los corticoides que producen las glándulas suprarrenales y que tienen un importante efecto antiinflamatorio.
La acción de los antiinflamatorios no esteroideos se basa en:
Aliviar el dolor.
Reducir la inflamación.
Bajar la fiebre (acción antipirética).
Los AINE ejercen sus efectos mediante la inhibición de la enzima llamada ciclooxigenasa . Estas sustancias inhiben la actividad tanto de la ciclooxigenasa-1 (COX-1) como a la ciclooxigenasa-2 (COX-2) y, por lo tanto, la síntesis de prostaglandinas y tromboxanos, que son una serie de sustancia que vehiculizan los procesos inflamatorios. Se considera que precisamente la inhibición de la COX-2 es la que produce el efecto antiinflamatorio, analgésico y antipirético de los AINE. No obstante, la mayoría de ellos inhiben también las COX-1, lo cual es el motivo de los principales riesgos de estos fármacos, como son las hemorragias digestivas y las úlceras gastroduodenales.
El ácido acetilsalicílico o aspirina fue el primer AINE que se descubrió y comercializó. Con el paso de los años se han desarrollado muchos otros fármacos y, de hecho, la aspirina se ha reservado para otras patologías, sobre todo por su papel antiagregante de la sangre. Inicialmente el paracetamol, que es el analgésico y apirético más utilizado, se consideraba también un AINE, pero finalmente se lo ha eliminado de la lista de AINE dado a los escasos efectos antiinflamatorios de la molécula.
Los principales AINE que existen en el mercado son:
Ácido acetilsalicílico.
Indometacina.
Diclofenaco.
Aceclofenaco.
Ketorolaco.
Piroxicam.
Meloxicam.
Ibuprofeno.
Dexketoprofeno.
Naproxeno.
Celecoxib y derivados.
Buen uso
Los antiinflamatorios no esteroideos, junto con el paracetamol, están incluidos en el primer escalón de la escala terapéutica de la Organización Mundial de la Salud (OMS). Su uso está muy extendido , especialmente el del ibuprofeno en combinación con el paracetamol para controlar la fiebre, o bien para los procesos dolorosos. Pese a que son un buen analgésico, no dejan de ser fármacos con sus efectos secundarios, con lo cual se tiene que tener precaución a la hora de tomarlos. Quizás para un simple dolor de cabeza o unas décimas de fiebre por un proceso infeccioso vírico vale más la pena tomar paracetamol en vez de abusar el uso de antiinflamatorios no esteroideos y reservar estos para otras patologías donde la inflamación de los tejidos sea la causa del dolor, como en una amigdalitis o en una ciatalgia.
¿Efectos adversos?
Los principales efectos adversos de los antiinflamatorios son a nivel gastrointestinal, renal y cardiovascular .
El principal efecto adverso de los AINE es su efecto sobre la mucosa del tubo digestivo , sobre todo a nivel gástrico y duodenal. El efecto de los AINE sobre las prostaglandinas, que juegan un papel importante en la protección de la mucosa del estómago, y sobre el aflujo de sangre a dicha mucosa favorece que se produzcan lesiones ulcerativas en el estómago. El hecho de tomar AINE de manera puntual no implica que necesariamente se vaya a padecer una úlcera gastroduodenal, sino que su uso prolongado y mal indicado puede favorecer su aparición, sobre todo en pacientes de más de 60 años, con antecedentes de úlcera gastroduodenal, tratamientos prolongados o enfermedades graves asociadas de base. En estos pacientes es aconsejable que, en caso de tomar AINE se añada al tratamiento un protector gástrico, como el misoprostol o bien un inhibidor de la bomba de protones como el omeprazol.
La gran mayoría de los AINE aumenta la tensión arterial , tanto en personas ya hipertensas de base como en personas sanas. El hecho de ser hipertenso no contraindica que se pueda tomar un AINE de manera puntual y bien indicada, pero se tiene que ser consciente de que su uso en estos pacientes puede alterar las cifras de tensión arterial.
Asimismo, los AINE disminuyen la producción de prostaglandinas también a nivel renal , lo cual afecta a la función de depuración de los riñones, que retienen más agua e iones, y producen cambios bioquímicos que propician la elevación de las cifras de tensión arterial, a la vez que contrarrestan los efectos de varios fármacos hipotensores, como los diuréticos, los betabloqueantes o los IECA. A la larga, el uso prolongado de AINE puede causar daños en el tejido renal, de manera que su función se vea alterada.
En conclusión…
Los AINE son pues un buen fármaco siempre y cuando su uso esté indicado por un médico en la dosis y duración adecuadas . Su uso generalizado (especialmente del ibuprofeno) y la posibilidad de adquirirlos sin receta médica ha hecho que muchas veces se usen sin indicación y se abuse de ellos para tratar dolores que con un analgésico como el paracetamol o el metamizol podría tratarse. Su mal uso y su abuso condicionan que, cuando realmente estén indicados, no nos sean útiles porque el umbral del dolor ya está sesgado. Por ello se tiene que ser consciente de cuándo están realmente indicados, no tomarlos con mayor frecuencia o durante mayor tiempo del indicado por el médico y, sobre todo, tener presente que, como todo fármaco, no están exentos de efectos secundarios potencialmente graves si se abusa de ellos.

Artículo especializado
Las Principales Causas de Agotamiento
Cansancio, decaimiento, debilidad, fatiga… Estos son algunos de los sinónimos que se asocian al agotamiento, que se define como la “acción de agotar o agotarse”, siendo agotar “cansar extremadamente”. En cualquier caso, no es un estado positivo, y debe valorarse adecuadamente para conocer el origen y poder realizar acciones para combatirlo y revertirlo, así como para evitar de nuevo su aparición. Aquí nos centraremos en el agotamiento causado por el estrés y por el sobreentrenamiento .
Algunas causas…
Largas y densas jornadas laborales, la práctica de actividad física o estados emocionales complejos pueden ser algunas de las causas que lleven a la presencia de esta sintomatología. No sólo se refleja en la existencia de cuadros en los que una persona se queja de molestias físicas, sino que también afecta a la esfera psicológica .
Síndrome del quemado
La existencia de agotamiento asociado al ámbito laboral, el archiconocido estrés laboral, tiene nombre propio, y se conoce como el síndrome del “quemado”, que fue mencionado por primera vez por el psiquiatra estadounidense Herbert Freudenberger en los años 70 refiriéndose a aquellas profesiones del campo sanitario. Hoy en día, sin embargo, cualquier profesional puede sufrirlo.
Este estrés laboral se acompaña de la incapacidad del trabajador para reaccionar ante ciertas situaciones, que no deberían generar dificultades de antemano, pero que no es capaz de gestionar . Los síntomas son de diversa índole siendo el primero una total falta de energía, acompañado de falta de eficiencia en el trabajo y, como consecuencia, de un bajo rendimiento laboral. Llegar a este punto no sólo va a depender del trabajador, de su carácter y sus expectativas laborales, sino también de la misma empresa por la falta de claras directrices por su parte o estilos de mando excesivamente rígidos.
El diagnóstico puede venir dado por indicadores relacionados con la apatía, la falta de compromiso laboral y la sensación de estar “perdiendo el tiempo” en el trabajo, si se compara con épocas anteriores en las que el trabajo le resultaba interesante y gratificante, pasando ahora a ser indiferente. Además, estos pueden ir acompañados de síntomas más físicos como cefaleas, problemas para dormir o trastornos gástricos. La labilidad emocional (con reacciones exageradas a situaciones normales) es otro de los síntomas que pueden hacer levantar sospechas y que, sumado a alguno de los anteriores, puede requerir de una consulta con el especialista.
Tomar medidas
Abordar la problemática es necesario para conseguir revertir el proceso. En este sentido, acudir a un profesional que ofrezca las herramientas adecuadas es completamente necesario, pero hay algunas pautas que se pueden seguir:
Buscar momentos de ocio para reducir la “carga”: la actividad física solo o en grupo y una vida social más plena son algunas de las opciones a este nivel.
Proponerse nuevos retos y metas, ya que de este modo se obliga a salir de la rutina.
La perfección no existe, así que se trata de sentirse bien con el trabajo bien hecho.
Por parte de las empresas también pueden realizarse acciones que ayuden a prevenir estas situaciones, como realizar talleres dentro de sus agendas formativas para gestionar situaciones de estrés.
Síndrome del sobreentrenamiento
Pero no sólo el campo laboral puede ocasionar síntomas de agotamiento; la práctica de actividad física también. En el deportista se habla de síndrome de sobreentrenamiento. Excesiva carga de entrenamiento, falta de descanso, déficit de progresión… pueden ser algunas de las causas que generen esta fatiga que merma las capacidades del deportista. Tanto el amateur como el profesional pueden revelar síntomas que hagan pensar en este síndrome. Hoy en día, hay muchos deportistas amateurs que se exigen como los profesionales, a nivel de marcas y rendimiento sin tener presente que ellos no sólo se dedican a la práctica deportiva, sino que habitualmente existe un compromiso laboral, que les impide seguir programas de entrenamiento adecuados a las horas de descanso necesarias. Cuando la disminución del rendimiento se asocia a cambios en el apetito o la presencia de desmotivación, hay que pensar en que quizás ha habido un hecho o una suma de estos que han generado estas circunstancias hasta entonces ajenas a la vida diaria. Aunque también es cierto que los síntomas son muy individualizados y subjetivos y que no puede generalizarse. Algunos de los síntomas más objetivos que pueden ayudar a su diagnóstico son:
Mayor frecuencia cardiaca y tensión arterial en reposo.
Mayor número de infecciones por la existencia de una función inmunológica deprimida.
Y ello debería valorarse por un profesional.
Ejercitarse produce en el organismo una serie de reacciones metabólicas que generan radicales libres y la presencia de estrés oxidativo y, como consecuencia, aparece un envejecimiento temprano , que aumenta el riesgo de lesiones y enfermedades. En aquellas situaciones en los que los niveles de exigencia física asociada al deporte son excesivamente elevados el estrés oxidativo es también mayor y por tanto el riesgo previamente mencionado también lo será. Las lesiones músculo-esqueléticas suelen ser las más frecuentes asociadas a esta elevada exigencia física. El tratamiento de esta situación compleja de gestionar para un deportista, consiste en básicamente en la reducción de la carga e intensidad del entrenamiento o el descanso. Hay que añadir que es importante reconocer cual o cuales han sido el origen, a modo de prevención posterior.
Artículo especializado
Cómo Evitar Complicaciones en la Amigdalitis Infantil
La faringoamigdalitis aguda es un trastorno habitual en la infancia. Te explicamos más acerca de esta infección, sus síntomas, cómo tratarla y si puede complicarse.
¿Qué es?
La faringoamigdalitis es un proceso agudo febril que cursa con inflamación de las mucosas del área faringoamigdalar y pueden presentar eritema, exudado, úlceras o vesículas. Muchos virus y bacterias pueden causar amigdalitis aguda. En la mayoría de los casos está causado por virus y cursan con una evolución benigna y autolimitada. Las bacterias principales son el estreptococo beta hemolítico del grupo A y el estreptococo pyogenes. En los niños menores de tres años los virus son el principal agente causal. En un 30% de los casos no se identifica ningún patógeno.
Muchos episodios de faringoamigdalitis suceden en los meses más fríos. Los rinovirus tienen un pico de prevalencia en otoño y primavera, coronavirus en el invierno, el virus de la gripe de diciembre a abril. Podemos encontrar brotes de fiebre faringoconjuntival en verano, que cursa con faringitis y conjuntivitis.
¿Cómo y a quién afecta?
La infección es más frecuente en invierno y comienzo de la primavera en niños en edad escolar entre los cinco y 15 años. La transmisión está favorecida por el contacto íntimo como, por ejemplo, en las escuelas. El periodo de incubación es de 12 horas a cuatro días. Sin tratamiento es contagiosa mientras dura el episodio agudo y una semana más tarde.
Qué síntomas produce
Los síntomas típicos de la amigdalitis vírica son:
Rinorrea.
Afonía.
Tos.
Conjuntivitis.
Diarrea.
Aftas.
Inflamación de las amígalas.
Petequias (manchas de color rojo vivo) en paladar blando.
Los síntomas de la amigdalitis bacteriana en mayores de tres años más típicos son:
Comienzo brusco y fiebre de cualquier grado.
Dolor de garganta de intensidad variable asociado o no a dificultad al tragar.
Generales: dolor de cabeza, mialgias, náuseas, vómitos y dolor abdominal.
Y los signos en la amigdalitis bacteriana :
Enrojecimiento difuso, inflamación de la faringe y úvula (campanilla) e hipertrofia de tejido linfoide en faringe posterior (amígdalas).
Amígdalas eritematosas, inflamadas con exudado púltaceo o blanquecino-amarillento.
Petequias y /o lesiones anulares (donuts) en paladar blando, úvula o faringe posterior.
Adenopatía cervical anterior, dolorosa al tacto (30-60%).
Mal aliento.
Otros indicadores de infección por EbhGA (estreptococo B hemolítico del grupo A):
Erupción escarlatiforme.
Ausencia de: tos, rinitis, ronquera, conjuntivitis, aftas.
La intensidad de los signos y síntomas depende de la edad del niño y del tiempo que tardemos en visitarlo. En niños con enfermedades crónicas (diabetes mellitus…), niños que estén realizando algún tratamiento inmunosupresor (quimioterapia)… la intensidad de los síntomas va a ser mayor.
¿Puede complicarse?
La amigdalitis aguda bacteriana es un proceso que, sin tratamiento, puede causar complicaciones como:
La fiebre reumática es excepcional en países desarrollados (poco frecuente si se hace tratamiento antibiótico correctamente).
Las complicaciones supurativas locales por extensión a zonas adyacentes también son raras:
Otitis media.
Sinusitis.
Mastoiditis.
Adenitis purulenta.
Abceso periamigdalino o retrofaríngeo.
Estas complicaciones se encuentran sólo en 1-2% en niños con tratamiento incorrecto o sin tratamiento o en aquellos que no cumplen la pauta completa del antibiótico.
Las complicaciones no supurativas son:
Enfermedades del riñón : glomerulonefritis aguda postestreptocócica, que consiste en la inflamación del riñón debido a la diseminación en sangre de la bacteria. De hecho, también es muy importante guardar reposo durante cualquier proceso infeccioso amigdalar, para evitar procesos como éste.
Artritis reactiva : consiste en la inflamación de una articulación con edema, dolor e impotencia funcional debido a la diseminación de la bacteria o el virus en la sangre. En caso de amigdalitis viral se suele resolver en tres o cuatro días, pero si es una artritis reactiva por amigdalitis bacteriana es frecuente el ingreso en el hospital para tratamiento endovenoso.
¿Cómo se trata?
Se puede empezar con un tratamiento no farmacológico ante las primeras molestias y esperar 24 horas, tras las cuales habrá que consultar con el pediatra, que será quien instaure el tratamiento más adecuado. Las medidas no farmacológicas pasarían por:
Manzanilla, miel y limón en una mezcla para hacer gárgaras tres veces al día.
Echinacea en spray. Es un producto homeopático que se aplica tres o cuatro veces al día.
Ingesta de agua en abundancia, caldos tibios…
Para su prevención, no olvidar seguir una dieta rica en frutas y verduras.
El tratamiento farmacológico se instaurará según el niño sea alérgico o no a la penicilina, y deberá seguirse tal cual indique el pediatra.
Artículo especializado
Consumo Responsable de la Amoxicilina
¿Qué podemos decir de este antibiótico que no hayas oído? Una buena opción sería hacer una descripción de su perfil para que lo conozcas con detalle, de forma que sepas, a ciencia cierta, de qué hablamos.
Técnicamente se trata de un antibiótico beta-lactámico del grupo de las aminopenicilinas . Coloquialmente es un derivado de la penicilina (concretamente una penicilina semisintética) llamado de amplio espectro por ser activo frente a un gran número de cocos y bacilos, tanto aerobios como anaerobios. Está indicado y suele ser de elección en infecciones leves y moderadas del tracto respiratorio. Tengamos presente que existen infecciones causadas por microorganismos mixtos que precisan la combinación de más de un antibiótico para ser erradicadas por lo que, en algunos casos, la amoxicilina debe asociarse a otro antibiótico complementario. Uso y abuso de antibióticos
El desarrollo de resistencia frente a algunas infecciones le ha hecho perder protagonismo como tratamiento de primera elección. Asimismo, se han descrito múltiples casos de abuso de tratamiento con amoxicilina que han contribuido a aumentar dicha resistencia. En este aspecto quiero recordar que no puede ser dispensado en la farmacia sin la prescripción médica del facultativo. Es imprescindible que tu médico sea conocedor de las infecciones en las que has precisado antibiótico, así como de las dosis y los días de tratamiento que has realizado. Me explico: cuando una infección requiere antibioticoterapia en reiteradas ocasiones es posible que sea preciso un tratamiento más agresivo para erradicar el foco. Sería el caso de una amigdalitis pultácea de repetición cuyo tratamiento definitivo pudiera ser la amigdalectomía o extracción de amígdalas, en función del número de episodios anuales.
Cómo se presenta
Existen muy diferentes presentaciones comerciales de amoxicilina: jarabe, sobre, comprimido, cápsula y vial endovenoso . ¡Ojo, no debe abrirse la cápsula! Si tienes dificultad para ingerirla elige otra presentación teniendo en cuenta la dosis que se te ha recomendado.
La amoxicilina se usa muy frecuentemente combinada con otro antibiótico: el ácido clavulánico, que pertenece a una clase de medicamentos llamados inhibidores de beta-lactamasa cuyo efecto potencia la acción de la amoxicilina.
¿Cuáles son las principales indicaciones de la amoxicilina?
Una premisa a tener en cuenta es que los antibióticos no tienen ningún efecto sobre las infecciones víricas , por tanto, no estarán nunca indicados en cuadros gripales o resfriados banales, por ejemplo.
En nuestra consulta indicamos un tratamiento con amoxicilina en infecciones respiratorias y de oído leves y moderadas (amigdalitis, otitis media, sinusitis, bronquitis aguda y neumonías bacterianas) así como en infecciones genitourinarias no complicadas , en algunas infecciones de piel y en infecciones dentales, fundamentalmente.
No podemos obviar su indicación en el tratamiento erradicador de Helicobacter pylori por tratarse del tratamiento de elección. Forma parte de la llamada terapia triple y se asocia con omeprazol para combatir esta infección gástrica.
¿La dosis sólo depende del peso?
La dosis recomendada va a depender del peso de la persona , de su perfil médico (en caso de insuficiencia renal puede precisar un ajuste de dosis) y de la infección a tratar.
La duración del tratamiento se debe determinar por el tipo de infección y la respuesta del paciente y deberá ser, en general, lo más corta posible.
¿Cómo se toma?
La absorción de la amoxicilina no se ve afectada por los alimentos, por tanto, podemos seguir estrictamente el horario sin tener en cuenta las ingestas.
Como sabes, en caso de alergia a la Penicilina deben emplearse otros antibióticos alternativos dado que la amoxicilina no podría prescribirse. Quiero darte una información adicional al respecto ya que muchos pacientes alérgicos a la penicilina son también alérgicos a otro tipo de antibióticos llamados cefalosporinas, por tanto, precaución también con este otro grupo de antibióticos en caso de alergia a la penicilina. Asimismo, debemos tener precaución en las interacciones con otros fármacos que puedas tomar, adviértelo siempre.
¿Tiene efectos adversos?
Como cualquier otro antibiótico, no está exento de efectos adversos. Los más frecuentemente asociados son la diarrea, las náuseas y la erupción cutánea .
Ante cualquier duda consúltanos. En principio el tratamiento debe suspenderse inmediatamente si aparece diarrea intensa con náuseas, vómitos, fiebre y/o calambres abdominales, reacción anafiláctica, erupción exantemática extensa o crisis convulsivas.
Debemos tener especial precaución en aquellos pacientes afectos de enfermedad intestinal dado que pueden empeorar sus síntomas intestinales.
¿Se puede tomar durante el embarazo o la lactancia?
La amoxicilina está catalogada como categoría B de la FDA (Food and Drug Administration, es la agencia del gobierno de los Estados Unidos responsable de la regulación de alimentos, medicamentos, aparatos médicos, productos biológicos, etc ). En esta categoría se incluyen los fármacos sobre los que no existe evidencia de riesgo fetal y, por ello, su uso se acepta, generalmente, durante el embarazo y la lactancia. Obviamente, las penicilinas sólo se usan en el embarazo cuando los beneficios potenciales superen los posibles riesgos asociados al tratamiento y siempre bajo supervisión médica.
Respecto a la lactancia, la Academia Americana de Pediatría lo considera compatible, aunque se recomienda precaución, dado que se excreta por la leche materna en pequeñas cantidades. Así, sólo se debe administrar amoxicilina durante la lactancia tras haberse evaluado el beneficio/riesgo por parte del médico.
Te he expuesto el perfil de la amoxicilina. Confío que te haya aportado información que puedas recordar en caso de dudas. Por favor, consulta con tu médico si te surge alguna otra inquietud.

Artículo especializado
Cuándo se Indica una Abdominoplastia
Tener un abdomen plano y tonificado es el sueño de muchas mujeres. Los cambios de peso, los embarazos… hacen estragos en esta zona, que tiende a acumular grasa, y se vuelve flácida con el paso del tiempo. Para mejorar la apariencia del abdomen , los cirujanos plásticos cuentan con una técnica efectiva, la conocida como abdominoplastia. Conozcamos más acerca de ella.
¿En qué consiste?
La reducción de abdomen, cirugía abdominal o abdominoplastia es un procedimiento quirúrgico estético realizado para mejorar la apariencia de aquellos abdómenes que han estado sometidos a embarazos múltiples, daños en la piel, excesos grasos, flacidez y hernias de la pared. Durante una reducción de abdomen, el exceso de la piel se extrae, junto con la grasa . Es un procedimiento que se puede combinar con otros procesos, como la liposucción. Los tejidos de mayor flacidez se refuerzan con suturas, para dar mayor tonicidad al nuevo abdomen, junto con la piel restante, la cual es reubicada. El procedimiento debe realizarse por un cirujano plástico certificado, y puede realizarse tanto en hombres como en mujeres.
¿Cuándo se indica?
Un abdomen flácido es el resultado tanto de la acumulación de grasa, como de la pérdida de tensión de la banda muscular interna que mantiene tejidos y órganos en su lugar. Esto, sumado a un estilo de vida sedentario, junto con las ganancias y fluctuaciones de peso, y a la debilidad que presenta la pared abdominal tras cada embarazo, implican un mayor debilitamiento de los tejidos con el paso de los años.
Se puede realizar una abdominoplastia si existe exceso de piel en la llamada zona periumbilical, si existe una deformidad por el exceso de grasa en determinadas áreas (que se han ido depositando a lo largo de los años, con la influencia de las alteraciones de peso, y de los cambios hormonales del organismo). También puede realizarse tras una liposucción que ha sido incompleta, en los efectos esperados tanto para la paciente, como el profesional; y ante cicatrices posteriores a cesáreas múltiples, que se encuentren retraídas, y generan incomodidad estética.
¿Contraindicaciones?
Es un procedimiento que está contraindicado realizarlo en pacientes con diabetes e hipertensión no controlada, así como en personas con un Índice de Masa Corporal (IMC) mayor a 30 , que no hayan sido sometidos a un by-pass gástrico de pérdida de peso. Por otro lado, tampoco se indica si una mujer desea quedarse embarazada pronto (ya que el debilitamiento de los tejidos será una complicación si en el futuro quiere someterse de nuevo a esta intervención). Estados infecciosos de la piel, alteraciones de la coagulación, estados de enfermedad sistémica, entre otros, también contraindican el procedimiento.
¿Tiene riesgos?
Los riesgos que se pueden presentar luego de una abdominoplastia son :
Irregularidades del contorno corporal.
Presencia de seromas (acumulaciones liquidas), que aparecen debido al levantamiento de los tejidos. Para controlarlos, se dejan dos o más drenajes, que se retiran en los días posteriores a la cirugía. La compresión mediante fajas ayuda a que disminuya su producción.
Presencia de hematomas y de infecciones, por lo cual la paciente debe hacer un reposo de esfuerzo al menos los primeros 15 días tras la cirugía, tomar antibióticos, mantener las heridas limpias y secas, y controlarse con su cirujano semanalmente.
Malas cicatrizaciones de la herida, o aberturas. Debe indicarse el uso de faja obligatoria para evitarlo.
Alteraciones en la sensibilidad de la piel, que mejora en los meses siguientes a la cirugía.
Todas las personas que deseen realizarse este procedimiento deben ser evaluadas de forma individual, estableciendo con el cirujano las expectativas que tienen y las realidades a las que se podrán acercar. Siempre se debe dejar de fumar, al menos tres semanas antes de la cirugía; evitar medicamentos coagulopáticos, que incrementen el sangrado (como la aspirina); no realizar esfuerzos ni levantar peso durante los primeros 10 días posteriores; y no realizar ejercicios abdominales hasta pasados dos o tres meses.
¿Cómo se realiza?
Es un procedimiento que se realiza en quirófano bajo anestesia general , lo cual permite una máxima relajación de los músculos. A lo largo de la primera semana, la paciente deberá dormir inclinada, para que no se produzca tensión en las suturas internas, así como utilizar analgesia para el dolor, y antibióticos para disminuir la posibilidad de infección. Los primeros seis meses la inflamación bajará hasta lograr un efecto de mejoría total entre el año y el año y medio posterior a la cirugía.
Aconsejo a todas mis pacientes que, aunque los resultados de la cirugía sean duraderos, continúen con un estilo de vida saludable que les permita mantenerse en el peso deseado, para evitar futuras complicaciones.
Artículo especializado
Los Beneficios del Ácido Hialurónico para la Piel
Son muchas las cremas faciales que incluyen entre sus ingredientes estrella el ácido hialurónico pero, ¿por qué? El motivo es que se trata de una sustancia viscosa que lubrica e hidrata, y que forma parte de las articulaciones, del ojo y de la dermis. Tiene, entre sus propiedades químicas, la capacidad para retener grandes cantidades de agua (puede retener hasta 1000 veces su peso en agua), y por lo tanto puede emplearse como un potente hidratante para la piel . Descubramos más acerca de esta sustancia.
¿Para qué se usa?
El ácido hialurónico es útil para diversas especialidades médicas : reumatología, traumatología, medicina estética y oftalmología.
En dermatología tiene uso para el llamado “rejuvenecimiento facial” . Puede usarse como relleno para el tratamiento de imperfecciones como arrugas, ojeras y en zonas con pérdida de volumen. Se administra mediante infiltraciones, es decir, se inyecta sobre la zona a tratar. Debe emplearlo siempre un médico titulado, ya que estas infiltraciones pueden acarrear efectos secundarios como endurecimiento y reacciones sobre la zona tratada, hematomas o irritación. Como es una sustancia no ajena al organismo, se reabsorbe de forma natural, es decir, no es un relleno permanente. Sus efectos duran entre seis y 12 meses.
También es útil para hidratar la piel en diferentes preparados en cremas o “sérums”, y para favorecer la curación de úlceras en la piel de las piernas o en la boca (las comunes aftas que son muy dolorosas y molestas).
Tiene además un efecto protector sobre la piel , al potenciar antioxidantes que compensan las alteraciones que produce la luz ultravioleta sobre las células. Esto contribuye a su efecto anti-envejecimiento y a sus propiedades para mejorar el aspecto estético de la piel.
Otras aplicaciones médicas
Además de su utilización en dermatología y medicina estética, el ácido hialurónico tiene aplicaciones en campos distintos de la medicina :
Oftalmología : se usa en diversos tipos de cirugía oftalmológica (cataratas, desprendimiento de retina…). Se inyecta en el ojo en la intervención para ayudar a reemplazar los fluidos naturales. Y se utiliza, además, como humectante en colirio en caso de sequedad ocular.
Enfermedades osteoarticulares : en reumatología y la traumatología se ha generalizado el uso de ácido hialurónico. Así, por ejemplo, se ha mostrado efectivo en la artrosis de rodilla pues se ha visto que ejerce una protección mecánica, tiene efecto antiinflamatorio local y mejoraría la estructura y función del cartílago y los condrocitos. El ácido hialurónico infiltra en la articulación y produce una reducción del dolor y mejoría de la funcionalidad de la rodilla. Otras aplicaciones como en la cadera o el tobillo no han demostrado beneficios, ni tampoco su utilización en caso de traumatismos ni administrado por vía oral.
 Savia
Savia