Artículos Especializados

Artículo especializado
Alimentos de Otoño
Llega el otoño, hace más frío, se acortan los días, oscurece antes y hay menos horas de luz solar. Todos estos cambios, propios de esta estación, afectan no solo a nuestra rutina diaria, también a nuestro cuerpo, provocando un desequilibro hormonal. Se produce más melatonina y menos serotonina, haciendo que nos sintamos más cansados y con menos vitalidad. Muchas personas cuando llega el otoño sienten un bajón del estado anímico y no desaparece hasta que logran reajustar el cuerpo de nuevo. Para combatir mejor la apatía se recomienda descansar, respetando un mínimo de horas de sueño y realizar ejercicio físico al aire libre, los días de sol, para favorecer la secreción de serotonina. Además, la alimentación también es fundamental y esta estación nos brinda de alimentos más energéticos y ricos en vitaminas y minerales para mejorar el ánimo y recuperar la energía.
Tres alimentos de temporada imprescindibles con muchas propiedades
Setas . Es el alimento estrella de la temporada, aportan muy pocas calorías, pero son una buena fuente de proteínas vegetales . Contienen vitaminas, entre las que destacan las vitaminas del grupo B que ayudan a combatir el estrés y el cansancio. Entre los minerales, el más abundante es el selenio , que actúa como excelente antioxidante y ayuda a descontaminar el organismo de metales pesados. Por sus múltiples propiedades, las setas es un grupo de alimentos muy recomendado en esta estación ya que ayuda a reforzar el sistema inmunitario. En la cocina pueden prepararse asadas, salteadas, plancha, hervidas o al vapor. Pueden formar parte del relleno de guisos o pasta, en ensaladas tibias, platos de arroz, revueltos o como guarnición.
Uva . Es la fruta de otoño por excelencia y nos aporta energía en forma de azúcares simples (glucosa y fructosa) ayudando así a combatir el cansancio o falta de vitalidad. Su composición varía dependiendo de si se trata de uvas blancas o negras, pero ambas concentran sustancias con propiedades antioxidantes que son las responsables del color, aroma y textura y previenen las enfermedades cardiovasculares y la degeneración celular. Destacan el resveratrol y la antoniacina en las uvas negras que le dan el color morado, y la quercitina en las uvas blancas. También son una fuente rica en minerales y vitaminas , siendo el potasio el mineral más abundante y, entre las vitaminas, abunda la vitamina B6 y el ácido fólico. En la cocina no debe limitarse a consumir la uva únicamente como fruta fresca ya que puede formar parte de múltiples recetas en forma de compota, pastel, en ensaladas o como guarnición de carnes o pescados.
Sardina . Pescado azul que acaba su temporada en otoño y en esta estación está en su óptimo nivel nutricional. Contiene grasas saludables y es una fuente de omega 3 , ácido graso poliinsaturado que debemos incorporar a través de la dieta ya que el organismo no lo puede generar por sí mismo. Entre sus múltiples propiedades, el omega 3 destaca por su acción cardiosaludable, ya que ayuda a fluidificar la sangre reduciendo el nivel de colesterol y triglicéridos en sangre, manteniendo una buena coagulación sanguínea y protegiendo las arterias. También favorece el buen funcionamiento del sistema inmunológico regulando la respuesta inflamatoria con una acción antiinflamatoria. Para aprovecharnos de todas estas cualidades, se aconseja comer pescado azul, mínimo dos veces por semana y, la sardina al ser uno de los pescados con menor cantidad de mercurio por su pequeño tamaño, es una buena elección. En la cocina se puede preparar a la plancha, brasa, parrilla, horno o fritas. Marinadas o en escabeche puede formar parte de múltiples platos como en ensaladas, platos de pasta o arroz, pastel de patata, rellenos de pasta.
¿Por qué es importante el consumo de alimentos de temporada?
Son más sabrosos.
Conservan mejor el sabor y sus aromas.
Son más nutritivos
Aportan mayor variedad a nuestra mesa.
Son más baratos
A continuación, encontrarás un listado con los productos de otoño como guía para elaborar un menú semanal de temporada:
Frutas : aguacate, caqui, granada, chirimoya, kiwi, manzana, mandarina, pera, uva, higo, membrillo y moras (a principios de otoño).
Verduras : acelgas, alcachofa, berenjena, brócoli, calabaza, col lombarda, coles, coliflor, endibia, puerro, boniato, setas y hongos.
Frutos secos: almendras, nueces, avellanas, anacardos, castañas.
Legumbres : lentejas y garbanzos.
Pescados y mariscos : besugo, caballa, jurel, bonito del norte y rayado, sardinas, salmonetes, doradas, gambas, pulpos, berberechos, navajas, mejillón.
Carne : cerdo ibérico, ternera, cordero, ciervo, codorniz, conejo, liebre, ganso, perdiz, pato.
Ejemplo de un día completo con alimentos de temporada
Desayuno :
Vaso de bebida de almendras (sin azúcares añadidos).
Tostada de pan integral con humus, rodajas de tomate y aguacate.
Media mañana:
Bol de yogur natural con moras y picada de avellanas y nueces.
Comida :
Potaje de garbanzos y acelgas.
Sardinas a la cazuela en horno con patata y berenjena.
Higos.
Merienda:
Queso con membrillo.
Cena:
Crema de calabaza al curry.
Revuelto de setas.
Macedonia de frutas de otoño: mandarina, granada, pera, manzana, uva.

Artículo especializado
Alimentos de Invierno
El invierno es sinónimo de frío, bajan las temperaturas, los días son más cortos y nos hacemos más vulnerables a resfriados y gripes, poniendo a prueba nuestro sistema inmunológico. Para combatir el frío, nuestro cuerpo nos pide alimentos más calóricos y concentrados en nutrientes que nos proporcionen energía y calor interno. Una alimentación saludable, rica en vitaminas del grupo B, vitaminas A, D, C y minerales como el cobre, zinc y hierro contribuyen al buen funcionamiento del sistema inmunológico, además de prevenir el cansancio y la fatiga. La naturaleza en esta estación nos ofrece alimentos de temporada que nos aportan todas estas propiedades, muchos resultan más energéticos y tienen un efecto más saciante.
Tres alimentos de temporada imprescindibles con muchas propiedades
Caqui . También se conoce como palo santo, en alusión a que suele madurar para la festividad de todos los santos, en noviembre. En invierno está en su óptima maduración y su sabor dulce característico es debido a su alto contenido en hidratos de carbono, destacando la glucosa y fructosa. Esto la convierte en una de las frutas con mayor aporte calórico que nos aporta energía para resistir el frío. El caqui posee taninos en la pulpa, que le otorgan un poder astringente, pero estos taninos disminuyen con la maduración del fruto, y le otorgan un efecto contrario y actúan como laxante natural cuando está en su punto óptimo. Respecto a su contenido en vitaminas destaca por ser una fruta rica en betacaroteno o provitamina A , pigmento que le da su color naranja rojizo, y vitamina C , que aporta a esta fruta un potente efecto antioxidante que ayuda a reforzar las defensas y el sistema inmunitario frente a infecciones propias de esta estación. Entre los minerales, el más abundante es el potasio y, al ser bajo en sodio, resulta muy recomendable para aquellas personas con afectaciones cardiovasculares. Es una fruta que una vez madura se abre con facilidad y su pulpa se puede comer con cuchara. En la cocina tiene múltiples recetas y no debe limitarse su consumo únicamente como fruta fresca madura, puede emplearse en pasteles, flanes, mermelada, en compota como acompañamiento de carnes, en ensaladas.
Brócoli . Con el invierno llega la época de las verduras crucíferas (coles de brusela, col rizada, lombarda, coliflor, rábano, colirábano, nabo, colinabo, brécol o brócoli, berro, rúcula, mostaza). Este grupo destaca por su contenido de glucosinolatos , compuestos que el cuerpo metaboliza en isotiocianatos, potentes antioxidantes que previenen la degeneración celular. El antioxidante que destaca en el brócoli se denomina sulforafano y ha demostrado tener una acción anticancerígena si se cocina de forma correcta, ya que es soluble en agua y sensible al calor, de modo que, si hacemos una cocción prolongada, reducimos a la mitad su concentración. Además, el brócoli aporta a nuestro organismo una gran variedad de vitaminas y minerales, convirtiéndose en una de las verduras más nutritivas. Destaca la provitamina A y la vitamina C, además de la vitamina E que favorecen el buen estado de nuestras mucosas y fortalece el sistema inmunitario. También contiene una cantidad nada despreciable de ácido fólico, hierro, magnesio, calcio y vitamina K que hace que sea un alimento ideal para embarazadas o personas con anemia ferropénica donde sus demandas están aumentadas. Entre sus múltiples propiedades tiene una acción antimicrobiana por acción del azufre que ayuda a combatir infecciones propias del invierno. En la cocina se aconseja consumir al dente para aprovechar todos sus componentes nutricionales y utilizar una cocción rápida (vapor, salteado, microondas, wok). También se puede consumir en crudo y forma parte de múltiples platos en pasta, en arroz, en puré, sopas, salteado con otras verduras, en ensaladas, en guisos y como guarnición.
Piñones . El invierno es época de frutos secos, nuestros mejores aliados para combatir el frío, aportándonos energía y nutrientes esenciales. El piñón se conoce como fruto seco, pero en realidad es una semilla . Se diferencia de los demás frutos secos en que contiene más proteínas aún siendo un alimento mayoritariamente graso, destacando la presencia de ácidos grasos esenciales, especialmente el ácido graso omega 3 y ácido graso omega 6 , fundamentales para el buen funcionamiento del sistema inmunológico, la salud de nuestro cerebro y nuestro sistema cardiovascular. Son un gran aporte de fibra, vitaminas y minerales , entre los que destaca la vitamina E y el zinc, potentes antioxidantes, que ayudan a aumentar las defensas de forma natural convirtiendo el piñón en un alimento estrella para el invierno. También es rico en ácido fólico y en menor cantidad contiene vitamina A y del grupo B. Entre los minerales encontramos el hierro, potasio, fósforo y magnesio, haciendo del piñón un alimento muy completo y versátil en la cocina. Puede tomarse en crudo formando parte de ensaladas, purés, salteados de verduras, guisos, acompañamiento de carnes y pescados, con legumbres, con arroz, con pasta. También en postre como bizcocho, coca, magdalena.
¿Por qué es importante el consumo de alimentos de temporada?
Son más sabrosos.
Conservan mejor el sabor y sus aromas.
Son más nutritivos
Aportan mayor variedad a nuestra mesa.
Son más baratos.
A continuación, encontrarás un listado con los productos de invierno como guía para elaborar un menú semanal de temporada:
Frutas: caqui, chirimoya, mandarina, naranja, pomelo, kiwi, limón, manzana, uva.
Verduras : acelga, alcachofa, ajo, apio, berenjena, cardo, col lombarda, coliflor, Brócoli, endibia, escarola, espinacas, judías verdes, lechuga, nabo, puerro, rábano, remolacha, repollo.
Frutos secos : Castañas, ciruelas pasas, dátiles, uvas pasas, piñones.
Legumbres : guisante verde, haba verde.
Pescados y mariscos : anchoa o boquerón, bacalao, besugo, bonito, caballa, dorada, lenguado, lubina, merluza, mero, palometa pulpo, rodaballo, salmón, sepia, trucha, almeja, mejillón, berberecho, camarón, gamba, cigala.
Carne: ciervo, venado, cordero, cochinillo, codorniz, conejo, jabalí, liebre, perdiz, pato, pavo, faisán.
Ejemplo de un día completo con alimentos de temporada
Desayuno:
Bol de yogur natural con copos de avena, ciruelas pasas y uvas pasas.
Media mañana:
Zumo natural de naranja natural con pomelo y limón.
Puñado piñones.
Comida :
Ensalada de escarola con granada.
Arroz caldoso de alcachofas, bacalao y almejas.
Caqui.
Merienda :
Macedonia de frutas de invierno: naranja, kiwi, manzana, uva.
Cena :
Wok de verduras (brócoli, berenjena, apio, cebolla, puerro)
Pavo en salsa de limón.
Dátiles rellenos de queso y nueces.

Artículo especializado
Tabaco y Salud
El consumo de tabaco o tabaquismo se considera una enfermedad crónica. Según datos aportados por diferentes sociedades y organismos médicos, el tabaquismo afecta a aproximadamente a entre el 23-25% de la población en España. La mayoría son fumadores diarios y la edad con porcentaje más alto de fumadores es el grupo de entre 25 a 34 años.
Adictivo y tóxico
Un dato importante es que se trata de una enfermedad adictiva, en la que se una dependencia de uno de los productos del tabaco: la nicotina. Esto provoca que si se inicia a edades tempranas se perpetúe el hábito a lo largo de muchos años.
Muchos estudios realizados sobre el tema han demostrado que el tabaco contiene una gran cantidad de sustancias tóxicas que son las responsables de los efectos nocivos sobre la salud. Se han detectado más de 4.000 sustancias químicas en el humo, muchas de ellas tóxicas, siendo la nicotina el componente mayoritario. Los carcinógenos (abundantes en el tabaco) son aquellas sustancias que están implicadas en el desarrollo del cáncer.
Destacan como principales sustancias tóxicas por su papel en el desarrollo de enfermedades la nicotina, el monóxido de carbono, alquitranes, nitrosaminas y sustancias oxidantes. Además, contiene gases irritantes y metales que, aunque se encuentran en dosis relativamente bajas, tienen importantes efectos perjudiciales sobre la salud del fumador y de las personas que lo rodean.
Efectos del tabaco sobre la salud
Se considera al tabaco como el principal causante de muerte prematura , debido a las enfermedades provocadas por su consumo. Es, además, la principal causa de muerte evitable en el mundo. Alrededor de la mitad de los fumadores fallecerá por una causa secundaria al tabaco.
Según las Organización Mundial de la Salud (OMS) su consumo es responsable del 12% de la mortalidad mundial (siete millones de muertes anuales) y en España, los datos del Ministerio de Sanidad muestran que causa más de 50.000 muertes al año.
Es importante saber que la toxicidad existe, aunque el consumo sea bajo, con lo cual siempre es desaconsejable.
Problemas cardiovasculares
El tabaco es uno de los principales factores de riesgo de los problemas cardiovasculares por el efecto que causa sobre la pared arterial, lo que comporta un mal riego sanguíneo y la aparición de coágulos sanguíneos. El papel nocivo de la nicotina es fundamental pues provoca un aumento de la presión arterial y de la frecuencia cardiaca . Por otro lado, el monóxido de carbono actúa de forma negativa sobre la circulación sanguínea dificultándola, estrechando los vasos y aumentando el riesgo de formación de coágulos sanguíneos.
La enfermedad cardiovascular se manifiesta en forma de embolias en diversos territorios del organismo (sobre todo cerebrales), enfermedades del corazón (infarto de miocardio y angina de pecho) e hipertensión arterial.
Neoplasias
Muchas neoplasias o tumores malignos tienen una clara relación demostrada con el consumo de tabaco. Se debe a la presencia de sustancias carcinógenas entre las que destacan el benceno, el tolueno y las nitrosaminas (derivadas de la nicotina). Así, el tabaquismo aumenta el riesgo de cáncer de pulmón, boca, laringe, nariz, vejiga, páncreas , colon, recto, estómago, esófago, riñón y cérvix.
Problemas respiratorios
El tabaquismo también está implicado en el desarrollo de enfermedades respiratorias graves, de hecho, es la causa directa.
El tabaco es responsable del 80% de los casos de EPOC (enfermedad pulmonar obstructiva crónica). La EPOC es una enfermedad respiratoria crónica muy frecuente en la población adulta y se produce por las lesiones provocadas en el árbol respiratorio por la inhalación de una sustancia tóxica, generalmente el tabaco. El tabaco provoca el engrosamiento de los bronquios , la destrucción de los alveolos y el aumento en la producción de moco, todo ello conlleva una obstrucción al flujo aéreo y una dificultad para respirar. También el tabaco es un agravante del asma .
Embarazo
Las sustancias tóxicas del tabaco atraviesan la placenta . Se contraindica el consumo de cigarrillos durante el embarazo por el riesgo para el bebé de bajo peso, parto prematuro y malformaciones como el labio leporino. También es más frecuente el aborto espontáneo.
Otros
∙ Envejecimiento cutáneo.
∙ Esterilidad y disfunción sexual (impotencia).
∙ Pérdida del sentido del gusto sabor.
∙ Mala cicatrización de las heridas.
∙ Problemas bucales (de las encías, coloración de los dientes, caries…)
∙ Síndrome de muerte súbita del lactante (bebés expuestos a tabaquismo pasivo).
∙ La simple exposición al humo del tabaco provoca irritación ocular, irritación nasal, tos, estornudos, molestias en la garganta, expectoración, ahogo e infecciones respiratorias.

Artículo especializado
Incidencias del Café en la Salud
Si existe una bebida tan instaurada en nuestra sociedad que se considera casi una necesidad diaria para los que nos cuesta despertarnos por la mañana, esa es, sin duda, el café. Esta infusión es, junto con el té, una de las más consumidas en el mundo, pues alcanza un consumo diario de casi 1.600 millones de tazas. En concreto, el 80% de la población adulta española realiza un consumo medio de cafeína de entre 200-300 mg/persona/día (dos a tres tazas de café).
Así pues, debido a su popularidad y elevado consumo a lo largo de los años, el café sigue siendo objeto de estudio de múltiples investigaciones para valorar sus posibles efectos en nuestro organismo. En este sentido, hay que decir que existen diferentes versiones y conclusiones con mensajes contradictorios que pueden llegar a confundir al consumidor. Así pues, vamos a esclarecer cuáles son realmente las propiedades del café y cuál es su incidencia sobre la salud.
Composición del café
Más allá de la cafeína, una simple taza de café nos aporta también otros compuestos fenólicos como pueden ser el ácido clorogénico (potente antioxidante relacionado con una cierta capacidad para inhibir el cáncer), aminoácidos, polisacáridos, azúcares, triglicéridos, ácido linoleico, ácidos volátiles (fórmico y acético) y no volátiles (láctico, tartárico, pirúvico, cítrico), vitaminas aporta pequeñas cantidades de magnesio, potasio, vitamina (B3 y colina), minerales (magnesio, potasio) y así hasta 1000 sustancias químicas cuyas concentraciones dependen de la variedad del café (Robusta o Arábica) , su origen, su procesado y del grado de tostado. De hecho, las distintas preparaciones de un café (en cafetera italiana, de filtro, de émbolo, de vacío, expreso, etc.) van a condicionar el contenido de estas sustancias: a mayor tostado, menor cantidad de compuestos fenólicos.
Sin embargo, la cantidad de cafeína en los granos de café (que siempre será mayor en la variedad Robusta que Arábica) se mantiene más o menos estable con independencia del grado de tostado pero varía según la preparación del café ya que, según la Agencia de Normas Alimentarias (Food Standards Agency) del Reino Unido, una taza de café instantáneo contiene de promedio unos 100 mg de cafeína , en cambio, una taza de café filtrado contiene 140 mg de cafeína.
Efectos del consumo de café en la salud
El café, y en concreto, la cafeína, ejerce múltiples efectos entre los que destacan: estimula el sistema nervioso central , relaja el músculo liso, estimula el músculo cardíaco, estimula la diuresis , y parece ser útil en el tratamiento de algunos tipos de cefalea y en la mejora del rendimiento deportivo.
Además, ya sea por los efectos de la cafeína o por la presencia de otras sustancias , existen algunos metaanálisis que sugieren que su ingesta se asocia con una menor incidencia de enfermedades crónicas , incluido el deterioro cognitivo, enfermedad de Parkinson, hígado graso no alcohólico, enfermedad cardiovascular, diabetes tipo 2 y cáncer de hígado. A continuación, vemos algunos ejemplos.
Café y riesgo de muerte prematura
Uno de los estudios más recientes y polémicos realizados al respecto ha querido demostrar que el consumo de al menos tres tazas de café al día reduciría el riesgo de muerte prematura . Sin embargo, la calidad de estos estudios es tan baja (se trata de estudios observacionales) que no permiten afirmar a ciencia cierta si el café puede aumentar o reducir el riesgo de muerte, enfermedad cardiovascular o cáncer ya que establecen una correlación, pero no una relación de causalidad.
Café e hipertensión
Por otra parte, aunque sí está comprobado que existe un aumento momentáneo de la tensión arterial cuando se consume café, no se ha relacionado un mayor riesgo de sufrir hipertensión con un consumo crónico y moderado de café.
Café y salud ósea
La cafeína interviene en la absorción del calcio (mineral implicado en el mantenimiento de una buena salud ósea) en el sentido de que disminuye su absorción en el tracto digestivo y además aumenta su excreción urinaria y fecal, lo que puede producir un balance negativo de calcio . Sin embargo, aunque un elevado consumo de café se asocia con una pequeña reducción de la densidad ósea, no se ha encontrado una asociación evidente entre su consumo y un mayor riesgo de fracturas
Café y cáncer
Estudios recientes afirman que el consumo de café no está asociado con riesgo de padecer cáncer y que incluso podría actuar como factor protector en el desarrollo de ciertos tipos de cáncer como el de mama y el de colon.
Café y enfermedades que contraindican su consumo
Existen ciertas patologías en las que el consumo de café está totalmente contraindicado. Entre ellas destacamos: arritmias, ansiedad, colon irritable, personas con predisposición a padecer cáncer de vejiga y páncreas,
Entonces, ¿es seguro el consumo de café en la población sana?
A pesar de todo lo expuesto hasta ahora, podríamos afirmar que el consumo de café parece seguro dentro de los patrones habituales de consumo, con algunas limitaciones en mujeres embarazadas, adolescentes y niños. Para ser más concretos, la Food and Drug Administration (FDA) establece que:
En adultos sanos (excepto mujeres embarazadas) el consumo diario de cafeína no debería ser superior a 400 mg al día (unas tres o cuatro tazas).
En niños y adolescentes no se aconseja un consumo mayor a 2,5 mg de cafeína al día por kilo de peso corporal. En concreto, por franjas de edad, en niños de cuatro a seis años el consumo de cafeína debería estar limitado a 45 mg al día, en niños de siete a nueve años a 62,5 mg al día y en niños de 10 a 12 años en 85 mg al día.
En mujeres en período de preconcepción, embarazo o en época de lactancia las recomendaciones varían entre 200 y 300 mg al día , aunque lo ideal sería limitar el consumo de cafeína a 200 mg al día (debido a que un alto consumo de cafeína se ha visto asociado a bajo peso al nacer).
Dicho esto, podríamos concluir que el factor protector o de riesgo del consumo de café podría estar relacionado con la dosis:
El consumo de tres a cuatro tazas al día de café tiene más probabilidades de beneficiar nuestra salud que de perjudicarla.
Por el contrario, el consumo abusivo de cafeína sí puede producir efectos adversos tales como deshidratación (por su acción diurética), insomnio, taquicardia , ataques de ansiedad, estrés en personas susceptibles, además de propiciar una dependencia física y psicológica.

Artículo especializado
Medicamentos Más Comunes sin Receta
Al abordar este tema el primer planteamiento que debemos hacernos es si realmente precisamos o no esta medicación. Es decir, ¿estaría indicado un tratamiento no prescrito?
Si bien no vamos a debatir la eficacia de la paramedicina o de la medicina convencional de venta libre, sí debemos plantearnos si precisamos establecernos la obligación de tomar una medicación diariamente si, realmente, no tenemos diagnosticada una patología que lo justifique.
Con ello no queremos decir que no esté indicado un antigripal, un antihistamínico o un antitusígeno. Lo relevante es que exista la indicación para realizar el tratamiento y ello requiere conocimiento de los síntomas y del fármaco, sentido común o juicio a la hora de tomar la decisión de iniciar un tratamiento y responsabilidad al iniciar la pauta teniendo en cuenta nuestro entorno médico.
¿Qué tipos de tratamiento podemos obtener sin receta médica?
La gran mayoría, a excepción de los antibióticos y los medicamentos de prescripción crónica como antihipertensivos, hipolipemiantes, antidiabéticos… Así, podemos tener acceso a diferentes fármacos entre los que podemos mencionar:
Analgésicos y antiinflamatorios: indicados en procesos agudos de dolor (ya sean traumáticos o inflamatorios), en procesos crónicos (tipo artritis y artrosis) y en caso de fiebre.
Antihistamínicos : para casos de alergia, resfriado, picaduras o prurito cutáneo.
Cremas, geles y ungüentos : pueden ser antifúngicos, antinflamatorios…
Antiácidos : para el tratamiento de la pirosis gástrica o ardor de estómago
Complejos vitamínicos o antigripales
Otros: colirios oftálmicos, aerosoles nasales, mucolíticos o descongestionantes, antieméticos…
Los antibióticos
Destacamos aquí un grupo de fármacos que, bajo ningún concepto, deberían dispensarse en la farmacia sin supervisión médica: los antibióticos , cuyo abuso implica creación de resistencias bacterianas y, por tanto, reducción de posibilidades terapéuticas en caso de futuras infecciones.
Honestamente, pienso que el problema no es adquirir el fármaco sino adquirir el fármaco adecuado a lo que quiero tratarme.
No te automediques
Ello nos lleva a reflexionar sobre quienes autogestionan el tipo y la duración del tratamiento sin consultarlo. Como es evidente, es muy loable que uno decida tomar un antigripal cuando empieza a notar los primeros síntomas de gripe. Sin embargo, debemos tener presente que no toda la lesión de la mucosa oral es un afta ni todas las fiebres constituyen un resfriado común. Se trata de no minimizar la importancia de aquellas lesiones que no ceden ante un tratamiento convencional.
Asimismo, antes de adquirir un fármaco es importante asegurarse de que no tenga ninguna interacción con el tratamiento de base que realizamos y comprobar los excipientes en caso de tener alguna intolerancia o hipertensión. Por supuesto, valoraremos también la dosis (según peso o edad), las alergias, los efectos secundarios o adversos, las indicaciones, las contraindicaciones, si existe un posible embarazo, si estás lactando un bebé, si conduces una máquina peligrosa o un autobús escolar… Todos los puntos son importantes y deben ser considerados. Por favor leamos atentamente el prospecto.
Los cuadros banales se solucionarán muy fácilmente con un tratamiento sintomático sin necesidad de acudir al médico. También el farmacéutico nos ayudará. Pero, es importante acudir a la consulta en caso de tos persistente que no ha mejorado con tres jarabes, unas deposiciones liquidas con fiebre, una fiebre injustificada, un ahogo inexplicable o unas lesiones cutáneas que no son simples picaduras de insecto…Tenemos que minimizar lo minimizable, pero ante la duda valoramos los síntomas y descartamos gravedad.
Consideraciones importantes sobre los fármacos de venta libre
Son eficaces para el tratamiento de enfermedades agudas leves , pero no está libres de efectos adversos o interacciones.
Se debe leer el prospecto para conocer, sobre todo, la posología y la indicación del fármaco.
En el momento de adquirir el fármaco de venta libre pregunta al farmacéutico si es compatible con tu tratamiento de base. ¡No te quedes con dudas!
No modifiques la dosis recomendada en el prospecto ni la forma de administración. Puede afectar a la absorción del fármaco y disminuir su eficacia.
No eternices un tratamiento que no ha conseguido erradicar tus síntomas. Es posible que el tratamiento no sea el adecuado o tu impresión diagnóstica sea errónea. En este caso, acude a visita médica.
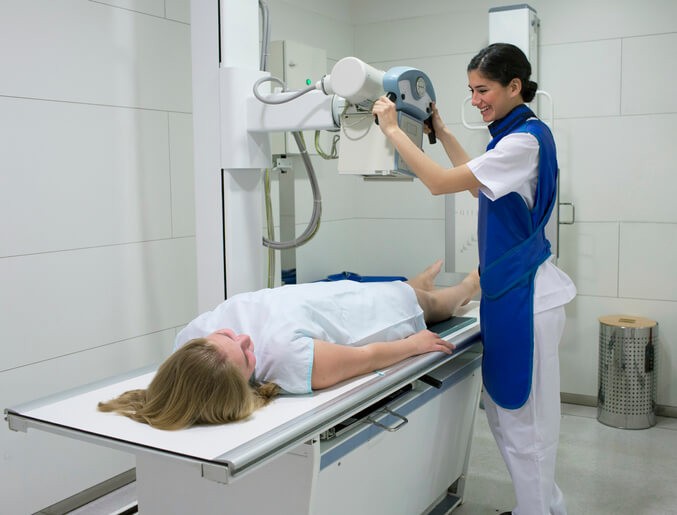
Artículo especializado
Radiografía y Radiación
Los rayos X constituyen una técnica médica basada en el uso de un tipo de energía (radiación ionizante) que penetra en el organismo y que permite crear imágenes de los órganos. Las radiaciones ionizantes también son la base de otras exploraciones radiológicas como la tomografía axial computarizada (TAC) o la tomografía por emisión de positrones (PET).
La dosis de radiación recibida en el organismo se mide en unas unidades llamadas millisievert (mSv). Se denomina “dosis efectiva” y es la que reciben los tejidos durante un procedimiento radiológico (radiografía, TAC o PET).
Sobre la radiación
Habitualmente estamos expuestos a una radiación natural de fondo, es decir, en el medioambiente hay diversas fuentes naturales de radiactividad . Es útil conocerla pues sirve de comparativo frente a la radiación recibida por exámenes radiológicos.
Los efectos de la radiación dependen de diversos factores como el sexo, la edad (son más sensibles los niños), los órganos que la reciben (por ejemplo, la glándula tiroides es más sensible) y el tipo de técnica utilizada. Así, la dosis efectiva recibida será variable y es la que se utiliza para medir los riesgos potenciales de la radiación sobre la salud. En países como Estados Unidos la radiación de fondo de promedio se ha calculado en 3mSv por habitante durante un año.
¿Riesgos?
El principal riesgo del uso de las radiaciones ionizantes es el aumento de cáncer. Los datos objetivos indican que las dosis que se reciben en las pruebas diagnósticas son muy bajas puesto que la dosis recibida es muy pequeña. Si se compara con la radiación de fondo, es decir, la exposición diaria a otras fuentes, la exposición sería la siguiente:
Radiografía simple (la más frecuente): radiación de 0.1msV
La mamografía: radiación de 0.4 mSv
Otras exploraciones como el TAC y el PET exponen a cifras más altas: de 2 a 10mSv y 25 mSv respectivamente.
La Organización Mundial de la Salud (OMS), a modo orientativo, ha establecido el límite recomendable de un máximo de 10 radiografías/año. Los expertos en radiación han estimado que la probabilidad de presentar cáncer por haber sido sometido a estudios radiológicos es extremadamente baja, frente a otros factores de riesgo conocidos (como el tabaco).
Por otro lado, es difícil calcular el riesgo aislado de un individuo que ha recibido dosis de radiación por exploraciones médicas, dado que los estudios científicos realizados se han hecho sobre grupos de población sometidos a una radiación muy alta (por ejemplo, tras un desastre en una central nuclear) motivo por el cual no son extrapolables. Además, cualquier persona está expuesta a otras fuentes (“radiación de fondo”) que interfieren en el cálculo del riesgo.
Bajo control
El desarrollo de la tecnología y de otras técnicas de imagen también ha permitido disminuir el tiempo de exposición a las técnicas radiológicas, utilizar la menor dosis posible y en muchos casos limitar su indicación, que puede ser sustituida por otros medios diagnósticos como la ecografía o la resonancia magnética.
Además, la radiografía se realiza en instalaciones sometidas a control riguroso (tanto para seguridad de los aparatos como del paciente y del personal sanitario habitual).
Contraindicaciones
Existen contraindicaciones claras para la radiografía como es el embarazo . Aunque el riesgo se considera bajo para el feto se deben evitar, y optar por otras técnicas como la ecografía. En mujeres en edad fértil, para minimizar el riesgo por si hubiera embarazo, se aconseja realizar estas exploraciones justo después de la menstruación.
A modo de conclusión, está comprobado que las grandes dosis de radiación pueden provocar claramente mutaciones celulares que generen un cáncer y que además pueden dañar directamente los tejidos (quemadura). Sin embargo, las radiografías y otras técnicas similares como el PET o el TAC utilizadas de forma justificada y puntualmente no tienen por qué tener ninguna repercusión sobre la salud del paciente.

Artículo especializado
Metatarsalgia, ¿Cómo Solucionarla?
En general, todo dolor que afecta al metatarso (conjunto de los cinco huesos largos llamados metatarsianos que unen los dedos del pie con el tarso o talón) recibe el nombre de metatarsalgia. Sin embargo, puede deberse a causas muy diferentes, entre las que podemos citar: la fractura por estrés, la fascitis plantar, el Hallux Valgus (juanete) y la enfermedad de Morton , como las más frecuentes.
Sobre el pie…
Metatarso o metacarpo. ¿Cuál de los dos está en el pie?, ¿a que alguna vez has dudado de cuál es cuál? Pues bien, el metatarso es el conjunto de los cinco huesos largos llamados metatarsianos que unen los dedos del pie con el tarso o talón. Mientras que el metacarpo es el conjunto de los cinco metacarpianos que unen los dedos de la mano con el carpo o muñeca.
Como este tema va a centrase en el pie nos olvidamos ya del metacarpo y hablemos del metatarso, una parte importante del pie implicada en la marcha. Durante la marcha, las fuerzas recaen sobre el pie provocando un impacto que puede llegar a ser entre dos y tres veces el peso corporal de una persona. Esta fuerza se transmite a la fascia plantar y al arco longitudinal (formado por el metatarso). Por tanto, es donde se absorbe dicho impacto. Por ello es una zona poco estable y proclive a las lesiones.
¿Qué síntomas da una metatarsalgia?
La metatarsalgia se caracteriza por un dolor ubicado en la planta del pie a nivel de la almohadilla que protege a las cabezas de los metatarsianos. En esta zona es frecuente encontrar unas duricias o hiperqueratosis planta r (también llamadas callo o callosidad) donde se delata el mal apoyo de la zona. ¿No te has parado nunca a pesar por qué siempre nos sale la callosidad en la misma zona del pie? Justamente porque esa zona del pie recibe una carga superior al resto del metatarso y por ello la fricción constante genera la formación de hiperqueratosis. ¿Cuál será la solución?, ¿limarse la hiperqueratosis o ponerse una plantilla? Seguramente, si te pones una plantilla ya no te saldrá más la hiperqueratosis en esa zona. ¿Y si no me pongo la plantilla? Además de hiperqueratosis, con el paso del tiempo puedes encontrarte unos dedos en garra (por sobrecarga compensatoria de los metatarsianos) o un Hallux Valgus.
¿SABÍAS QUE…?
Ante un dolor del metatarso, es muy recomendable hacerse una radiografía del pie, aunque no haya habido un mecanismo traumático que haya desencadenado el dolor. Podemos encontrar hallazgos muy relevantes como signos artrósicos o artríticos, una calcificación o una fractura.
¿Cuáles son las patologías más frecuentes del metatarso?
El neurinoma de Morton (o neuroma interdigital).
La fractura por estrés (también llamada fractura del soldado).
El Hallux Valgus.
Otras: fascitis plantar, tendinitis, bursitis…
Vamos a dar una pequeña pincelada de las tres primeras, que son las más frecuentes, aunque por su importancia, merecerían un tema individual cada una de ellas.
Neurinoma de Morton
También llamado neuroma interdigital o neuroma plantar, es una causa de dolor muy frecuente en el antepié . Su frecuencia es 8-10 veces mayor en mujeres que en hombres y predomina en la mediana edad. Su mecanismo lesional es una fibrosis o engrosamiento del tejido perineural de los nervios interdigitales (muy frecuente entre el tercero y cuarto nervios interdigitales). Dicho engrosamiento puede afectar a los ligamentos circundantes.
Causas: existen factores favorecedores de esta fibrosis como pueden ser el calzado de tacón alto y punta fina, los traumatismos plantares directos y las deformidades digitales (como el dedo en martillo o en garra o el Hallux Valgus).
Síntomas: el paciente refiere un dolor plantar quemante e incluso acorchamiento normalmente ubicado entre los dedos que se intensifica con la actividad en general: bipedestación, marcha prolongada o uso de calzado (sobre todo de punta estrecha y tacones altos). Mejora cuando el pie no está en apoyo.
Diagnóstico : en la exploración, normalmente, no encontraremos signos externos. Sin embargo, existe una maniobra característica, llamada signo de Mulder , que consiste en la compresión del espacio interdigital afecto con dos dedos (al apretar esa zona se reproduce el dolor siendo entonces el signo de Mulder positivo). Para confirmar nuestra sospecha, la exploración clínica es fundamental. Sin embargo, se realiza una resonancia magnética (RM) que evidencia la lesión de los tejidos blandos (engrosamiento del tejido perineural). También se podría estudiar mediante una ecografía . Es probable que se solicite una radiografía del pie para descartar otras posibles causas como pudiera ser una fractura por fatiga o por estrés.
Tratamiento : inicialmente se realizará un tratamiento sintomático con antiinflamatorios, crioterapia y recomendación de calzado cómod o. Se pueden recomendar plantillas acolchadas o de silicona y almohadillas metatarsianas que alivian el dolor durante el apoyo. El segundo eslabón terapéutico contempla la infiltración local (con anestésico y corticoides) justo en la zona dolorosa. Cuando el tratamiento conservador no es suficiente se recurre a la opción quirúrgica, que consiste en extirpar una pequeña porción del nervio o liberar el tejido inflamatorio en torno al nervio. Las tasas de éxito suelen ser buenas (alrededor del 80%) y el período de recuperación es breve, pero puede quedar la zona acorchada permanentemente.
Fractura por estrés
También llamada fractura del soldado o fractura por fatiga. El término estrés hace referencia a una sobrecarga mecánica y no a una situación de irritabilidad. Es una lesión en las trabéculas óseas en forma de discontinuidad o fractura sin traumatismo directo, pero por sobrecarga o uso prolongado en individuos físicamente muy activos (militares, atletas, bailarinas…). Es muy frecuente en los metatarsianos, sobre todo en el segundo.
Causas: puede suponer la primera manifestación de una osteoporosis u osteomalacia en edad perimenopáusica.
Síntomas: un dolor mal definido en el antepié que aumenta con la actividad y el apoyo y disminuye con el reposo. Es relevante que el paciente no refiera ningún traumatismo.
Diagnóstico: por ello ante una exploración sospechosa pedimos una radiografía del pie en diferentes proyecciones, y seguramente, será necesaria alguna otra prueba como TAC, resonancia magnética o gammagrafía ósea para confirmar la sospecha y estudiar la calidad ósea.
Tratamiento : cuando el diagnóstico se realiza en fase aguda o subaguda puede estar indicada la inmovilización y la descarga (deambulación con muletas). Posteriormente se programará una rehabilitación progresiva. Las complicaciones más importantes de esta lesión son el dolor crónico y una consolidación deficiente.
Hallux Valgus
Es una desviación lateral del primer dedo del pie y medial del primer metatarsiano que origina una angulación inadecuada de la articulación primera metatarsofalángica.
Causas : el uso de calzado de punta estrecha y las anormalidades anatómicas y de apoyo del pie son las principales causas de esta entidad.
Síntomas : el paciente manifestará un dolor en la primera articulación metatarsofalángica que empeorará con la deambulación y mejorará con reposo y calor local.
Diagnóstico : en la exploración se puede evidenciar la típica deformidad, por tanto, el diagnóstico es clínico. Sin embargo, es necesario realizar radiografías de pie en diferentes proyecciones con la finalidad de determinar la severidad y la terapéutica más adecuada, así como descartar otras causas.
Tratamiento : inicialmente se realiza un tratamiento conservador con antiinflamatorio o infiltración local. La opción de la cirugía se reserva para aquellos casos severos que no mejoren con tratamiento conservador. Existen diferentes opciones quirúrgicas, en función de la gravedad y del perfil del paciente, pero todas ellas tienen como finalidad corregir la desviación del primer dedo. Las complicaciones más frecuentes, independientemente del procedimiento empleado, son la corrección incompleta y la recidiva del Hallux Valgus.
Si has llegado hasta aquí habrás comprobado que en todas estas patologías del pie está contemplado el tratamiento quirúrgico como última opción terapéutica cuando el tratamiento conservador no ha sido suficiente para erradicar los síntomas. Por ello, te recomiendo que consultes con el traumatólogo ante un dolor de pie de días de evolución, aunque no exista un traumatismo. Ahora ya sabes algunos de los diagnósticos posibles y las ventajas de tratarlos precozmente.

Artículo especializado
Neuralgias Más Frecuentes
Cuando hablamos de neuralgia nos viene a la cabeza la neuralgia del trigémino por ser popularmente conocida por su intensidad y rebeldía al tratamiento, pero tienes que saber que, por ejemplo, un herpes también puede causar una neuralgia. Vamos a definir el concepto, los tipos y sus principales tratamientos.
¿Qué es?
Una neuralgia es un trastorno nervioso que cursa con dolor, pero sin afectación motora del nervio . Puede afectar a cualquier raíz nerviosa del organismo. Las más frecuentes: la neuralgia del trigémino, la neuralgia postherpética y la neuralgia intercostal.
Existen muy diferentes causas de neuralgias:
Enfermedad crónica : diabetes, enfermedad renal, alcoholismo.
Enfermedad infecciosa : neuralgia postherpética.
Causa traumática : por accidente o lesión quirúrgica.
Medicamentosa : quimioterápicos como cisplatino o vincristina.
Otras: inflamatoria, alérgica…
¿Neuralgia es lo mismo que neuritis?
Exactamente no son términos sinónimos. La neuralgia sería el síntoma del dolor y la neuritis haría referencia a la causa inflamatoria que provoca el dolor.
A continuación, vamos a explicar las neuralgias más frecuentes:
Neuralgia del trigémino
¿Qué es el trigémino?
Es el principal nervio sensitivo de la cabeza y motor de la masticación .
Forma parte del grupo de nervios llamados pares craneales (en total son XII pares de nervios con origen en cerebro, cerebelo y bulbo raquídeo que irrigan cráneo, cuello y tórax).
El nervio trigémino también se llama el V par craneal y se ramifica en tres ramas: oftálmica, maxilar y mandibular. Cualquier rama puede afectarse, pero es menos frecuente la afectación oftálmica.
¿Qué síntomas dará?
Nos encontraremos con un dolor punzante, intenso y brusco en forma de “latigazo” en el trayecto de la rama afectada. Afectará a un lado de la cara (recuerda que existe el trigémino derecho y el izquierdo). El dolor se presenta espontáneamente o desencadenado por algunos movimientos, como la masticación. Afortunadamente no suele despertar al paciente durante la noche.
Frecuencia
Es más frecuente en mujeres . Puede iniciarse a cualquier edad, aunque la mayoría son mayores de 50 años. Normalmente cursa en forma de brote con remisiones entre ellos. Con el tiempo los episodios son más frecuentes y duraderos.
Diagnóstico
Llegamos al diagnóstico por los síntomas que explica el paciente y una vez descartadas otras posibles causas de dolor facial como dolor dental, sinusitis, migraña o cefalea. No siempre realizamos pruebas complementarias, pero puede ser necesaria la petición de una resonancia magnética para descartar una enfermedad de base.
¿Cómo se trata?
Se puede tratar con 3 tipos de fármacos diferentes que a su vez pueden combinarse entre sí: analgésicos, antiinflamatorios y antiepilépticos.
En los pacientes que no responden al tratamiento farmacológico puede estar indicado el tratamiento quirúrgico y la descompresión microvascular.
Neuralgia postherpética
Ya conocemos la erupción vesicular típica del herpes zóster siguiendo un territorio nervioso. El agente causante es el virus varicela zóster (el cual provoca un cuadro de varicela en el primer contacto y un herpes en los posteriores). La neuralgia postherpética es la co mplicación más frecuente tras la infección. Se caracteriza por un dolor quemante constante y una hipersensibilidad en el territorio nervioso afectado que puede durar hasta un mes tras la aparición de las vesículas. Puede interrumpir el sueño. Es mucho más frecuente en pacientes mayores de 60 años.
¿Qué factores favorecen la aparición de una neuralgia tras la infección?
Influye la edad (aumenta el riesgo a partir de los 50 años), la severidad y localización de la infección, así como la inmunidad del individuo.
Cuando se detecta una erupción vesicular herpética se instaura un tratamiento sintomático y se realiza un control a las 72 horas. Normalmente, si a los tres días siguen apareciendo nuevas vesículas, se recomienda instaurar un tratamiento antiviral vía oral (también lo indicaremos en pacientes frágiles o inmunodeprimidos).
En todos los casos indicaremos un tratamiento para controlar el dolor que puede ser mediante analgésicos, antiinflamatorios, determinados antidepresivos o anticonvulsivantes (como gabapentina o pregabalina). Solemos combinarlos para controlar todos los síntomas.
Neuralgia de Arnold
El nervio de Arnold, de origen cervical, tiene una función motora (sobre los músculos profundos de la región occipital) y sensitiva (sobre la sensibilidad del cuero cabelludo).
Ante un proceso inflamatorio de esta raíz nerviosa el paciente presentará un dolor en la región occipital, normalmente unilateral, con rigidez al mover el cuello (puede confundirse fácilmente con una contractura muscular cervical). Sin embargo, es característico que el paciente refiera, también, pinchazos e hipersensibilidad en el cuero cabelludo que se describen normalmente como “sensación de agujas” o tirón del pelo, también unilateral. Puede empeorar con determinados movimientos de la cabeza.
Con mucha frecuencia el paciente puede sentir paralelamente sensaciones de mareo, aturdimiento, inestabilidad e incluso algún síntoma digestivo como náuseas.
Este dolor de cabeza puede tener su origen en una enfermedad poco frecuente llamada siringomielia (quiste dentro de la médula espinal), pero en la mayoría de las ocasiones es de origen traumatológico por una alteración en la movilidad de las primeras vértebras cervicales de la zona sub-occipital (atlas y axis).
El tratamiento es sintomático, como el resto de neuralgias.
Neuralgia intercostal
Cursa con un dolor de carácter mecánico (que empeora con el movimiento y la respiración) y se localiza en el espacio comprendido entre las costillas, normalmente en el borde inferior de las costillas por donde discurre el nervio. La causa más común de esta neuralgia es una lesión en la columna torácica (por ejemplo una fractura de un cuerpo vertebral). Existen otras posibles causas, como un trastorno metabólico, una infección, un esguince intercostal o un espasmo muscular agudo . Suele tratarse con antiinflamatorios y relajantes musculares.
Neuralgia del pudendo
El nervio pudendo inerva a los genitales externos, el recto, la vejiga urinaria y algunos esfín teres.
Se cree que los principales mecanismos desencadenantes son los traumatismos, sean caídas casuales, fricción continuada (ciclistas) o accidentes automovilísticos . Pero una cirugía abdominal o pélvica puede causar este dolor en el postoperatorio.
En caso de afectación del área rectal, el dolor puede aparecer en reposo o asociarse a la defecación, debido a la hiperpresión del bolo fecal.
El dolor en el área genital puede ser motivo de dispareunia o dolor durante las relaciones sexuales, tano en el hombre como en la mujer.
El tratamiento dependerá de la causa desencadenante. Los fármacos más utilizados incluyen anestésicos, analgésicos y antiinflamatorios .
Como has podido comprobar cualquier nervio es tributario de sufrir un episodio de dolor por cualquier motivo (traumático, mecánico, infeccioso o inflamatorio). El tratamiento a emplear va a depender del síntoma predominante, pero en la mayoría de casos consistirá en una analgesia potente para controlar el dolor. Los episodios de dolor suelen remitir, aunque algunos cursan con brotes recidivantes. En la actualidad la neuralgia del trigémino sigue siendo la de peor pronóstico y la más temida.
Artículo especializado
Mieloma Múltiple
El mieloma múltiple es un cáncer de células plasmáticas . Las células plasmáticas normales se encuentran en la médula ósea y son una parte esencial del sistema de defensa del organismo. El sistema inmunitario está integrado por diversos tipos de células que funcionan conjuntamente para hacer frente a las infecciones y otras enfermedades. Los linfocitos son uno tipo de glóbulos blancos del sistema inmunitario y pueden ser células T y células B.
Cuando las células B responden a una infección , dichos linfocitos maduran y se convierten en células plasmáticas, que son las encargadas de producir anticuerpos o inmunoglobulinas que ayudan al organismo a atacar y destruir los gérmenes. Las células plasmáticas se encuentran principalmente en la médula ósea.
Cuando las células plasmáticas se vuelven cancerosas se produce lo que se denomina un mieloma múltiple y estas células plasmáticas cancerosas producen una serie de anticuerpos anormales. Aunque el mieloma múltiple es la afectación cancerosa más frecuente de las células plasmáticas, existen otros tipos de trastornos neoplásicos de las mismas, como pueden ser:
Gammapatía monoclonal de significado incierto.
Mieloma múltiple indolente.
Plasmocitoma solitario.
Amiloidosis de cadenas ligeras.
Macroglobulinemia de Waldenström.
Anualmente se diagnostican cuatro casos nuevos por cada 100.000 habitantes y supone el 1% del total de los casos de cáncer que se detectan. El mieloma múltiple representa el 10% de los tumores hematológicos y su causa es desconocida. No existen factores o enfermedades que predispongan a padecerlo y es más frecuente en hombres de edad media o avanzada . Se cree que la exposición a determinadas sustancias químicas, así como la r adiación, ciertos virus o un sistema inmunológico comprometido pueden ser factores predisponentes a padecerlo. No se ha detectado que exista un factor genético o hereditario que contribuya a la aparición del mieloma, pero se ha visto que dos de cada tres pacientes tienen mutaciones en ≥1 oncogén, un gen mutado cuya activación puede potenciar la aparición de un tumor.
Los diferentes tipos de mieloma se establecen en función de la clase de paraproteína (inmunoglobulina anómala) que produce la célula del mieloma. Cada inmunoglobulina está formada por dos componentes principales, unas cadenas pesadas (G, A, D, E y M) y dos cadenas ligeras (kappa y lambda), que conforman una única molécula. El 65% de los mielomas múltiples son tipo G, seguido del A. Los mielomas tipo D, E y M son mucho menos frecuentes.
¿Produce síntomas?
Hasta casi un 30% de los pacientes que padecen un mieloma múltiple permanecen asintomáticos y el cáncer se diagnostica de manera casual al observar alteraciones analíticas , como una anemia leve, una elevación de la velocidad de sedimentación globular (VSG) o una la presencia de una paraproteína monoclonal en sangre, es decir, un tipo de anticuerpos producidos por las células plasmáticas enfermas.
De presentar síntomas, los más habituales en las personas con un mieloma múltiple son:
Dolor óseo , principalmente en la espalda, cadera, costillas, pelvis o cráneo; este dolor es debido a la activación de unas células llamadas osteoclastos, que son las encargadas de reabsorber el tejido óseo. Además del dolor, estas lesiones pueden provocar fracturas múltiples.
Hipercalcemia debida a la destrucción ósea, la cual puede causar cansancio, falta de apetito, náuseas, vómitos, aumento de la sed y del volumen de la orina, estreñimiento y confusión.
Afectación de la médula ósea ocupada por las células plasmáticas tumorales, lo cual impide que se produzcan las cantidades suficientes de las otras células sanguíneas, produciendo pues anemia, descenso de glóbulos blancos y de plaquetas.
Infecciones graves , sobre todo a nivel pulmonar y renal, a causa de la alteración del sistema inmune por la producción anómala de anticuerpos, lo cual deja al cuerpo expuesto a infecciones graves y potencialmente mortales.
Afectación renal por la acumulación de las cadenas ligeras de las paraproteínas en los riñones y el exceso de calcio en la sangre, que se excretan por la orina y dañan la función renal, lo que conlleva a la larga una insuficiencia renal severa.
Aumento de la viscosidad de la sangre por el exceso de paraproteínas, lo cual favorece la aparición de trombosis —sobre todo a nivel neurológico y oftalmológico— y la aparición de insuficiencia cardíaca.
Aparición de tumores en tejidos linfáticos fuera de la médula ósea que se denominan plasmocitomas.
¿Cómo se diagnostica?
El diagnóstico inicial puede ser casual al ver alteraciones en la analítica de sangre, especialmente la presencia de una paraproteína en ella. Si se sospecha en la analítica se debe valorar la función renal, los niveles de calcio, los niveles de las otras células sanguíneas y la alteración de la coagulación. Se deberá realizar una punción ósea para cerciorarse de la excesiva presencia de células plasmáticas en la misma, lo cual confirma el diagnóstico. Para valorar las lesiones óseas se pueden realizar diferentes pruebas de imagen, como la radiografía simple o el escáner.
Los pacientes que, en el momento del diagnóstico, se encuentren asintomáticos no requieren tratamiento desde el principio, ya que no se ha comprobado que hacerlo prolongue la supervivencia de los pacientes. Los objetivos del tratamiento son reducir la masa tumoral, lograr la remisión completa si es posible, retrasar la progresión del mieloma y mejorar las condiciones de vida y de supervivencias de los pacientes.
Tratamiento
En caso de iniciar tratamiento, las opciones terapéuticas son varias, como la quimioterapia , la radioterapia , el tratamiento con interferones, la inmunoterapia mediante anticuerpos monoclonales, la lenalidomida con dexametasona, la talidomida, el bortezomib o el trasplante de médula ósea, ya sea de uno mismo (autólogo) o de un donante (alogénico). Asimismo, es muy importante el tratamiento de las complicaciones del mieloma, como las infecciones, la hipercalcemia o la afectación renal.
Con el tratamiento y en función de cuán avanzada esté la enfermedad, la esperanza de vida oscila mucho , entre los 4 y 8 años de vida . La función renal, la edad y el estado de salud de base del paciente son factores claves para determinar la supervivencia. Con todo, cabe decir que más del 50% de los pacientes que se someten a un trasplante de médula ósea logran una remisión completa, es decir, quedan libres de la enfermedad. Asimismo, la detección de ciertos oncogenes permitiría utilizarlos como dianas terapéuticas y poder realizar un tratamiento más personalizado a cada paciente en función de estos genes mutados.
Artículo especializado
Melasma, Esto te Interesa
Este trastorno de la pigmentación afecta sobre todo a mujeres jóvenes en varias zonas de la cara. La importancia del melasma (o cloasma) es puramente estética, y el tratamiento no siempre tiene éxito. En general, se basa en los medicamentos despigmentantes y en la protección solar muy cuidadosa de la zona.
¿Cuál es su causa?
Parece tener una causa multifactorial, influyendo el tipo de piel (es más frecuente en personas más morenas), el patrón de exposición al so l, y una forma de ser de la piel que la hace más sensible a las hormonas femeninas. Por ello, es más frecuente en las chicas jóvenes , en las que toman anticonceptivos y durante los embarazos. En algunas zonas, como el área del labio superior, podría estar implicada la inflamación que supone la depilación con cera del vello de esta zona.
¿Existen diferentes tipos de melasma?
Según la profundidad a la que se localiza el pigmento puede distinguirse un melasma epidérmico , con pigmentación más superficial en la epidermis; uno dérmico , con pigmentación más profunda, en la dermis; y uno mixto , que combina pigmento a dos profundidades. El tratamiento puede depender del tipo de melasma, y aquellos con pigmentación más profunda responderán peor a las cremas despigmentantes.
En general, las zonas afectadas suelen ser la frente, los pómulos, la zona del bigote o las mandíbulas. Es frecuente ver manchas similares en los antebrazos (en la zona que más toca el sol) e incluso en otras áreas como el pecho y el escote.
Cloasma gravídico
La forma más frecuente ocurre con los embarazos , aunque no con la misma intensidad con cada uno de ellos. Es muy frecuente que las mujeres embarazadas desarrollen, sobre todo durante el último trimestre, manchas marronosas en el bigote, los pómulos o las zonas mandibulares. También se le llama “paño”, y puede conllevar un problema estético importante, como si la cara estuviese cubierta por una máscara. Tiende a atenuarse después del parto, o a persistir durante años, aumentando otra vez con cada gestación. A partir de la menopausia la pigmentación de la piel suele disminuir, aunque se va combinando con las otras manchas que aparecen con la edad en las zonas más expuestas a la luz, y que conocemos como manchas o léntigos solares . Los veremos en las sienes, la frente, los pómulos y el dorso de las manos, fundamentalmente.
Melasma en hombres
Aunque es menos evidente, también podemos ver pigmentación tipo melasma en hombres, sobre todo si son personas de piel muy morena y muy expuesta al sol , por su trabajo o sus aficiones. La zona más típica es la frente y los pómulos.
Tratamiento
El melasma no tiene un fácil tratamiento. Se trata de pieles con mucha tendencia a pigmentarse, y cualquier técnica agresiva para eliminar el pigmento puede desencadenar inflamación y nuevamente pigmentación.
En las mujeres con melasma asociado a los anticonceptivos hormonales, se puede aconsejar otro tipo de método anticonceptivo , como el preservativo, el DIU o la ligadura de trompas.
Todos los pacientes deben protegerse la zona con fotoprotectores de factor alto (factor 50, con alta protección frente a rayos UVA), y evitar la exposición al sol. Existen maquillajes que hacen más uniforme la pigmentación, y algunos tienen protección solar alta en su composición.
Tratamientos: despigmentantes, blanching, láser, peeling
El primer tratamiento debe intentarse con cremas despigmentantes que se aplican por la noche. Suelen contener sustancias químicas como la hidroquinona, el ácido kójico, el ácido azelaico, el tretinoíno o el ácido glicólico. No suelen aconsejarse los corticoides en crema ya que, aunque tienen efecto blanqueante, pueden provocar efectos secundarios graves. En otros casos puede intentarse el tratamiento con peelings , con sustancias que decapan la piel y pueden llevar despigmentantes en su composición. El tratamiento con láser es costoso y no siempre funciona, ya que provocan inflamación en la piel que puede desencadenar más pigmentación.

Artículo especializado
Importancia de la Microbiota en la Salud
En los últimos años y debido a los grandes avances científicos en temas relacionados con la salud gastrointestinal , se ha confirmado que existe una estrecha relación entre las patologías digestivas e inmunitarias más prevalentes hoy en día y la composición de nuestra microbiota intestinal. Por ello, es importante conocer no sólo qué funciones tienen estos microorganismos que habitan en el intestino sino qué alimentos tomar para ejercer un efecto positivo en nuestra salud.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Qué es la microbiota intestinal?
Se denomina microbiota al conjunto de microorganismos que colonizan un huésped y conviven con él de forma que ambos obtienen beneficios de esta relación. Aunque en nuestro cuerpo existen diferentes tipos de microbiota (oral, vaginal, de piel, del tracto urinario, etc.), nos centraremos en la que ejerce mayores funciones en nuestro organismo: la microbiota intestinal.
La microbiota intestinal (comúnmente llamada flora intestinal) contiene 100 billones de bacterias (10 veces más que las células de nuestro cuerpo) que se encuentran a lo largo de nuestro intestino. Su diversidad y su composición varía a lo largo del tracto intestinal, siendo más homogénea (y con menos cantidad) al inicio del intestino y aumentando su cantidad y diversificación en el colon y el recto . En este último tramo se encuentran más de mil especies diferentes que representan el 70% de las bacterias del cuerpo humano y cuyo peso puede llegar hasta 1-2 kg.
NUESTRA MICROBIOTA ES ÚNICA
Sólo un tercio de nuestra microbiota intestinal es común a la mayoría de la gente, mientras que el resto de microorganismos son específicos en cada persona, por lo que podemos decir que la composición de la microbiota es única para cada individuo y puede caracterizarnos como si de un DNI se tratase. Además, su composición también puede variar en función de factores endógenos (genéticos) o exógenos (edad, dieta, tipo de parto, obesidad, fármacos, tabaco, estrés, etc). De hecho, cuando se desarrollan cambios en la composición microbiana, se produce una “disbiosis”, que provoca que la comunidad bacteriana beneficiosa se dañe y se inicie un estado inflamatorio individual, precursor a su vez de distintas enfermedades como desórdenes funcionales del intestino, hígado graso, enfermedad inflamatoria intestinal (EII), alergias, obesidad o diabetes. Por ello es básico llevar a cabo estilos de vida saludables (dieta y ejercicio) que promuevan restablecer la composición de la microbiota intestinal.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Qué funciones desempeña en nuestro organismo?
Los millones de bacterias que conforman nuestra microbiota intestinal juegan un papel esencial en la modulación de diferentes funciones de nuestro sistema digestivo. Entre estas funciones destacamos:
Ayuda al cuerpo a digerir ciertos alimentos que el estómago y el intestino delgado no son capaces de digerir a través de la actividad de las enzimas digestivas
Colabora en la síntesis de vitaminas del complejo B y K
Desempeña un papel importante en el sistema inmune: diversos estudios han demostrado que diferentes bifidobacterias inducen cambios en las respuestas inmunitarias favoreciendo la disminución de los síntomas abdominales de los pacientes con síndrome del intestino irritable (SII)
Ayuda a combatir las agresiones de otros microorganismos perjudiciales, manteniendo la integridad de la mucosa intestinal.
Inhibe la adhesión y crecimiento de las bacterias patógenas intestinales y mejora la respuesta inmunológica disminuyendo la inflamación. Dichas bacterias patógenas presentes en el tracto gastro-intestinal pueden estar involucradas no sólo en el desarrollo de cáncer sino también en la evolución de la enfermedad y en la respuesta al tratamiento, aunque todavía se desconocen muchos aspectos sobre la relación entre microbiota y cáncer.
Además, las últimas investigaciones en la materia han demostrado que la microbiota juega un papel importante en las acciones de las neuronas del SNE (sistema nervioso entérico), influyendo en el neurodesarrollo cerebral en edades tempranas de la vida (tanto prenatal como postnatal). Por ello, se ha visto que las alteraciones de la microbiota intestinal pueden afectar la percepción del dolor, la reacción al estrés, la neuroquímica y otras alteraciones del eje gastro-cerebral.
Consejos para cuidar la microbiota intestinal
Ahora que conocemos la importancia de mantener una correcta flora microbiana intestinal, debemos saber que es posible modular la composición de dicha flora para evitar cualquier trastorno asociado a la disbiosis. Es posible a través de antibióticos que eliminen las bacterias nocivas (como la Helicobacter pylori , responsable de muchas gastritis) o a través de la ingesta de prebióticos y/o probióticos , dos elementos con beneficios para la salud digestiva.
Los probióticos son bacterias que incrementan la reserva de bacterias beneficiosas en detrimento de las bacterias nocivas, ayudando así a mantener el equilibrio de nuestra microbiota intestinal cuando se ha visto afectada ya sea por una mala alimentación, por el uso excesivo de antibióticos o por otros factores externos como el estrés. Algunas de estas especies bacterianas probióticas son el Lactobacillus o Bifidobacterium y pueden encontrarse en distintos alimentos (como yogures y leches fermentadas) o en complementos alimenticios.
Los prebióticos son ingredientes no digeribles (fibra soluble) que promueven el crecimiento y la actividad de un número limitado de bacterias beneficiosas para la salud. Los alimentos que contienen prebióticos de forma natural son los vegetales y frutas como el ajo, la cebolla, el puerro, los espárragos, las alcachofas, los tomates, los plátanos, las ciruelas o las manzanas. También son fuente de prebióticos los cereales como el salvado y los frutos secos como las almendras. Además, podemos encontrar prebióticos agregados a los ingredientes que conforman los alimentos funcionales (yogures o leches enriquecidas en prebióticos).
Por el contrario, las grasas saturadas presentes en bollería industrial, embutidos grasos , productos prefabricados y algunos helados o los edulcorantes artificiales son alimentos que ejercen efectos negativos en nuestra microbiota. Además, hay que tener en cuenta que las carnes de animales que han recibido tratamiento antibiótico también pueden afectar la composición de nuestra microbiota aumentando el riesgo de desarrollar enfermedades intestinales.
Por último, destacar que la práctica regular de deporte también podría contribuir de forma directa o indirecta a una mayor diversidad de nuestra microbiota intestinal y, por ende, a mejorar la salud gastrointestinal.
Por tanto, y para concluir, podríamos decir que para un correcto funcionamiento de nuestra microbiota intestinal, debemos llevar a cabo una alimentación equilibrada a base de verduras, frutas, cereales integrales (pan, arroz, pasta), frutos secos, productos fermentados (kéfir, yogures, chucrut, etc.), sin olvidarnos de la práctica regular de ejercicio físico.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Artículo especializado
Neumonía en el Anciano
Es un hecho: la incidencia de la neumonía aumenta con la edad . Así, entre los 65 y 74 años se calcula en 10/1.000 habitantes por año y en mayores de 85 en de cerca de 30/1.000. Ante el progresivo envejecimiento de la población, nos encontramos con una enfermedad para la que, pese a los avances terapéuticos, aún se requiere ingreso en el 75% de los mayores.
Las infecciones respiratorias y, en concreto, las propias del tejido pulmonar, las pulmonías o neumonías, siguen siendo situaciones de importancia clínica. Si esto es cierto a cualquier edad, más aún en personas de edad avanzada, ya frágiles por enfermedades coincidentes o sólo por el paso del tiempo. La neumonía como causa de muerte se estabiliza e incluso tiende a disminuir (19,31 contra 18,6 por 1.000 de los fallecimientos en el 2000 y 2010, respectivamente) si bien aún supone la sexta causa de muerte entre los ancianos .
¿Qué factores de riesgo hay a estas edades?
Los factores de riesgo principales para la presencia de neumonía en mayores de 65 años son:
La disminución que con la edad se produce en la primera línea de defensa respiratoria, es decir, la función de protección de la mucosa y sus cilios, que provoca una disminución del barrido de bacterias y otros microorganismos en puedan entrar en el árbol respiratorio.
Alteraciones en la capacidad deglutoria , no sólo por alteraciones neurológicas, sino también por deterioro muscular general debido a la edad.
Cambios en la flora bacteriana de la boca: enfermedad periodontal, falta de piezas dentarias, disminución de la secreción y función de la saliva.
Coincidencia con otras enfermedades respiratorias como la Enfermedad Pulmonar Obstructiva Crónica (EPOC).
Coincidencia con otras alteraciones infecciosas (como úlceras por presión sobreinfectadas en pacientes encamados)
Síntomas
La típica clínica de la neumonía es fiebre alta , tos con expectoración purulenta o “fea” y dolor en el pecho , habitualmente “en punta de costado”, como si clavaran un cuchillo en las costillas. Sin embargo, en los ancianos este síntoma frecuentemente no se presenta. Fiebre sin foco (no se descubre el origen), dificultad para respirar sin otros síntomas, deterioro general, e incluso deterioro de funciones superiores (lo que se conoce como síndrome confusional agudo) son las presentaciones más frecuentes en ancianos, más cuanto más frágiles son.
Cuando se sospecha neumonía en un anciano por fiebre sin foco o presencia de síndrome confusional, se debe estudiar la posibilidad de neumonía mediante analítica de sangre (deberemos encontrar signos de activación de las defensas), así como pruebas de imagen, fundamentalmente radiografía de tórax , en la que encontraremos las típicas “manchas” en el pulmón, zonas en las que la infección aumenta la densidad del tejido pulmonar.
¿Cómo se trata?
Aunque en más de la mitad de los casos de neumonía en ancianos no es posible llegar a conocer el microorganismo causal de la infección, en la mayoría de los casos los microorganismos responsables son neumococo, pseudomona (sobre todo en EPOC y enfermedades relacionadas), gérmenes anaerobios si se trata de una neumonía por aspiración (dificultad en la deglución). Así, es frecuente administrar antibióticos de amplio espectro como levofloxacino o moxifloxacino, o combinaciones de otros antibióticos, También se utilizan para el control de complicaciones asociadas: la administración de oxígeno, corticoides desde fase tempranas para disminuir la inflamación de los tejidos pulmonares, y otras combinaciones para prevenir o controlar complicaciones cardiacas, neurológicas o renales.
Vacunación
Dado que el microorganismo que más provoca neumonías en ancianos sigue siendo el neumococo, una de las principales acciones de prevención es la vacunación antineumocóccica . Es altamente recomendable para todo adulto mayor de 65 años que reciba una dosis de la vacuna de 23 serotipos.
La vacunación anual de la gripe también es importante, no porque el virus gripal pueda producir neumonías (que lo hace, y cuando lo hace en ancianos es de especial gravedad), sino porque provoca alteraciones inmunológicas que favorecen el desarrollo de neumonías como complicación de cuadros gripales.
Otras formas de prevención
Evidentemente, si mantenemos a nuestros ancianos en mejor estado general, retrasando la fragilidad, lo que implica mejorar la nutrición y procurar que realicen ejercicio suave para tratar de evitar la pérdida de masa muscular, también nos ayudará a disminuir el riesgo de neumonía y que, cuando se presente, tenga mejor pronóstico.
Por supuesto, se debe evitar, o al menos reducir, el consumo de tabaco y alcohol.
Es importante detectar las dificultades en la deglución, presentes sobre todo en las alteraciones neurológicas (demencia, ictus) pero también en pacientes más frágiles, con medidas posturales y cambios en las texturas de la dieta (triturados, espesantes).
Finalmente, mantener una adecuada higiene bucal nos va a ayudar siempre a que, en caso de aspiración, haya un menor número de gérmenes que puedan pasar al aparato respiratorio.
Artículo especializado
Sobre Mesoterapia
La mesoterapia es una técnica muy demandada en el ámbito de la estética como tratamiento rejuvenecedor , tanto a nivel facial, como capilar y corporal. En concreto, es uno de los tratamientos más solicitados para combatir la celulitis gracias a sus resultados, similares a la liposucción, y a la ventaja de no tener que pasar por quirófano.
¿Qué es?
La mesoterapia es una técnica que apareció a mediados de la década de los 50 , desarrollada por el médico francés Dr. Michel Pistor, y que se basa en inyecciones locales de sustancias en la zona a tratar. A lo largo de los años esta técnica se ha ido perfeccionando y aplicando en diferentes ámbitos:
M edicina estética: celulitis, flacidez, envejecimiento, arrugas, alopecia, cicatrices, estrías…
Dermatología: acné, psoriasis, vitíligo, verrugas, xantelasmas.
Reumatología y traumatología : tratamiento del dolor crónico, dolor inflamatorio, fibromialgia…
Es un método que actúa de forma local en la zona afectada a través de microinyecciones con fármacos, homeopatía, vitaminas, minerales o aminoácidos sobre la capa de la piel llamada mesodermo. La finalidad de esta técnica es acercar lo máximo posible el medicamento a la zona o estructura afectada, administrándolo de forma subcutánea.
La práctica
El tratamiento no requiere hospitalización ya que es mínimamente invasivo, y si bien puede provocar algo de dolor por el pinchazo de la aguja, es totalmente tolerable sin anestesia. Se suelen pautar entre siete y 12 sesiones de 10 a 30 minutos , según la zona de aplicación, durante dos a tres semanas. Los efectos son permanentes, pero deben mantenerse o combinar con otras terapias o tratamientos.
Sus efectos secundarios son mínimos, siendo normal la aparición de inflamación en la zona tratada y hematomas por los pinchazos, por lo que, para minimizar estos efectos, se recomienda:
No realizar ejercicio de gran intensidad.
Utilizar ropa holgada para evitar molestias.
Beber agua abundante para eliminar toxinas.
Evitar la ingesta de alcohol.
Evitar la exposición al sol de la zona tratada.
Celulitis y mesoterapia: tratamiento estrella
En la celulitis, se aplican microinyecciones con sustancias anticelulíticas con la intención de mejorar la fibrosis intradérmica o comúnmente conocida como piel de naranja, que es provocada por las pequeñas ‘’salientes’’ del tejido adiposo hacia las capas más superficiales.
Es un tratamiento que cada vez se demanda más en el ámbito de la estética, y es por ello que se debe tener especial cuidado cuando se elija el lugar y profesional donde se realizará el tratamiento ya que se han conocido casos de infección por microbacterias en el tejido subcutáneo a causa de una mala praxis.
Tratamiento de mesoterapia como herramienta en fisioterapia o medicina deportiva
La mesoterapia es una técnica recurrida también en el ámbito de la medicina deportiva o traumatológica. Dado que sus efectos son múltiples se puede hacer uso en diversas lesiones y patologías del aparato locomotor. Las lesiones más comunes que suelen ser candidatas para este tratamiento son:
Tendinitis.
Esguinces.
Patologías de la columna; contracturas musculares, hernias discales…
Roturas musculares y de ligamentos.
Neuralgias: Dolor en extremidades asociado a hormigueos, sensación de acorchamiento, etc…
Enfermedades reumáticas como artrosis y artritis en caderas, rodillas, manos…
Epicondilitis.
En estos casos se suelen inyectar medicamentos biorreguladores o homeopáticos, a diferencia de otros tratamientos, con efectos antiinflamatorio y analgésico . Este tipo de medicamentos son naturales y provienen de plantas, minerales, metales o animales por lo que no producen efectos secundarios, a diferencia de los fármacos de procedencia química.
Beneficios de la mesoterapia
Baja sensación de dolor.
Las contraindicaciones son mínimas.
En el ámbito deportivo, la medicación no da positivo en dopping.
Se puede utilizar para procesos agudos y crónicos.
Favorece el proceso de regeneración del tejido.
Al actuar de forma local permite que el efecto del fármaco se optimice.
No presenta riesgos de agravar o provocar otras lesiones, a diferencia de las técnicas más invasivas.
Contraindicaciones de la mesoterapia
La mesoterapia no está indicada para pacientes que padezcan:
Alergias.
Enfermedades cutáneas.
Problemas de coagulación.
Enfermedades infecciosas.
Cáncer.
Mujeres embarazadas o durante la lactancia.
En definitiva, la mesoterapia es un procedimiento casi indoloro, rápido y eficaz que provoca unos mínimos efectos secundarios y se puede aplicar en muchos ámbitos, desde la estética a la recuperación de lesiones musculoesqueléticas. Antes de someterse al tratamiento se debe estar informado de que el centro tiene una licencia sanitaria y la persona que va a realizarlo está titulado en medicina, enfermería o fisioterapia y posee, además, los conocimientos necesarios para realizarlo. Se debe tener especial cuidado, sobre todo, en el ámbito de la estética, ya que existe mucho intrusismo a causa de la popularidad de la técnica.

Artículo especializado
Melatonina, la Hormona de la Oscuridad
Este no pretende ser un tratado de neurofisiología, pero me gustaría que al finalizar esta lectura te resultara familiar la mención de estas palabras: triptófano, serotonina y melatonina . El tema que nos ocupa es la melatonina, que se define como una hormona producida por la glándula pineal. Su nombre farmacológico sería: N-acetil-5-metoxi-triptamina (es un derivado del aminoácido triptófano). Es una hormona inductora del sueño, que también se conoce como la hormona de la oscuridad.
El triptófano es un aminoácido imprescindible en la liberación de serotonina (neurotransmisor regulador del sueño y del placer , también conocida como la hormona del bienestar).
¡Ojo! El triptófano es un aminoácido esencial (es decir, el propio organismo no puede sintetizarlo por lo que sólo se obtiene a través de la alimentación). Por tanto, asegurémonos de mantener sus niveles mediante una dieta rica en proteínas como huevo, leche, cereales integrales, chocolate, avena, dátiles, sésamo, garbanzos, pipas, cacahuetes, almendras, plátanos, calabaza, carnes rojas, pescado, pollo, etc.
Ya tenemos los tres conceptos definidos: el triptófano es un aminoácido esencial que se transforma en serotonina, que es un neurotransmisor que regula la liberación de melatonina, que es una hormona segregada en la glándula pineal. La falta de triptófano puede contribuir negativamente en los niveles de melatonina y serotonina, y ello daría lugar a síntomas de insomnio, ansiedad, y estrés.
SABÍAS QUE…
La serotonina regula el ciclo diario de sueño-vigilia , así como nuestro estado de ánimo. Bajos niveles de serotonina se asocian a síntomas de depresión, fatiga, ira, negatividad, dolor de cabeza, insomnio o ansiedad. Altos niveles de serotonina se asocian a sentimientos de felicidad y relajación. La medición de los niveles de serotonina pueden ser un parámetro a considerar para monitorizar el control evolutivo de un cuadro depresivo.
Sobre la melatonina
Vamos a focalizar nuestra atención en la melatonina , segregada en la glándula pineal. La glándula pineal está ubicada en el cerebro y su tamaño es similar a un guisante (mide entre 5 y 8 mm). Su forma se asemeja a un pequeño cono de pino (de ahí su nombre). Su secreción se regula por los cambios en la iluminación ambiental (se secreta en la oscuridad). Así, por la noche segrega melatonina que nos induce el sueño. La secreción de melatonina aumenta poco después del anochecer, alcanza su pico máximo entre las dos y las cuatro de la madrugada y gradualmente disminuye durante la segunda mitad de la noche.
Como curiosidad, ¿sabías que la melatonina también está presente en animales, plantas, hongos y bacterias, así como en algunas algas?
Existe una disminución de su producción asociada a la edad , por ello, únicamente ha sido aprobada como medicamento para el tratamiento a corto plazo del insomnio primario en pacientes mayores de 55 años con mala calidad de sueño.
Existen alimentos que poseen precursores de la melatonina : la mostaza, las bayas de Goji, la avena, las cerezas, el maíz, el vino tinto, los tomates, las patatas, las nueces, las almendras, las ciruelas, el arroz, las pipas de girasol, el cardamomo, el hinojo y el cilantro.
La melatonina se vende en farmacias y parafarmacias con diferentes presentaciones y se emplea como alternativa a plantas medicinales o fármacos de prescripción médica para el tratamiento del insomnio. No se recomienda su uso de forma injustificada dado que el aporte externo de serotonina puede inhibir la síntesis endógena. Es decir, si nuestro cerebro detecta altos niveles de serotonina se produce un bloqueo de nuestra secreción por parte de la glándula pineal, que deja de fabricarla automáticamente.
¿Cómo explicamos que uno de cada tres adultos no tenga un sueño regular?
Nuestro organismo produce melatonina de forma natural, pero existen algunas situaciones como la cafeína, el alcohol, el tabaco, el estrés y los cambios frecuentes de turno que pueden disminuir los niveles de melatonina en el organismo.
Cuando está justificado, prescribimos melatonina en forma de comprimidos que deben ingerirse una o dos horas antes de acostarse. Son comprimidos de liberación prolongada (deben tomarse enteros, sin masticar ni triturar, para facilitar su deglución). Esta pauta puede mantenerse durante unas semanas no recomendándose prolongar el tratamiento más de tres meses.
Como dato curioso te diré que en ancianos sólo se absorbe el 50% de la melatonina ingerida, por ello se recomienda su ingesta con el estómago vacío. Y, ¡atención!, porque el comprimido farmacológico comercializado de melatonina contiene lactosa . Por tanto, los pacientes que presenten intolerancia a la galactosa o malabsorción de glucosa o galactosa no deben tomar este medicamento.
Asimismo, puede presentar interacciones. La ingesta concomitante de melatonina y alcohol reduce la eficacia de la melatonina. Asimismo, si se toma junto a otros fármacos, por ejemplo, antidepresivos, pueden potenciarse las propiedades sedantes. Los estrógenos inhiben el metabolismo de la melatonina y aumentan su tiempo de permanencia en sangre.
Como todo fármaco, el tratamiento con melatonina no está exento de posibles efectos adversos, aunque aparecen con una frecuencia baja. Algunos de ellos serían: cefalea, somnolencia, ansiedad, irritabilidad, nerviosismo, sueños anormales , hiperactividad, sequedad de boca, náuseas, dolor de espalda, artralgia, fatiga, etc.
Como ya habrás deducido, no se recomienda este tratamiento durante el embarazo, la lactancia y la edad pediátrica.
Respecto a la relación de la melatonina con la grasa parda. ¿Qué podríamos añadir?
En el cuerpo humano la grasa puede depositarse en forma de grasa blanca (tiene la función principal de actuar como reservorio de energía) o grasa parda (de color marrón o rojizo, tiene la función de termogénesis o producción de calor en respuesta al frío). En la especie humana esta grasa parda es de especial importancia en el recién nacido en el que supone el 5 % de la grasa corporal. La grasa parda no se deposita en los mismos lugares que la grasa blanca. En la infancia se localiza alrededor de riñones, tiroides y carótidas. Por tanto, es una forma de depósito de grasa que no daría lugar a obesidad externa. En edad adulta no prolifera por lo que sólo está presente en pequeñas cantidades. Del total de grasa de un adulto existe una proporción de una célula de grasa parda frente a 100-200 de grasa blanca.
Pues bien, un grupo de científicos españoles publicó en 2016 un artículo en la revista “Journal of Pineal Research” sobre un estudio llevado a cabo en ratas donde se estudió la posible relación existente entre la administración crónica de melatonina y el control de la obesidad y de la diabetes. Postuló que, en ratas, el consumo adicional de melatonina podría ayudar a regular el aumento de peso por estimulación de la síntesis de “grasa parda” (como hemos comentado, es un tipo de tejido graso que quema calorías en lugar de almacenarlas como es el caso de la grasa blanca). ] [ El estudio apunta que dormir a oscuras y consumir productos ricos en melatonina podría ayudar a controlar el peso y a prevenir las enfermedades cardiovasculares asociadas a la obesidad y la dislipidemia en humanos, pero los hallazgos en ratas deben ser confirmados en humanos.
¿Con qué nos quedamos? La melatonina es una hormona que induce el sueño cuando se detecta oscuridad ambiental. ¿Será por ese motivo que nos dormimos en el cine o en una aburrida charla en una sala con luz tenue? En este caso influye la oscuridad, la melatonina y… muy probablemente… nuestro cansancio acumulado.

Artículo especializado
Se Puede Aprender a Mejorar la Expresión Oral
Si bien es verdad que algunas personas nacen con el don de la elocuencia y una capacidad verbal elevada, otras deben aprenderla. Porque no hay peor profesor, médico, comercial o empresario que el que no sabe transmitir su mensaje correctamente por una deficiente expresión oral. La comunicación verbal es una necesidad y una característica fundamental del ser humano. Dominarla es un gran valor añadido, ya que nos permitirá comunicarnos con facilidad con los demás y podremos transmitir lo que deseemos de una forma amena y eficaz. Aprender algunas técnicas de expresión oral es clave.
¿Y por dónde empezamos?
Aunque nunca es tarde para mejorar la expresión oral, los esfuerzos deben ir dirigidos a la etapa escolar. En las escuelas estadounidenses, por ejemplo, se alienta muchísimo al alumno a exponer en público . El ejercicio de defender una idea verbalmente o realizar presentaciones de los proyectos trabajados otorga un bagaje impagable para el alumno. Si nos acostumbramos a comunicar verbalmente de pequeños, nos resultará más fácil ser mejores comunicadores de adultos. Esta inversión intelectual en la infancia y adolescencia nos puede dar un valor añadido en una entrevista de trabajo, una ponencia en un congreso o en la presentación de tus ideas al jefe de la empresa.
La competencia comunicativa es un bien escaso, pero está al alcance de todos, sólo debemos aprender ciertas técnicas y ponerlas en práctica.
Primeros pasos en la comunicación oral
La comunicación verbal es un fenómeno complejo y presente desde los primeros años de vida. Además, no sólo es un instrumento de comunicación, en el contexto de transmitir ideas o conocimiento, sino que también es una herramienta imprescindible para la socialización . Muestra de ello es la importancia de tener otras vías de comunicación como el lenguaje de señas para que las personas sordas o sordo-mudas puedan comunicarse con iguales.
Las primeras semillas de la comunicación oral se siembran en la etapa de lactante . El bebé no sabe hablar, pero recibe muchísima carga de expresión verbal por parte de su familia. Hablar al bebé con la entonación correcta, el vocabulario adecuado y claro es la base de una excelente expresión oral futura. Además, a ello nos pueden ayudar las canciones, los cuentos y la lectura diaria.
¿Por qué y para qué trabajar la expresión oral en la escuela?
Los currículums escolares enciclopédicos ya se nos han quedado cortos. Estamos educando a los niños para un futuro incierto donde, más allá de los conocimientos académicos, debemos desarrollar las habilidades personales . Entre ellas, la capacidad de comunicación.
En esta área es importante resaltar que se deben fomentar y formar las dos vertientes de la misma: la formal y la informal. No olvidemos que el lenguaje oral está lleno de matices, de lenguaje no verbal y de muchísima improvisación.
Ejercicios y recursos para mejorar la expresión oral en la escuela
Tormenta de ideas ( brainstorming )
La riqueza de vocabulario, la capacidad de improvisación y el generar, rápidamente ideas, frases y argumentos ante un estímulo, es muy importante para un buen orador. Aquí la creatividad entra en juego y, realizar una tormenta de ideas es algo que la puede entrenar.
Realizar conferencias
Este aspecto de la expresión oral es mucho más formal. Debemos hablar sobre un tema trabajado. Entrenar este aspecto es fundamental para ser capaces de sintetizar la información y transmitirla de la manera más interesante y amena posible.
Debatir sobre un tema
Aquí se trabaja la espontaneidad y la capacidad de escuchar y entender al otro para poder rebatir o defender una idea. Si trabajamos con un grupo de alumnos, es ideal que se formen dos equipos o grupos y que cada uno defienda una postura determinada.
Clase de ventas
¿Cómo podemos elaborar un discurso para convencer al otro de que compre mi producto? Se trabaja la creatividad de argumentar lo argumentable, de convencer al interlocutor y de poner en escena las mejores dotes de comunicación verbal y no verbal. El vendedor no improvisa, su discurso está cuidadosamente estudiado para que sus ventas sean un éxito.
Tomar decisiones en asamblea
El mejor comunicador es aquel que es capaz de escuchar al otro. Tomar decisiones en asamblea o por consenso obliga a escuchar y a elaborar una respuesta coherente y que pueda complacer o convencer a la mayoría. La improvisación también forma parte de esta actividad.
Teatro
El teatro es la máxima expresión artística de la comunicación verbal. Es una actividad basada en la dramatización, pero es ideal para trabajar la memoria, la dicción y la interpretación. La obra teatral puede ser escrita por los alumnos y bien declamar e interpretar una obra ya escrita.
Juego de rol
Ponerse en la piel del otro y asumir un papel, sin guión. Este juego, a parte de desarrollar la capacidad creativa y verbal, agudiza el ingenio y trabaja la empatía. No siempre es fácil ponerse en el lugar del otro pero, muchas veces, es necesario.
Crítica de cine, literaria o teatral
Ver una película, leer un libro y realizar una crítica verbal en clase. Las preguntas pueden ser dirigidas por el profesor o bien, podemos dejarlo todo a la improvisación de lo que surja. Es una manera de análisis muy amena para todos, porque cada uno expone su punto de vista al resto de la clase.
Describir un cuadro o fotografía
Poner palabras al arte gráfico, a la pintura y a la fotografía es una gran ejercicio para poner a prueba nuestra capacidad verbal y comunicativa.
Acabar una historia, inventar un final
El profesor lee un relato y los alumnos deben explicar el final que ellos han imaginado. Creatividad, imaginación e improvisación en estado puro.
Jugar a ser periodistas de radio y televisión
Montar un programa de radio o televisión es todo un reto pero, a la vez, muy divertido para todos. El guión establecido, los nervios del directo y la capacidad de comunicar a muchas personas.
En este contexto podemos realizar entrevistas a personas de nuestro entorno o bien una rueda de prensa, donde todos preguntan y solo uno o dos alumnos responden.
Artículo especializado
Variedades de Micosis Cutáneas
Los hongos, concretamente las especies denominadas Dermatofitos, Malassezia y Candida , son responsables de diversas infecciones en la piel (micosis cutáneas o tiñas). Su frecuencia es alta, ya que se encuentran en el suelo, los animales y otras personas, y el contagio es posible por contacto directo o a través de superficie húmedas.
Síntomas
Como los hongos responsables suelen alimentarse de la queratina de la capa superior de la piel, un síntoma habitual es la descamación y el picor . Cuando afectan a las mucosas (boca o vulva, por ejemplo) la manifestación habitual son secreciones blancas . Algunos pueden ocasionar una reacción inflamatoria muy acusada, con gran reclutamiento de unas células llamadas neutrófilos, con la formación de granos de pus (pústulas). Cuando afectan al cabello pueden provocar una destrucción del mismo y alopecia permanente.
Tipos de micosis
Superficiales: afectan al estrato córneo, pelo y uñas. Son las que explicamos a continuación.
Subcutáneas: afectan a tejido subcutáneo.
Sistémicas: profundas y oportunistas. Pueden afectar órganos como el pulmón o el sistema nervioso
Micosis superficiales
Pitiriasis versicolor: producida por una levadura denominada Malassezia . No es contagiosa, ya que este microorganismo forma parte de la flora de la piel sana, y crece exageradamente en situaciones de calor y humedad. Afecta a personas jóvenes, sobre todo hombres. Provoca manchas y descamación y, en ocasiones, despigmentación de la piel (la llamada variante alba), en la parte superior de la espalda y el pecho. Suele aparecer en época de calor y disminuir durante el invierno.
Dermatofitosis : causadas por los hongos Tricophyton, Epidermophyton y Mycrosporum , cada uno de ellos con varias especies. El contacto con animales es la forma de transmisión habitual. La infección se produce por el contacto directo de una persona, animal, superficie u objeto infectado. Se pueden clasificar según el área corporal afectada.
Tinea corporis , también llamada herpes circinado. No tiene nada que ver con las infecciones por el virus herpes. Se suele manifestar como una lesión en anillo, única o múltiple.
Tinea cruris : infección de la región inguinal y raíz de miembros inferiores. Es más frecuente en varones. Se encuentra frecuentemente asociada a tiña de los pies y onicomicosis (infección por hongos de la uña).
Tinea Manum: afecta las manos.
Tinea barbae: afectación de la zona de la barba, en varones. El contagio suele ser por contacto directo con animales o cuchillas de afeitar contaminadas.
Tinea capitis: infección del área del cuero cabelludo. Es casi exclusiva de los niños, y rara en adultos. Puede ser inflamatoria (querion de Celso) o no inflamatoria (formas fávicas o tonsurantes).
Tinea pedis o pie de atleta: muy frecuente. Asociada a caminar descalzo por suelos húmedos de lugares públicos y a calzado poco transpirable, como las zapatillas deportivas. Existen formas secas en «mocasín», formas interdigitales (descamación y picor entre los dedos), inflamatorias y ulcerativas
Tinea ungium u Onicomicosis dermatofítica : es la afectación por hongos de las uñas. La más frecuente es la forma distal, que afecta el extremo de la uña y va avanzando hacia la base.
Candidiasis : producidas por la levadura Candida albicans . Suele tener apetencia por zonas húmedas, provocando cuadros de micosis en mucosas (boca, vulva, glande, vagina) o en zonas de pliegues donde hay humedad y maceración. Afecta más a personas con la inmunidad debilitada, como ancianos y diabéticos.
¿Cómo se diagnostican las tiñas?
El diagnóstico suele ser clínico . En algunos casos puede ser necesario un cultivo de las lesiones o un examen directo al microscopio con hidróxido de potasio.
¿Cómo se tratan?
Los tratamientos médicos consisten principalmente en antifúngicos tópicos o sistémicos durante dos a cuatro semanas. En el caso de las micosis de las uñas el tratamiento puede ser más largo, entre tres y seis meses.
En cuanto al tratamiento preventivo cabe seguir diversos consejos:
No compartir objetos como toallas o ropa
Mantener una buena higiene de la piel y las uñas, con cuidado de que estén limpias y secas.
Evitar calzado no transpirable , sobre todo zapatillas deportivas o botas muy cerradas
Secarse bien los pies después de ducharse, sobre todo si se acude a baños o piscinas públicas.
Evitar caminar descalzo en áreas públicas.
Si hay contacto estrecho con animales , vigilar y comprobar periódicamente si tienen áreas donde han perdido el pelo o descaman. Esto es especialmente importante en animales domésticos: cobayas, hamsters, perros o gatos.

Artículo especializado
Nomofobia, ¿Tienes Adicción por el Móvil?
¿Te genera malestar o intranquilidad si alguna vez te dejas el móvil en casa? ¿Consultas repetidamente el teléfono para ver si tienes algún aviso o mensaje, y a veces no te das ni cuenta? ¿Cargas el teléfono móvil en cuanto llegas a casa si alguna vez te quedas sin batería? Si has respondido “sí” a estas preguntas quizá sufras nomofobia.
Según un estudio reciente, los usuarios de smartphones consultan el teléfono una media de 34 veces al día. ¿Estamos ante la nueva plaga del siglo XXI?
¿Qué es?
El término “nomofobia” proviene del anglicismo nomophobia , que significa “no-mobile-phone-phobia”, y hace referencia al miedo irracional a estar sin teléfono móvi l, tanto por falta de batería, falta de cobertura o por haberlo olvidado en casa. Se calcula que alrededor del 53% de los usuarios de smartphones podrían considerarse nomofóbicos . Existen datos contradictorios sobre qué sexo es el más afectado pero, en cualquier caso, no hay diferencias significativas.
El hecho de que se pueda llevar a cualquier sitio, su relativo bajo coste y las inmensas posibilidades que genera, disparan el uso del móvil. A pesar de que el dispositivo en sí es importante, lo que crea la adicción realmente son las aplicaciones que requieren internet. Los teléfonos anteriores a los smartphones, que básicamente tenían utilidad para llamar o para enviar sms, no creaban tanto “enganche”. Es por este motivo que la nomofobia se da básicamente en adolescentes y adultos , ya que los niños no tienen un acceso tan directo a internet. Particularmente durante la adolescencia hay más probabilidades de desarrollar nomofobia ya que se prima la aceptación por parte del grupo de amigos, para identificarse y pertenecer.
Los smartphones permiten satisfacer básicamente dos tipos de necesidades:
En entretenimiento solitario : búsqueda de información, imágenes o música, juegos solitarios, nuevos programas, páginas web…
La interacción social : chats, foros, mail, redes sociales, juegos en red…
La nomofobia forma parte de las llamadas adicciones conductuales. Hábitos de conducta aparentemente inofensivos, como consultar el móvil, puede convertirse en adicción según el uso que hagamos, desde un deseo moderado hasta una obsesión intensa, e incluso es capaz de generar síndrome de abstinencia .
El aspecto fundamental para que haya adicción no es tanto el número de veces que se consulta el móvil (aunque también es importante), sino que haya una sensación de pérdida de control por parte de la persona, así como que haya dependencia (es decir, tolerancia y síndrome de abstinencia).
¿Síntomas?
Los síntomas observados en la nomofobia pueden llegar a ser similares a los generados por algunas drogodependencias . Estar enganchado al móvil puede actuar como un estimulante que produce cambios fisiológicos en el cerebro. Podemos observar las siguientes señales:
Pérdida de control: uso compulsivo del teléfono.
Interferencia en otras actividades de la cotidianeidad, lo que hace que pueda haber una bajada en el rendimiento escolar, laboral, familiar o social.
Tolerancia: Cada vez se necesita usar más tiempo el dispositivo.
Síndrome de abstinencia: La falta del dispositivo genera:
Irritabilidad.
Ansiedad.
Tristeza o apatía.
Inquietud motriz.
Impaciencia por la lentitud de la conexión o por no encontrar lo que se busca.
Falta de concentración.
Pensamientos recurrentes.
Sensación subjetiva de incomunicación.
¿Otros efectos y consecuencias?
Al margen de los síntomas comentados anteriormente, la dependencia al móvil también puede provocar otras problemáticas:
Afectación en el sueño.
Riesgo de accidentes de tráfico o laborales por el uso simultáneo.
Aumento de la probabilidad de padecer ciberacoso.
Posibles efectos neurológicos y neuropsicológicos (riesgo de tumores intracraneales).
¿Tratamiento?
Como en otras adicciones comportamentales, la solución no es abandonar el uso del móvil por completo, sino aprender a regular su uso. Algunas ideas que pueden facilitar en este sentido serían:
¿Qué uso te gustaría hacer idealmente del móvil? ¿Es el que haces o deberías cambiar algo?
Existen aplicaciones como Checky para Android o RescueTime que pueden funcionar como test, ya ayudan a ver tanto la frecuencia con la que se usa el dispositivo como el uso que se hace de él y de este modo facilitar la autorregulación.
Empieza por reflexionar qué estados emocionales son los que habitualmente te llevan al uso del móvil: ¿el aburrimiento? ¿el exceso de trabajo? ¿la sensación de vacío? ¿la necesidad de relación social? Busca alternativas factibles.
¿Qué cosas dejas de hacer o haces peor por usar el móvil en exceso? Piensa que, por ejemplo, andar por la calle mirando el móvil te aísla de todo lo que ocurre en tu entorno. Por tanto: ¿qué podría mejorar en tu vida si limitaras su uso?
Recuerda que las funciones personales que se satisfacen desde el móvil (como las relaciones sociales o entretenimiento) pueden complementar, pero nunca suplir , las presenciales. Conectarse no es vincularse, más bien al contrario, a más conexión menos vínculo social.
Valora si hay problemas de los que huyes a través de la gratificación inmediata del teléfono y busca soluciones.
El móvil puede llegar a convertirse en un “mini-mundo” manejable. ¿Hay aspectos que tengas descuidados en la vida real? Es importante tener en cuenta que cuantas más áreas sean funcionales en la persona (familia, pareja, trabajo, intereses…) más probabilidades hay de que la persona sea feliz a nivel global.
¿Hay alguna parte de ti que se esconda tras el móvil? El anonimato que genera internet puede comportar dificultades paralelas.
Pon límites: apaga el móvil en ciertas situaciones, p.ej. mientras comes, mientras realizas actividades sociales o a la hora dormir.

Artículo especializado
Convivir con la Dispepsia
Es muy frecuente que, en épocas de celebraciones, cumpleaños o fechas festivas, ante una transgresión dietética (comidas más abundantes o más copiosas) o un consumo más elevado de alcohol, podamos experimentar ciertas molestias en el estómago propias de un proceso de indigestión. No obstante, cuando estas molestias se repiten con más frecuencia y sin estar relacionadas con un consumo excesivo de comida o alcohol, podemos estar ante una dispepsia, considerada un trastorno frecuente que puede afectar hasta el 30% de la población general.
Definiendo la dispepsia
Etimológicamente, la palabra dispepsia se compone del término griego dys, que significa “malo” y pepto, que significa “digestión”, por lo que su significado podría ser “mala digestión”. Así pues, la dispepsia se define como cualquier dolor o molestia en la zona superior del abdomen (por encima del ombligo) que cursa con los siguientes síntomas: dolor estomacal, sensación de hinchazón, saciedad precoz , pérdida de peso, digestión pesada, ardor, gases, vómitos o náuseas.
Tipos y causas de la dispepsia
En base a sus causas, la dispepsia se puede clasificar en orgánica o funcional:
Dispepsia orgánica : es más frecuente en las edades más avanzadas ya que su causa es debida a varias patologías que deben ser diagnosticadas mediante pruebas específicas. Entre las causas más frecuentes de dispepsia orgánica encontramos:
Enfermedad ulcerosa péptica.
Enfermedad por reflujo gastroesofágico.
Cáncer gástrico.
Enfermedades biliares.
Cáncer pancreático.
Pancreatitis crónica.
Causas extra digestivas como: diabetes mellitus, uremia, insuficiencia adrenal y alteraciones hidroelectrolíticas, alteraciones tiroideas.
Consumo de ciertos medicamentos (antiinflamatorios, antibióticos).
Consumo excesivo de alcohol y tabaco.
De entre todas estas causas, la esofagitis erosiva y la úlcera péptica son las más frecuentes. De hecho, existe una mayor probabilidad de encontrar una úlcera en un paciente con dispepsia si éste es mayor de 40 años, varón, consumidor habitual de antiinflamatorios (AINES), o está infectado por Helicobacter pylori . En concreto, el consumo de AINES es responsable de hasta un 5% de las úlceras duodenales y un 30% de las gástricas.
Dispepsia funcional : cuando no existe ninguna evidencia de enfermedad estructural (incluida la endoscopia digestiva alta) que pueda explicar los síntomas, se considera que la dispepsia es funcional. Antiguamente, la dispepsia funcional se denominaba dispepsia no ulcerosa, aunque hoy en día esta nomenclatura es errónea ya que existen otras causas de dispepsia orgánica además de la úlcera.
Para su diagnóstico es importante saber que sus síntomas:
Pueden ser continuos o intermitentes .
Pueden no estar relacionados con la ingesta de alimentos .
Deben haber aparecido al menos seis meses antes del diagnóstico y estar activos durante al menos tres meses.
Además, se requiere un estudio diagnóstico que incluya, al menos, una endoscopia y la ausencia de infección por Helicobacter pylori y que excluya cualquier enfermedad orgánica, sistémica o metabólica que justifique los síntomas.
Este tipo de dispepsia es la afecta a las 2/3 partes de los casos diagnosticados y entre sus causas más comunes encontramos:
Motilidad digestiva.
Regulación autonómica.
Sensibilidad visceral.
Respuesta general al estrés.
En concreto, los pacientes con dispepsia funcional suelen padecer alteraciones psicológicas como tensión, ansiedad, estrés, etc. ya que estos factores pueden alterar la función nerviosa central y, por ende, alterar la función sensorial y motora del estómago, provocando una hipersensibilidad visceral. Por ello, las terapias psicológicas, incluyendo la terapia cognitivo conductual, también pueden mejorar síntomas de este tipo de dispepsia.
¿Qué hacer si sospecho que tengo dispepsia?
Si los síntomas de dispepsia son ocasionales y tienen una causa clara (por ejemplo, una cena abundante el día antes) es suficiente con hacer una dieta de protección gástrica (o dieta blanda) acompañada de un tratamiento con un antiácido si los síntomas son bastante molestos. En estos casos, la sintomatología desaparecerá espontáneamente en pocos días.
Si los síntomas son más intensos o persistentes, es posible que sea necesario consultar al médico para realizar una serie de pruebas diagnósticas entre las que se incluye un análisis de sangre y una endoscopia que nos identificará la causa orgánica de esta dispepsia.
Además, estas pruebas también servirán para descartar alteraciones del funcionamiento de la glándula tiroidea , u otros problemas como una enfermedad celíaca, que pueden ocasionar síntomas similares a la dispepsia
Tratamientos y cuidados a tener en cuenta
Cuando la causa es funcional, el tratamiento se basa en llevar a cabo unos hábitos de vida y alimentarios sanos que pueden ser útiles para mejorar la dispepsia. Entre estas medidas destacamos:
Mantener un peso normal , hecho que disminuye significativamente los síntomas de reflujo y a veces la dispepsia.
Evitar las comidas muy abundantes.
Ingerir comida en pequeñas cantidades y hacer comidas más frecuentes.
Comer despacio y masticar adecuadamente para favorecer el procesamiento gástrico de los alimentos.
Evitar ingerir alimentos muy tarde y acostarse inmediatamente después de comer.
Consultar con el médico , especialmente antes de tomar antiinflamatorios.
Dejar de fumar y evitar la ingesta de bebidas alcohólicas .
Si estas medidas no funcionan, los tratamientos farmacológicos para la dispepsia son:
Los llamados inhibidores de la bomba de protones (omeprazol), cuya acción es disminuir la producción de ácido del estómago.
Los procinéticos (metoclopramida y domperidona), cuya acción es aumentar las contracciones del estómago para favorecer el vaciamiento gástrico
Los medicamentos antidepresivos del grupo de la amitriptilina (a dosis más bajas de las que se utilizan para la depresión) ya que se ha demostrado que son capaces de regular las sensaciones provenientes del tubo digestivo, disminuyendo la sensibilidad al dolor y aumentando la tolerancia a las molestias de la dispepsia.
En función del tipo y la gravedad de los síntomas, el médico recomendará un tratamiento u otro (o la combinación de éstos), ajustando la dosis a cada persona. Sin embargo, hay que recordar que, la mayoría de veces, la dispepsia funcional no precisa tratamiento farmacológico sino más bien un apoyo psicológico e información suficiente para entender que no se trata de una enfermedad orgánica grave .
Riesgos y complicaciones
La gravedad de la dispepsia funcional puede oscilar en el tiempo, con períodos de más o menos sintomatología, aunque no tiene mayor riesgo de complicaciones ni secuelas a largo plazo. Sin embargo, este tipo de dispepsia tiene el inconveniente de que puede llegar a ser muy molesta y de duración crónica (el 50% de los pacientes siguen experimentando síntomas a los cinco años de seguimiento) ya que no hay un tratamiento 100% efectivo en todos los pacientes.
En el caso de dispepsia orgánica, las complicaciones se derivan de la causa orgánica que las produce. Por ejemplo, si es producida por una úlcera, su evolución dependerá de la gravedad de ésta y su pronóstico mejorará con un tratamiento para la cura y prevención de las causas de dicha úlcera.
SABÍAS QUE…
Aunque se ha relacionado mucho la dispepsia con la infección por Helicobacter pylori , a día de hoy sabemos que esta infección no es una causa directa de dispepsia, salvo que esta bacteria sea la causante de úlcera de estómago o duodeno. Por ello, el tratamiento de una dispepsia cuando coexiste con una infección por Helicobacter pylori no debe ser un antibiótico ya que éste erradicará la bacteria, pero no la causa orgánica de la dispepsia.
 Savia
Savia