Artículos Especializados

Artículo especializado
Qué Sintomas Puede Indicar un Embarazo Ectópico
Uno de cada 100 embarazos es ectópico, es decir, se desarrolla fuera del útero. Es una situación infrecuente a la vez que muy grave, por lo que es muy importante que una mujer que busca un embarazo sepa cuáles son sus síntomas.
¿Cómo se desarrolla este tipo de embarazo?
Cuando un óvulo está maduro, los ovarios lo liberan. Este ovario es succionado por las trompas de Falopio , que se encargan de expulsarlo en la cavidad uterina. Es un proceso que dura varios días. La fecundación se suele producir en las trompas de Falopio. Una vez fecundado llega al útero donde anida (es lo que se conoce con el nombre de implantación).
Un embarazo que sigue su curso normal se desarrolla en el interior del útero. Cuando el óvulo fecundado queda atrapado en las trompas de Falopio y se desarrolla en su interior, es cuando hablamos de un embarazo ectópico ; es un embarazo que se desarrolla fuera del útero.
Los embarazos ectópicos también pueden producirse en otros lugares que no sean las trompas de Falopio, pero es mucho menos frecuente. Pueden hacerlo en el canal cervical, en el ovario, en la cavidad abdominal o pélvica.
Factores de riesgo
Si las trompas de Falopio presentan alguna deformación, inflamación o cicatriz es más fácil que la mujer desarrolle un embarazo ectópico. Por lo tanto, tendrán mayor riesgo las mujeres que padezcan:
Endometriosis: es el crecimiento anormal de tejido endometrial fuera de la cavidad uterina. Puede ocasionar inflamación y cicatrices en las trompas.
Enfermedad inflamatoria pélvica: es causada por infecciones de transmisión sexual como Clamidia y Gonorrea. En ocasiones en ocasiones las bacterias “normales”, no relacionadas con enfermedades de transmisión sexual, pueden producirla. Esta enfermedad causa inflamación de las trompas de Falopio.
Cirugía previa en las trompas de Falopio : una ligadura fallida de trompas o una cirugía para revertir una esterilización.
Malformaciones congénitas de las trompas de Falopio .
Estar en tratamiento para fertilidad o someterse a procedimientos de fertilización in vitro.
Tener colocado, en el momento de quedarse embarazada, un DIU (Dispositivo Intra Uterino).
La toma de la píldora del “día después ”.
Uso de estrógenos.
Embarazo ectópico previo.
Fumar
¿Cómo avisa?
Durante los primeros días, el embarazo se comporta de manera normal, sin ningún síntoma especial o distinto a un embarazo habitual. Produce la hormona HCG así que la prueba de embarazo sale positiva. Las mujeres con embarazo ectópico experimentan los primeros signos del embarazo: molestias o dolor como el de un período menstrual, sensibilidad en las mamas, cansancio, somnolencia y náuseas .
En la mayoría de los casos el diagnóstico de embarazo ectópico se realiza a las ocho semanas de embarazo. El primer síntoma de que algo no va bien es la presencia de un ligero sangrado vaginal con dolor abdominal o pélvico. El dolor empeora con la actividad física y se localiza a la altura de uno de los ovarios (el ovario en el que se está desarrollando el embarazo ectópico). El dolor abdominal puede ir acompañado de un dolor en la pelvis y en las lumbares.
Este sangrado no debe confundirse con el sangrado por implantación. Al principio aparece un ligero sangrado de color marrón. Luego se torna rojo y fluido (como si fuera la regla). Si hay hemorragia y salida de sangre en la trompa de Falopio, es posible sentir dolor en el hombro o necesidad de defecar , dependiendo de donde se acumule la sangre o a qué nervios estén irritandos.
La fase más grave, si no se ha consultado antes al ginecólogo, es la ruptura de la trompa de Falopio. Esto produce un sangrado abundante en el interior del abdomen y puede desencadenar desmayo y shock.
Si no se trata, puede causar sangrado interno grave y poner en riesgo la vida de la mujer . De hecho, una de cada 826 mujeres con embarazos ectópicos muere por complicaciones. Si aparece alguno de estos síntomas durante las primeras semanas del embarazo se debe acudir de inmediato a urgencias para valoración. Las complicaciones de un embarazo ectópico son graves y necesitan atención médica urgente.
¿Cómo se diagnostica?
Se debe confirmar el embarazo mediante una determinación de HCG . El ginecólogo también realizará un examen pélvico para valorar el tamaño del útero. Por último, una ecografía revelará la ubicación exacta de la implantación del embrión.
¿Cuál es el tratamiento?
El tratamiento para el embarazo ectópico depende de lo avanzado que esté, así como de si ha dañado las trompas de Falopio. Si se descubre muy precozmente, se puede resolver mediante un fármaco y salvar la trompa afectada.
Si está avanzado o ha roto o dañado la trompa, es necesaria una cirugía de emergencia para eliminar total o parcialmente la trompa de Falopio afectada.
Tiempo de recuperación
Las trompas de Falopio son órganos muy delicados y se recuperan lentamente. Los estudios han demostrado que, si se deja como mínimo 18 meses de reposo y recuperación, las probabilidades de recuperar la fertilidad y quedarse embarazada son del 65%, lo cual es una cifra bastante alta. Pero si se espera, como mínimo, dos años, esta cifra aumenta hasta el 85%. Los factores que afectan a la fertilidad de una mujer después de un embarazo ectópico son el daño de la trompa de Falopio tras la cirugía y la condición de la trompa del lado opuesto.
Haz nuestro test de embarazo y averigua todo lo que debe saber una embarazada. Descubre todos los consejos y cuidados de las mujeres embarazadas.

Artículo especializado
Entrenamiento Funcional: Características
Mejorar la fuerza, la movilidad, la coordinación… Todas estas cualidades, y otras más, pueden mejorarse con el entrenamiento funcional. Te explicamos cómo.
Cuando nos movemos y realizamos las actividades diarias utilizamos diferentes músculos y articulaciones. Y es así porque cada uno de ellos tiene una función, sea la de levantar un brazo, girar el tronco o ladear la cabeza. Estos diferentes movimientos los podemos realizar en nuestro trabajo y en nuestro día a día en las actividades más cotidianas , pero también al practicar un deporte, y es que el cuerpo se adapta a las necesidades de la persona y del momento. No será la misma técnica ni tendrá las mismas necesidades un lanzador de jabalina que un reponedor de un supermercado, pero sí que para conseguir su objetivo van a necesitar de movimientos concretos de sus brazos, por ejemplo.
Entrenar de manera específica no sólo es importante para que el movimiento sea el adecuado, sino también para conseguir un mejor rendimiento deportivo . Es por ello que este tipo de entrenamiento, aunque hace mucho que los deportistas profesionales ya lo tenían como parte de su rutina, se ha ido acercando al público más amateur.
Nuestro cuerpo requiere de la implicación de músculos y articulaciones, es decir, del aparato locomotor y del sistema nervioso , para poder ejecutar acciones. Cada acción estará supeditada a los conocimientos que tengamos para ello, así como la capacidad con la que contemos, tanto a nivel físico como a nivel mental. Los movimientos son naturales, pero también deben aprenderse y más cuando el objetivo es concreto. En un solo movimiento intervienen distintos elementos, y todos ellos deben trabajar para conseguir una función determinada. Por un lado, tendremos los elementos más anatómicos y, por otro las propias capacidades, que pueden mejorarse. Entrenar aquello en lo que flojeamos es conveniente para mejorar, pero no siempre somos conscientes de que tenemos ciertas carencias. De ahí la necesidad de entrada de conocernos, para establecer cuál será el punto de partida.
¿En qué consiste?
Se trata de trabajar distintas cadenas musculares en un solo movimiento, además de aquellas capacidades motrices que intervienen en dicha acción para conseguir beneficios más amplios. Realizar movimientos complejos estudiados y no solos aislados, porque si lo pensamos nuestro cuerpo difícilmente mueve un solo musculo o articulación, nos movemos de manera global. Es un entrenamiento integrativo que como ya hemos comentado, puede mejorar el rendimiento deportivo pero también tiene como objetivo evitar o reducir el riesgo de lesiones . Si nuestro organismo está más fuerte, tiene mayor capacidad de coordinación o de resistencia, las lesiones serán menores y por tanto obtendremos mejores resultados.
Al principio, se recomienda que un profesional supervise los entrenamientos. Son rutinas que requieren de un conocimiento del cuerpo y las necesidades individuales, de los movimientos y de las diferentes opciones que pueden utilizarse. Actualmente existen múltiples opciones en cuanto a material se refiere. Cintas o gomas elásticas, kettelbells o el bosu son materiales que un entrenador puede incluir en su programa, cada uno de ellos con una finalidad:
Con las gomas , aunque puede parecer que tienen poco potencial, pasa todo lo contrario. Con ellas puedes hacer trabajo de fuerza, coordinación o equilibrio , con un riesgo bajo. El profesional puede pautar una multitud de ejercicios distintos, centrados en diferentes objetivos y con cierta tranquilidad ya que es difícil que una goma pueda ocasionar problemas, sobre todo para el principiante que desconoce según que movimientos o aún no tiene la destreza suficiente para trabajar con pesos.
Las kettelbells son pesos libres con los que se pueden hacer movimientos amplios con un peso que añade complejidad a esa acción. Al tener un agarre puede facilitar el ejercicio y evitar desplazamientos del peso.
El bosu es una semiesfera que da “mucho juego”. Inicialmente trabajar el equilibrio es la esencia de este accesorio. La propiocepción (conseguir un equilibrio adecuado trabajando sobre una superficie inestable) obliga a muchas estructuras corporales a activarse. Desde la musculatura de la planta del pie pasando por las extremidades inferiores y el “core” deben trabajar al unísono para evitar la caída.
Además de incorporar material a una rutina de entrenamiento, el propio cuerpo del deportista es todo un “gimnasio” ya que el peso y la anatomía del individuo ya le obligan a gestionar muchas capacidades. Zancadas, saltos, sentadillas o planchas , entre otras, son alternativas a tener en cuenta en un entrenamiento funcional.
El entrenamiento funcional en rehabilitación
Hemos mencionado que este tipo de entrenamiento puede ayudar a minimizar el riesgo de lesión, pero respecto a las lesiones cabe destacar que los profesionales de la rehabilitación hace ya mucho tiempo que lo incorporan a sus sesiones. Una lesión puede venir derivada de un problema deportivo o laboral pero el resultado es una incapacidad para llevar a cabo uno o varios movimientos por lo que habrá que trabajar de manera específica para conseguir la normalidad de nuevo. Para ello, de la misma manera que conviene conocer cuál es el movimiento que requiere un deportista para mejorar su rendimiento, debe conocerse para recuperar ese movimiento esencial y ese es el objetivo del profesional de la rehabilitación.

Artículo especializado
Estiramientos Dinámicos o Estáticos
Estirar. Sabemos que es importante y tiene beneficios. Pero ¿sabías que puede estirarse de forma estática y también dinámica? En efecto, existen distintos tipos de estiramientos y se pueden diferenciar en función del objetivo que se busque (mantenimiento, rehabilitación, mejora deportiva o recuperación) y según la forma en la que se realizan. A continuación, describimos las dos principales formas de ejecución: estática o dinámica.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Entrenamiento personal.
Estiramientos estáticos
Los estiramientos son ejercicios destinados a m antener y/o mejorar la movilidad, elasticidad y flexibilidad de los músculos por medio del alargamiento progresivo de sus fibras . Los estiramientos estáticos, en concreto, consisten en realizar estiramiento en reposo hasta el límite de lo confortable, estirando el músculo en reposo hasta una determinada posición y manteniendo la postura durante un tiempo determinado, generalmente entre 15 y 30 segundos. En este tipo de estiramientos no existe un trabajo por parte de la musculatura agonista (la que colabora en la realización de un movimiento), por lo que el gasto energético es mucho menor que en los estiramientos dinámicos. Además, al tratarse de movimientos lentos y en reposo, se logra obtener una mejor relajación muscular , aumentando la circulación sanguínea y reduciendo la sensación de dolor.
Estiramientos dinámicos
El estiramiento dinámico hace referencia a los estiramientos que se realizan de manera activa, por medio de movimientos suaves y controlados para alargar (elongar) las fibras musculares , que va aumentando de manera gradual y progresiva, preparando al músculo para la actividad física, a diferencia de los estiramientos estáticos que, por el contrario, provocan una respuesta inhibitoria o reductora. Este tipo de estiramientos consiste en estirar a través de impulsos, pero sin exceder los límites de los estiramientos estáticos.
Se estiran los músculos antagonistas gracias a las contracciones repetitivas de los músculos agonistas. Se corresponderían con ejercicios basados en saltos y balanceos, evitando siempre movimientos balísticos (de rebote) ya que podrían provocar sobrepasar los límites de los músculos y causar una lesión.
Esta forma de estirar puede ser contraproducente si no va precedida de un buen calentamiento , ya que los estiramientos dinámicos en segmentos corporales fríos pueden provocar la aparición del reflejo miotático de estiramiento, que provoca un acortamiento del músculo y no se conseguirá el efecto deseado.
Diferencias
En definitiva, los estiramientos estáticos no mejoran el rendimiento muscular, sólo mejoran la tolerancia a la incomodidad que produce el estiramiento y, por otra parte, los estiramientos dinámicos no mantienen los músculos inhibidos tal y cómo hacen los estáticos, sino que aumentan la fuerza y la flexibilidad de estos.
Lo esencial de los estiramientos radica en su ejecución, bien sean estáticos o dinámicos. Ahora bien, estos estiramientos tienen ciertas diferencias que los hacen más recomendables en unas ocasiones que en otras. Así, existen estudios que avalan la efectividad de los estiramientos dinámicos previos a la práctica deportiva , ya que tienen mayor influencia en la activación del músculo, el aumento del riego sanguíneo y la flexibilidad de las fibras musculares. En cambio, los estiramientos estáticos han demostrado tener un efecto inhibitorio a nivel neuromuscular que en consecuencia provocará una disminución del rendimiento durante la ejecución del deporte.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Entrenamiento personal.
Para la mejora deportiva
Para obtener una mejora deportiva, por tanto, hay que realizar esfuerzos musculares activos y movimientos rápidos (estiramientos dinámicos) con la finalidad de estimular la musculatura para afrontar la actividad física a realizar con mayor rendimiento.
A continuación, citamos los beneficios que se obtienen por medio de los estiramientos musculares dinámicos:
Prepara al músculo para iniciar la actividad deportiva
Aumenta el flujo sanguíneo.
Mejora el rango de movimiento.
Mejora la oxigenación de los tejidos.
Mejora el rendimiento deportivo.
Previene lesiones deportivas.
Mejora la fuerza y la resistencia muscular.
Mejora la flexibilidad de los músculos.
Le brinda mayor capacidad de agilidad al cuerpo.
La importancia de una práctica adecuada
Para poder disfrutar de los numerosos beneficios de los estiramientos dinámicos, es necesario que estos se realicen de manera correcta, por lo que a continuación mencionamos algunos aspectos que se deben tener en cuenta:
El estiramiento dinámico se realiza por medio de movimiento s, sin embargo, se debe cuidar la calidad del movimiento, ya que no deben ser ni bruscos ni descontrolados . Debe existir en todo momento una conexión entre mente y cuerpo para poder percibir cada sensación y mantener una adecuada calidad del movimiento.
Los movimientos deben ser suaves y controlados , pero además se deben evitar los movimientos de rebote.
Los estiramientos dinámicos forman parte del calentamiento por lo que también es importante incluir la movilización de las articulaciones involucradas en la práctica deportiva. Es importante respetar los rangos de movimiento. No porque el estiramiento se realice de manera activa quiere decir que se va a llegar más allá de nuestros límites corporales, por lo que el estiramiento debe ser en todo momento progresivo. Si mientras se realiza el estiramiento notamos dolor, es no estamos haciéndolo bien, por lo que inmediatamente se debería disminuir el grado de estiramiento y notar sólo sensación de elongación.
Es importante estar atentos a la respiración durante los estiramientos, realizando inspiraciones profundas y espiraciones lentas. Con ello se mejora la oxigenación de la sangre y simultáneamente el estado general de los músculos. Por ello es necesario que nos relajemos al estirar, nos concentremos en la parte estirada y seamos conscientes de que la finalidad de los ejercicios es conseguir un mejor estado muscular.
Como conclusión diremos que lo más recomendable para una persona de cara a realizar un buen calentamiento antes del entreno o actividad física es hacer ejercicios de movilidad articular, una ronda de estiramientos dinámicos seguidos de un par de rondas de estiramientos estáticos de corta duración, evitando únicamente calentar con estiramientos estáticos.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Entrenamiento personal.

Artículo especializado
Qué hacer para Tratar la Dermatitis del Pañal
Con este nombre, nos referimos al conjunto de cambios de inflamación o infección que aparecen en la piel cubierta por el pañal en los bebés o las personas mayores. En general están causados por el contacto de la piel con las heces y la orina, la oclusión, la irritación, el roce, la humedad y la sobreinfección. En la actualidad, con los pañales absorbentes más eficaces, se suele ver menos que hace décadas.
¿Cómo se produce?
El contacto con la orina o las heces pueden causar una dermatitis química por irritación directa , que se ve empeorada cuando el niño tiene diarrea, o cuando se descuida el cambio de pañal. Si ayudan la oclusión y la humedad, puede haber una sobreinfección por bacterias u hongos que complican el cuadro. En ancianos, sobre todo en personas encamadas con enfermedad de Alzheimer u otros tipos de demencia, puede ocurrir el mismo problema.
Al inicio del siglo XX se creía que el causante de la dermatitis era el amoníaco de la orina , pero hoy sabemos que no es cierto, y que los causantes son una combinación de diversos factores y sustancias, sobre todo las proteasas, enzimas presentes en las heces. Por ello, la principal causa de dermatitis del pañal hoy en día son las diarreas, que aumentan el contacto de la piel con las heces. En otros casos puede venir causada por un descuido en el cambio de pañal .
¿Existe dermatitis del pañal en todos los bebés?
Es fácil de entender que, en países subdesarrollados , en los que los bebés van desnudos sin llevar ningún tipo de pañal, no se produce ningún tipo de dermatitis. En el mundo desarrollado , esta dermatitis ha existido sobre todo en la época en que los bebés llevaban “paños” de algodón o pañales con poca capacidad de absorción. La mejoría de los materiales de los pañales desechables durante los años 80, con geles que pueden absorber gran cantidad de orina, aislando la piel de la humedad, ha conducido a una mucha menor frecuencia de dermatitis del pañal.
¿Puede confundirse con otras enfermedades de la piel?
Efectivamente, hay otras enfermedades de la piel que pueden afectar al área del pañal. Son la dermatitis atópica , la dermatitis seborreica , la psoriasis, las candidiasis (infecciones por hongos), los impétigos (infecciones por bacterias), o enfermedades más raras como las histiocitosis o ciertos déficits de vitaminas (pelagra, acrodermatitis enteropática). Ante una dermatitis del área del pañal, un pediatra puede solicitar una consulta a un dermatólogo para descartar estas posibilidades. En caso de sospecha, pueden ser necesarios análisis de sangre o una biopsia de la piel.
¿Cuál es el tratamiento?
En todos los casos, cabe aislar a la piel de la orina y las heces utilizando un pañal más eficaz , prescindiendo del pañal unas horas al día, o colocando al bebé un pañal de talla superior para que “ventile” más la zona. Si el ambiente es caluroso, se puede colocar al bebé desnudo encima de una toallita o empapador unas horas.
En cuanto al tratamiento a aplicar, es todo un arte que depende de cada pediatra y cada dermatólogo, y de la situación de irritación, maceración y/o infección presente.
Se emplean mucho las cremas antibacterianas o las cremas antifúngicas , pero en algunas ocasiones también pueden provocar irritación sobreañadida, por lo que hay que reservarlas a los casos donde de verdad se sospeche infección. Una norma para detectar los hongos (en general los del género Candida, que son los más frecuentes) es buscar en la zona pequeñas pústulas o granitos rojos con un “collarete” de descamación. El niño puede estar inquieto por picor, escozor y dolor.
En otros casos, se prefieren soluciones secantes como la eosina, que tiene el inconveniente de manchar de color rojo la zona. Una solución muy empleada son las pastas al agua o las llamadas “pastas Lassar”, pero repitamos que cada “maestrillo tiene su librillo” y que es mejor dejarse aconsejar por el pediatra o dermatólogo habitual.
¿Y la prevención?
Como ya hemos mencionado, es fundamental utilizar pañales adecuados , con una capacidad óptima de absorción y un buen sistema de sujeción. Los cambios de pañal deben ser frecuentes, y la tendencia es emplear agua y manopla en vez de las clásicas “toallitas” impregnadas de crema y perfumes, que pueden causar problemas de alergia a los niños sensibles, aunque ahora existen marcas muy mejoradas, antiirritantes y seguras. También son muy útiles las “cremas barrera”, que crean una capa protectora entre la piel y el pañal. Pueden aplicarse con cada cambio de pañal, pero no cuando la piel está muy inflamada , macerada o infectada, porque pueden contribuir a empeorarlo.

Artículo especializado
Orientaciones Sobre la Estimulacion del Lenguaje
Si tienes hijos pequeños y te preocupa que estén adquiriendo la capacidad del lenguaje de una forma adecuada, te mostramos cómo identificarlo y te damos algunas orientaciones sobre la estimulación de su lenguaje.
Muchas maneras de ayudarle
Jugar con ellos
Se puede estimular poderosamente el desarrollo del lenguaje de un niño/a mediante el juego de innumerables maneras: nombrando los distintos tipos de verduras de una cocinita, enumerando cada parte anatómica del cuerpo de un muñeco y señalándola, preguntando por los colores de las fichas , nombrando los animales que representan cada uno de los muñequitos o usando marionetas , entre otros muchos ejemplos. Las obras infantiles que usan marionetas o títeres favorecen el habla en los niños. En estos casos, sugerimos que los mismos personajes (títeres) interactúen con los niños. Esto llama poderosamente su atención y ayudará a que ellos se animen a hablar.
Mostrar fotos o dibujos : ¿Quiénes son?; ¿Qué es eso?; ¿Qué están haciendo?
Mostrarles fotos a los niños favorece su interés por la comunicación. Pueden ser dibujos de un libro de lectura infantil (sin letras) para que aprenda a decir qué objeto se muestra o pueden ser, por ejemplo , fotos , que se aconseja que sean de personas conocidas por ellos (familiares, por ejemplo) para que puedan relatar qué es lo que la familia está haciendo en esa fotografía o bien, quiénes son los que aparecen en dicha foto. Tras realizar estas simples preguntas el niño comenzará a hablar y, poco a poco, irá enriqueciendo su lenguaje.
Cantar canciones
Ello favorece el habla como medio de comunicación. Enseñar canciones infantiles ayuda a que los niños no sólo estimulen su sentido del oído y atención , sino que también promueve el desarrollo de la motricidad gruesa en el caso de que sean canciones indican que el niño deba acompañar con baile que suponga movimientos de brazos, piernas, manos, cabeza, etc.
Contar cuentos
A cualquier hora del día y también como rutina antes de acostarles. Esta buena práctica ayuda a que el niño se vaya relajando e interiorice, con la repetición, que se acerca la hora de ir a dormir. Leer un cuento a los niños de dos años en adelante ayuda a que, poco a poco, comiencen a comprender aquello que se les está contando y, a su vez, estimular el habla. No debe asombrarnos que los niños no respondan rápidamente a la comprensión de los relatos. Este es un proceso y, como tal, debemos facilitarles la tarea relatando cuentos que sean acordes a su edad. Y cuando su nivel semántico incluye un número considerable de palabras, es una buena práctica animarlos o invitarles a explicar ellos el cuento al adulto que se lo ha explicado previamente en decenas de ocasiones.
¿Qué cosas hemos de tener en cuenta a la hora de interactuar con ellos?
Utiliza constantemente un lenguaje claro y adulto , evitando los diminutivos y el lenguaje infantilizado (p.ej. sería adecuado decir: “Allí hay un perro” e intentar evitar expresiones tales como “allí hay un guau-guau”).
No te anticipes a las respuestas , aunque el niño tarde en darlas.
Respeta los tiempos . No interrumpas al niño cuando esté contando algo. Es muy importante respetar el ritmo personal de cada niño cuando se expresa.
Si existe dificultad en nombrar algo en concreto con corrección, estimúlelo repitiendo pacientemente de forma constante y correcta la expresión.
Si el niño comete errores en su lenguaje, no debemos ridiculizarlo con risas o burlas de los interlocutores.
Acostumbra al niño a respetar el turno de palabra , animando a no interrumpir a los demás hasta que no hayan acabado su relato y así, con ello, enseñas al niño a que aprenda a escuchar.
Señales de alarma en la adquisición del lenguaje en nuestros hijos
Será un síntoma de alarma que un niño/a de seis meses no emita sonidos, no sonría ante la voz de un adulto o no reaccione al ser llamado por éste.
También deberá preocupar el hecho de que un niño que haya cumplido el primer año de vida no emita ninguna sílaba ni señale con el dedo.
Otro aspecto a vigilar será si en un niño que ha cumplido los 18 meses no es capaz de reconocer personas u objetos (cuando se le muestran).
Debes de estar atento si un niño que ha cumplido los dos años no ha empezado a decir algunas palabras sueltas tales como mamá, papá, agua, pan o bien onomatopeyas como guau-guau; pío-pío, etc. o si, cumplidos los tres años, el niño no entiende una oración sencilla como “ tira la pelota ” y no emite dos palabras juntas que tengan sentido.
En caso de detectar alguna de estas señales es conveniente consultar con el pediatra, que puede valorará la necesidad de realizar terapia de estimulación del lenguaje , de forma específica a cada caso concreto, con la posibilidad de participación de diferentes facultativos especializados en diversas áreas (logopedia, pedagogía, psicología, neurología, pediatría, psiquiatría…).
Artículo especializado
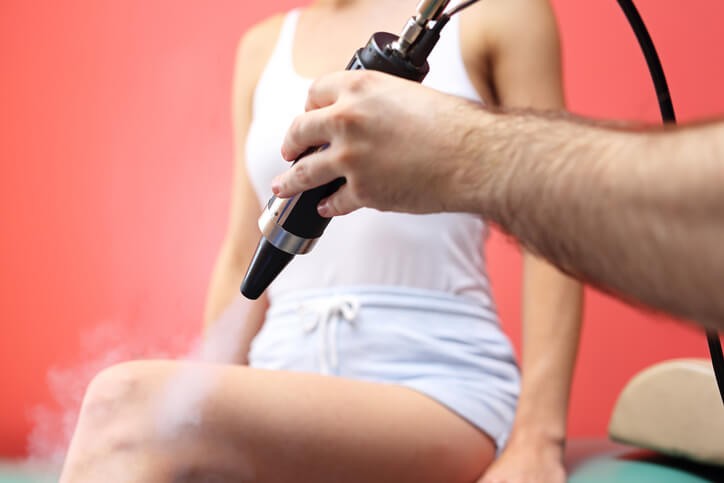
Qué debes Saber de la Crioterapia
La crioterapia es una técnica empleada fundamentalmente por los dermatólogos para destruir ciertas lesiones de la piel mediante frío . Aunque parece sencilla, sólo se aplica para tratar algunas enfermedades, siempre con un diagnóstico, y conociendo sus posibles complicaciones.
Lo más importante es conocer qué es lo que se va a tratar. Aunque mucha gente llama “verrugas” a cualquier crecimiento molesto en la piel, pueden ser difíciles de distinguir de tumores malignos como el melanoma o los carcinomas, que pueden causar la muerte si no son extirpados mediante cirugía y analizados mediante anatomía patológica. Además, ciertas “verrugas” no son tratables con crioterapia, sino con otras técnicas más eficaces, y esto debe determinarlo siempre un dermatólogo.
¿Qué aparato se suele emplear para la crioterapia?
El dispositivo de crioterapia funciona mediante un criógeno, una sustancia que provoca el frío necesario para el tratamiento. Los dermatólogos suelen emplear unidades de crioterapia que funcionan con una carga de nitrógeno líquido, un gas que en este estado tiene una temperatura de alrededor de 200 grados bajo cero. El aparato tiene el aspecto de un “termo”, y dispara o transmite el frío del gas sobre la piel mediante pulverización o con sondas de contacto. En ocasiones puede utilizarse una torunda o bastoncillo de algodón para aplicarlo . En general, no es necesario anestesiar la zona para aplicar la crioterapia, ya que la molestia provocada es una quemazón o un dolor de intensidad tolerables.
¿Se puede hacer crioterapia en casa comprando un aparato en la farmacia?
Existen en las farmacias ciertos aparatos de crioterapia que funcionan creando frío por la evaporación de una mezcla de gases. La temperatura que alcanzan está lejos de la del nitrógeno líquido, unos 55 grados bajo cero, por lo que su eficacia para tratamiento es muy baja. Los dermatólogos no suelen recomendarlas. Además, un médico debe de hacer el diagnóstico antes de tratar con crioterapia una lesión que no siempre es una simple “verruga”.
¿Cómo se hace?
Es importante conocer el criógeno utilizado y la indicación preferente en cada tipo de lesión de piel y mucosa según su profundidad.
Al aplicar una cantidad media de frío sobre la superficie de la piel, se produce una separación entre la epidermis y la dermis . Al congelar, la temperatura de la célula desciende por debajo de cero grados. El agua se transforma en cristales de hielo y estos cristales dañan la célula . La mayor destrucción celular se produce al congelarse rápidamente el tejido y descongelarse lentamente. Por ello se repiten varias veces los ciclos de congelación y descongelación. A veces es conveniente empapar algunas lesiones para que, una vez sobrehidratadas, se formen más cristales de hielo durante la crioterapia y ésta sea más eficaz. Todas las células humanas suelen morir entre -25 y -50ºC. El nitrógeno es un criógeno ideal porque puede alcanzar una temperatura muy baja en el centro del frente de congelación y lo suficientemente baja en los bordes del mismo para destruir las células.
Contraindicaciones de la crioterapia
La primera contraindicación es emplear la crioterapia en lesiones malignas , ya que no debe destruirse algo sin la confirmación de una biopsia. Lo mismo es aplicable cuando existe una duda sobre la naturaleza maligna o benigna de una lesión. Las áreas de posible compromiso circulatorio , como las zonas acras (como la punta de los dedos), pueden desarrollar una necrosis. Otras contraindicaciones incluyen enfermedades de la coagulación como la crioglobulinemia, o infecciones activas.
Complicaciones de la crioterapia
Es habitual tener dolor y molestias sobre la zona, que se toleran muy bien con los analgésicos habituales . Si persiste se suele recomendar paracetamol 500 mg cada seis horas. Para evitar la infección de las lesiones se suele aplicar un desinfectante (tipo Betadine) tres o cuatro veces al día y cubrir con un apósito. Puede formarse vesícula o ampolla hemorrágica. En general aparece a las 24-48 horas, no es dolorosa y se resuelve sola a los 10-14 días sin dejar cicatriz. Si produce molestias, porque existe mucha tensión, se puede vaciar con una aguja estéril sin eliminar la piel que la recubre. Si la vesícula es voluminosa debe acudir a su médico/enfermera para drenarla y recortarla, lo que evitará complicaciones. Después tendrá una fase de costra, que se desprenderá espontáneamente en varios días. De forma temporal, en áreas que reciben tratamiento, pueden aparecer “despigmentaciones” (cambios de color en la piel), que pasados unos meses irán repigmentandose de forma gradual y progresiva.
Es muy extraño que la crioterapia provoque otras complicaciones, pero hay que estar atentos a la posibilidad de que ocurran. Si hay sospecha de que la herida se ha infectado (calor, dolor, fiebre) hay que acudir al médico para considerar la administración de antibióticos. Si hay un dolor intenso que no desaparece a los pocos días de la crioterapia, se debe valorar la posibilidad de que se haya producido lesión de algún nervio de la piel. Algunas personas desarrollan mala cicatrización, e incluso queloides (cicatrices duras y dolorosas) especialmente en el pecho o los hombros, y deben diagnosticarse y tratarse de forma adecuada.
Se recomienda utilizar filtros solares de protección total y no exponerse al sol para evitar que aparezca pigmentación sobre el área tratada durante 6-8 semanas.

Artículo especializado
Ejercicios de Respiración que Aumentan tu Calidad de Vida
Cierto es que dadas las circunstancias que envuelven nuestra vida diaria, la práctica continuada de ejercicios que potencien la introspección y la calma mental difícilmente encuentra un hueco en nuestro horario. Sin embargo, no es menos cierto que muchos de estos ejercicios, como los de respiración, provenientes en su mayoría de disciplinas ancestrales y habiendo actualmente pasado el filtro de la ciencia, pueden darnos resultados decentes con relativa poca dedicación.
El maestro y precursor del yoga en Occidente, B.K.S Iyengar, solía decir que la mente es el rey de los sentidos y la respiración el rey de la mente. Él, después de dedicar toda una vida a la práctica del yoga y a los ejercicios de respiración que de esta disciplina se derivan, había adquirido un dominio que le permitía incidir a través de la respiración en su sistema nervioso y llegar a estados de concentración y calma mental a voluntad.
¿Por qué necesitamos aprender a respirar?
Vivimos inscritos en el paradigma de la multitarea, hay una ley no escrita de la posmodernidad que dice que, cuantas más cosas seamos capaces de hacer eficazmente, más valemos como personas. Es por ello que debido a la sensación de falta de tiempo muchas veces nos olvidamos de respirar adecuadamente, inspirando antes de haber exhalado completamente evitando así la liberación de toxinas y la adecuada oxigenación de la sangre . Esto produce una sensación de celeridad y puede repercutir en malestar de variada índole. Aprender a respirar adecuadamente es un ejercicio que repercute en una toma de conciencia de lo que hacemos incorrectamente. Refiriéndose a los malos hábitos respiratorios, el creador del método Alexander, tan popular entre actores y actrices celebres, decía que si dejas de hacer lo incorrecto lo correcto aflorará. Empezar a corregir los hábitos que nos llevan a respirar de una manera inadecuada constituye en sí mismo un gran beneficio.
Pasemos a la práctica
A continuación, vamos a presentar dos ejercicios sencillos y sin riesgo, que el lector puede empezar a llevar a cabo desde ahora mismo para iniciar un proceso de toma de conciencia de la propia manera de respirar, y potenciar así la adquisición de buenos hábitos respiratorios.
Respiraciones profundas: este ejercicio busca la suave y progresiva corrección de los malos hábitos respiratorios y constituye un beneficio en sí mismo, con su realización conseguiremos tomar conciencia del momento presente aumentando así nuestra capacidad de concentración y aprender a habituarnos a respirar correctamente para beneficio de nuestro organismo (oxigenación sanguínea, eliminación de toxinas, equilibrar el sistema nervioso, etc.)
Toma conciencia de tu postura y si estás encorvado procura erguirte suavemente echando los hombros hacia atrás y poniendo recta la espalda
Inhala suave y profundamente . Debes notar cómo se hincha el estomago (diafragma), las costillas y la clavícula, acto seguido exhala suavemente, como si hicieras una pompa de jabón, hasta que el aire haya salido por completo
Repite la operación entre seis y diez veces
Haz el ejercicio mínimo tres o cuatro vec es al día
Realiza este ejercicio cuando hagas otras actividades cotidianas como caminar, conducir o cocinar.
Respiración diafragmática : Este ejercicio conviene realizarlo sobre todo en momentos en donde nos sintamos nerviosos o ansiosos, dicha respiración ejerce un efecto calmante sobre el organism o y nos ayuda a regular aquellos estados donde la respiración se dispara por causa de la ansiedad.
A diferencia del ejercicio anterior, aquí es recomendable sentarse o tumbarse boca arriba. Si optas por la posición sentada procura mantener la espalda suavemente erguida
A continuación, reposa sin presionar una mano en el pecho y la otra en el abdomen. Este punto sirve para tomar conciencia del movimiento del diafragma y asegurarse de que el ejercicio se lleva a cabo correctamente. Una vez dominada la técnica, no es necesario utilizar las manos.
Inspira suavemente y acompaña la inspiración con una expansión consciente de la zona abdominal. Al principio conviene hacerlo voluntariamente, con el tiempo se automatiza
Expira suavemente y acompaña la salida del aire con una contracción consciente de la zona abdominal.
Repita la operación unas diez veces , si sigues nervioso inicia un nuevo ciclo de diez pasados unos instantes.
La respiración es una herramienta a nuestro alcance para alcanzar un mayor bienestar y potenciar una buena salud física, mental y emocional . Sin embargo, no debemos olvidar que si tenemos alguna dificultad médica conviene, antes de nada, acudir al especialista en cuestión, como pueden ser el neumólogo o el fisioterapeuta respiratorio para una orientación adaptada a nuestra salud. Si no es el caso, animamos al lector a poner en práctica el ejercicio número uno del presente artículo y a valorar por sí mismo los beneficios obtenidos.

Artículo especializado
Qué debes Saber Sobre el Condiloma
El papilomavirus humano (HPV) es un virus con muchos tipos diferentes (unos 200), algunos de ellos causantes de enfermedades banales como las verrugas vulgares, y otros que pueden ser promotores de ciertos cánceres. De ahí su importancia, especialmente los tipos que afectan a la zona genital .
¿Cómo se transmite?
El virus del papiloma que afecta a la zona genital (pene, prepucio, escroto o pubis en el hombre, y vulva, vagina y pubis en la mujer). Se transmite por contacto sexual , tanto homo como heterosexual. Hay que tener en cuenta que el preservativo no es eficaz para proteger toda la posible zona de contacto, y que el tiempo de incubación de esta infección es largo, por lo que puede haber sido contraído de una pareja anterior a la actual.
¿Qué provoca?
En el hombre los signos provocados por el HPV en la zona genital son en general visibles . Se trata de los llamados condilomas o verrugas genitales. No hay que confundir el condiloma plano, causado por una forma de sífilis (otra enfermedad de transmisión sexual), con el condiloma acuminado , que es el provocado por HPV. Los condilomas tienen el aspecto de una verruga, con un color variable que puede oscilar entre el color de la piel normal o el marrón oscuro. Pueden juntarse y formar lesiones más grandes que pueden recordar a una coliflor. Sin embargo, en otros casos son de menor tamaño, y puede ser necesario explorar la zona empapándola con ácido acético para que se vean mejor. El dermatólogo es el profesional que está mejor capacitado para explorar los condilomas, incluso más que los especialistas en el aparato genital femenino y masculino, ginecólogos y urólogos respectivamente.
Cómo se trata
Habitualmente los condilomas pueden eliminarse con láser, con crioterapia, o utilizando medicamentos como podofilino, ácido tricloroacético, imiquimod o sinecateninas (derivadas del aceite del árbol del té). Sin embargo, eliminar el virus depende de que el sistema inmunitario de la persona infectada reaccione, detecte al virus como algo extraño, y lo elimine. En algunos casos, esto lleva cierto tiempo y todavía no disponemos de tratamientos eficaces para acelerar el proceso .
Consecuencias en la mujer
En la mujer, el HPV puede actuar como un promotor o iniciador de una forma de cáncer, el cáncer de cérvix o cuello del útero. El HPV puede dar lugar a condilomas visibles, pero también puede provocar alteraciones de las células del cérvix o cuello del útero que sólo pueden diagnosticarse mediante un examen microscópico. Por ello, las mujeres son controladas periódicamente con una prueba llamada citología. La practican los ginecólogos en todas las revisiones rutinarias. Consiste en obtener muestras de la vagina y el cérvix y observarlas al microscopio. Los resultados de esta citología pueden demostrar mediante ciertas técnicas adicionales si existe papilomavirus, y si éste es de riesgo oncogébico, es decir, si puede provocar el cáncer. En muchos casos, los resultados pueden demostrar la presencia de un carcinoma de cérvix muy incipiente, el llamado CIN. En gran parte de las mujeres puede ser necesario extirpar una capa de esta zona mediante una técnica llamada conización.
El carcinoma de cérvix , por fortuna, es raro en el mundo desarrollado, donde se practican las revisiones ginecológicas de rutina con citología . Sin embargo, ninguna mujer debe bajar la guardia y sí seguir rigurosamente sus revisiones.
¿Puede provocar otros cánceres?
Los papilomavirus de alto riesgo están implicados también en el cáncer de lengua, boca, laringe, pene y vulva, y en general en muchos carcinomas escamosos, es decir, que derivan de la capa más superficial de los epitelios. Cuando se extirpa en estas zonas una lesión sospechosa, pueden realizarse técnicas de biología molecular para detectar el HPV y determinar si es un tipo de alto o bajo riesgo.
La vacuna frente al virus del papiloma
En cuanto a la vacuna del virus del papiloma , se administra a adolescentes mujeres desde hace pocos años, es segura y ha demostrado su eficacia para inmunizarse frente a los papilomavirus genitales más peligrosos. Con el tiempo, es probable que se vacune también a los chicos.
La población de riesgo
En varones homosexuales, en especial aquellos con infección por el virus del SIDA o sometidos a tratamientos immunosupresores (que pueden bajar las defensas), está recomendado que sigan controles mediante anoscopia y citología, de forma análoga a las mujeres. Esto es debido a que, en esta población, el HPV puede provocar un cáncer del canal anal.

Artículo especializado
Dormir con Almohada: ¿Beneficioso o Perjudicial?
Vamos a cambiar la almohada, ¿qué almohada compramos?” Me han hecho tantas veces esta pregunta que me cuesta recordar cuántas. Por desgracia, la respuesta no es rápida ni fácil ya que esconde mucho más de lo que parece. Lo explicamos.
¿Necesito una almohada o puedo prescindir de ella?
Lo primero es si hace falta o no. La necesidad de la utilización de la almohada sin patología alguna no deja de ser una costumbre adquirida por la utilización de la misma a lo largo de los años. Cuando estamos sanos no es necesaria, aunque por costumbre es un elemento indispensable en la cama y cuando no hacemos uso de ella nos sentimos raros, incluso nos cuesta conciliar el sueño . Es cierto que, si dormimos de lado quizás sí que sería recomendable para mantener la homogeneidad de la alineación de la columna, aunque el cuerpo es capaz de recolocarse, y ya de manera instintiva ponemos el brazo debajo para “levantarla” y mantener la cabeza alineada.
Entonces, ¿cuándo la tengo que utilizar?
Como hemos comentado, la almohada será útil si se presenta algún tipo de dolencia como rigidez en el cuello, o si se tiene el cuello y la cabeza más hacia adelante de lo normal del propio eje vertical del cuerpo (antepulsión). Estos síntomas se producen muchas veces a consecuencia de pasar muchas horas delante de un ordenador o por el propio estrés del día a día. Es en este grupo de población en los que sí recomendaría utilizarla.
Hay muchas en el mercado, ¿qué almohada utilizo?
Aunque hay unos criterios a la hora de seleccionar la almohada, muchas veces en realidad lo que mejor funciona es la experiencia particular de cada uno. No obstante, explicaremos los conceptos básicos que en la medida de lo posible se deberían seguir. Lo principal es que las vértebras cervicales mantengan la postura fisiológica sin aumentar su inclinación en cualquiera de los planos espaciales o, en otras palabras, que la cabeza no quede ni muy hacia el lado ni muy hacia adelante o atrás. Una vez se tiene esto claro, la almohada correcta depende de la forma de dormir : supino (mirando hacia el techo), decúbito lateral (de lado) y prono (mirando hacia abajo).
Si duermes mirando hacia arriba , por norma general el grosor es intermedio y la firmeza media, ya que si es muy alta la cabeza subirá más de lo normal en relación al resto de la columna y tendrás“tortícolis”.
Si duermes boca abajo , la primera recomendación es cambiar la forma de dormir aunque si resulta imposible, te recomendamos utilizar una almohada prácticamente plana y muy blanda.
Si duermes de lado , es más complicado. Recordemos que hemos dicho que las vértebras cervicales han de quedar alineadas con el resto de columna. Al posicionarnos de lado nuestros hombros elevan todo el cuerpo, dejando caer la cabeza y produciendo una inclinación lateral de la misma, que de no rectificar produciría torticolis.
Entonces, ¿qué almohada compro?
En este caso dependerá de cuan ancho seas de hombros . Si prácticamente no tienes, con una de grosor intermedio y dureza media sería suficiente, pero si eres muy ancho de hombros necesitarás una de grosor alto y dureza media o incluso dura. Al final el objetivo que buscamos es que con la almohada la cabeza quede alineada con el resto de la columna.
Al ir a comprar, te digo lo mismo que le digo a mis pacientes: no tengas miedo en probarlas ni en equivocarte. Tómate el tiempo que necesites, no es una compra que deba hacerse corriendo. Lo segundo es que, por desgracia, aunque existan unas guías que ya hemos explicado de cómo comprar la almohada, pasa como con el colchón, saber cuál es el correcto es una tarea prácticamente imposible. Respecto al vendedor, te podrá aconsejar, pero ninguno podrá responder nunca a ciencia cierta qué almohada es la perfecta para ti, dado que todo dependerá de la persona, y sus costumbres.
Como conclusión, el mejor criterio que podemos utilizar es el de la experiencia. Si tienes una almohada alta y blanda, y duermes muy bien, compra otra igual. Si te va mal, cámbiala y usa una más baja y más dura, por ejemplo. Al final, el precio no es un equivalente de calidad y las reglas tienen excepciones.
Artículo especializado
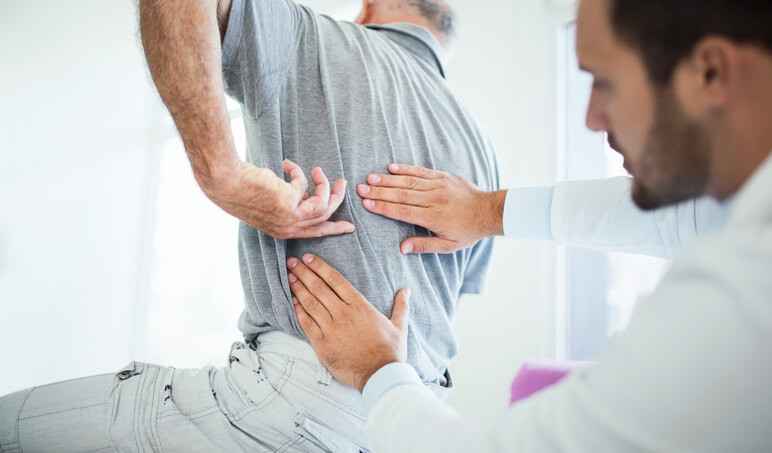
Cómo Aliviar la Ciatalgia
Ciatalgia es dolor (“algia”) en el recorrido del nervio ciático . Ésta sería un definición incompleta y rápida… pero para poder hacer una más extensa y comprensible, antes deberíamos explicar las diferencias entre los términos médicos ciática, síndrome del piramidal y ciatalgia, ya que la gente suele utilizarlas mal y acaba diciendo: ”tengo ciática”, cuando este concepto es erróneo.
Ciática vs síndrome del piramidal vs ciatalgia
Como introducción a estos tres conceptos me gustaría indicar que el nervio ciático se origina en la columna vertebral (L4- S3), y constituye el nervio más ancho y largo de todo el cuerpo humano. Es por ello que al ser el más largo y ancho pasa por muchas estructuras anatómicas que pueden comprimir el nervio y causar dolor. Una vez tenemos esto claro, vamos a definir los conceptos:
Ciática o lumbociática : podríamos decir que es el conjunto de síntomas que se producen en el territorio del nervio ciático. La particularidad de éste es que la “lesión o dolor” es por la compresión del nervio en el origen del mismo, es decir, en las raíces de L4-S3. Por norma general, para que exista una compresión desde la raíz es porque hay una hernia discal, una degeneración discal o una estenosis del canal intermedular, ya sea por artrosis u otros motivos. Los síntomas son: sensación de hormigueo en las piernas, entumecimiento, debilidad… que se notan detrás de los muslos, las pantorrillas y los pies. No suele disminuir mucho en reposo
Síndrome piramidal : también conocido como síndrome del pirifome o falsa ciática. En este síndrome el dolor se manifiesta debido a la compresión del nervio cuando éste pasa entre el músculo piramidal y otras estructuras anatómicas. Los síntomas son: sensación de hormigueo en las piernas, entumecimiento, debilidad… por detrás de los muslos, las pantorrillas y los pies, que aumentan al subir escaleras, correr o caminar, pero disminuyen en reposo
Ciatalgia : es la palabra que se utiliza para indicar cualquier dolor en el recorrido del nervio ciático producido por otra causa que no sea la de la ciática. Las causas más comunes pueden ser puntos gatillos musculares, compresión por estructuras musculares (el síndrome del piramidal), tensiones ligamentosas…
La pregunta que más surge cuando explico esto a los pacientes es la misma… “¿y yo que tengo?” Pues bien. Para saber qué se tiene debemos basarnos en los test que se pueden hacer en consulta + prueba diagnóstica si ya ha estado en el médico + manifestación de sintomatología.
Prueba diagnóstica : una radiografía o una resonancia magnética nos mostrará si hay lesión en la zona de origen del nervio por lo que sabremos con seguridad si es ciática o síndrome piramidal.
Tests en consulta : si no se tienen las pruebas complementarias hay varios test como el de “Lasègue”, que consiste en movilizar al paciente de una manera determinada poniendo en tensión ciertas estructuras, según si refiere dolor al poner en tensión estas estructuras podremos saber si el origen es por el músculo piramidal o por una lesión en el origen del nervio.
Sintomatología : por norma general, el síndrome del piramidal sólo manifiesta dolor cuando movemos las piernas hacia afuera (rotación), es decir, cuando realizamos el acto de caminar, correr o subir escaleras. En la ciática, el dolor suele ser constante independientemente de si estamos sentados, estirados o caminando, pese a que se incremente al realizar acciones de flexión del tronco.
El papel del fisioterapeuta
Realizar fisioterapia o rehabilitación es crucial en cualquiera de las dos patologías. No obstante, es muy importante hacer un buen diagnóstico porque dependiendo de éste se realizarán un tipo de estiramientos u otros, se aplicará un tipo de técnica u otra y se proporcionará un mejor o peor pronóstico. Además, dependiendo del diagnóstico y el tratamiento que realice el fisioterapeuta deberá acompañarse de una serie de ejercicios y de un tratamiento farmacológico con antiinflamatorios que debe prescribir el médico.
Además de la terapia más manual, en los últimos años se han añadido nuevos tratamientos como la Indiba, una terapia basada en el suministro de corriente térmica a través de una serie de electrodos , que están dando muy buenos resultados, pero es verdad que no todos los centros disponen de ella.
¿Cuál tiene mejor pronóstico?
El mejor pronóstico es el del síndrome piramidal , ya que a los fisioterapeutas nos resulta más fácil tratar un músculo que está contracturado. Utilizamos para ello diferentes técnicas que tendrán como objetivo realizar la descompresión del músculo que irrita al nervio, produciendo un alivio notable. En cuanto a la ciática, es más complicada de tratar ya que se produce por una lesión estructural como puede ser una hernia discal. No obstante, la fisioterapia tiene varias técnicas para poder tratarlo, aunque la mejoría es más lenta y menos notable.
Si hablamos de tratamientos o remedios caseros, una opción muy válida y útil es el calor local . El uso de esterillas en la zona del piriforme (región de las nalgas) aumentará la vasodilatación y la oxigenación, lo que disminuirá la tensión y el dolor.
Y ¿por qué se produce?
El síndrome del piramidal, tiene una mayor incidencia en las mujeres que en los hombres, siendo 6:1. Respecto a porque se produce, se debe a una hipertrofia de esta musculatura al caminar mucho, o realizar movimientos muy repetitivos de la cadera. Además, un grupo de personas que suelen sufrirlo mucho son las embarazadas. Según van pasando los meses, se van produciendo cambios en toda la pelvis, lo que aumenta las tensiones de todas las estructuras anatómicas… entre ellas el músculo piramidal .
En cuanto a la ciática, normalmente un factor es la edad, o el haber realizado movimientos en flexión y rotación de tronco muchas veces a lo largo de la vida. Es por ello que si todavía no tenéis lesiones, a modo de prevención recomendaría no realizar estos movimientos, en otras palabras, “agacharos correctamente”.
Artículo especializado
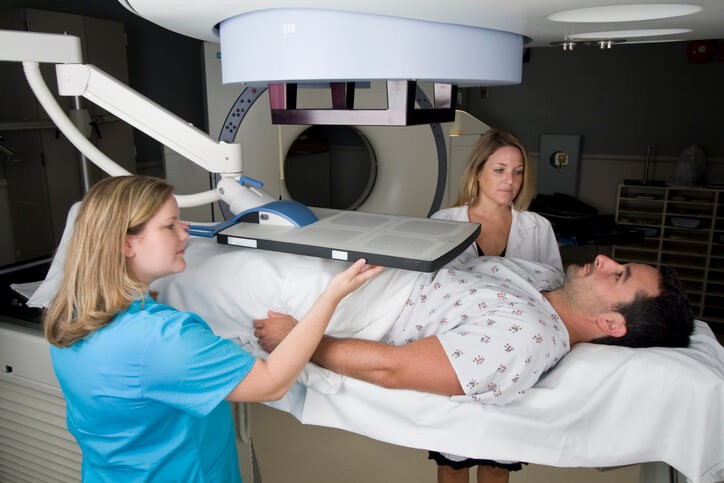
Tratamiento para el Cáncer de Próstata
Empezar con un dato positivo en un artículo sobre cáncer no es fácil, pero como en este caso lo tenemos, aquí va: en el 70% de los casos el cáncer de próstata se diagnostica cuando todavía está solamente en la próstata y no se ha extendido a otras estructuras, adyacentes o en la distancia. Una buena noticia si tenemos en cuenta que se trata del tumor más frecuente en hombres y supone la tercera causa de muerte por cáncer (después del de pulmón y colorrectal). El tratamiento se establecerá en función del grado de extensión y agresividad del cáncer de próstata.
Qué es la próstata
La próstata es una glándula que forma parte del aparato reproductor masculino. Se encuentra bajo la vejiga, por detrás del pubis y por delante del recto, y pesa unos 20 gramos aproximadamente, más o menos como una castaña. Está formada por dos zonas :
Parte externa: se denomina cápsula y se localiza en la periferia. En ella se hallan las glándulas que producen la secreción prostática , uno de los principales componentes del esperma. Es precisamente en esta zona donde se pueden ubicar los cánceres de próstata.
Parte central: a través de ella pasa la uretra .
El cáncer de próstata es lo que se llama un adenocarcinoma , un tumor que se forma a partir de las glándulas de la próstata. El 99% de los cánceres de próstata son de este tipo y solamente un 1% son de otros tipos, como sarcomas , carcinomas o bien metástasis de otros tumores primarios, como de vejiga, colon, pulmón, melanoma o linfoma. El adenocarcinoma de próstata es un tumor multifocal, es decir, que puede aparecer simultáneamente en diferentes puntos de la próstata.
Cómo se origina el cáncer
Cada año se diagnostican 30 nuevos casos de cáncer de próstata por cada 100.000 habitantes. Este cáncer, como la mayoría, es multifactorial , es decir, son varios los factores que pueden influir en su aparición, siendo los principales:
Edad avanzada
Alteraciones genéticas diversas
Tabaquismo
Obesidad
Dieta rica en grasa animales
Niveles elevados de testosterona
Hoy en día se detectan un mayor número de cánceres de próstata en parte porque la esperanza de vida es mayor, han descendido otras causas de muerte, han mejorado los protocolos de detección precoz y se realizan más intervenciones quirúrgicas para solventar la hiperplasia benigna de próstata y, en algunos casos, se halla en dichas próstatas focos de cáncer que no habían sido detectados previamente.
¿Da síntomas?
El cáncer de próstata es un tipo de tumor cuyo crecimiento es muy insidioso , muy lento , por lo que puede que no de síntomas hasta un estado más avanzado. Por esto mismo es esencial la detección precoz de estos tumores.
En caso de dar síntomas el cáncer de próstata se puede manifestar como :
Molestias al orinar
Urgencia para orinar
Orinar con frecuencia y pequeñas cantidades
Necesidad de levantarse varias veces por la noche a orinar
Goteo tras la micción
Disminución de la fuerza y el calibre del chorro de la orina
Sangre en la orina o en el esperma
El cáncer de próstata crece lentamente y se extiende hacia las vesículas seminales y la vejiga urinaria. Si no se trata se puede diseminar por la sangre y originar metástasis , principalmente a nivel óseo y, con menor frecuencia, en los pulmones, el hígado, las glándulas suprarrenales o el cerebro.
Diagnóstico
El diagnóstico del cáncer de próstata se fundamenta inicialmente en la exploración física mediante el tacto rectal . Al tacto se puede palpar una zona indurada y no dolorosa a nivel de la próstata.
Es fundamental valorar los niveles en sangre del antígeno prostático específico o PSA. El PSA es una sustancia que se produce exclusivamente en la próstata y que permite que el semen sea más fluido. Sus valores normales son inferiores a 4 ng/ml. Esta sustancia puede elevarse en casos de prostatitis , hiperplasia benigna de próstata , tras una biopsia o si ha habido una eyaculación reciente. Con valores superiores a 10 ng/ml las posibilidades de padecer un cáncer de próstata son de un 67%, por lo que se debe llevar a cabo una biopsia prostática para confirmarlos. En caso de que los valores estén entre 4 y 10 ng/ml, el riesgo disminuye a un 25%, por lo que antes de someterse exploración agresiva como es la biopsia se realizarán una ecografía prostática.
La biopsia de la próstata será la prueba que permitirá tener un diagnóstico de certeza. La biopsia se lleva a cabo bajo anestesia local y se obtienen diferentes muestras de tejidos de los dos lóbulos prostáticos. Al valorar las células al microscopio se puede valorar el grado agresividad el tumor.
Una vez establecido el diagnóstico se tiene que llevar a cabo un estudio de extensión mediante una tomografía axial computadorizada (TAC) y una gammagrafía ósea .
Tratamiento
El tratamiento, como en todos los tumores, será multidisciplinar y se deben valorar varias aproximaciones en cada caso. Algunas de las opciones terapéuticas son:
Cirugía, bien abierta, laparoscópica o robótica
Ultrasonidos focalizados de alta intensidad (HIFU)
Radioterapia, bien externa o localizada (braquiterapia)
Hormonoterapia
Inmunoterapia
Quimioterapia
El tratamiento se establecerá en función del grado de extensión y agresividad del cáncer de próstata.
Ante cualquier síntoma urológico , es de vital importancia ponerse en contacto con un urólogo que pueda asesorarnos en el diagnóstico y el tratamiento.
Artículo especializado
¿Qué es el Carcinoma Basocelular?
Estamos ante el tumor maligno más frecuente de todos los que aparecen en los seres humanos, aunque suele crecer e invadir la piel sin provocar metástasis a distancia. Afecta en general a personas mayores con piel blanca y ojos claros , que han pasado muchas horas al sol por su trabajo o sus aficiones (playa, golf, camping). En general su solución es la extirpación mediante cirugía.
¿Qué tipos de carcinoma basocelular hay? ¿Cómo es su aspecto?
Se distinguen diferentes tipos:
El nodular, que se manifiesta como una “bolita” o granito brillante, con aspecto que recuerda al de una perla, que crece muy lentamente, y cuando alcanza un cierto tamaño, sangre, se ulcera o forma costras.
El infiltrante tiene otro aspecto, de herida que no cura, que descama, sangra o forma costras, y que va invadiendo la piel en profundidad sin límites claros, haciendo más complicado el extirparlo completamente con la cirugía convencional.
El tipo superficial aparece más en el tórax (pecho y espalda) a diferencia de los otros, que aparecen en la cara. Tiene un aspecto que recuerda a una mancha de eczema o psoriasis. No invade la piel en profundidad, y su tratamiento es más sencillo.
¿Existen carcinomas basocelulares que se heredan?
Existe un síndrome llamado Gorlin que se hereda de padres a hijos, y comporta el desarrollar carcinomas basocelulares múltiples . Además, los pacientes presentan una cara peculiar, con cejas muy pobladas, y quistes en la mandíbula. Es importante detectar a las familias con Gorlin para llevar un control estricto.
Tratamiento del carcinoma basocelular
El tratamiento está basado en la cirugía con extirpación del tumor con márgenes correctos. Debe asegurarse un buen resultado estético , porque muchos aparecen en zonas visibles de la cara. Para los tipos infiltrantes, o cuando el tumor ha vuelto a aparecer tras una primera extirpación incompleta, existe una técnica denominada cirugía micrográfica de Mohs que asegura la curación en prácticamente el 100% de los casos. Mediante esta técnica, el tumor va extirpándose por capas que son inmediatamente analizadas al microscopio, y se repiten etapas hasta asegurar que todos los márgenes de la extirpación no tienen células tumorales. Al acabar, se procede a la reconstrucción del defecto obtenido mediante cierre directo , movimientos de piel , o injertos. Una cirugía de Mohs puede ser larga en función de lo invasivo y extendido que esté el carcinoma, pero el paciente podrá irse a su casa totalmente curado.
En casos no operables es posible utilizar radioterapia. También existe una quimioterapia llamada vismodegib para los carcinomas basocelulares múltiples, gigantes o no operables. Su precio elevado hace que en todos los casos deba ser administrada por el sistema nacional de salud .
Medidas preventivas del carcinoma basocelular
Las medidas preventivas del carcinoma basocelular se basan en una correcta protección solar y en la detección precoz mediante autoexploración o visita al dermatólogo . El paciente de riesgo debe ser entrenado para reconocer los signos precoces del carcinoma, y acudir a su dermatólogo para diagnóstico. Un crecimiento nuevo en la piel, que forma costras o sangre, o una herida que no cura en un área expuesta al sol suelen ser los signos más típicos del carcinoma basocelular.

Artículo especializado
Cómo Prevenir el Cáncer Testicular
No existen medidas preventivas específicas para este tipo de cánceres, por eso en caso de detectar un bulto en el testículo es esencial ponerse en contacto cuanto antes con el urólogo para que nos asesore.
Una manera de prevenir sí que pasa por operar lo antes posible los testículos que no hayan descendido a la cavidad abdominal al nacer . Pero en el caso de que los testículos estén descendidos en el saco escrotal, la autoexploración física en busca de bultos es la mejor medida para poder diagnosticar este tipo de tumores en sus estadios más precoces, pudiendo el paciente beneficiarse de los tratamientos menos agresivos, pese a que siempre será necesario operar. Por suerte, gracias a las nuevas pautas terapéuticas, este tipo de cáncer tiene una tasa global de curación del 90%.
Prevalencia baja
El cáncer de testículo es un cáncer que no es muy prevalente, dado que afecta a una proporción inferior al 2% de los hombres. Los tumores que se asientan en los testículos se dan con más frecuencia entre los 15 y los 35 años . La incidencia, es decir, el número de casos nuevos que se diagnostican cada año es, en el caso de España, de 2 por cada 100.000 habitantes.
¿Hay factores de riesgo para este tipo de cáncer?
No existen factores de riesgo claramente definidos, a diferencia de lo que sí ocurre con otro tipo de cánceres, para los tumores testiculares. No obstante, sí que se establece una clara relación entre el riesgo de padecer un cáncer de testículo y la presencia de un testículo que no haya bajado de la cavidad abdominal , donde se encuentran inicialmente durante el desarrollo embrionario, hasta el escroto. La presencia de un testículo no descendido en el momento del nacimiento puede ser habitual y, si no desciende por sí solo, lo que se recomienda es intervenir quirúrgicamente para hacer descender el testículo al escroto y fijarlo a él antes de los 2 años de edad .
Si por algún motivo no se ha hecho descender el testículo antes de la adolescencia, sería aconsejable operar entonces para extirparlo , pudiendo prevenir así la aparición de un posible cáncer en ese testículo en el futuro. Estudios de estos pacientes han demostrado que, en algunos casos, existían algunas alteraciones en el cromosoma 12 que podrían predisponer a la aparición de susodichos tumores.
Tipos de cáncer de testículo
Los tumores testiculares pueden ser de diferentes tipos:
Tumores germinales :
Seminomas
No seminomas:
Teratocarcinoma
Carcinoma embrionario
Tumor del seno endodérmico
Coriocarcinoma
Teratoma
Tumores no germinales :
Linfomas
Sarcomas
El 95% de los tumores testiculares se derivan de alteraciones de las células germinales , es decir, de aquellas células a partir de las cuales se forman los espermatozoides. Solo un 5% de los tumores testiculares son linfomas o sarcomas. Los seminomas son los tumores testiculares más frecuentes, seguidos por los teratocarcinomas y los carcinomas embrionarios, siendo el resto de tumores germinales y no germinales menos frecuentes.
¿Da síntomas?
Los tumores testiculares, por desgracia, no suelen doler (a menos que el tumor esté invadiendo terminaciones nerviosas), y los pacientes lo refieren en la consulta como la presencia de una masa en el testículo que se han encontrado por casualidad. Estas masas o bultos son unilaterales, duras, indoloras y de crecimiento lento. Con mucha menor frecuencia se pueden dar otros síntomas más abigarrados, como la inflamación de los ganglios inguinales, un aumento del tamaño de las mamas —lo que se llama ginecomastia— o bien signos de pubertad precoz en niños preadolescentes, con la aparición de vello a nivel facial, axilar y púbico, producidos por un aumento de los niveles de testosterona .
A VECES SÍ QUE HAY DOLOR
Hemos dicho que, en principio, estos tumores no duelen . Sin embargo, un 10% de los cánceres testiculares se pueden manifestar inicialmente como un dolor a nivel del escroto de inicio brusco, de intensidad elevada y que condiciona un malestar general, con mareos y vómitos. Este cuadro se denomina escroto agudo y se trata de una urgencia, en ocasiones quirúrgica. Las principales causas de un escroto agudo son la torsión testicular y la orquitis, es decir, una infección aguda del testículo. No obstante, en algunos casos, un tumor testicular se puede presentar de este modo, como un dolor agudo a nivel del escroto .
Diagnóstico
Cuando en consulta palpamos una masa testicular y sospechamos que puede ser un tumor se deben realizar una serie de pruebas que ayuden a confirmar o descartar el diagnóstico de cáncer testicular, como son:
Una analítica de sangre , en la cual valoraremos diversas hormonas, como la testosterona, la alfafetoproteína (AFP) y betagonadotrofina coriónica humana (βHCG).
Una ecografía testicular, la prueba de imagen por excelencia, que nos permitirá valorar el tamaño y el contorno del tumor, y diferenciarlo de lesiones de tipo quístico, con líquido dentro. En caso de dudas, si la imagen ecográfica no es clara, se podría realizar una resonancia magnética nuclear (RMN).
¿Y qué hay del tratamiento?
El tratamiento del cáncer de testículo diferirá en función de la clase de tumor que sea y de la extensión del mismo. En cualquier caso, siempre se debe extraer todo el testículo . Una vez extirpado el tumor y curado el paciente, se puede colocar una prótesis testicular por motivos estéticos. Pese a la primera aproximación quirúrgica, algunos tumores deberán tratarse también mediante radioterapia o quimioterapia.

Artículo especializado
Etapas del Cáncer de Vejiga
Existe cura para el cáncer de vejiga, y es que hasta el 80% de pacientes diagnosticados de este tipo de tumores sobrevivirán más allá de cinco años tras su diagnóstico. Este porcentaje es incluso superior en España respecto a otros países desarrollados, ya que la supervivencia media a cinco años en la Unión Europea se sitúa en torno al 69%.
Más frecuente en hombres
El cáncer de vejiga es el quinto cáncer más frecuencia en nuestro país , con más de 21.000 nuevos casos anuales. Pese a esta prevalencia, es el octavo tipo de cáncer por mortalidad, siendo el responsable de unas 4.300 muertes al año. Su frecuencia es muy superior en el sexo masculino , con más de 17.000 casos anualmente respecto a los 3.600 nuevos casos que se diagnostican en el sexo femenino. Por edades suele afectar a personas entre los 65 y 75 años, con el pico de incidencia alrededor de los 70 años.
¿Qué es?
El cáncer es una enfermedad producida por una mutación genética que provoca una reproducción incontrolada de las células de un tejido. Dicha reproducción incontrolada provoca un crecimiento del tumor que va invadiendo los tejidos de su alrededor y que en ocasiones puede infiltrarse en un vaso sanguíneo y migrar e implantarse en otros órganos ocasionando las metástasis.
El cáncer de vejiga es un tipo de cáncer que se origina frecuentemente en la capa mucosa de la vejiga (la capa interna que está en contacto con la orina), formando así el llamado carcinoma urotelial. En este tipo de tumores, podemos diferenciar dos subtipos:
Cáncer urotelial de bajo grado : rara vez invade tejidos en profundidad u ocasiona metástasis a distancia, pero sin embargo tiene tendencia de reaparecer tras su extirpación
Cáncer urotelial de alto grado : más agresivo. Va invadiendo los tejidos que lo rodean, en profundidad en la vejiga, y en ocasiones puede extenderse a otros órganos provocando metástasis.
¿Qué factores de riesgo existen?
El principal factor de riesgo evitable para el cáncer de vejiga es el tabaquismo . Se estima que los fumadores tienen el triple de riesgo de desarrollar un cáncer vesical respecto a los no fumadores. Esto puede ser producido porque muchos de los tóxicos del tabaco se eliminan por la orina.
Además del tabaquismo, los antecedentes familiares de cáncer de vejiga representan otro factor de riesgo importante para la aparición de un cáncer vesical.
Existen otros factores de riesgo, pero con una importancia menor como son las exposiciones a sustancias químicas como colorantes, derivados del petróleo o arsénico, entre otros.
¿Cómo se presenta?
El síntoma más frecuente en el cáncer vesical es la hematuria (la presencia de sangre en la orina). Sin embargo, ésta puede ser provocada por múltiples enfermedades como por ejemplo la presencia de piedras en los conductos urinarios (cólicos nefríticos), infecciones (cistitis) o enfermedades renales.
Al contrario que en la mayoría de enfermedades que pueden producir sangrado por la orina, el ocasionado por un cáncer de vejiga suele ser asintomático, es decir, el paciente únicamente verá sangre en la orina, pero no presentará molestias importantes, dolor ni otra sintomatología.
Además de la hematuria, los tumores vesicales pueden presentarse como polaquiuria (aumento de la frecuencia de micciones), disuria (molestias al orinar), nicturia (aumento de las micciones durante la noche) o tenesmo urinario (sensación continua de ganas de orinar).
¿Cómo se diagnostica?
La primera prueba diagnóstica que habrá que hacer es un análisis de orina y un análisis sanguíneo . Con ellos descartaremos otras causas de hematuria. Además, en algunos casos permite visualizar células tumorales que se expulsan con la orina, lo que nos permitiría asegurar que existe un cáncer en las vías urinarias, aunque no nos daría la localización exacta (podría tratarse de un tumor vesical pero también de un tumor en algún otro punto de las vías urinarias como los uréteres o la uretra).
La ecografía es una técnica útil en algunos casos ya que permite visualizar el tumor dándonos información de su tamaño y posible afectación de otros órganos.
La urografía endovenosa es una prueba radiológica que permite visualizar las vías urinarias y descartar la existencia de otras tumoraciones a lo largo de las mismas.
Pero ante todas, la prueba más útil en el diagnóstico del cáncer vesical es la cistoscopia. Es una técnica que consiste en introducir un tubo muy fino con una cámara en su punta, a través de la uretra para así poder visualizar el interior de la vejiga. Permite así ver directamente el tumor, su extensión y coger muestras (biopsias) para analizarlo. Además, como veremos más adelante, en muchas ocasiones permite también extirpar el tumor y tratar así la enfermedad.
Una vez diagnosticado ya el cáncer vesical, se suele hacer un estudio para descartar extensión del tumor a distancia a través de una TAC abdominal , una radiografía o TAC de tórax y en algunos casos una gammagrafía ósea para descartar metástasis en los huesos.
¿Cómo se trata?
La elección del tratamiento dependerá del tipo de tumor y del grado de afectación, tanto en profundidad de la vejiga como por la existencia o no de metástasis a distancia. Los tratamientos disponibles son la cirugía, la radioterapia y la quimioterapia.
En aquellos casos de tumores superficiales (tumores de bajo grado o tumores de alto grado, pero en fases muy precoces) el tratamiento básico será la cirugía. En muchas ocasiones se puede realizar la llamada RTU (resección transuretral), es decir, a través de una cistoscopia se extirpa la zona de tumor pudiendo curar por completo la enfermedad sin tener que hacer incisiones. En otros casos, por el contrario, será necesaria una cirugía mayor que implique una extirpación total o parcial de la vejiga de la orina.
La quimioterapia es otro de los tratamientos habituales en el cáncer vesical. Ésta puede administrarse de forma intravesical (se introduce por la uretra hasta el interior de la vejiga) o intravenosa.
La quimioterapia intravesical se suele utilizar tras una RTU en tumores superficiales y disminuye el riesgo de recidiva (reaparición) de la enfermedad. La quimioterapia intravenosa se emplea frecuentemente en caso de que existan metástasis o haya riesgo de que éstas aparezcan.
¿Y después del tratamiento?
Como ya hemos dicho, el cáncer vesical es un cáncer frecuente , pero en muchas ocasiones curable . Sin embargo, existe un riesgo elevado de recidivas, ya sea por reaparición del mismo tumor como por la aparición de otros tumores a nivel vesical. Se estima que el riesgo de recidiva en este tipo de tumores está entre un 40 y un 70%, aunque hay estudios que elevan ese porcentaje hasta el 90%. Por este motivo, es de especial importancia realizar un buen seguimiento tras haber superado un cáncer vesical, en muchas ocasiones incluso realizando cistoscopias seriadas para descartar la aparición de nuevas tumoraciones.
Artículo especializado
Recuperarse de una Cirugía Dental
¿Has precisado un procedimiento quirúrgico odontológico recientemente? ¿Tienes que quitarte los terceros molares (muelas del juicio)? ¿Por fin te has decidido a ponerte el implante? ¿Debes someterte a cirugía periodontal?
La cirugía odontológica, igual que el resto de procedimientos quirúrgicos, precisa una valoración inicial del estado médico del paciente y de los riesgos quirúrgicos. En la visita previa a la cirugía advertimos al paciente de que debe extremar la higiene los días previos a la cirugía e incluso aconsejamos enjuagues con antiséptico local (clorhexidina). Si el paciente es muy nervioso se puede valorar tomar una mediación inductora del sueño el día antes de la cirugía.
Y cuando llega el día, ¿cómo actuamos? Es importante que el paciente que debe someterse a una cirugía sea atendido a la hora prevista para evitar aumentar su situación de estrés . El cirujano recibe al paciente y le explica los pasos que va a seguir para tranquilizarle. Es importante recordar que, una vez administrada la anestesia, podrá seguir nuestra cirugía pero no notará dolor. Por cierto, si eres aprensivo dímelo porque puedo cubrirte los ojos con una talla estéril para ayudarte a sobrellevarlo.
LO QUE DEBEMOS SABER COMO MÉDICOS
Debemos tener presente el perfil médico del paciente antes de proceder a la cirugía.
En pacientes con patología cardiovascular que estén en tratamiento antiagregante o anticoagulante debemos valorar la interrupción del tratamiento previa a la cirugía para evitar grandes sangrados (sobre todo si está prevista una cirugía larga o compleja).
Debemos preguntar las posibles alergias o intolerancias que pueda presentar. Para nosotros es igual de importante saber si es alérgico a la penicilina como intolerante al gluten y, por supuesto, es relevante conocer si es alérgico al látex porque, en este caso, el guante estéril a utilizar debe ser de un material especial.
Si el paciente es frágil (por pluripatología, inmunosupresión, enfermedad autoinmune, cardiopatía, insuficiencia renal, etc.) debemos valorar el inicio de tratamiento antibiótico previo a la cirugía para que el paciente esté cubierto durante el procedimiento quirúrgico.
Si está prevista la instrumentación de hueso (por ejemplo, para colocar un implante) optamos, en muchas ocasiones, por administrar una dosis de tratamiento corticoideo intramuscular a modo de antiinflamatorio potente para minimizar el dolor inicial tras el cese de la anestesia.
Cosas a tener en cuenta tras la cirugía
Tras la cirugía debemos facilitar al paciente una hoja de recomendaciones donde consten las posibles complicaciones que puedan aparecer y la forma de actuar ante ellas. Es importante facilitarle un teléfono de contacto al que poder dirigirse en caso de grandes dudas. Y, lo más importante, se debe indicar la pauta a seguir tanto medicamentosa como tópica (higiene, aplicación de frío local…) como de ingesta alimentaria .
La anestesia postquirúrgica cesará tras dos o tres horas de finalizar la cirugía por ello debes tener la precaución de tomarte algún analgésico en este periodo de tiempo para que al finalizar la anestesia ya te encuentres bajo el efecto de la analgesia. También debes aplicarte frío local en el lado de la cara que corresponda, pero, ¡ojo!, no te apliques el hielo local directamente sobre la piel porque puedes producirte una quemadura. La forma más cómoda de aplicarse el hielo local es mediante packs de crioterapia (de venta en farmacias) y con la interposición de una toallita entre la cara y el frío. Estos packs son bolsas de plástico de contenido semilíquido, reusables y moldeables que pueden tener diferentes medidas por lo que se adaptan perfectamente a la superficie a tratar. Si no dispones de uno de estos packs (que sería lo deseable) siempre puedes recurrir a la socorrida bolsa de guisantes del congelador. Realiza tandas de 15 minutos de frío local varias veces al día.
Cuando llegues al domicilio no creo que tengas demasiado apetito, pero puedes ingerir algún liquido (ni muy frío ni muy caliente) con la ayuda de una pajita. No olvides tomarte el antibiótico que te hemos prescrito. Además, verás que en la prescripción siempre ponemos mediación de rescate por si el dolor es incontrolable. Aquí tengo que aconsejarte que no apures a tomarte la medicación cuando el dolor es elevado porque costará mucho más de controlar.
Al día siguiente ya podrás iniciar una dieta semiblanda (si no se te dicen lo contrario) a base de sopa, yogur, batidos de fruta, licuado y puré. El dolor será mucho mejor tolerado, pero ello no quiere decir que dejes de tomarte el tratamiento. Recuerda que la higiene dental debe seguir realizándose, aunque tengas molestias en la boca.
Es importante que controles la temperatura axilar . Recuerda que, si no me avisas, no puedo saber si hay alguna complicación. Quiero decir que, aunque te haya citado en consulta dos días más tarde tras la cirugía, no dudes en llamarme o venir antes si la evolución no es la correcta .
¿Con qué me quedo después de tantas advertencias?
Tras la cirugía se debe recurrir al rescate analgésico si el dolor lo requiere. Evita tomar aspirina antes o después de la cirugía (si la tomas por algún motivo médico siempre menciónalo)
Debes tomarme todos los medicamentos que te han aconsejado, aunque no tengas dolor.
Debes extremar la higiene para minimizar el riesgo de infección. Además del cepillado (en la zona no quirúrgica) debes enjuagarte con antiséptico después de cada comida.
Aplícate frío local en tandas de 15 minutos y varias veces al día.
No fumes ni bebas alcohol durante las 24 horas posteriores a la cirugía.
Ten presente los signos de alarma que te han explicado (sangrado excesivo, dolor incontrolable, fiebre…) y consulta, inmediatamente, si aparece alguno de ellos.

Artículo especializado
Cómo Combatir la Candidiasis Oral en Bebés y Niños
La candidiasis oral o muguet está provocada por la levadura Candida albicans . Es un hongo que suele provocar síntomas por sobrecrecimiento, ya que forma parte de la flora normal de la boca y la zona genital. En bebés, se considera habitual que tengan muguet en algún momento de las primeras semanas de vida. Lo mismo ocurre en personas ancianas, diabéticas o debilitadas por la edad o los tratamientos que alteran las defensas.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Pediatría.
¿Cuándo es más frecuente?
Se observa muguet con mayor frecuencia entre el nacimiento y los seis meses de edad, es decir, en lactantes. Es más frecuente en los niños prematuros o en aquellos debilitados por alguna enfermedad. En condiciones normales la levadura Candida está en la boca del bebé formando parte de su flora, y su crecimiento se controla con un equilibrio con el resto de la flora . En situaciones de desequilibrio de la flora (disbiosis) es cuando la Candida crece y prolifera en exceso provocando las manifestaciones clínicas. Es frecuente que este desequilibrio aparezca de forma fisiológica, debido a la inmadurez del sistema inmunológico del bebé. También es frecuente tras tratamientos con antibióticos o corticoides, que acarrean una alteración del sistema inmunitario local. Puede ocurrir en la madre que está dando el pecho, afectando el pezón y la areola mamaria , y contagiando al niño durante la lactancia.
¿Qué aspecto tiene?
El muguet se manifiesta por placas blancas en la lengua, el paladar o la mucosa de las mejillas, con un aspecto que recuerda a la leche, el requesón o el yogur sin deglutir. Al intentar limpiarlas vemos que no se desprenden con facilidad, o que lo hacen dejando un fondo sangrante . Es frecuente que haya afectación también en las comisuras de los labios, o grietas y enrojecimiento alrededor de la boca. Si el bebé tiene una capa blanca en la lengua que se aclara y desprende fácilmente, lo más habitual es que sean en realidad restos de leche.
No es raro que el muguet oral se acompañe de candidiasis en la zona del pañal, otra zona donde típicamente puede producirse sobrecrecimiento de Candida.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Pediatría.
¿Cómo se trata?
En muchas ocasiones la infección es pasajera y cura sin tratamiento. A criterio del pediatra o el dermatólogo, se recetarán al niño soluciones o geles antifúngicos (generalmente miconazol o nistatina) que se aplicarán con suavidad en el interior de la boca afectada. Algunos pediatras añaden también suplementos de probióticos para mejorar la disbiosis, como los yogures que contienen lactobacilos.
¿Y cómo se previene?
Sólo en algunos casos es posible la prevención . Se trataría de candidiasis provocadas o empeoradas por contagio con el pezón infectado de la madre, o con objetos contaminados, como biberones, muñecos o chupetes, que deben siempre estar limpios y desinfectados . En el caso de una madre con los pezones afectados por candidiasis, debería interrumpir la lactancia materna hasta la curación, y aplicar una crema antifúngica .
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Pediatría.
Artículo especializado
Pronóstico, Analítica y Test para Detectar el Cáncer de Pancreas
Infrecuente pero muy agresivo, el cáncer de páncreas es, además, difícil de diagnosticar en etapas tempranas porque, cuando da síntomas, en general ya suele estar en un estado avanzado, y muchas veces los síntomas son tan inespecíficos que se tarda en acudir al médico. Modificar los factores de riesgo que pueden propiciarlo está en nuestras manos, así que ¿por qué no hacerlo?
Cómo se produce
El cáncer de páncreas se origina cuando las células del páncreas comienzan a proliferar sin control y van acumulando cambios en la replicación del ADN que las hace invasivas y agresivas.
El páncreas tiene dos tipos de células, las exocrinas, que son las que producen una serie de enzimas que ayudan en la digestión de los alimentos, y las endocrinas , que producen diferentes hormonas, como la insulina o el glucagón. La mayoría de los tumores del páncreas se localizan en las células exocrinas , causando un adenocarcinoma de páncreas, mientras que los tumores endocrinos del páncreas son menos comunes.
Incidencia del tumor
No es un tumor muy frecuente : representa apenas el 2% del total de todos los cánceres). Cada año se diagnostican en el mundo unos 233.000 nuevos casos en todo el mundo. En España se detectan unos 4.000 casos anuales. Es un tumor un tanto más frecuente en los hombres que en las mujeres . La mayoría de los tumores de páncreas se diagnostican en personas entre los 65 y los 75 años.
Factores de riesgo
Este cáncer se ha relacionado con diversos factores de riesgo :
Hábito tabáquico.
Dietas ricas en grasas y en proteínas.
Pancreatitis crónica.
Cirrosis hepática.
Diabetes.
Colecistectomía.
Exposición a ciertos productos químicos (tintorería, industria metalúrgica).
Predisposición genética.
UN CÁNCER MUY AGRESIVO
El cáncer de páncreas es muy agresivo y se extiende a los tejidos que lo rodean con suma facilidad . Un 70% se diseminan a través de los vasos linfáticos y más del 50% lo hacen también por la sangre, de manera que las metástasis son habituales, sobre todo en el hígado, el peritoneo (la membrana que reviste por dentro la cavidad abdominal y sus órganos) o los pulmones.
Los estudios indican que un elevado número de cánceres de páncreas presentan alteraciones en unos genes concretos , el gen ras y el gen p53, ya sea en uno de ellos o muchas veces en ambos.
Síntomas
Por desgracia, la mayoría de estos tumores se detectan en un estado avanzado . El dolor de abdomen es el síntoma más habitual de este tipo de tumores. Suele tratarse de un dolor sordo y constante que se ubica en la zona superior e izquierda del abdomen y que se extiende hacia la espalda. Con frecuencia los pacientes lo describen como si les apretase un cinturón . Suele ser más frecuente durante la noche, no deja dormir. Se suele agravar al comer y al tumbarse, mientras que los pacientes explican un ligero alivio al inclinarse hacia adelante.
La pérdida de peso debida a un déficit de absorción de nutrientes suele ser el síntoma más precoz . Suele acompañarse de falta de apetito, cansancio importante y diarreas, al no poder digerir bien los alimentos por la alteración en la producción de las hormonas digestivas que produce el páncreas.
Otros síntomas habituales de los pacientes con cáncer de páncreas pueden ser:
Ictericia (coloración amarillenta de la piel por acumulación de bilirrubina).
Náuseas y vómitos .
Intolerancia a la glucosa o diabetes .
Pancreatitis aguda .
Es difícil diagnosticar el cáncer de páncreas en sus etapas tempranas porque, cuando da síntomas, en general, ya suele estar en un estado avanzado, y muchas veces los síntomas son tan inespecíficos que se tarda en acudir al médico. Hoy en día no existen pruebas de detección precoz ni se realiza ningún tipo de cribaje para el cáncer de páncreas.
Cómo se diagnostica
No existen marcadores específicos para el cáncer de páncreas que se puedan detectar en una analítica. Existen unos marcadores tumorales, el CEA y el CA 19.9 , que pueden estar elevados en los pacientes con cáncer de páncreas, pero son muy poco específicos. Es decir, pueden estar elevados como no estarlo y estos marcadores pueden aparecer elevados también por otros motivos que no sean el cáncer de páncreas, de manera que no son una herramienta útil para el diagnóstico de este tumor . Estos marcadores tumorales, como todos, son útiles, si están elevados, para valorar la respuesta a los tratamientos de quimioterapia, pero no para el diagnóstico de la enfermedad.
En aquellos pacientes con un elevado riesgo de padecer un cáncer de páncreas por una predisposición genética y familiar se pueden hacer estudios genéticos para valorar si existen alteraciones en ciertos genes que aumenten el riesgo de sufrir esta enfermedad . Ahora bien, que estos genes estén alterados no implica necesariamente que se vaya a padecer la enfermedad, sino que existe un riesgo mayor que el de otras personas.
Las principales herramientas para el diagnóstico del cáncer de páncreas siguen siendo los síntomas del paciente y las diferentes pruebas de imagen, como la ecografía, la ecoendoscopia, el escáner, la resonancia magnética nuclear o la tomografía por emisión de positrones (PET) . En una analítica de sangre se puede apreciar la elevación de ciertas enzimas hepáticas, como la lipasa y la amilasa, así como alteraciones de los niveles de glucosa o bilirrubina en determinados casos. Una vez se tiene el diagnóstico de sospecha se confirmará con la toma de una muestra de tejido del tumor mediante una PAAF o punción aspiración con aguja fina .
Tratamiento
El tratamiento del cáncer de páncreas dependerá del estadio. Por desgracia tan solo un 10%-20% de los cánceres de páncreas pueden ser tratados mediante cirugía cuando se diagnostican . En el resto de los casos las opciones quirúrgicas son paliativas. La quimioterapia y la radioterapia pueden ayudar a aumentar la supervivencia.
Con todo, el adenocarcinoma de páncreas es uno de los tumores que presentan un peor pronóstico. Se estima que solamente un 5% de las personas que padecen este tipo de tumor sobreviven más allá de 5 años desde el momento del diagnóstico. La mayoría de las muertes se producen a lo largo del primer año desde que se detecta la enfermedad.
LO QUE PODEMOS HACER…
Lo que está en nuestras manos para prevenir este tipo de cáncer, infrecuente pero muy agresivo, es modificar los factores de riesgo que pueden propiciarlo :
Abandonar el consumo de tabaco.
Mantener una dieta sana y equilibrada.
Limitar el consumo de alcohol.
Realizar una actividad física moderada.
Evitar la exposición laboral a ciertos productos químicos.

Artículo especializado
Bursitis de Cadera: una de las Lesiones más Comunes entre Corredores
Saber que la cadera es una de las palancas más importantes para el movimiento y que su cuidado es esencial no es un tema menor para el corredor. Y más si tenemos en cuenta que, aunque sin ser la cadera una de las localizaciones más habituales de lesión, sí es una de las que puede ocasionar más molestias . Y de entre las lesiones de cadera que encontramos, la bursitis trocánterea es de las más frecuentes .
El movimiento de la carrera a pie requiere que muchos músculos y articulaciones actúen de manera simultánea para conseguir un desplazamiento . Este movimiento necesita que todos ellos trabajen de forma coordinada y correcta para reducir , así, el riesgo de lesión. Que ello ocurra no sólo depende de que exista un trabajo coordinado, sino de que las estructuras anatómicas que intervienen estén localizadas en el lugar que les corresponda (que no haya desplazamientos) y que no sufran ninguna patología como podría ser un problema degenerativo que reduce funcionalidad. Además, es importante que se conozca la técnica de carrera y se sigan una serie de recomendaciones a nivel preventivo, como podría ser un calentamiento correcto o el uso de material adecuado.
Importante para el corredor
El corredor en muchas ocasiones peca de falta de información . Conoce a la perfección el último modelo de zapatilla, el gadget más “fashion” o está apuntado a todas las carreras que le atraen. Sin embargo, la gran duda que me suele asaltar en la consulta cuando veo a un “runner” es: ¿te conoces realmente?, ¿sabes cuáles son tus necesidades? Responder a esta pregunta con un “sí” o con un “no” puede evitar muchos problemas que dé inicio podrían evitarse o como mínimo reducir su riesgo de aparición .
Así, por ejemplo, saber que la cadera es una de las palancas más importantes para el movimiento y que su cuidado es esencial es importante pues puede provocar molestias y algunas lesiones, siendo la bursitis de las más frecuentes. Para entender en qué consiste, diremos que la cadera la forman estructuras óseas, músculos y tendones. Además, en ella se encuentran lo que se conocen como “bolsas serosas” (bursas), que son elementos de protección que actúan a modo de “almohadilla” y reducen la fricción entre elementos articulares. De las bursas de la cadera, la que cubre el extremo superior del fémur (el trocánter) es la que al inflamarse origina la bursitis trocantérea.
Factores de riesgo para la bursitis
Existen una serie de factores de riesgo que pueden predisponer a padecer esta lesión:
Dismetría de cadera : es decir, tener una extremidad inferior más larga o más corta que la otra. Al existir esta alteración el eje ya no es simétrico y, por tanto, el apoyo tampoco lo será. Al realizar el movimiento de la zancada este no será correcto y puede afectar a la bursa trocanterea, ocasionando una mayor probabilidad de fricción y posterior inflamación.
Debilidad muscular : los músculos estabilizadores de la cadera son básicos para que no se produzcan desplazamientos en el movimiento de las extremidades, al correr. Cuando estos músculos, entre los que se hallan los glúteos, extensores y flexores y abductores, no tienen un tono adecuado, se produce una falta de control. Esta debilidad además puede ir asociada a falta de flexibilidad, lo que provoca un aumento de tensión y por lo tanto un mayor riesgo de lesión.
Calzado inadecuado : un corredor debe de saber qué tipo de calzado requiere y para ello conocer si es pronador, supinador o neutro es importante para poder usar la zapatilla adecuada. Esto, aunque no lo parezca, va relacionado con la biomecánica de la marcha y por tanto con la técnica de la carrera.
Técnica de la carrera : salir a correr es uno de las prácticas deportivas más habituales entre la población mundial y una de las causas es la facilidad con la que se puede realizar. Pero correr también tiene una técnica y no conocerla aumenta el riesgo de lesión. Acortar zancadas en las bajadas o conocer cómo colocar el pie en el momento del apoyo pueden ser la diferencia entre lesionarse y no lesionarse.
Traumatismos : correr es un deporte de impacto y ese impacto de manera repetitiva puede ocasionar una lesión
Qué síntomas produce
Los síntomas que suelen referir los corredores que por primera vez se quejan de esta molestia, se basan en un dolor localizado en la zona lateral superior de la pierna. Este puede aparecer al subir o bajar escaleras o al hacer un movimiento de aducción , como sería cruzarlas, o al estirarse sobre el lateral afectado.
¿Tiene tratamiento?
En cuanto al tratamiento, es importante no sólo tratar los síntomas sino también conocer el origen , ya que depende de la causa que sea la que ha llevado a la aparición de estas molestias el tratamiento puede dirigirse hacia una opción u otra.
Para el tratamiento más inmediato, la actuación sería sobre la inflamación y, por tanto, habrá que detener o reducir la carga de la actividad momentáneamente, lo que dependerá de la evolución que presente.
Además, actuaciones concretas como la crioterapia serán de utilidad para reducir las molestias. Poner hielo de forma regular sobre la zona es una opción terapéutica fácil y que ofrece buenos resultados.
Acudir al fisioterapeuta es también una recomendación habitual ya que la lesión de la bursa puede verse beneficiada del trabajo de estiramientos o terapia manual que minimice los síntomas y, a la vez, ayude en la recuperación.
Como hemos comentado, conocer la causa proporcionará información muy relevante ya que quizá la causa se encuentra en un problema de simetría y con una visita al podólogo para valorarlo y darle solución con un alza o plantilla puede ser suficiente.
La debilidad muscular suele ser un problema frecuente . En general, son pocos los corredores que incluyen en su rutina de entrenamiento el trabajo de tonificación y fortalecimiento muscular. Al no hacerlo se disminuye la capacidad de control de la carrera y, por tanto, aumenta la posibilidad de lesiones , entre ellas la bursistis trocantérea . No sólo hay que realizar un trabajo de este tipo a nivel de tratamiento cuando ya se ha producido la lesión, sino que también es bueno realizarlo antes como trabajo preventivo.
 Savia
Savia