Artículos Especializados

Artículo especializado
El Efecto de las Redes Sociales en la Salud Mental
Si apagamos el ordenador, podemos coger la tablet, y si ésta se queda sin batería, siempre nos queda la opción de recurrir al móvil. Las redes sociales forman parte de nuestra vida y su utilización aumenta año tras año.
Los seres humanos somos seres sociales, criaturas destinadas a vivir en sociedad y con un cerebro programado para funcionar como miembros de un grupo social. Nos agrupamos para sobrevivir, y es por ello que las redes sociales han tenido y siguen teniendo tanto éxito, pues satisfacen una de las necesidades básicas de la Humanidad, la comunicación, y refuerzan el instinto de supervivencia al formar parte de una comunidad. Es en plataformas como Twitter, Facebook e Instagram, donde también hoy en día formamos y construimos relaciones, configuramos nuestra propia identidad, y nos expresamos y conocemos el mundo que nos rodea. Pero, ¿hemos valorado suficientemente qué riesgos supone?, ¿tiene algún beneficio esta revolucionaria manera de conectar entre nosotros?
Uso problemático de las redes y efectos negativos en la salud mental
Vaguebooking: es una forma de escribir poco clara e inquietante, que se utiliza en publicaciones para preocupar a los usuarios que las leen y captar su atención. Ej. “ Hoy no puedo más ”, “ Estoy tan cabreada… ” “ ¿Por qué? Sólo yo…” O signos de interrogación consecutivos para que los seguidores pregunten qué sucede.
Riesgos asociados
Soledad.
Pensamientos suicidas.
Depresión.
Egocentrismo.
FOMO: son las iniciales de “ fear of missing out” , que se puede traducir por “miedo a perderse algo” . La expresión describe una nueva forma de ansiedad, surgida con la aparición del móvil y las redes sociales, que se caracteriza por la necesidad compulsiva de estar constantemente conectado a lo que hacen los demás, para no perderse nada y estar presente en el momento del evento.
Riesgos asociados
Adicción.
Ansiedad.
Problemas en los hábitos de sueño (hay investigadores que creen que las luces LED de estos dispositivos interfieren con los mecanismos cerebrales que producen la melatonina, la hormona del sueño).
TOC (trastorno obsesivo compulsivo).
Bajo rendimiento académico.
Ciberbullyng y Sexting (compartir contenido de carácter sexual): las redes sociales presentan oportunidades para aquellos que quieren continuar con su abuso incluso cuando no están cerca físicamente del individuo.
Riesgos asociados
Depresión.
Ansiedad.
Insomnio.
Problemas alimentarios.
Pensamientos y conductas suicidas.
Bajo rendimiento académico.
Comparaciones : la difusión de imágenes manipuladas en las plataformas de redes sociales puede perpetuar expectativas poco realistas con las que compararse constantemente.
Riesgos asociados
Autoestima y autoimagen negativas.
Trastornos depresivos como la distimia (depresión leve persistente confundida en muchas ocasiones con pesimismo o negativismo).
Trastornos de la imagen corporal como el trastorno dismórfico (preocupación fuera de lo normal por algún defecto real o imaginado de la autoimagen), vigorexia, anorexia, etc.
Envidia, rivalidad.
Seguimiento pasivo: los usuarios que no suelen publicar, pero utilizan la red para “vigilar” al resto de usuarios, suelen experimentar emociones negativas que acaban dañando su salud mental.
Riesgos asociados
Sentimientos de envidia.
Trastornos depresivos.
Rabia, cólera e ira.
Sustitución “del mundo real”: Las redes sociales brindan la oportunidad, a muchas personas con ansiedad social, de resolver su incapacidad para relacionarse con otras personas cara a cara. Esta sustitución, todavía desalienta más las interacciones sociales fuera de la red y se agrava el problema.
Riesgos asociados
Aislamiento.
Soledad.
Personalidad antisocial.
Problemas familiares y de pareja.
Uso de las redes y efectos positivos en la salud mental
Autoexpresión: los usuarios que utilizan las redes sociales para explorar y expresarse, sobre todo los jóvenes y adolescentes que se encuentran en pleno desarrollo psicoemocional, pueden encontrar en este espacio, mediante la creación de un perfil con imágenes, videos y palabras que expresen cómo se identifican con el mundo y cuales son sus intereses, un lugar donde armar un “catálogo ” que los represente mostrando la mejor versión de ellos mismos.
Beneficios asociados
Construcción de identidad.
Aumento de la autoestima.
Aumento del nivel de conciencia.
Construcción de capital social: las redes sociales brindan la oportunidad de mantener el contacto con personas queridas que están en diferentes partes del mundo y facilitan el poder realizar nuevos amigos.
Beneficios asociados
Reducción de los sentimientos de soledad.
Construcción de comunidades: para las personas con problemas de salud mental que tienen dificultades para encontrar apoyo en su entorno, las redes sociales pueden actuar como una herramienta útil , brindando la posibilidad de compartir sus experiencias con otras personas con las que pueden empatizar y relacionarse. También, grupos que en el mundo real son una minoría, encuentran en las comunidades en línea, una red segura de apoyo a pesar de la separación geográfica, como por ejemplo la comunidad LGTBI o las minorías étnicas.
Beneficios asociados
Apoyo emocional.
Fortaleza y asertividad.
Construcción de identidad.
Esperanza.
Aprendizaje de nuevas estrategias.
Incremento de la capacidad para expresarse.

Artículo especializado
Dónde Encontrar Calcio Además de en la Leche
Cuando hablamos de alimentos ricos en calcio, hacemos una asociación directa con los productos lácteos , por ser una de las principales fuentes donde se encuentra este mineral. Una alimentación saludable debe aportar entre 800-1000mg de calcio al día, aunque hay etapas donde estas necesidades están aumentadas como en el embarazo, la lactancia y en la menopausia.
Para asegurar una ingesta óptima de este mineral se recomienda tomar dos o tres raciones de lácteos al día, siendo una ración el equivalente a un vaso de leche, dos yogures naturales, preferiblemente sin azúcar y 60 gramos de queso curado o 125 gramos de queso fresco.
Pero si decidimos no tomar lácteos debido a una intolerancia a lactosa (azúcar de la leche), alergia a la caseína (proteína de le leche) o por la decisión de seguir una dieta sin lácteos, no tiene por qué suponer ningún problema si sabemos qué alimentos elegir ricos en calcio y cómo combinarlos para favorecer su absorción. Podemos asegurar una ingesta óptima de calcio siguiendo algunos consejos:
Consumir verduras de hoja verde a diario.
Las verduras de hoja verde son alimentos ricos en calcio ( acelgas, espinacas, berros, brócoli, col rizada, perejil o lechuga ) pero este calcio vegetal no se aprovecha tan bien como en los lácteos. Si consumimos las verduras mezcladas con semillas, frutos secos o legumbres aumentamos la cantidad de calcio y enriquecemos el plato. Podemos incluir las verduras como acompañamiento del plato y consumirlas en forma de ensaladas, salteadas, al vapor, en sopas y purés.
Añadir semillas.
Las semillas de sésamo son una buena fuente de calcio, pero para que esté disponible y se aproveche mejor, se recomienda triturarlas en un molinillo de café o similar. Se pueden consumir crudas o tostadas y podemos añadirlas en los purés, salteados, ensaladas, yogur y postres . También podemos consumirlas en forma de crema o pasta (tahini) para elaborar el hummus o formando parte de platos de pasta o arroz. Las semillas de lino y chía también son buenas fuentes de calcio.
Frutos secos
Los frutos secos son una buena fuente natural de calcio. Son alimentos muy saludables, ideales para incluirlos en el desayuno o a media tarde. Añadir un puñadito equivale a una ración, aproximadamente 25 gramos. También pueden formar parte de platos como en purés, ensaladas, salteados, guisos, pastas, arroces y postres. Las almendras y las avellanas son los frutos secos que mayor cantidad de calcio contienen. Una ración de 100 gramos de almendras aporta casi el doble de calcio que medio vaso de leche. También son buenas fuentes los pistachos y las nueces.
Legumbres
Dentro de este grupo, la soja destaca por ser la más rica en calcio. Así, 100 gramos de soja aportan aproximadamente la misma dosis de calcio que un vaso de leche. En forma de bebida como bebida de soja es una buena alternativa para las personas alérgicas a algún componente de la leche de vaca. También sus derivados son fuentes importantes de calcio ( tofu, tempeh, miso ). Otras legumbres como los altramuces, alubias, garbanzos y habas también son buenas alterativas por ser ricas en calcio.
Si consumimos las legumbres mezcladas con semillas o frutos secos enriquecemos el plato añadiendo más calcio.
Pescados
Los pescados azules de hueso blando que se ingieren con la espina (sardinas, anchoas y boquerón) son una buena fuente de calcio . Especialmente destacan las sardinas enlatadas, ya que durante el tratamiento térmico al que es sometida la conserva para el consumo, la espina se ablanda y el calcio de las espinas pasa a la carne. Además, contienen vitamina D que ayuda al organismo en la absorción del calcio. Los crustáceos y mariscos como el calamar, pulpo, almejas, berberechos, langostinos y mejillones también son buenas fuentes de calcio.
Una combinación saludable consiste en mezclar el pescado azul (sardinas) con los frutos secos (salsa de almendras, picada de avellana) ya que nos aporta calcio y vitamina D.
Algas
Son vegetales que provienen del mar y son unas de las fuentes más ricas de calcio de origen vegetal. Cada vez se utilizan más en la gastronomía, pero se debe tener en cuenta que son alimentos muy concentrados, por lo que no se debe consumir en grandes cantidades. La más ricas en calcio es el alga wakame , 100g de alga contiene 10 veces más calcio que medio vaso de leche. También destacan por su contenido en calcio las algas Hiziki, arame, kombu, espagueti de mar, nori
Su sabor es intenso y pueden formar parte de platos como ensaladas, sopas, guisos, mezcladas con legumbres o arroz y recetas más elaboradas como paté de algas
Por último, destacaremos que para aprovechar el calcio que consumimos, hay ciertos nutrientes de los alimentos que actúan como aliados del calcio, favoreciendo su absorción (vitamina D, magnesio). Por contra, deberíamos evitar el consumo de ciertos alimentos y nutrientes junto con los alimentos ricos en calcio, por inhibir su absorción (cafeína, alcohol, oxalato, fitato y un exceso de sodio y proteína).

Artículo especializado
Cuidados Paliativos
La muerte es un hecho ineludible al cual, si no sucede de manera brusca, todos vamos a llegar, ya sea a causa de enfermedades que evolucionan hacia etapas finales, por varios problemas de salud que en su conjunto imposibiliten seguir con vida, o bien porque se haya alcanzado un grado de fragilidad extrema en la cual el cuerpo no dé más de sí.
A qué se refieren
De una persona que está en alguna de estas situaciones decimos que entra en una fase terminal. Es decir, se sabe con certeza que morirá en un periodo de tiempo breve y ya no se le aplican medidas terapéuticas, si no que los tratamientos que reciben son para aliviar los síntomas, a la vez que se garantiza el apoyo tanto al enfermo como a su entorno. Este abordaje integral tanto físico como emociona l es de lo que se encargan los cuidados paliativos.
Más allá de la oncología
En general, las personas asociamos el trabajo de la medicina paliativa a los pacientes oncológicos. Sin embargo, los cuidados paliativos no son exclusivos de la oncología , sino que se pueden aplicar a cualquier enfermedad de larga evolución que entra en una fase irreversible, como la insuficiencia cardíaca, respiratoria, renal o hepática, los diferentes tipos de demencias , o los ancianos con varias patologías que, sin ser ninguna ellas grave de manera aislada, en su conjunto lo hacen frágil e imposibilitan que la persona siga con vida por demasiado tiempo.
Los cuidados paliativos, independientemente de a qué tipo de paciente se apliquen, se rigen siempre por los mismos principios:
Aceptar la muerte como un proceso natural.
No acelerar ni retrasar el fallecimiento.
Aliviar tanto el dolor como otros síntomas de estrés (ahogo, agitación, ansiedad).
Integrar aspectos psicológicos y espirituales.
Mantener la máxima actividad posible hasta que se produzca el óbito.
Acompañar a la familia tanto durante la enfermedad como en proceso de duelo.
Las personas que arrostran una situación terminal de manera lúcida suelen tener una serie de deseos que coinciden con los principios mencionados arriba, junto con la voluntad de conservar el sentido de control sobre su situación, aliviar la carga de los cuidadores principales e intensificar la relación con sus seres queridos. El proceso paliativo debe facilitar activamente estos deseos.
Casos concretos
En el caso de los pacientes con un cáncer incurable la progresión de su enfermedad y su deterioro funcional se da de manera progresiva y predecible. No obstante, en el caso de las enfermedades crónicas no oncológicas el proceso es más complejo , dado que dicha progresión no es continua sino más bien fluctuante, con pasos adelante y atrás en la evolución del estado del paciente, o empeoramientos súbitos que a veces no son recuperables ni predecibles. Esta evolución algo más errática hace que el cuidado paliativo sea más complejo.
Las personas ancianas frágiles que están en una situación de final de vida presentan unas características de este estado un tanto diferentes con respecto a las personas de menor edad. Dada la edad avanzada de los pacientes, la aceptación de la muerte como un hecho ineludible suele ser más sencilla , aunque no siempre es así. Asimismo, la percepción del dolor de estas personas puede ser menor que en pacientes más jóvenes , de manera que el organismo puede estar sufriendo sin que desde fuera resulte evidente. Cuando un mismo paciente padece varias enfermedades crónicas graves y sufre algún tipo de trastorno cognitivo (demencia, estado confusional), junto con la gran cantidad de medicamentos que estas situaciones conllevan, en ocasiones los síntomas de la fase terminal, la ansiedad o el disconfort del paciente puede ser infravalorados por el personal sanitario a cargo del paciente.
La medicina paliativa aboga por una muerte digna , a poder ser en el domicilio y acompañado de los seres queridos por el paciente. La mayoría de los pacientes terminales desean esta situación y, sin embargo, muchas veces esto no ocurre, por las dificultades del entorno familiar y por la falta de una cobertura asistencial continuada en el domicilio y una correcta coordinación entre los diferentes grupos asistenciales implicados en el cuidado paliativo. No podemos decidir cómo nacemos, pero todos deberíamos poder decidir cómo queremos morir.
Precisamente en los momentos finales de la vida es cuando resulta más necesario que se ofrezca un soporte integral al paciente y su entorno, con humanidad, con empatía, con respeto por las creencias de cada persona y, sobre todo, salvaguardando la dignidad del paciente y de sus seres queridos. La muerte, en tanto que inevitable, debería ser siempre digna.

Artículo especializado
Nuevos Medidores de Glucosa
Somos conocedores de la aversión que supone la medición de la glucemia (glucosa en sangre) en aquellos pacientes con enfermedades metabólicas, sobre todo, de diabetes mellitus. No sólo los pacientes diabéticos insulinizados deben someterse a controles periódicos, sino también aquellos con niveles de glucemia límites controlados sólo con dieta, los pacientes medicados con antidiabéticos orales o las embarazadas con niveles glucémicos superiores a los considerados como normales durante la gestación.
La tendencia terapéutica actual
Si fuera suficiente una punción capilar (en el pulpejo del dedo) cada cierto tiempo muchos de nosotros aceptaríamos el reto. Sin embargo, algunos pacientes deben realizarse varias mediciones al día. Por ello la industria farmacéutica no cesa en su investigación continuada para facilitar el cumplimiento y la adherencia del paciente en enfermedades crónicas. En esa línea, la tendencia terapéutica actual está enfocada hacia la combinación fija de dos o más fármacos en una misma pastilla , de forma que el paciente tome menos comprimidos al día y minimice los olvidos, por ejemplo.
Pasado, presente y futuro de los medidores
Otro de los campos en los que se ha focalizado la investigación médica ha sido el de los medidores de glucosa.
Inicialmente, los medidores de glucosa capilar eran de gran tamaño y con lancetas o agujas de mayor calibre.
Se ha optimizado su diseño siendo los glucómetros actuales de un tamaño y peso muy inferior a los anteriores, con agujas mucho más finas y pantallas grandes y fácilmente visibles. Nos facilitan el valor de la glucosa medida en sangre (por ello pinchamos en el pulpejo del dedo, rico en capilares). Asimismo, permiten almacenar datos para llevar un control evolutivo de nuestros valores.
Los dispositivos se han ido adaptando a nuestras necesidades y nosotros a los nuevos dispositivos. Todos los dispositivos requieren un adiestramiento de uso por parte del paciente.
Medidores continuos de glucosa
Actualmente han salido al mercado otro tipo de dispositivos, llamados medidores continuos de glucosa. Estos aparatos facilitan mediciones frecuentes del valor de la glucosa del espacio intersticial (entre las células) a diferencia de los anteriores (que facilitan el valor de la glucosa en sangre medida en los capilares del dedo). Consiste en un sensor insertado en la piel y un transmisor que envía la señal al receptor que refleja el resultado en una pantalla. Actualmente ya existen diferentes medidores continuos de glucosa comercializados.
Es el dispositivo más empleado en pacientes diabéticos tipo 1 o en los diabéticos tipo 2 insulinizados. La colocación del sensor fijo se realiza en la parte posteroexterna del brazo y consiste en el anclaje de una minúscula aguja sobre la que se adapta el transmisor (tiene el tamaño de una moneda de 2 euros) quedando fijado en el brazo para hacer cuantas mediciones precisemos sin necesidad de nuevos pinchazos. La medición se realiza pasando un receptor sobre el transmisor colocado fijo y obtenemos el valor de la glucosa de forma instantánea.
Para familiarizarnos con el funcionamiento podríamos decir que la lectura funciona de forma similar al scanner de lectura de precios que encontramos en las columnas de los supermercados (al aproximar el producto al lector nos indica el precio automáticamente). Lo más relevante es que el paciente portador del sensor-transmisor puede hacer vida absolutamente normal, desde ducharse hasta realizar deporte. La única precaución para tener en cuenta es el recambio de forma periódica (cada 14 días, normalmente).
El parche
También existe otra alternativa en forma de parche que, colocado sobre la piel, nos permite realizar mediciones a través de los folículos pilosos, mediante unos minúsculos sensores que permiten realizar varias mediciones. Los registros serían enviados al teléfono, así como las posibles alertas detectadas durante la medición, cosa que permitiría adoptar medidas correctivas al paciente de forma inmediata.
Otras opciones
Posteriormente, se han lanzado otras opciones. Mencionaremos un dispositivo eficaz durante meses sin necesidad de recambio del sensor durante ese periodo. Este sistema está formado por tres elementos interconectados: un sensor, un transmisor y una aplicación de móvil. El sensor es una pequeña cápsula que se implanta en el brazo a través de una pequeña incisión y sobre el cuál se coloca el transmisor que envía los datos a la aplicación preinstalada en nuestro móvil de forma inmediata a través del sistema Bluetooth . En este dispositivo el transmisor puede extraerse para cargarse y también es posible su exposición al agua. Por otro lado, y para la tranquilidad del paciente, emite un aviso a modo de alarma cuando los valores obtenidos se encuentran fuera del intervalo establecido como normal.
Estos dispositivos de última generación suponen un acercamiento de la tecnología a las enfermedades crónicas. Aportan múltiples ventajas (pueden emplearse en niños, almacenan datos, emiten alertas, evitan punciones diarias…). Lamentablemente, de momento, no están subvencionados en todas las comunidades ni en todo el colectivo de diabéticos. Actualmente la subvención va dirigida a la población joven afecta de diabetes tipo 1 y residentes en determinadas comunidades. Albergamos ciertas esperanzas de lograr que esa subvención se extienda al resto del colectivo de diabéticos de las diferentes comunidades.

Artículo especializado
Dónde Encontrar Proteínas Más Allá de la Carne y el Pescado
Las proteínas constituyen uno de los nutrientes fundamentales para desarrollar multitud de procesos biológicos de nuestro cuerpo entre los que destacamos su función en la regeneración de tejidos y órganos, funciones defensivas, reguladoras, enzimáticas y hormonales, por lo que es importante que formen parte de nuestra alimentación ya que ello condicionará nuestro estado de salud y composición corporal.
Si bien las proteínas están contenidas principalmente y en mayor proporción en alimentos de origen animal (carnes, pescados, lácteos y huevos), existen muchos alimentos de origen vegetal que poseen proteína y que incluyen, además, otros nutrientes ausentes en alimentos de origen animal como fibra, ciertas vitaminas y minerales y grasas vegetales de alta calidad.
¿Qué es una proteína vegetal?
Para entender mejor qué alimentos vegetales contienen proteínas, es importante conocer qué es exactamente una proteína y cuáles son sus estructuras.
A grandes rasgos, podríamos definir las proteínas como unas sustancias nitrogenadas compuestas por cadenas de aminoácidos , en el que cada aminoácido realiza una función diferente. Por ello, las distintas proteínas se caracterizan por tener diferentes aminoácidos, entre los que destacamos los aminoácidos esenciales (histidina, fenilalanina, isoleucina, leucina, lisina, metionina, treonina, triptófano y valina) que son los que nuestro organismo no es capaz de sintetizar por sí mismo y debemos obtenerlos de la alimentación de forma diaria. Por eso se dice que una proteína es completa si contiene todos los aminoácidos esenciales en cantidades suficientes.
Las proteínas vegetales también contienen aminoácidos aunque no todas poseen aminoácidos esenciales o a veces los contienen en cantidades muy pequeñas. Por tanto, debemos conocer qué vegetales contienen aminoácidos esenciales en mayor proporción y cuáles se deben combinar con otros alimentos (como los cereales) para poder obtener de nuevo proteínas completas, con todos los aminoácidos esenciales.
Principales fuentes de proteínas vegetales
Podemos encontrar proteína en las legumbres, los frutos secos, los cereales y sus derivados, las semillas de girasol, las setas y las hortalizas.
Aunque la cantidad y calidad de las proteínas difiere muchos entre estos alimentos, si los combinamos en una dieta equilibrada, podemos proporcionar una importante cantidad de proteínas a nuestro organismo. A continuación, mostramos la cantidad de proteínas (gramos por cada 100 gramos de producto) que contienen diferentes alimentos vegetales:
ALIMENTO
GRAMOS DE PROTEÍNA /
100 GRAMOS ALIMENTO
SOJA
35
SEMILLAS CALABAZA
30
SEMILLAS CAÑAMO
25
SEITÁN
24
ALUBIAS
23
LENTEJAS
23
GARBANZOS
20
CACAHUETE
20
CHÍA
17
SÉSAMO
17
AVENA
17
NUEZ
17
ALMENDRA
16
QUINOA
15
¿Qué alimentos contienen proteínas vegetales completas?
Independientemente de la cantidad, también importa la calidad de la proteína, por lo que es importante incidir en los alimentos de origen vegetal que poseen proteínas completas como:
La soja y sus derivados (tofu, tempeh).
Los garbanzos.
Algunos tipos de alubias.
Los pistachos.
La quinoa.
Las semillas de cáñamo.
El amaranto.
¿Cómo combinar otros alimentos vegetales para obtener proteínas completas?
Por otra parte, hay que tener tener cuenta que hay alimentos vegetales que contienen aminoácidos esenciales, pero alguno de ellos está en menor proporción, hecho que se conoce como aminoácido limitante:
Las legumbres (las lentejas) tienen un poquito menos de metionina que del resto de aminoácidos esenciales.
Los cereales (arroz) son limitantes en lisina y treonina.
Las verduras son limitantes metionina y isoleucina.
Algunas semillas y frutos secos son limitantes en lisina e isoleucina.
Por ello, si combinamos alimentos con aminoácidos limitantes complementarios, podemos obtener proteínas de alta calidad en nuestro día a día sin la necesidad de aportar alimentos de origen animal. Entre las mejores combinaciones de alimentos vegetales encontramos:
COMBINACIÓN
EJEMPLOS
CEREALES+LEGUMBRES
Lentejas con arroz integral, cuscús con garbanzos, humus untado en pan, tortillas de maíz rellenas de frijoles, soja con arroz, alubias con arroz, bebida de soja con copos de avena.
LEGUMBRES+FRUTOS SECOS
Ensalada de alubias con nueces, hamburguesas de tofu y frutos secos, garbanzos con espinacas, pasas y piñones, humus con semillas de sésamo
CEREALES + FRUTOS SECOS
Arroz frito con anacardos, pan de nueces, bizcocho de almendra, galletas de avena y frutos secos, ensalada de arroz con nueces, espaguetis con pesto de almendras o piñones
Además, no es necesario que hagamos estas combinaciones ni en el mismo plato, ni en la misma comida ya que nuestro hígado tiene un “pool o depósito” de aminoácidos en el que se van almacenando estos compuestos a lo largo del día. Por eso, es tan efectivo comer lentejas con arroz que comer un plato que contenga lentejas en la comida y comer un plato que contenga arroz en la cena.
Por último, destacar que, hoy en día existen multitud de productos vegetarianos que son el resultado de modificar o fermentar ciertas legumbres o cereales como el tofu, el tempeh y la soja texturizad a (que provienen de la soja) o el seitán (derivado del gluten de trigo), todos ellos ricos en proteínas vegetales. Además, son productos que pueden utilizarse como sustituto de la carne ya sea en guisos, para rellenar verduras o para añadir en las ensaladas.

Artículo especializado
¿Cómo Ayudar a una Persona con Cáncer?
El cáncer es la epidemia del mundo actual. Afecta a todas las edades, niveles socio-económicos y etnias. Se estima que más de 32 millones de personas en todo el mundo tiene cáncer. No obstante, no sólo quienes lo padecen son los “afectados”. También la familia, amigos y otras personas del entorno cercano sufren el diagnóstico, por lo que la repercusión de la enfermedad es devastadora.
No es fácil, pero se puede
Los familiares y amigos quieren ayudar a la persona con cáncer, pero a veces no saben cómo. Pueden cambiar de tema porque temen meter la pata e incomodar a la persona, pueden no saber cómo enfocar la conversación quedándose en silencio, pueden sentirse fuera de lugar, etc. Se necesitan herramientas para ayudar.
A pesar de la palabra cáncer genera emociones muy negativas, es importante contrarrestarlas con esperanza . Cada vez se detecta la enfermedad en etapas más iniciales, por lo que suele ser más fácil de tratar. También cabe recordar que hoy en día, la mayoría de casos de cáncer son tratables y las investigaciones avanzan a pasos agigantados.
¿Qué significa el diagnóstico?
Cada persona es un mundo y entiende el diagnóstico de maneras muy diversas. Hay tantas formas de entender el cáncer como personas lo padecen, por lo que es fundamental que quienes estén alrededor traten de alinearse con la particular forma de entenderlo de la persona. No existen frases genéricas de consuelo que vayan bien a todas las personas.
Es normal y esperable que la persona experimente una amplia variedad de emociones y oscile de unas a otras (en cuestión de días o minutos) o incluso las sienta simultáneamente. Suele aparecer miedo, tristeza, frustración, rabia, sensación de falta de control, soledad o desconexión respecto a los demás, sentimientos de culpabilidad…
De cara a ayudar a la persona con cáncer, es importante tener en cuenta algunas variables. La primera de todas sería calibrar el grado de proximidad con la persona. No se involucra de la misma manera un compañero de trabajo o un vecino que una pareja o un progenitor. Sin embargo, todos pueden ser un punto de apoyo importante para la persona, de un modo u otro.
También es importante tener en cuenta el pronóstico. Las consecuencias emocionales serán diferentes si es un proceso resoluble o no.
Del mismo modo, ajustarse al momento en el que está la persona respecto a la enfermedad es fundamental. Algunas personas viven muchos años con cáncer, por lo que también varía su forma de entender los tratamientos y las fases de la enfermedad. No es lo mismo acabar de recibir el diagnóstico, que estar en pleno tratamiento o en fase terminal.
¿Qué hacer?
Escucha empáticamente : tenemos dos orejas y una boca para escucha el doble que hablamos. Intenta entender cómo se siente y qué necesita la persona, sin dar cosas por sentado ni intentando cambiar sus sentimientos. Recuerda que no tienes por qué tener una respuesta para todo.
Respeta también que no quiera hablar, dile que está bien igualmente y muéstrate disponible si cambia de opinión. No todas las personas tienen la misma necesidad de exteriorizar. Observa y adáptate a lo que prefiera.
Deja tus sentimientos y miedos a un lado y céntrate en los de la persona. Si te sobrepasan tus emociones, coméntaselo o apártate hasta que sea posible hablar sin que la persona tenga que consolarte.
Muéstrale tu interés y predisposición . Sé asequible cuando te necesite.
Respeta sus decisiones en el tratamiento de la enfermedad, estés o no de acuerdo.
Espera oscilaciones : habrán días mejores y peores, tanto emocional como físicamente.
Sé paciente y tolerante.
Proponle actividades o proyectos . Que sea la persona quien decida si participa o no, no tú.
Ofrécele tu ayuda en cosas concretas : gestiones, acompañarlo a visitas médicas, compras o ayuda con las comidas, cuidado de los niños…
Colabora con su entorno más inmediato: reducir el estrés de quienes le rodean también puede reducir su estrés.
¿Qué no hacer?
No juzgues . No ofrezcas consejos u opiniones a menos que te lo solicite.
No personalices . Intenta entender que la persona con cáncer puede necesitar estar sola a veces o manifestar emociones negativas, entiende que no va contra ti.
No hagas de la enfermedad un tema tabú .
No seas condescendiente . No lo trates como enfermo sino como persona.
Abandona las frases hechas , p.ej. “sé cómo te sientes” (en realidad sólo lo sabe la persona).
Compórtate en el día a día con la persona como lo hacías antes del diagnóstico. P.ej. no dejes de ponerle un límite cuando se exceda sólo porque está enfermo, o mantén el contacto físico que siempre has tenido, etc.
No presiones . A veces, con las mejores intenciones, los mejores efectos. P.ej., recordarle todo el tiempo a la persona lo valiente o fuerte que es afrontando el proceso puede hacer que no se comunique durante los momentos en que está mal y termine aislándose.
No te distancies . El cáncer puede poner en jaque tus propios temores (enfermedad, debilidades, muerte) y eso hacer que te alejes de la persona.
Artículo especializado
Donación de Sangre
Todos los seres humanos podemos, a lo largo de nuestra vida y por múltiples causas, tener la necesidad de recibir una trasfusión de sangre . La sangre, un bien valiosísimo, es un producto biológico que, lamentablemente, no se puede crear artificialmente ni existe nada que lo sustituya, de manera que la única manera de obtenerla para poder trasfundir a los pacientes que lo precisan es mediante las donaciones desinteresadas. Por otro lado, la sangre que se dona y se almacena es perecedera , es decir, se hace inservible al cabo de un cierto tiempo, de tal modo que la necesidad de obtener sangre es constante y en ocasiones apremiante.
La donación de sangre en nuestro país está regulada para que sea un acto voluntario, gratuito, anónimo, altruista y responsable.
La donación de sangre en cifras
Durante el año 2017 se llevaron a cabo en España un total de 1.689.131 donaciones, lo cual supone un descenso del 0,93% con respecto al año anterior y una cifra de 36,27 donaciones por cada 1.000 habitantes. De todas las personas que donaron, 181.495 fueron donantes nuevos y había registrados como donantes activos un total de 1.990.300 personas. De todos estos donantes un 56% eran hombres y un 44% mujeres. Por edades, el 30% tenían entre 18 y 30 años , el 40% entre 31 y 45 años, y el 30% restante entre los 46 y los 65 años de edad. Por grupos sanguíneos las donaciones fueron en un 42% del grupo A, en un 45% del grupo 0, en un 9% del grupo B y en un 4% del grupo AB. Las personas con grupos AB, B, 0- y A- es esencial que donen, dado que estos grupos son escasos y siempre se necesita de ellos.
Cómo se utilizó esta sangre
Del total de la sangre obtenida, se empleó en:
Pacientes oncológicos (34%)
Operaciones quirúrgicas de diversa índole (25%)
Pacientes crónicos y trasplantados (21%)
Anemias (15%)
Procedimientos obstétricos y ginecológicos (5%)
Condiciones para ser donante de sangre
Para donar sangre se deben reunir unas condiciones mínimas que son:
Tener entre 18 y 65 años de edad.
Pesar más de 50 kg.
No padecer enfermedades transmisibles por la sangre (VIH, hepatitis B o C, sífilis), ser diabético insulinodependiente, epiléptico o padecer alguna enfermedad grave.
El proceso de donar sangre
Cada vez que se dona se obtienen unos 450 ml de sangre . Antes de la llevar a cabo la extracción el personal médico entrevista al potencial donante y se evalúa si es apto. Hecho esto, se procede a la extracción canalizando una vena . Todo el proceso no dura más de 10 minutos. Después de la extracción el donante se queda unos minutos en observación y se le aporta hidratación y glucosa. Cada muestra de sangre donada se analiza y se evalúa la posible presencia de hepatitis B y C, VIH y sífilis . De esta manera, si se hallase alguna de estas enfermedades, el banco de sangre se pondría en contacto con el donante.
Cuánta sangre se puede donar
En un año los hombres pueden donar hasta cuatro veces , mientras que las mujeres solamente pueden hacerlo un máximo de tres veces . La sangre, al llegar a los bancos de sangre, es procesada y dividida en sus tres fases: glóbulos rojos, plasma y plaquetas. La mayoría de las veces se realizan donaciones de sangre total y son los bancos de sangre los que separan los componentes, pero también se pueden realizar donaciones específicas de plaquetas, leucocitos o plasma.
Se estima que de cada 10 personas que ingresan en un hospital, una de ellas precisará una trasfusión de sangre, del mismo modo que se calcula que la mitad de la población de España va a necesitar que le trasfundan sangre en algún momento de su vida. Mediante este acto que apenas nos roba media hora de nuestro tiempo se pueden salvar tres vidas humanas.
Con estas cifras, queda patente la necesidad de que todos nos concienciemos sobre cuán importante es donar sangre, dentro de nuestras posibilidades. Como miembros de una sociedad digna, donar sangre es un hecho altruista que supone un beneficio para todos, ya que cualquiera de nosotros, a cualquier edad, puede precisar que le realicen una trasfusión de sangre.
Aconsejamos encarecidamente que ponerse en contacto con el banco de sangre más cercano al domicilio y hacerse donantes. Nuestro esfuerzo de hoy puede salvar una vida en un futuro, la nuestra o la de otras personas.

Artículo especializado
Dolor Lumbar por Caída
Joaquín lleva montando a caballo desde niño. Visita la consulta porque hace una semana, montando tuvo una caída. Nos explica que el caballo se asustó y Joaquín cayó al suelo hacia atrás parando el golpe con la cadera y la cabeza.
En la cabeza lleva varios puntos de sutura y en el resto del cuerpo no presenta ninguna fractura. Sin embargo, tiene un dolor intenso en su pelvis izquierda que aumenta cuando está sentado largos periodos de tiempo.
Cuando el cuerpo sufre un traumatismo, el sistema músculo esquelético se resiente, las articulaciones que sufren el impacto pierden su función y los músculos de la zona se contraen defensivamente para proteger las estructuras que rodean.
En el caso de Joaquín, la articulación que golpeó el suelo fue la pelvis izquierda y el hueso más afectado fue su sacro . Cuando realizamos la exploración general de toda la columna, observamos que el movimiento de las vértebras lumbares y el sacro está muy limitado junto a una musculatura fuertemente contraída.
En la primera sesión tenemos como objetivos:
Valorar la movilidad de toda la columna incluida la pelvis . Aunque el golpe fue recibido en la pelvis y en la cabeza, debemos valorar toda la movilidad de la columna. La fuerza del impacto puede transmitirse a través de las estructuras óseas y tejidos blandos y afectar a zonas lejanas al impacto.
Recuperar la función de las zonas de la columna que tienen menos movilidad. Realizamos técnicas manipulativas para estimular el sistema de ligamentos y músculos que fijan las articulaciones lesionadas y así recuperamos la movilidad perdida.
Liberar la zona muscular que está sobrecargada por el impacto. Utilizamos técnicas de masaje combinadas con estiramientos de los músculos contraídos por el impacto, de esta forma, reducimos el dolor y le damos mayor flexibilidad a los tejidos para una correcta recuperación.
En la segunda sesión , ha pasado una semana. Joaquín ya no tiene puntos de sutura, nos cuenta que los dolores se han reducido casi por completo. En la exploración general, los movimientos de la columna que antes estaban limitados han recuperado su movilidad pero observamos que la zona de la pelvis y de las cervicales aún siguen bloqueadas.
El objetivo en esta segunda sesión será:
Revisar la columna vertebral para identificar posibles zonas de bloqueo . La pelvis izquierda de Joaquín y alguna de sus cervicales siguen con la movilidad limitada. Realizamos técnicas de movilidad articular para recuperar su movimiento.
Restablecer la flexibilidad en los tejidos: Trabajamos a nivel de los músculos y ligamentos de las zonas bloqueadas. Realizamos estiramientos suaves para conseguir la relajación de los tejidos.
Tratamos e l sacro y los tejidos relacionados con él. Este hueso forma parte de la pelvis, cuando Joaquín se cayó del caballo su sacro recibió el impacto de forma directa, esto hizo que la pelvis y la columna lumbar perdieran movilidad.
Enseñamos a Joaquín ejercicios específicos de estiramiento para realizarlos en su domicilio .
Después de 15 días, realizamos una tercera sesión :
Joaquín se encuentra bien, no tienen dolores y su movilidad es correcta. Ha vuelto a montar a caballo y continúa con su rutina de estiramientos.
En esta sesión realizamos de nuevo una exploración de las estructuras afectadas y comprobamos que los movimientos de la columna y de la pelvis son correctos. Sin embargo, encontramos zonas de tensión muscular que tratamos con técnicas de masaje y estiramientos.
Por último, recomendamos a Joaquín seguir haciendo los estiramientos que le enseñamos en la anterior sesión durante un mes.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Deportistas Electrónicos
En los últimos años, la tecnología ha cambiado nuestra forma de estar en el mundo, la forma en que nos comunicarnos, los avances tecnológicos en medicina… tanto es así, que hace un tiempo comenzó a tener cierta relevancia el mundo del videojuego. Hoy en día gracias a internet y a las nuevas plataformas estos juegos mueven millones de euros y concentran miles de personas, me atrevería a decir que se han convertido en deportes de élite.
Los jugadores de videojuegos, llamados “ gamers ”, están considerados como deportistas profesionales, juegan en una Liga Profesional de Videojuegos (LPV) que les obliga a pasar la mayor parte del día sentados frente a una pantalla con posturas mantenidas y realizando movimientos repetidos.
En España los deportes electrónicos suman 3,7 millones de espectadores y están en plena expansión. Como cualquier deportista, estos jugadores profesionales también se lesionan. Es cierto que no corren detrás de una pelota ni lanzan tiros a canasta, pero las posturas que adoptan delante de la pantalla, junto a los movimientos rápidos y repetidos durante largas horas, generan lesiones que bien podrían ser de un tenista profesional o un jugador de balonmano. Al igual que un deportista que entrena largas horas y repite su gesto deportivo, los “gamers” están sometidos a un nivel muy alto de concentración no siendo conscientes de su postura cuando juegan. En cuanto al gesto de juego, los hombros, las manos y los dedos repiten un millar de veces el mismo movimiento cuando tienen que pulsar las teclas para dirigir el juego en pantalla.
Como bien sabemos, si el cuerpo realiza funciones por encima de sus posibilidades, la musculatura sufre y la forma en la que responde es a través de una lesión. Por eso, una vez que se llega a estos niveles de competición es importante realizar:
1º: Un programa de tratamiento preventivo.
-La alimentación y el ejercicio físico son parte fundamental para la prevención de lesiones. El cuerpo debe estar preparado cuando le sometemos a largas horas jugando frente a la pantalla.
-El trabajo de fuerza en la parte del tronco y los brazos es muy importante para poder realizar los movimientos de manos de forma correcta y sin provocar lesiones.
-Corregir la postura mientras se juega para que el movimiento específico que realizan las manos y los dedos sea el más económico posible y así evitar la fatiga muscular y las posteriores lesiones.
2º: Un programa de calentamiento
Antes de empezar el juego, debemos preparar las articulaciones y los músculos que van a trabajar durante largas horas. Realizaremos ejercicios suaves de movilidad para la parte superior del tronco, los brazos, las manos y los dedos.
3º: Un programa postgamer
Al finalizar el juego nuestro cuerpo se ha sometido a un gran estrés físico y mental. Los estiramientos y el tratamiento de descarga muscular son importantes para restablecer el equilibrio de las estructuras trabajadas en el juego y evitar posteriores lesiones.
ESTIRAMIENTOS PARA EL CUELLO: cogemos la cabeza con nuestra mano y la llevamos hacia un hombro durante 30sg, después realizamos lo mismo hacia el otro hombro y hacia el suelo.
ESTIRAMIENTO DE TRONCO SUPERIOR: PECTORALES Y CADENA ANTERIOR
ESTIRAMIENTOS DE BRAZOS, MANOS Y DEDOS
Cogemos la palma de las manos con la otra mano y estiramos el brazo hacia delante.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor de Espalda en la Oficina
¿Tienes dolor de espalda durante las horas de trabajo? Los dolores de espalda pueden tener múltiples causas: estrés, una alimentación inadecuada, posturas incorrectas…
La OMS (Organización Mundial de la Salud) nos indica que el 37% de los trabajadores sufre dolor de espalda por causas laborales; una de esas causas es la postura que adoptamos frente al ordenador. Por ello, es recomendable tomar conciencia de la posición que tienen nuestras articulaciones cuando estamos realizando cualquier actividad, más aún si las posturas son mantenidas en el tiempo.
¿Qué es la postura?
La postura viene determinada por la relación y el alineamiento de las diferentes estructuras del cuerpo. Si esta alineación no es la correcta, se produce un desequilibrio muscular , originando tensiones innecesarias que afectan a huesos, articulaciones, ligamentos y músculos.
¿Qué postura adoptamos frente a un ordenador?
Cuando estamos frente a un ordenador, el estrés, la concentración y el interés que tenemos sobre el trabajo que estamos realizando en la pantalla hacen que el eje vertical que forman la cabeza, el tronco y la pelvis esté desplazado anteriormente, buscando de alguna forma disminuir la distancia que existe entre la pantalla y nuestros ojos.
El desplazamiento anterior de este eje pone de manifiesto un desequilibrio entre los músculos que están en la parte anterior del cuerpo y los músculos que se sitúan en la parte posterior. La pelvis está desplazada hacia delante –cuando nos sentamos al borde de la silla–, la posición del tronco está semiflexionada (cifosis dorsal), los hombros adoptan una postura “redondeada” y la cabeza queda proyectada hacia la pantalla.
¿Qué le pasa a nuestro sistema músculo esquelético cuando se adoptan posturas incorrectas?
La falta de alineación de nuestras articulaciones y el desequilibrio muscular, que se produce por tener una posición adelantada hacia la pantalla, provocan que los músculos encargados de mantener la postura entren en una fase de fatiga muscular. Es decir, estos músculos son incapaces de seguir realizando su función y, como respuesta, los músculos que están en la parte anterior del tronco se acortarán y los que están situados en la parte posterior estarán sobreestirados. Cuando esta situación se mantiene en el tiempo, pueden aparecer los síntomas de dolor, debilidad muscular, disfunciones a nivel de los nervios , aumento de la presión discal en las vertebras, disminución de la capacidad pulmonar, problemas en la región temporomandibular, entre otros.
¿Cómo puedo corregir la postura frente el ordenador?
Decimos que una postura correcta se define como la alineación de las estructuras corporales que permiten a nuestro cuerpo tener el máximo rendimiento fisiológico y biomecánico con el mínimo gasto de energía.
Buscaremos esa alineación llevando nuestra cabeza hacia el techo, elongando el tronco, intentando crecer, y automáticamente el eje vertical se desplazará hacia atrás. Regularemos la altura de la silla de forma que las rodillas formen un ángulo de 90º en relación al asiento y los pies apoyen en el suelo. La pantalla quedará a la altura de nuestros ojos . Apoyaremos nuestra pelvis en la parte más posterior del asiento, la zona dorsal del troco tomará contacto con el respaldo de la silla, los hombros estarán relajados y la cabeza quedará sobre los hombros para repartir la carga sobre la musculatura cervical.
Si este gesto lo repetimos cada poco tiempo (cada 5 min.), el cuerpo lo automatizará y será más fácil mantener la postura correcta durante más tiempo.
Una vez corregido el eje vertical que forman la pelvis, el tronco y la cabeza, pondremos los antebrazos apoyados sobre la mesa o, en algunos casos, sobre los reposabrazos siempre que estén a la misma altura que la mesa de trabajo.
La articulación de la muñeca estará alineada con el teclado para evitar sobrecargas en la musculatura dorsal de la mano.
En el caso del ratón, debemos manejarlo cerca de nuestro cuerpo, para evitar el desequilibrio en la articulación del hombro.
Debemos tener en cuenta que cualquier silla, por muy ergonómica que sea, no sirve para todas las personas. La silla de trabajo debe ser ajustable y el trabajador debe ser capaz de moverse libremente. Si miramos hacia los lados, debemos girar todo el cuerpo y no sólo la cabeza, evitando así tensiones innecesarias.
Una silla con un apoyo lumbar inadecuado es uno de los principales factores que producen dolor de espalda.
Por eso, debemos evitar sillas que no respondan a una buena postura. En el caso de no ser adecuada, podemos ayudarnos usando correcciones (cojines). Por ejemplo, podemos colocar un cojín detrás de la zona lumbar, si nuestra silla no cumple con este requisito. También podemos ayudarnos de un reposapiés para mantener nuestra postura erguida.
Otra postura incorrecta que adoptamos, buscando estar más cómodos, es la de desplazar la pelvis sobre la silla, dejando un hueco entre el respaldo y la zona lumbar. Para evitar esta situación, el respaldo de la silla debe tener la capacidad de inclinarse entre 25º y 30º hacia detrás respecto a la vertical.
Consejos prácticos después de la jornada laboral
Nuestras articulaciones necesitan del movimiento para nutrirse. Cuando una articulación se mueve, se lubrica y el componente de fricción entre las estructuras articulares es menos lesivo. Cambiar la postura, corregirla, levantarse cada cierto tiempo, en definitiva, moverse, nos ayudará a mantener una buena hidratación articular y evitar los desequilibrios musculares de los que hablamos anteriormente.
Realizar ejercicio moderado, fuera de las horas de trabajo, puede ser una buena forma de compensar las horas que pasamos con la postura mantenida.
Estirar los músculos acortados (pectoral mayor y menor, trapecio superior, elevador de la escapula y el ECOM) y tonificar los que están sobreestirados (romboides, serrato mayor) nos ayudará a establecer un buen equilibrio entre la musculatura anterior y posterior del tronco y así poder mantener una buena postura durante el mayor tiempo posible.
En resumen…
Cuando nos sentamos frente a un ordenador debemos tener en cuenta:
Tomar conciencia de nuestra postura frente al ordenador y corregirla si no es la adecuada.
Cualquier tipo de silla debe permitir una buena simetría corporal y respetar la anatomía de las curvas vertebrales, especialmente en la zona cervical y lumbar.
La silla debe ajustarse al usuario. No todas las sillas sirven para todas las personas.
La flexibilidad y el confort son importantes en el área de trabajo para movernos con libertad a la hora de alcanzar los objetos que están a nuestro alrededor.
Cuando miramos hacia los lados, debemos girar todo el cuerpo para acompañar la posición de la cabeza.
Es importante tomar frecuentes descansos para cambiar la postura, caminar unos pasos o cambiar de actividad.
Hacer ejercicio moderado fuera de las horas de trabajo para compensar el tiempo de sedestación en la oficina.
¿Sabías que?
Uno de los factores de riesgo que producen alteraciones degenerativas en la columna vertebral son los factores posturales, siendo los niños y adolescentes los más vulnerables a estos cambios. Recientemente, se ha realizado un estudio para valorar la postura que adoptan los niños en los centros educativos. La conclusión fue que 1 de cada 4 niños no adoptan posturas correctas al sentarse. Uno de los factores que da origen a las cefaleas tensionales es adoptar malas posturas en las actividades de la vida diaria.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
¿Te Duele el Codo y Juegas a Pádel?
Hace unos meses jugué por primera vez un partido de pádel, ya en el partido notaba que cada vez que la pelota golpeaba la pala, el codo me dolía. El monitor me dijo que la pala era demasiado pesada, afortunadamente él tenía una más ligera y pude terminar el partido con menos dolor.
Al día siguiente me encontraba con dolor en el antebrazo, se trataba de una sobrecarga muscular, supe tratarlo a tiempo y a los pocos días el dolor había desaparecido pero en el caso de no ser fisioterapeuta posiblemente hubiera vuelto a jugar y en pocos partidos la sobrecarga hubiera derivado en una Epicondilalgia
Algo parecido le ocurre a Carmen.
Carmen viene a la consulta por un dolor en la cara externa del codo. Nos cuenta que su dolor comenzó hace 1 mes, después de jugar un partido de pádel con las amigas.
Pasaron los días y el dolor persistía, pensaba que guardando reposo el dolor desaparecería pero no sólo no ha disminuido sino que se ha incrementado.
Carmen nos cuenta que tiene dolor constante en la cara lateral del codo. Cuando coge un vaso de la estantería y lo llena de agua siente que su brazo no tiene fuerza y teme porque no pueda soportar el peso y se le caiga.
En la Exploración física vemos que la zona donde se localiza el dolor (cara externa del codo) está engrosada, hay un aumento de temperatura y duele más cuando lo palpamos.
El dolor también aumenta cuando le pedimos que extienda la mano contra resistencia y cuando ejercemos un estiramiento de la musculatura dorsal del antebrazo.
Carmen tiene Epicondilalgia Lateral , es decir, su tendón se ha degenerado por sobreuso o sobrecarga (tendinosis).
Técnicamente cuando comenzamos a jugar a pádel, la musculatura del antebrazo sufre mucha tensión. Por una parte, cuando la pelota golpea la pala se produce una vibración que se transmite desde la muñeca hasta el codo, cuando este gesto se repite frecuentemente puede producir una inflamación en la zona epicondílea (zona de inserción de los músculos extensores del brazo en el codo) . Por otra parte, en los golpes de revés, la musculatura extensora del antebrazo sufre una carga excesiva siendo más perjudicial si utilizamos una pala que pesa más de lo que nuestro brazo puede soportar y la empuñadura no es la adecuada.
1º Día de tratamiento
Después de realizar la exploración física comenzamos el tratamiento desde la zona cervical , realizando técnicas manipulativas con el fin de equilibrar la función neuromuscular y neurovascular de todo el brazo.
En los niveles cervicales nacen las raíces nerviosas encargadas de transmitir información sensitiva, motora, vascular y propioceptiva a la zona escapular y a todo el miembro superior.
Valoramos la movilidad del hombro y de la escápula : Cuando golpeamos la pelota con la pala, necesitamos que haya una buena coordinación entre todas las articulaciones del miembro superior (escápula, hombro, codo y muñeca). Carmen tiene los músculos rotadores del hombro con tensión, para tratarlo utilizamos estiramientos con el fin de dar flexibilidad a los tejidos y restablecer una buena movilidad de la articulación.
A nivel del codo :
Observamos que la articulación del codo, concretamente un hueso llamado radio, no realiza de forma adecuada su función. Realizaremos técnicas manipulativas y articulares para restablecer su movilidad.
La musculatura del antebrazo está alterada, utilizamos técnicas Neuromusculares (técnicas que se ejercen sobre el músculo con una determinada presión para relajar el tejido de la zona) para tratar la musculatura flexora y extensora del antebrazo y lo completamos con estiramientos de toda la cadena muscular del brazo. Terminamos la sesión con un vendaje neuromuscular para complementar el tratamiento.
Recomendamos a Carmen guardar reposo, es decir, no coger peso con ese brazo, no jugar al pádel y revisar la posición de la muñeca cuando utiliza el ratón en el trabajo.
2ºDía de tratamiento
Ha pasado una semana y Carmen nos cuenta que su dolor ha remitido un 30%, ya no tiene dolor constante, cuando realiza algunos gestos como abrir un bote o coger la jarra de agua le sigue molestando y en ocasiones siente un ligero hormigueo en la mano.
Comenzamos la sesión de hoy valorando la movilidad cervical y del miembro superior (hombro, codo y muñeca).
La musculatura del hombro aun sigue con sobrecarga, asique lo tratamos con estiramientos y técnicas articulares.
La articulación del codo está libre en sus movimientos pero la musculatura extensora aun sigue con tensión. Tratamos los músculos extensores y flexores con técnicas neuromusculares y estiramientos.
El hormigueo en la mano se debe a una alteración de los nervios que pasan a través de la musculatura del antebrazo, en Carmen, hablamos del nervio radial . Para tratarlo realizamos técnicas neurodinámicas . (técnicas destinadas a recuperar la función normal de los nervios).
Terminamos el tratamiento de hoy con un vendaje neuromuscular y recomendamos a Carmen seguir guardando reposo hasta que el dolor remita por completo.
3ºDía de tratamiento
Hoy Carmen viene a consulta: se encuentra mucho mejor, ya no tiene dolor, los hormigueos han desaparecido y siente que ha recuperado fuerza.
Cuando hacemos la exploración del brazo, observamos que aún queda tensión en la musculatura extensora, asique la sesión de hoy irá destinada a restablecer el equilibrio muscular de los flexores y extensores del antebrazo. Para ello, comenzamos relajando los músculos y después realizaremos ejercicios excéntricos (trabajan la fuerza y el estiramiento de un músculo a la vez) de esta forma recuperamos potencia muscular a la vez que damos flexibilidad a los tejidos.
Terminamos la sesión enseñando a Carmen varios ejercicios para que los realice en su domicilio :
Ejercicios excéntricos de la musculatura extensora del antebrazo.
Estiramientos de los músculos rotadores del hombro.
Estiramientos de la musculatura del antebrazo.
Después de 3 semanas realizando los ejercicios en casa Carmen vuelve a jugar al pádel, recomendamos cambiar la pala utilizada, en este caso de menor peso y dejar una semana de descanso entre partidos para que la musculatura del antebrazo pueda adaptarse al nivel de juego.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor de Hombro
El complejo articular del hombro está formado por varias estructuras (huesos, ligamentos, fascias, estructuras cartilaginosas…) los músculos tienen una especial importancia a la hora de proporcionar estabilidad al hombro. Cuando el hombro realiza cualquier movimiento, necesita que las fuerzas transmitidas por estos músculos estén en perfecto equilibrio.
Si alguna de estas estructuras se encuentra dañada este equilibrio se pierde, unos músculos aumentan su tono y otros lo disminuyen de forma que los ejes fisiológicos (ejes correctos) de movimiento cambian de posición.
Y como si de una polea se tratara, cuando la cuerda no realiza su recorrido bien centrada en su canal (eje de movimiento) ésta termina rozando, primero deshilachándose (inflamación y rotura parcial del tendón, tendinitis) y si el movimiento no remite, la cuerda (el tendón) se romperá totalmente.
Un claro ejemplo de ello, es la lesión del tendón del supraespinoso
¿Por qué el tendón del supraespinoso se lesiona con mayor frecuencia?
El tendón del supraespinoso, pasa un espacio relativamente estrecho limitado entre dos huesos, por arriba con la unión que forman el acromion y ligamiento coraco-acromial y por debajo con la cabeza del húmero. Este espacio se denomina espacio subacromial .
Hay una parte del tendón que por efectos mecánicos está poco vascularizada de forma que la capacidad de regenerarse en procesos de lesión se ve disminuida.
Entonces, si los ejes de movimiento en el complejo articular del hombro se ven modificados: por malas posturas, por sobre uso de la articulación, por golpes o traumatismos, desequilibrios musculares…el espacio subacromial estará disminuido y nuestro tendón sufrirá rozamientos indeseados, la capacidad de regenerarse se verá mermada debido al poco aporte vascular y tendremos como producto final una tendinopatía .
¿Tendinitis o Tendinopatía?
En los años 70 se consideraba que una tendinitis correspondía a la inflamación crónica del tendón. En las últimas décadas el concepto más usado es el de tendinopatía, este término nos indica que existe una disfunción del tejido independientemente de la patología que se esté produciendo en él.
¿Cómo identificamos el dolor en la tendinopatía del supraespinoso?
Normalmente, cuando se produce una lesión del supraespinoso no es aislada, sino que los músculos del alrededor en cierta medida también se ven afectados por ello, el cuello y la zona dorsal de ese mismo lado también pueden referir dolor .
Síntomas
Rigidez matutina
Dolor que aparece en movimiento : cuando levantamos el brazo por encima de nuestra cabeza o intentamos alcanzar un objeto situado detrás de nosotros o en un lateral.
En fases agudas, puede aparecer el dolor en reposo , sentiremos calor local en la zona y dolor en la cara anterior y lateral del hombro incluso desplazarse por el brazo hasta el codo.
Puede haber momentos en los que no exista dolor, pero en periodos en los que solicitamos el hombro de una forma más intensa , ya sea por deporte o por actividad laboral posteriormente volverá aparecer.
¿Es necesario hacer pruebas de imagen para determinar la tendinopatía?
Las pruebas de imagen son de gran ayuda para determinar si existe lesión en el tendón y también para descartar que el dolor se origine en otras estructuras.
La radiografía nos da la información de si el espacio subacromial , por donde pasa el tendón está disminuido, también podemos ver si existen calcificaciones relacionadas con nuestros síntomas.
La ecografía nos muestra si existe lesión en las estructura del tendón.
L a resonancia magnética no da una información más detallada. Sería la última opción en caso de que las anteriores pruebas no indicaran claramente la lesión.
Pero debemos tener en cuenta, que aunque las pruebas nos indiquen que la estructura del tendón está lesionado no tiene por qué existir sintomatología. Es decir, que podemos tener un tendón lesionado y no sentir ningún tipo de dolor o limitación de movimiento.
¿Y qué hacemos para Tratarlo?
La recuperación de un tendón es más lenta que otras estructuras debido a que tiene menos células y por ello menos aporte vascular.
Cuando el tendón está en fase inflamatoria debemos guardar un “cierto” reposo. La inmovilización completa del hombro podría ser perjudicial para una correcta recuperación ya que el Umbral del dolor bajaría por estar en un excesivo reposo. Intentaremos no coger cargas pesadas con el hombro que nos duele y disminuir la frecuencia de los movimientos que nos producen el dolor.
Una vez que la inflamación se ha reducido, pasaremos a realizar ejercicios isométricos . Este tipo de ejercicios están destinados a trabajar la contracción muscular sin necesidad de mover la articulación, de esta forma, aumentaremos el flujo sanguíneo y evitaremos irritar el tendón. Realizaremos el ejercicio con el codo a 90º pegado a nuestro tronco y pegado a la pared e intentaremos empujar la pared pero sin mover el brazo. Realizaremos 5/6 repeticiones al día durante 50/60sg. Esto puede modificarse según la tolerancia del dolor. Finalmente cuando el dolor ha remitido
Realizaremos ejercicios de potenciación para restaurar la tolerancia al movimiento y a la carga . Podremos combinar ejercicios de potenciación excéntricos y concéntricos. Es importante que estos ejercicios se realicen de forma progresiva y dejando reposo de 2 o 3 días para que el tendón tenga la capacidad de regenerarse.
Mejor prevenir que curar
Se ha demostrado que el ejercicio aumenta la fuerza en el tendón. Aun que si se supera el umbral de tensión puede originar microtraumatismos que dan lugar a la tendinopatía del supraespinoso. Para evitarlo debemos tener
Buena calidad de los tejidos , deben estar bien nutridos para que su capacidad de regeneración sea lo más efectiva posible.
Tiene que estar libre de tension es , para evitarlo, debemos realizar ejercicios de movilidad y estiramientos analíticos.
Debemos mantener los músculos dentro de sus ejes fisiológicos , teniendo una buena conciencia corporal , cuidar las posturas a la hora de hacer esfuerzos o coger pesos.
¿Sabías que…?
Los tendones tienen capacidad de elongarse , hasta un 4% no se deforman y en estado de reposo vuelven a su longitud habitual, pero si la elongación sobrepasa el 8% el tendón se deforma y puede producirse una rotura del mismo. El tendón es más lento que cualquier otra estructura a la hora de recuperarse, porque su estructura es más pobre en células y por ello tiene menos aporte vascular. El ejercicio bien estructurado, a largo plazo, dentro de un rango fisiológico, no daña el tendón sino que en realidad lo refuerza, estimulando la producción de nuevas fibras de colágeno. El tendón es la estructura de tejido blando del cuerpo que mayor fuerza soporta. Esto es debido a que sus fibras están formadas de colágeno, que es la proteína fibrosa más fuerte y también a la orientación paralela de sus fibras y longitudinales a la dirección del tendón.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
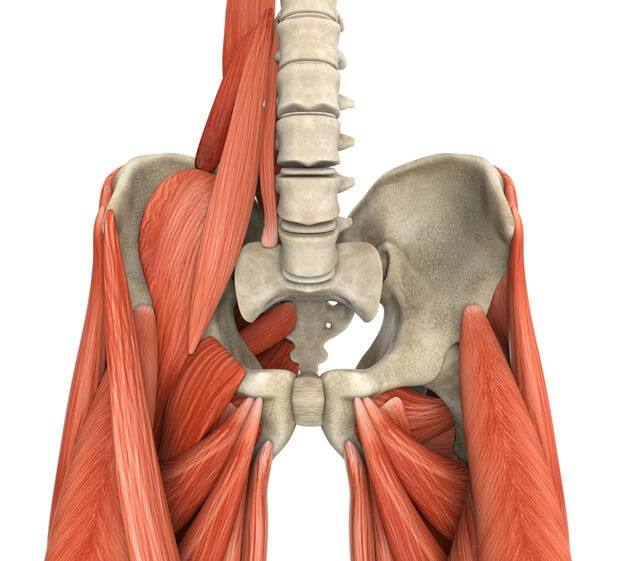
El Psoas Iliaco
Todos los músculos del cuerpo son importantes, pero desde mi punto de vista el Psoas Iliaco merece un apartado especial. Seguramente, si les pregunto a mis compañeros fisioterapeutas y osteópatas, compartan conmigo la idea de que la lesión de este músculo es causa frecuente de visitas a su consulta.
Esta semana vino Mariano a la consulta.
Me cuenta que hace un mes tuvo dolor lumbar (señala con las manos de arriba abajo la zona de dolor) realizó ejercicios y estiramientos y el dolor desapareció. Ahora el motivo de su consulta es una molestia en la pierna derecha , su sensación no es concretamente dolor siente hormigueo en la zona anterior de la pierna que se agudiza cuando conduce.
Mariano es conductor profesional, pasa muchas horas sentado y en sus días libres le gusta montar en bici y hacer rutas de senderismo por la montaña.
El psoas Ilíaco está formado por dos músculos, el Psoas y el Iliaco, el Psoas nace de la 12º vértebra dorsal, continúa insertándose en todas las lumbares, pasa por delante del sacro (articulación sacroilíaca) y cuando llega a la pelvis (iliaco) se une con el músculo ilíaco, ambos forman un tendón que termina insertándose en la cadera (trocánter menor).
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Imágenes tomadas del libro “Atlas de anatomía humana” 5ºEdición.
Gracias a esta disposición anatómica, el Iliopsoas es uno de los músculos que une el tronco con las caderas , permite que podamos mantener la postura cuando estamos erguidos y ayuda a realizar la extensión lumbar cuando estamos de pie.
Su principal función es flexionar la cadera, por ejemplo: cuando adelantamos la pierna para dar un paso o para correr, cuando subimos un escalón o montamos en bici.
Según los síntomas que tiene Mariano, puede tratarse de una lesión discal o un atrapamiento nervioso, pero descartamos esta opción porque tenemos una prueba diagnóstica (Resonancia Magnética ) en la que comprobamos que los discos vertebrales de la lumbar se encuentran en perfecto estado.
Buscamos entonces otra opción que pueda justificar sus síntomas.
Cuando mandamos a Mariano que se levante para ponerse en pie, observamos que aparecen molestias en la zona anterior de la cadera derecha (ingle), una vez de pie nos damos cuenta de que esa misma cadera no puede realizar una extensión completa, es decir, el tronco de Mariano está ligeramente flexionado hacia delante. Esto nos hace pensar que el músculo psoas iliaco pueda estar acortado y como consecuencia sus puntos gatillo se activen y den lugar a la sintomatología descrita.
Para comprobarlo, una vez tumbado en la camilla palpamos los puntos gatillo de psoas iliaco y de otros músculos que puedan estar relacionados y comprobamos que cuando presionamos uno de los puntos gatillo de psoas Iliaco, más concretamente el que corresponde al ilíaco, la sensación que Mariano tiene en la pierna se reproduce.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002.
Recopilando toda la información pensamos que Mariano tiene el músculo psoas ilíaco en disfunción . Cada vez que solicita la contracción de este músculo, el punto gatillo se activa y siente “hormigueo” en la zona anterior de la pierna.
1ºSesión:
Comenzamos realizando pruebas de movilidad de las articulaciones que se relacionan con la pelvis y el músculo Iliopsoas. Encontramos que la 12ºvétrebra dorsal y la articulación sacroilíaca derecha no se mueven correctamente.
Realizaremos técnicas manipulativas y articulares para recuperar la movilidad perdida.
Después, es importante revisar la respiración y ver a través de la parrilla costal si el diafragma se mueve correctamente.
El psoas ilíaco, en su recorrido atraviesa el músculo del diafragma de forma que si alguno de ellos está en disfunción repercute sobre el otro.
Efectivamente, cuando palpamos los bordes costales de las últimas costillas, sentimos que su movilidad está entrecortada.
Para tratar el diafragma debemos tomar contacto con las últimas costillas y acompañar su respiración hasta recuperar la movilidad costal.
Pasamos a valorar los músculos de la zona lumbar . Cuando el psoas ilíaco está en disfunción, la zona lumbar tanto tejidos como articulaciones sufren tensión.
Para tratar esta zona, realizaremos técnicas que relajen los tejidos blandos de la zona lumbar.
Y por último, tratamos el psoas iliaco:
Primero relajamos la musculatura de la zona anterior de la cadera y de la pierna con estiramientos.
Después identificamos los puntos gatillo que reproducen la sintomatología y los tratamos presionando en el punto hasta que la sensación de hormigueo desaparezca.
Una vez terminada la sesión, recomendamos a Mariano que modifique la posición del asiento del coche, de forma que el ángulo que forman la cadera y el tronco quede entre 100º y 120º. Tener un ángulo menor de 100º mantiene al psoas iliaco en una posición de tensión.
2º sesión:
Hoy Mariano acude a la consulta nos cuenta que la sensación que tenía en la pierna ya no es continua, pero aparece puntualmente cuando conduce.
Cuando lleva mucho tiempo sentado sobre todo en el sillón de casa y decide levantarse, tiene una ligera molestia.
Le pedimos que se ponga de pie, comprobamos que puede extender la cadera sin dificultad y la posición de su pelvis y su tronco es correcta.
En este caso, dedicaremos la sesión a realizar estiramientos del psoas iliaco y de los músculos que se encuentran relacionados con el: cuadrado lumbar, isquiotibiales, recto femoral, tensor de la fascia lata y paravertebrales lumbares.
Estos músculos son susceptibles de tener tensión incluso activación de sus puntos gatillos cuando el psoas ilíaco está en disfunción.
Para terminar la sesión recomendamos a Mariano que realice estiramientos de los principales músculos en su domicilio.
Recomendamos también que modifique la posición cuando se sienta en el sillón de casa, puede sentarse sobre cojines de forma que las rodillas queden ligeramente más bajas que su cadera. O si puede mover el respaldo, es aconsejable que lo desplace hacia atrás para abrir el ángulo que forma la cadera y el tronco.
Le pedimos también que no pase demasiadas horas sentado, y cuando sea así, realice los estiramientos anteriormente indicados hasta que su molestia desaparezca completamente.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
Accidente de Moto
Guillermo tiene 28 años, trabaja en una oficina y en su tiempo libre juega en un equipo de baloncesto. El día de su cumpleaños iba en moto por la ciudad cuando inesperadamente un coche chocó contra él. El golpe le fracturó un hueso de la pierna izquierda (peroné), otro hueso del tobillo (astrágalo) y varios ligamentos. Tuvo que ser operado de urgencia. Después de 10 semanas con la pierna inmovilizada retiran los tornillos utilizados en la primera intervención y le dan el alta.
El médico considera que Guillermo recuperará la movilidad del tobillo sin necesidad de hacer rehabilitación. Aun así, él decide venir a consulta con el fin de agilizar el proceso de recuperación.
En la exploración observamos que Guillermo necesita una muleta para caminar, su pierna está inflamada, con edema y la cicatriz por la que han sacado los tornillos está reciente.
TRATAMIENTO
1ªFASE. Edema e Inflamación
Durante las primeras semanas nuestro objetivo principal de tratamiento es:
Disminuir el edema : con el fin de mejorar la circulación y nutrir a los tejidos para que el proceso de regeneración sea más rápido.
Recuperar la movilidad de todas las articulaciones del pie, del tobillo y de la pierna.
Tratar la musculatura de la pierna afectada por todo el proceso quirúrgico y el periodo de inmovilización.
Además del tratamiento en consulta, enseñamos a Guillermo a realizar ejercicios de movilidad del tobillo para su domicilio y le recomendamos utilizar baños de contrastes (agua fría/agua caliente) al finalizar el día.
Pasadas 3 semanas:
Guillermo camina con normalidad sin muletas.
La inflamación ha disminuido.
La movilidad de la articulación está recuperada en un 80%.
La cicatrización ha mejorado.
Es la época de verano, Guillermo tiene pagado desde hace meses un viaje con excursiones a pie durante varias horas.
Aunque su evolución es positiva, la articulación del tobillo todavía no está preparada para realizar esfuerzos de este nivel, aun así, él decide realizar el viaje. En este caso, adaptamos los ejercicios de rehabilitación a la nueva situación y le damos algunas recomendaciones:
Utilizar bastón y tobillera para realizar las excursiones a pie.
Realizar baños de contraste al finalizar el día para combatir la tensión muscular y la inflamación.
Guardar reposo en caso de que la zona se inflame más de lo normal o exista un aumento de dolor en la zona del tobillo.
Después de 3 semanas, Guillermo vuelve a la consulta.
Nos cuenta que en términos generales ha podido disfrutar de sus vacaciones aunque el tobillo se ha resentido varios días y en alguna ocasión ha tenido que guardar reposo.
2ªFASE. Potenciación y Estabilidad
Ha pasado mes y medio desde que comenzamos la rehabilitación, la progresión del tobillo de Guillermo es muy buena pero aún sigue teniendo limitaciones cuando intenta correr o al bajar escaleras.
En las próximas semanas el objetivo de tratamiento irá destinado a:
Seguir trabajando la movilidad de la articulación.
Comenzar con ejercicios resistidos para fortalecer la musculatura afectada.
Trabajar la estabilidad del tobillo con ejercicios de equilibrio en carga.
Además del tratamiento en consulta enseñamos a Guillermo ejercicios para su domicilio.
Ejercicios con gomas elásticas:
Realizar movimientos de flexión y extensión del tobillo.
Realizar movimientos hacia ambos lados del tobillo: eversión/ inversión.
Ejercicios de estabilidad:
Puntillas y talones en el sitio
Equilibrio con la pierna izquierda apoyada en suelo.
Ejercicio en escalón para ganar movimiento en la flexión de tobillo.
3ªFASE. Adaptación al terreno de juego.
Guillermo ha tenido una evolución muy buena, podemos decir que funcionalmente la articulación de su tobillo está recuperada pero no nos olvidamos de que antes del accidente jugaba en un equipo de Baloncesto.
Es importante preparar física y mentalmente a Guillermo para que pueda volver a jugar como lo hacía antes del accidente. El objetivo en estas sesiones es:
Trabajar la confianza para que pueda comenzar a jugar.
Entrenar el gesto deportivo : carrera, salto y tiro a canasta de forma progresiva.
Realizaremos seguimientos en consulta cada 15 días hasta que Guillermo pueda jugar un partido de Baloncesto con normalidad.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
Artrosis de Rodilla
Beatriz tiene 74 años, hace 5 años comenzó con un dolor intenso en la rodilla izquierda y decidió operarse y poner una prótesis.
La prótesis de rodilla tiene como finalidad sustituir las superficies articulares que se encuentran desgastadas y no pueden hacer su función correctamente.
Sin embargo, ahora Beatriz visita la consulta porque tiene dolor en la otra rodilla. Siente rigidez cuando se levanta por las mañanas y el dolor se acentúa cuando camina durante algunas horas, después de realizar largos viajes en coche.
Sus radiografías indican que existe un gran desgaste en la articulación de la rodilla y cuando realizamos las pruebas de movilidad observamos que no puede flexionar la pierna con la misma facilidad que la otra.
Beatriz tiene un proceso de artrosis avanzado en su rodilla derecha. En las mujeres, los cambios hormonales a una determinada edad afectan a la calidad del hueso y es frecuente tener artrosis en las articulaciones que soportan cargas como las rodillas.
En una articulación las superficies óseas están tapizadas de cartílago cuya función es amortiguar la carga de las superficies que están en contacto y permitir el desplazamiento de los huesos durante el movimiento. La artrosis, es una enfermedad degenerativa de este cartílago articular que produce síntomas como dolor, limitación del movimiento, crepitación y grados variables de inflamación siendo más frecuente en mujeres.
Una de las características principales de la artrosis de rodilla es la rigidez que se siente cuando comenzamos a caminar después de estar tiempo en reposo (sentados o tumbados en la cama). Después de unos minutos en movimiento la rigidez desaparece.
Cuando caminamos durante varias horas, puede aparecer dolor e inflamación en la rodilla debido a la carga prolongada en el cartílago ya desgastado.
Los ruidos, chasquidos y crepitaciones son otros de los síntomas característicos de la artrosis.
En la primera sesión tenemos como objetivo:
Recuperar la movilidad de todo el miembro inferior . Tratamos la zona lumbar, la pelvis y el tobillo con movilizaciones articulares y estiramientos.
Disminuir la inflamación de la rodilla. Realizamos un masaje circulatorio para drenar la inflamación y descargamos los músculos de la pierna para aliviar los síntomas.
Movilizar y dar flexibilidad a los tejidos que envuelven las vísceras pélvicas (vejiga, útero e intestinos). Con la edad, es frecuente que los ligamentos y estructuras viscerales pierdan flexibilidad y repercutan en la articulación de la rodilla.
Recuperar la movilidad y flexibilidad de los músculos de la rodilla con técnicas más específicas.
Potenciar la musculatura abdominal y de rodilla con ejercicios isométricos sin carga. Cuando los músculos de la rodilla se encuentran fuertes la articulación de la rodilla se encuentra más estable y acepta mejor las cargas.
Para terminar la sesión recomendamos a Beatriz que comience a realizar ejercicio en bicicleta estática y le enseñamos ejercicios específicos para potenciar la musculatura de la rodilla.
Después de 3 sesiones Beatriz se siente mejor, puede caminar varias horas seguidas sin dolor y aguanta largos viajes en coche. Sin embargo, cuando se levanta por las mañanas sigue sintiendo rigidez cuando comienza a caminar.
Decidimos espaciar las sesiones y realizar los ejercicios recomendados en casa. Cuando pasa un mes desde la última sesión el dolor y la rigidez han desaparecido.
La artrosis es un proceso degenerativo irreversible . El probable que después de un tiempo Beatriz vuelva a tener síntomas en la rodilla. El tratamiento fisioterapéutico ayuda a retrasar este proceso, a paliar los síntomas y proporciona a Beatriz una mejor calidad de vida.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Whiplash
Miguel tiene 32 años circula por la carretera con su coche y al reducir su velocidad el coche situado detrás impacta contra él. A las pocas horas empieza a sentirse aturdido, con sensación de mareo y malestar general .
Se dirige al médico y tras hacer una prueba radiológica le diagnostican esguince cervical agudo , (se descarta la existencia de una fractura cervical).El médico le prescribe el uso de un collarín durante la primera semana y para las siguientes semanas probar a quitarlo progresivamente. Junto a esta indicación le receta analgésicos y antiinflamatorios.
La palabra whiplash significa en castellano latigazo . Cuando nuestro cuerpo recibe un impacto, la fuerza del rebote hace que la zona del cuerpo que impacta vuelva a su posición de forma brusca.
En el caso de un accidente de coche, cuando recibimos el impacto desde atrás toda nuestra columna (pelvis, la parte del tronco y de las cervicales) se desplaza primero hacia delante (frenados por el cinturón de seguridad) y después hacia detrás (frenado por el reposacabezas), este movimiento de vaivén se denomina latigazo cervical o whiplash .
En este vaivén, las articulaciones vertebrales se lesionan, sus movimientos van más allá de sus límites y el sistema neurovegetativo se altera (mareos, inflamación, inestabilidad).
Las consecuencias inmediatas de este impacto son:
Esguince cervical: Los ligamentos encargados de estabilizar las articulaciones cervicales están distendidos , los músculos de la zona se contraen para proteger las estructuras cervicales y como reacción se produce una inflamación en la parte dañada. Los síntomas serán de inestabilidad cervical, mareos y malestar generalizado.
Rectificación cervical: La contracción mantenida de los músculos (sobre todo los de la parte anterior del cuello) por causa del impacto mantiene la columna cervical en una posición rectificada. Los síntomas principales serán sensación de rigidez en el cuello y dolor.
Bloqueo en la zona dorsal: Las vertebras dorsales en el impacto rebotan contra el asiento y quedan bloqueadas , sentiremos rigidez en la espalda. Además, la musculatura dorsal se contrae por el impacto y produce dolor.
Dolor y pérdida de movilidad en las articulaciones de la zona lumbosacra. El primer punto de apoyo cuando se produce el impacto es la pelvis, seguidamente las dorsales y finalmente la cervicales que finalizan con el movimiento de latigazo. La pelvis al igual que la zona dorsal también estará bloqueada, es decir, su movilidad de verá reducida y presentará síntomas de dolor.
FISIOTERAPIA
Miguel decide acudir a la clínica de fisioterapia para aliviar sus síntomas.
Comenzamos el tratamiento de fisioterapia dejando una semana de reposo utilizando el collarín . De esta forma permitimos que la inflamación de los tejidos disminuya y el proceso de regeneración empiece su curso.
DÍA 1: En esta primera sesión Miguel nos cuenta que tiene mareos y sensación de inestabilidad y mucho dolor en la zona de la espalda. Realizamos una exploración física y observamos:
Limitación de los movimientos cervicales: cuando gira el cuello hacia la izquierda tiene dolor y limitación de movimiento.
Perdida de flexibilidad en la zona dorsal: cuenta que tiene sensación de rigidez en la espalda.
Dolor en la zona lumbar izquierda: sobre todo cuando se levanta de la silla.
EN EL TRATAMIENTO DE FISIOTERAPIA
Tratamos la musculatura superficial de la espalda y cuello para reducir la tensión de los músculos con masaje, estiramientos y técnicas neuromusculares.
Realizamos técnicas para recuperar la movilidad de la zona dorsal y lumbar, en este caso utilizaremos manipulaciones vertebrales y técnicas articulatorias destinadas a liberar las zonas de menor movilidad y restablecer el sistema neurovascular.
Tratamos la zona cervical de manera más específica , valoramos y tratamos la musculatura cervical profunda (largo del cuello) con técnicas miofasciales. Una vez relajada la musculatura realizaremos movimientos pasivos y suaves con la cabeza para recuperar la movilidad limitada.
DÍA 2 : Ha pasado una semana y Miguel acude a la consulta para una segunda sesión. Nos cuenta que los mareos y la sensación de inestabilidad se han reducido, aunque en ocasiones puntuales sigue sintiendo algún mareo. El dolor en la zona lumbar ha mejorado, la sensación de rigidez en la espalda también pero aún tiene dolor en la zona dorsal. Para comenzar a tratar a Miguel volvemos a revisar la movilidad de su columna:
Realizamos test de movilidad para la zona dorsal y lumbar : Pedimos a Miguel que mueva su tronco hacia delante y hacia los lados. Observamos que la movilidad ha mejorado con respecto a la primera sesión, pero aún quedan zonas que se mueven menos.
Realizamos test de movilidad para la zona cervical: Miguel debe flexionar el cuello hacia delante, hacer giros en ambos sentidos y realizar inclinaciones del cuello. Comprobamos que el giro y la inclinación del cuello hacia la izquierda aún están limitados.
Según la exploración EL TRATAMIENTO DE FISIOTERAPIA de hoy está centrado en:
Recuperar la movilidad de las articulaciones dorsales y lumbares con manipulaciones vertebrales y técnicas de estiramientos.
Reducir las sensaciones de mareo e inestabilidad, realizando técnicas craneales y trabajando los tejidos del cuello con masaje, técnicas miofasciales y estiramientos.
Restablecer el ritmo craneosacro.
Al terminar la sesión de hoy mandamos a Miguel deberes para casa, deberá hacer ejercicios de movilidad cervical de forma suave todos los días al levantarse, después de las comidas y antes de dormir.
Ejercicio 1: Sentado con el tronco bien posicionado realizaremos 10 giros de cuello suaves hacia ambos lados haciendo una parada de 2sg en el centro.
Ejercicio 2: Sentado con el tronco bien posicionado realizaremos 10 inclinaciones del cuello hacia los hombros (oreja derecha hacia hombro derecho y oreja izquierda hacia hombro izquierdo) de forma lenta parando en los límites de movimiento que más cuesta realizar, en este caso, el giro y la inclinación hacia la izquierda.
DÍA 3: Ha pasado una semana desde la 2ª sesión. Miguel nos cuenta que se siente mucho mejor. La inestabilidad y los mareos han desaparecido. Los movimientos cervicales están al 90% de su movilidad. La zona dorsal y lumbar no causa dolor. En esta 3º sesión vamos a revisar los movimientos de la columna cervical, dorsal y lumbar con los test de movilidad realizados en las sesiones anteriores. Observamos que la parte dorsal y cervical aún tienen limitados sus movimientos y la musculatura aun sigue con tensión.
En EL TRATAMIENTO DE FISIOTERAPIA realizaremos:
Manipulaciones vertebrales en la zona dorsal.
Técnica neuromuscular para relajar los músculos dorsales.
Estiramientos del los músculos cervicales.
Técnicas miofasciales a nivel del tronco y cuello.
Después de esta sesión decidimos dar el alta a Miguel. Recomendamos que siga con los ejercicios cervicales en su domicilio y además que añada los siguientes:
Ejercicio 1: Sentados en una silla, comenzaremos a flexionar la cabeza y seguidamente el tronco hasta llegar a tocar con las manos el suelo. Para volver a la posición de partida, volveremos a levantar la cabeza seguida del tronco hasta la posición inicial. (2 o 3 veces al día)
Ejercicio 2: Tumbados en el suelo, posicionamos los brazos estirados de forma de hagan una cruz con nuestro tronco. La cabeza y la zona lumbar deberá estar bien posicionada una vez que tengamos una postura correcta, comenzaremos a respirar profundamente sin perder la posición inicial durante 10 ciclos respiratorios.
Ejercicio 3: Realizaremos estiramientos de los músculos pectorales apoyando los antebrazos en el marco de una puerta y desplazando el cuerpo hacia delante, en cada espiración aumentaremos la tensión del estiramiento. (5 respiraciones o 2 minutos).
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor de Cabeza y Cuello
Marisa tiene 58 años, visita la consulta porque desde hace un mes y medio tiene un dolor muy fuerte en la zona derecha y alta del cuello , este dolor se acompaña con dolor de cabeza. En este tiempo, ha tomado medicación prescrita por el médico: antiinflamatorios y relajante muscular pero el dolor no ha cesado.
Le preguntamos si asocia ese dolor a alguna situación concreta, caída, malas posturas en el sillón, cargas pesadas…y nos cuenta que una semana antes de aparecer el dolor en el cuello tuvo una caída en la calle, llevaba una bolsa en la mano derecha y al subir un bordillo, tropezó y cayó de frente parando el golpe con las manos, la cabeza y las rodillas.
A las pocas horas tenía un fuerte dolor en los dedos de la mano derecha y sentía que no podía moverlos con normalidad. Dada la situación decide ir a Urgencias, allí le realizan una radiografía y detectan una fractura de su dedo meñique. Le ponen un vendaje y le recomiendan guardar reposo. A las 3 semanas, la fractura del dedo está perfectamente consolidada y la movilidad recuperada.
En cuanto a dolor en el cuello, como no fue inmediato a la caída Marisa no puede relacionarlo. En ocasiones después de un golpe, caída o traumatismo el cuerpo comienza a expresar los síntomas después de unos días.
Cuando realizamos la exploración, observamos que:
La movilidad de las cervicales en la zona más alta está limitada en el lado derecho.
Uno de los músculos en la zona derecha de la cabeza tiene su punto gatillo activo, cuando presionamos la zona, el dolor en el cuello se intensifica y automáticamente Marisa nos describe como ese dolor aparece de la misma forma que ha sentido estos días atrás.
La mayoría de los músculos del cuerpo, tienen zonas específicas de tensión, se llaman Puntos gatillo miofasciales. Cuando el músculo sufre un aumento de tensión , estos puntos pueden activarse y dar dolor en la misma zona del punto o producir un dolor referido cercano a otras zonas del cuerpo.
En el caso de Marisa, la limitación de movilidad en las cervicales más altas y el aumento de tensión en los músculos de alrededor, ha originado la activación de uno de estos puntos gatillos en el cuello refiriendo el dolor a la zona de la cabeza.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002
En la primera sesión de tratamiento
No tenemos una radiografía cervical para descartar cualquier tipo de lesión en las cervicales de Marisa, por eso, debemos tener precaución a la hora de realizar el tratamiento.
Nuestro objetivo principal será:
Valorar la movilidad de las articulaciones de la columna vertebral de Marisa, concretamente la zona cervical y dorsal y tratar con técnicas articulares las zonas que están más limitadas.
Valorar el estado de tensión de la musculatura de todo el miembro superior (mano, brazo, hombro) y tratar con técnicas manuales la musculatura afectada.
Identificar los puntos gatillos activos en la zona del brazo y del cuello y tratarlos con técnicas manuales.
Revisar la movilidad del dedo meñique para evitar futuras secuelas.
Tras realizar el tratamiento el dolor en la zona del cuello remite y la movilidad cervical está recuperada en un 90%.
Recomendamos a Marisa realizar ejercicios de movilidad para toda la columna y volver a consulta una semana después.
Ejercicios cervicales
Con una buena posición de tronco, girar la cabeza a ambos lados de forma lenta y llegando al final del recorrido.
Con la misma posición de tronco, hacer inclinaciones de cabeza a ambos lados cuidando de no mover los hombros.
Con el tronco recto, mirar hacia el suelo y al frente sin llevar la cabeza hacia atrás.
Realizar estos ejercicios 10 repeticiones dos veces al día.
En la segunda sesión de tratamiento
Marisa nos cuenta que se encuentra mejor, el dolor de cuello ha disminuido pero aún sigue sintiendo molestias, sin embargo el dolor de cabeza ha remitido casi por completo.
Volvemos a valorar la movilidad cervical, la tensión muscular en todo el brazo derecho y revisamos los puntos gatillo que estaban activos en la anterior sesión.
Observamos que aún siguen activos y que la intensidad del dolor es mucho menor que en la primera sesión.
Tratamos la tensión muscular del brazo y del cuello con técnica manuales.
Movemos de forma suave y controlada las articulaciones del cuello
Tratamos los puntos activos de la musculatura cervical.
Recomendamos a Marisa realizar los ejercicios cervicales en su domicilio durante los siguientes 15 días.
Después de un mes, Marisa nos informa de que se encuentra bien, sus dolores han cesado al 100% y puede realizar su vida con total normalidad.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Bruxismo
Pilar tiene 52 años acude a la consulta porque desde hace un año tiene dolor en la mandíbula , cuando tiene que masticar comida sólida nota que no tiene fuerza para morder y en la visita al dentista se ha dado cuenta de que tenía limitada la apertura de la boca.
Por motivos laborales, pasa mucho tiempo frente al ordenador y tiene largas reuniones de trabajo hablando en diferentes idiomas.
Por las noches cuando duerme aprieta los dientes a la vez que mueve la mandíbula, de forma que produce un rechinar de dientes que en ocasiones le despierta.
Para realizar funciones tan vitales como hablar, comer y deglutir necesitamos que la articulación de nuestra mandíbula funcione correctamente y, si alguna de sus estructuras se altera, este equilibrio se rompe y produce síntomas como dolor, bloqueo o sobrecarga muscular.
Al proceso de apretar o rechinar los dientes le llamamos Bruxismo . En la mayor parte de los casos el bruxismo es una forma de liberar procesos de estrés . Además, si añadimos factores posturales y un sobreuso de la musculatura masticatoria, tendremos el cóctel perfecto para desencadenar síntomas en la zona mandibular.
Esto mismo le ocurre a Pilar, el bruxismo provoca que los músculos encargados de cerrar la boca estén en tensión de forma que cuando en el dentista quiere abrir la boca siente que no puede porque los músculos del cierre se lo impiden. Esta tensión muscular activa los puntos gatillo y producen un dolor difuso en las zonas cercanas a la articulación.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002
La postura frente al ordenador, con la cabeza proyectada hacia delante y las conversaciones en otro idioma también provocan sobrecarga muscular que se añade a todos los factores anteriores.
Lo primero que hacemos cuando comenzamos el tratamiento es explicar a Pilar que debe hablar con su dentista para que le realice una férula de descarga , de esta forma, evitaremos el roce entre sus dientes y la presión que se produce al apretar la mandíbula se distribuya entre toda la superficie de la férula, así los músculos del cierre sufrirán menos sobrecarga.
Continuamos explicando a Pilar que necesita corregir la postura en el ordenador, su cabeza debe quedar encima de los hombros y evitar tener la cabeza proyectada hacia delante.
Una vez explicadas las recomendaciones pasamos a realizar las técnicas manuales para relajar los tejidos blandos de la zona mandibular, realizamos movilizaciones de la articulación para conseguir que la boca se abra correctamente y tratamos la columna cervical con ejercicios de movilidad articular y estiramientos.
Para terminar la sesión enseñamos a Pilar, ejercicios para que los realice en casa todos los días hasta la próxima sesión.
Ejercicios para realizar en el domicilio:
Abrir y cerrar la boca posicionando la lengua en el paladar justo detrás de los dientes superiores. De esta forma la mandíbula se moverá en un eje centrado.
Posicionar un palo entre los dientes superiores y los inferiores para mantener la boca abierta durante 1minuto. Este ejercicio sirve para estirar los músculos del cierre de la boca.
Inflar los carrillos con la boca cerrada y aguantar 20 segundos. Con este ejercicio pretendemos dar flexibilidad a la musculatura de la cara.
Poner los pulgares en los puntos gatillo activos de la mandíbula, desencadenar el dolor y esperar durante un minuto a que desaparezca. Repetir este ejercicio 6 veces al día.
Recorrer la lengua a lo largo de toda la encía para movilizar la articulación de la mandíbula. Este ejercicio sirve para liberar rigideces articulares que se producen cuando Pilar aprieta los dientes.
En la siguiente sesión Pilar tiene menos dolor y puede abrir la boca con más facilidad. Sigue teniendo la sensación de que la musculatura se cansa cuando habla en las reuniones y la apertura de la boca aún sigue limitada.
Realizaremos 6 sesiones de tratamiento, una a la semana, hasta conseguir los objetivos propuestos
Quitar el dolor.
Conseguir que pueda abrir la boca sin limitación.
Reducir la sensación de fatiga muscular cuando lleva un tiempo hablando.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
 Savia
Savia