Artículos Especializados

Artículo especializado
Diuréticos y Retención de Líquidos
Definimos un diurético como una sustancia que al ser ingerida induce la eliminación de líquido del organismo. Esta eliminación de líquido no se produce de forma aislada, sino que conlleva a un arrastre de minerales e iones que alteran el equilibrio electrolítico y debe tenerse muy en cuenta al indicar el tratamiento. Se trata de un tratamiento que debe realizarse bajo recomendación médica . Su principal indicación sería el tratamiento del edema o retención de líquidos que puede presentarse en diferentes patologías: insuficiencia cardíaca, cirrosis hepática, enfermedad renal, grandes quemados, hipertensión arterial…
Tipos de diuréticos
Existen diferentes grupos de diuréticos que actúan en diferentes niveles para forzar el efecto de arrastre y eliminación de líquido . La mayoría de diuréticos actúa forzando la eliminación renal de agua mediante la eliminación forzada de sodio en la orina. A su vez ocasionan disminución en los niveles de otros iones como potasio, cloro y magnesio por lo que deben monitorizarse sus niveles en los pacientes tratados con diuréticos de forma crónica.
En función del mecanismo y lugar de acción diferenciaremos diferentes tipos de diuréticos: tiacídicos, del asa y ahorradores de potasio. Las diferentes familias de diuréticos presentan diferentes efectos adversos. La elección de uno u otro vendrá condicionada por los síntomas y la patología especifica a tratar .
Los diuréticos tiacídicos suelen indicarse en pacientes afectos de hipertensión arterial y/o insuficiencia cardíaca. Los más comúnmente empleados son la hidroclorotiazida y la clortalidona. Son menos potentes que los diuréticos del asa pero más que los ahorradores de potasio. Aumenta la excreción de sodio, agua y potasio.
Los diuréticos del asa se emplean, por su mayor eficacia, en agudizaciones de enfermedades crónicas. Los más empleados en la práctica clínica son furosemida y torasemida. Actúan aumentando la excreción renal de sodio, agua y potasio. Precisan un ajuste de dosis de forma individual según la respuesta clínica y el grado de diuresis requerido. En cuanto los síntomas mejoran se ajusta nuevamente la dosis.
Los diuréticos ahorradores de potasio a diferencia de las otras familias pueden provocar desequilibrio electrolítico, especialmente por aumento de potasio, aunque también pueden ocasionar disminución de los niveles de sodio. Los más empleados de este grupo son la amilorida y la esironolactona. Tienen un efecto diurético más débil que los grupos anteriores.
Cómo tomarlos
Una vez tenemos la indicación clara de iniciar el tratamiento con diuréticos debe iniciarse la pauta a dosis bajas, que se incrementará en función de la evolución clínica del paciente, así como la tolerancia, hasta conseguir una respuesta diurética adecuada que podremos evidenciar clínicamente con una disminución de peso (por eliminación del líquido retenido), una mejoría en la inflamación de las extremidades o una mejoría en los valores tensionales .
A medida que los síntomas mejoran intentaremos reducir la dosis hasta conseguir la mínima necesaria para mantener un correcto equilibrio . En algunos pacientes, a pesar de haberse resuelto la retención de líquidos, debe mantenerse el tratamiento diurético para evitar recaídas.
Por supuesto, los pacientes en tratamiento con diuréticos deben someterse a controles analíticos periódicos para monitorizar, sobre todo, los iones (sodio, potasio, cloro, magnesio…), así como la función renal. Al iniciar el tratamiento con diuréticos realizaremos una analítica tras una o dos semanas del inicio del tratamiento . Asimismo, siempre que el paciente precise un ajuste de dosis para controlar los síntomas, debemos proceder al control analítico posterior, sobre todo al aumentar la dosis del diurético.
Efectos adversos
El uso concomitante de diuréticos con otros fármacos puede potenciar el efecto de los mismos de forma que es importante comunicar este tratamiento si precisamos una nueva prescripción farmacológica. Por supuesto, la ingesta de diuréticos implica más visitas al baño con la consecuente incomodidad, sobre todo, durante la noche. Por tanto, e s una medicación muy efectiva pero no exenta de efectos adversos inducidos , principalmente por el aumento de la diuresis (o micción) y el desequilibrio hidroelectrolítico. Los efectos secundarios más habituales son pues: hiponatremia (disminución de sodio), hipopotasemia (disminución de potasio), hipomagnesemia (disminución de magnesio), hipovolemia (deshidratación), hiperuricemia (aumento de ácido úrico), crisis de gota, hipercalcemia (aumento de calcio), hipercolesterolemia (aumento de colesterol) e hiperglucemia (aumento glucosa), hipotensión (disminución de la tensión arterial) e insuficiencia renal.
Por su frecuencia e importancia merece especial mención la hipopotasemia, que puede aparecer con los diuréticos tiacídicos y los de asa (más frecuente en los pacientes tratados con los primeros). En función de la duración del tratamiento y la dosis requerida será más acusada y puede ser necesario un suplemento de potasio para compensar las pérdidas renales.
Por el contrario, en pacientes tratados con diuréticos ahorradores de potasio encontraremos niveles elevados de potasio que pueden precisar tratamiento específico .
Vamos a mencionar los síntomas más frecuentes que aparecen ante un desequilibrio hidroelectrolítico en general : sequedad de boca, sed, síntomas digestivos (náuseas y vómitos), debilidad, cansancio o letargia, somnolencia, agitación, convulsiones, confusión, cefalea, dolores, calambres musculares, hipotensión (también hipotensión postural), oliguria (micción escasa), arritmias….
Como puedes deducir no es una medicación que deba tomarse sin control médico . Además de sus indicaciones específicas tiene unos efectos adversos que no deben minimizarse. Y, sobre todo, no están indicados para tratar el sobrepeso por causas ajenas a las mencionadas.
Artículo especializado
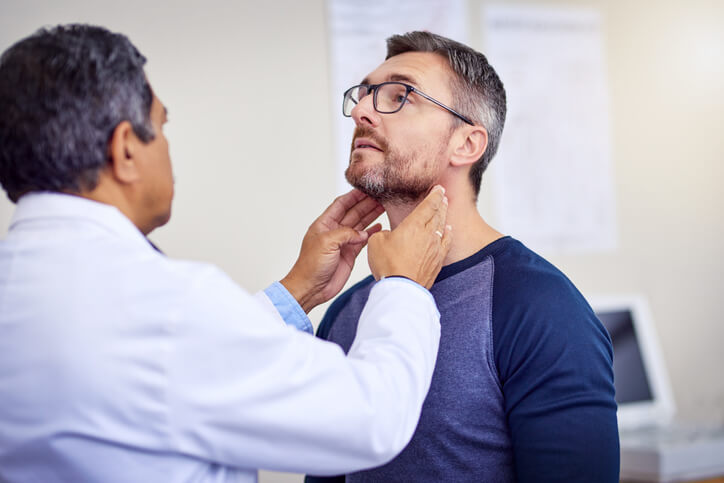
Tratamiento de la Tortícolis
Hoy en día casi toda la población sufre o ha sufrido alguna vez dolores musculares a causa de una contractura muscular . Las zonas más susceptibles son la espalda y el cuello, de hecho, la mayoría de las pacientes que acuden a la consulta del fisioterapeuta de forma frecuente suelen ser por lumbalgias, cervicalgias o tortícolis.
En este artículo, vamos a hablar concretamente de la torticolis: qué es, causas, prevención y su tratamiento, porque, ¿quién no se ha despertado alguna vez sin poder mover el cuello? A continuación, explicaremos y aclararemos cuáles son las causas de este bloqueo cervical y qué podemos hacer para prevenir su aparición.
¿Qué es la torticolis?
La tortícolis o ‘’cuello torcido’’ es un bloqueo que afecta a la movilidad de la columna cervical. Provoca que la cabeza quede en una posición de inclinación y rotación hacia el lado opuesto ocasionando dolor, debido a una contracción involuntaria de la musculatura de la región . Existen diferentes tipos de tortícolis dependiendo de su forma de aparición. No todas son adquiridas por una mala postura o gesto, sino que también podemos nacer con ella.
Diferentes tipos de tortícolis, ¿cuáles son?
Congénita: se da en el recién nacido y es por un acortamiento del músculo esternocleidomastoideo, que provoca la inclinación hacia el lado afecto y una rotación contraria. Sus causas son descritas como una mala postura dentro del útero, traumatismos obstétricos o una falta de riego sanguíneo en la zona. El bebé debe ser tratado con ejercicios y estiramientos para corregir la desviación del cuello y evitar deformaciones posteriores como la plagiocefalia (aplanamiento de la parte posterior del cráneo).
Adquirida: es la tortícolis más común, y se da de forma más frecuente en personas adultas de edades entre los 30 y 60 años. El acortamiento muscular del cuello es debido al estrés, tensiones musculares prolongadas o por un latigazo cervical. Los músculos más afectados son el esternocleidomastoideo, los escalenos, trapecio superior y el elevador de la escápula.
¿Cuáles son las causas y factores desencadenantes de la torticolis común?
La aparición de la torticolis en el adulto suele ser por estrés o por una fuerte contractura en la musculatura cervical debido a una sobrecarga continua en la zona. La realización de un mal gesto o una mala postura, como el quedarse dormido en el sofá, son factores que pueden desencadenar la aparición de una tortícolis , pero no son la causa directa ya que si mantenemos nuestra musculatura sana y flexible no tendríamos por qué sufrir este tipo de bloqueos. A continuación, explicamos con más detalle cada punto:
Causas directas:
Estrés: Cuando sufrimos estrés o preocupación tensamos la musculatura de tal manera que, si se prolonga durante mucho tiempo, ésta puede provocar una contractura de la musculatura del cuello suficientemente aguda como para bloquear la movilidad de la articulación.
Sobrecargas: La contracción mantenida o repetitiva de la musculatura de una región como en este caso, el cuello, puede provocar también un acortamiento por fatiga. Trabajos con posturas mantenidas como el estar sentado durante muchas horas delante de un ordenador pueden propiciar la aparición de una tortícolis.
Factores desencadenantes:
Como hemos comentado anteriormente, cuando ya sufrimos tensiones musculares por estrés o sobrecargas debido a nuestra actividad laboral o un mal gesto repentino, como es el giro rápido de la cabeza o el quedarse dormido en una superficie poco ergonómica, pueden acabar de agravar la situación de la musculatura con una contracción involuntaria que impide el movimiento libre del cuello.
Tratamiento en fisioterapia y prevención
El tratamiento de la tortícolis puede variar en función de la causa que la provoque, pero por lo general se recomienda reposo, toma de analgésicos y fisioterapia para disminuir el dolor y la inflamación. Estas lesiones se resuelven fácilmente si se aplica un tratamiento adecuado, no obstante, si los episodios se van repitiendo y no se tratan pueden acabar en una hernia discal , por lo que será importante abordar la lesión y evitar que vuelva a aparecer con medidas preventivas.
Tratamiento en fisioterapia:
Existen una variedad de técnicas que pueden utilizarse para aliviar el dolor y devolver la elasticidad a la musculatura que está acortada. El ejercicio terapéutico y los estiramientos serán un complemento muy importante para la terapia física que realizará el fisio. Si acudes a un fisioterapeuta por una tortícolis, podrás experimentar la combinación de las siguientes herramientas durante el tratamiento:
Calor local.
Electroterapia.
Masaje.
Movilizaciones pasivas.
Estiramiento pasivo.
Tratamiento puntos gatillo / Punción seca.
Manipulación vertebral.
¿Qué puedo hacer para prevenir la tortícolis?
La prevención es siempre la vía para evitar la aparición de una lesión o enfermedad, en el caso de la tortícolis, deberás tener en cuenta los siguientes puntos :
Utilizar mobiliario ergonómico en el trabajo: sillas, altura de la mesa, posición de la pantalla del ordenador, etc.
Realizar descansos cada hora para mover las articulaciones y estirar la musculatura del cuello si estamos en una posición estática durante mucho tiempo.
Realizar ejercicio físico para mantener fuerte la musculatura: se suele recomendar actividades como yoga o pilates porque ayudan a reforzar la musculatura estabilizadora de la columna y se trabaja la flexibilidad.
Acudir al fisioterapeuta cuando la tensión muscular en las cervicales nos provoque molestia o dolor, antes de que ésta se tense más y aparezca la tortícolis.
Artículo especializado
Lesión de Isquiotibiales en el Fútbol
José María tiene 24 años , estudia Derecho y juega en dos equipos de futbol. Hace un mes, comenzó a tener molestias en la parte posterior de la pierna.
El domingo tuvo partido y al final de la primera parte corriendo hacia el balón, sintió un fuerte pinchazo en la pierna y tuvo que retirarse porque el dolor no le permitía seguir. Su entrenador le recomienda que se ponga frío durante los 2 días siguientes y que guarde reposo. Una semana después sigue con dolor en la pierna, no puede correr y cuando está tiempo sentado el dolor aumenta.
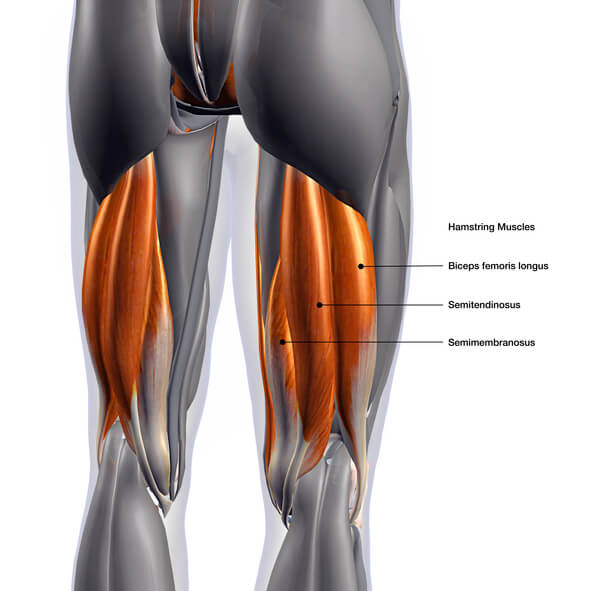
Una de las lesiones más frecuentes de los futbolistas son las microroturas en la zona de los isquiotibiales, concretamente en el bíceps femoral.
Los isquiotibiales forman parte de los músculos de la pierna, están formados por tres músculos: el bíceps femoral, el semimembranoso y el semitendinoso, los tres unen la pelvis con la rodilla por la parte posterior y su principal función es flexionar la rodilla .
Esta lesión suele aparecer después de unos minutos jugando a una intensidad alta. Los músculos están fatigados y la sincronización entre los grupos musculares falla y como respuesta podemos tener un tirón muscular (si el músculo se contrae de forma continua) una microrotura o desgarro muscular (si se rompen parte de las fibras musculares) o una rotura completa (si la intensidad de la contracción es demasiado fuerte).
En el caso de José María, la molestia comenzó al final de la primera parte del partido. Es posible que sus músculos se fatigaran y no soportaran la intensidad que el partido requería. Le preguntamos por la frecuencia de sus entrenos, nos cuenta que las semanas antes del partido debido a los exámenes había dejado de entrenar y además había cogido peso.
Cuando palpamos la zona de dolor, sentimos que en una zona del músculo (bíceps femoral) nuestros dedos se hunden, duele, la zona está más caliente y hay hematoma. El diagnóstico es ROTURA DE FIBRAS EN EL BICEPS FEMORAL .
Jose María llega a la consulta una semana después de producirse la lesión. Ha estado aplicando frío y guardando reposo como le dijo su entrenador de forma que la fase inflamatoria aguda ha pasado y después de 7 días la rotura fibrilar está comenzando a cicatrizar.
Nuestro objetivo en la primera sesión será:
1º Establecer una buena movilidad de todas las articulaciones relacionadas con la lesión : La pelvis, la rodilla, el tobillo y el pie. Cuando se produce una lesión de estas características debemos comprobar que las estructuras relacionadas con la lesión se mueven correctamente. Esto facilitará el tiempo de recuperación y evitará lesiones en ocasiones posteriores.
2º Proporcionar una buena circulación sanguínea para ayudar en el proceso de cicatrización y drenar el exceso de líquido que se ha acumulado en la zona . Para ello realizamos técnicas de masaje en todo el grupo muscular.
3º Ayudar a la cicatriz para que se forme correctamente evitando fibrosis y adherencias musculares . Realizamos movilizaciones y estiramientos de forma suave y controlada para activar el músculo.
Terminamos la sesión utilizando un vendaje neuromuscular o kinesiotaping con el objetivo de dar estabilidad a la zona y mantener el músculo relajado hasta la próxima sesión.
Recomendamos a José María caminar mínimo 1hora al día y realizar estiramientos suaves de los principales músculos del miembro inferior. (Isquiotibiales, gemelos, cuádriceps, Psoas iliaco, aductores y tensor de la fascia lata).
En la segunda sesión han pasado dos semanas, José María se encuentra mejor, ya no siente dolor cuando está sentado pero cuando corre sigue notando molestias.
La zona de lesión tiene mejor aspecto, el hematoma se ha reducido casi por completo, cuando palpamos la zona lesionada hay un ligero dolor y la temperatura en la zona está normalizada.
El objetivo en esta sesión será:
1º Relajar la musculatura con técnicas manuales .
2º Recuperar todo el movimiento de la articulación de la pelvis, la rodilla y el pie .
3º Trabajar la fuerza de la pierna con ejercicios isométricos y excéntricos .
4º Realizar estiramientos pasivos de todos los grupos musculares de la pierna .
Después de la sesión recomendamos a José María realizar ejercicios en el gimnasio durante la siguiente semana.
– 10 minutos de bici o elíptica para el calentamiento.
-Potenciación de los abdominales (planchas)
– Potenciación excéntrica de los isquiotibiales
– Ejercicios de propiocepción.
Y para terminar estiramientos de todos los músculos de la pierna prestando más atención a los isquiotibiales .
Una semana después de realizar estos ejercicios, recomendamos:
-sustituir los 10 minutos de bici por carrera continua e ir aumentando de intensidad y tiempo de forma progresiva a lo largo de los días.
-Seguir con los ejercicios de activación abdominal
-Seguir con los ejercicios excéntricos pero aumentando la intensidad y las repeticiones
– Realizar ejercicios de potenciación concéntrica.
-Terminar el entreno con ejercicios de propiocepción y estiramiento.
A las 5 semanas José María juega un torneo de fin de semana sin tener ninguna molestia.
Debemos tener en cuenta que la lesión en los isquiotibiales puede reaparecer durante las dos semanas después de comenzar a jugar. Para evitarlo recomendamos a José María:
1º Realizar una alimentación adecuada y tener una buena hidratación .
2º Realizar entrenamientos fuera de los partidos realizando :
– ejercicios de potenciación de la musculatura de la pierna y el abdomen.
– ejercicios excéntricos de los isquiotibiales.
-Ejercicios de propiocepción de los miembros inferiores.
-Ejercicios de estiramientos (después de cada entreno y de cada partido).
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dietética
Definición
La dietética es la disciplina encargada de estudiar la relación que existe entre la salud y la alimentación, incluyendo el tratamiento de los diferentes trastornos alimentarios. La dietética trata de mejorar la salud del individuo a través de cambios en los hábitos de vida y en la alimentación , evaluando la idoneidad de las dietas propuestas en función de las condiciones de cada persona y su actividad física.
Médico especialista
La dietética es una profesión independiente de la medicina, no hay un médico especialista encargado de la dietética, sino la figura de un nutricionista o dietista .
Las competencias se pueden adquirir estudiando el Grado universitario en Nutrición Humana y Dietética o realizando un Ciclo de Grado Superior de Formación Profesional de Técnico Superior en Dietética (el Ciclo es una formación menos completa que el Grado).
Pruebas más comunes de la dietética
Las pruebas más comunes que se realizan en dietética son:
Analítica de sangre: prueba complementaria para valorar el estado de salud del paciente mediante el análisis de unos parámetros bioquímicos. Generalmente hay que acudir en ayunas.
Prueba de celiaquía : prueba serológica consistente en realizar un análisis de sangre para medir la cantidad de algunos anticuerpos presentes en sangre como: antitransglutaminasa (ATG), antigliadina (AA), inmunoglobulina A (IgA) o anticuerpos frente al péptido deaminado de la gliadina (APDG). También se puede realizar una prueba genética si la prueba anterior muestra resultados positivos, para verificar la presencia del gen DQ2 y DQ8. Si esta prueba también resulta positiva, se procede a realizar una biopsia intestinal para determinar el nivel de lesión del intestino. Si se confirma la celiaquía, entonces se procede a seguir una dieta estricta sin gluten y se realiza un seguimiento del paciente para comprobar la mejora de la inflamación del intestino.
Prueba de intolerancia alimenticia : es un test basado en un análisis de sangre que trata de valorar la reacción de los anticuerpos del paciente ante determinados alimentos para identificar cuáles provocan rechazo y eliminarlos de la dieta.
Prueba de esfuerzo : es una prueba para valorar el rendimiento deportivo y el estado de forma del paciente. Consiste en realizar ejercicio (correr o montar en bici, generalmente), con una mascarilla para medir los gases al respirar y detectar el consumo de oxígeno, y electrodos para medir los parámetros del corazón. Durante la prueba, se realiza un aumento de la carga de modo progresivo para comprobar hasta dónde se puede llegar sin parar la actividad física.
Análisis de orina : el análisis del contenido químico de la muestra de orina ayuda a identificar diabetes y otros problemas de salud.
Tratamientos más comunes de la dietética
A continuación, se explican brevemente los tratamientos más comunes utilizados en dietética:
Dietética y nutrición clínica : propone cambios en el estilo de vida y en la alimentación para tratar diferentes enfermedades como celiaquía, hipertensión, síndrome de intestino irritable, intolerancias o alergias (a la lactosa o gluten), diabetes, tiroides y demás trastornos de la conducta alimentaria. Además, ayuda a controlar el peso y a prevenir o a reducir el riesgo de enfermedades.
Control y seguimiento de las dietas : el paciente recibe unas indicaciones dietéticas que debe seguir durante un período y, cada cierto tiempo, se propone una evaluación para controlar el peso y hacer seguimiento del estado físico general del paciente y poder ajustar la programación de la dieta y los objetivos a alcanzar.
Nutrición deportiva : trata de determinar la alimentación basal y la suplementada, para intentar obtener un rendimiento deportivo óptimo.
Educación nutricional : trata de enseñar hábitos alimentarios duraderos para aprender a comer de forma saludable.
Enfermedades más comunes de la dietética
Las enfermedades más comunes de las que se encarga la dietética son:
Obesidad.
Anorexia.
Bulimia.
Deficiencia de minerales y vitaminas.
Anemia ferropénica.

Artículo especializado
Medicina Regenerativa
Definición
La medicina regenerativa es una rama de la medicina multidisciplinar que abarca el conjunto de terapias que se emplean para la regeneración de los tejidos y la mejora de las estructuras del organismo, cuando las células de los tejidos o de los órganos tienen un daño estructural y/o funcional.
Para lograr dicha mejora se emplean las células madre del propio paciente, plasma rico en plaquetas (PRP), o incluso la creación de órganos bioartificiales.
¿Cómo es la medicina regenerativa?
El paciente deberá acudir con anterioridad para someterse a una extracción de sangre o de grasa abdominal y así obtener las células madre mediante diferentes procesos de centrifugación; este proceso tiene una duración aproximada de 45 minutos.
Tras tener las células madre estas s e inyectan en la zona a tratar y el paciente podrá marcharse a casa entre media hora y una hora después, en función de la anestesia aplicada y en caso de obtener las células madre de la grasa abdominal.
Si se utiliza la inyección de un gen se evitaría la primera parte del proceso.
¿Para quién está indicada?
La medicina regenerativa no solo es aplicable en pacientes con alguna dolencia o desgaste de las articulaciones, sino que también puede emplearse como un tratamiento preventivo ante la presencia síntomas que puedan generar alguna patología.
Los mejores resultados se dan en pacientes con enfermedades osteoarticulares, hepáticas, neurodegenerativas, cardiacas, diabetes, cáncer y en aquellos cuyo organismo ha rechazado un trasplante.
¿Por qué se realiza?
Mientras la medicina tradicional tiene como objetivo curar los síntomas de las patologías derivadas en los tejidos u órganos, la medicina regenerativa se centra en las causas de esa enfermedad para alterar su avance y reparar los tejidos u órganos a los que afecta .
De esta manera es una terapia mucho más efectiva y además se acelera el proceso de recuperación.
Riesgos de la medicina regenerativa
Al ser un tratamiento autólogo, es decir, que la sangre y las células proceden de uno mismo, no existen contraindicaciones.
La única consideración a tener en cuenta por el médico será si el paciente está tomando anticoagulantes, para lo que requerirá un cuidado especial durante el tratamiento.
Preparación
Dependiendo de cada paciente y proceso a utilizar, se necesitará una preparación previa.
En caso de obtener las células madre de la zona periumbilical y con anestesia, el paciente deberá acudir en ayunas.
Por otro lado, es recomendable que el paciente realice una rehabilitación pretratamiento para preparar los tejidos del organismo y que las células que se injerten se agarren mejor.
Todas las indicaciones previas necesarias para el tratamiento serán comunicadas por el médico a su paciente.
Cómo es la recuperación de la medicina regenerativa
Al igual que en la preparación, cada paciente es distinto y en función del avance de su enfermedad así serán los días posteriores al tratamiento.
Las molestias en el paciente suelen ser mínimas, y los resultados varían en tiempo y mejoría, por ello es importante realizar una rehabilitación postratamiento, para estimular el crecimiento y el desarrollo de las células madre injertadas mediante técnicas como la radiofrecuencia.
Resultados
Los principales beneficios por los cuales se emplea la medicina regenerativa son:
Reduce el dolor de las articulaciones y ligamentos.
Mejora el funcionamiento y regenera los tejidos dañados.
Permite una recuperación más rápida de la patología.
Regeneración de los tejidos dañados en procesos degenerativos avanzados .
Preguntas frecuentes
¿Qué tipos de medicina regenerativa hay?
La medicina regenerativa cuenta con tres ramas principales:
Celular: consiste en extraer del paciente células madre o un concentrado de plaquetas para inyectar en las zonas de los tejidos u órganos dañados de manera que se regeneren o se sustituyan.
Génica: se basa en inyectar o insertar un gen de una célula con el fin de bloquear otro que no realiza su función de manera correcta o está defectuoso.
Ingeniería de tejidos: es la parte más experimental de la medicina regenerativa, que consiste en desarrollar órganos bioartificiales para poder reemplazarlos por aquellos dañados en el paciente.
¿Cuánto cuesta?
El precio de la aplicación de la medicina regenerativa varía en función del tratamiento que se aplique al paciente, así como del número de articulaciones a tratar.
El precio se fija antes de su aplicación cuando se fija el diagnóstico del paciente.
¿Fumar o beber afectan a la terapia?
El tabaquismo y/o consumo de bebidas alcohólicas puede perjudicar a las nuevas células madre que se han inyectado en el organismo, por ello se recomienda que durante el tratamiento se evite fumar y/o beber alcohol.
¿Cuánto tiempo se tarda en ver los resultados?
Los resultados de la medicina regenerativa varían según cada paciente, no hay ninguna seguridad sobre el tiempo que tardan en observarse las mejorías o la rapidez de estas.
Mientras en unos pacientes se observan los primeros resultados durante el tratamiento, otros tardan varios meses .
¿Hay efectos secundarios?
Los efectos secundarios que se pueden derivar de la medicina regenerativa se focalizan en torno a la inyección en el paciente , bien por dolor en la zona donde se ha extraído la sangre o la grasa abdominal para obtener las células madre o plaquetas; o a la hora de proceder a la inyección de éstas por la presencia de algún hematoma o molestia.
También puede aparecer algún síntoma derivado de este proceso como fiebre, dolores de cabeza, vómitos o náuseas, pero estos tienden a regularse a las 24 horas .
Artículo especializado
Acrocordones: Qué Son y Cómo Tratarlos
Aunque mucha gente les llama «verrugas», no tienen nada que ver con las verrugas víricas (provocadas por papilomavirus), ya que aparecen por otras causas y no son contagiosos . Su aspecto habitual es el de excrecencias o pápulas en la piel, de consistencia blanda (también se les llama fibromas blandos), de color marrón, que muchas veces son pediculadas (cuelgan de la piel de un pedículo estrecho), y que suelen desarrollarse sobre áreas de roce como las axilas o el cuello .
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Síntomas y causas
Los acrocordones son asintomáticos, aunque suelen provocar molestias cuando se enganchan en la ropa o se irritan por roce. El único inconveniente que provocan es la incomodidad y la repercusión estética. Aunque aparecen en áreas de roce, no son debidos a las cadenas ni a ciertas ropas, como el saber popular quiere hacer creer. El factor que más frecuentemente provoca acrocordones es el sobrepeso. Se ha descubierto que las personas con sobrepeso y obesidad tienen más resistencia de las células de su cuerpo a la acción de la insulina (la hormona que hace que nuestras células obtengan y metabolicen la glucosa). Si la insulina aumenta, ésta tiene un efecto sobre la piel provocando que crezcan estas pequeñas excrecencias o fibromas en ciertas áreas del cuerpo.
¿Pueden provocar algún problema?
No provocan ningún problema, y no pueden transformarse en ningún cáncer. Tampoco hay riesgo de que se contagien por contacto con otras personas o con objetos como toallas o pañuelos, al contrario de lo que mucha gente cree. A lo sumo, producen molestias por roce, y en ocasiones se irritan y se estrangulan desapareciendo solos después de unos días de inflamación.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Es cierto que pueden quitarse atándoles un hilo?
Cuando son pequeños y muy pediculados o “colgantes”, es cierto que si se les ata un hilo, se estrangula su aporte de sangre, se necrosan y se caen solos sin demasiada molestia. Es un tratamiento sencillo y adecuado si lo realizan manos expertas.
¿Se pueden quemar con los líquidos antiverrugas?
No es aconsejable hacerlo, ya que no son verrugas, y los citados líquidos pueden dañar la piel por su efecto cáustico.
Entonces ¿cuál es el mejor tratamiento para eliminarlos?
El dermatólogo los puede eliminar mediante crioterapia (aplicando un gas frío que los quema), mediante extirpación, con un electrobisturí o un láser. En ningún caso se tratan en la medicina pública, ya que estamos ante un problema estético. Hay que tener en cuenta que el tratamiento los puede eliminar, pero no evita que aparezcan acrocordones nuevos.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.

Artículo especializado
Diastema, ¿Moda Atractiva?
Se llama diastema al aumento del espacio existente entre dos dientes . En la boca del adulto es relativamente frecuente su ubicación entre los incisivos centrales superiores (comúnmente paletas), dientes que captan la atención del interlocutor al ser expuestos durante la sonrisa. El diastema en esta estratégica localización contribuye, con un gran peso específico, en la estética facial de la persona dado que los incisivos centrales superiores abarcan el protagonismo de la arcada superior y centran la línea media de la cara al alinearse con la nariz. Su borde inferior contacta con el rojo labial del labio inferior durante la sonrisa. Este espacio aumentado confiere un rasgo muy característico a la persona y ha llegado a suponer un reclamo sensual para algunos famosos de la pequeña pantalla.
En niños y adultos
Los diastemas durante la dentición temporal son frecuentísimos y están presentes en varios de los espacios interdentales. Ello es debido al menor tamaño de los dientes temporales. Sin embargo, con el recambio dental y la aparición de los dientes definitivos (de mayor tamaño que los temporales) en la boca se suele corregir el diastema en una proporción alta de la población . Existen causas muy distintas que pueden hacer persistir el diastema en la boca del adulto. Podríamos citar: la desproporción óseo-dental (dientes pequeños y/o maxilar grande), pérdidas dentales, movimiento o rotación dental, asimetría (sobre todo de incisivos laterales), malos hábitos en la infancia (succión del pulgar), presencia de frenillo labial superior aumentado de tamaño, hiperactividad lingual, maloclusión….
Así como existen muy diversas causas que pueden ocasionar un diastema interincisal superior , también existen diversos tratamientos para solventarlo. Sin embargo, tenemos que mencionar que muchos pacientes optan por la opción de mantener ese espacio por considerarlo un rasgo personal arraigado.
Cómo puede tratarse
Antes de abordar las diferentes posibilidades terapéuticas, debemos hacer una valoración global , teniendo presente, ante todo, el tamaño del diastema y de los dientes circundantes.
Si el espacio entre los incisivos centrales superiores es menor de 2 milímetros y los dientes son de tamaño convencional será muy fácilmente corregible y para ello podremos emplear un material llamado resina que nos permitirá la corrección estética de dicho espacio mediante carillas o reconstrucciones.
Una situación diferente supondría una distancia mayor de 3 milímetros o unos dientes pequeños, en cuyo caso debe valorarse la movilidad dental mediante el recurso de la ortodoncia.
Ante esta disyuntiva, podemos deducir que la presencia de un diastema no siempre supone una intervención terapéutica y dependerá, sobre todo, de la decisión del paciente y de su repercusión estética y/o funcional. Cuando se opta por un abordaje terapéutico debe realizarse una valoración previa para analizar la posible causa, así como las características concretas del diastema (tamaño y dientes afectos).
Si el defecto es mínimo se corregirá por los expertos en estética dental mediante el uso de carillas dentales o el empleo de composite.
Si el defecto es mayor puede requerirse un tratamiento más complejo como el ortodóntico o el quirúrgico o la combinación de ambos.
En caso de interposición del frenillo entre los incisivos superiores puede estar indicada la frenectomía (que será resolutiva en la infancia mientras que en el adulto suele precisar un tratamiento ortodóncico posterior).
Una cuestión estética
En definitiva, recordemos que el diastema no presenta ningún riesgo para la salud oral. Normalmente el paciente que solicita su valoración lo hace con la intención de mejorar el aspecto de su sonrisa. Sin embargo, y dado que supone un rasgo muy marcado y característico en la expresión facial del individuo , no todo el mundo está dispuesto a la corrección del diastema y, por tanto, al cambio de su expresión facial.
Si estás en duda sobre corregir o no tu diastema puedes acudir a la consulta de tu odontólogo para ser valorado. Cuando conozcas la opción terapéutica más adecuada para tu caso tendrás que tomar la decisión. Lo importante es que estés contento con la que debe ser tu mejor sonrisa, con o sin diastema.

Artículo especializado
Trastorno por Déficit de Atención e Hiperactividad (TDAH)
Atención, porque niños (o adultos) considerados socialmente como unos “veletas”, “oveja descarriada” o “cabeza loca”, pueden esconder el diagnóstico de un TDAH .
Aunque el cuadro clínico se conoce “desde siempre” a lo largo de la historia de la Humanidad, las bases científicas del conocimiento de sus peculiaridades clínicas se establecieron a principios del siglo XX. El TDAH había sido considerado como un cuadro que predominaba ampliamente en los varones , pero esta teoría va perdiendo fuerza a medida que pasa el tiempo y, actualmente, se estima que su prevalencia es muy similar en ambos sexos, si bien en los varones parece predominar la hiperactividad y en las mujeres el déficit de atención.
Qué es
Desde la reciente publicación de la edición actualizada del “Manual Diagnóstico y Estadístico de los Trastornos Mentales (DSM-5)”, se considera un TDAH cuando se cumplen los siguientes criterios diagnósticos :
Patrón persistente de inatención y/o hiperactividad-impulsividad que interfiere con el funcionamiento o el desarrollo, que se caracteriza por (1) y/o (2):
1. Inatención: seis (o más) de los siguientes síntomas (observados con frecuencia) se han mantenido durante al menos seis meses en un grado que no concuerda con el nivel de desarrollo y que afecta directamente las actividades sociales y académicas/laborales (Nota: los síntomas no son sólo una manifestación del comportamiento de oposición, desafío, hostilidad o fracaso en la comprensión de tareas o instrucciones). (Para adolescentes mayores y adultos se requiere un mínimo de cinco de los siguientes síntomas).
Falla en prestar la debida atención a detalles o por descuido se cometen errores en las tareas escolares, en el trabajo o durante otras actividades.
Tiene dificultades para mantener la atención en tareas o actividades recreativas (por ejemplo, tiene dificultad para mantener la atención en clases, conversaciones o la lectura prolongada).
Parece no escuchar cuando se le habla directamente (por ejemplo, parece tener la mente en otras cosas, incluso en ausencia de cualquier distracción aparente).
No sigue las instrucciones y no termina las tareas escolares, los quehaceres o los deberes laborales (por ejemplo, inicia tareas, pero se distrae rápidamente y se evade con facilidad).
Tiene dificultad para organizar tareas y actividades (por ejemplo, dificultad para gestionar tareas secuenciales; dificultad para poner los materiales y pertenencias en orden; descuido y desorganización en el trabajo; mala gestión del tiempo; no cumple los plazos).
Evita, le disgusta o se muestra poco entusiasta en iniciar tareas que requieren un esfuerzo mental sostenido (por ejemplo, preparación de informes, completar formularios, revisar artículos largos, etc.).
Pierde cosas necesarias para tareas o actividades (por ejemplo, materiales escolares, billetero, llaves, papeles del trabajo, gafas, móvil…).
Se distrae con facilidad por estímulos externos (en adolescentes mayores y adultos puede incluir pensamientos no relacionados).
Olvida las actividades cotidianas (como devolver las llamadas, pagar las facturas, acudir a las citas).
2. Hiperactividad e impulsividad : seis (o más) de los siguientes síntomas (observados con frecuencia) se han mantenido durante al menos seis meses en un grado que no concuerda con el nivel de desarrollo y que afecta directamente a las actividades sociales y académicas/laborales. (Nota: ídem a la anterior). (Ídem para adolescentes mayores y adultos).
Juguetea con o golpea las manos o los pies o se retuerce en el asiento.
Se levanta en situaciones en que se espera que permanezca sentado (por ejemplo, en la clase, en la oficina o en otras situaciones).
Corretea o trepa en situaciones en las que no resulta apropiado. (En adolescentes o adultos puede limitarse a estar inquieto).
Es incapaz de jugar o de ocuparse tranquilamente en actividades recreativas.
Está “ocupado,” actuando como si “lo impulsara un motor” (por ejemplo, es incapaz de estar o se siente incómodo estando quieto durante un tiempo prolongado, como en restaurantes, reuniones, etc.).
Habla excesivamente.
Responde inesperadamente o antes de que se haya concluido una pregunta (por ejemplo, termina las frases de otros, no respeta el turno de conversación).
Le es difícil esperar su turno (por ejemplo, mientras espera en una cola).
Interrumpe o se inmiscuye con otros (por ejemplo, se mete en las conversaciones, juegos o actividades; puede empezar a utilizar las cosas de otras personas sin esperar o recibir permiso; en adolescentes y adultos, puede inmiscuirse o adelantarse a lo que hacen otros).
Cómo se trata
El tratamiento de los niños y jóvenes con TDAH conlleva :
Prestar una información adecuada acerca del cuadro clínico a los padres, siempre intentando tranquilizar, relajar y motivar al entorno familiar para facilitar el sacarlos adelante.
También incluiría el negar cualquier tipo de culpabilidad en su aparición tanto a padres como profesores.
Reafirmar que el niño lleva el cuadro en su constitución y tampoco es culpable del mismo.
Hay que recalcar que el cuadro persiste siempre, pero que ello no impide que la mayoría de los niños que lo padecen sean personas normales.
Hay que informar de que la mejor medicina para ellos es la paciencia, la comprensión, la ayuda y la firmeza de criterio.
Desde el punto de vista farmacológico, hay que saber que las sustancias estimulantes (el metilfenidato es el fármaco de elección) suelen calmarles y los tranquilizantes les ponen más nerviosos.

Artículo especializado
Ansiolíticos, Abordaje de la Ansiedad
Antes de profundizar en el manejo terapéutico de la ansiedad vamos a hacer un breve repaso de esta patología, que constituye un motivo de consulta muy frecuente en la consulta médica y el problema de salud mental más prevalente, siendo más frecuente en las mujeres .
Qué es la ansiedad
La ansiedad es una respuesta anticipatoria ante una situación no controlada. Partamos de la premisa de que todos presentamos situaciones de ansiedad, aunque puede ocurrir que superen nuestra capacidad adaptativa y es entonces cuando la situación se convierte en patológica. El individuo reacciona con una sensación de malestar generalizado que puede manifestarse de muy diferentes maneras (síntomas somáticos, emocionales e incluso conductas evitativas). Implica una afectación de la calidad de vida de la persona afecta.
Se desencadena ante una situación suficientemente estresante como para desbordar o descompensar la respuesta fisiológica convencional. Por ello, puede aparecer ante cualquier circunstancia y manifestarse con diferentes formas de presentación. En función de su intensidad o duración puede ser precisa la intervención, ya sea farmacológica y/o psicológica .
Qué síntomas presenta
Es importante valorar los síntomas descritos por el paciente (físicos o psicológicos) para llegar al correcto diagnóstico . De entre los síntomas físicos mencionaremos como más frecuentes: sudoración, taquicardia, sequedad de boca, mareo, inestabilidad, sensación de falta de aire, temblor…. De entre los síntomas psicológicos los más relevantes serían: preocupación excesiva, irritabilidad, cambios de humor, miedo, dificultad en la concentración… Para llegar al diagnóstico de trastorno de ansiedad, la herramienta más relevante es el interrogatorio médico en el cual se indagarán detalladamente los síntomas y los posibles desencadenantes.
El abordaje inicial suele realizarse mediante tratamiento médico para controlar los síntomas que presente el paciente a corto plazo . Por supuesto, debe tratarse la causa desencadenante, si se conoce, para lo cual se recurre normalmente a la terapia psicológica (técnicas de relajación, terapia de apoyo y enfrentamiento…).
Cómo se tratan estos síntomas
Es muy importante tratar los síntomas que provocan el malestar y asegurarnos del bienestar de la persona para lo que contamos inicialmente con el tratamiento farmacológico que comenzaremos lo antes posible para evitar la progresión de esos síntomas.
Es frecuente el empleo de una terapia combinada en el tratamiento del trastorno de ansiedad. Con los fármacos ansiolíticos conseguiremos controlar los síntomas físicos y mejorar el descanso nocturno.
Con la psicoterapia interferiremos en el cambio de patrones conductuales ante las situaciones desencadenantes de ansiedad.
Cómo se utilizan los ansiolíticos
El tratamiento farmacológico de los trastornos de ansiedad va dirigido a la prevención de las crisis de ansiedad y a la atenuación de los síntomas agudos. En ocasiones, precisaremos más de un fármaco para controlar el cortejo de síntomas. Para controlar la situación basal de la persona y evitar la aparición de crisis solemos indicar un tratamiento antidepresivo (cuya eficacia se hace manifiesta aproximadamente a las cuatro semanas de iniciado el tratamiento). Puede emplearse un fármaco ansiolítico e incluso ambos combinados.
Las benzodiazepinas
El tratamiento ansiolítico estrella serían las benzodiazepinas cuyo efecto se evidencia a las pocas horas de iniciar el tratamiento. Existen tipos muy diferentes de benzodiazepinas, básicamente las de vida media corta y más rápido inicio de acción, y las de vida media larga de efecto menos intenso, pero más mantenido. La elección dependerá de los síntomas a tratar. Asimismo, las de vida media larga suelen precisar menos tomas al día y suelen provocar menos deprivación al retirar el tratamiento, pero ocasionan más somnolencia y sedación diurna.
Resultados
Es fundamental controlar y tutelar la duración el tratamiento. Al prescribir un tratamiento el médico debe realizar un seguimiento evolutivo. La mejoría clínica suele evidenciarse de forma franca a las cuatro semanas de tratamiento. Normalmente se recomiendan unas semanas más de tratamiento y, en caso de que los síntomas estén controlados, es cuando debe valorarse la disminución progresiva de dosis hasta cesar por completo el tratamiento.
Es muy importante conocer el llamado síndrome de la retirada de benzodiazepinas que aparece ante la suspensión brusca del tratamiento en caso de tratamientos de larga duración. Se caracteriza por la aparición de unos determinados síntomas como temblor, fotofobia, insomnio, agitación… Suele aparece a las 24-48 horas de la deprivación farmacológica y sus efectos pueden llagar a durar una semana.
A pesar de que la ansiedad en una patología frecuente, precisa de un seguimiento evolutivo exquisito. Por favor, sigue el tratamiento indicado por tu médico y acude a los controles periódicos. No dudes en consultar cualquier inquietud o efecto adverso que detectes, y no te quedes nunca con la duda .
Artículo especializado
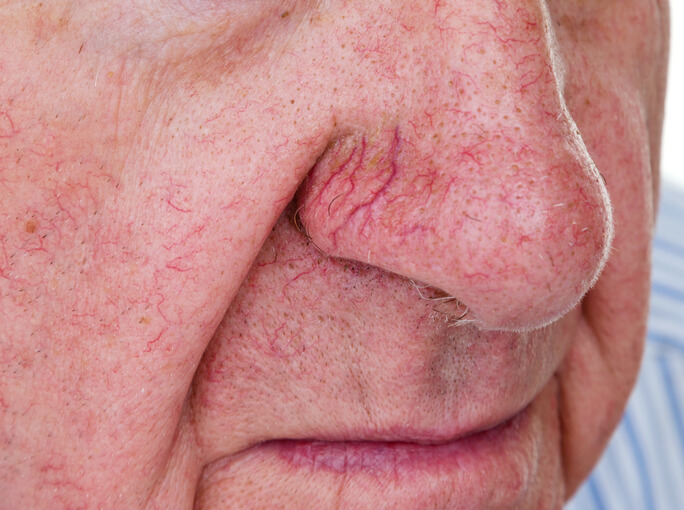
Cuperosis y Rojeces en la Piel
Cuperosis significa «piel enrojecida». Es una condición o forma de ser de la piel que es más frecuente en las personas de piel más blanda y más sensible, y que consiste en que son más reactivas o sensibles a los estímulos que habitualmente aumentan la circulación de sangre en la piel facial, como los cambios de temperatura o el sol.
¿Qué provoca la cuperosis?
La causa de la cuperosis es sobre todo genética . Es propia de las personas de piel y ojos claros (aunque también puede afectar a personas más morenas). Además, hay muchos desencadenantes como el sol, el calor, las comidas fuertes o picantes, el alcohol (sobre todo el vino tinto) o el estrés (es típico de las personas que muestran «vergüenza» y se enrojecen de forma súbita.
Con el tiempo ¿llega a provocar venitas antiestéticas en la cara?
Efectivamente, con el tiempo esa vasodilatación acaba haciendo que los capilares “den de sí”, se ensanchen y dilaten, provocando arañas vasculares o telangiectasias. Cuando se forman, rara vez son reversibles, y permanecen a no ser que sean tratadas con técnicas como el láser o la luz pulsada.
¿La cuperosis y la rosácea son lo mismo?
En realidad, la cuperosis es la fase inicial de la rosácea . Esta otra enfermedad de la piel de la cara va pasando por fases en las que primero hay enrojecimiento y telangiectasias, y posteriormente granos con pus, inflamación de la piel, e incluso en fases muy evolucionadas crecimiento de algunas zonas de la cara como la nariz (lo que se llama rinofima).
¿Qué tipo de pieles tienen las personas con cuperosis?
Es una piel facial complicada . En general toleran mal las cremas para pieles grasas o secas, y necesitan cremas especiales para piel muy sensible. Es frecuente que si no se aplican la crema adecuada encuentran la piel tirante, seca y acartonada, y además padecen de rubor y calor muy molestos. Además, pueden presentar molestias en los ojos como orzuelos, conjuntivitis o blefaritis (irritación de los párpados o las pestañas).
¿Cómo se puede tratar la cuperosis?
Existen cremas y jabones especiales para las pieles intolerantes con cuperosis, que puede recomendar el dermatólogo. Algunas llevan también maquillajes correctores para disimular las rojeces. Algunas contienen vasoconstrictores como la brimonidina que pueden actuar cerrando los capilares que aumentan de volumen y causan el enrojecimiento. Muchos pacientes utilizan aguas termales en pulverizador para refrescar la piel.
Ciertos láseres y la luz pulsada pueden mejorar el rubor y las telangiectasias, aunque estos tratamientos deben repetirse periódicamente porque sus efectos no son permanentes. En casos de rosácea con “granos” e inflamación deben emplearse otros tratamientos como antibióticos, ivermectina en crema o isotretinoína oral, que debe prescribir un dermatólogo.
Es importante que las personas con piel cuperósica se dejen aconsejar por un especialista, ya que ciertos tratamientos de estética como las mascarillas y las limpiezas de cutis mecánicas o químicas no sólo no son eficaces, sino que pueden ser perjudiciales para las personas con cuperosis.
Artículo especializado
Hidrocele, diagnóstico y Tratamiento
El hidrocele es la acumulación benigna de líquido, por diferentes causas, entre las dos capas que conforman la túnica vaginal del testículo. Esta acumulación produce un aumento del tamaño escrotal . En ocasiones, esta acumulación de líquido puede darse también alrededor del conducto espermático.
Para entender mejor qué es la túnica vaginal vale la pena repasar que los testículos están recubiertos por varias capas que lo protegen, como son, de la más interna a la más externa, la túnica albugínea, la túnica vaginal (que es doble), la fascia espermática interna y externa de tejido fibroso , el músculo cremáster, encargado de retraerlos, la grasa subcutánea, el músculo datos, que retrae el escroto, y por último la piel escrotal.
Cómo se produce
El hidrocele puede producirse de manera aguda a causa de un traumatismo en el testículo, la presencia de una hernia inguinal que lo comprima, el tratamiento con radioterapia local como en el cáncer de próstata, una infección del testículo —llamada orquitis—, o la existencia de un tumor testicular . El hidrocele que persiste en el tiempo y se cronifica es de hecho más común y suele afectar a varones con más de 40 años.
Existe una forma de hidrocele que es de nacimiento, el hidrocele congénito comunicante, propio de recién nacidos y niños, y que es debido a que la túnica vaginal, que debería ser una superficie estanca, es permeable y permite la comunicación con la cavidad peritoneal a través de un conducto que no se ha cerrado adecuadamente.
Cómo se manifiesta
El hidrocele se caracteriza por la presencia de un aumento del tamaño del escroto . La glándula, el testículo, no aumenta de tamaño, pero sí lo hace el escroto, la bolsa que lo recubre, que como hemos dicho, tiene bajo ella un serie de capas delgadas y flexibles que oponen poca resistencia al aumento de volumen por el líquido acumulado, pese a la existencia de dos capas musculares. En principio un hidrocele no tiene por qué causar dolor. Como mucho, si el hidrocele fuese de un volumen considerable, podría ocasionar molestias debidas a la fricción con la cara interna de los muslos.
Cómo se diagnostica
El diagnóstico del hidrocele está basado sobre todo y principalmente en la exploración física del paciente . Se podrá palpar un escroto aumentado de tamaño con una consistencia líquida en su interior, es decir, sin que se palpen nódulos ni elementos sólidos. Suele ser difícil palpar el testículo en un escroto con un hidrocele.
Si se coloca una linterna en la zona escrotal aumentada de tamaño se verá que el haz de luz traspasa la fina capa de piel del escroto , dado que lo que subyace es líquido. Si la luz no pasase se tendría que sospechar la existencia de una afectación testicular subyacente a la aparente inflamación testicular.
Es muy importante explorar bien el testículo, pese a la dificultad manifiesta, para intentar descartar la presencia de una masa tumoral testicular , una orquitis o bien una posible hernia inguinal.
El diagnóstico de certeza de la presencia de un hidrocele nos lo dará una ecografía testicular , una prueba de imagen sencilla, no invasiva y barata que permite valorar perfectamente el testículo y las capas de tejidos que lo protegen. En la ecografía se podrá apreciar la acumulación de líquido en la bolsa escrotal.
Cómo se trata
Los hidroceles congénitos comunicantes se resuelven por sí mismos antes de que el recién nacido cumpla el año de edad, con lo cual se debe mantener una conducta expectante. Si no hubiese cerrado tras ese año, las probabilidades de cierre espontáneo bajan drásticamente y se impone corregir el defecto mediante una intervención quirúrgica.
El tratamiento quirúrgico del hidrocele es el que lo va a solventar de manera definitiva. En el caso de los niños se deber cerrar la comunicación entre el peritoneo y la túnica vaginal, mientras que en los adultos lo que se realiza es el drenaje del líquido y luego se actuar sobre la túnica vaginal para evitar que la acumulación de líquidos se reproduzca. La incisión que se realiza a nivel escrotal bajo anestesia local es de unos 3-4 centímetros y l a cicatriz queda disimulada con los pliegues escrotales una vez se resuelve el hidrocele .
En ocasiones se opta por una medida menos agresiva que la quirúrgica que consiste en, tras aspirar el líq uido, instilar una sustancia irritante que esclerose la vaginal, es decir, que selle las dos capas que la forman y así la túnica se vuelva, en principio, impermeable. Son varias las sustancias que se pueden aplicar y la cantidad varía en función del hidrocele. Pese a ser menos agresiva, el posoperatorio es más complejo, con mayor dolor, riesgo de hematomas, infecciones, induración del escroto y, ante todo, mayor tasa de que se reproduzca el hidrocele, en ocasiones tabicado y más difícil de tratar consecuentemente. Asimismo, la esclerosis puede producir una obstrucción del epidídimo, por lo que no se debe emplear en pacientes jóvenes con deseo de descendencia.
En caso de sospechar la presencia de un hidrocele es importante visitarse lo antes posible con un especialista en urología.

Artículo especializado
Evitar y Combatir la acidez de estómago en Navidades
Las fiestas navideñas son unas fechas donde las celebraciones se centran en la mesa y la comida adquiere un gran protagonismo. En estos festines culinarios se suelen ingerir alimentos que no consumimos habitualmente, con un exceso de grasa y de azúcar, provocando en muchas ocasiones distensión, dolor de estómago y la incómoda acidez. Además, las bebidas con gas o alcohol que muchas veces acompañan a estos platos todavía agravan más las molestias.
La acidez aparece muchas veces por una saturación en el tracto digestivo que afecta a su buen funcionamiento. Es debido a que en poco tiempo ingerimos grandes cantidades de alimentos, difíciles de digerir, lo que provoca una hipersecreción ácida del estómago. Durante la digestión lo normal es que el cardias o válvula que separa el esófago del estómago permanezca cerrado pero, en algunos casos, parte de los ácidos del estómago suben hacia el esófago debido a un mal cierre de la válvula o cardias. Cuando esto sucede se produce la sensación de quemazón o ardor.
Qué podemos hacer para combatir la acidez
La dieta puede ayudar a combatir la acidez y ciertos alimentos pueden ser nuestros aliados para evitar su aparición. Aunque también es importante conocer los alimentos que predisponen a su aparición para evitar su consumo. Seguir estos consejos puede ser de ayuda:
Intenta prescindir de ciertos alimentos y bebidas que pueden provocar acidez por ser más irritativos, y favorecer así los síntomas propios del reflujo. Cabe señalar que no todas las personas tienen la misma sensibilidad ni responden igual. Aun así destacan sobre todo los alimentos fritos o con un elevado contenido en grasa (mantequilla, quesos grasos, carnes grasas, embutidos grasos, salsas grasas y pastelería o postres grasos como turrones, polvorones y chocolate), comida muy condimentada o con muchas especias, comida muy picante y los cítricos, el tomate o la salsa de tomate.
Además, ciertas bebidas pueden agravar el problema de acidez por su acción irritativa (bebidas alcohólicas, gaseadas, bebidas con cola o café). Tampoco se aconseja finalizar la comida con una infusión de menta ya que la menta es un alimento carminativo que provoca una estimulación de la secreción de ácido y favorece el reflujo. Una opción saludable, para después de las comidas es tomar una infusión digestiva (hinojo, comino y anís).
Evita ingerir comidas muy copiosas y disminuye la cantidad de comida en el plato. Así lograremos que nuestro estómago produzca menos cantidad de ácidos digestivos. Masticar bien la comida también favorece el proceso digestivo y además evita la entrada o producción de gases.
Acostúmbrate a ingerir los alimentos a temperatura templada, porque si los tomamos muy fríos o muy calientes irritan la pared del estómago.
Evita llevar ropa muy ajustada o cinturones muy apretados en la cintura para no presionar el estómago y prevenir así la aparición de reflujo.
Procura no realizar ejercicio intenso justo después de comer porque predispone la aparición de acidez estomacal. El ejercicio moderado después de comer favorece la digestión.
No te vayas a dormir antes de las dos o tres horas después de comer e intenta recostarte sobre el costado izquierdo para favorecer el vaciado gástrico. También ayuda elevar el cabecero unos 15 cm, pero no con almohadas porque solo se logra una hiperflexión del cuello. Para elevar toda la parte superior y favorecer que el ácido gástrico se mantenga en el estómago es preferible elevar las patas del cabecero con unos bloques o tacos de madera.
Tomar probióticos después de excesos o comidas copiosas puede ayudarnos a equilibrar el sistema digestivo ya que estos microorganismos ayudan a restaurar la flora del intestino o microbiota y favorecen la digestión. Se pueden aportar a través de la alimentación como los yogures con bífidus.
Los días siguientes se recomienda llevar una alimentación más ligera para no sobrecargar el sistema digestivo, a base de fruta, verdura, cereales integrales y carne magra o pescado blanco.
Ejemplos de dos días con una dieta más ligera
1 er DÍA DIETA LIGERA
DESAYUNO
Yogur natural o vaso de leche semidesnatado o bebida vegetal (soja o avena sin azúcar añadido)
2-3 biscotes integrales con tomate y aguacate
MEDIA MAÑANA
Infusión digestiva
Fruta (a escoger entre: 2 rodajas de piña, ¼ papaya, 1 naranja, 1 manzana o 1-2 kiwis)
ALMUERZO O COMIDA
Crema de Apio, Puerro, Calabaza, unas gotitas de limón
Pechuga de pollo a la plancha con limón
Infusión digestiva
MERIENDA
Yogur natural sin azúcar
Fruta (a escoger entre: 2 rodajas de piña, ¼ papaya, 1 naranja, 1 manzana o 1-2 kiwis)
CENA
Crema de espárragos (verdes o blancos), cebolla, brócoli, unas gotitas de limón
Merluza o rape al vapor con hierbas provenzales
Infusión digestiva
2º DÍA DIETA LIGERA
DESAYUNO
Yogur natural o vaso de leche semidesnatado o bebida vegetal (soja o avena sin azúcar añadido)
2-3 cucharadas de copos de avena
MEDIA MAÑANA
Infusión digestiva
3 nueces o 5-6 almendras o 5-6 avellanas
ALMUERZO O COMIDA
Crema de calabacín, nabo o repollo, zanahoria, cebolla y unas gotitas de limón.
Merluza o rape al vapor con hierbas provenzales
Infusión digestiva
MERIENDA
Yogur natural sin azúcar o bebible
Fruta (a escoger entre: 2 rodajas de piña, ¼ papaya, 1 naranja, 1 manzana o 1-2 kiwis)
CENA
Ensalada de escarola, tomate cherry y queso fresco
Infusión digestiva

Artículo especializado
Flemón: Síntomas y Tratamiento
El absceso dental (conocido como flemón) es una colección purulenta originada normalmente en el diente, aunque puede extenderse al tejido periodontal. Tiene su origen en una sobreinfección bacteriana. Suele empezar con la aparición de un dolor muy intenso y muy agudo , de forma repentina y una inflamación de la hemicara correspondiente. Evoluciona al empeoramiento en pocas horas dando lugar a un dolor de intensidad alta que obliga a acudir a urgencias en la mayoría de los casos.
El origen del foco infeccioso puede localizarse a nivel del diente (caries dental profunda, por ejemplo) o en el periodonto (una gingivitis) y dará lugar a dos tipos de colecciones purulentas:
Absceso periapical: originado en el ápice del diente (al final de la raíz) y en contacto con el hueso que alberga al diente. Es el absceso más frecuente.
Absceso periodontal: se origina en los tejidos que hacen de soporte de las piezas dentales, es decir, en las encías y el hueso.
¿Cuál es la causa inicial que desencadena el proceso infeccioso?
Intervienen diferentes factores : el tipo de dieta, el hábito higiénico, el nivel cariogénico, la presencia de enfermedad periodontal, el pH bucal, etc. En la mayoría de las ocasiones, influyen varios de estos factores de forma concomitante.
Ante la mínima sospecha clínica de absceso dental debe realizarse una exploración exhaustiva y, muy probablemente, una prueba complementaria (radiografía). Es muy posible que deba iniciarse un tratamiento vía oral junto al odontológico específico .
¿Qué síntomas pueden aparecer ante la presencia de un flemón dental?
Los síntomas característicos serían los siguientes :
Dolor: muy común ante cualquier proceso dental pero muy característico del absceso. Se trata de un dolor de aparición espontánea, de intensidad progresiva y de evolución rápida . Suele comenzar con molestias a la masticación o al ocluir. Evoluciona con dolor intenso incluso en reposo que puede irradiarse hacia el oído o a la zona cervical.
Inflamación: El proceso inflamatorio local puede acompañarse de inflamación de partes blandas cercanas de forma que se aprecia una asimetría facial pudiendo verse afectada la cadena ganglionar local por lo que no es infrecuente encontrar adenopatías o ganglios palpables en la zona retroauricular, cervical u occipital.
Fiebre y afectación del estado general: ante un proceso infeccioso se desencadena un mal estar general que puede llegar a ocasionar fiebre y dolores articulares generalizados.
Halitosis o mal aliento.
Hipersensibilidad local: que dificulta la correcta higiene local, así como la masticación y la tolerancia a los cambios térmicos de los propios alimentos.
Estos síntomas obligan, sin duda, a acudir a la consulta del odontólogo . En la mayoría de los casos el dolor es incontrolable con analgésicos y antiinflamatorios. Al ser explorados se detectará inmediatamente el diente causante. Además de la exploración bucal se realizará una exploración periodontal incluyendo la encía y el espacio entre el diente y la encía (donde muy fácilmente se acumulan residuos). Asimismo, se realizará una radiografía periapical de la pieza afectada para visualizar el estado de la raíz y del hueso que la alberga. En la radiografía apreciaremos también la existencia y extensión de una posible caries.
Cómo actuar
Abordaremos nuestro hallazgo, ya sea una caries profunda con afectación del nervio, una bolsa purulenta periodontal o un absceso periapical . Todo ello precisa intervención, tanto medicamentosa como instrumentada. Normalmente, al abrir una cavidad en el diente para sanearlo se evidencia una notable mejoría sintomática.
Deberemos seguir estrictamente la pauta medicamentosa que se nos indique, normalmente se prescribirán antiinflamatorios y antibióticos . Y extremar la higiene. Muy probablemente la existencia de dolor hará que descuidemos la higiene en esa zona, pero es justamente en el foco infeccioso donde debemos asegurarnos el arrastre de los residuos para no perpetuar la infección.
El tratamiento definitivo del diente afecto se realizará tras el control del dolor inicial. En algunas ocasiones nos encontramos con un diente en mal estado que además de provocar la infección no puede sanearse. En este caso, obviamente trataremos la infección y realizaremos la exodoncia o extracción del diente enfermo pues puede suponer una amenaza para los dientes contiguos. En otros casos trataremos la caries y, probablemente el nervio y procederemos a la obturación definitiva o a la colocación de una prótesis fija, popularmente conocida como corona.
Asimismo, si durante el procedimiento detectamos la presencia de otras patologías que afecten al periodonto (encías y hueso) lo trataremos seguidamente.
Como consejo, debo recomendarte que no te olvides del odontólogo cuando no presentes síntomas. Acude a la consulta periódicamente . Seguro que con una limpieza bucal será suficiente, pero si encontramos algún hallazgo estaremos a tiempo de tratarlo cuando aún es asintomático.

Artículo especializado
Por qué No me quedo Embarazada
Lograr un embarazo a la primera no es lo más habitual. Quedarse embarazada no es tan sencillo ni tan fácil como parece . En cada intento tenemos, aproximadamente, un 17% de probabilidades de concebir.
Desde que una pareja decide tener hijos, hasta que consiguen un embarazo, lo habitual es que pasen varios meses. La media son unos seis. Este tiempo suele estar lleno de impaciencia y, si el embarazo no llega, es inevitable preguntarse las causas de por qué no logramos el embarazo .
Fertilidad en cifras
1 de cada 6 intentos (17%) logra un embarazo en una pareja sana y supuestamente fértil.
La edad va en nuestra contra. La fertilidad decrece naturalmente con la edad, de manera más acusada, a partir de los 40.
En Europa, 1 de cada 6 mujeres tienen algún tipo de dificultad para lograr un embarazo.
En España, entre 10 y 15 de cada cien parejas que se plantean tener un hijo tienen problemas para quedar embarazadas.
Unos 100.000 bebés cada año nacen gracias a las técnicas de reproducción asistida.
Conocer tu ciclo y tus días fértiles
Uno de los motivos por los cuales una mujer no se queda embarazada es por el desconocimiento de su propio cuerpo. Reconocer los días fértiles, si no hay ningún problema añadido, es una buena herramienta para concebir un bebé.
La concepción no es fácil, ya que influyen múltiples factores y las condiciones deben ser las óptimas: la mujer ovule, el espermatozoide fertilice al óvulo maduro, éste se desarrolle, anide en el útero y avance el embarazo.
Las probabilidades aumentan si las relaciones sexuales se mantienen durante los días fértiles de la mujer .
La ovulación se produce en los días centrales del ciclo menstrual , que dependiendo de cada mujer, tiene una duración normal de 23 a 35 días. En la mayoría de las mujeres la ovulación se produce entre el día 12 y el día 16 del ciclo.
Métodos como el sintotérmico de fertilidad o el método Billings, pueden ayudar a identificar esos días. El primero consiste en tomar la temperatura basal de la mujer y, el segundo, se identifica la ovulación a través de la observación de las secreciones vaginales. También disponemos de test de ovulación que detectan en la orina la subida de la hormona LH (Hormona Luteinizante) que se produce 24-36 horas antes de la ovulación.
La edad es uno de los factores más frecuentes
Cada vez posponemos más la maternidad: el trabajo, los estudios, la estabilidad económica y las escasas políticas de estimulación de la natalidad , hacen que las mamás y los papás sean cada vez más mayores. El reloj biológico juega en nuestra contra, a medida que la edad de la mujer y el hombre avanzan, las probabilidades de concebir disminuyen. Con 20 años, una mujer tiene un 25% de probabilidades de conseguir el embarazo manteniendo relaciones sexuales en sus días fértiles, a los 30 años, un 15%, a partir de los 35 años, un 8% y a partir de los 38 años, un 3%.
Causas físicas más frecuentes de infertilidad
Aproximadamente, un 35% de las causas de infertilidad son femeninas, otro 35% masculinas. En un 20% de las parejas con problemas para tener hijos, la esterilidad procede de ambos . Y finalmente, en otro 10% de los casos no se encuentra el origen.
Causas femeninas más frecuentes
Problemas ovulatorios
Baja respuesta o reserva ovárica
Problemas en la permeabilidad de las trompas de Falopio
Endometriosis
Ovario poliquístico
Causas masculinas más frecuentes
Menor producción de esperma
Obstrucción de los conductos de esperma
Baja movilidad de los espermatozoides
Malformaciones en los espermatozoides
Recuento bajo de espermatozoides
Trastornos de la erección y eyaculación
La exposición a tóxicos (tabaco, alcohol, drogas u sustancias nocivas en el entorno…) son otra de las causas que causan problemas de fertilidad en hombres y mujeres .
¿Cuándo se debe acudir al especialista?
En parejas menores de 35 años, si tras 12 meses de relaciones sexuales sin protección no se consigue el embarazo, deben acudir a un centro de fertilidad. En parejas mayores de 35, el tiempo es menor: si a los seis meses no hay embarazo, se deben estudiar las causas.
Por otro lado, no debemos retrasar la visita al especialista cuando presentemos estas circunstancias que se enumeran a continuación, porque pueden causar infertilidad y, detectarlas a tiempo y tratarlas, es muy importante para intentar lograr el deseado embarazo :
Endometriosis.
Síndrome de ovario poliquístico (SOP).
Inicio de ciclos irregulares: pueden ser sospecha de menopausia precoz o baja reserva ovárica.
Antecedente de infecciones pélvicas o cirugía pélvica.
Problemas endocrinológicos: obesidad, problemas tiroidales, ovario poliquístico o peso insuficiente.
La consanguiniedad: este tipo de parejas siempre debe de contar con consejo genético.
Si se padece una enfermedad genética: es importante el consejo genético y tener toda la información disponible para saber los riesgos o la transmisibilidad de la enfermedad.
Enfermedades de transmisión sexual: pueden repercutir en los órganos reproductivos.
En el caso del varón, se debe acudir a un especialista en fertilidad cuando éste presente :
Paperas en la infancia del futuro papá: es una causa de esterilidad masculina.
Antecedentes de patología urológica como infecciones de transmisión sexuales, cirugía, traumatismos o varicocele.
Recomendaciones para ayudar a lograr un embarazo
Tener relaciones frecuentes : no sólo porque, por sí mismas, aumentan la probabilidad de un embarazo, sino porque tener relaciones sexuales a diario mejora la calidad del semen. Según la OMS, para elevar las posibilidades de tener un hijo, el tiempo óptimo de abstinencia es entre dos y siete días.
Visitar al ginecólogo antes de buscar un embarazo : el ginecólogo hará un examen y evaluará el estado de salud de la mujer y de su pareja, recetará un suplemento de ácido fólico, preguntará sobre los antecedentes familiares, explorará a la mujer y le realizará pruebas como analítica y ecografía para valorar posibles condiciones que puedan dificultar un embarazo.
Unos buenos hábitos : el estilo de vida de la futura madre es fundamental para lograr la concepción y el buen desarrollo del embarazo. Dejar los malos hábitos y evitar los tóxicos como el alcohol y el tabaco. Realizar ejercicio físico para bajar de peso si se padece sobrepeso u obesidad y llevar una alimentación equilibrada.
Bienestar emocional : el estrés no es bueno para nada. Asimismo, el cansancio y la ansiedad pueden interferir en los deseos genésicos de la pareja.
¿Y si no me quedo embarazada?
Una visita al especialista es definitiva para confirmar si hay, o no, problemas de fertilidad en la pareja . En algunas ocasiones, el problema se resuelve (si es hormonal, por ejemplo) y puede lograrse un embarazo con éxito. Si no se debe recurrir a un centro especializado en medicina reproductiva para valorar las diferentes opciones para obtener un embarazo, en función de las condiciones de la pareja.
¿Qué pruebas se realizan en una unidad de medicina reproductiva?
En la mujer y en el varón se realizan, de manera rutinaria, una serie de exámenes para determinar la causa de la posible infertilidad. En un 10% no se encuentra la causa.
En la mujer se realiza :
Ecografía transvaginal: para valorar la forma del útero y los ovarios. Se pueden detectar tanto malformaciones uterinas, miomas o pólipos endometriales y descartar, como también, quistes o tumoraciones ováricas.
Analíticas hormonales: para valorar la función ovárica y del tiroides.
Serologías: para descartar infecciones como la rubeola, hepatitis B y C, sífilis o VIH.
Histerosalpingografía: es una prueba de imagen con contraste que permite estudiar la cavidad uterina y comprobar que las trompas -que es el lugar donde se produce la fecundación – sean permeables.
En el caso del varón :
Analítica: general y hormonal
Seminograma con REM (recuento de espermatozoides móviles).

Artículo especializado
Diagnóstico y Alimentación en la Hipoglucemia
Uno de los temas más tratados en nutrición debido a sus consecuencias negativas en nuestro metabolismo y en la salud en general, es el control glucémico y el papel que juega la insulina en su regulación. Estos conceptos ya son conocidos por muchas personas que sufren algún tipo de diabetes, que es la enfermedad más común en la que hay una alteración de la respuesta de la insulina ante la ingesta de glucosa (azúcar presente en los alimentos que contienen hidratos de carbono). No obstante, personas metabólicamente sanas también pueden experimentar en algún momento de su vida alguna situación en la que sus valores de glucosa en sangre (glucemia) estén alterados y disminuyan a valores menores de lo recomendado : estaremos, pues, ante una situación de hipoglucemia.
¿Qué ocurre en mi cuerpo ante una hipoglucemia?
Una hipoglucemia es una disminución de los valores de glucosa en sangre por debajo de la normalidad , considerándose normales valores entre 70 y 100 mg/dl en ayunas. Cuando una dieta es baja en carbohidratos (y, por lo tanto, en glucosa), nuestro organismo pone en marcha una serie de mecanismos compensatorios, ahorrando glucógeno para situaciones de “emergencia “en las que las células gluco-dependientes (células del tejido nervioso, eritrocitos, células de la retina o de la médula renal) puedan utilizar la glucosa como fuente de energía. No obstante, puede haber situaciones extremas en las que estas células queden desprovistas de glucosa ocasionando una serie de síntomas:
Sudoración fría.
Taquicardia.
Sensación de hambre de aparición brusca.
Palidez.
Sensación de mareo y de debilidad.
Temblores y nerviosismo.
Irritabilidad o ansiedad (alteraciones del comportamiento).
Dificultad para hablar, confusión mental y pérdida del conocimiento (si la hipoglucemia es muy severa y se produce un coma hipoglucémico).
Hay que destacar que, si la hipoglucemia es muy severa y se prolonga durante muchas horas, puede producir consecuencias irreparables como daño cerebral, coma o muerte .
¿Cómo sé si tengo una hipoglucemia?
En personas no diabéticas, la hipoglucemia se diagnostica ante la denominada “tríada de Whipple” , que implica:
Valores glucémicos muy bajos. A la hora de establecer cuál es el nivel de glucemia a partir del cual se define una hipoglucemia en adultos, existen dos criterios: según la American Diabetes Association se define para valores inferiores a 70 mg/dl y según la Sociedad Española de Diabetes para valores inferiores a 60 mg/dl.
Sintomatología propia de una hipoglucemia.
Mejoría de los síntomas ante la estabilización de la glucemia hacia valores normales.
En base a esta tríada , debemos tener en cuenta que hay personas que pueden experimentar:
Hipoglucemias asintomáticas, aún teniendo valores muy bajos de glucemia.
Hipoglucemias sintomáticas, cuya aparición se puede dar a valores muy diferentes de glucosa ya que depende de cómo haya sido la glucemia en los días previos (a glucemias altas, los síntomas aparecen a niveles de glucosa superior a lo normal) o de si se trata de una persona que haya tenido hipoglucemias frecuentes, en cuyo caso experimentará síntomas a niveles muy inferiores a los normales. También es importante saber que, en niños, las hipoglucemias se manifiestan más tarde si están jugando o si están muy concentrados en algo.
¿Cómo actuar?
Por todo lo expuesto en el punto anterior, ante la sospecha de una hipoglucemia es indispensable determinar los niveles de glucosa con un medidor específico en el que se deberá depositar una pequeña gota de sangre del dedo, que se extrae con una aguja especial llamada lanceta. Dicha medición debe realizarla tu médico de cabecera, aunque también hay farmacias que disponen de utensilios para ello. Además, hay que tener en cuenta el historial de glucemias de cada persona y en qué momento del día se está realizando la medición para determinar el tipo de hipoglucemia que se está experimentando para actuar en consecuencia.
¿Quién y en qué situaciones se da una hipoglucemia?
Una hipoglucemia se puede dar en múltiples situaciones y personas (tanto adultos como niños), por ello, existen diferentes criterios para su clasificación .
Según el tiempo de aparición:
Hipoglucemia reactiva o postprandial: aparece a las dos o cuatro horas después de comer algún alimento rico en hidratos de carbono.
Hipoglucemia basal o en ayunas: aparece en las primeras horas de la mañana o después de un ayuno prolongado y puede estar relacionada con alguna enfermedad.
Según su causa de aparición:
Hipoglucemias por descompensaciones metabólicas transitorias (por ejemplo, el aumento de la sensibilidad a la insulina en la fase precoz del embarazo).
Hipoglucemias por neoplasias pancreáticas (insulinoma), endocrinopatías (hiperinsulinismo), hepatopatías, neoplasias extrapancreáticas, hipoglucemia autoinmune, sepsis con fallo multiorgánico, errores congénitos del metabolismo.
Hipoglucemias reactivas idiopáticas (sin causa conocida),
Hipoglucemias por alteraciones funcionales del aparato digestivo.
Hipoglucemia neonatal, que se puede dar de forma transitoria durante los primeros 5-7 días de vida del niño y es debida a una falta de reservas energéticas, a un agotamiento precoz de dichas reservas y a una inmadurez del sistema hipotálamo-hipofisario.
Hipoglucemias iatrogénicas (por sobredosis de fármacos: insulina, hipoglucemiantes orales, ácido acetilsalicílico).
Según su gravedad:
Hipoglucemia severa: cuando se precisa de otra persona para administrar alimentos o medicación hiperglucemiante ya que el paciente puede experimentar coma, convulsiones o alteraciones neurológicas.
Hipoglucemia moderada: cuando se experimenta alteración de la función motora, confusión o conducta inadecuada, pero el paciente está suficientemente consciente para autotratarse.
Hipoglucemia leve: cuando es el propio paciente el que tiene la necesidad de tomar alimento, sin presentar alteración neurológica.
No obstante, en personas sanas, los mayores desencadenantes de una hipoglucemia pueden ser: la toma en exceso de una medicación hipoglucemiante, una incorrecta alimentación o un exceso de actividad física que puede reducir los niveles de glucemia. De hecho, la hipoglucemia puede ocurrir hasta 12 horas después de haber hecho ejercicio.
Tratamiento y pautas de alimentación ante una hipoglucemia reactiva
El objetivo principal ante una hipoglucemia es reestablecer los niveles normales de glucosa en sangre . Si se sospecha de una hipoglucemia reactiva postprandial se deberá iniciar una pauta dietética consistente en la toma de 15 gramos de azúcar simple y repetir la medición de la glucemia una vez transcurridos 15 minutos después de esta ingesta (algunas personas utilizan la regla mnemotécnica del “15/15” como recordatorio). Si la glucemia sigue baja (<70 mg/dl), se debe repetir la ingesta de 15 gramos de azúcares hasta que los valores se normalicen.
Ideas para consumir 15 gramos de azúcares:
150 ml o ¾ de vaso de refresco azucarado.
Un vaso (200 ml) de zumo de fruta o de bebida isotónica (con azúcares).
Un vaso de agua con tres cucharaditas o dos sobres de azúcar (15 gramos en total).
2-3 pastillas de glucosa o gel de glucosa.
Una gelatina de frutas.
Además, en estas situaciones hay que evitar ciertos alimentos que, aunque contengan azúcares, también contienen grasas que dificultan que los azúcares pasen de forma rápida al torrente sanguíneo. Entre estos alimentos destacamos: los dulces o caramelos, helados, galletas, chocolates, bollería industrial, cruasanes, etc.)
Por último, una vez que se han estabilizado los valores de glucemia, se deben ingerir carbohidratos complejos (arroz, pasta, pan, yogur o fruta) y llevar a cabo una alimentación saludable el resto de los días, manteniendo los controles de glucemia que haya establecido su médico.
Artículo especializado
Como Evitar la Preeclampsia
La preeclampsia es una de las complicaciones graves más frecuentes del embarazo. Afecta al 2-5% de los embarazos, y puede revestir gravedad tanto para la madre como para el feto.
Está ocasionada por factores diversos, pero tiene un componente autoinmune importante, como si el organismo materno no reconociera como propio el al feto y reaccionara ante él como los receptores de órganos que rechazan el tejido exógeno. Con lo cual, cuando se inicia el proceso la única manera de “curarlo” es finalizando el embarazo, así que será tanto más grave cuanto antes se presente, pues al riesgo fetal y materno de esta patología añadimos la prematuridad en caso de que sea necesario finalizar el embarazo precozmente.
Quiénes son más proclives a sufrirla
Parece ser que la reacción autoinmune se manifiesta más en pacientes que no han tenido una historia larga de exposición a los antígenos de su pareja (presentes en el esperma), como si la inmunidad materna se hiciese más tolerante a los antígenos masculinos al irse exponiendo a ellos a lo largo del tiempo. Este es el motivo por el que es más frecuente en primeros embarazos, en parejas que han utilizado habitualmente como método anticonceptivo el preservativo, en inseminaciones artificiales con semen de banco, o en mujeres con hijos previos de otra de pareja.
La parte masculina puede influir
También es muy curioso que este componente autoinmune también venga condicionado por parte masculina, como si ciertos varones desencadenaran una reacción inmunológica más intensa que otros: los varones que han engendrado un embarazo complicado con preeclampsia constituyen factores de riesgo para que una nueva pareja desarrolle preeclampsia en una futura gestación. También hay un factor genético materno, siendo más frecuente en grupos familiares en que la madre/hermanas hayan sufrido este problema.
Cómo se manifiesta la preeclamsia
Se trata de un trastorno multiorgánico de la gestante, se manifiesta a partir de la mitad del embarazo, pero los factores que la provocan ya están presentes antes. Existen cambios en el interior de todos los vasos del cuerpo que, cuando se empieza a manifestar esta afección, están anormalmente contraídos . Si las arterias principales están “tensionadas” o “contraídas” se manifiesta el principal síntoma de la preeclampsia: la hipertensión arterial, los síntomas de la cual son la sensación de mareo y dolor de cabeza. Esta disfunción en los vasos afecta también al riñón, de forma que no cumple exactamente su función, dejando pasar a su través proteínas, cosa que un riñón en condiciones no debe hacer, con lo que nos encontramos con el segundo signo de este trastorno: la presencia de exceso de proteínas en orina. L a principal proteína que se pierde es la albúmina , este es el motivo por el que clásicamente a este proceso se lo conocía como “ataque de albúmina”. Una consecuencia de esta pérdida de proteínas es que se derrama líquido por fuera de los vasos, con lo que se manifiesta el tercer síntoma más frecuente: la hinchazón o edema en tobillos, manos, cara… Si no se diagnostica y se deja evolucionar el cuadro puede seguir afectando al hígado, al cerebro y causar convulsiones, siendo este el nivel de máxima gravedad (la eclampsia), cuando la vida tanto de la madre como del feto se pueden ver comprometidas.
¿No existe tratamiento?
Como no existe tratamiento, el máximo interés lo hemos de tener en la detección precoz , con lo que en cada visita prenatal se determina la presión arterial y ante una elevación de la misma o la presencia de edemas no justificados el ginecólogo solicitará una analítica sanguínea y de orina para valorar las proteínas, signo indicativo de esta patología. No hay que alarmarse ante un aumento puntual de la tensión arterial que, dependiendo del contexto, no tiene por qué significar una preeclampsia, ni los edemas en los tobillos, muy comunes en embarazos absolutamente normales en algunas mujeres al final del embarazo y sobre todo relacionados con el calor y las horas que pase la gestante en pie, y que son debidos a dificultad del retorno circulatorio en las piernas debido al volumen ocupado en la pelvis por el útero grávido.
Detección precoz
Para su detección precoz se han estudiado muchos indicadores. Actualmente se practica de rutina la valoración del flujo sanguíneo en los vasos que llevan la sangre al útero y consecuentemente a la placenta: las arterias uterinas. Ecográficamente se puede determinar la “tensión” que presentan esos vasos, siendo un factor de riesgo el encontrar ese valor elevado durante el primer o más fiablemente durante el segundo trimestre de embarazo. Esto nos permite identificar a pacientes de riesgo y someterlas a una supervisión más estricta o a plantearnos “terapias” preventivas.
Difícil prevenir
Se han valorado distintos tratamientos preventivos, sin haber un consenso firme al respecto. Pero en casos muy concretos de alto riesgo puede valorar el tratamiento preventivo con ácido acetil salicílico (Aspirina®) a dosis bajas.
Pero ya hemos comentado que los cambios microscópicos en la circulación ya se han establecido mucho antes de que se presenten los síntomas, así que la prevención es muy difícil, el reto ha de ser la detección precoz, y el tratamiento a tiempo.
Tratamiento
El tratamiento no es otro que finalizar el embarazo en cuanto sea posible. Si nos encontramos en etapas tempranas del embarazo en el que existe riesgo fetal por prematuridad se recomienda reposo, tratamiento con fármacos antihipertensivos y supervisión estricta mientras podemos estimular al feto para que acelere su maduración pulmonar en caso de tener que extraerlo prematuramente. Con esto reduciríamos el riesgo de complicaciones pulmonares por prematuridad. En casos severos requiere ingreso hospitalario y medicación endovenosa múltiple. En cuanto el bebé está fuera el proceso empezará a revertir, pero puede costar hasta seis semanas en recuperarse la total normalidad, incluso es posible que se manifieste la preeclampsia en el posparto. En este caso nuestra única preocupación es la madre, y es más fácil de gestionar su tratamiento, pues los cambios de presión arterial no nos afectaran al feto.
Hoy en día, a pesar de llevar una vida saludable quizás no podemos evitar la aparición de una preeclampsia, pero con una buena supervisión médica para el diagnóstico precoz y el tratamiento adecuado es muy infrecuente sufrir complicaciones graves de una preeclampsia o una eclampsia. Así pues, un buen consejo si estás embarazada es que contactes con tu ginecólogo o te hagas una simple determinación de tensión arterial en cualquier farmacia ante un dolor de cabeza poco habitual o si se te hinchan exageradamente los tobillos, o ambas cosas. ¡Más vale prevenir!
Haz nuestro test de embarazo y averigua todo lo que debe saber una embarazada. Descubre todos los consejos y cuidados de las mujeres embarazadas.

Artículo especializado
Molestias por Ojo Seco
¿Sientes molestias de irritación en tus ojos de manera reiterada? ¿Has pensado que podrías padecer de “ojo seco”? Esto, afortunadamente, tiene solución .
La lágrima
La glándula lagrimal, con su secreción, la lágrima, compuesta básicamente de agua y lípidos (grasas), lubrifica y nutre la córnea, ya que ésta carece de vasos sanguíneos y tiene tendencia a desecarse. Además, la lágrima cumple la función de mantener el saco conjuntival limpio , no sólo por acción mecánica (de arrastre), sino también por su acción bactericida, debido a su contenido en lisozima.
Una alteración en cualquier punto de la vía lagrimal será sintomática. Típicamente, si la alteración está en una zona previa al saco lagrimal, el cuadro cursará sólo con lagrimeo constante. Si la obstrucción está en el saco o en una zona más alejada se asocia a secreción, que se acumula a nivel del párpado, provocando acúmulos de legaña .
En los bebés
Al nacer, la secreción lacrimal suele ser poco importante o nula. La aparición de las lágrimas se produce en las primeras semanas de vida y, a los tres meses de edad , la secreción está definitivamente establecida.
Las vías lagrimales culminan su desarrollo durante las primeras semanas de la vida, de tal manera que en los primeros momentos después del nacimiento puede no estar definitivamente perforado (o, lo que es lo mismo, puede no ser permeable) el canal lacrimonasal y eso provoca una de las consultas más frecuentemente realizadas en pediatría (“mi hijo tiene mucha legaña acumulada en un ojo, pero el ojo no está rojo”). Como pediatras, aconsejaremos la realización de masajes al bebé utilizando el pulpejo del pulgar, de arriba a abajo sobre el canto nasal de forma repetitiva, con la intención de ayudar a permeabilizar el conducto lacrimonasal que, por culpa del acúmulo de secreciones nasales, se halla embozado.
Causas del ojo seco
Algunos fármacos de administración sistémica como los antihistamínicos, anticolinérgicos y psicótropos se asocian a un ojo seco, porque reducen la secreción lagrimal. Los trastornos que afectan directamente a la glándula lagrimal como la sarcoidosis o el síndrome de Sjögren también producen ojo seco. Algunos enfermos presentan un ojo seco después de la radioterapia, si el campo terapéutico incluye las órbitas.
Los problemas de sequedad ocular son también comunes después de lesiones nerviosas que afectan a los nervios craneales (llamados pares craneales). Sobre todo el que afecta al “VII par craneal (nervio facial)”, provocando una “queratitis por exposición” de la superficie ocular, secundaria a la parálisis del nervio facial con incapacidad de cierre completo del párpado.
Signos y síntomas
El ojo seco (queratitoconjuntivitis secas) puede ser de gravedad variable: desde una afectación corneal superficial leve en las que el ojo puede tener un aspecto sorprendentemente normal, hasta una úlcera que puede progresar hacia la perforación. Producen ardor, intenso dolor (sobre todo con el parpadeo), ojo rojo, sensación de cuerpo extraño con el parpadeo (como de tener “arenilla” en el ojo), fotofobia (hipersensibilidad a la luz) y visión borrosa (por pérdida de la transparencia corneal). Suponen una amenaza para la visión debido al riesgo de opacidad corneal, cicatrización y perforación.
A diferencia de otros procesos como pueden ser, por ejemplo, la uveítis o el glaucoma agudo, las molestias de la queratitis cesan con la instilación de colirio anestésico.
Diagnóstico
Las queratitis son fácilmente visibles a simple vista tras la instilación de una gota de fluoresceína y visualizando luego la córnea con una luz azul. El examen con aparatología oftalmológica específica (lámpara de hendidura) permite objetivar la existencia de rotura de la arquitectura corneal, un filtrado opaco o abscesos (acúmulos de infección), así como una reacción celular inflamatoria en la cámara anterior. La producción de lágrimas medida después de humectar un papel de filtro (la llamada tira de Schirmer) es deficiente.
Lagrimas artificiales o lubricantes oculares
Los problemas de sequedad ocular se controlan mediante la aplicación frecuente y abundante de lágrimas artificiales o lubricantes oculares. La dosis normal es de una gota en el ojo 2-4 veces al día (la dosis puede ser aumentada en caso necesario), separando los párpados del ojo/s afectado/s e instilando una gota dentro del párpado inferior, mientras se dirige la vista hacia arriba. Posteriormente, se debe mantener el ojo abierto y no parpadear durante 30 segundos como mínimo. Recordar que, después de la instilación, no se deben cerrar los ojos apretadamente y se debe intentar no parpadear más de lo normal. Además de ello, antes de usar otras gotas oftálmicas , se debe esperar como mínimo cinco minutos. Para evitar contaminación, el gotero no debe entrar en contacto con el ojo o con cualquier otra superficie.
Las lágrimas artificiales pueden adquirirse en la farmacia sin receta médica y pueden utilizarse durante el periodo de embarazo y de lactancia con total seguridad .
Cabe destacar que la aplicación de colirios anestésicos en los ojos afectos de sequedad puede resultar especialmente peligrosa, porque la ausencia de un reflejo de parpadeo normal expone a la córnea a lesiones indoloras no percibidas por el paciente.
Cuando existe una erosión corneal diagnosticada por fluoresceína se debe proceder a la oclusión ocular y mantener dilatada la pupila, mediante colirio de atropina, para controlar el dolor. Además de ello, se aplicarán antibióticos tópicos para prevenir las infecciones secundarias.

Artículo especializado
Dolor de Corazón
El dolor de pecho o dolor torácico es una de las consultas más habituales, tanto en las consultas de atención primaria como en las urgencias de los hospitales. No obstante, tan sólo en una pequeña proporción de los casos, este dolor suele revestir una situación de gravedad para los pacientes.
¿Cómo es este dolor?
El dolor torácico agudo podría definirse como toda sensación álgica (de dolor) por debajo de las clavículas y por encima del diafragma. El objetivo principal sobre este síntoma consiste en diferenciar las causas que potencialmente pueden tener gravedad y las causas que no.
Para los profesionales médicos, este motivo de consulta representa un gran desafío diagnóstico debido a las múltiples causas por las que se puede desencadenar dolor en esta localización. Por tanto, resultará imprescindible una correcta interpretación de las causas y del significado de los síntomas del paciente.
Qué tener en cuenta ante un dolor torácico
Además de las características del dolor y del resto de síntomas acompañantes, son importantes otras consideraciones como:
La edad y sexo del paciente.
Los antecedentes personales y familiares.
El sobrepeso y la obesidad.
El consumo de tabaco y alcohol.
El consumo de otras sustancias tóxicas.
La presencia de otras enfermedades que tenga el paciente, principalmente:
La hipertensión arterial.
La diabetes mellitus.
La hipercolesterolemia (aumento de colesterol en sangre).
Algunas causas
Existen una infinidad de causas de dolor torácico agudo que, debido a su gran variabilidad, solemos agrupar en función del órgano o aparato del cuerpo humano al que afectan. Cada causa tiene su tratamiento específico. Entre las de mayor frecuencia y a destacar, unas más graves y otras más banales, encontramos:
Cardiovasculares
Isquémicas: disminución o incluso detención de la circulación sanguínea a través de las arterias, lo cual conlleva a un estado de sufrimiento y muerte celular por falta de oxígeno. En este tipo, potencialmente graves, destacan:
Cardiopatía isquémica : infarto agudo de miocardio y angina de pecho.
Valvulopatías: problemas en el cierre y apertura de las válvulas que regulan la entrada y salida de sangre en las cámaras del corazón.
Policitemias o anemias severas: aumento o disminución significativo de las células sanguíneas encargadas del transporte de oxígeno, es decir, los glóbulos rojos.
No isquémicas : no se produce destrucción celular por falta de aporte de oxígeno, pero pueden ser potencialmente graves igualmente. A destacar:
Pericarditis: inflamación del pericardio, que es una doble membrana fibrosa que recubre el corazón.
Angiopatías de la aorta : problemas relacionados con la principal arteria que distribuye la sangre por todo el organismo, la aorta.
Valvulopatías.
Pulmonares
Infecciones de vías respiratorias bajas: bronquitis agudas y neumonías principalmente.
Neumotórax: presencia de aire entre ambas pleuras pulmonares, que puede ser generado por múltiples causas.
Tromboembolismo pulmonar: obstrucción de una de las arterias pulmonares por un coágulo de sangre procedente del sistema venoso.
Osteomusculares
Traumatismo torácico.
Costocondritis : inflamación de los cartílagos costales.
Hernia discal cervical o torácica.
Trastornos articulares : artrosis (desgaste crónico) o artritis (inflamación aguda) a nivel cervical e intercostal.
Contracturas y espasmos musculares .
Digestivas
Trastornos relacionados con el esófago (conducto del aparato digestivo que comunica la cavidad oral con el estómago y que atraviesa el tórax medialmente): espasmos, reflujo, hernia de hiato, esofagitis…)
Úlceras gástricas y duodenales .
Perforación de víscera hueca (esófago, estómago o intestino).
Trastornos relacionados con el hígado, la vesícula biliar o el páncreas .
Psicógenas y por consumo de tóxicos
Estados de ansiedad o depresión , acompañado normalmente de aumento de la frecuencia respiratoria.
Consumo de cocaína y anfetaminas , entre otras drogas.
Muchos casos de diagnóstico incierto
Debido a la gran variedad de causas mencionadas, hasta en más de la mitad de los casos, y a pesar de un estudio exhaustivo, no se logra establecer un diagnóstico de certeza ni en las consultas de atención primaria ni en las urgencias hospitalarias. Esto nos lleva a pensar que, cuando la causa de un dolor torácico es verdaderamente una emergencia (causas cardiovasculares y pulmonares principalmente), sí que existe una mayor facilidad para establecer un diagnóstico con las pruebas complementarias de las que se disponen habitualmente en los centros hospitalarios .
Entre las causas que con más frecuencia contribuyen a este alto porcentaje de casos con diagnóstico inicial incierto están:
Origen psicógeno , debido mayoritariamente a la sintomatología ansiosa y/o depresiva.
Origen respiratorio , causado principalmente por infecciones de vías respiratorias bajas con un posible componente de irritación pleural o, simplemente, por el esfuerzo continuado de toser.
Origen osteomuscular de causa no traumática , principalmente debido a alguna alteración en los cartílagos intercostales o en las inserciones musculares desencadenadas por malos gestos, sobresfuerzo físico, tos…
Qué nos alerta de que es grave
Por último, los signos y síntomas clínicos que pueden revestir gravedad en un dolor torácico de aparición reciente (en los últimos minutos u horas) y, por tanto, se deben valorar inmediatamente en un centro de urgencias hospitalarias serían:
Dolor de características opresivas , es decir, como una presión en el pecho.
Sensación de mareo o inestabilidad , acompañado o no de sudoración y/o náuseas.
Pulso arrítmico o sensación de palpitaciones .
Dificultad para respirar y aumento en la frecuencia respiratoria , o sea, respiraciones rápidas y poco profundas.
Cambios en la presión arterial , ya sea por debajo de 100/60mmHg o por encima de 140/90mmHg.
Empeoramiento del estado general repentino o del nivel de concienci a.
Como inicialmente se ha comentado, estos últimos signos y síntomas clínicos mencionados representan una baja proporción de los casos que se nos presentan con dolor torácico en la práctica habitual. No obstante, todo paciente debe conocerlos y tener en cuenta que, ante la aparición de alguno de ellos, se debe solicitar ayuda inmediatamente o acudir a unas urgencias hospitalarias.
 Savia
Savia