Artículos Especializados
Artículo especializado
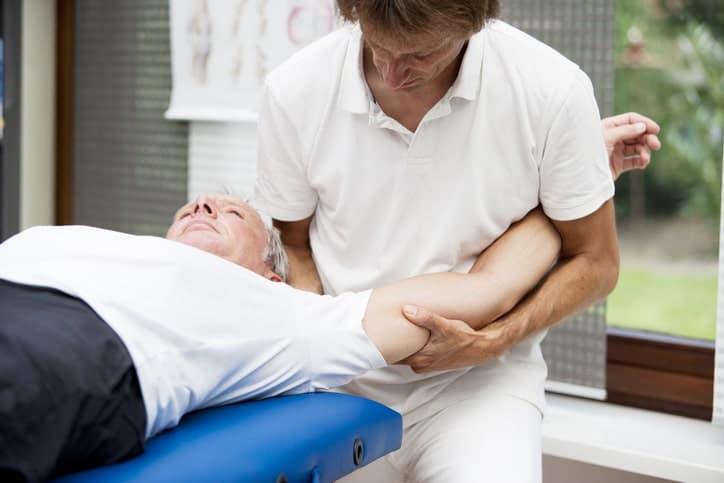
Hombro congelado
¿Qué es el hombro congelado?
Se llama hombro congelado a la afectación de la articulación del hombro a nivel de la cápsula, produciéndose una inflamación y retracción de los ligamentos de esta articulación que impide la movilidad del mismo. Suele acompañarse de un dolor intenso y la pérdida de movilidad es muy importante. También se conoce con el nombre de capsulitis retráctil.
Síntomas de hombro congelado
Los síntomas van variando a lo largo del proceso, en un principio se produce una inflamación acompañada de dolor muy intenso. Posteriormente, se produce una inmovilidad y rigidez articular muy importante y, al cabo de unos meses, este dolor va descendiendo recobrando la movilidad. El dolor suele ser máximo por la noche . La recuperación del proceso se da en unos 18 meses.
Causas de hombro congelado
Las causas del hombro congelado no son bien conocidas, aunque parece relacionado con movimientos que producen una sobrecarga en el hombro, puede ser por movimientos repetitivos . Se ha observado que se produce con mayor frecuencia en mujeres y, dentro de este grupo, es más frecuente en mujeres que presentan diabetes o alteraciones del tiroides.
Tras el periodo de dolor es cuando se produce la rigidez de la articulación.
Tratamiento de hombro congelado
El tratamiento del hombro congelado es diferente dependiendo del momento en que se encuentre la enfermedad.
Enfermedad inicial: en esta fase predomina el dolor. Es importante disminuir el mismo evitando aquellos movimientos que producen el dolor, puede ser necesario el uso de analgésicos y antiinflamatorios. En algunos casos puede ser beneficioso la inyección de un corticoide intrarticular, que evita la inflamación y mejora la dolencia. Es necesario realizar ejercicios de estiramiento capsular suaves al menos 5 veces al día.
Enfermedad avanzada: en esta fase el dolor está menos presente y predomina la capsulitis. Es necesario realizar ejercicios de estiramiento de la cápsula y se debe realizar un tratamiento rehabilitador en un centro especializado. La fisioterapia debe evitar el aumento del dolor del hombro.
En casos en que pese a ello no se logra una movilidad correcta del hombro, puede requerir realizar una movilización bajo anestesia . En ocasiones, requiere realizar una artroscopia para examinar la articulación y valorar otras posibles lesiones.
Tras ello, es necesario continuar con los movimientos de estiramiento . Cuando sea oportuno, se pueden inyectar anestésicos en la articulación para evitar el dolor al realizar los ejercicios.
Pruebas complementarias realizadas en caso de hombro congelado
El diagnóstico del hombro congelado se basa en una historia clínica completa y una exploración del hombro. Las pruebas de imagen complementarias pueden ayudar para descartar otras alteraciones que pueden dañar al hombro, pero no ayudan al diagnóstico del hombro congelado.
Son pruebas a realizar, si hubiera duda de daños en los tendones, las ecografías. Si hay sospecha de daño sobre cartílagos, el uso de resonancia magnética o TAC puede ser necesario.
Factores desencadenantes de hombro congelado
El factor desencadenante del hombro congelado es un movimiento repetitivo con esta articulación y que produce dolor. También se considera factor predisponente el ser mujer y sufrir de diabetes y personas con problemas tiroideos mal controlados.
Complicaciones del hombro congelado
Las complicaciones del hombro congelado son escasas, es un proceso benigno, ya que en muchas ocasiones tiende a la curación en un periodo que varía entre los 18 y los 26 meses . Cuando esto no ocurre y el hombro se mantiene rígido más de este periodo, es necesario proceder a la movilización quirúrgica.
Prevención del hombro congelado
La prevención del hombro congelado empieza por el control de enfermedades como la diabetes y los problemas tiroideos que favorecen la patología, un buen control de las mismas disminuye la probabilidad de tener un hombro doloroso.
Para evitar la aparición de la enfermedad , se deben tratar de forma precoz los dolores del hombro, mediante tratamiento antiinflamatorio, infiltraciones y fisioterapia, con el fin de realizar estiramientos de la cápsula.
Preguntas frecuentes:
¿Cuál es el tiempo de recuperación del hombro congelado?
El tiempo de recuperación del hombro congelado de forma espontánea varía entre 18 y 26 meses, siendo raro que se prolongue más allá de este tiempo. Cuando se hace un tratamiento precoz del proceso , el tiempo de duración se puede acortar hasta 4 o 6 meses.
¿Qué ejercicios se recomienda realizar en caso de hombro congelado?
Los ejercicios del hombro congelado son los que favorecen la movilidad del hombro, estos pueden ser pasivos o activos.
Entendemos por ejercicios pasivos los que se realizan con una movilidad del brazo sano para forzar movilidad el dañado, estos ejercicios deben realizarse con cuidado para intentar no aumentar el dolor .
Entre los ejercicios activos se encuentra el péndulo; debemos dejar caer el hombro por su peso y realizaremos movimientos giratorios tanto en un sentido como el otro, y movimientos de delante a atrás, sin forzar la articulación . También, los movimientos de elevación colocando el brazo afectado sobre una pared y tratando de movilizar el brazo subiendo y arrastrando la mano sobre la pared. Y tratar de cerrar las escápulas con los brazos a la altura del pecho doblados.
Entre los ejercicios pasivos se encuentran; con el brazo afecto extendido tratar estirar la zona de hombro con el brazo sano, tanto tirando de la zona del brazo como del hombro. También, situar el brazo afectado por detrás de la cabeza y empujar con el brazo sano hacia abajo para estirar la zona del hombro .
Estos ejercicios se deben realizar sin producir dolor intenso en el hombro, ya que el dolor puede empeorar el proceso .

Artículo especializado
Embarazo psicológico
¿Qué es el embarazo psicológico?
El embarazo psicológico es la situación en la cual, sin tener un embrión real, la mujer presenta síntomas similares a un embarazo, tales como náuseas, vómitos, mareos e incluso aumento del perímetro abdominal. Es una situación que se suele producir por situaciones de estrés relacionadas con el deseo o el miedo a tener hijos.
No está relacionado con la edad de la paciente ni con alteraciones hormonales o ginecológicas, es una enfermedad de origen mental.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Ginecología.
¿Por qué se produce el embarazo psicológico?
Esta patología se produce en mujeres que tienen una s ituación psicológica de gran estrés en relación con el embarazo, ya sea por no conseguir un embarazo por medios naturales, o bien, en mujeres adolescentes con un gran miedo a quedarse embarazadas.
Eso da lugar a una situación en el organismo en el que se produce una amenorrea (falta de regla) y, asociada a ella, un aumento del perímetro abdominal como si de un embarazo real se tratara.
¿Cómo se puede diferenciar un embarazo psicológico de un embarazo normal?
En un embarazo psicológico las pruebas de embarazo son negativas; además, si se realiza una ecografía no presenta aumento del tamaño uterino ni presencia de embrión en el mismo. Al mismo tiempo se conoce la situación de estrés por la cual la mujer pasa.
A nivel de síntomas, no es posible diferenciarlo , ya que la mujer presenta los típicos síntomas de embarazo con amenorrea, vómitos, náuseas, aumento del perímetro abdominal e, incluso, turgencia mamaria.
Síntomas del embarazo psicológico
Los síntomas del embarazo psicológico son amenorrea, aumento del perímetro abdominal, turgencia mamaria, náuseas y vómitos matutinos.
Estos síntomas de embarazo se asocian con situaciones de estrés por el temor o deseo del embarazo y puede ir acompañado de una situación de depresión de base.
Causas del embarazo psicológico
Las causas del embarazo psicológico están relacionadas con situaciones de miedo y ansiedad ante un embarazo, ya sea por deseo del mismo sin conseguirlo o, por el contrario, por un miedo intenso a quedarse embarazada . Tiene como base también situaciones de depresión y ansiedad, y puede asociarse a otros trastornos mentales más graves.
Tratamiento del embarazo psicológico
El tratamiento del embarazo psicológico consta de una primera parte en la que se trata de demostrar a la paciente que no está embarazada. Tras ello, va a necesitar un tratamiento psicológico adecuado, que le permita aceptar la situación y, en muchos casos, tratamiento farmacológico antidepresivo que puede ser el fundamento sobre el cual se de el embarazo psicológico.
Es necesario la comprensión del entorno de esta situación, no culpabilizando a la paciente de la misma para lograr una mejoría tanto del momento agudo, como del estado a largo plazo.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Ginecología.
Pruebas para detectar el embarazo psicológico
Las pruebas para detectar un embarazo psicológico son de negatividad, esto es, se trata de demostrar que, a pesar de los síntomas, la paciente no se encuentra embarazada. En primer lugar, es necesario hacer una prueba de embarazo, que dará negativa, pudiendo ser necesaria su realización en sangre . Posteriormente, se puede realizar una prueba de imagen, como una ecografía, que demostrará que no existe feto en el útero. Esta prueba puede ser necesaria repetirla si la mujer acude diciendo que está de pocas semanas, para confirmar que efectivamente no se encuentra embarazada.
Preguntas frecuentes
¿A qué edad es más frecuente un embarazo psicológico?
Un embarazo psicológico se puede da a cualquier edad, incluso se describen casos en mujeres que han sufrido una histerectomía (operación en la que se extirpa el útero). Depende de la situación de ansiedad de la paciente en lo relativo a un posible embarazo o la dificultad para conseguir el mismo, y esto se puede dar en cualquier momento de la edad fértil de la mujer.
¿Tener un embarazo psicológico hace más difícil tener un embarazo normal?
No, tener un embarazo psicológico no dificulta tener con posterioridad otros embarazos absolutamente normales. Lo único que indica es que hay una gran ansiedad en relación a la gestación , que es mejor tratar de forma adecuada antes de pensar en tener un embarazo normal.
¿Es muy frecuente el embarazo psicológico?
El embarazo psicológico es una patología muy poco frecuente , no llega a uno de cada 22.000 nacidos. Es, por tanto, una situación que se produce en muy pocas ocasiones.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestro médico especialista en Ginecología.

Artículo especializado
Estrías en el embarazo
¿Qué son las estrías?
Las estrías en el embarazo son lesiones en la piel que tienen un aspecto violáceo y alargado y que se producen por la influencia de las hormonas, pero, también, por el aumento de peso que se produce durante el embarazo, que da lugar a la rotura de las fibras de colágeno de la piel en las zonas que más se distienden. Se producen con mayor frecuencia en la zona de las mamas y en la zona abdominal. Su aspecto es antiestético y es un motivo frecuente de consulta durante el embarazo.
Las estrías, en un inicio, son de aspecto rosado o violáceo, más tarde suelen evolucionar a un aspecto más blanco como nacarado. Su amplitud suele ser de unos 5 centímetros y tener un grosor de entre 3 y 5 milímetros. No producen dolor.
¿Por qué aparecen las estrías?
Se producen porque al haber un aumento de volumen sobre la piel, provoca la rotura de las fibras de colágeno y elastina de esta en su parte interna, conocida como dermis, esta rotura da lugar a pequeñas cicatrices internas conocidas como estrías.
Las estrías en el embarazo tienen también un componente hormonal, ya que las hormonas producen una alteración de la elasticidad de la piel, lo que se traduce en una menor elasticidad y una mayor facilidad para la producción de las estrías.
Por otra parte, hay otro componente que es genético, las personas de piel clara y con piel seca tienen mayor probabilidad de sufrir este trastorno.
¿Cómo puedo prevenir la aparición de estrías en el embarazo?
La prevención de las estrías se debe establecer desde el inicio del embarazo. No se puede prevenir el cambio de volumen que se produce durante el mismo, pero sí controlar la ganancia ponderal de peso manteniendo la misma en los parámetros de entre 9 y 12 kilos , al evitar coger peso rápidamente también se evitará en parte este proceso. Por tanto, seguir una dieta saludable durante el embarazo y “no comer por dos” evita las estrías .
Por otra parte, mantener una constante hidratación de la piel también evita la aparición de estrías. Es necesario hidratar la piel del cuerpo al menos 3 veces días, para ello existen cremas antiestrías ; las que contienen aloe vera, aceite de argán o la centella asiática son especialmente recomendables para este proceso. Al aplicarse la crema es recomendable realizar un masaje sobre la zona , esto ayuda a penetrar mejor la sustancia y favorece un mejor riego sanguíneo de la zona.
Además de la aplicación de cremas, es necesaria la hidratación de la mujer ; bebiendo al menos 2 litros de agua diarios, evitando la exposición solar durante el embarazo y, si se expone al sol, realizarlo con protección solar y no fumando, no solo por el embrión sino también por el cuidado de la piel.
Si ya han aparecido, ¿cómo puedo tratarlas?
Si las estrías han aparecido, debemos tratar de mejorar su aspecto. Cuanto más superficiales son las estrías, más fácil es su tratamiento y, cuanto más profundas, más se dificulta su desaparición , pero siempre podemos intentar que se disimulen y sean menos llamativas.
El aspecto de las estrías es importante para su tratamiento, cuando están violáceas o rosadas presenta una vascularización mayor, son de menor evolución y su tratamiento es más fácil . Cuando su aspecto es nacarado, se puede decir que son cicatriciales y llevan más tiempo y son más difíciles de tratar. Es por tanto importante comenzar el tratamiento tan pronto como se percibe la aparición de las mismas.
Tratamientos como la dermoabrasión, la radiofrecuencia, la mesoterapia o la carboxiterapia son eficaces para su tratamiento.
Las microdermoabrasiones es un método mecánico que elimina las capas superficiales de la piel, dando lugar a una generación de colágeno y elastina. Es uno de los métodos más empleados, pero se debe aplicar al terminar el embarazo.
La radiofrecuencia aumenta la producción de colágeno y elastina mediante corriente de alta frecuencia que elevan la temperatura de la piel, estimulando los fibroblastos . También se debe emplear tras terminar el embarazo.
La mesoterapia inyecta sustancias bajo la piel que estimulan el crecimiento de los fibroblastos. Esta sustancia se pone en pequeña cantidad y, como las anteriores, se realiza al término del embarazo.
La carboxiterapia es la inyección de gas carbónico la piel, esto se traduce en un aumento de la oxigenación y como resultado se produce una mayor elasticidad en la misma.
Además de estos procedimientos , debemos seguir manteniendo una correcta hidratación de la piel para conseguir una mayor elasticidad.

Artículo especializado
Gonalgia
Actualizado el 04/07/2022
Las complejas características anatómicas de la rodilla determinan que se trate de una articulación frecuentemente afectada por traumatismos, así como por procesos inflamatorios y degenerativos. El dolor es un síntoma también frecuente en la rodilla.
¿Qué es la gonalgia?
La gonalgia es un término general que hace referencia a la aparición de dolor en la rodilla. Este puede estar causado por múltiples factores, incluyendo los de naturaleza traumática. Afecta a un 20-25% aproximadamente de la población adulta y su prevalencia ha aumentado un 65% en los últimos 20 años. No en vano, la rodilla es una de las estructuras del aparato locomotor más complejas, debido a la cantidad de estructuras que la componen. Juega una importancia primordial en la estabilidad y el desplazamiento, viéndose sometida a fuertes cargas y rápidos cambios de dirección.
La gonalgia puede aparecer junto a otros síntomas y signos:
Inflamación y
Enrojecimiento y aumento de la temperatura al
Sonidos de chasquidos, crujidos o sensación de
Incapacidad de realizar determinados movimientos con la articulación.
Las causas de la gonalgia se podrían dividir en dos grandes grupos:
Origen traumático . El traumatismo directo, la torsión excesiva de rodilla con pie fijo en suelo o la caída con golpe sobre las rodillas pueden producir desde una simple contusión, pasando por una lesión de ligamentos y meniscos, hasta una lesión ósea o procesos de recuperación tras una cirugía.
Origen no traumático . El dolor en la rodilla puede deberse a enfermedades como los procesos degenerativos, reumáticos o infecciosos. Entre ellos destacan la artrosis , artritis reumatoide (se produce destrucción de la articulación debido a mecanismos autoinmunes), gota o acumulación de cristales de ácido úrico y pseudogota por cristales de calcio, y artritis séptica por infección directa del espacio articular.
Posibles causas de gonalgia
La gonalgia puede ir asociada a una gran variedad de lesiones de rodilla afectando a cualquiera de los tejidos que forman parte de ella, incluyendo ligamentos, tendones o bolsas sinoviales de la articulación. Es por ello que una parte fundamental del proceso será realizar un diagnóstico diferencial exhaustivo. Dentro de estas lesiones las más habituales en consulta suelen ser:
Artrosis . Su existencia suele estar relacionada con la edad, aunque existen muchos otros factores. Es más común en adultos de entre 70 y 74 años. Los síntomas principales son el dolor que puede empeorar con el inicio de la marcha y la limitación del rango articular de la rodilla. Se trata de una patología de evolución
Procesos inflamatorios articulares . El signo característico es la tumefacción (inflamación). El examen físico puede mostrar si el proceso inflamatorio es extra o intraarticular.
Bursitis . Se trata de lesiones localizadas bien delimitadas en el caso de la Pueden aparecer en la zona anterior de la rodilla (bursitis pre rotuliana) o en la zona lateral (bursitis anserina).
Tenidopatía rotuliana . Un exceso de cargas repetitivas sobre el aparto extensor de la rodilla puede llegar a producir la aparición de los síntomas, que generalmente suele ser dolor en la cara anterior de la
Síndrome patelofemoral . Se trata de la principal causa de dolor en la cara anterior de la rodilla entre adolescentes y adultos menores de 60 años. Su causa es multifactorial y será fundamental realizar un buen examen y exploración.
Alteración intraarticular y ligamentosa . Suele acompañarse de antecedentes traumáticos y rotura de los ligamentos o meniscos de la rodilla. Esto origina derrame articular y sensación de inestabilidad, bloqueo de rodilla en semiflexión o incapacidad funcional.
Tratamiento de la gonalgia
El tratamiento de la gonalgia variará en función de su causa.
Fisioterapia
Las diferentes técnicas y herramientas de fisioterapia, así como una correcta administración y dosis de diferentes tipos de ejercicio y contracciones musculares en función de la patología, irán encaminadas en la reducción del dolor y en la rehabilitación de la lesión si fuera posible.
Tratamiento farmacológico
Tratamientos específicos . Medicamentos indicados propiamente para enfermedades como la gota o artritis reumatoide.
AINES . El uso y utilidad de los antiinflamatorios no esteroideos se limita a las fases agudas.
Inyecciones articulares . Puede incluir la inyección en la rodilla de corticoides, ácido hialurónico o plasma rico en plaquetas para reducir la inflamación y el dolor. También pueden mejorar la movilidad y favorecer la cicatrización.
Cirugía
En algunos casos, la cirugía es el único método para reparar el problema articular. Puede realizarse a través de artroscopia, con pequeñas incisiones, para reparar cartílago y ligamento. También puede realizarse cirugía abierta en el caso de reemplazo de rodilla.
Otras terapias
Otro tipo de terapias o estrategias para minimizar la gonalgia incluyen el reposo, la ortesis o empleo de plantillas especiales en algunas patologías degenerativas, vendajes funcionales, estimulación eléctrica y la disminución de peso.
Si una gonalgia no es tratada a tiempo puede ocasionar lesiones osteocondrales residuales y recurrentes con alteraciones en los mecanismos de extensión y flexión, lo que se traduce en importantes alteraciones de la movilidad y limitación funcional.
Preguntas frecuentes
¿Qué diferencia hay entre gonalgia y gonartrosis?
La gonalgia es un término que hace referencia al dolor en la articulación de la rodilla de forma general, generalmente como síntoma, en cambio, la gonartrosis, es una enfermedad articular crónica degenerativa y progresiva de la rodilla, que seguramente curse con gonalgia.
¿Se puede realizar ejercicio padeciendo gonalgia?
El ejercicio ha demostrado ser beneficioso en la mayoría de las lesiones de rodilla. Es importante −siempre que esté indicado para su patología− realizar los ejercicios sin dolor. La monitorización de la dosis, la carga y el dolor durante el ejercicio serán fundamentales para realizar una buena administración del mismo. Es recomendable que consulte con su médico o fisioterapeuta los distintos ejercicios y frecuencia, dado que una mala gestión puede ser perjudicial.
¿Cuáles son las pruebas complementarias en caso de gonalgia?
La mayoría de las patologías de rodilla pueden ser diagnosticados con la realización de una historia clínica, un examen físico y los estudios radiográficos pertinentes.
Tras realizar el examen físico articular, el médico traumatólogo puede indicar alguna de las siguientes pruebas diagnósticas:
Rayos Permite descartar enfermedades degenerativas y fracturas.
Tomografía axial computerizada (TAC). Este método permite obtener imágenes radiográficas desde diferentes planos.
Ecografía. Produce imágenes en tiempo real de las estructuras del tejido blando del interior y alrededor de la rodilla.
Resonancia Magnética. Puede ser de utilidad para lesiones de ligamentos, cartílagos, músculos, tendones y tejido óseo.
Análisis del líquido articular. El examen del líquido sinovial puede ser útil en diversos procesos como la artritis infecciosa y las artritis infecciosa y las artritis microcristalinas.
Referencias y bibliografía
Bunt, W., Jonas, C. E., & Chang, J. G. (2018). Knee Pain in Adults and Adolescents: The Initial Evaluation. American family physician , 98 (9), 576–585.
Farha, N., Spencer, A., & McGervey, M. (2021). Outpatient Evaluation of Knee The Medical clinics of North America , 105 (1), 117–136.
Michael, W., Schlüter-Brust, K. U., & Eysel, P. (2010). The epidemiology, etiology, diagnosis, and treatment of osteoarthritis of the knee. Deutsches Arzteblatt international , 107 (9), 152–162.
Rishor-Olney, R., & Pozun, A. (2022). Prepatellar Bursitis. In StatPearls . StatPearls Publishing.
Malliaras, , Cook, J., Purdam, C., & Rio, E. (2015). Patellar Tendinopathy: Clinical Diagnosis, Load Management, and Advice for Challenging Case Presentations. The Journal of orthopaedic and sports physical therapy , 45 (11), 887–898.
Figueroa, D., Figueroa, F., & Calvo, R. (2016). Patellar Tendinopathy: Diagnosis and The Journal of the American Academy of Orthopaedic Surgeons , 24 (12), e184–e192.
Gaitonde, Y., Ericksen, A., & Robbins, R. C. (2019). Patellofemoral Pain Syndrome. American family physician , 99 (2), 88–94.
Petersen, W., Ellermann, A., Gösele-Koppenburg, A., Best, R., Rembitzki, I. V., Brüggemann, G. P., & Liebau, C. (2014). Patellofemoral pain syndrome. Knee surgery, sports traumatology, arthroscopy : official journal of the ESSKA , 22 (10), 2264–2274.

Artículo especializado
Exostosis
¿Qué es la exostosis?
La exostosis es el crecimiento anómalo de un hueso . Es un crecimiento benigno que puede rodearse de cartílago, conociéndose entonces como osteocondroma. Su situación es más común en los huesos largos, pero, se puede encontrar en cualquier hueso del cuerpo.
Tipos de exostosis
Existen diferentes tipos de exostosis:
Exostosis múltiples hereditarias tipo 1 y 2: son formas genéticas en las que aparecen múltiples exostosis. Está presente desde la infancia.
Exostosis subungueal: suele darse en individuos jóvenes, se sitúa en la falange distal del dedo gordo del pie y puede deformar la uña.
Exostosis única en huesos largos: a menudo aparece en los huesos largos, con preferencia en la rodilla. Puede ser espontánea o estar relacionada con microtraumatismos deportivos.
Exostosis palatina: excrecencia que se sitúa en el paladar y puede estar presente desde la infancia.
Exostosis auditiva: se produce un crecimiento del canal auditivo, esto se traduce en un estrechamiento del mismo que puede dar lugar a una sordera.
Síntomas de exostosis
En muchos casos, la exostosis es asintomática y solo se encuentra de forma fortuita al realizar al individuo radiología por otras causas. Cuando presenta síntomas, estos son dolor sobre la articulación en la cual se encuentra y excrecencia a modo de tumoración en la zona afectada. Puede producir también compresión de músculos o vasos en la zona afectada .
Las exostosis auditivas pueden ocasionar una pérdida de audición que será el motivo por el cual el paciente acude a la consulta.
Causas de exostosis
Las exostosis múltiples tipo 1 y 2 son de origen genético, mutación en los genes EXT1 y EXT2 respectivamente, son múltiples las que aparecen y lo hacen a una edad temprana.
Las exostosis únicas , ya sea en huesos largos o palatinas, suelen aparecer en edades adolescentes y se relacionan, en algunos casos, con traumatismos, aunque también pueden ser espontáneas.
La exostosis auditiva se ha relacionado con los deportes en aguas frías, como el surf o el submarinismo, debido a las infecciones repetidas que sufren en los oídos.
Tratamiento de exostosis
El tratamiento de la exostosis es quirúrgico cuando sea necesario, procediendo a extirpar la tumoración. El tratamiento quirúrgico no siempre es necesario, ya que las exostosis no tienen por qué dañar ninguna estructura adyacente , dejan de crecer cuando lo hace el individuo, por lo que puede no ser necesaria su exéresis.
Pruebas complementarias realizadas en caso de exostosis
Las pruebas complementarias para llegar al diagnóstico de una exostosis son pruebas de imagen, mediante radiología simple de la parte afectada. En otras ocasiones, puede ser necesario un TAC , como en el caso de exostosis auditivas, que permita reconocer la estructura claramente. En algunos casos, puede requerir la biopsia para distinguirla de procesos malignos, aunque no suele ser necesario, ya que su imagen es bastante clara para el diagnóstico.
Factores desencadenantes de exostosis
Son factores desencadenantes de la exostosis pequeños traumatismos e infecciones de la zona afectada.
Complicaciones de la exostosis
Son complicaciones de exostosis la lesión que puede producir en la zona dañada. En el caso de las exostosis auditivas, puede producir falta de audición y, en casos de afectación a nivel articular, puede dar problemas de dolor en las articulaciones o dificultad para la movilidad.
Pueden producir compresión arterial y venosa y dar lugar a aneurismas en los vasos o fístulas arteriovenosas.
La compresión puede darse a nivel de órganos internos, cuando se trata de una exostosis que afecta a una costilla .
Hasta el 1 % de estas lesiones pueden malignizarse, aumentando al 10 % cuando se trata de exostosis múltiple hereditaria.
Prevención de exostosis
Con respecto a la prevención de la exostosis, la exostosis múltiple hereditaria no es previsible, salvo que se haga un estudio genético del feto por antecedentes familiares. En los casos de exostosis única, estas están relacionadas con microtraumatismos, por lo que, si evitamos esto, será menos frecuente. En los casos de exostosis auditivas , prevenir y protegerse de posibles infecciones auditivas al sumergirse en aguas frías, hará menos asiduo el problema.
Preguntas frecuentes:
¿Dónde puede aparecer la exostosis?
La exostosis se puede dar en cualquier hueso del cuerpo, siendo más frecuentes en huesos largos, en especial la rodilla, y siendo menos habituales las que afectan a los dedos de manos y pies .
¿Qué relación existe entre la exostosis y el osteocondroma?
La exostosis y el osteocondroma es una denominación diferente del mismo proceso, en el cual, una masa de hueso se encuentra recubierta por una parte de cartílago que da lugar al osteocondroma.
¿Se puede prevenir la exostosis?
La exostosis son lesiones difíciles de prevenir, aun cuando no son claramente hereditarias , si parece que hay cierta predisposición genética a sufrirla. En los casos de las auditivas, evitar el contacto con aguas muy frías que favorecen las infecciones dificultan su aparición.
En los casos que se producen por golpes o traumatismos , solo evitando esto seremos capaces de disminuir la probabilidad de sufrir la enfermedad.
Las exostosis múltiple hereditaria es genética y, por tanto, es prevenible .

Artículo especializado
Dieta baja en carbohidratos
¿Qué son los carbohidratos?
Los carbohidratos o hidratos de carbono son las moléculas formadas principalmente por hidrógeno, oxígeno y carbono . Estas se encuentran en los azúcares, la pasta, y las harinas, sobre todo. Su acción en el organismo es conseguir energía de forma rápida. Su exceso se almacena en forma de grasa para ser consumida por el organismo con posterioridad.
Hay diferentes tipos de hidratos de carbono: los monosacáridos, los disacáridos, los oligosacáridos y los polisacáridos .
Alimentos bajos en carbohidratos
Los alimentos bajos en carbohidratos son principalmente:
Proteínas: carnes, pescado y huevos.
Frutas: melón, sandía, papaya, aguacate, ciruela, frambuesas y fresas.
Frutos secos: cacahuetes, avellanas y almendras.
Aceites de girasol y de oliva.
Verduras: calabacín, berenjena, brócoli, acelgas, berro, espárragos, lechuga, zanahoria, coliflor, espinacas, pepino, rábano, repollo y tomate.
Bebidas bajas en carbohidratos
Las bebidas bajas en carbohidratos son el agua y las infusiones sin azúcar , café, té y manzanilla.
No es saludable consumir en ningún caso bebidas azucaradas como refrescos, ni zumos industriales, ya que contienen una gran cantidad de azúcar.
Alimentos no recomendados en una dieta baja en carbohidratos
En una dieta baja en carbohidratos se debe evitar el consumo de azúcar refinada o azúcar morena, se limita el consumo de harinas refinadas, arroz blanco, la pasta y, por supuesto, todo tipo de dulces, en especial, si estos son de fabricación industrial. No se debe consumir tampoco bebidas refrescantes y zumos envasados . En algunos casos puede ser necesario reducir el consumo de pan o consumir pan integral.
Aunque también tienen hidratos de carbono, no se debe retirar de forma total alimentos como la patata , las legumbres como las lentejas o la calabaza, siempre y cuando se consuman de forma moderada.
No se deben tomar alimentos procesados como los embutidos, ya que pueden contener hidratos de carbono.
Ejemplo de dieta baja en carbohidratos
Desayuno : café sin azúcar con una rebanada de pan con queso fresco y aguacate.
Media mañana : yogur natural no azucarado y unas 20 almendras.
Comida : calabacín y filete a la plancha acompañados de una ensalada con lechuga, tomate y cebolla.
Media tarde : una taza pequeña de fresas sin azúcar.
Cena : tortilla de espinacas con cebolla.
El desayuno se puede variar combinando con otros productos como puede ser el salmón ahumado o los huevos. A media mañana se puede tomar un café sin azúcar y variar las frutas con toma de mandarinas, por ejemplo, y otros frutos secos como las nueces. En la comida se pueden introducir otras verduras y se puede variar con carne de pollo y pescados diferentes; los pescados azules son buenos para la salud. En la cena, nuevamente las verduras se pueden complementar con diferentes carnes y pescados.
Otros consejos sobre la dieta pobre en hidratos de carbono
Las dietas pobres en carbohidratos se deben realizar bajo control médico. No se pueden realizar en ciertas enfermedades como problemas renales, diabetes o durante el embarazo, en las cuales la energía que proporcionan los hidratos carbono es necesaria. Pero, a pesar de ello, siempre es bueno evitar las bebidas azucaradas, los productos industriales, la bollería y los azúcares refinados para nuestra salud.
Aportar los hidratos de carbono a través de alimentos como las legumbres o como los arroces y pastas integrales puede ser también una buena medida.
Artículo especializado
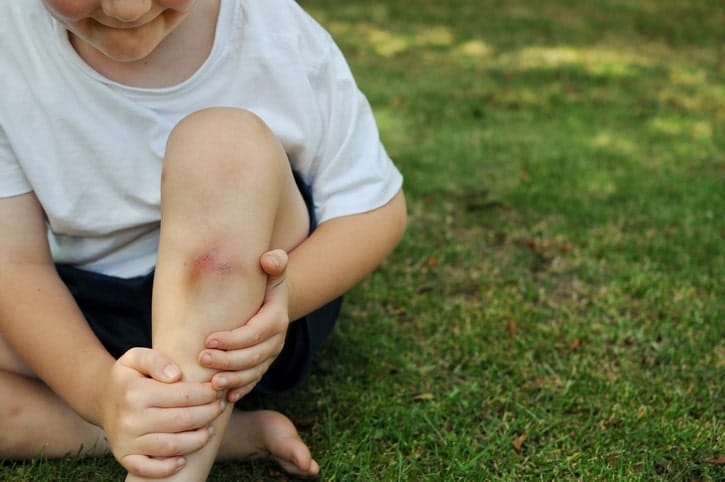
Contusión
¿Qué es una contusión?
Las contusiones son los golpes que se sufren en el organismo contra una superficie dura . Dichos golpes no penetran en el organismo, la lesión que produce puede ser desde un leve moratón, hasta lesiones sobre órganos internos, produciendo hematomas o afectaciones más graves.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Tipos de contusiones
Los diferentes tipos de contusiones son:
Contusión simple: produce un leve enrojecimiento de la piel.
Contusión de primer grado: se produce una equimosis por la rotura de pequeños vasos de la piel. La zona afectada tiene un ligero enrojecimiento.
Contusión de segundo grado: se produce un hematoma en la zona afectada por extravasación sanguínea. Es producida en el tejido subcutáneo y puede aparecer inflamación de la zona.
Contusión de tercer grado: se produce un daño en los tejidos profundos de la piel. Esto se debe al daño que sufren los vasos sanguíneos. Estas contusiones más profundas puede dañar órganos internos y también pueden llevar asociadas fracturas. La causa más típica son los accidentes de tráfico.
Síntomas de una contusión
Los síntomas de una contusión son el dolor, el enrojecimiento, la inflamación y el hematoma .
Causas de la una contusión
Las causas de una contusión es el golpe contra una superficie dura, en dicho golpe no tiene que haber rotura de la piel .
Las contusiones pueden ser leves, cuando sufrimos, por ejemplo, un golpe en la cabeza contra un estante o ser más graves cuando son, por ejemplo, a consecuencia de un accidente de tráfico .
Tratamiento de contusiones
Las contusiones de grado simple, uno y dos, solo necesitan frío local para producir una vasoconstricción que disminuya el sangrado y, por tanto, el hematoma. En los casos más graves, puede ser necesario intervenir por el daño sufrido sobre órganos internos o sobre los huesos, pudiendo ser necesaria la inmovilización de los mismos.
Pruebas complementarias realizadas en caso de contusión
En las contusiones simples o de primer y segundo grado, no es necesaria ninguna prueba diagnóstica. En los grados tres puede ser necesario realizar pruebas de imagen como radiografías, resonancia magnética, ecografías o TAC, que permitan conocer si hay lesiones en órganos internos, como hígado, páncreas, pulmones, o si existen fracturas óseas.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Factores desencadenantes de contusión
Las contusiones pueden tener múltiples causas desencadenantes, como son no prestar la atención debida al caminar por las calles, tropezar, golpearse contra muebles u otros objetos . En los casos de accidentes de tráfico, el factor desencadenante es el que produce el percance .
Complicaciones de una contusión
Las complicaciones de una contusión pueden ser las infecciones sobre el hematoma, cuando este es de gran tamaño y el encapsulamiento del mismo, que se traduce en un bulto en el lugar de la lesión.
Por otra parte, las contusiones más profundas que afectan a los vasos sanguíneos profundos , pueden dar lugar a la necrosis de los tejidos que irrigan. Por último, en los casos de contusiones profundas, órganos como el bazo, el hígado o el páncreas, pueden sufrir roturas o fisuras que haya que reparar.
Prevención de contusiones
Para prevenir las contusiones, es necesario prestar atención a nuestro entorno, hay que tener especial cuidado y retirar alfombras, muebles, sillas etc. En las estancias en que se mueven personas mayores que tienen afectada la visión y el odio, así como el órgano del equilibrio, ya que favorecen los tropiezos y los golpes.
En el caso de los niños, es importante evitar que se suban a sitios elevados y proteger los muebles que queden a su altura para evitar contusiones más importantes .
El cierre de los muebles que se encuentran a la altura de nuestra cabeza, también evitará que nos golpeemos contra ellos sin darnos cuenta.
Preguntas frecuentes
¿Cuánto tarda en curarse una contusión?
Una contusión tarda en curar aproximadamente una semana , cuando se trata de una contusión superficial. En los casos de contusiones más importantes que dañan órganos o huesos, el tiempo de recuperación puede ser más largo, llegando a ser de un par de meses.
¿Qué es una contusión profunda?
Una contusión profunda es la que afecta al tejido subcutáneo , dañando los vasos sanguíneos y pudiendo llegar a producir la muerte de los tejidos.
¿En qué puede derivar una contusión?
Las contusiones, en la mayoría de ocasiones, no derivan en procesos graves, son hematomas más o menos profundos. Estos hematomas pueden sufrir un encapsulamiento y una infección posterior, en estos casos puede ser necesario drenarlos y poner un tratamiento de antibióticos adecuado.
En contusiones sobre los órganos internos, estos pueden sufrir fisuras o roturas que produzcan hemorragias internas .
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Artículo especializado
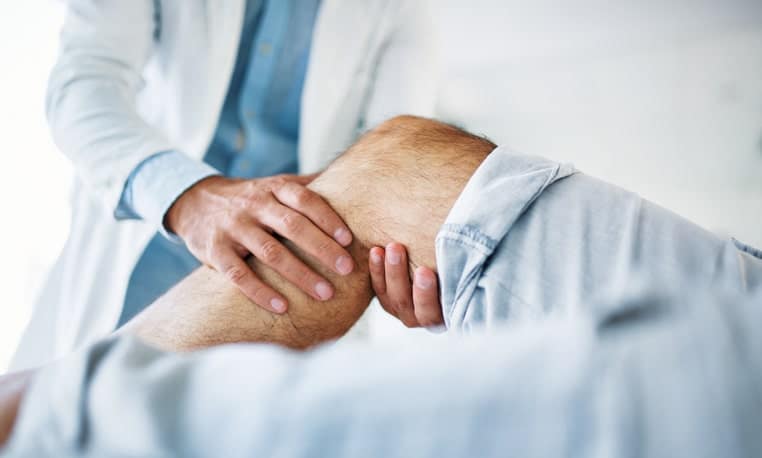
Condropatía rotuliana
¿Qué es la condropatía rotuliana?
La condropatía rotuliana conocida también como condromalacia rotuliana es la afectación del cartílago de la rótula que se encuentra en el área interna de la misma, en la zona de contacto con el fémur y la tibia. La degeneración de este cartílago, ya sea por lesiones, por desviación de la rótula, por sobreesfuerzos o por luxación de esta, da lugar a un mayor rozamiento con los otros huesos de la rodilla y esto se traduce en dolor e inflamación. El fortalecimiento de los músculos de la rodilla mejora en parte este proceso .
Síntomas de la condropatía rotuliana
El síntoma principal de la condropatía rotuliana es el dolor, que puede ir desde un dolor fuerte y permanente, hasta un dolor más débil que solo aparece cuando se realiza un ejercicio mantenido con la rodilla, como puede ser correr. En algunas ocasiones, se puede presentar una ligera inflamación que no siempre está presente.
El dolor no siempre es señal de la importancia de la lesión , así, ciertos pacientes pueden presentar un dolor fuerte a pesar de ser lesiones leves y, otros pacientes con dolor débil, presentar lesiones más graves.
Otro síntoma frecuente es el chasquido de los huesos al mover la rodilla.
Causas de la condropatía rotuliana
Las causas de la condropatía rotuliana son diversas. En primer lugar, son frecuentes en personas que corren, ya que, los impactos repetidos sobre la zona de la rodilla pueden producir lesión, se produce en especial en corredores de maratón. También, el sobrepeso puede ocasionar esta lesión y en personas con problemas meniscales es más frecuente y en pacientes que tienen luxaciones de la rótula o una movilidad excesiva de la misma.
Tratamiento de la condropatía rotuliana
En inicio, es necesario el tratamiento con reposo y antinflamatorios no esteroides como el ibuprofeno . Durante el reposo, puede ser necesario usar rodilleras que inmovilicen la rodilla.
La fisioterapia y establecer un programa de ejercicios que fortalezcan los músculos de la rodilla puede favorecer la disminución del dolor.
La pérdida de peso suele ser beneficiosa . Mantener el normopeso ayuda a una menor sobrecarga de la rótula.
Por último, en aquellos casos en que hay una movilidad excesiva de la rótula o esta se encuentra en una posición anómala , puede ser necesario una cirugía.
Otras opciones de tratamiento son la inyección de ácido hialurónico en la articulación para mejorar la lubricación de la articulación y reducir el dolor y, para terminar, otra alternativa es la inyección de plasma enriquecido con plaquetas.
Pruebas complementarias realizadas en caso de condropatía rotuliana
La prueba complementaria más eficaz para el diagnóstico de condromalacia rotuliana y, siempre tras la exploración física e historia del paciente, es la Resonancia Magnética Nuclear.
Factores desencadenantes de condropatía rotuliana
Son factores desencadenantes de la condropatía rotuliana los ejercicios bruscos y repetidos , ya sean en atletas que sufren gran impacto sobre las rodillas, como pueden ser los corredores de maratón y personas que trabajan, por ejemplo, en la construcción.
Y el exceso de peso es otro factor que también favorece la condropatía rotuliana.
Complicaciones de la condropatía rotuliana
La complicación de la condropatía rotuliana es el dolor, que da lugar a una impotencia funcional y, en muchos casos, a un descenso de la movilidad que se traduce a su vez en una pérdida de masa muscular que puede incluso acrecentar el dolor.
Prevención de la condropatía rotuliana
La prevención de la condropatía rotuliana consiste, principalmente, en evitar el sobrepeso y los sobreesfuerzos en los cuales se impacta especialmente sobre las rodillas. Esto evita en gran medida el proceso, sobre otros factores como puede ser la edad o la alteración en la localización de la rótula sobre los cuales no se puede influir.
Preguntas frecuentes:
¿Qué grados de condropatía rotuliana existen?
Existen cuatro grados de condropatía rotuliana , siendo el grado I el más leve y el grado IV el más grave:
En el grado I, el cartílago es más blando de lo normal pero no se encuentra roto.
En el grado II, el cartílago presenta pequeñas fisuras superficiales.
En el grado III, aparecen fracturas más extensas en el cartílago.
En el grado IV, hay fracturas importantes con exposición del hueso subcondral y el cartílago se encuentra adelgazado en su totalidad.
¿Qué ejercicios se recomiendan para la condropatía rotuliana?
Los ejercicios recomendados para pacientes que padecen condropatía rotuliana son aquellos que favorecen, principalmente, el fortalecimiento del músculo cuádriceps :
Estirar la pierna con el pie hacia arriba (la persona está tumbada boca arriba) y elevar la pierna manteniendo la posición durante unos 10 segundos. Repetir entre 15 y 20 veces.
Elevar la pierna sin extender el pie. Hacer unas 20 repeticiones en tandas de 10. Se puede realizar situando un peso en el tobillo.
Sentarse en una posición firme y situar el tobillo sano contra la colchoneta haciendo fuerza contra ella.
Situar el pie sano sobre el pie de la pierna afectada e intentar estirar la pierna lesionada contra la resistencia de la sana.
Colocar el pie sano bajo el talón del pie de la pierna lesionada, intentando flexionar esta contra la resistencia de la pierna sana.
¿Qué relación existe entre la condropatía rotuliana y la meniscopatía?
Aunque son dos entidades separadas, parece que aquellas personas que presentan meniscopatias , pueden tener con mayor frecuencia, también, condromalacia rotuliana.
Ambas enfermedades pueden darse por separadas.
Artículo especializado
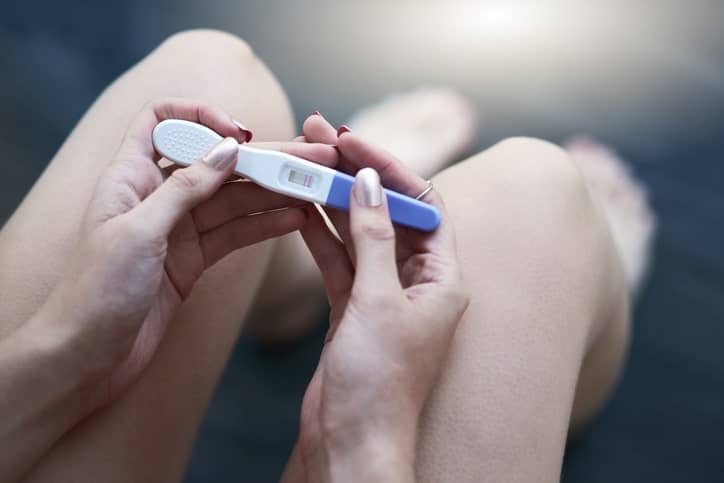
Cómo quedarse embarazada
Predicción de la ovulación
Existen diferentes métodos para predecir la ovulación , entre los cuales, destacan:
Calculadora de la ovulación: actualmente, encontramos diferentes aplicaciones en móviles y ordenadores que nos permiten calcularlo de una forma fácil y rápida. Solo debemos saber nuestro primer día de la última menstruación, cada cuanto nos suele venir y cuantos días aproximados dura la misma. El resultado son los días de tu periodo de ovulación o ventana fértil, que comprenderá entre el día 12 y 16 del ciclo y, si eres una persona con periodos regulares, puedes crearte así tu calendario de fertilidad.
Test de ovulación de LH: son test que se venden en farmacia sin necesidad de receta médica. En estos test, se mide en orina el incremento de la hormona luteinizante, que se produce 36 horas antes del inicio de la ovulación con un 96% de fiabilidad.
Método de la temperatura basal: este método consiste en medir la temperatura de la mañana diariamente a lo largo del ciclo menstrual; a la misma hora, en el mismo sitio (boca, ano o vagina) y anotarla. La temperatura corporal pasa por dos fases, al inicio del ciclo está más baja, provocando la ovulación, después se eleva dando paso al periodo infértil. Es importante tener en cuenta que hay múltiples factores que pueden alterar esta medición, como el estrés, alcohol, enfermedad o insomnio, por lo cual, no es un método certero.
Método del flujo vaginal: a través de la observación minuciosa del moco cervical, la mujer puede observar los días más fértiles del ciclo menstrual, debido a la secreción de estrógenos y su incidencia sobre el cuello del útero y la producción del moco. Normalmente, después del día 9 o 10 de inicio de la regla, se comienza a segregar un moco cervical de consistencia similar a la clara de huevo, que favorece la supervivencia de los espermatozoides y dura hasta el día 16 del ciclo aproximadamente.
¿Cuál es el mejor momento del ciclo para quedar embarazada?
El mejor momento del ciclo para quedar embarazada, es de 3 a 5 días antes hasta 1 día después de la ovulación . La ovulación sucede aproximadamente 14 días antes del siguiente periodo menstrual en un ciclo de 28 días o el día 21 en un ciclo de 35 y, si son ciclos cortos de 21 días, la ovulación ocurre el día 7 y los días más fértiles son los días 5, 6 y 7.
En la ovulación, el óvulo maduro es liberado del ovario y se mueve hacia la trompa de Falopio esperando ser fecundado.
Cómo mejorar la fertilidad
Existen diversos factores, algunos modificables y otros que no, que pueden alterar la fertilidad, por ejemplo:
Eliminar los hábitos tabáquicos: reducen posibilidad de embarazo, ya que disminuye la función ovárica, afecta a la producción de hormonas, al transporte del embrión y al entorno en el útero; también aumenta la probabilidad de sufrir abortos espontáneos.
Cesar el consumo de alcohol: la exposición a altas dosis de alcohol durante la concepción afecta al futuro desarrollo de la placenta y sus vasos sanguíneos.
Disminuir la ingesta de cafeína: se debe disminuir su consumo a menos de 5 tazas diarias.
Mejorar el sobrepeso: la obesidad produce desequilibrios hormonales y problemas de ovulación, como los ovarios poliquísticos.
Evitar la exposición a contaminantes medioambientales: como pesticidas agrícolas, diluyentes y tóxicos utilizados en lavados al seco, ya que afectan a la fertilidad femenina.
No usar lubricantes vaginales: debemos tener en cuenta que la mayoría de los lubricantes vaginales pueden contener espermicidas y, el uso de “lubricantes caseros” como el jabón tampoco es recomendado, ya que mata los espermatozoides. Se recomienda aceite de maní, canola o lubricantes que no contienen espermicidas.
Llevar una alimentación saludable: especialmente alta en omega 3 y 6, vitaminas del grupo B, betacarotenos, vitamina C y los siguientes minerales: calcio, hierro, cromo y zinc, evitando las harinas refinadas, edulcorantes, metales pesados, soja, trigo, carne y lácteos. Se deben priorizar los alimentos frescos, naturales y ecológicos como: canónigos, semillas de chía, pipas de calabaza, nueces de Brasil, cacahuetes, frutos rojos, levadura nutricional y quinoa, entre otras muchas.
Mejorar los niveles de ansiedad: se ha comprobado científicamente que los altos niveles de estrés se relacionan con bajos niveles de ovulación, por lo cual, una buena salud mental, es esencial a la hora de querer concebir.
Realizar ejercicio físico con regularidad: nos ayudará a mejorar nuestro peso y mejorar los niveles de ansiedad.
Otros factores: como la edad, está ampliamente demostrado que la fertilidad va descendiendo con la edad, hasta llegar a un 10% a partir de los 40 años, dependiendo de la calidad de los óvulos.
¿Cuánto se puede tardar en quedar embarazada?
Esto es un dato que depende muchísimo de las parejas y su salud. En general, el 85% de las parejas que tienen deseos de concebir y no tienen ningún problema de fertilidad, lo logran en el primer año si tienen relaciones sexuales regularmente y no utilizan ningún método de protección. De las parejas que no lo logran en el primer año, la mitad lo consigue en el segundo y la otra mitad en el tercer año.
Cuándo consultar con un médico
Se recomienda acudir al médico para iniciar un estudio de fertilidad después de pasado un año con relaciones sexuales frecuentes sin utilizar ningún método anticonceptivo, incluido el coito interrumpido. Muchas parejas que no consiguen gestación en este primer año, pueden concebir en el segundo año con ayuda, esto no significa realizar alguna técnica de reproducción asistida, pero sí tener claro los factores que están alterando la fertilidad y aplicar las medidas correctivas para mejorarlos.

Artículo especializado
Lactancia materna
¿Qué es la lactancia materna?
La lactancia materna es la forma de alimentación, en la cual, el principal alimento que ingiere el bebé es la leche producida por la madre o nodriza. Es la forma de aportar al niño los nutrientes que necesita para un crecimiento y desarrollo saludable, además de favorecer el vínculo afectivo entre madre e hijo. La lactancia materna, en la medida de lo posible, debe ser exclusiva los primeros seis meses y, luego, continuar lactando hasta los 24 meses. No existe leche artificial que iguale los beneficios nutricionales, calóricos e inmunológicos de la leche materna.
¿De qué se compone la leche materna?
La leche humana es un fluido que se adapta a los requerimientos nutricionales a medida que el niño crece y se desarrolla . A continuación, explicamos la composición de los diferentes tipos de leche:
Calostro: es la leche que se produce los primeros días tras el parto. Es de color amarillento, de alta densidad y poco volumen. Tiene 2 gramos de grasa, 4 gramos de lactosa y 2 gramos de proteína. Contiene menos cantidades de lactosa, grasa y vitaminas hidrosolubles que la leche madura, mientras que contiene mayor cantidad de vitaminas liposolubles E, A y K, carotenos y algunos minerales como sodio y zinc. En relación a las concentraciones de IgA y lactoferrina, también se encuentran más elevados que en la leche madura, confiriéndole al calostro una eficiente protección contra los gérmenes del medio ambiente.
Leche pretérmino: este tipo de leche es producido por la madre que tiene un parto antes del término de la gestación y se mantiene durante un periodo de tiempo prolongado. Contiene mayor cantidad de proteínas y menor cantidad de lactosa comparada con la leche madura, y es baja en calcio y fósforo, por lo que debe ser suplementada con estos elementos.
Leche madura: los principales componentes de esta leche son agua, proteínas, hidratos de carbono, grasa, minerales y vitaminas. El contenido de agua es del 88%, 0.9 mg/100 ml de proteína, de las cuales, el 30% es caseína y 70% proteínas del suero, entre las cuales tenemos inmunoglobulina A, hormonas, prostaglandinas y lactoalbúmina. En relación a los hidratos de carbono, existe un alto contenido de lactosa a razón de 7 g/dl, siendo el principal nutriente específico para el primer año de vida. El contenido de grasa es variable y puede llegar hasta 4,5 g/100 ml, a predominio de ácidos grasos poliinsaturados. El contenido de vitaminas en la leche, aunque es adecuada para el niño, puede variar según la ingesta de la madre, con mayor cantidad de vitamina A, ácido fólico y ascórbico que E, K, D y B12.
¿Cómo son los periodos de lactancia?
Se recomienda la lactancia materna exclusiva durante los seis primeros meses de vida. Momento en el cual se inicia la alimentación complementaria, además de la leche materna 2-3 veces al día entre los 6 y 8 meses y 3 veces al día más una merienda de los 9 a los 11 meses . Entre los 12 y 24 meses, puede comer tres veces al día con dos meriendas más las tomas que considere necesarias con un destete gradual.
Conservación de la leche materna
La leche materna extraída de forma manual o a través de algún equipo eléctrico se puede conservar entre 4 y 8 horas fuera de la nevera en algún lugar fresco. Si se va a colocar en el refrigerador, no debe ser por un periodo mayor a 48 horas y en el congelador entre 3 a 6 meses. Es importante su recolección en bolsas esterilizadas con cierre hermético destinadas para tal fin, evitando la utilización de otros frascos como los de urocultivos o aquellos que contengan tapas metálicas.
¿Cómo afecta la alimentación de la madre en la lactancia materna?
Lo importante es que la madre mantenga una dieta equilibrada de 2500 calorías al día aproximadamente, consumir carne 2 veces por semana, legumbres 3 veces a la semana, 2 porciones de verduras al día y 3 frutas diarias de distintos colores, abundante líquido y evitar el consumo de cafeína y tabaco.
Beneficios de la lactancia
Los beneficios de la lactancia son múltiples y se pueden dividir en beneficios para la madre y para el bebé.
BENEFICIOS PARA LA MADRE:
Mayor liberación de oxitocina, por lo que disminuye el sangrado vaginal post parto y la probabilidad de anemia.
Efecto antidepresivo de la oxitocina.
Pérdida acelerada de peso.
Disminución del riesgo de enfermedad cardíaca, diabetes, cáncer de mama, de ovarios y de útero.
BENEFICIOS PARA EL BEBÉ:
Menor riesgo de padecer diabetes tipo I u obesidad.
Menor riesgo de sufrir cierto tipo de cánceres en etapas adultas.
Mayor protección en edades tempranas a infecciones.
Menor probabilidad de enfermedades respiratorias, gastrointestinales y dermatológicas.
Favorece el correcto desarrollo de la mandíbula.
Disminuye el riesgo de alergias.
Crea fuertes vínculos madre-hijo.
Problemas que puede conllevar la lactancia materna
Los posibles problemas que pueden suceder son derivados de malas posturas o lesiones anatómicas que pueden ser corregibles:
Pezones invertidos: se deben estimular los pezones al momento de la toma o sacaleches.
Pezones con grietas: se recomienda impregnar el pezón con leche y usar protectores que lo mantengan libre de roces.
Pezones adoloridos: hay que corregir la postura, iniciando la toma por el pecho no doloroso.
Mastitis: existen diversos tipos de mastitis, dependiendo de la causa, el especialista indicará el tratamiento adecuado para poder continuar con la lactancia.
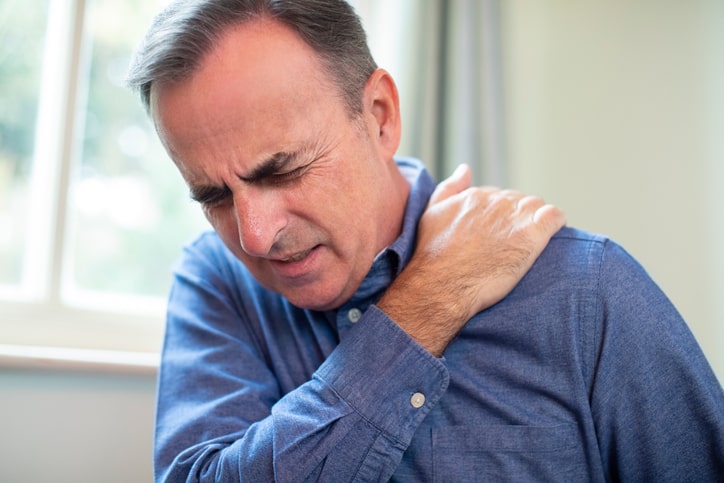
Artículo especializado
Capsulitis
¿Qué es la capsulitis?
La capsulitis se define como la inflamación de la cápsula articular .
La cápsula es el tejido fibroso que protege todas las articulaciones, por tanto, se puede tener una capsulitis en cualquier articulación, pero, las que con mayor frecuencia presentan esta afección son los hombros y las caderas. También se puede presentar con cierta frecuencia en las rodillas.
Los deportistas que juegan al baloncesto o balonmano, pueden presentar esta afección en los dedos de las manos .
Síntomas de la capsulitis
El síntoma principal de la capsulitis es el dolor, este empieza de forma lenta y va aumentando con el uso de la articulación. La articulación afectada se puede ver inflamada y ligeramente caliente, el dolor puede ser muy tórpido en su evolución, pudiendo incluso extenderse durante meses . El dolor da lugar a una impotencia funcional, es decir, la movilidad articular se ve disminuida, tanto por el dolor que se produce al mover la articulación, como por la inflamación articular presente.
Causas de la capsulitis
En muchos casos es difícil buscar un único origen de las capsulitis. En personas deportistas, los microtraumatismos repetidos pueden dar lugar a una inflamación reactiva. En personas no deportistas, enfermedades reumáticas, diabetes y enfermedades de tiroides están entre las causas más frecuentes, también las sobrecargas articulares producidas por movimientos repetitivos con peso, el sobrepeso sobre articulaciones como rodilla o caderas o circunstancias con menopausia en las mujeres pueden producir la capsulitis. En muchas ocasiones, no es posible conocer el origen de las mismas.
Tratamiento de la capsulitis
El tratamiento de la capsulitis articular puede englobarse en tratamiento médico y fisioterapéutico.
En el tratamiento con fármacos se usan antiinflamatorios y corticoides para disminuir la inflamación de la articulación afectada, también se puede inmovilizar la articulación durante un tiempo para evitar la sobrecarga en la misma.
En el tratamiento fisioterapéutico, el tratamiento con termoterapia frío-calor puede ayudar a mejorar, además de los estiramientos sobre la articulación, el tratamiento con mesoterapia, el uso de la neuroestimulación mediante TENS y la crioterapia, son los tratamientos más utilizados para mejorar el dolor y recuperar la movilidad articular.
En los casos de enfermedades como diabetes o problemas tiroideos , el control correcto de estas enfermedades favorece la mejora de la capsulitis.
Pruebas complementarias realizadas en caso de capsulitis
En las capsulitis, el primer diagnóstico debe ser mediante la exploración de la articulación, tanto en su aspecto exterior; inflamación, enrojecimiento y aumento de tamaño, como en la movilidad de la misma; valoración de los movimientos que pueden realizarse y cuáles no, si estos movimientos se pueden realizar contra resistencia o solo pasivamente y cuándo se inicia el dolor en los mismo.
En las pruebas de imagen, se realiza un estudio radiológico que permite reconocer si las estructuras óseas están bien o si, por el contrario, se encuentran afectadas por alguna patología que explique el dolor. La Resonancia Magnética permite la correcta visualización de tendones y músculos. La ecografía permite conocer la presencia de derrames articulares. Y la artroscopia que, aunque es una prueba quirúrgica, puede permitir conocer las adherencias que la articulación presenta.
Factores desencadenantes de capsulitis
Son factores desencadenantes de la capsulitis las enfermedades crónicas como la diabetes, las enfermedades tiroideas, las enfermedades reumáticas y la menopausia, siendo más frecuente en mujeres de entre 50 y 60 años.
Complicaciones de la capsulitis
La complicación más frecuente e importante de la capsulitis es la pérdida de movilidad articular. En los hombros se conoce como el hombro congelado, en el cual, se produce una importante pérdida de movilidad, sobre todo, hacia la movilidad externa del mismo . Esta circunstancia puede hacer necesaria la cirugía artroscópica, para retirar las adherencias capsulares y mejorar la movilidad articular.
Prevención de la capsulitis
Aunque la causa de la capsulitis no es bien conocida si se relaciona con enfermedades como la diabetes, las enfermedades tiroideas y traumatismo repetidos o movimientos con peso, por ello el control de estas enfermedades de forma correcta y el movilizar la articulación sin peso puede prevenir la aparición de la enfermedad.
Preguntas frecuentes:
¿Dónde puede aparecer la capsulitis?
La capsulitis puede aparecer en cualquier articulación, las más frecuentes son la cadera y el hombro (el hombro es la más común puesto que es la articulación del organismo que mayor movilidad presenta). En deportistas que usan en su deporte las manos , pueden presentar con frecuencia capsulitis en los dedos de las manos.
¿Qué ejercicios se recomiendan para la capsulitis?
Los ejercicios de la capsulitis deben ir encaminados a producir una relajación de la articulación y un estiramiento de los músculos.
Aunque en cada articulación son diferentes, vamos a describir los ejercicios del hombro por ser esta la capsulitis más frecuente:
Ejercicio pendular , se apoya el brazo en un silla o mesa y el otro se deja colgando, procediendo a moverlo hacia delante y hacia atrás y realizando círculos, durante unos tres minutos. Debe realizarse al menos una vez al día. Cuando se consigue que este ejercicio se realice sin dolor, podemos añadir algo de peso en la mano, realizando el ejercicio de igual forma.
Ejercicio de estiramiento del hombro , se procede a situar el antebrazo sobre una mesa y se aleja la mano y el antebrazo apoyado en la misma, inclinando el tronco hacia delante. En el momento que se sienta dolor se mantendrá esta posición durante unos cinco segundos.
Elevación del brazo en supino ayudado por el otro, se tumba el paciente sobre una superficie firme, se agarra la muñeca con la mano contralateral y se procede a elevar el brazo de forma pasiva hasta sentir dolor, en este punto, se mantiene la posición durante 5 segundos.
Elevación con barra, el paciente está tumbado en decúbito supino y agarra una barra con las dos manos separadas a la anchura del hombro, y se procede a elevar ambos brazos a la vez hasta el punto de dolor, en este, se mantiene durante 5 segundos.
¿Qué relación existe entre la capsulitis y la bursitis?
La bursitis es la inflamación de la bursa que recubre un músculo en concreto. La capsulitis es la inflamación de la cápsula que recubre toda la articulación. Por tanto, el proceso de la capsulitis es más amplio que la bursitis , que es de una zona más concreta, ambas pueden producir dolor articular e inflamación, pero, la bursitis, produce dolor en movimientos más concretos, mientras que la capsulitis limita la casi totalidad de movimientos de una articulación.

Artículo especializado
Síntomas del embarazo
Primeros síntomas del embarazo
Los primeros síntomas del embarazo pueden pasar desapercibidos en algunas personas, en cambio, en otras, son muy marcados, no existiendo una clara relación entre ellos y los niveles hormonales o semanas de gestación.
Náuseas y vómitos: muy frecuentes en las primeras semanas de gestación, acompañados en la mayoría de los casos de aversión hacia ciertos alimentos u olores. Esto es debido al aumento de estrógenos en el organismo, aunque son más frecuentes los vómitos matutinos, pueden suceder a cualquier hora del día.
Falta de menstruación: este es el síntoma cardinal del embarazo, sobre todo, si estamos ante la presencia de una mujer con periodos regulares que ha pasado más de una semana sin iniciar su nuevo ciclo de sangrado mensual. En pacientes con periodos irregulares se puede retrasar un poco el diagnóstico.
Sangrado: en algunas ocasiones, se puede producir un pequeño sangrado 10 a 14 días después de la concepción, el cual se debe a la implantación del óvulo fertilizado al revestimiento del útero. Puede coincidir con la fecha del aparente periodo menstrual originando confusiones.
Cambios de humor: alteraciones en el balance de estrógenos/progestágenos al inicio del embarazo. Nos hace sentir emocionalmente susceptibles.
Hinchazón: alteraciones en las concentraciones hormonales estrógenos/progesterona en el inicio del embarazo, nos hace sentir hinchada de manera similar al inicio del periodo menstrual.
Cansancio: los crecientes niveles de progesterona que ayudan a conservar el endometrio en el embarazo nos dan una sensación de cansancio, fatiga y somnolencia en las primeras semanas.
Sensibilidad mamaria: al principio del embarazo y como consecuencia de los cambios hormonales, las mamas se encuentran sensibles, adoloridas y aumentadas de volumen levemente. Esta incomodidad puede ir disminuyendo conforme el cuerpo se adapte a los cambios.
Síntomas más avanzados
Otros síntomas que aparecen en periodo más avanzado son:
Síntomas urinarios: los síntomas urinarios pueden ser explicados por diferentes mecanismos; en primer lugar y como consecuencia del aumento de flujo de sangre, los riñones procesan líquido extra. Además, en las últimas etapas del embarazo el útero gestante comprime a la vejiga, por lo que se hacen frecuentes las urgencias miccionales.
Cambios en las mamas: siguen en aumento de volumen, sus venas aumentan de tamaño y la areola se oscurece.
Calambres en las piernas: este síntoma se debe a las alteraciones en el metabolismo del calcio, con predominio nocturno.
Síntomas en la piel: aparición de estrías a nivel de mamas y abdomen por distensión de la piel.
Vértigos: las alteraciones hormonales pueden originar mareos y desvanecimientos por disminución de la presión arterial y aumento de la frecuencia respiratoria.
Dolor lumbar: a consecuencia de la relajación muscular que provoca la progesterona, además de la dificultad de lidiar con el peso del bebé en el útero, sobre, todo al final del embarazo.
Temperatura basal elevada: producto de los niveles hormonales se mantiene la temperatura elevada durante el día que, acompañado de congestión nasal, permite confundirnos con un falso resfriado.
Estreñimiento: debido a los altos niveles de progesterona, el intestino pierde su capacidad para contraerse ralentizándose y originando estreñimiento.
Dolores de cabeza: los cambios hormonales, la caída de presión arterial y las alteraciones del flujo sanguíneo cerebral explican los dolores de cabeza durante el embarazo.
Problemas que requieren atención médica
Se debe acudir al médico si se presentan algunos de los siguientes síntoma s durante el embarazo:
Sangrado vaginal en el segundo o tercer trimestre del embarazo acompañado o no de dolor pélvico.
Cifras elevadas de tensión arterial.
Mareos, visión borrosa, dolores de cabeza y desvanecimiento.
Aumento en la secreción vaginal, presión pélvica, calambres y contracciones prematuras.
Cifra elevada de glucosa en sangre acompañado de síntomas de infección o debilidad.
Síntomas de depresión como tristeza intensa, impotencia, irritabilidad, cambios en el apetito o intención de dañarse o dañar al bebé.
Problemas relacionados con el neonato como ausencia de movimientos fetales.
Vómitos incoercibles, deshidratación y somnolencia.
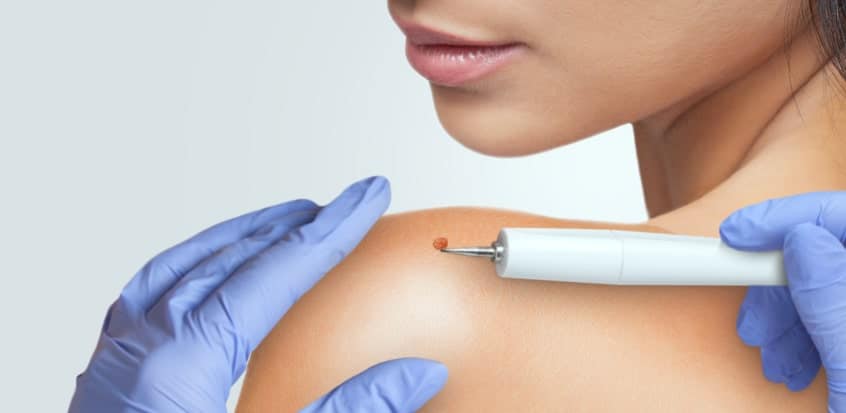
Artículo especializado
Verrugas: qué son y cómo tratarlas
Actualizado el 11/02/2022
El término verruga se suele emplear en un sentido amplio para hacer referencia a todo tumor benigno de la piel, si bien se trata específicamente de pequeños crecimientos provocados por una infección vírica causada por el virus del papiloma humano (VPH). En general, las verrugas son antiestéticas, pero no son dolorosas, aunque algunas pueden producir picor. En algunos casos, como las que aparecen en los pies, sí vienen acompañadas de dolor.
Accede a una consulta con un dermatólogo y al tratamiento de electrocoagulación o crioterapia de verrugas .
¿Cómo se producen las verrugas?
El papilomavirus infecta la piel y provoca la aparición de las verrugas, que pueden ser de diferentes tipos: comunes, planas, plantares, o en mosaico, principalmente.
Existen más de 100 tipos diferentes de VPH y algunas personas tienen una mayor predisposición a ser infectadas. Se transmite por contacto directo de una persona a otra o por medio de toallas, otros objetos o superficies. El virus necesita una entrada que le suelen proporcionar las pequeñas grietas que se producen en la piel o en las mucosas.
Si no se tratan es posible que vayan creciendo y extendiéndose por contacto a zonas vecinas. En la mayoría de los casos desaparecerán espontáneamente eliminadas por el sistema inmunológico.
Diagnóstico
Las verrugas deben ser diferenciadas de otros crecimientos de la piel, como otros tipos de verrugas no contagiosas, otras infecciones de la piel y tumores benignos o malignos. Por ello, es conveniente que cualquier crecimiento sobre la piel sea valorado por el dermatólogo.
Habitualmente el diagnóstico de las verrugas es clínico, es decir, la exploración visual del dermatólogo le puede permitir identificar la presencia de verrugas víricas. En casos de duda, se puede llevar a cabo una biopsia para descartar otro tipo de lesiones de la piel.
Se pueden distinguir diferentes tipos de verrugas, entre ellas:
Las verrugas comunes o vulgares se manifiestan como pequeñas protuberancias en la piel, de superficie rugosa o espiculada. Pueden aparecer en cualquier parte del cuerpo, aunque es más frecuente que lo hagan en las manos, sobre todo en los dedos y alrededor de las uñas, o en los pies. También pueden aparecer en la cara o incluso en los labios o el interior de la boca o la nariz (en este caso se denominan papilomas).
Las verrugas plantares aparecen sobre la piel de las plantas de los pies. Como se trata de una zona con una piel muy gruesa, es común que crezcan hacia adentro presionando la fascia plantar, lo que ocasiona dolor y mal apoyo del pie al caminar. Es común su confusión con los helomas por presión, también llamados “ojos de gallo” o “clavos”, que se forman en la planta o en las superficies de contacto entre dos dedos del pie por presión. Las verrugas plantares tienen “puntitos negros” en su interior, a diferencia de los helomas o clavos, que suelen ser más homogéneos, de color blanco amarillento.
Las verrugas planas juveniles aparecen como pequeños crecimientos planos, muchas veces imperceptibles, ya que pueden tener el color de la piel normal. Son comunes en niños y adolescentes, en la frente o el dorso de las manos.
Las verrugas genitales son muy contagiosas y pueden transmitirse durante el acto sexual. En las mujeres, las verrugas pueden crecer en el cuello del útero, lo que supone un factor de riesgo para la aparición de cáncer de cuello de útero .
Las verrugas rojas o “puntos rubí” que aparecen en la piel no son verrugas. Se trata de angiomas generalmente relacionados con el envejecimiento de la piel, aunque también tienen un carácter hereditario. Se producen por la dilatación de pequeños capilares y son inocuas, aunque pueden tener un efecto estético negativo. No son contagiosas, ya que no son el resultado de ninguna infección.
El fibroma péndulo , también conocido como acrocordón o pólipo fibroepitelial es un pequeño crecimiento pediculado de la piel que se localiza especialmente en el cuello, las axilas y las ingles. No son contagiosos ni se transmiten a partir de collares o cadenas, como suele pensarse. La causa de estas lesiones no se conoce con exactitud, si bien existe una cierta predisposición genética. Los factores hormonales pueden jugar un papel en su aparición, ya que afectan con frecuencia a mujeres durante el embarazo. También abundan en personas con sobrepeso u obesidad.
Tratamiento
No existe un tratamiento único eficaz para eliminar el virus del papiloma y la vacuna para papilomavirus solo es eficaz para las verrugas genitales o condilomas.
Habitualmente, el tratamiento de las verrugas se basa en métodos destructivos, si bien es posible que las verrugas desaparezcan por sí solas, aunque puede pasar mucho tiempo antes de que esto suceda.
Entre los tratamientos más habituales se encuentran:
Crioterapia. Consiste en congelar la verruga para su eliminación. Pueden ser precisos varias sesiones de congelación antes de que la verruga desaparezca.
Electrocoagulación . Se trata de la eliminación de la verruga por calor a través de la aplicación de una corriente eléctrica mínima por medio de un electrocoagulador.
Cirugía. La extracción quirúrgica de las verrugas y la posterior cauterización es uno de los primeros tratamientos. Sin embargo, las cicatrices y la recurrencia tienen lugar en el 30 % de los pacientes, por ello no suele ser un tratamiento de elección. Lo que sí se puede hacer es un rebanado superficial de la verruga para que la crioterapia o los tratamientos tópicos sean más eficaces.
Ácido salicílico. Su aplicación es uno de los tratamientos de primera línea. Suele asociarse a ácido láctico. Se trata de una terapia queratolítica que destruye lentamente la epidermis infectada por el virus y que puede, además, desencadenar la respuesta inmune. Se puede proteger la zona de alrededor de la verruga con una pomada hidratante para evitar que se irrite la piel sana.
Retinoides . Se utilizan en verrugas grandes y resistentes a otros tratamientos. Puede tener efectos irritantes que limitan su utilización. Su empleo tópico es el más adecuado en verrugas planas.
Terapias antivíricas. En ellas se incluyen tratamientos con diferentes sustancias con capacidad antivírica como el glutaraldehido, el formaldehido, ácido fórmico y el cidofovir.
Inmunoterapia. Existen diferentes tratamientos relacionados con la incentivación del sistema inmunitario del propio paciente. Entre ellos, cabe destacar la suplementación de zinc por vía oral, la utilización de sensibilizadores de contacto, las inyecciones de interferón, el imiquimod para verrugas genitales y anales y algunos tipos de vacuna.
Cantaridina . Extraído de la cantárida o “mosca de España” ( Lytta Vesicatoria ), tiene en su aplicación tópica un efecto vesicante que se aprovecha para la eliminación de lesiones cutáneas como verrugas o moluscos. Se emplea a una concentración baja y presenta una eficacia del 70% después de 2 aplicaciones.
En cualquier caso, es recomendable que el tratamiento de las verrugas no sea agresivo, valorando en cada caso la mejor opción.
Medidas preventivas
Las medidas preventivas son sobre todo aplicables a las verrugas plantares, que se adquieren en duchas, piscinas y lugares públicos. En estos casos debe extremarse la precaución, utilizando calzado protector.
Accede a una consulta con un dermatólogo y al tratamiento de electrocoagulación o crioterapia de verrugas .
Bibliografía y Referencias
Academia Española de Dermatología y Veneorología. Verrugas: un talón de Aquiles para la Dermatología .
Ockenfels HM. Therapeutic management of cutaneous and genital warts. J Dtsch Dermatol Ges 2016; 14(9): 892-899 .
Mateos-Lindemann ML et al. Microbiological diagnosis of human papilloma virus infection. Enferm Infecc Microbiol Clin 2017; 35(9): 593-602. doi: 10.1016/j.eimc.2016.05.008 .

Artículo especializado
Alimentación complementaria para bebés
Introducción
A partir del sexto mes aproximadamente, bajo la supervisión y aprobación del pediatra, se inicia la alimentación complementaria , independientemente de si la lactancia es materna, artificial o mixta.
Las necesidades de energía en esta etapa son superiores a los que puede aportar la leche materna, por lo que se hace necesaria la introducción de otras fuentes de energía. Si quieres conocer más sobre la alimentación complementaria, continúa leyendo.
Definición
La alimentación complementaria se considera el proceso mediante el cual se le ofrece al lactante alimentos sólidos o líquidos distintos de la leche materna o fórmula infantil, como complemento y no como sustitución de esta, con el fin de cubrir las necesidades de energía y nutrientes que estas no son capaces de proporcionar y que conlleva cambios metabólicos y endocrinos que influyen en la salud futura del niño.
Los objetivos que se persiguen con la alimentación complementaria son:
Promover el adecuado crecimiento y desarrollo neurológico, cognitivo, del tracto digestivo y del sistema neuromuscular.
Proveer nutrientes que son insuficientes en la leche materna como selenio, zinc, hierro.
Favorecer el desarrollo psicosocial.
Conducir a la integración de la dieta familiar.
Promover hábitos de alimentación saludable.
Promover una alimentación complementaria que prevenga factores de riesgo para obesidad, alergias, desnutrición, hipertensión arterial, síndrome metabólico y diabetes, entre otros.
¿Cuánto debe comer un bebé?
No existe una cantidad inicial de alimentación complementaria por ración, es importante irse dirigiendo por el apetito del niño . Al principio, está conociendo los alimentos, por lo cual, solo tomará una cucharada hasta aceptarlo por lo que no hay que obligarle, ya se irá aumentando la cantidad a ingerir.
Se recomienda iniciar la alimentación complementaria con una comida al día ofrecida en un horario conveniente en donde exista un ambiente tranquilo. La cantidad de comida se incrementa de forma gradual a medida que el niño crece, fraccionándola a lo largo del día de acuerdo a su capacidad gástrica y de la densidad energética del alimento ofrecido. Es importante ofrecer comidas nutritivas y no en exceso para no favorecer el abandono precoz de la lactancia.
¿Cuál es la mejor forma de dar de comer al bebé?
Al comienzo, la alimentación es una experiencia sensorial , ya que, el niño, mediante el tacto y el gusto, aprenderá las diferentes texturas y sabores. Con el tiempo, irá comiendo en mayores cantidades y disminuyendo la proporción de leche materna. Los alimentos, al inicio, deben ser de consistencia blanda, no necesariamente triturados, con un aporte calórico promedio de 30 gramos de proteínas diarias y sin necesidad de realizar una comida especial al resto de la familia, solo apartando la del niño antes de colocarle condimentos fuertes.
¿Cómo se deben ir incluyendo alimentos en la dieta del bebé?
La consistencia más apropiada de la comida del lactante va a depender de la edad y del desarrollo neuromuscular.
Al iniciar los 6 meses, el lactante puede comer alimentos sólidos o semisólidos en forma de puré o aplastados, con preferencia de cereales sin gluten, verduras y frutas. La frecuencia es 2 o 3 veces al día para cubrir en conjunto con la leche unos requerimientos de energía diarios de entre 640 a 750 Kcal/día.
A partir del mes 7 , se agregan proteínas como pollo y legumbres, la textura puede ser picado fino o machacado, hasta 3 veces al día para cubrir unos requerimientos de 770 Kcal/día.
Entre los 8 y 12 meses, es el momento de agregar derivados lácteos, como yogur, huevo y pescado. La textura de la comida ha de ser picada fina o en trocitos, con un total de requerimientos diarios de 705 Kcal/día y, por último, posterior a los 12 meses, se introducen los embutidos y la leche entera.
Tipos de alimentos
VERDURAS Y HORTALIZAS: se inician al sexto mes, a excepción de acelgas, remolacha, nabos y espinacas, por su alto contenido en nitrato.
FRUTAS: se introducen a partir del sexto mes. Anteriormente se retrasaban los cítricos, pero, actualmente, no existe evidencia científica que indique que retrasarlo disminuya el riesgo de alergias. Solo se recomienda una fruta por comida para determinar posibles alergias.
CARNE: se puede comer desde los 6 meses de edad, preferiblemente pollo, pavo y conejo, por menor contenido graso.
PESCADO: por su alto contenido de mercurio, evitar el consumo de peces de gran tamaño.
HUEVOS: su retraso en la alimentación del niño no disminuye el riesgo potencial de alergia. Se recomienda dar su contenido por separado.
Ejemplo de un plan diario
En un bebé de 6 meses:
Día 1 al 3: plátano
Día 4 al 6: calabacín en puré
Día 7 al 9: calabacín y patata en puré
Día 10 al 12: brócoli y patata
Preguntas frecuentes
¿Cómo se puede compaginar la lactancia materna con la alimentación complementaria?
Es importante insistir en que la alimentación complementaria , como su nombre indica, complementa a la leche materna o lactancia artificial por lo que no debe ser sustituida por ningún alimento y, un destete a esta edad, puede traer como consecuencias riesgos en la salud del bebé a largo plazo.
¿Cuántas veces al día se debe recurrir a la alimentación complementa?
Se debe iniciar una vez al día a los 6 meses e ir aumentando paulatinamente a partir de los 9 meses, para culminar a los 12 meses con 4 tomas de comida.

Artículo especializado
Dieta depurativa
Introducción
Los excesos en la alimentación y bebida, el sedentarismo, las horas de trabajo y la falta de sueño, derivan en un estilo de vida poco saludable que trae como consecuencia una serie de enfermedades a corto plazo. Por ello, surge la necesidad de desintoxicar nuestro organismo cada cierto tiempo, liberándolo de las impurezas acumuladas con una dieta depurativa. Si quieres conocer más acerca de este tipo de dieta, continúa leyendo.
Definición
La dieta depurativa es aquel método de alimentación que transforma y elimina las toxinas acumuladas por el organismo que, en ocasiones, no son eliminadas con el mismo ritmo que son consumidas, además de proporcionar nutrientes necesarios para mejorar la salud. Con esta pauta dietética, se consigue alcalinizar el organismo, disminuir el estrés oxidativo producido por los radicales libres, perder grasa y líquidos corporales, limpiar el intestino, depurar el hígado y sentirse más vital.
No es una dieta indicada para perder peso a largo plazo, pero, es una buena opción de inicio para comenzar con un organismo más depurado.
Para quién está indicada
La dieta depurativa está indicada para todas aquellas personas que necesitan depurar su cuerpo ya que está en constante contacto con numerosas sustancias artificiales y se hace necesario el proceso de depuración con cierta frecuencia.
En un primer paso, el organismo metaboliza las sustancias artificiales para no intoxicarse y poder expulsarlas correctamente. Si esto no sucede, son depositados en el hígado iniciando el proceso de intoxicación.
¿Qué alimentos debo consumir?
Los alimentos deben aportar nutrientes y no contener partículas sintéticas , por lo que deben ser productos ecológicos y naturales.
Se debe priorizar el consumo de proteínas vegetales frente a los animales en una proporción 70/30.
Los cereales integrales, legumbres, verduras, frutas y semillas, mejoran el tránsito intestinal, aportan micronutrientes y limpian el hígado.
Los batidos verdes ricos en clorofila y potasio actúan sobre el hígado y aportan enzimas que ayudan a mejorar los procesos digestivos, sobre todo, el pepino, apio, manzana, perejil, acelga y papaya.
La avena es rica en fibra, aminoácidos y cereales, además, aporta carbohidratos de lenta absorción y combate el estreñimiento.
Las verduras con mayor efecto depurativo son cebolla, ajo, alcachofa, escarola, endivia, apio, nabo, remolacha, zanahoria, rábanos y espárragos.
La importancia del agua en la dieta depurativa
Es importante, en este tipo de alimentación, una ingesta adecuada de agua mineral (no de grifo rica en cloro) para evitar el estreñimiento y que restos de materia fecal atrapados en el intestino continúen liberando toxinas que vuelven al torrente sanguíneo y se dispersen por todo el cuerpo perpetuando esa toxicidad. Además, colabora con los riñones en el proceso de eliminación de residuos tóxicos. Se debe ingerir un litro por cada 18 kilos de peso al día aproximadamente.
Ejemplo de un plan diario
Desayuno: 1 taza de té verde, 1 pieza de fruta, 1 yogur desnatado y copos de avena.
Media mañana: té verde y 1 batido de clorofila.
Almuerzo: ensalada de lechuga, tomate, arroz integral, champiñones y lentejas. 1 pieza de fruta y té verde.
Cena: menestra de verduras y pescado.
Durante todo el día se debe ingerir 3 litros de agua.
Preguntas frecuentes
¿A qué órganos afecta la dieta depurativa?
Los órganos a los que afecta la dieta depurativa son hígado, intestino y riñones que son los encargados del procesamiento de nutrientes y desecho de toxinas. Este tipo de dieta va a limpiar los desechos que pueden quedar de malas transformaciones.
¿Cuántos días dura una dieta depurativa?
Es importante que sea un especialista el que nos indique cuánto puede durar nuestra dieta depurativa , ya que, existen algunas que pueden durar desde tres días hasta una semana e, incluso, hasta un mes excepcionalmente. Mientras más cortas sean, más restrictivos e intensos serán, por lo que una duración de una semana permitirá una forma de comer más equilibrada y saludable.
¿ Cada cuánto tiempo es recomendable realizar una dieta depurativa?
No es una dieta que podemos utilizar frecuentemente por largos periodos de tiempo, como mucho, podemos realizarla cada dos o tres meses, dependiendo de la intensidad del détox .

Artículo especializado
Alimentación infantil: ¿cómo podemos mejorarla?
Introducción
La correcta alimentación, en las primeras edades , es una de las principales preocupaciones de los padres, ya que, de ello depende el desarrollo y crecimiento de los niños. De ahí la importancia de conocer con exactitud la edad de iniciación de la alimentación complementaria y en qué orden indicarla. Si quieres conocer más sobre la alimentación infantil, continúa leyendo.
Consejos para una alimentación infantil completa
Son importantes seguir estos consejos para lograr una nutrición infantil adecuada :
Comer en compañía alimentos diferentes y variados cada día.
No se debe saltar el desayuno, ya que, puede disminuir el rendimiento escolar. Deben elegirse para desayunar, alimentos ricos en carbohidratos, un lácteo y algo de fruta.
No existen alimentos buenos o malos, debemos conseguir un equilibrio entre aquellos que nos gustan y los que debemos comer.
Las grasas son parte importante de la dieta, pero, debemos evitar las grasas saturadas y trans.
Las porciones de frutas y verduras deben ser al menos de 5 al día.
La mayor parte de la energía debe provenir de la metabolización de los carbohidratos complejos como pan, pasta, cereales y frutas.
Las meriendas de media mañana y media tarde son importantes, ya que, disminuyen las horas de ayuno del cuerpo y ofrecen un aporte extra de energía.
Es importante consumir agua, sobre todo, en verano.
El correcto cepillado dental tres veces al día evita la aparición de caries.
Se debe realizar ejercicio de manera constante.
Debemos involucrar al niño, en la medida de lo posible, en su alimentación, para que aprenda de una manera divertida a familiarizarse con los alimentos y su preparación.
Los adultos debemos ser el ejemplo, comiendo de manera saludable constantemente, para que le lleve a adquirir estos hábitos en su vida adulta.
Consejos alimenticios por edades
Alimentación de 4 a 12 meses : se inicia el proceso de introducción de nuevos alimentos. Estas pautas de alimentación deben adaptarse a la capacidad digestiva y desarrollo neuromotor del niño. S e inicia con cereales sin gluten para evitar reacciones alérgicas, también comienza la ingesta de frutas como la manzana, pera y plátano, para lo cual se recomienda comerlas individualmente y evitar aquellas más alérgicas hasta después del año. No deben endulzarse las papillas con azúcar. Es importante no añadir galletas hasta después de los 7 meses, ya que, contienen gluten. También, a los 6 meses, es el inicio de papillas saladas con pollo, en aproximadamente 60 g de cantidad, que va en aumento conforme pasan los meses, para después introducir carnes rojas, huevos, pescado y legumbre al finalizar los doce meses, manteniendo un aporte de leche básico para un buen desarrollo, no inferior a 500 mililitros al día.
Alimentación de 1 a 2 años : se inician dos procesos que lo llevan a compartir más la comida familiar, los cuales son: el masticar los alimentos troceados y disfrutar de una comida más completa con primero, segundo y postre. Continúan las demandas de leche entre 500 a 700 mililitros al día, pero, ya estas pueden reemplazarse por algún derivado lácteo en alguna toma como yogur. Deben comer diariamente dos porciones de vegetales crudos o cocidos, 100 gramos de proteínas y, al menos, dos porciones de fruta. Se debe evitar comer los alimentos muy condimentados, picantes o azucarados.
Alimentación de 2 a 3 años : es una etapa muy importante, en la cual, el niño, adquiere sus hábitos de comer con tenedor y cuchillo y en la que se debe estar pendiente de que no adquiera conductas alimenticias caprichosas. Realizan 4 comidas al día con aporte calórico de 1.400 calorías, de las cuales, la mayoría son hidratos de carbono complejos.
Alimentación pre escolar : en esta etapa aumentan los requerimientos calóricos con una media de 1.600 calorías, de las cuales, el 50% deben ser hidratos de carbono. Es importante motivar al pre escolar a probar alimentos nuevos.
Grupos de alimentos vitales en el crecimiento de los niños
Los grupos indispensables en la alimentación del niño son:
Proteínas: carnes magras como el pollo, cordero y ternera ya que contienen menos grasa para el inicio de la alimentación. Posteriormente, se introducen huevo, pescado y legumbres.
Cereales y derivados: son la fuente principal de hidratos de carbono que aporta energía, mucha fibra, minerales y son bajos en grasa.
Leche y derivados: fuente importante de proteínas, calcio y vitaminas A, B y D.
Frutas: aportan vitamina, fructosa, fibra y agua.
Verdura y hortalizas: fuente de vitaminas, antioxidantes y fibra. Pueden consumirse crudas o cocidas.
Consumo limitado de grasas y dulces: a elegir grasas insaturadas.
Ejemplo de alimentación
DIETA PRE ESCOLAR:
DESAYUNO: yogur, 40 gramos de cereales y zumo de naranja.
MEDIA MAÑANA: 30 gramos de galletas y quesito de 20 gramos.
COMIDA: puré de verduras, albóndigas y yogur.
MERIENDA: 30 gramos de pan y 40 gramos de queso fresco.
CENA: puré de patatas, palitos de pescado y vaso de leche.
Preguntas frecuentes
¿Cómo se realiza la introducción de nuevos alimentos en niños?
Actualmente, la última evidencia científica nos indica que no hay un orden establecido, solo se recomienda esperar entre 1 y 3 días tras de la incorporación de un alimento en solitario para valorar alergias.
¿Recomendaciones generales sobre preparación de alimentos para niños?
Es importante evitar las comidas muy condimentadas, picantes, saladas o muy dulces, ya que, van a entorpecer el descubrimiento culinario del niño. La alimentación infantil debe iniciarse con los alimentos al vapor , con casi nada de sal, sin grasas trans (frituras, bollería industrial, comida rápida, etc.), así como sin cremas o salsas pesadas.
Artículo especializado
Qué hacer si no se me quita la diarrea
Introducción
La diarrea es la expulsión de heces no formadas o líquidas con una mayor frecuencia en la deposición en 24 horas, en un periodo menor de 2 semanas para los procesos agudos o mayor a este para las diarreas crónicas. En relación a la causa de la diarrea, encontramos que la mayor parte de ellas se debe a infecciones, con un menor porcentaje a alimentos, medicamentos e isquemia intestinal. Si quieres saber más acerca de cómo tratar la diarrea, continúa leyendo.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Causas de la diarrea persistente
Una diarrea persistente que dure dos o más semanas o una alternancia entre los periodos de diarrea y estreñimiento nos obliga a acudir al especialista para descartar ciertas enfermedades :
Síndrome de malabsorción de azúcares como lactosa, fructosa y sorbitol que cursa acompañado de dolor abdominal y flatulencia. Para su diagnóstico, el médico solicita el test de hidrógeno espirado.
Asociada a fármacos: existen algunos fármacos cuyo uso crónico puede originar persistencia o alternancia en las evacuaciones líquidas, entre ellos: antineoplásicos, antiarrítmicos, antiácidos que contengan magnesio, algunos antihipertensivos, analgésicos antiinflamatorios no esteroideos, hipoglucemiantes como metformina, sulfonilureas, bifosfonatos como el alendronato y algunos antidepresivos.
Enfermedad celíaca: se encuentra causada por la exposición al gluten en la dieta de las personas genéticamente predispuestas. Se acompañan de síndromes de malabsorción intestinal.
Enfermedad inflamatoria intestinal: es una causa muy frecuente de diarrea persistente que, a diferencia de otras, presenta a las pruebas endoscópicas y diagnósticas la estructura de intestino normal, llegando al diagnóstico por la exclusión de otras patologías.
Existe alternancia en las alteraciones de la motilidad gastrointestinal relacionada con factores predisponentes como dieta pobre en residuos o estrés emocional.
Tumores neuroendocrinos: existen ciertos tumores como medular de tiroides, gastrinoma o feocromocitoma, que producen hormonas que estimulan la secreción de agua y electrolitos en la luz intestinal.
Infecciosas: ciertos patógenos pueden producir este tipo de diarrea, como Salmonella, Yersinia, Shigella, Campilobacter, tuberculosis intestinal o Clostridium.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Cómo se puede frenar la diarrea?
Antes de “frenar” la diarrea, es importante conocer su causa, pero, existen algunas medidas que podemos utilizar para disminuir las deposiciones y evitar la deshidratación :
Mantener un aporte adecuado de líquido y electrolitos para no deshidratarse. No utilizar refrescos o bebidas deportivas.
No forzar la ingesta de comida sólida, sobre todo, si hay náuseas o vómitos.
Seguir una dieta astringente con alimentos fáciles de digerir, como plátanos, arroz, manzana e infusiones.
Suprimir temporalmente los lácteos, ya que, en muchas ocasiones, se produce intolerancia transitoria a la lactosa.
Tomar suplementación con elementos probióticos con lactobacterias o bifidobacterias.
Evitar alimentos grasos, café, alcohol, chocolate y comidas picantes.
Cuándo recurrir al médico
Es importante acudir al médico si observamos que la diarrea presenta alguna de las siguientes características:
Diarrea en edades extremas; ancianos y niños
Diarrea en pacientes con enfermedades de base como diabetes, cáncer o en quimioterapia
Duración mayor a 2 días cuando hablamos de diarreas agudas o 2 semanas para diarreas crónicas o persistentes
Asociación de otros síntomas como dolor abdominal, fiebre, vómitos o pérdida de peso
Cambios en el estado de conciencia del paciente debido a deshidratación
Presencia en las heces de sangre o moco
Heces negras o alquitranadas
Preguntas frecuentes
¿ Puedo sufrir diarrea intermitente?
La diarrea intermitente es un tipo de diarrea que aparece y desaparece a lo largo de varias semanas y puede ser causada por múltiples patologías, entre las cuales, diferenciamos infecciosas (bacterias, virus o parásitos) y no infecciosas (síndrome de malabsorción, enfermedad celíaca, síndrome de intestino irritable, tumores o diverticulosis). Este tipo de diarrea es muy frecuente que ocurra y es causa frecuente de consulta en atención primaria. Es importante realizar un diagnóstico oportuno para iniciar un tratamiento eficaz y prevenir complicaciones.
¿ Es necesario frenar la ingesta de alimentos para frenar la diarrea?
Es importante seguir ciertas recomendaciones nutricionales para frenar la diarrea, entre las cuales tenemos:
Consumir líquidos claros como agua, té, zumo de manzana, sales de rehidratación y limonada alcalina, que evitan que el intestino trabaje demasiado y ayuda a prevenir la irritación.
Comer con frecuencia raciones pequeñas.
Beber líquidos después de cada deposición para evitar la deshidratación.
Evitar el consumo de bebidas alcohólicas o con cafeína.
Evitar alimentos picantes, grasosos y fritos.
Limitar el consumo de leche y productos lácteos, ya que suelen ser difíciles de digerir.
Consumir alimentos ricos en pectina como compota de manzana, bananas y yogur. La pectina es una fibra soluble en agua que ayuda a disminuir la diarrea.
Ingerir suficientes proteínas, como carne magra cocida roja, de cerdo pavo o pollo.
Evitar las frutas y verduras crudas, panes integrales y productos de salvado que contienen agentes irritantes al tubo digestivo.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.

Artículo especializado
Dieta antiinflamatoria: alimentos a consumir y evitar
Introducción
En la actualidad, la nutrición no solo es vista como una recomendación genérica en la consulta médica, existen dietas con enfoque terapéutico que ayudan a mejorar enfermedades y la dieta antiinflamatoria es una de ellas, ya que regula los procesos inflamatorios crónicos en nuestro organismo. Si quieres conocer más sobre este tipo de dieta, continúa leyendo este artículo.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Definición
La dieta antiinflamatoria es un programa nutricional basado en alimentos que reducen la inflamación crónica en el organismo. En general, tiene un bajo contenido en grasa trans y alto contenido en verduras y ácidos grasos esenciales omega 3. Sus beneficios son el alivio de los síntomas de enfermedades inflamatorias, la aceleración de la pérdida de peso, la reducción del riesgo cardiovascular, el aumento del colesterol HDL y la disminución del LDL, así como también reduce significativamente los niveles de glucosa e insulina.
Para quién está indicada
Está indicada para todas aquellas personas con e nfermedades crónicas que deseen mejorar su estilo de vida como el paciente hipertenso, con diabetes, con cardiopatía isquémica, enfermedad autoinmune, artritis, demencia y algunos cánceres previa valoración por el especialista.
Que alimentos se deben consumir
Debemos consumir una dieta rica en los siguientes alimentos antioxidantes:
Licopeno de la sandía o las fresas
Carotenoides de la zanahoria, naranjas, calabaza o boniato
Luteína y quercetina del maíz y manzanas
Clorofila de las espinacas, lechuga, guisantes, alcachofas y brócoli
Antocianinas de las moras, arándanos y berenjenas
Selenio de los cereales integrales, pescado, frutos secos y legumbres
Curcumina de la cúrcuma
Miristicina de la nuez moscada
Ácidos grasos esenciales omega 3 proveniente de pescado no cultivado en piscifactoría o alimentado con harina de maíz. Otra fuente son las semillas de lino, frutos secos, en especial las nueces, verduras de hoja verde, algas y las semillas de cáñamo
Aguacate, fuente importante de grasa saludable
Judías y habas, son fuente de proteína sin grasas saturada, además de contener nutrientes esenciales
En general, en esta dieta se debe consumir, por cada gramo de grasa, 2 gramos de proteínas y 3 gramos de carbohidratos . Se ha demostrado una reducción en la mortalidad general con reducción en procesos de inflamación crónica y oxidación, una mejora del perfil lipídico y glucosa, así como pérdida de peso y síntomas proinflamatorios.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Por qué se produce la hinchazón
Los alimentos tienen efectos pro oxidantes así como precursores de moléculas pro inflamatorias, como los ácidos grasos omega 6 presentes en las grasas trans, el aceite de maíz, leche de vaca, carne procedente de animales criados en condiciones de explotación que ocasionan inflamación leve pero sostenida en el tiempo, alterando la función normal de los tejidos . Ejemplo de esto lo encontramos en los vasos sanguíneos, con la producción de las placas ateromatosas que, al romperse, causan coágulos que desencadenan infartos de miocardio e ictus cerebral. También se ha estudiado su papel en la formación de células cancerosas, ya que, ellas se alimentan de la inflamación y la utilizan a su favor para aumentar el riego sanguíneo y abastecer de más nutrientes para crecer. Por último, en los pacientes con Alzheimer, se han encontrado moléculas proinflamatorias, por lo que parece que la inflamación juega un papel fundamental en las enfermedades neurodegenerativas.
Ejemplo de un plan diario
DESAYUNO: crema de arroz, chía con nueces canela y plátano. Té verde con jengibre y limón.
MERIENDA: macedonia de frutas.
COMIDA: salmón marinado con eneldo, coliflor salteada con cúrcuma y fruta de temporada.
CENA: ensalada de col, queso fresco, manzana, nueces, uvas pasas y germinados.
Preguntas frecuentes
¿Relación de la alimentación antiinflamatoria con la alimentación alcalina ?
Existen muchos estudios que indican que la tendencia a la acidez metabólica es una de las causas de la inflamación crónica y causa principal de enfermedades autoinmunes y cáncer, por lo que la dieta antiinflamatoria debería reponer el pH fisiológico de la sangre, cuyo valor es 7.36 ligeramente alcalino. Para ello, se solicita eliminar las bebidas dulces con o sin gas , alcohólicas, café, margarinas, aceites vegetales, mayonesa y kétchup, congelados, ahumados, productos envasados con aditivos o colorantes, carnes y derivados (embutidos), leche y productos lácteos a excepción del kéfir, harinas blancas y productos de bollería, almejas, mejillones, navajas y berberechos.
Dentro de esta dieta, ¿se recomiendan suplementos alimenticios?
En esta dieta se recomiendan los siguientes suplementos :
Ácidos grasos poliinsaturados omega 3, altamente concentrado y libre de metales tóxicos para complementar nuestra ingesta diaria.
Ácido alfa lipoico rico en sustancias antioxidantes, que reducen el estrés oxidativo y previenen la aterosclerosis.
Antioxidantes y polifenoles como el resveratrol, ya que ayudan a controlar los niveles de grasa en la sangre.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
 Savia
Savia