Artículos Especializados
Artículo especializado
Qué se Puede Ver en una Ecografía 4D
La ecografía es un método de diagnóstico por la imagen muy útil en medicina y veterinaria. Está basado en la emisión y recepción de ondas de baja frecuencia que se llaman ultrasonidos, por eso también se le llama ultrasonografía.
Hazte una ecografía 4D sin esperas. En Savia contamos con los mejores centros y especialistas. Cómpralo ahora aquí
Cómo funciona
Estas ondas son emitidas por un dispositivo llamado transductor que se apoya sobre el paciente, atraviesa sus tejidos, y según la densidad de los órganos que va encontrando en su avance rebotan y vuelven al punto de partida con información que el ordenador del ecógrafo compondrá para emitir una imagen en una pantalla, que será el gráfico anatómico del espacio estudiado.
El ultrasonido se propaga por medios acuosos, no obtiene imágenes de calidad si atraviesa aire o hueso. Por ello es necesario cubrir la piel del paciente con un gel acuoso que hará de medio para la propagación de las ondas. Y por este motivo es un método más adecuado para ciertos órganos que otros. Nos ofrece buenas imágenes de músculos, vísceras sólidas, y el ejemplo más claro, el feto, que al estar sumergido en la bolsa de las aguas es el sujeto ideal para ser explorado.
De la 2D a la 4D
Este es el principio de la ecografía clásica, que podemos llamar 2D, es decir, que la imagen obtenida es un plano de 2 dimensiones. Desde los primeros ecógrafos se ha evolucionado infinitamente, obteniendo de los aparatos de última generación imágenes de altísima resolución. A partir de este mismo principio físico y modificando la fuente emisora de los ultrasonidos, para enviar en lugar de un plano de ultrasonidos un bloque de los mismos y también modificando el software que lo convierte en imagen podemos obtener imágenes en 3 dimensiones, 3D, dando sensación de profundidad. Un paso más allá fue poder explorar en movimiento esas imágenes 3D que inicialmente eran fijas, con lo que añadiendo la dimensión temporal se pudo empezar a hablar de imágenes 4D, que actualmente ya se han sustituido por las 5D, con ecógrafos de última generación que construyen una imagen en profundidad, movimiento y textura que da la impresión de ser real.
Cualquiera de las exploraciones 2D, 3D, 4D o 5D usan el mismo principio físico, que no tiene ningún efecto sobre los tejidos que explora, así pues, es una prueba segura e inocua tanto para el ecografista como para los/las pacientes y fetos.
Hazte una ecografía 4D sin esperas. En Savia contamos con los mejores centros y especialistas. Cómpralo ahora aquí
Qué se obtiene
Esta posibilidad de componer las imágenes con efecto tridimensional y su inocuidad la han hecho ideal para explorar la anatomía fetal. Con la ecografía 4D-5D se obtienen imágenes de gran resolución de la superficie anatómica del feto, de su cara, manos, pies, genitales… en movimiento, permitiendo al público no entrenado identificar claramente sus rasgos y gestos, si abre la boca, bosteza, sonríe, etc. Esto la ha popularizado para hacer ecografía de carácter “lúdico” durante el tercer trimestre de embarazo simplemente para disfrutar de la visión del feto. Actualmente con el perfeccionamiento del procesamiento de las imágenes es impresionante la verosimilitud y el aspecto real que nos ofrece del feto. Pero para ello hace falta una mínima “colaboración” del bebé… es sumamente sensible a factores externos: una mala posición fetal mostrándonos la espalda, la escasez de líquido amniótico en la zona que queremos mirar o su proximidad a la placenta, o simplemente que coloque sus extremidades por delante pueden arruinarnos la experiencia. Por este motivo no siempre se consigue a la primera, y son frecuentes los casos en que se recita a la paciente para otra ocasión esperando tener mejor suerte.
Posibilidades médicas
Pero dejando de lado este aspecto festivo de la ecografía 4/5D existe otro mundo de infinitas posibilidades desde el punto de vista médico. Obviamente la convierte en la exploración ideal para comprobar malformaciones de la superficie de la anatomía como pueda ser un labio leporino (malformación facial del feto en que el labio superior, y en ocasiones también el paladar está partido). Actualmente el rastreo anatómico se realiza en 2D, pero el apoyo del 4D en estas ocasiones puede ser de ayuda, y sin duda ilustrativo para mostrar a los futuros padres el alcance de la lesión.
La ecografía 4D también permite el almacenaje de volúmenes, es decir grabar esos datos para una vez finalizado el estudio y en ausencia ya de la paciente volver a ellos y poderlos reproducir desde otros ángulos de visión y perspectivas diferentes que nos permitan aumentar las posibilidades diagnósticas, tanto en la exploración de un feto como de un órgano concreto.
Es decir que la aplicación de la ecografía 4/5D para disfrutar de imágenes muy reales del feto está en auge, pero en realidad constituye la punta del iceberg de las posibilidades que nos ofrece tanto en obstetricia como en muchas otras especialidades.
Haz nuestro test de embarazo y averigua todo lo que debe saber una embarazada. Descubre todos los consejos y cuidados de las mujeres embarazadas.
Hazte una ecografía 4D sin esperas. En Savia contamos con los mejores centros y especialistas. Cómpralo ahora aquí

Artículo especializado
Cómo Funciona el Método Ropa
El método ROPA es el acrónimo de Receptora de Óvulos de la Pareja. Se refiere a las parejas de mujeres homosexuales que desean un embarazo en común y una de ellas actúa como donante de óvulos para su pareja (madre genética) y la otra gesta el embarazo en su útero (madre biológica).
Tiene un requisito legal: según la legislación española, para poder realizar esta técnica la pareja debe estar casada legalmente, no sirve ser pareja de hecho. Este detalle es importante y puede llamar la atención, pero simplemente es una formalidad pues en nuestro país hay una norma muy estricta según la cual cualquier donación de órganos, semen u óvulos, ha de ser anónima, y la única excepción es esta técnica, que lo permite. Asimismo, legalmente al hacer este tipo de tratamientos ambos miembros de la pareja se hacen responsables del hijo/a y así deberán inscribirlo como común en el libro de familia.
Cuándo se indica este método
Las indicaciones son múltiples, simplemente para implicarse ambos miembros de la pareja y compartir los roles por elección personal . O por motivos médicos, en caso de que la receptora presente baja reserva ovárica o alteraciones en la calidad ovárica o cualquier tipo de enfermedad hereditaria o alteración genética o cromosómica o que sea portadora de alguna mutación que pueda ser heredada a la descendencia. O simplemente cuando han fallado previamente otros ciclos de tratamiento de fertilidad. O porque la donante presente alguna patología médica u obstétrica que contraindique embarazo o que condicione que el embarazo sea de riesgo.
Debe cumplirse, simplemente por sentido común, que la que dona sus óvulos tenga un buen perfil de donante, es decir, a nivel genético no tenga problemas y a nivel ginecológico tenga buena edad y buena reserva ovárica. Y que la receptora no tenga problemas de salud que puedan verse comprometidos con un embarazo y que su útero no presente patología que contraindique la gestación.
Fases del método
Desde el punto de vista técnico hay que recurrir a una fertilización in vitro en varias fases:
La paciente que actúa como donante de óvulos se ha de someter a un tratamiento de estimulación ovárica con una medicación que lo que pretende es que en el ovario durante la primera parte de un ciclo se desarrollen cuantos más óvulos mejor. Se realiza un control ecográfico regularmente, cada 48-72 horas de los ovarios para ir haciendo seguimiento de su evolución. En el momento óptimo de madurez de los óvulos se administra otra medicación que nos asegura que estén aptos para ser extraídos en el momento en que se programe su extracción. Esta se realiza en un quirófano, habitualmente bajo sedación y mediante la punción de los ovarios por vía vaginal guiándonos por ecografía, puncionando cada uno de los folículos, que son las bolsitas de líquido del ovario en el interior de las cuales flota el óvulo. Se aspira su contenido, con el óvulo incluido y se le entrega al laboratorio, donde se conservarán para su fecundación.
En el laboratorio se incorpora a los óvulos una muestra de semen de donante anónimo para que un espermatozoide fertilice cada uno de ellos, a partir de ese momento se conservaran los embriones en medios de cultivo y bajo unas estrictas condiciones de humedad y temperatura. Se va supervisando su evolución durante los primeros días. Los embriones sanos se van dividiendo de forma uniforme y a una velocidad concreta, y a los tres o cinco días podremos escoger los que han tenido mejor evolución y aspecto para transferir el o los mejores. Cada vez es más común transferir un solo embrión porque cada vez los resultados de los tratamientos son mejores, sobre todo en este tipo de pacientes, las cuales no tienen por qué tener ninguna dificultad en gestar y en general tienen mejores resultados que las parejas heterosexuales que cuando recurren a tratamientos de fertilidad es cuando sí que han presentado problemas. De esta manera se ha reducido mucho la tasa de embarazos múltiples que eran tan frecuentes hace unos años motivados por la transferencia de múltiples embriones para aumentar la tasa de éxitos.
Paralelamente, el otro miembro de la pareja, la receptora, tiene que recibir un tratamiento con estrógenos orales o transdérmicos (parche cutáneo) para madurar el endometrio y que esté condiciones idóneas en el momento de la transferencia. Seguramente será necesario hacer algún control ecográfico para asegurarnos de que evoluciona correctamente. En el momento en que el embrión esté listo para ser transferido se introducirá suavemente mediante una cánula en el interior del útero de la receptora en un procedimiento ambulatorio que no requiere de anestesia. Las primeras semanas se deberá administrar una medicación para mejorar la implantación y mantenimiento del embarazo.
Si todo funciona habremos obtenido un embarazo en el cual ambos miembros de la pareja tienen un importante papel.

Artículo especializado
Cuándo se Recomienda el Diagnóstico Genético Preimplantacional
El diagnóstico genético preimplantacional o DGP es una técnica diagnóstica que permite detectar alteraciones en la estructura o número de cromosomas o enfermedades genéticas en células embrionarias de embriones que se han conseguido mediante un ciclo de fecundación in vitro.
En qué consiste
Necesariamente, para poder realizar esta técnica diagnóstica debemos recurrir a un ciclo de fecundación in vitro. A grandes rasgos, este tratamiento consiste en someter a la mujer a un tratamiento para inducir el desarrollo del máximo de óvulos en su ovario y, cuando estén en el momento óptimo de maduración, extraerlos y conservarlos en el laboratorio. El proceso de extracción es una punción guiada por ecografía de los ovarios por vía vaginal, aspirando el contenido de las distintas bolsitas de líquido que habrán crecido y en el interior de las cuales flota un óvulo. Este procedimiento se realiza habitualmente en el quirófano y con la paciente sedada. Una vez nos hemos hecho con los óvulos los pondremos en contacto con una muestra de semen de la pareja, o de banco si es el caso, para fertilizarlos. A partir de este momento consideramos que ya se trata de un embrión que va dividiéndose y multiplicando su número de células mientras se mantiene en cultivo en el laboratorio hasta el quinto o sexto día en que es ya un buen amasijo de células, todas iguales de momento, llamado blastocisto.
Si es necesario un DGP, se toman unas cuantas células representativas del embrión para realizar la biopsia, y el blastocisto se congela (vitrifica) para dar tiempo a obtener el resultado y transferirlo diferidamente si se comprueba que es sano. El hecho de extraer cierto número de células del embrión no lo daña ni compromete su evolución, pues en este estadio de crecimiento todas las células todavía son iguales. Eventualmente se puede realizar la biopsia de una parte muy concreta del óvulo (corpúsculo polar) en lugar de células embrionarias si el caso lo requiere, pero con peores resultados.
Las células extraídas son sometidas a distintas técnicas de laboratorio según lo que necesitemos detectar y una vez obtenido el resultado se descartan los embriones que no eran sanos y se seleccionan los que no presentan anomalías para una vez preparado el endometrio de la paciente en un ciclo posterior transferirlo al interior del útero para t ener las máximas posibilidades de embarazo y llegar a término de un recién nacido sano.
La fiabilidad de la técnica es prácticamente del 100%.
Cuándo se indica
Hay unos contextos muy concretos en los que puede estar indicado realizar un DGP:
Por un lado, cuando tenemos motivos para pensar que el embrión pueda presentar alteraciones genéticas:
En casos en que conocemos que uno de los progenitores es portador de una alteración en su fórmula cromosómica , o en casos de que uno o ambos progenitores son portadores de una mutación responsable de una enfermedad genética en el feto, como la hemofilia, la fibrosis quística o cualquier enfermedad genética diagnosticada en la familia que planifica el embarazo.
En pacientes a las que se han realizado ciclos previos de fertilización in vitro aparentemente con buenas expectativas y que han sufrido abortos de repetición o fallos de implantación de los que se desconoce la causa.
En pacientes de edad avanzada, pues a mayor edad más riesgo de alteraciones numéricas en los cromosomas de los óvulos.
En casos de esterilidad masculina de origen genético.
En parejas que en gestación anterior han presentado una anomalía genética.
Existe otro supuesto en que legalmente se puede realizar un DGP más delicado: en casos de familias con un hijo con una enfermedad grave que pueda beneficiarse del tratamiento con células madre de cordón umb ilical de un hermano histocompatible. Se puede realizar un DGP y seleccionar los embriones que presentan compatibilidad de tejidos con el hermano enfermo, con la finalidad terapéutica de que en el momento del parto se pueda recoger sangre del cordón umbilical rica en células madre que en este caso servirán para hacerle tratamiento al hermano mayor.
El poder realizar un DGP es un procedimiento que está regulado por ley. En España existen unos requisitos que se han de cumplir de forma indispensable para autorizar un DGP y son:
Que el embrión tenga probabilidades de tener una enfermedad de aparición temprana.
Que esta enfermedad no sea curable en la actualidad.
Que esta enfermedad sea potencialmente mortal.
Fuera de estos tres supuestos el caso ha de ser presentado ante un Comité de Bioética y ser estudiado y aprobado por éste antes de ser autorizado el DGP.
El DGP no corrige ningún problema ni tiene ninguna capacidad de modificar el resultado, se trata simplemente de seleccionar los embriones que no presentan anomalías para evitar el nacimiento de niños con enfermedades que se pueden diagnosticar a priori, nada más alejado de tener hijos a la carta.
Haz nuestro test de embarazo y averigua todo lo que debe saber una embarazada. Descubre todos los consejos y cuidados de las mujeres embarazadas.

Artículo especializado
En qué Consiste el Tratamiento con Embriones Congelados
En el marco de los tratamientos de reproducción asistida, hay ocasiones en que es necesario conservar embriones en el laboratorio. El proceso que se usa para ello es la vitrificación, que ha supuesto un avance respecto al método clásico de congelación lenta que se empezó a emplear en los años 80 y que ofrecía peores resultados.
Actualmente, para la criopreservación tanto de óvulos como de embriones se utiliza la congelación ultrarrápida. Para ello, después de la obtención de la muestra a congelar, se trata con una sustancia para evitar la formación de cristales durante la congelación, que dañarían al óvulo o embrión, y se introducen en los recipientes donde permanecerán congelados en un tanque de nitrógeno líquido a -196º. Este proceso se llama vitrificación, y permite mantener en buenas condiciones embriones y óvulos durante tiempo indefinido con una altísima tasa de viabilidad cuando se descongelan.
Los buenos resultados de esta técnica han hecho cambiar algunos de los planteamientos de la reproducción asistida, pues los resultados con estos embriones son prácticamente equiparables a cuando se transfieren los embriones en fresco.
¿Qué ventajas nos aporta la posibilidad de criopreservar los embriones?
Cuando se realiza una fertilización in vitro la paciente es sometida a un tratamiento en el que pretendemos forzar al ovario a producir cuantos más óvulos mejor para “rentabilizar” ese ciclo al máximo. Después de que adquieran su ideal estado de madurez se procederá a su extracción mediante una punción guiada por ecografía de los ovarios, bajo sedación, aspirando cada uno de los óvulos producidos, que pueden ser según la edad y perfil de la mujer desde unos pocos hasta ¡algunas decenas! Estos ovarios que han sido estimulados en algunos casos pueden darnos complicaciones si la mujer queda gestante en este mismo ciclo. En algunos casos es más prudente esperar a que los ovarios vuelvan a la normalidad y transferir los embriones en un ciclo posterior. Esto es posible gracias a la criopreservación.
Hay veces en las que hay que realizar un estudio a los embriones antes de transferirlos, por ejemplo, cuando haya que descartar anomalías cromosómicas o enfermedades genéticas. Estos estudios necesitan tiempo, y en estos casos el poder criopreservar los embriones, y transferirlos cuando ya tenemos resultados, lo hace posible.
En un tratamiento de fertilización in vitro se obtienen múltiples embriones, se transferirá el de mejor calidad y el resto se criopreservan. Si no ha habido éxito y la mujer no queda gestante se prepara un nuevo ciclo en el que no hay que estimular los ovarios de nuevo, sino que se prepara simplemente el endometrio y se transfiere uno de estos embriones criopreservados. Este segundo tratamiento es mucho menos complejo y de esta manera se reduce en gran medida la tasa de embarazos múltiples que era tan común en tratamientos de fertilización in vitro pues sin la criopreservación de los embriones restantes se forzaba más la transferencia de varios embriones para aumentar las probabilidades de embarazo.
De igual manera, la pareja que ya se sometió a un tratamiento con éxito y se plantea un nuevo embarazo puede rescatar uno de estos embriones sin necesidad de volver a empezar.
En ocasiones, el tratamiento ha dado buenos embriones, pero las condiciones del endometrio no parecen las óptimas para tener éxito. En este caso podemos criopreservar y transferir en otro ciclo con una mejor preparación.
Qué hacer con los embriones sobrantes
Cuando se realiza un tratamiento de fertilización in vitro los embriones sobrantes se criopreservan. La pareja en ese caso decide si los conserva para sí, y se hacen responsables de los gastos del mantenimiento de los mismos o, alternativamente, si no desean utilizarlos en el futuro para su proyecto reproductivo común, pueden escoger entre tres opciones:
Donación a otras parejas o mujer que lo requieran: parejas que tienen problemas de fertilidad de causa tanto femenina como masculina requieren de una donante de óvulos y un donante de semen, o bien han de adoptar un embrión. O una mujer que decida gestación en solitario y que con óvulos propios no sea posible. Esta opción sólo es viable si la mujer que dona los óvulos es menor de 35 años en el momento de la criopreservación. Estas receptoras de embriones simplemente tendrán que preparar su endometrio sin que tengan que estimular sus ovarios, por lo que el tratamiento se simplifica, y como se trata de óvulos jóvenes los resultados son muy buenos.
Donación con finalidad científica para investigación.
Cesar su conservación sin que se utilicen para ninguna otra finalidad en el momento en que la receptora ya no reúna los requisitos clínicos para un nuevo embarazo.
Como siempre, los avances tecnológicos nos abren opciones que previamente no se podían plantear ampliando el abanico de posibilidades y permitiendo tratamientos más seguros y exitosos.

Artículo especializado
Beneficios y Peligros de Correr por la Orilla de la Playa
La orilla del mar se convierte en el gimnasio provisional durante el verano coincidiendo con nuestros desplazamientos durante las vacaciones. Si bien no cuidamos tanto la dieta ni somos tan estrictos con los horarios nuestro cuerpo nos pide actividad deportiva si lo tenemos entrenado durante el resto del año.
La práctica de running es una muy buena alternativa durante las vacaciones, pero debemos tener presentes varios aspectos: ¿correr por la orilla del mar o por la carretera?, ¿a primera hora de la mañana o cuando el sol se pone?, ¿en ayunas o tras la ingesta?, ¿calzado de verano, descalzo o zapatillas de correr?
Qué conviene tener en cuenta al correr
Vamos a marcar algunas pautas que deberían respetarse:
Idealmente el suelo debe ser lo más regular posible evitando desniveles; en el caso de la arena de la playa no siempre es así.
La hora idónea sería la más parecida a la hora habitual en la que practicamos deporte durante el año.
Si has decidido comenzar a correr durante las vacaciones sin entrenamiento previo, lo recomendable es a primera hora de la mañana, cuando el sol aún no quema demasiado.
La duración debe ser igual o inferior a la de siempre (es decir, algo más relajados).
Si empezamos de cero debe ser de duración e intensidad progresiva para evitar lesiones deportivas por sobrecarga.
Por supuesto, no olvidemos el calentamiento y los ejercicios previos de elongación muscular.
Es recomendable comer algo, pero no en exceso. No saldremos en ayunas, el riesgo de sufrir una lipotimia o una hipoglucemia incrementa en verano.
La ingesta hídrica debe aumentarse (más ingesta que durante el deporte convencional del resto de año).
La ropa deportiva siempre puesta sin exposición solar directa. El calzado debe ser el adecuado para correr, con cordones y bien ajustado. Por supuesto emplearemos calcetines de algodón.
Si queremos correr durante las vacaciones debemos, pues, llevarnos en la maleta la ropa y el calzado que usamos habitualmente. Cualquier alteración de la normalidad puede convertirse en la causa perfecta para lesionarnos.
Consecuencias de correr por la arena sin tomar las medidas adecuadas
Vamos a analizar las diferentes posibilidades de sufrir una incidencia.
Para empezar, si no empleamos protección solar y gorra corremos un riesgo altísimo de insolación por la intensificación del efecto solar reflejado en el agua de mar. Recordemos que la brisa del mar nos aporta una sensación de frescor que nos hace atenuar el efecto de la radiación ultravioleta que estamos recibiendo.
Si no calentamos la musculatura nos arriesgamos a sufrir una ruptura fibrilar o incluso una ruptura muscular que puede llevarnos, en el mejor de los casos, a una inmovilización durante todas las vacaciones.
Si no nos ponemos calzado deportivo y optamos por ir descalzos podemos encontrarnos un pequeño desnivel o piedra que podría provocarnos un esguince de tobillo o una fascitis plantar o una herida por fricción con una piedra. No olvidemos que un espolón calcáneo puede vengarse de nosotros si caminamos descalzos por la playa.
La carrera sobre la arena nos va a requerir más energía que sobre asfalto por tener mayor resistencia a nuestra pisada. Nos cansaremos más.
Con todo lo expuesto, realmente apetece poco salir a correr en verano. Sin embargo, vamos a abordar el lado opuesto. Nos levantamos tempranito, nos vestimos y calzamos adecuadamente, nos protegemos del sol y hacemos unos kilómetros junto a la orilla del mar y escuchando nuestra música preferida mientras admiramos el color azul del mar. La sensación es indescriptible. Y la sensación de bienestar tras la ducha es insuperable. Notaremos las piernas ligeras y deshinchadas. Psicológicamente, sabemos que hemos quemado las calorías que tomamos en exceso el día anterior. Nuestro humor mejora por la satisfacción personal que comporta el ejercicio. Y, si somos previsores, habremos guardado un billete en la funda del móvil que nos permitirá llegar a casa con el desayuno recién hecho mientras nuestra familia duerme plácidamente. Personalmente pienso que no se le puede pedir más a la práctica de running durante las vacaciones.

Artículo especializado
Intolerancia a la Fructosa
Cada vez se diagnostican más casos en los que los alimentos provocan reacciones adversas, ya sea en forma de alergias o intolerancias alimentarias. Los problemas digestivos causados por la ingesta de fructosa aumentan y habitualmente no suele ser el alimento considerado sospechoso. Aun así, se estima que puede afectar a una de cada cinco personas.
Cuando hablamos de la intolerancia a la fructosa, nos referimos a que la persona que la padece, c uando toma un alimento con fructosa, no absorbe bien la fructosa contenida en el alimento o no la metaboliza provocándole síntomas. Por ello, para tener un buen control es muy importante saber qué alimentos contienen fructosa.
¿Qué es la fructosa?
L a fructosa es un azúcar simple presente de forma natural en las frutas, en la miel y, en menos proporción, en las verduras. Es el responsable de su sabor dulce y para poder ser absorbido en el intestino delgado utiliza un transportador específico (Glut5). Incluso así, la fructosa que consumimos se ingiere principalmente en forma de sacarosa. Este azúcar es un disacárido más conocido como azúcar común y está compuesto por dos azúcares simples (glucosa y fructosa) que nuestro intestino delgado separa para después poder ser absorbidos.
La sacarosa se encuentra en algunas frutas y verduras, aunque hay que tener en cuenta que el contenido, tanto de sacarosa como de fructosa, puede variar dependiendo de las condiciones de crecimiento de las plantas.
Cabe destacar que la industria alimentaria también utiliza la sacarosa en la elaboración de múltiples productos manufacturados como galletas, cereales de desayuno, pastelería, bollería, postres y elaboración de algunos medicamentos. Por ello es importante leer la etiqueta de cualquier alimento procesado y fijarnos en el listado de ingredientes para detectar si contienen sacarosa o azúcar y en caso de intolerancia a la fructosa, es necesario disminuir la ingesta de estos azúcares hasta un nivel que no provoque sintomatología.
Otro azúcar relacionado con la fructosa es el sorbitol. Se encuentra de forma natural en los frutos de las plantas de la familia rosáceas como son las peras, manzanas, ciruelas, membrillos, melocotones y albaricoques. Actualmente el sorbitol también se obtiene de manera industrial por modificación química de la glucosa y se utiliza en muchos alimentos elaborados como edulcorante y aditivo . Resaltar que el sorbitol interfiere en la absorción de la fructosa, de manera que, si se ingieren juntos, la malabsorción de estos azúcares es mayor que cuando se administran por separado. Esto es debido a que los dos azúcares compiten por el mismo transportador para ser absorbidos (GLUT 5).
¿Qué es la intolerancia a la fructosa?
Debemos diferenciar y no confundir la intolerancia hereditaria a la fructosa y la malabsorción a la fructosa.
La intolerancia a la fructosa (IHF) es menos frecuente y está causada por un error genético del metabolismo de la fructosa, es decir que la persona nace con este error congénito y cuando toma un alimento con fructosa su intestino la absorbe, pero el organismo no es capaz de metabolizarla debido a la falta de una enzima hepática (fructosa-fosfato-aldolasa). Esta deficiencia provoca que se acumule en el organismo produciéndole síntomas como vómitos, náuseas, deshidratación, hipoglicemia, ictericia y problemas hepáticos. En estos casos se diagnostica la intolerancia mediante un test genético y el tratamiento a seguir es una dieta estricta sin fructosa, en la que no se consuma más de 1-2 g al día y se debe realizar bajo supervisión por posibles deficiencias.
La malabsorción a la fructosa es más frecuente y afecta a más población. En este caso cuando una persona ingiere un alimento con fructosa su intestino no es capaz de absorber de forma total o parcial la fructosa contenida en el alimento, debido a que la proteína transportadora específica de la fructosa, o bien no está presente, o se ha vuelto inactiva. La fructosa no asimilada pasa al intestino grueso, donde las bacterias intestinales la fermentan provocándole síntomas gastrointestinales como dolor abdominal, diarrea, náusea y flatulencia. Estos síntomas aparecen según el nivel de tolerancia de cada persona y dependen de la cantidad de fructosa ingerida. Ante la sospecha, este trastorno se puede diagnosticar mediante un test de hidrógeno espirado donde se detecta el gas liberado por las bacterias colónicas al fermentar la fructosa.
¿Tiene tratamiento?
El tratamiento de la malabsorción a la fructosa dependerá de la tolerancia individual, ya que es bueno conocer el límite de fructosa que se tolera e implica la realización de una dieta con una cantidad variable de fructosa , pero con la menor restricción posible para evitar problemas carenciales nutricionales.
Para valorar el grado de absorción individual de fructosa, debe hacerse poco a poco, por separado y en una pequeña cantidad, es decir, se debe reducir al mínimo la ingesta de fructosa e ir incrementándola gradualmente.
¿Cómo incorporar la fructosa?
Se han de comer los alimentos seguros, aquellos que no producen ninguna molestia, junto al alimento “prueba”. De este modo, si se produce alguna molestia se podrá detectar si el alimento es seguro o no. En el caso de que se tolere bien el alimento se debe anotar en una libreta la cantidad que se ha tomado y el alimento, para llevar un buen control . Esta valoración se recomienda siempre realizarla en un día en que la persona se sienta tranquila ya que los nervios aceleran el ritmo intestinal dificultando la absorción, sin cambios de horarios habituales y con el único cambio en la dieta del alimento que quiere “poner a prueba”. Si no le provoca síntomas puede ir aumentando la cantidad hasta que sienta molestias y así le indicará su tolerancia individual
Estos consejos pueden ayudar a evitar las molestias:
No mezclar en una misma toma dos alimentos con elevado contenido en fructosa (por ejemplo, berenjena + kiwi de postre) sino que es mejor tomar la fruta en pequeñas cantidades y aislada de las comidas principales.
Es importante tener en cuenta que lo que más intolerancia genera es el exceso de fructosa en alimentos determinados (manzana, frutas pasas, pera, ciruela, cereza, melocotón y albaricoque) y sobre todo la combinación con sorbitol, ya que dificulta su absorción.
En cuanto a los alimentos con bajo contenido en fructosa encontramos las bayas (fresas, frambuesas, etc.), vegetales y legumbres.
Mediante la cocción las verduras pierden fructosa (se pierde en el caldo de cocción, debemos desecharlo), lo que mejora su tolerancia
En general se deben evitar bebidas comerciales de frutas (zumos y refrescos) y todas aquellas edulcoradas con fructosa y sorbitol.
Las frutas menos maduras se suelen tolerar mejor, dado a su inferior contenido en azúcares.
Por último, para evitar errores se recomienda leer siempre las etiquetas y fijarnos en que no contenga fructosa o sorbitol o sacarosa.

Artículo especializado
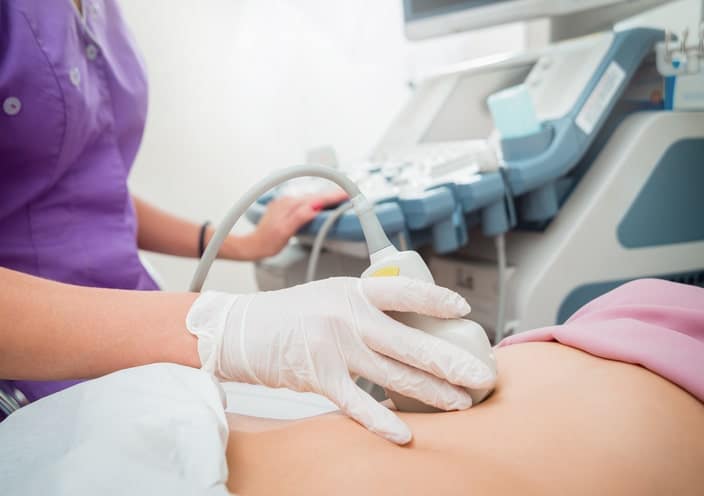
Para qué Sirve una Ecografía Obstétrica
Una ecografía es una prueba de imagen que utiliza ultrasonidos, no lleva radiación y, por tanto, no es perjudicial para el feto. En la ecografía se emiten sonidos con una frecuencia mayor a la que es capaz de captar el oído humano y por ello se llaman ultrasonidos. La diferencia entre la forma en que se refleja en cada tejido emite ecos diferentes y todo ello procesado en el ordenador que llevan incorporados los aparatos nos da una imagen en la pantalla.
La ecografía se utiliza en radiología para el estudio de diferentes órganos y aparatos del cuerpo humano y es muy utilizada en el control de embarazo, se llama ecografía obstétrica.
Hazte una ecografía obstétrica sin esperas. En Savia contamos con los mejores centros y especialistas. Cómprala ahora aquí
Dependiendo del tamaño del útero y del órgano o tejido que queramos estudiar utilizaremos dos vías distintas para la exploración:
Transvaginal: se utiliza un transductor que se introduce en la vagina y puede observar mejor las estructuras cercanas a la vagina. Se utiliza en el estudio del primer trimestre de embarazo, para valorar el cuello del útero o bien para valorar las estructuras fetales colocadas en la parte más inferior del útero.
Abdominal: se utiliza un transductor convexo. Se suele realizar a partir del segundo trimestre ya que hasta entonces es más útil la vía transvaginal.
El número de ecografías a realizar depende de cada gestación y de los factores de riesgo, pero s e establece generalmente que el mínimo de ecografías por gestación es de tres, una por trimestre y cada una tiene una función específica.
Ecografía del primer trimestre
Se suele realizar entre las 11 y 13 semanas y es muy importante definir varios parámetros. Ante todo, si se trata de una gestación viable, es decir, con un embrión que está vivo, con un corazón que late correctamente . Se deben definir el número de embriones presentes, y en caso de gestaciones múltiples (gemelares o de trillizos) la corionicidad, es decir, cuántas placentas hay, y si tiene cada embrión su bolsa amniótica o bien la comparte, ya que estos datos indicarán el factor de riesgo del embarazo.
Se debe medir el tamaño del feto desde el cráneo hasta el coxis, el llamado CRL, y con esta medición se define el tiempo de gestación, si coincide o no con la fecha de última regla o bien si debe modificarse este dato.
En esta ecografía se realiza un repaso morfológico del embrión en que debemos observar unas estructuras básicas con aspecto de normalidad, como son la cabeza con todo el cráneo íntegro y así descartar defectos del cráneo como anencefalias. Debemos visualizar un tórax y un abdomen de aspecto normal y con paredes íntegras y descartar defectos de la pared abdominal que hagan que las estructuras del abdomen se encuentren fuera de la cavidad abdominal fetal como son la gastrosquisis o bien onfalocele, y solemos observar el estómago y la vejiga de la orina. Debemos visualizar las cuatro extremidades de aspecto correcto y con todos los huesos largos. Posteriormente, se realiza un examen a consciencia de los marcadores fetales de cromosomopatía, es decir las alteraciones ecográficas que indican un aumento del riesgo de feto afecto de síndrome de Down. El marcador más importante es el pliegue nucal, que se mide con el feto de perfil, intentando visualizar el hueso nasal en el corte y se mide un espacio que se observa en la nuca del feto. Se pueden estudiar otros marcadores de alteración cromosómica como son el Doppler del ductus venoso o el paso de sangre a través de la válvula tricúspide del corazón.
Hazte una ecografía obstétrica sin esperas. En Savia contamos con los mejores centros y especialistas. Cómprala ahora aquí
Ecografía del segundo trimestre
Se realiza entre las 19 y las 22 semanas de embarazo y se suele realizar de forma abdominal. En esta ecografía lo primero a realizar es confirmar la viabilidad fetal, la posición del feto, es decir si está situado de forma transversal en el abdomen de la gestante o bien longitudinal (que puede estar de nalgas o bien con la cabeza hacia abajo, en cefálica). Se observa la localización de la placenta y su inserción y la cantidad del líquido amniótico. Se realizan medidas del feto que, como mínimo, son: la cabeza, el abdomen y el fémur, y con ello se confirma que el crecimiento sea correcto . Además, se realiza un estudio más detallado de la morfología fetal, sobre todo de estructuras cerebrales, de estructuras del corazón y otros órganos como los riñones, intestinos… En algunos centros se mide además la longitud del cuello del útero para valorar el riesgo de prematuridad y las arterias uterinas para saber el riesgo de hipertensión del embarazo.
Ecografía del tercer trimestre
Se realiza sobre las 34 semanas aproximadamente y suele ser abdominal. En esta exploración se determina la viabilidad y la posición fetal como en el segundo trimestre. Además, se estudia la inserción de la placenta y la cantidad de líquido amniótico. Se realizan también mediciones del feto para estudiar su crecimiento y un repaso a la morfología ya que algunas malformaciones pueden ser de aparición tardía.
Haz nuestro test de embarazo y averigua todo lo que debe saber una embarazada. Descubre todos los consejos y cuidados de las mujeres embarazadas.
Hazte una ecografía obstétrica sin esperas. En Savia contamos con los mejores centros y especialistas. Cómprala ahora aquí

Artículo especializado
Dietas Hiperproteicas: Realidades y Mitos
Las denominadas dietas hiperproteicas y su aplicación en la dietoterapia han sido objeto de múltiples controversias desde su aparición en los años 60. Por aquel entonces, poco se sabía de sus aplicaciones y consecuencias ya que había pocos estudios científicos que hubieran analizado sus efectos a largo plazo.
Sin embargo, hoy en día podemos decir que existe unanimidad científica para concluir que las dietas hiperproteicas son útiles para mejorar los niveles de colesterol total y triglicéridos y como tratamiento de la obesidad . Sin embargo, los efectos de estas dietas sobre parámetros renales y óseos aún desencadenan disparidad de resultados.
Para esclarecer estas y otras dudas, a continuación, veremos en qué consisten las dietas hiperproteicas y cuáles son sus efectos en nuestra salud
¿Qué es la dieta hiperproteica?
La definición de “dieta hiperproteica” viene dada por el hecho de que se esté realizando una ingesta de proteínas mucho mayor a las ingestas diarias recomendadas (IDR). Sin embargo, estas IDR son diferentes según el organismo que las defina, ya que, según la Organización Mundial de la Salud (OMS) deberían de ser de 0,83 g/kg de peso/día para adultos sanos y otros autores han consensuado una IDR de 1,0 a 1,2 g/kg de peso/ día. Además, hay que tener en cuenta que el aporte de proteínas debe ser personalizado y adaptado a la situación de cada persona ya que este requerimiento será diferente en un adulto sedentario (0,8- 1 g/kg de peso/ día) que en un adulto que realiza deportes de fuerza (1,5-2 g/kg de peso/ día). Por ello, la definición de dieta hiperproteica puede ser arbitraria según las IDR que consideremos.
Por otro lado, en la definición de dieta hiperproteica es necesario esclarecer que no todas las fuentes de proteínas son iguales y que en este tipo de dietas se debe priorizar la ingesta de proteínas de calidad como las carnes magras, pescados, huevos o proteínas de la leche junto con proteínas vegetales (soja, lentejas, garbanzos, etc.) para obtener una buena fuente de aminoácidos. Además, estas dietas no excluyen otras fuentes de alimentos como los vegetales, frutas y grasas de calidad: simplemente se trata de dietas con un aporte en proteínas ligeramente más elevadas a las ingestas diarias recomendadas.
Beneficios de una dieta hiperproteica
Mejoran la resistencia a la insulina: según a la revista Diabetes Care (2017), el consumo de proteínas parece incrementar (nivel de evidencia B) los niveles de respuesta a la insulina, por lo que en personas con diabetes tipo 2 se podrían recomendar dietas con un consumo de proteínas entre 1-1,5 g / kg /día siempre y cuando no sufran ninguna patología renal.
Inducen una mayor pérdida de peso, grasa corporal y preservan de forma más efectiva la masa muscular a través de diferentes mecanismos entre los que destacamos:
o Incremento de la saciedad: las proteínas son el grupo de alimentos que aportan más saciedad seguidos de los hidratos de carbono y las grasas. En consecuencia, en las dietas altas en proteínas, al ser más saciantes, se reduce la ingesta de alimentos que conlleva implícitamente una reducción del aporte energético total de la dieta.
o Mayor aumento del gasto energético en reposo y de la termogénesis de los alimentos: estas dietas ayudan, junto al ejercicio, a aumentar nuestro metabolismo basal.
Previenen frente a enfermedades coronarias siempre y cuando no se asocien al consumo de grasas saturadas ni carnes ultraprocesadas (hamburguesas, Frankfurt, embutidos, etc.). Las dietas hiperproteicas bien formuladas mejoran el perfil lipídico ya que ayudan a disminuir el colesterol total, el colesterol LDL y los niveles de triglicéridos. Además, estos efectos se ven potenciados si se acompaña este tipo de dietas con la realización de ejercicio de fuerza ya que este entrenamiento ayuda a aumentar la masa, fuerza y la potencia muscular, mejorando la composición corporal e incrementando también los niveles de colesterol HDL, lo que se traduce en una reducción del riesgo cardiovascular
Mejoran la tensión arterial: existe una relación inversa entre el consumo de proteínas y la presión arterial, lo que sugiere que una dieta alta en proteínas puede prevenir la hipertensión.
Mitos sobre los posibles efectos adversos de una dieta hiperproteica
Lesión renal. Actualmente, existe cierta controversia acerca de que una alimentación hiperproteica ocasione daños renales en personas sanas a largo plazo ya que la evidencia científica actual no ha podido demostrar de forma clara esta relación. De hecho, ingestas proteicas cercanas a 3 g de proteína/kg de peso en personas sanas se consideran seguras para su función renal. Sin embargo, no es necesario sobrepasar ingestas superiores a los 2,5 g de proteína/kg ya que en estos valores no existe ningún beneficio añadido. Además, como hemos dicho, una ingesta alta en proteínas ayuda a prevenir problemas de tensión arterial y diabetes, patologías que suelen ser la causa de insuficiencias renales, por lo que nuestra función renal se verá más comprometida con una dieta alta en hidratos de carbono simples y azúcares que con una dieta alta en proteínas de calidad.
Efectos en la salud ósea. El consumo de proteínas genera una serie de mecanismos para excretar sustancias tóxicas potencialmente ácidas (amoníaco) en forma de urea, entre los cuales está implicada la participación del citrato cálcico de nuestros huesos. En consecuencia, existen algunas hipótesis que mencionan que, a mayor ingesta de proteínas, menor será la densidad mineral ósea. Sin embargo, algunos estudios recientes han afirmado que esta acidificación podría ser compensada por otros nutrientes de la dieta como los vegetales y las frutas y que, además, llevando a cabo una dieta hiperproteica, pero con un aporte suficiente de calcio, potasio y otros minerales, no se producen efectos negativos sobre los huesos sino más bien al contrario: podría ser beneficiosa a largo plazo para la salud ósea.
Consultas para hacer una dieta hiperproteica
Una dieta alta en proteínas de calidad puede ser una buena estrategia para lograr diferentes objetivos en personas sanas ya sea una pérdida de peso, un buen mantenimiento de la masa muscular en personas mayores o deportistas o para la mejora de la salud cardiovascular en general. En cualquiera de estos casos, se recomienda llevar a cabo este tipo de dieta bajo la supervisión de un dietista-nutricionista que adapte las necesidades proteicas de cada individuo.
Por último, hay que recordar que una dieta hiperproteica puede perjudicar la función renal de personas con una insuficiencia renal ya preestablecida, pero NO de personas sanas. No obstante, no se recomiendan ingestas mayores de 4,5-5 g de proteína/kg, ya que estas SÍ podrían provocar un daño renal agudo, por la incapacidad del organismo de metabolizar la cantidad de urea producida por la oxidación de aminoácidos procedentes del exceso de proteínas.

Artículo especializado
Dieta Mediterránea, Que Beneficios Aporta
La dieta mediterránea es mundialmente conocida, hasta tal punto que en 2010 fue declarada Patrimonio inmaterial de la Humanidad por la UNESCO . Es más que un patrón alimenticio, es un estilo de vida, porque no sólo engloba la alimentación, sino también la actividad física, la socialización y la salud mental. Su simplicidad y variedad da lugar a una combinación equilibrada y completa de alimentos, basada en productos frescos, locales y de temporada en la medida de lo posible.
Es una de las dietas con más estudios científicos, y uno de los más reconocidos (Predimed), concluye que mediante un estilo de vida mediterráneo se pueden prevenir multitud de enfermedades (cardiovasculares, diabetes y enfermedades crónicas como síndrome metabólico, enfermedades neurodegenerativas, enfermedades intestinales o diferentes tipos de cáncer). Pero cabe remarcar que, a día de hoy, nuestra alimentación se aleja mucho de lo que se considera dieta mediterránea , debido al consumo de productos procesados, la falsa creencia de que el consumo moderado de alcohol es saludable y al bajo consumo de frutas, verduras o legumbres.
Cómo seguir correctamente el estilo o dieta mediterránea
Consumir alimentos de origen vegetal en abundancia (frutas, verduras, tubérculos, legumbres y frutos secos). Son la fuente principal de vitaminas, minerales y fibra de la dieta, y aportan al mismo tiempo una gran cantidad de agua. La fruta fresca debería ser el postre la mayoría de las veces.
Es conveniente hacer uso de los alimentos frescos de temporada y de proximidad. En el caso de las frutas y las verduras nos permite consumirlas en su mejor momento, tanto a nivel nutritivo como por su aroma y sabor. Las verduras deben estar presentes tanto en la comida como en la cena, y por lo menos una de ellas debe ser cruda. La variedad de colores y texturas aporta diversidad de antioxidantes y de sustancias protectoras.
Los alimentos procedentes de cereales como el pan, la pasta, el arroz (en sus versiones integrales ) es conveniente que estén presentes en la alimentación cotidiana.
Entre los alimentos de origen animal, preferir el pescado, tanto blanco como azul, las carnes magras (aves de corral) y los huevos ecológicos (o de gallinas camperas alimentadas a base de cereales). El consumo de carne roja y carne procesada debe de ser limitado tanto en cantidad como en frecuencia.
La bebida por excelencia debe ser el agua, no la copa de vino o la cerveza.
Hacer un consumo moderado de lácteos (leche, quesos, yogur, cuajada…), y si se toman que sean naturales y libres de azúcares añadidos.
El aceite de oliva debe ser la fuente principal de grasa empleada para cocinar, aliñar, o incluso para conservar alimentos. Es rico en vitamina E, y ácidos grasos monoinsaturados que le confieren propiedades cardioprotectoras. Según el estudio Predimed, una dieta enriquecida con aceite de oliva virgen o frutos secos (no fritos) reduce en un 30% la incidencia de eventos cardiovasculares tras unos cinco años de intervención en personas de alto riesgo cardiovascular. Además, por su particular composición en ácidos grasos y en antioxidantes es más resistente a la autooxidación y enranciamiento que otros aceites vegetales.
No olvidemos el ejercicio
De poco sirve si comemos de manera saludable, pero somos sedentarios y no nos movemos lo suficiente. La combinación de buena alimentación y ejercicio físico son dos factores que deben ir de la mano. Lo ideal es practicar el ejercicio físico que más guste y que más nos haga disfrutar, así nunca se tomará como un sacrificio, sino como una desconexión.
Mantenerse activo de manera continua es otro de los pilares fundamentales del estilo mediterráneo.
Quedar con amigos o la familia para charlar, comer, tomar algo… es una parte fundamental del estilo mediterráneo, ayuda en nuestra desconexión y paz interior. El acto de comer con más gente debe ser algo agradable y que nos enriquezca.
¿Y qué beneficios nos aporta la dieta mediterránea?
Los beneficios que se le atribuyen a la dieta mediterránea se relacionan con mejoras en los niveles de colesterol, en la tensión arterial, el sistema inmunitario, la coagulación sanguínea e incluso el sistema hepático y cardiovascular.
Hay evidencias científicas de que el estilo de vida mediterráneo (alimentación saludable, práctica de ejercicio físico, dormir lo suficiente y mantener relaciones sociales), previene o retrasa la aparición de enfermedades como:
Deterioro cognitivo, y demencias como el alzhéimer: esta dieta, suplementada con frutos secos, mejora la función cognitiva y la memoria.
Obesidad: el tipo de grasas saludable que predomina en esta alimentación ayuda a controlar el peso.
Diabetes: el consumo de aceite de oliva virgen extra y frutos secos se ha relacionado con hasta un 30% menos riesgo de sufrir esta patología. Al ser una alimentación rica en antioxidantes, evitará un envejecimiento prematuro de las células.
Reflujo laringofaríngeo: los alimentos característicos de la dieta mediterránea ayudan a aliviar el reflujo.
Osteoporosis: reduce además el riesgo de sufrir fracturas.
Cáncer: una dieta saludable también protege contra el desarrollo de ciertos tipos de cáncer.
Ejemplo de menú mediterráneo
DESAYUNO
COMIDA
CENA
MEDIA MAÑANA Y/O MERIENDA
Café (opcional) con:
·leche semidesnatada ó ·bebida vegetal sin azúcar ó
·yogur natural
Pan integral con semillas, aceite de oliva, tomate y tortilla francesa (1 huevo)
1 pieza de fruta de temporada
Ensalada de garbanzos con tomate cherry, pimiento, cebolla, y anchoas, aliñado con aceite de oliva
Brocheta de pollo y hortalizas con salsa romesco
Yogur natural o cuajada
Berenjena asada rellena de verduritas y jamón ibérico.
Lubina al horno con patata
1 pieza de fruta de temporada
Yogur natural con avellanas, trozos de fruta natural, semillas de chía y una cucharadita de miel.
o
Pan de centeno con aguacate, tomate y queso fresco

Artículo especializado
Cuándo Debe Practicarse un Legrado Uterino
El legrado uterino también se puede llamar raspado uterino y es una intervención quirúrgica ginecológica que se realiza para estudiar la parte más interna del útero el endometrio o bien evacuar tejidos de dentro del útero.
Podemos dividir los legrados en dos tipos básicos: el ginecológico y el obstétrico . El ginecológico suele ser para estudiar tejido del interior del útero en casos de menstruaciones irregulares o sangrados después de la menopausia, y el obstétrico se realiza en casos de abortos diferidos o incompletos o bien después de un parto.
Indicaciones de un legrado uterino ginecológico
Reglas abundantes o sangrado menstrual anormal entre reglas. Con el legrado se consigue tejido endometrial para su estudio y posterior tratamiento de las irregularidades.
Sospecha de pólipo endometrial. En la ecografía puede haberse observado una imagen compatible con un pólipo endometrial que se extirpa con un legrado y se remite para su estudio.
Sangrados después de la menopausia que requieren estudio del endometrio para descartar procesos malignos en este tejido.
Indicaciones de un legrado obstétrico
Aborto diferido: es decir, la embarazada no tiene sangrado o bien es escaso y en la ecografía se constata una gestación no evolutiva, es decir que el embrión ha dejado de latir o bien no ha crecido embrión dentro del saco gestacional (huevo huero)
Aborto en curso: la gestante acude por sangrado abundante y en la exploración se constata que el tejido gestacional está siendo expulsado, puede ser que esté ya en el cuello del útero a punto de ser expulsado.
Aborto incompleto: la gestante ha tenido sangrado abundante y ha expulsado el saco gestacional y el embrión si lo había, pero no todo el tejido gestacional de la placenta… y el riesgo de sangrado y de infección es alto.
Aborto voluntario: la gestante decide interrumpir una gestación de curso normal antes de las 12 semanas.
Sangrado postparto o postcesárea: en algunos casos después de un parto o una cesárea el sangrado del útero es superior al deseado y la paciente corre peligro de perder un volumen demasiado alto de sangre por lo que se realiza un legrado, se extrae todo el tejido que quede en el interior y el útero suele contraerse mejor y dejar de sangrar.
Retención total o parcial de la placenta: en algunas ocasiones en el momento del parto o bien en la visita del postparto se observa una parte de la placenta que no ha sido expulsada del todo y produce sangrados intermitentes que no cesan por lo que se realiza un legrado y se extraen los restos de dentro del útero.
¿Cómo se realiza un legrado?
Es una intervención que generalmente se realiza bajo anestesia general por lo que la paciente debe estar en ayunas de al menos ocho horas. El primer paso es la dilatación del cuello uterino y para ello en ocasiones se administra una medicación vía vaginal que favorece este paso. Se coloca una pinza en el cuello de la matriz para traccionar y se introducen unos dilatadores (que son como unas varillas) por el cuello, al principio más delgados y progresivamente más gruesos. Una vez conseguida la dilatación deseada se introduce una cureta que es un instrumento quirúrgico en forma de cuchara hueca que rasca por su borde de forma que se rasca contra las paredes uterinas y se consigue el material deseado para el estudio.
Una vez finalizada la intervención la paciente pasa a una sala de control postquirúrgico en que se monitorizarán sus constantes vitales, las pérdidas de sangre y el dolor que se pueda tener. Se administra medicación para las molestias si son necesarias y una vez está controlada y se considera que está en condiciones de volver a su domicilio se le da el alta.
Posibles complicaciones de un legrado
Reacciones alérgicas a la medicación.
Infecciones por la intervención en una cavidad estéril.
Hemorragia o sangrado excesivo.
Perforación uterina: el proceso de dilatación del cuello uterino se realiza forzando el orificio interno del cuello de la matriz y cuando está muy rígido y cerrado puede producirse daño en el tejido adyacente o bien perforación del fondo del útero por la fuerza empleada. El tratamiento de esta complicación generalmente es médico y precisa sólo de la administración de medicación que ayuda a contraer el útero.
Síndrome de Asherman: cicatrices dentro de la cavidad uterina que producirán adherencias entre la cara anterior y posterior de la cavidad.
Cuidados a domicilio tras un legrado
Puede ser que tenga algo de malestar abdominal y dolor como de regla. No debería ser un dolor mayor que el de una regla. Si produce un dolor a nivel de todo el abdomen debería acudir a su médico o bien a urgencias.
Si han indicado tratamiento antibiótico se debe completar toda la duración indicada. En caso de fiebre deberíamos contactar con el médico o acudir a urgencias.
No se debe introducir nada en la vagina durante al menos dos semanas, como tampones, realizar duchas vaginales ni tener relaciones sexuales. Se deben evitar también los baños (que no duchas) estas dos semanas, ni bañera, ni piscina ni mar.

Artículo especializado
Estudios de Fertilidad
Los estudios de fertilidad son una batería de pruebas que permiten valorar las dificultades de una mujer o una pareja para lograr descendencia. Primero de todo conviene diferenciar entre dos términos que se confunden con frecuencia y que, pese a que en el día a día se utilizan como sinónimos, definen situaciones médicas distintas: la esterilidad y la infertilidad.
¿Esterilidad o infertilidad?
La esterilidad es la incapacidad para concebir tras mantener relaciones sexuales de manera habitual y sin utilizar métodos anticonceptivos. No se consigue fecundar el óvulo. La esterilidad requerirá un estudio de fertilidad de ambos miembros de la pareja.
La infertilidad, sin embargo, es la imposibilidad para lograr finalizar un embarazo satisfactoriamente con el alumbramiento de un bebé sano porque se produce un aborto espontáneo. Se logra que un espermatozoide fecunde un óvulo y se produzca el embarazo, pero este embarazo no llega a término. Esta situación requerirá un estudio de infertilidad de la mujer para valorar las posibles causas de los abortos de repetición.
Los problemas de fertilidad son más habituales de lo que pueda parecer, dado que afectan a un 15% de las parejas. Una tercera parte son debidos a problemas de la mujer, una tercera parte por problemas del hombre y la otra tercera parte es de causa mixta. Para cada caso se realizarán unas pruebas u otras.
Cuándo se realizan
Estas pruebas se realizan en los siguientes casos:
Parejas que llevan más de un año (o medio año si la mujer tiene más de 35 años) buscando el embarazo sin lograrlo.
Mujeres que hayan tenido más de un aborto espontáneo previo.
Mujeres que deseen tener un hijo a través de las técnicas de reproducción asistida.
Mujeres con antecedentes familiares de problemas de fertilidad, que padezcan enfermedades crónicas que alteren la capacidad reproductiva, o que estén sometidas a tratamientos de radioterapia o quimioterapia.
Hombres con antecedentes de problemas de fertilidad.
En qué consiste
En el estudio de fertilidad de la mujer inicialmente se realizará una visita con el ginecólogo para realizar un interrogatorio completo sobre sus antecedentes personales y médicos , así como una exploración ginecológica en consulta. A continuación, el médico solicitará:
Una analítica de sangre en unos días concretos del ciclo menstrual para poder determinar los niveles de varias de las hormonas sexuales que regulan el correcto funcionamiento de los ovarios, como son hormona foliculoestimulante (FSH), la hormona luteinizante (LH), el estradiol, la hormona antimülleriana (AMH) y la hormona tirotropina (TSH).
Una ecografía ginecológica para valorar la presencia de posibles enfermedades del sistema reproductor, como pueden ser malformaciones, pólipos, miomas, quistes u otras lesiones y, asimismo, realizar un recuento de los folículos antrales donde se hallan los óvulos inmaduros para conocer cuál es la reserva ovárica, es decir, el número de óvulos que potencialmente podrían ser fecundados.
Si fuese necesario y los primeros estudios no fuesen conclusivos, el ginecólogo puede valorar llevar a cabo otra serie de estudios:
Una citología, a menos que la paciente se haya realizado una en su revisión ginecológica anual hace menos de un año.
Una histerosalpingografía o una histerosalpingosonografía para poder valorar si existe una alteración en el útero y determinar si las trompas de Falopio son permeables.
Una histeroscopia para examinar con una cámara el interior de la cavidad uterina.
En el caso del hombre…
Se realizaría inicialmente una visita con el andrólogo, el especialista en fertilidad masculina, para investigar los antecedentes personales y médicos del paciente y realizar una exploración física completa (pene, testículos, próstata).
Asimismo, se solicitará un seminograma o espermiograma que permitirá valorar diferentes parámetros del esperma, como volumen, número de espermatozoides y su vialidad para poder llevar a cabo la fecundación del óvulo.
Si el andrólogo lo considerase necesario podría solicitar otras pruebas como un segundo seminograma, un cultivo del esperma, una prueba de capacitación espermática, una analítica para valorar posibles alteraciones hormonales, especialmente de los niveles de testosterona, una ecografía testicular y prostática o un estudio cromosómico y/o genético de los espermatozoides.
Con toda esta información el equipo de especialistas en reproducción podrá determinar cuál es la causa de las dificultades para la fecundación y valorar las posibles opciones terapéuticas, como la inseminación artificial, la fecundación in vitro, la microinyección espermática o la transferencia de embriones congelados.

Artículo especializado
Corte de Digestión
La mayoría de nosotros tenemos recuerdos de infancia de estar esperando en la playa para bañarnos tras haber comido para no sufrir un corte de digestión, según nos indicaban nuestros padres. Parecía que si incumplíamos esa orden algo gravísimo nos podía pasar. Veamos qué hay de verdad en esa no tan descabellada precaución.
En qué consiste
El corte de digestión no tiene nada que ver con la comida y los síntomas que se producen son debidos a un choque térmico, es decir, a un cambio brusco de temperatura , que se produce cuando estamos al sol con una elevada temperatura corporal o acabamos de hacer una actividad física y nos metemos de manera brusca en el agua, que estará a bastantes menos grados de temperatura. Ese choque térmico puede producir un síndrome que llamamos de hidrocución, que produce un cambio a nivel de los vasos sanguíneos que afecta a la presión arterial y a la frecuencia cardíaca. Con todo, este síndrome es muy infrecuente.
Cuándo hay más riesgo
El riesgo de padecer lo que seguiremos llamando corte de digestión se produce sobre todo cuando desciende nuestra temperatura corporal más de 5ºC de manera brusca, de manera que cuanto más fría esté el agua, mayor riesgo puede existir. Lo que se produce en el organismo es una constricción brusca de los vasos sanguíneos , de manera que se da un déficit de riego sanguíneo a razón de un 6% de irrigación por cada grado de temperatura que baje, lo cual puede producir un desmayo.
El hecho de esperar tras la digestión tiene, pues, un cierto sentido. Mientras estamos haciendo la digestión hay un mayor aporte de sangre a nivel del abdomen en detrimento del de las extremidades y el cerebro. Es por esta misma redistribución vascular que mucha gente nota algún escalofrío tras comer, porque la sangre periférica y la temperatura cutánea disminuyen. Por eso, si se produce una hidrocución, el déficit de aporte sanguíneo cerebral será mayor dado que de base hay ya un menor aflujo de sangre en ese momento.
Síntomas
Si se produce una hidrocución los síntomas que pueden aparecer son:
Palidez.
Escalofríos.
Mareos.
Descenso de la tensión arterial y la frecuencia cardíaca.
Visión borrosa.
Náuseas y vómitos.
Incapacidad para respirar de manera brusca.
Desmayo.
La recuperación de estos síntomas suele ser total al cabo de una o dos horas y sin dejar ninguna secuela. El mayor riesgo que tiene esta situación es que se produzca el desmayo estando en el agua, con el consiguiente riesgo de ahogo del paciente.
Cómo actuar
Si nos encontramos con un caso de este tipo debemos:
Sacar a la persona del agua inmediatamente.
Asegurarse de que esté consciente.
Tumbarla con las piernas elevadas para favorecer el aporte de sangre al cerebro.
Abrigarla para que suba la temperatura corporal.
Si vomita, colocar la cabeza de lado para evitar el paso del vómito a la vía respiratoria.
Aportar agua a pequeños sorbos.
Dejarla en ayunas durante unas horas.
Mejor prevenir
Ya hemos dicho que e l riesgo de sufrir esta situación es escaso. No obstante, es necesario tomar una serie de precauciones para poder disfrutar del día de playa sin riesgo:
Intentar no ir a bañarse solo o en sitios de difícil acceso.
Meterse en el agua progresivamente, no de golpe.
No meterse en agua muy fría tras ingerir alcohol o una comida copiosa.
Protegerse del sol en las horas de máxima exposición, entre las 12 y las 16 horas.
Así pues, queda desmontado el mito del corte de digestión, pese a que hay una base que nos puede explicar el miedo de nuestros padres a esa entidad. Con unas simples precauciones y sentido común, el riesgo de hidrocución es prácticamente nulo.

Artículo especializado
Cuánto Tiempo Dura el Proceso de Fecundación In Vitro
Determinadas circunstancias como la edad a la que accedemos a la gestación, el tipo de vida que llevamos en cuanto a estrés, hábitos tóxicos, sobrepeso… inciden negativamente en la fertilidad de las parejas, que cada vez c on más frecuencia deben consultar a un especialista en técnicas de reproducción asistida porque necesitan tratamiento.
Cuándo acudir a consultar
Una pareja que, tras un periodo prudencial, que según la edad puede ser de seis a 12 meses, busca activamente el embarazo y no lo consigue espontáneamente, debe plantearse una consulta para hacer algún estudio de ambos con la intención de diagnosticar si existe alguna causa que lo impida.
En ocasiones se identifica el eslabón que falla en la cadena, y en otras ocasiones no se encuentra causa alguna, y tanto en un caso como en el otro el médico puede aconsejar una técnica de reproducción asistida para facilitar las cosas. De entre las distintas técnicas, la fecundación in vitro es una de las más usuales.
Duración del tratamiento
Una de las preguntas habituales de una pareja que se interesa por el tema es: ¿cuánto tiempo dura el proceso de fecundación in vitro? Pues es relativamente rápido, ya que simplemente se trata de hacer “in vitro”, que significa en el laboratorio (en vidrio, en una probeta en el laboratorio), el proceso de fecundación de un óvulo por un espermatozoide . Se empieza por la preparación de los ovarios para obtener óvulos de calidad, cuantos más mejor, y que puedan ser fertilizados en el laboratorio. Una vez fecundado el embrión, se deposita con sumo cuidado en el interior del útero de la mujer… y ¡a esperar! Por tanto, dura lo que dura un ciclo menstrual, aproximadamente un mes.
Pero vamos a detallarlo un poco mejor:
Daremos a la mujer una medicación, desde el inicio de su ciclo. En la raza humana al iniciarse un ciclo menstrual se ponen en marcha cierto número de óvulos, variables según la edad, desde un par de decenas en mujeres jóvenes a unos pocos en mujeres de edad más avanzada. De forma natural hay un proceso que hace que de esos óvulos que hay en oferta cada mes sólo evolucione hasta su estadio de máxima madurez uno solo. Por este motivo los embarazos humanos mayoritarios son de una sola cría. Pues esta medicación tiene la finalidad de inhibir ese fenómeno y conducir hasta el final el mayor número de óvulos posibles, para tener el máximo de oportunidades.
Ecográficamente iremos monitorizando la evolución de todos esos óvulos que hemos reclutado, observando su crecimiento cada 48-72 horas.
Alrededor del día 14 del ciclo de la mujer seguramente ya estarán maduros y aptos para ser extraídos. Esto es variable de una mujer a otra. Pero más o menos en este momento se añade alguna otra medicación para asegurarnos que estarán disponibles en el momento en que vayamos a extraerlos.
En un procedimiento sencillo, de cirugía ambulatoria y bajo sedación habitualmente. Se realiza la punción de los ovarios para obtener los óvulos y se hace aspirando con una aguja que, por vía vaginal y guiada por ecografía, llega hasta los ovarios.
A partir de este momento es responsabilidad de los biólogos del laboratorio manipular los óvulos obtenidos que se mantienen en un medio de cultivo para que estén en buenas condiciones y se unen a la muestra de semen de la pareja, o de donante si es el caso, y los óvulos son fertilizados y se empiezan a dividir lentamente. Se van supervisando para asegurarnos que son de buena calidad y que progresan adecuadamente durante tres a cinco días, periodo al final del cual consideramos que si el embrión presenta buen aspecto tiene opciones de implantarse en el útero de la mujer.
Al tercer-quinto día se cita de nuevo a la mujer y mediante una cánula muy delgadita, sin requerir en este caso ningún tipo de anestesia, se deposita delicadamente el embrión o embriones (si se decide transferir más de uno para aumentar las opciones, siempre con el consentimiento de la paciente o pareja). Siempre se escoge el mejor o mejores y se congela el resto para una ocasión posterior.
La mujer en poco tiempo podrá hacer vida normal, tendrá que administrarse alguna medicación para contribuir a la buena implantación del embrión, y dos semanas más tarde se podrá hacer una prueba de embarazo, y si hemos tenido suerte saldrá positiva.
Este es el procedimiento estándar, puede tener variaciones, puede no ser posible transferir en ese mismo ciclo por seguridad o si es necesario biopsiar los embriones para descartar patologías. En ese caso nos vamos al siguiente ciclo, pero si todo es fácil, el tratamiento durará un mes , y si todo ha funcionado, nueve meses más tarde asistiremos al parto.

Artículo especializado
Consejos Para Comer Sano fuera de Casa en Verano
¿Se puede comer sano y mantener el peso durante el verano? Es la pregunta del millón, puesto que ésta es una época del año bastante desordenada, las rutinas suelen desaparecer durante un tiempo prolongado , lo que ocasiona un descontrol de comidas y de horarios. Además, las cartas de los restaurantes suelen estar repletas de tentaciones que, generalmente, son más calóricas y grasas de lo deseado. Resistirse a ellas no es fácil, pero existen una serie de sencillas estrategias que pueden facilitar la elección.
Escoger un restaurante conocido, siempre que sea posible, y cuya carta sepamos con certeza que incluye opciones ligeras. Además, si nos conocen pueden darnos la posibilidad de cambiar los platos según nuestras peticiones.
Visualizar la comida, es decir, antes de ir al restaurante, planear, en la medida que podamos, lo que vamos a pedir y en qué orden. Esto ayudará a evitar caer en una mala elección.
Procurar ser la primera persona en pedir, puesto que así nos sentiremos menos influenciados por la elección de los acompañantes y evitaremos tentaciones.
Tener en cuenta que cuanto mayor sea la ración que nos sirvan, más fácil será acabar comiendo más de lo necesario. Tomar la cantidad justa que corresponda, y tras haber decidido no comer más, pedir al camarero que retire nuestro plato.
Regresar a casa o al trabajo dando un paseo, ya que esta ligera actividad física nos ayudará a hacer la digestión.
Y referente a la elección de los platos…
Al hacer la elección, decantarse por platos que estén elaborados de una forma sencilla (plancha, vapor, asado, hervido, papillote, etc.), y evitar fritos y rebozados.
En el aperitivo, evitaremos sucumbir ante la tentadora copa de vino u otros destilados.
En el postre, lo mejor es pedir fruta o yogur, pero si no existe esta posibilidad, abstenerse y pasar directamente al café. Si no podemos prescindir de él, tomar la mitad de la ración.
Café y sobremesa: deberá, en caso deseado, acompañarse de edulcorante o tomarse sin azúcar. Y, sobre todo, evitar los pastelitos o pastas, y los licores y copas.
De entre las bebidas, sin duda la mejor elección es el agua. En el caso de querer tomar algo diferente escogeremos siempre un refresco sin azúcar, cerveza sin alcohol, zumo o batido de frutas natural, agua con gas o gaseosa sin azúcar.
Acompañamientos y guarniciones: es importante prestarles mucha atención y sustituir las guarniciones más grasas (patatas fritas, ensaladilla rusa, etc.) por otras más ligeras como ensalada, verduras al vapor o a la plancha, setas, patata al horno, etc.
Aliños: la ensalada suele considerarse una opción sana y ligera, sin embargo, en ocasiones puede ser muy calórica por el tipo de aliño que contiene. Lo mejor es pedirla con el aliño aparte, así podremos controlar la cantidad y el tipo.
Alimentos de verano
Los alimentos que incluyamos durante estos días en nuestras comidas son clave para que, además de disfrutar del buen tiempo, gocemos de una buena salud. En verano es importante apostar por alimentos que resulten ligeros y que nos aporten agua, vitaminas y minerales, para combatir la deshidratación que puede provocar el calor.
Frutas: como la sandía, el melón, el melocotón, la nectarina, las ciruelas, los higos, el aguacate, etc. Su alto contenido agua, además de las vitaminas, minerales y fibra que contienen, las convierten en un tentempié clave para mantener sano nuestro organismo.
Hortalizas y verduras, como el tomate, lechuga, pepino, zanahoria, pimiento…
Mariscos y pescados: como las sardinas y boquerones, el atún y las anchoas, las almejas, que son ricos en ácidos grasos omega 3, y una buena fuente de proteínas.
Los helados aportan muchas calorías, a no ser que escojamos los de hielo y con poco azúcar. Algunos ejemplos son (las calorías varían dependiendo de las marcas):
o Sorbete de limón à 2 bolas medianas à 130 Kcal
o Helado de vainilla à 2 bolas medianas à 260 Kcal
o Helado de chocolate à 2 bolas medianas à 290 Kcal
o Helado cremoso à cucurucho de 2 bolas medianas à 360 Kcal
o Helado de “palo” tipo “magnum” à 300 Kcal
o “Polo de hielo” à 130 Kcal
También podemos optar por hacerlos nosotros mismos en casa, a base de fruta y chocolate negro de más del 80% de cacao. Escogemos la fruta que más nos guste (la textura será mejor con plátano, mango, frutos rojos…), se bate, se pone en moldes de silicona y se introduce en el congelador un mínimo de cuatro horas. Después si queremos cubrirlo de chocolate, se fundirá la tableta en el microondas (unos 60 segundos), sacaremos los helados del molde y los bañaremos en el chocolate fundido.
Bebidas, deberemos tener en cuenta las calorías que proporcionan y escoger siempre agua o zumo natural o refrescos sin azúcar. Algunos ejemplos son:
o Cola (1 lata) à 145,2 Kcal / Cola Light (1 lata) à 1 Kcal
o Bitter con alcohol (1 botella) à 304 Kcal / Bitter sin alcohol à 117 Kcal
o Gaseosa (1 botella) à < 1 Kcal
o Nestea (1 lata) à 108 Kcal
o Cava o Champán (1 copa) à 70 Kcal
o Cerveza rubia (1 lata) à 108 Kcal
o Vermut (1 copa) à 139 Kcal
o Vino blanco (1 copa) à 70 Kcal / Vino tinto (1 copa) à 63 Kcal
Artículo especializado
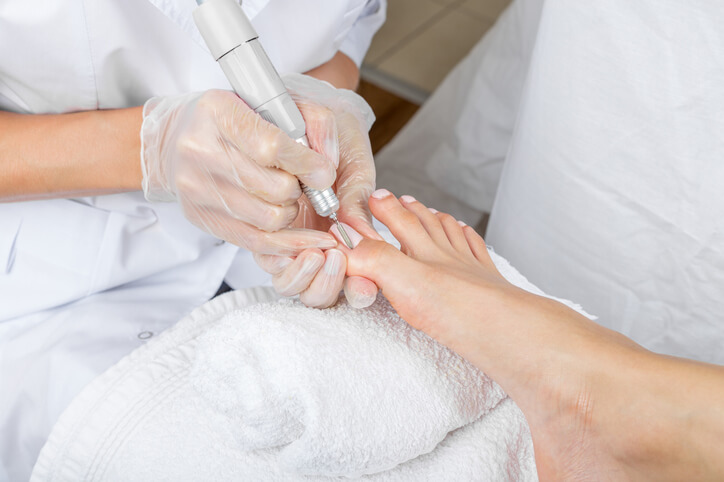
Información Uña Encarnada
Las uñas encarnadas (onicocriptosis) de los pies son un trastorno frecuente por el que el extremo superior o el costado de una uña del pie se inserta y se clava en la carne blanda de alrededor . A menudo afectan al dedo gordo del pie, pero, en realidad, se puede presentar en cualquiera de los dedos.
Las causas
Las causas frecuentes de las uñas encarnadas son:
Cortarse las uñas demasiado cortas o de manera inclinada: cabe destacar que es la causa más frecuente, sin ninguna duda.
Tener las uñas extremadamente curvas o presencia de malformaciones en las mismas: en muchas ocasiones, este problema tiene un componente genético y por la forma de los dedos, o del pie en general, se tendrá más predisposición a padecerlo.
Usar zapatos que mantienen las uñas de los pies demasiado juntas: un calzado demasiado pequeño o con punta muy estrecha hace que la uña pueda verse afectada al estar sometida a cierta presión. El tipo de calzado que se utilice es determinante a la hora de cuidar la salud de nuestros pies.
Traumatismos sobre la uña del pie: según el calzado que utilicemos o la actividad que desarrollemos, los dedos pueden sufrir microtraumatismos (pequeños golpes repetitivos) sobre la barrera protectora y pueden terminar generando onicocriptosis.
Diabetes o alguna otra enfermedad que disminuye la circulación de la sangre hacia los pies: aumenta el riesgo de tener complicaciones con las uñas encarnadas.
Los signos y síntomas
Los síntomas de una uña del pie encarnada son los siguientes:
Dolor y sensibilidad en uno o en ambos lados de la uña del pie.
Enrojecimiento alrededor de la uña del pie.
Hinchazón alrededor de la uña del pie.
Finalmente, posibilidad de infección del tejido que rodea la uña del pie.
El diagnóstico
El médico puede diagnosticar una uña encarnada basándose simplemente en los síntomas que refiere el paciente y realizando una exploración física consistente en la simple inspección de la uña y la piel de alrededor .
El tratamiento
Cuando tengas síntomas agudos, considera el uso de calzado de punta abierta o sandalias hasta que el dedo esté mejor (zapatos cómodos que dejen suficiente espacio para tus dedos).
Toma analgésicos (siempre y cuando no tengas alergia a alguno de ellos). Los analgésicos de venta libre, como el paracetamol el ibuprofeno y otros antiinflamatorios, el metamizol, etc. podrían ayudar a aliviar el dolor del dedo.
Realiza baños de pies con agua tibia tres o cuatro veces al día para ablandar la uña.
Mantén el pie lo más limpio posible, cambiándote, por ejemplo, los calcetines regularmente, para evitar el sobrecrecimiento bacteriano.
Considera el uso tópico u oral de antibióticos, especialmente si el dedo está infectado o tiene riesgo de infectarse.
Si la uña no mejora en dos o tres días, o si empeora, contacta con tu médico.
Si los remedios caseros no te han ayudado a mejorar la uña del pie encarnada, tu médico puede recomendarte lo siguiente:
Levantar la uña. Para una uña levemente encarnada (con enrojecimiento y dolor, pero sin pus), tu médico podría separar cuidadosamente la uña de la piel que la cubre y ayudar a que la uña crezca por encima del borde de la piel.
La extracción parcial de la uña. Para un caso más severo de uña encarnada (enrojecimiento, dolor y pus), tu médico podría recortar y retirar la parte encarnada de la uña. Antes de realizar este procedimiento será necesaria la aplicación de anestesia local.
La extracción parcial de la uña y tejido blando circundante. Si tienes este problema de manera reiterada en el mismo dedo, tu médico podría sugerirte retirar una parte de la uña junto con el tejido subyacente (base de la uña). Este procedimiento podría evitar que se repita una y otra vez el problema.
La prevención
Para ayudar a prevenir una uña del pie encarnada, haz lo siguiente:
Córtate las uñas de los pies de forma recta. No las cortes de manera curva para que coincidan con la forma de la punta del dedo del pie, sino, siempre, en forma recta. Si tienes una enfermedad que provoca una mala circulación sanguínea en los pies y no puedes cortarte las uñas, visita a un podólogo con frecuencia para que te corte las uñas correctamente.
Usa zapatos que calcen adecuadamente. Los zapatos que aprietan o hacen demasiada presión en los dedos del pie pueden hacer que la uña crezca dentro del tejido circundante.
Usa calzado de protección. Si tu trabajo te pone en riesgo de lastimarte los pies, utiliza calzado de protección, como zapatos con punta de acero.
Si tienes diabetes, revísate los pies diariamente para detectar signos de uñas encarnadas u otros problemas en los pies.
Acude al podólogo a revisión, de forma regular. Ante de que aparezca esta patología, es importante visitar a un especialista para poder prevenirla.

Artículo especializado
Cómo Prevenir el VPH - Virus del Papiloma Humano
El virus del papiloma humano (VPH) es la infección de transmisión sexual más frecuente en la población joven , y afecta tanto a hombres como a mujeres. Es de alta prevalencia, de manera que se considera que entre el 75 y el 80% de las personas sexualmente activas se contagiarán en algún momento de su vida.
En la mayoría de los casos, se resuelve espontáneamente o causa infecciones leves que no tienen consecuencias, pero en ocasiones puede tener graves consecuencias, siendo responsable de aproximadamente el 5% de todos los tumores humanos , entre ellos el 100% de los cánceres de cuello de útero y las verrugas genitales.
El contagio
Se trata de una familia de virus de las que existen más de 200 tipos distintos de los cuales sólo 15 se consideran de alto riesgo y potencialmente pueden llegar a provocar un cáncer . El resto son inofensivos o pueden causar verrugas genitales, pero no cáncer.
La única manera de contagiarse es por contacto directo con una persona infectada, mediante las relaciones sexuales vaginales, anales u orales. El contagio por vía oral puede causar cáncer orofaríngeo o amigdalar , que es altamente infrecuente y puede afectar tanto a hombres como a mujeres. Los hombres a menudo son simplemente transmisores y rara vez les afecta la salud, con una muy baja incidencia de cáncer de pene o cáncer de ano en varones homosexuales.
Prevención primaria: la vacuna
La prevención primaria es la vacuna. Actualmente disponemos en España de tres vacunas para los serotipos que más frecuentemente causan el cáncer de útero y las verrugas genitales. La vacuna se ha desarrollado a partir de una proteína de la envoltura externa del virus, que se sintetiza por ingeniería genética en el laboratorio. Al no contener ADN viral no puede causar infección, simplemente avisa al organismo vacunado del aspecto externo del virus, para que nuestro sistema inmune reaccione ante el virus si se pone en contacto con él. La vacuna es preventiva, no curativa, por tanto, no tiene efecto terapéutico sobre una infección ya existente.
En nuestro país está incluida en el calendario vacunal de forma gratuita, administrándose a todas las niñas en el sexto curso de primaria, a la edad de 11-12 años. En algunos países se vacuna también a los niños, aunque aquí de momento únicamente se vacuna a las niñas que son las que sufren más sus consecuencias y no a los niños que básicamente actúan de transmisores, siendo en su caso el impacto de la enfermedad más residual.
Beneficios de la vacuna
La única manera de que nuestro sistema inmune luche contra el virus es la vacunación, porque la infección espontánea no deja inmunidad permanente, así pues, nos podemos volver a infectar de nuevo tras haber limpiado una infección. Se escoge la edad de 12 años con la intención de llegar a la población femenina antes de que haya iniciado relaciones sexuales , por tanto, antes de que haya podido infectarse por el virus, de esta manera nos aseguramos de su máxima efectividad. Sin embargo, la administración a mujeres o varones que ya han estado en contacto con el virus no es ninguna contraindicación, les ofrecemos inmunidad a partir del momento en que sanen la infección actual. Así pues, se recomienda la vacuna a cualquier edad para cualquier persona que esté en riesgo de infección.
En los ensayos clínicos que se han realizado con las vacunas se corrobora una eficacia superior al 95% para la prevención de las lesiones precancerosas de cuello de útero debidas a los tipos de virus que incluye la vacuna, y de prácticamente el 100% de las verrugas genitales con las vacunas que incluyen los serotipos causantes de verrugas.
En cuanto a seguridad, los estudios realizados tras más de 300 millones de dosis administradas en todo el mundo han mostrado un índice entre beneficios y riesgos muy favorable por lo que las principales instituciones sanitarias internacionales apoyan la vacunación sin ninguna reticencia.
Prevención secundaria: preservativo
La prevención secundaria es el uso de preservativo durante toda la relación sexual pues el contagio se produce por contacto piel con piel y mucosa con mucosa , no a través del intercambio de fluidos como otras infecciones víricas, es por esto que usando el preservativo se reduce el contagio en un 60-70% pero no se elimina completamente el riesgo.
Por tanto, los dos puntales de la prevención de la infección por el VPH son la vacunación sistemática sin reservas y el uso de preservativo .

Artículo especializado
Reacción Alérgica, Conducta a Seguir
Una reacción alérgica es una respuesta por hipersensibilidad ante la exposición a determinadas sustancias ( alérgenos ) por desencadenar una respuesta inmunitaria tras entrar en contacto con la persona susceptible por cualquier vía: cutánea, conjuntiva, respiratoria, digestiva…. El contacto puede ser por inhalación, por ingesta, por fricción, por inyección…
Cómo se manifiesta
Es frecuente que ante la primera exposición al alergeno sólo se produzca una reacción leve que puede, incluso, pasar desapercibida, aunque la persona queda sensibilizada ante dicho alergeno. Por ello, es tras la segunda exposición cuando suelen manifestarse los síntomas floridos.
Las reacciones alérgicas son muy frecuentes en la práctica médica. La respuesta inmunitaria que se desencadena ante el alergeno aparece poco después de la exposición (e incluso unas horas más tarde). La reacción alérgica puede ser local (como la picadura de un insecto o la fricción con una planta) o generalizada (ante la ingesta de un fármaco). Asimismo, podemos encontrarnos diferentes grados de gravedad, siendo en su mayoría de carácter leve, aunque no podemos desestimar las reacciones alérgicas graves por ser potencialmente mortales. La forma más grave recibe el nombre de anafilaxia o shock anafiláctico.
Llamamos anafilaxia a la reacción de hipersensibilidad sistémica o generalizada, de carácter grave y potencialmente mortal que suele aparecer de forma inmediata tras la exposición. Es una reacción aguda que puede presentar diferentes síntomas y progresar rápidamente a una obstrucción de vía aérea u otra situación fatal. Precisa atención médica inmediata.
Alérgenos más frecuentes
Los alérgenos más frecuentes son el polen (platanero, olivo, gramíneas, parietaria..), los hongos ambientales , los ácaros de polvo, los epitelios de algunos animales (perros, gatos, caballos y roedores), determinados alimentos (fresas, melocotón kiwi, marisco, leche, trigo, frutos secos…), fármacos (antiinflamatorios y penicilina) y el veneno de insectos (abejas o avispas). Las reacciones de hipersensibilidad más frecuentes son las tópicas por contacto o picadura y las farmacológicas.
Las reacciones a fármacos constituyen el tercer motivo de consulta en los servicios de alergología. Los antiinflamatorios no esteroideos y los antibióticos betalactámicos (derivados penicilínicos) son los agentes causales más frecuentes en nuestro medio. Son dosis-independiente (cuanta más alta la dosis ingerida, más efecto), aunque la reacción suele aparecer cuando el individuo toma un fármaco a una dosis convencional perfectamente tolerada por el resto de la población. En este aspecto es importante asegurarnos de que la alergia que presenta es secundaria al fármaco ingerido por diferentes motivos. En primer lugar, para el paciente que es etiquetado de alérgico a un determinado fármaco ello le supone la renuncia a un grupo terapéutico de fármacos para el resto de su vida. En segundo lugar, ante la aparición de un cuadro alérgico relevante, es recomendable que la persona se someta a pruebas de alergia para confirmar su hipersensibilidad. La confirmación de una alergia a un fármaco implica un condicionante importante en la prescripción médica futura del paciente.
Otro tipo de alergia sería la atopia, término que se refiere al estado de hipersensibilidad anormal de ciertos individuos ante una cierta exposición a sustancias perfectamente toleradas por el resto de la población. Existe predisposición familiar y se asocia a niveles elevados de Inmunoglobulina E (IgE) en sangre. Se puede manifestar con diferentes síntomas: eccema, disnea, tos irritativa, lagrimeo nasal u ocular, picor nasal u ocular… La tríada atópica incluye la dermatitis atópica , el asma bronquial alérgico, y la rinitis alérgica.
Cómo prevenir y tratar
Es evidente que la mejor manera de evitar la aparición de una crisis alérgica es evitando la exposición al alergeno, pero en ocasiones no resulta factible por lo que debemos buscar alternativas médicas para minimizar o bloquear la respuesta alérgica. Para ello disponemos de un tratamiento sintomático o antihistamínico (se administra vía oral, tópica, intramuscular o endovenosa) y de un tratamiento inmunológico (mediante la administración de vacunas específicas). Asimismo, para aquellos casos que lo precisen emplearemos otros fármacos específicos como pueden ser los broncodilatadores en los pacientes con asma alérgica.
Adaptándonos a la forma arbitraria de presentación de los episodios alérgicos distinguiremos diferentes patrones clínicos: alergia crónica, alergia estacional y alergia aguda intermitente. Aquellos individuos que presentan episodios puntuales (alergia intermitente) son tratados de forma sintomática sólo cuando presentan una crisis. En casos de periodos largos sintomáticos (sobre todo en primavera y otoño) haremos un tratamiento estacional. Para aquellos pacientes sintomáticos durante todo el año incrementaremos el arsenal terapéutico enfocándolo hacia la inmunoterapia con vacunas, antihistamínicos y evitación de la exposición al alergeno.
Por supuesto ante la aparición de una anafilaxia hablamos de una emergencia médica en la que debe administrarse medicación endovenosa o parenteral inmediata y en la que no dudaremos en solicitar atención médica urgente.
Artículo especializado
Hipertiroidismo
Las enfermedades más frecuentes de la glándula tiroides son las debidas a su exceso (hipertiroidismo) o déficit de funcionamiento (hipotiroidismo). A continuación, abordaremos el hipertiroidismo, pero antes vale la pena explicar qué es la glándula tiroides.
La glándula tiroides
El tiroides es una glándula del organismo situada en la parte anterior y central del cuello. Está compuesta por dos lóbulos que tienen la apariencia de alas de mariposa . Una glándula es un órgano encargado de elaborar y secretar una serie de sustancias y, en el caso del tiroideas, son las hormonas tiroideas. La hormona principal secretada por el tiroides es la tiroxina o T4, que para ejercer sus funciones se transforma en T3. El tiroides necesita yodo para poder sintetizar las hormonas tiroideas.
La síntesis de hormonas tiroideas (T4 y T3) está regulada por la TSH (hormona estimuladora de la función tiroidea) secretada en la hipófisis. La TSH estimula a la glándula tiroidea para que produzca hormonas tiroideas dependiendo de si aumentan o disminuyen las concentraciones de hormonas tiroideas que circulan en la sangre.
Puesto que esta hormona estimula a la glándula tiroidea, las concentraciones de TSH en la sangre son elevadas cuando la glándula tiroidea es hipoactiva (y, por lo tanto, necesita más estimulación) y bajas cuando es hiperactiva (y, por lo tanto, requiere menos estimulación).
Funciones de las hormonas de las hormonas tiroides
Las hormonas tiroideas, tiroxina (T4) y triyodotironina (T3), tienen un amplio efecto sobre el desarrollo y el metabolismo.
En el niño actúan en el desarrollo intelectual y en el crecimiento y desarrollo.
En el adulto, intervienen en el metabolismo, participando prácticamente en la mayoría de las funciones del organismo como metabolismo de las proteínas, grasas e hidratos de carbono, formación de algunas vitaminas, termorregulación, motilidad intestinal, etc.
Hipertiroidismo y causas
Cuando existe un exceso de función tiroidea el tiroides secreta mayor cantidad de hormonas tiroideas en sangre y se habla de hipertiroidismo.
El hipertiroidismo puede aparecer por una inflamación de la glándula (tiroiditis), por déficit de yodo que provoca un aumento de la glándula y de su funcionamiento (bocio multinodular tóxico) y por enfermedades autoinmunes como la enfermedad de Graves-Basedow.
¿Qué síntomas da?
Los síntomas del hipertiroidismo son debidos a que, dado que los niveles de hormonas tiroideas están más altos de lo normal se afectan las funciones del organismo en las que intervienen. Así, pueden dar diferentes síntomas relacionados con la alteración del ritmo de los procesos en los que interviene, hay una “aceleración” del cuerpo.
Estos síntomas no tienen por qué aparecer conjuntamente , es decir, en cada paciente se manifestarán uno u otros y en mayor o menor intensidad.
Ello se refleja en nerviosismo e irritabilidad, temblor de manos, aumento de la sudoración, intolerancia al calor, pérdida de peso, aumento del ritmo intestinal, piel húmeda y caliente, dificultad para dormir, palpitaciones, debilidad muscular. En ocasiones puede confundirse con síntomas de estrés o ansiedad. En la enfermedad de Graves-Basedow puede aparecer un exoftalmos (es decir, ojos protruidos).
¿Cómo se diagnostica?
En el hipertiroidismo existe una disminución en sangre de las concentraciones de TSH y una elevación de la T4 y/o T3.
Así la prueba diagnóstica principal es la determinación mediante un sencillo análisis de sangre de TSH y T4.
Determinación de TSH en sangre: aparecen niveles disminuidos.
Determinación de T3 y T4 en sangre: aparecen niveles aumentados.
Cuando existe sospecha de enfermedad de Graves Basedow se solicitan anticuerpos (antitiroglobulina, antimicrosomales, TSI) que pueden ser positivos.
Puede solicitarse además pruebas de imagen (como una ecografía y/o gammagrafía) para ver el tamaño y morfología de la glándula.
¿Cuál es el tratamiento?
El tratamiento del hipertiroidismo debe individualizarse a cada paciente en función del grado de hipertiroidismo, edad, síntomas etc. En términos generales, el objetivo del tratamiento será disminuir la actividad de la glándula, esto se puede realizar mediante:
Tratamiento médico: fármacos antitiroideos, indicados si la causa es autoinmune (enfermedad de Graves-Basedow).
Tratamiento quirúrgico: eliminar parte de la glándula tiroides, el paciente puede requerir posteriormente tratamiento sustitutivo (administración de hormona tiroidea).
Tratamiento con iodo radiactivo: inhibe la función de la glándula.
Con un control médico adecuado se puede llevar una vida absolutamente normal.
 Savia
Savia