Otros contenidos

Contenido de salud
Vitíligo Tratamiento
Definición
El tratamiento del vitíligo son aquellas acciones médicas basadas en la administración de fármacos por vía tópica (directamente en la piel) o sistémica (oral o intravenosa), o técnicas quirúrgicas con el fin de paliar los síntomas que produce la enfermedad.
El vitíligo es una enfermedad de la piel en la que existe una despigmentación de esta, apareciendo manchas blancas, bien delimitadas, de contorno irregular, con cierta simetría y evolución irregular.
El principal objetivo del tratamiento es el de detener la despigmentación y estimular los melanocitos residuales de la piel vecina a las lesiones para conseguir la repigmentación.
¿Cómo es el tratamiento del vitíligo?
Los tratamientos utilizados en cada paciente dependen del tipo de vitíligo, su extensión, su actividad y del impacto psicológico que produzcan en el paciente.
La primera medida que se le indica a un paciente con vitiligo es la fotoprotección para evitar quemaduras solares, que en las áreas despigmentadas de la piel pueden ser graves.
Se pueden aplicar técnicas estéticas de camuflaje de las manchas mediante autobronceadores o maquillajes.
Como tratamientos médicos principales están:
Tópicos: aplicados directamente a la piel sobre todo en áreas con reciente aparición de despigmentación y localizadas. Se aplican sobre todo pomadas potentes de corticoides (en tronco y extremidades), o de mediana potencia (en cara, cuello, pliegues y en niños), en ciclos cortos.
También se utilizan fármacos tópicos llamados inhibidores de la calcineurina (tacrólimus, pimecrólimus) indicados especialmente para cara, cuello y pliegues. Y en general en niños, por no producir efectos secundarios.
Pueden usarse otro tipo de fármacos ( khellina, fenilalanina, etc.), aunque no está probada su efectividad, pueden resultar útiles de manera aislada.
La fototerapia (exposición a rayos UVA o UVB) puede estar indicada en formas extensas y progresivas de vitiligo y tienen una buena efectividad en la repigmentación. Se utiliza de manera habitual la fotoquimioterapia con psoralénicos (sustancias capaces de aumentar la sensibilidad de la piel a los rayos ultravioletas) y posterior exposición a la radiación UVA (comúnmente denominado PUVA).
Sistémicos: se utiliza la administración de corticoides vía oral generalmente. Su fin es estabilizar las lesiones y que no progresen, no para repigmentar. Se utiliza normalmente combinado con el tratamiento de fototerapia.
Tratamientos quirúrgicos: aplicados en vitíligos estables y localizados. Se realizan trasplantes de melanocitos del propio paciente desde otras zonas cutáneas, consiguiéndolos mediante la producción de ampollas de succión, injertos delgados o miniinfertos en sacabocados. Y trasplantándolos directamente o cultivándolos (haciendo que se multipliquen) y después trasplantándolos.
Existen otros tipos de tratamientos que se pueden utilizar cuando los anteriores no funcionan o de forma complementaria como antioxidantes e inmunomoduladores (combinados con fototerapia), fármacos biológicos tópicos, despigmentantes, etc. Además, algunos paciente precisan tratamiento psicológico y ansiolítico.
¿Para quién está indicado?
La indicación del tratamiento viene determinado por la preferencia del paciente. Hay pacientes para los que es una opción el no tratamiento, ya que no les afecta las lesiones hipopigmentadas de su piel.
Sin embargo, para otras personas el padecimiento del vitíligo produce un importante impacto psicológico con afectación de la calidad de vida, sobre todo en pacientes con piel oscura donde las lesiones son más llamativas. En esos casos sobre todo es cuando se indica el tratamiento.
¿Por qué se realiza?
El fin del tratamiento es la estabilización de las lesiones para que no se amplíen, su repigmentación y mantenimiento.
Riesgos del tratamiento del vitíligo
Los riesgos del tratamiento del vitíligo van asociados al uso de los distintos fármacos o técnicas. Por ejemplo los tratamientos tópicos con corticoides aplicados de forma repetida pueden producir atrofia de la piel, aparición de estrías, etc. En la aplicación de la fototerapia se puede producir enrojecimiento, aparición de ampollas, etc. La toma de tacrólimus puede producir diarrea, vómitos, dolor de cabeza, etc. En las técnicas quirúrgicas se pueden producir infecciones de la herida quirúrgica, dolor,etc.
Preparación
Se debe tener la piel limpia para la aplicación de los tratamientos tópicos.
En el caso de los trasplantes de melanocitos es habitual se que se realice un tratamiento previo con antibiótico para evitar infecciones en la piel posteriormente.
Cuando se realizan los tratamientos quirúrgicos el paciente debe firmar un consentimiento informado donde se explica la técnica a realizar, sus riesgos y alternativas. El paciente debe informar siempre al dermatólogo si padece alguna enfermedad o tiene alergia a algún medicamento antes de iniciar cualquier tratamiento para el vitíligo.
Cómo es la recuperación del tratamiento del vitíligo
Habitualmente el tratamiento tópico del vitíligo no comporta una recuperación específica. En las técnicas quirúrgicas puede precisarse mantener la región cubierta despues de realización del trasplante. En general los tratamientos son bien tolerados y el paciente presenta mejoría de su estado anímico si progresivamente va objetivando una disminución de las lesiones hipopigmentadas, con lo que se consigue uno de los objetivos fundamentales del tratamiento.
Resultados
Un tratamiento se considera eficaz si repigmenta más del 80% de las lesiones, manteniéndose al menos el 80% de la misma tras 6 meses. La repigmentación debe evaluarse periódicamente.
Preguntas frecuentes
¿Cuál es la causa del vitíligo?
El vitíligo se produce por la ausencia de las células que dan color a la piel llamadas melanocitos. La causa de esta desaparición de los melanocitos no es bien conocida y se establecen tres teorías: mecanismo autoinmune, basado en la asociación con otras enfermedades autoinmunes y por la presencia de anticuerpos antimelanocitos (proteínas producidas por el sistema inmune que “atacan” a estas células); un mecanismo neurológicos por medio de producción de sustancias (mediadores) que interfieren en la producción de los melanocitos; y un mecanismo autodestructivo por diversos mecanismos bioquímicos.
¿Cuál es la enfermedad de la melancolía?
Se utilizaba esta denominación, la enfermedad de la melancolía, para referirse al vitíligo, debido a la afectación psicológica que produce a algunos paciente su padecimiento.
¿Me puede dar el sol si tengo vitíligo?
Si un paciente tiene vitíligo tiene que protegerse siempre del sol con la aplicación de fotoprotección extrema, evitando exposiciones prolongadas al sol y pudiendo utilizar medidas físicas de protección como sombreros, etc..
¿Se puede llegar a curar del todo el vitíligo?
El vitíligo es una enfermedad crónica, es decir, no tiene cura. Su curso dependiendo del tipo, puede ser impredecible. Con los tratamientos pueden conseguirse repigmentaciones de las lesiones en un porcentaje muy alto en algunos casos, pero pueden aparecer nuevas lesiones o volverse a despigmentar las existentes.
¿Es contagioso el vitíligo?
No, el vitíligo no se contagia. Como en este artículo hemos expuesto, no se sabe con exactitud la causa última de su orígen, pero se relaciona con alteraciones que se producen en el propio paciente, se piensa que tiene un origen multifactorial.
Contenido de salud
Transplante de Médula
Definición
El trasplante de médula ósea es un procedimiento médico para reemplazar la médula ósea dañada, por células sanas que se obtienen de la médula ósea del mismo paciente o de un donante.
¿Cómo es un trasplante de médula?
El trasplante de células madre generalmente se hace después de que se completa la quimioterapia y la radiación . Las células madre se inyectan en el torrente sanguíneo a través de una sonda llamada catéter venoso central. Las células madre viajan a través de la sangre hasta la médula ósea. Existen 3 diferentes formas para el trasplante de médula ósea, estas son:
Autotrasplante de médula ósea: en este procedimiento las células madre se toman del mismo paciente. Primero, se extraen las células madres del paciente y se almacenan en un congelador. Luego se realizan tratamientos de radioterapia o quimioterapia con dosis altas, para disminuir las células cancerosas para, posteriormente, las células madre que fueron congeladas introducirlas de nuevo en el cuerpo para hacer células sanguíneas normales. Esto se llama trasplante de rescate.
Alotrasplante de médula ósea: en este procedimiento las células madre se extraen de otra persona que se llama donante. La mayoría de las veces, el donante debe ser al menos parcialmente compatible en términos genéticos, en la mayoría de casos un hermano o hermana tiene más probabilidad de ser un excelente donante compatible. Se hacen exámenes de sangre para determinar si un donante es compatible. Se realiza el mismo procedimiento que en el autotrasplante, con la diferencia que las células se extraen del donante.
Trasplante de sangre del cordón umbilical: este trasplante es considerado un alotrasplante. Las células madre se toman del cordón umbilical de un bebé recién nacido inmediatamente después del parto. Dichas células se congelan y se guardan hasta que se necesiten para un trasplante. Las células de la sangre del cordón umbilical son muy inmaduras, así que hay menos necesidad de compatibilidad perfecta.
¿Para quién está indicado?
El trasplante de médula ósea está indicado para pacientes que padecen leucemia, mielomas múltiples, algunas enfermedades inmunitaria o enfermedades graves de la sangre como: talasemias, anemia aplásica o anemia falciforme. También si se padece síndrome de insuficiencia medular.
¿Por qué se realiza?
El trasplante de médula ósea se realiza porque la médula ósea deja de funcionar y no produce suficientes células sanguíneas sanas, o para reemplazar la médula ósea enferma por células madres nuevas, que pueden ayudar a destruir directamente las células cancerosas. Permite el tratamiento de la enfermedad en el paciente de forma segura.
Riesgos de un trasplante de médula
Los riesgos del trasplante de médula ósea son muchos, algunos potencialmente mortales estos son:
Infecciones.
Enfermedad del injerto contra el huésped (rechazo del trasplante, solo para alotrasplante).
Fracaso de las células madres (injerto).
Daño orgánico.
Rechazo de las células madres.
Fiebre
Nuevos tipos de cáncer.
Muerte.
Preparación
La preparación para un trasplante de médula conlleva que antes de realizarse el procedimiento el paciente se realice un historial médico y examen físico completo, análisis de sangre y las pruebas que el médico considere necesario, además de una evaluación de su estabilidad psico-emocional.
Es imprescindible realizar previamente una biopsia de la médula ósea y pruebas del corazón, tales como electrocardiogramas y ecocardiogramas. Y estudios de los pulmones tales como radiografías y pruebas de la función pulmonar. Antes del transplante se le pondrá un catéter venoso central dentro de un vaso sanguíneo, que normalmente se pone en una vena del cuello o en los brazos. La cual permite que el paciente reciba el tratamiento, líquidos, nutrientes y si es necesario extraer sangre.
Cómo es la recuperación de un trasplante de médula
La recuperación de un trasplante de médula comienza después de la infusión de células madre.
Durante este periodo, el paciente espera a que las células se injerten o asienten, después de lo cual comienzan a multiplicarse y a producir nuevas células sanguíneas . El tiempo necesario para comenzar a ver una normalización constante de los niveles sanguíneos varía dependiendo del paciente y del tipo de trasplante, pero generalmente toma de 2 a 6 semanas.
Durante las primeras dos semanas, tendrá pocos glóbulos rojos, glóbulos blancos y plaquetas. Justo después del trasplante, cuando los recuentos son más bajos, puede que le administren al paciente antibióticos para evitar que contraiga infecciones.
El paciente debe estar aislado o con medidas protectoras de dos a tres semanas, pero va a depender de la evolución del trasplante.
Resultados
Los resultados de un trasplante de médula ósea pueden producir la cura completa o parcial de la enfermedad del paciente . Si el trasplante funciona, el paciente puede regresar a la mayoría de sus actividades normales tan pronto como se sienta lo suficientemente bien. Generalmente, lleva hasta un año recuperarse por completo, según las complicaciones que se presenten.
Preguntas frecuentes
¿Qué es la médula ósea?
La médula ósea es un tejido esponjoso que se encuentra en el interior de algunos de los huesos del cuerpo como los huesos de la cadera, el esternón o los huesos del cráneo, y que cuenta con una gran cantidad de células madre.
¿Puedo donar médula ósea sí quiero?
Sí, se puede donar la médula ósea si el paciente lo desea. Los únicos requisitos son tener entre 18 y 40 años, pesar más de 50 kilos y un buen estado de salud.
¿Cómo saber si soy compatible en médula ósea con alguien?
Para saber si eres compatibles en médula ósea con alguien se realizan una serie de exámenes sanguíneos para evaluar la biocompatibilidad o el riesgo de rechazo.
¿Qué es un trasplante alogénico?
Es un procedimiento mediante el cual una persona recibe células madre formadoras de sangre. Células a partir de las cuales se forman todas las células sanguíneas, provenientes de un donante genéticamente similar, pero no idéntico. Generalmente un hermano o hermana.
¿Qué es un trasplante haploidéntico?
Un trasplante haploidéntico es donde el donador es compatible con el receptor sólo en un haplotipo (HLA). Es una alternativa para los pacientes que carecen de un donante emparentado o no emparentado con una compatibilidad aceptable.
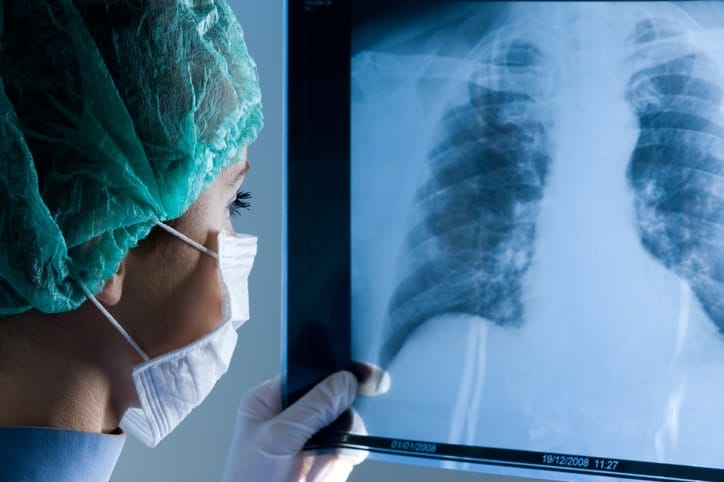
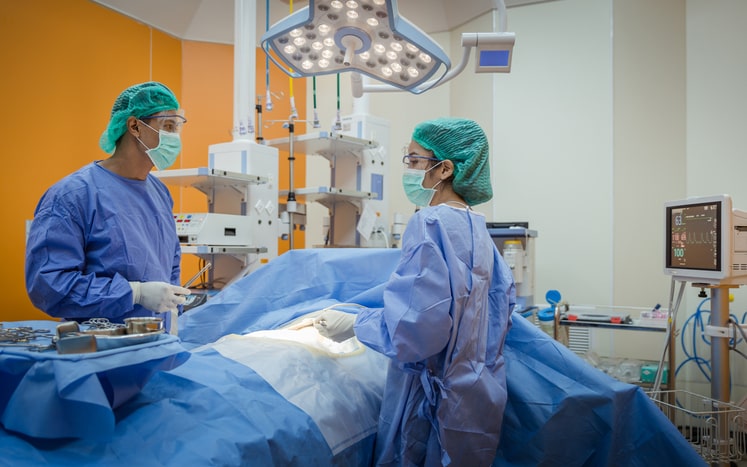
Contenido de salud
Toracocentesis
Definición
La toracocentesis es un procedimiento de cirugía menor, que se realiza para evacuar el líquido que se encuentra entre la pleura visceral y la pleura torácica (membrana que reviste los pulmones por fuera, y la pared torácica por dentro).
¿Cómo es la toracocentesis?
La toracocentesis se realiza:
Poniendo al paciente sentado al borde de una camilla, inclinado hacia delante, apoyado sobre una mesa.
Se procede a desinfectar la zona sobre la que se va a pinchar, y por medio de un trocar (aguja especial para inserción profunda), se perfora la piel y los músculos de la pared torácica hasta llegar al espacio pleural (situado entre la pleura pulmonar y la torácica).
Se extrae líquido a través de la aguja con una jeringa y, si fuera necesario, se manda a analizar. Si hay una gran cantidad de líquido, es posible que le coloquen una sonda conectada a una bolsa para que el líquido salga lentamente.
Se procede a tapar el punto de inyección con un apósito estéril.
¿Para quién está indicada?
La toracocentesis está indicada para personas que presentan derrame pleural que da lugar a un mal funcionamiento de los pulmones , al impedir su correcta expansión.
El derrame puede ser de origen infeccioso o bien por tumores malignos.
¿Por qué se realiza?
La toracocentesis se realiza para extraer el líquido, que acumulado en la pleura da lugar a que los pulmones no se expanden con facilidad , esto se traduce en aumento de la disnea (dificultad para respirar) del paciente. Al retirar este líquido el paciente respirará mejor. También permite su análisis en el laboratorio para diferenciar un líquido infeccioso de uno que no lo es, y el estudio de posible tumoraciones malignas que lo hayan producido.
Riesgos de la toracocentesis
Los riesgos de la toracocentesis son:
Hemorragias y hematomas.
Infecciones.
Dificultad respiratoria.
Neumotórax (se produce entrada de aire en la pleura).
Preparación
La preparación de una toracocentesis conlleva la realización de un radiografía de tórax o una ecografía previa para conocer la situación del líquido y realizar la toracocentesis de forma efectiva.
En los cinco días previos a la toracocentesis el paciente no debe consumir fármacos antiinflamatorios como el ibuprofeno, y si está anticoagulado debe de ponerlo en conocimiento del médico.
Cómo es la recuperación de la toracocentesis
La recuperación de la toracocentesis suele ser buena. En unas horas, salvo complicaciones, el paciente podrá realizar sus actividades normales excepto su actividad laboral , para la que debe de esperar unos 15 o 20 días.
En las primeras 24 horas debe de ser revisado por un sanitario para comprobar que el apósito que se ha colocado no presenta un manchado anormal.
Resultados
Los resultados de la toracocentesis son inmediatos. Si se trata de extraer líquido, el paciente recupera la función ventilatoria normal de los pulmones.
Las pruebas de laboratorio pueden tardar entre una semana y quince días, ya que será preciso el cultivo para descartar posibles procesos infecciosos.
También se envía el líquido a anatomía patológica en aquellos casos que se sospecha posibilidad de derrame maligno (producido por un cáncer), ya que esto permite conocer el tipo de cáncer que tiene el paciente.
Preguntas frecuentes
¿Qué es la toracoscopia?
La toracoscopia es una técnica quirúrgica que permite, abriendo el tórax, mirar patologías en su interior ya sea a nivel pleural o pulmonar.
Se realizan pequeñas incisiones de unos dos centímetros en el tórax por las que se mete el endoscopio (aparato quirúrgico que lleva una cámara en su extremo), y permite visualizar el interior.
¿Qué es la cavidad pleural?
La cavidad pleural es un espacio que se encuentra entre los pulmones y la pared torácica. Su límite son dos membranas llamadas pleura pulmonar, por cubrir los pulmones, y pleura torácica, por recubrir el interior de la pared torácica. Esta cavidad se encuentra normalmente vacía. Es pues una cavidad virtual pero en ciertas circunstancias se puede llenar de líquido, lo que se conoce como derrame pleural. Ante la rotura del pulmón por un traumatismo, esta cavidad también se llena de aire, es lo que se conoce como neumotórax.
¿Qué es una punción en el pulmón?
La punción pulmonar es la técnica quirúrgica que se realiza para extraer una muestra pequeña de tejido pulmonar , si se realiza a través del tórax se denomina punción pulmonar transtorácica.
En esta técnica se realiza una punción con aguja fina, que puede ser guiada a través de una ecografía para localizar exactamente la zona que queremos biopsiar.
¿Dónde se hace la toracocentesis?
La toracocentesis es una técnica quirúrgica menor que se puede realizar en consultas equipadas para tal fin, conocido entre el personal sanitario como “quirofanito”, ya que requiere que se guarde cierto nivel de asepsia (limpieza propia de un quirófano) para evitar posibles complicaciones infecciosas.
¿Quién realiza la toracocentesis?
La toracocentesis es una técnica que realiza el cirujano torácico, aunque también la pueden usar los neumólogos y los médicos intensivistas . Todas estas especialidades están formadas para realizar las toracocentesis y actuarán unos u otros dependiendo de las circunstancias del momento.

Contenido de salud
Test de Memoria
Definición
La memoria es una función del cerebro a través de la cual las personas pueden retener y recuperar información sobre los conocimientos, aptitudes y recuerdos del pasado.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Los test de memoria surgen para evaluar el nivel de retención de la información a corto, medio y/o largo plazo, además de la memoria sensorial. Se emplean tanto como un medio de diagnóstico como un examen a evaluar.
También pueden emplearse como un medio para ejercitar la memoria de manera habitual.
Tipos de tests de memoria
Test de memoria a corto plazo
La memoria a corto plazo también se la denomina como memoria del trabajo y está relaciona con la capacidad de realizar las acciones en el momento , es decir, la agilidad con la que da respuesta a determinados estímulos.
Por tanto este tipo de test busca medir la capacidad de retención instantánea basándose principalmente en actividades en las que el paciente debe memorizar números o palabras y al instante repetirlas en el mismo orden o en órdenes inversos.
Test de memoria a largo plazo
La memoria a largo plazo es el mecanismo cerebral que permite al ser humano retener información de manera prácticamente ilimitada a lo largo del tiempo. Es la parte de la memoria que nos ayuda en el día a día a realizar actividades de manera casi sistemática, porque ya están aprendidas y se recuperan de manera casi inconsciente.
Para evaluar este tipo de memoria es frecuente mostrar al paciente un panel de palabras, tras un tiempo se oculta y se muestra la letra inicial de cada una para que las completen.
Test de memoria visual
La memoria visual pertenece al grupo de la memoria sensorial en la cual también están incluidos el olfato, gusto, tacto y oído. Pero la memoria visual es de las más explotadas y referentes. Permite al cuerpo humano retener, codificar y recordar imágenes que hemos visto a lo largo del tiempo, siendo una de las que más facilita fijar los recuerdos.
Mediante ella las personas somos capaces de reconocer animales, personas, paisajes, etc. Los test de memoria que se realizan en este caso suelen consistir en la memorización de imágenes y su posterior repetición, o la localización de parejas de imágenes dadas la vuelta, previamente observadas.
No obstante, hay diferentes tipos de test de memoria según las necesidades del paciente, incluso se emplean como un diagnóstico previo ante el Alzheimer.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Preparación
La principal necesidad antes de realizar un test de memoria es la planificación del tiempo para poder terminarlo y la tranquilidad , es decir, el paciente debe relajarse antes de someterse a un test de memoria para que no interfieran sus nervios en el resultado.
Cómo se realiza un test de memoria
Los test de memoria pueden realizarse de manera tradicional mediante juegos físicos y textos en papel, como el juego de parejas cuyas fichas se ven y después se voltean boca abajo una vez memorizadas para juntarlas, o por el contrario usar la tecnología como soporte para realizar este tipo de pruebas de manera que además está cronometrada con mayor exactitud.
El paciente deberá hacer los test de manera tranquila y usando su memoria con inteligencia. Además es importante que se concentre y no se distraiga, poniendo toda su atención en los test.
Complicaciones de un test de memoria
Los test de memoria son procesos no invasivos por tanto la complicación en el desarrollo de la prueba es nulo.
Aunque en caso de que los test sean excesivamente largos los pacientes se pueden cansar y los resultados pueden alterarse, al igual que el paciente puede ponerse nervioso y también afectar a los resultados.
Resultados
Los resultados de los test de memoria sencillos se obtienen casi al instante, si se realizan en soporte tecnológicos. Antes de realizar el test se suelen rellenar unos campos sobre las características del paciente. De la forma convencional se rellenan a mano y se entregan al médico.
Una vez obtenidos los resultados de los test de memoria el especialista los evaluará según las capacidades del paciente y le comunicará los resultados finales.
Preguntas frecuentes
¿Qué es un test de memoria fotográfica?
El test de memoria fotográfica hace alusión al test de memoria visual , mediante el cual se mide la capacidad del paciente para memorizar figuras u objetos visuales tanto a corto como a largo plazo.
¿Qué es un test de memoria a corto plazo?
El test de memoria a corto plazo es aquel que mide la agilidad del paciente para realizar las acciones o actividades diarias , en el momento en el que las realiza.
¿Qué es un test de memoria a largo plazo?
La memoria a largo plazo hace alusión a la memoria ilimitada, por tanto está relacionada con todo el aprendizaje de la experiencia del paciente así como de las actividades que se realizan de manera casi automática.
¿Hay tests de memoria para niños?
Sí. Se realizan mediante juegos amenos en los que el niño se sienta interesado para poder hacer una evaluación.
¿Cuánto dura un test de memoria?
El tiempo de cada test varía según su tipología. Generalmente en una evaluación completa de la memoria se realizan alrededor de 10 test diferentes teniendo una duración de entre media hora y una hora.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
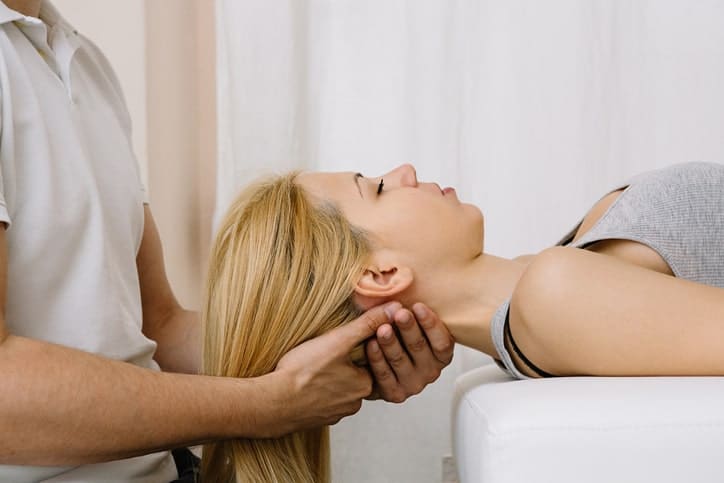
Contenido de salud
Terapia Craneosacral
Definición
Es una técnica de tratamiento utilizado en osteopatía donde se utilizan las manos para aplicar pequeñas presiones y movimientos rítmicos en cualquier zona ósea entre la cabeza y el sacro (parte inferior de la columna vertebral).
¿Cómo es la terapia craneosacral?
La terapia craneosacral se aplica en la consulta de un osteópata, en un ambiente silencioso, tranquilo y a temperatura agradable . El paciente se tumba en una camilla vestido de forma cómoda y el terapeuta palpa la región corporal que hay que tratar para sentir la dolencia.
El sistema cráneo sacral que se evalúa en esta terapia, se compone por el encéfalo, la médula espinal, el líquido cefalorraquídeo, las meninges, los huesos craneales, la pelvis y el sacro. L os movimientos y presiones ejercidos por el terapeuta son rítmicos y se basan en la percepción de los movimientos internos de los tejidos y fluidos del cuerpo, sobre todo del líquido cefalorraquídeo que rodea el sistema nervioso sintiendo los sutiles movimientos rítmicos de las estructuras que componen el sistema craneosacral. De forma progresiva el cuerpo se relaja y se libera de las tensiones y dolores que sufre.
¿Para quién está indicada?
Los terapeutas que aplican esta técnica indican que esta terapia puede aplicarse en un grupo amplio de dolencias como dolor de cabeza, ansiedad, depresión, insomnio , artritis de la articulación temporomandibular, dolor y contracturas cervicales, sinusitis, zumbido en los oídos, vértigo, dolores articulares, esguinces, lumbalgia, problemas digestivos, etc.
¿Por qué se realiza?
Se utiliza con el fin de encontrar un estado de relajación extrema que ayude al paciente a conectarse en sí mismo y a desbloquear los puntos dolorosos del cuerpo y flexibilizar las estructuras corporales con la ayuda e intervención manual del terapeuta.
Riesgos de la terapia craneosacral
Uno de los riesgos que se pueden presentar con la realización de la terapia craneosacral es que se ejerzan movimientos corporales forzando articulaciones (de la columna cervical, lumbar, etc) y se produzcan lesiones en estas estructuras. Porque aunque los movimientos que ejecutan los terapeutas son suaves, habitualmente no son profesionales de la salud con conocimientos de anatomía y fisiología, etc. necesarios para poder evaluar de forma adecuada las consecuencias de los movimientos aplicados. Por el mismo motivo, los pacientes que presenten patologías en las que una manipulación no es el tratamiento más adecuado (por ejemplo, dolor cervical producido por una metástasis tumoral); si el terapeuta desconoce estos términos puede provocar mayores daños que beneficios.
En general, como con todas las terapias llamadas alternativas, el mayor riesgo es abandonar tratamientos científicamente comprobados como eficaces para las dolencias que padecen los pacientes, por el hecho de pensar que los tratamientos llamados naturales son sustitutivos válidos, o acudir a realizarse este tipo de terapias cuando no se tienen dolencias adecuadamente diagnosticadas.
Preparación
Para la realización de esta terapia no se requiere una preparación especial. Se recomienda acudir a la consulta del terapeuta con ropa cómoda y no ajustada.
Cómo es la recuperación de la terapia craneosacral
Tras cada sesión de terapia craneosacral el paciente experimenta un estado de relajación que le lleva a una sensación de bienestar óptima. Por eso mismo, el paciente necesitará unos minutos para realizar una activación del cuerpo y la mente y adquirir capacidad de volver a realizar sus quehaceres habituales con vigor.
Resultados
Las expectativas de curación y beneficio de la aplicación de la terapia craneosacral se basan en el poder de curación del propio organismo, que el terapeuta acompaña y estimula para avanzar en la recuperación. Por este motivo se dice que el paciente puede sentir los beneficios de cada sesión durante semanas después de cada terapia, aunque se aconseja que el tratamiento se base en varias sesiones pautadas (mínimo 10) según la evaluación que haga el terapeuta.
Preguntas frecuentes
¿Cuál es el precio de la terapia craneosacral?
El precio de cada sesión de terapia craneosacral puede variar según el terapeuta que lo aplique, la evaluación de sus dolencias que se realice y el número de sesiones totales que se aconseje realizar. Habitualmente el precio ronda entre los 30 – 50 euros por sesión.
¿Es dolorosa la terapia craneosacral?
La terapia craneosacral no es dolorosa habitualmente. El paciente puede notar una leve sensación de presión con las manos del terapeuta que de forma frecuente produce una sensación de bienestar.
¿Cuánto dura una sesión de terapia craneosacral?
De forma habitual una terapia craneosacral dura entorno a 45 – 60 minutos , aunque depende de las exigencias y requerimientos de las dolencias que se quieren sanar, el terapeuta puede ajustar ese tiempo de forma individual.
¿Qué es la terapia craneosacral biodinámica?
La terapia craneosacral se enmarca dentro de la medicina natural o alternativa y se basa en el principio de autocuración del cuerpo, que busca siempre un estado de equilibrio . El terapeuta ayuda al organismo a buscar ese camino de sanación integrando leves presiones y movimientos rítmicos según él percibe con sus manos los movimientos del sistema craneosacral, transmitidos sobre todo por el líquido cefalorraquídeo que rodea el sistema nervioso.

Contenido de salud
Mindfulness
Actualizado el 10/01/2022
El mindfulness es un tipo de meditación que se asocia con ciertos beneficios para la salud. Se trata de una herramienta sencilla que utilizada de manera habitual puede contribuir a mejorar, especialmente, el bienestar psicológico.
Qué es el mindfulness
El mindfulness −o atención plena − es un tipo de meditación basado en técnicas orientales enfocado a controlar la atención y a tomar consciencia de la existencia y del funcionamiento del cuerpo. Su principal característica es la vinculación de la existencia en el presente, superando las preocupaciones del pasado y las incertidumbres del futuro.
Esta atención plena, que surge cuando se presta atención a la experiencia del presente, debe establecerse de un modo neutro, sin llegar a valorar ni juzgar. En lo inmediato, la técnica permite ser consciente de los movimientos y sensaciones del cuerpo, así como de las emociones.
El origen del mindfulness
La meditación se viene practicando desde hace miles de años por diferentes culturas orientales como la china o la hindú. El Dr. John Kabat Zinn adaptó y actualizó la disciplina de la meditación a occidente, creando el mindfulness hace varias décadas. Su objetivo era combatir el estrés a partir de las técnicas ancestrales de meditación de las culturas orientales.
El camino para vivir el presente
Con la práctica, gracias a la meditación se consigue focalizar la atención en diferentes aspectos relacionados con el cuerpo como la respiración, el latido del corazón, las sensaciones de la piel, etc.
Para iniciarse en el control de la atención, esta se debe centrar en la respiración durante 15-20 minutos, huyendo de distracciones y pensamientos.
Cuando se consigue asimilar esta rutina, se puede pasar a otras prácticas como el análisis corporal, en el que el objeto de meditación recorre las diferentes partes del cuerpo, la meditación sin objeto o las prácticas de compasión.
En otra etapa, se debe prestar atención a los gestos cotidianos como el lavado de manos o dientes, hacer la cama, conducir, etc. Se trata de hacerse más consciente de todas las cosas cotidianas mientras se realizan.
Finalmente, para tomar conciencia y poder ejercer la voluntad sobre nuestra atención es importante indagar sobre el modo en el que nos relacionamos con todas las cosas con las que interaccionamos y que pasan por nuestra mente para modular actitudes, aplicando atributos que incluyen la amabilidad, la aceptación, la paciencia, la curiosidad, la generosidad y la compasión.
La puesta en práctica del mindfulness debe hacerse en un espacio donde el paciente se sienta cómodo, sin ruidos ni distracciones y con una temperatura agradable.
El mindfulness se realiza sentado en el suelo, de manera cómoda, pero con la espalda recta para facilitar la respiración y con las extremidades relajadas.
Algunos ejercicios sencillos de mindfulness
Respiración de aterrizaje . El ejercicio se basa en realizar inspiraciones y espiraciones suaves y profundas por la nariz. El objetivo es enfocar la atención en la respiración y liberar la tensión y el estrés acumulado.
Escucha activa . Se trata de centrar la atención en los sonidos. Hay que escuchar, con los ojos cerrados, los sonidos que provienen de alrededor. No es preciso identificar el origen del sonido, sino reflexionar sobre él y hacer una valoración según el agrado con que se escucha.
Desayuno anti automático . El objetivo es combatir el “piloto automático” en las acciones rutinarias, desayunando de forma tranquila, saboreando los alimentos y diferenciando con calma los sabores y texturas, de forma que la persona centre su atención plena en la comida y ese momento presente.
Resultados del mindfulness: implicaciones para la salud
Los avances en neurociencia, así como la evolución en el conocimiento del cerebro, han podido constatar beneficios para la salud psicológica y física derivados de la meditación y el mindfulness. De este modo, el número creciente de estudios clínicos sobre las implicaciones sobre la salud de la meditación que se han llevado a cabo ha supuesto que cada vez más profesionales de la salud y psicólogos incorporen la meditación como parte complementaria a la terapia de sus pacientes.
De este modo, aspectos de la salud que pueden beneficiarse de la meditación y el mindfulness incluyen:
La salud cardiovascular. Los efectos de la meditación parecen aportar mejoras sobre la hipertensión arterial, la diabetes tipo 2, la dislipemia, así como regular positivamente los niveles de cortisol, hormona desencadenante del estrés.
La calidad del sueño . Mejorando aspectos del descanso en personas con insomnio y trastornos del sueño.
El dolor crónico . Se han podido apreciar mejoras en diversas patologías que cursan con dolor crónico.
Factores de riesgo psicológicos . Incluyendo la ansiedad , el estrés, determinados síntomas depresivos y un mayor control emocional.
El rendimiento cerebral. Se pueden experimentar mejoras, especialmente en aspectos como la capacidad de concentración y la memoria.
Mindfulness como hábito
Los beneficios derivados de la práctica del mindfulness requieren de su práctica regular, instaurando el hábito como una actividad cotidiana más.
Preguntas frecuentes
¿Para quién está indicado el mindfulness?
Cualquier persona lo puede poner en práctica para mejorar su calidad de vida mediante la meditación y relajación.
¿Qué beneficios aporta?
Esta técnica meditativa permite mejorar la calidad de vida del paciente, combatiendo el insomnio y mejorando la concentración y la creatividad. También puede reducir el estrés y la ansiedad e incrementar el control emocional. Finalmente, puede determinar beneficios en la salud cardiovascular y el dolor crónico.
¿Tiene riesgos?
El mindfulness es una práctica no invasiva y de relajación, por lo que no tiene que producir ningún riesgo a las personas sanas.
¿Dónde se practica el mindfulness?
Lo más importante para practicar cualquier tipo de meditación es que la persona se sienta a gusto. Siempre es aconsejable que sea un lugar cómodo, sin ruido, con una temperatura agradable y que no estén presentes dispositivos electrónicos u objetos que puedan distraer.
¿Cuánto cuesta una sesión de mindfulness?
El precio medio por una sesión de mindfulness está alrededor de los 40 €.
¿Cuánto dura una sesión de mindfulness?
Una sesión de mindfulness tiene una duración de entre 45 y 60 minutos.
¿Tiene el mindfulness una base científica?
Sí. Existe diversidad de estudios que han mostrado, especialmente, beneficios relacionados con síntomas de depresión, ansiedad y estrés.
Bibliografía
Asociación Española de Mindfulness y Compasión. Mindfulness .
Kabat-Zinn J et al. Effectiveness of a meditation-based stress reduction program in the treatment of anxiety disorders. Am J Psychiatry 1992; 149(7): 936-43. doi: 10.1176/ajp.149.7.936 .
Hofmann SG, Gómez AF. Mindfulness-Based Interventions for Anxiety and Depression. Psychiatr Clin North Am 2017; 40(4): 739-749. Doi: 10.1016/j.psc.2017.08.008 .
Creswell JD. Mindfulness Interventions. Annu Rev Psychol 2017; 68: 491-516. doi: 10.1146/annurev-psych-042716-051139 .
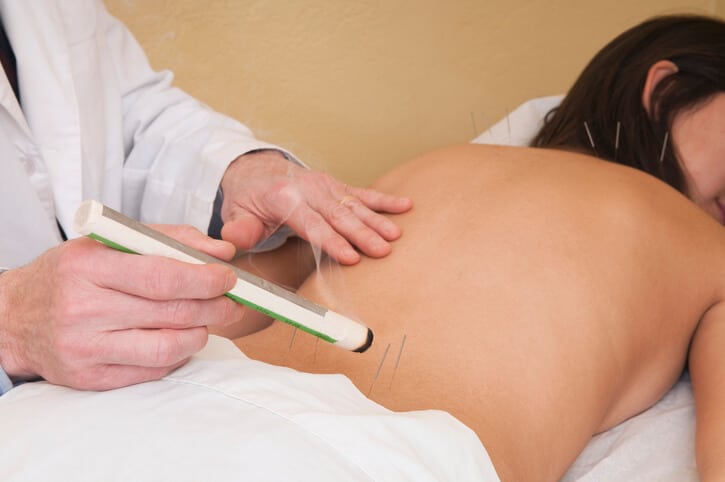
Contenido de salud
Moxibustion
Definición
La moxibustión es un tratamiento terapéutico que proviene de la medicina tradicional China basada en la aplicación de calor en diferentes partes de la anatomía humana como método para estimular diferentes partes del cuerpo con el fin de curar enfermedades o dolencias .
Se aplica a través de la combustión de una planta llamada Artemisa que es prensada y enrollada de manera similar a un puro y recibe el nombre de “moxa”.
¿Cómo es la moxibustión?
La moxibustión la debe llevar a cabo un profesional terapeuta de la Medicina Tradicional China, se puede combinar con otras técnicas como la acupuntura.
Una vez fijado el diagnóstico y la técnica a seguir, las sesiones tienen una duración de uno 20 minutos variando según el método elegido .
La moxa, es la parte de la raíz de la planta Artemisa Vulgaris que se utiliza para este tratamiento, puede ser aplicada directa o indirectamente sobre el cuerpo del paciente.
Si se aplica de manera directa, la moxa se coloca sobre las zonas del paciente a tratar en forma de conos de forma que se aplica el calor directamente pero sin producirse quemaduras.
De manera indirecta se puede aplicar a través de un cono similar a un puro, a través de cajas que incluyan dentro la moxa, colocando una base de productos naturales como el ajo o el jengibre y encima la moxa.
Según las necesidades del paciente así será la elección del tratamiento.
¿Para quién está indicada?
La moxibustión se aplica en pacientes ante numerosas enfermedades o dolencias , siendo las más comunes el estrés, la artrosis, la anemia, la rigidez muscular y ante problemas circulatorios.
¿Por qué se realiza?
Se realiza para equilibrar la energía del cuerpo del paciente, de manera que en las zonas específicas que se determinan, se aplica calor para que la sangre y la energía fluya correctamente por todo el cuerpo, logrando así el equilibrio en la circulación energético-sanguínea.
Riesgos de la moxibustión
La moxibustión es una terapia que no presenta riesgos durante su realización si la llevan a cabo profesionales, ya que en caso de aplicarla indebidamente puede quemarse al paciente.
Por otro lado está contraindicada en algunos pacientes cuando:
Presentan cardiopatías
En zonas próximas a órganos sensoriales como la nariz o los ojos.
Si padece fiebre en ese momento.
Si la zona a tratar presenta heridas o está hinchada.
Preparación
Previamente al inicio de la terapia con moxibustión el especialista terapéutico debe realizar un diagnóstico al paciente para determinar qué técnica utilizar.
Muchas veces se aplica de manera conjunta a otros tratamientos como la acupuntura o la fitoterapia, por lo que el diagnóstico posee gran importancia.
Cómo es la recuperación de la moxibustión
Tras cada sesión el paciente no debe realizar ningún proceso exhaustivo ya que es una terapia no invasiva. Deberá controlar que su cuerpo no mantenga la temperatura demasiado elevada y en caso de que sea así deberá comunicárselo al terapeuta por si fuera necesario suspender las siguientes sesiones.
Este proceso de recuperación con la moxibustión es lento y el paciente requiere de varias sesiones para empezar a notar la mejoría.
Resultados
Si la técnica de la moxibustión se lleva a cabo correctamente y por profesionales cualificados los resultados obtenidos serán positivos de manera que las dolencias o los síntomas por los cuales el paciente recibió este tratamiento habrán sido curados .
Es un proceso algo lento , cuyos resultados no se ven en el momento, pero si existe una mejoría a lo largo del tiempo según se va aplicando la terapia.
Preguntas frecuentes
¿Se puede realizar moxibustión estando embarazada?
En algunos casos se indica a mujeres embarazadas durante su tercer trimestre de embarazo cuando el bebé está dado la vuelta (viene de nalgas) para que se gire y pueda tener un parto natural evitando la cesárea.
Siempre se debe desarrollar bajo las manos de un profesional.
¿Cuánto cuesta la moxibustión?
El precio de la sesión oscila entre los 25 € y los 50 €, variando según el número de sesiones y el centro al que se acuda .
¿Se utiliza la moxibustión para bajar de peso?
La moxibustión puede ayudar a bajar de peso a los pacientes , ya que la moxa (planta prensada que se emplea en el proceso) elimina la retención de líquidos, lo que permite al paciente pesar menos si sigue las indicaciones adecuadas del terapeuta.
¿Qué plantas se utilizan en la moxibustión?
Principalmente se emplea la raíz de la planta Artemisa Vulgaris, la cual se prensa y desmiga para ser enrollada en forma de puro. Este se prende y es el que aporta calor.
A esta planta también se la conoce como hierba de San Juan, madra y crisantemo .
¿Dónde puedo acudir a someterme a moxibustión?
Las sesiones de moxibustión se suelen realizar en centros especializados en acupuntura terapéutica y en centros de Medicina Tradicional China (MTC) .
A la hora de elegir el centro al que acudir hay que tener en cuenta la importancia de la profesionalidad de quien nos atienda y del centro en sí.
Contenido de salud
Infiltración Hombro
Definición
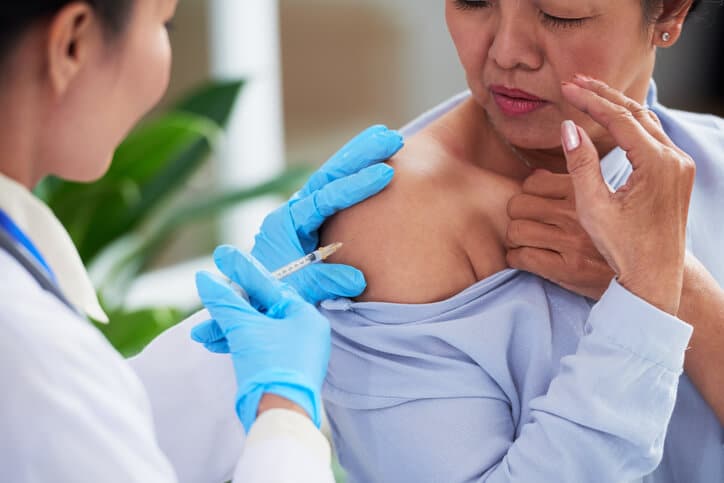
La infiltración de hombro es una técnica que consiste en inyectar un medicamento antiinflamatorio (cortisona) para que actúe directamente en la articulación y en la zona de la lesión en el mismo. La cortisona se combina mayormente con anestesia ya que así reduce la inflamación y disminuye el dolor .
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Cómo es una infiltración de hombro?
Una infiltración de hombro es una técnica que se realiza de forma segura y ambulatoria, de manera rutinaria en el consultorio del médico, con anestesia local y que supone pocas molestias .
Existen tres vías de infiltración de hombro: posterior, anterior y lateral.
Infiltración vía posterior: es la vía más sencilla y la más recomendada. Es decir, la que más se usa para realizar una infiltración en el hombro.
El paciente se coloca sentado, con los brazos flexionados y apoyados sobre las piernas o una mesa. Se realiza la infiltración por debajo del extremo del acromion (parte de la escápula de forma saliente y plana en la parte superior y externa del hombro), dirigiendo la aguja de forma perpendicular, en sentido anterior hacia la apófisis coracoides (saliente óseo que está en la parte superior y anterior de la escápula), que el médico estará palpando con el dedo índice.
Infiltración vía anterior : el paciente se coloca sentado con los antebrazos apoyados en los muslos y las manos en el abdomen. Se localiza la articulación gleno humeral y se coloca uno de los dedos entre la apófisis coracoides y la cabeza humeral . A medida que el brazo se desplaza en rotación interna se empieza a infiltrar.
Infiltración vía lateral: el paciente debe estar sentado con los brazos flexionados sobre las piernas, se realiza 1 cm por debajo del extremo lateral del acromion.
En todas la infiltraciones se suele usar 2 ml de corticoides depot y 1 ml de anestesia juntos.
Se debe realizar la infiltración en los puntos marcados previamente, si se encuentra resistencia no se debe forzar ya que se podría lesionar algún tendón, al aspirar la aguja si se ve sangre se tendrá que sacar cuidadosamente para no dañar algún nervio y volver a introducirla. Tras terminar el procedimiento se debe revisar la zona para evitar sangrados.
¿Para quién está indicada?
La infiltración de hombros está indicada para tratar distintos procesos inflamatorios crónicos o agudos de la articulación tales como
Bursitis.
Artritis o Artrosis.
Tendinitis.
Tenosinovitis.
Fascitis.
Fractura intraarticular.
Artrocentesis
¿Por qué se realiza?
La infiltración de hombro de realiza porque:
Es un procedimiento que constituye una forma efectiva para reducir la inflamación de una articulación.
Para disminuir el dolor y acelerar el proceso de curación.
Acelerar la recuperación funcional en lo pacientes y así tener mejor calidad de vida.
Si se infiltra el medicamento directamente en el lugar donde está el dolor, la mejoría es más rápida que usar un tratamiento por vía oral
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Riesgos de la infiltración de hombro
Los riesgo de una infiltración de hombro son:
El más importante es el riesgo de infección. Para prevenirlo el médico debe emplear medidas de antisepsia en el momento de realizar la infiltración.
El síncope vasovagal. Los pacientes muy nerviosos pueden desmayarse en el momento de una infiltración.
En algunas ocasiones hematoma, que no son muy frecuentes.
Preparación
La infiltración de hombro no requiere de una preparación especial para realizar este procedimiento.
Para hacer la infiltración, el médico debe explicarle al paciente adecuadamente la técnica, los beneficios y las posibles complicaciones.
Antes de infiltrar se debe colocar al paciente de forma cómoda y adecuada.
Lavar la zona con algun antiseptico (povidona iodada).
El paciente no necesita estar en ayunas.
Cómo es la recuperación de una infiltración de hombro.
En la recuperación de una infiltración de hombro, se recomienda que:
El paciente tenga reposo relativo de la articulación durante las primeras 24 horas, por lo que se puede poner un cabestrillo si es necesario para evitar fuga del líquido infiltrado. También porque así puede mejorar el efecto de la inyección.
Se recomienda aplicar frío local en la zona inyectada durante las primeras horas.
Si siente dolor o molestias puede tomar analgesicos para aliviarlo.
El traumatólogo puede indicar un antibiótico profiláctico.
No se recomienda realizar esfuerzo o actividades intensas.
En caso de notar cualquier anormalidad como dolor intenso, fiebre o cambios de color de la articulación después de una infiltración, se debe acudir a su médico.
Resultados
Los resultados de una infiltración de hombro le proporcionan al paciente reducir la inflamación de la articulación y el dolor de una manera más rápida y efectiva .
La mayoría de las inyecciones suelen tardar 24-48 horas para tener pleno efecto. Si el anestésico local se da con la inyección de esteroides, se puede sentir una mejora casi inmediata. Algunos pacientes refieren meses de alivio.
La infiltración puede tener un efecto rebote en algunos casos, agravando un poco el dolor, pero por un período no mayor de 48 horas. Se recomiendan solo tres infiltraciones al año.
Preguntas frecuentes
¿Qué es una infiltración?
La Infiltración es introducir una sustancia antiinflamatoria mediante una jeringuilla a cualquier zona del cuerpo. El objetivo del tratamiento con infiltraciones localizadas en lugar del tratamiento con pastillas orales es disminuir el dolor y acelerar el proceso de curación.
¿Es muy dolorosa la infiltración de hombro?
No es dolorosa la infiltración de hombro, se asemeja a una inyección cualquiera que se puede hacer en el brazo, pero sí, en ocasiones son un poco molestas .
¿Cuál es el componente que se inyecta en una infiltración?
El componente que se inyecta en la infiltración es generalmente un esteroide de depósito , si bien la elección dependerá de la preferencia del médico, pero no hay evidencia que un tipo de esteroide sea mejor que otro. Los tipos de esteroides disponibles son la metilprednisolona, el acetónido de triamcinolona y la betametasona.
¿Cuál es el tipo de infiltración más común?
La infiltración más común es la que se hace por via posterior del hombro .
¿Debo ir acompañado a una infiltración de hombro?
No es necesario que acuda acompañado a una infiltración de hombro, ya que no se emplea anestesia , por lo que no se tiene que recuperar, es un procedimiento sencillo que requiere reposo, pero le permite al paciente hacer vida prácticamente normal desde el principio.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Contenido de salud
Salpingectomía
Definición
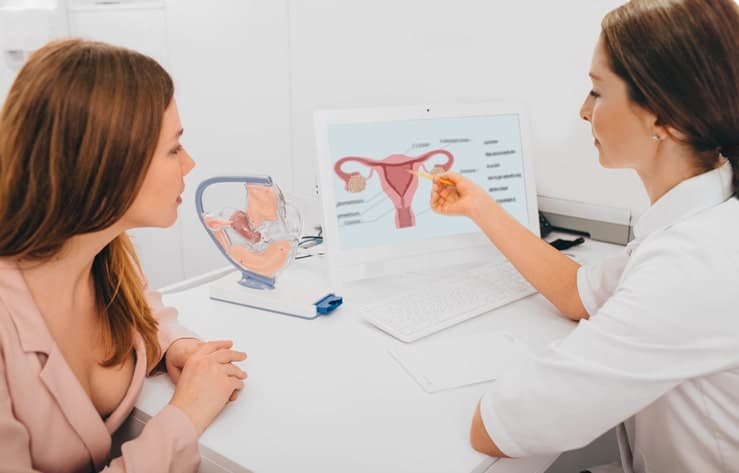
La salpingectomía es la extirpación de una o ambas trompas de Falopio de la mujer debido a patologías o alteraciones que pueden afectar a su sistema reproductor . Las trompas de Falopio transportan óvulos de los ovarios al útero. Estas son parte del sistema reproductivo de la mujer.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Cómo es la salpingectomía?
La salpingectomía es un procedimiento que se realiza bajo anestesia general, aunque en algunos casos puede realizarse bajo anestesia local. Puede durar alrededor de 40 minutos. En caso de complicaciones como adherencias y sangrados, el procedimiento puede tardar más.
Existen varias técnicas para realizar la salpingectomía como son:
Laparoscópica o por incisión abdominal: es una intervención quirúrgica mínimamente invasiva. El cirujano hace dos pequeños cortes en el abdomen. Se introduce un laparoscopio y con ayuda de una cámara el cirujano puede observar y realizar el procedimiento de extirpación con precisión. Esta es considerada una de las técnicas más utilizada en la actualidad.
Minilaparotomía : esta técnica es más frecuente hacerla después del parto, ya que la posición del útero permite al médico alcanzar con más facilidad las trompas de falopio. Solo se necesita una pequeña incisión para que el cirujano pueda ver el interior del abdomen con claridad.
Laparotomía: consiste en hacer una apertura quirúrgica en la cavidad abdominal, se realiza una incisión grande en el abdomen con el fin de poder acceder a los órganos internos y proceder a retirar de las trompas de falopio.
¿Para quién está indicada?
La salpingectomía está indicada para:
Embarazo ectópico (e mbarazo en el que el óvulo fecundado se implanta fuera del útero, especialmente en la trompa de Falopio ).
Endometriosis ( enfermedad en la que el tipo de tejido que normalmente crece dentro del útero crece fuera del útero ).
Prevención del cáncer de ovario.
Histerectomía ( operación quirúrgica que consiste en extirpar el útero total o parcialmente) .
Como método anticonceptivo.
Inflamación de las trompas de Falopio o salpingitis.
¿Por qué se realiza?
Una salpingectomía se realiza para:
Tratar un embarazo ectópico.
Cáncer, endometriosis.
Una infección.
También podría realizarse para evitar un embarazo o algunos tipos de cáncer.
Riesgos de la salpingectomía
Los riesgos de la salpingectomía son:
Hemorragias.
Infección, durante o después del procedimiento, que podría necesitar otro procedimiento quirúrgico.
Daño a órganos adyacentes como: ovarios, útero, vagina, intestinos o vejiga.
Formación de coágulos sanguíneos.
Sangrado uterino anormal por alteración de la vascularización de los ovarios.
Embarazo ectópico.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Preparación
Pasos antes de realizar una salpingectomía:
El médico debe realizar examen médico completo, analítica de sangre y electrocardiograma si es necesario para asegurarse del estado de salud de la paciente.
La paciente debe estar en ayunas de más de 8 horas antes del procedimiento.
El médico le va a informar de qué medicamentos puede tomar el día de la cirugía.
La paciente debe evitar tomar medicamentos anticoagulantes o antiinflamatorios, como la Aspirina , o el Ibuprofeno , para evitar el riesgo de sangrado durante el procedimiento.
Evaluación psicológica de la paciente antes del procedimiento, si su médico lo considera necesario.
Cómo es la recuperación de la salpingectomía
La recuperación de una salpingectomía es rápida, después del procedimiento:
La paciente debe estar en reposo relativo durante los primeros días.
Es posible que la paciente tenga sangrado y secreción vaginal durante varios días.
Si la cirugía que se realizó a la paciente fue laparoscópicamente, es probable que sienta dolor en sus hombros y/o espalda.
El médico le informará de cuándo podrá volver a tener una vida sexual activa y practicar ejercicio.
En algunos casos es posible que en los días posteriores a la cirugía, la paciente presente molestias abdominales e hinchazón debido al gas insuflado para expandir el abdomen.
La paciente debe evitar levantar objetos pesados los primeros días.
Una vez pasados los días de recuperación, la paciente puede continuar con su vida normal, sin tener efectos a largo plazo.
Resultados
Los resultados de una salpingectomía son muy satisfactorios, ya que es un método anticonceptivo definitivo, desde el mismo momento en el que se realiza la cirugía. La tasa de fallo es muy baja.
Es una buena opción para aquellas mujeres que no quieran tener más hijos y que no desean utilizar otros métodos de prevención. no afecta a los niveles hormonales en el cuerpo y tampoco interfiere con el deseo sexual. Además, ayuda a reducir la posibilidad de padecer de cáncer de ovario en el futuro.
Preguntas frecuentes
¿Qué es la Pomeroy?
La Pomeroy es una técnica utilizada en las ligaduras de trompas, que permite reconstruir las trompas después de esta . Se suelen recortar unos 3 ó 4 centímetros de cada trompa, con lo cual su longitud normal de 10 a 12 centímetros se puede reducir a unos 6 ó 9 centímetros. Esto permite que se puedan reconstruir posteriormente con mayor facilidad.
¿Qué es la salpingectomía unilateral?
La salpingectomía unilateral es una intervención quirúrgica que consiste en la extirpación de una sola trompa de Falopio.
¿Qué es salpingectomía por embarazo ectópico?
La salpingectomía por embarazo ectópico es la implantación del embrión en la trompa en lugar del útero . El crecimiento del embrión en la trompa puede provocar su rotura y, por eso, esta tiene que ser extirpada.
¿Qué es salpingectomía laparoscópica?
La salpingectomía laparoscópica es una cirugía no invasiva que consiste en la introducción de un sistema óptico a través de una incisión pequeña en el abdomen para poder observar la cavidad . Se hace otra pequeña incisión justo por encima del vello púbico y se retiran las trompas con una sonda.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Contenido de salud
Sedación
Definición
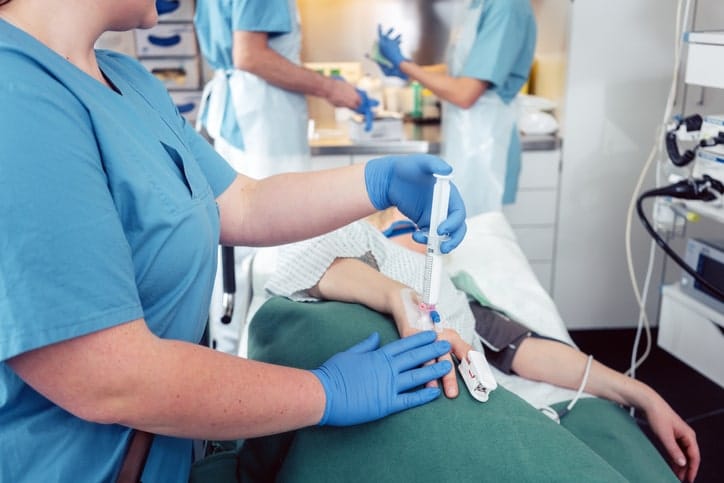
La sedación es un procedimiento anestésico que se utiliza para ayudar a los pacientes a relajarse mediante medicamentos . Se provoca una disminución de la excitación nerviosa y del dolor físico, con el objetivo de producir un estado en que el paciente se encuentre relajado y tranquilo.
Se suele administrar antes de realizar algunos procedimientos, en fases previas a inducir la anestesia, para realizar técnicas diagnósticas o terapéuticas o en enfermos graves y antes de realizar cualquier intervención quirúrgica permitiendo que el paciente esté calmado. Los fármacos se administrarán según el sexo, la edad, el peso y el estado físico y mental del paciente.
¿Cómo es la sedación?
En la sedación el paciente puede recibir el medicamento a través de una vía intravenosa (en una vena) o una inyección intramuscular. Empezará a sentirse somnoliento y relajado muy rápidamente. Si el médico le administra el medicamento de forma oral (pastillas), el paciente va a sentir los efectos después de 30 o 60 minutos aproximadamente. Durante todo el procedimiento el paciente estará totalmente controlado midiendo la tensión arterial y la respiración.
Puede realizarse una sedación consciente, es decir, permite mantener todos los reflejos del paciente manteniendo la vía aérea libre de forma independiente y continua . Permite también una adecuada respuesta al estímulo físico o verbal en la que hay respuesta a órdenes verbales. El paciente está tranquilo, no dormido.
También en algunos casos puede realizarse una sedación profunda en la cual el paciente no es despertado fácilmente . Puede acompañarse de una pérdida total o parcial de los reflejos de defensa de la vía aérea, que incluye la pérdida de la habilidad para mantener la vía aérea abierta de forma independiente y continua y de responder a los estímulos físicos o verbales de forma intencionada.
El paciente está profundamente dormido, necesita a veces soporte para la respiración, sin llegar necesariamente a intubación endotraqueal (ventilación mecánica). Permite procedimientos más prolongados con niveles de dolor leve a moderado.
¿Para quién está indicada?
La sedación está indicada para:
Pacientes a los que se les realizará algún procedimiento quirúrgico menor o alguna prueba diagnóstica.
Reducir la ansiedad en el paciente.
Aumentar la tolerancia del pacientes en procedimientos de larga duración.
Disminuir el dolor producido por la inyección de anestésico local.
¿Por qué se realiza?
La sedación se realiza porque:
Evita los riesgos asociados a la anestesia general en cualquier procedimiento quirúrgico.
La recuperación del paciente es más rápida y la salida del hospital también.
Las complicaciones post quirúrgicas son menores.
Ofrece algunas ventajas al médico que realiza el procedimiento, tales como un mejor control sobre el curso de la operación, disminución del tiempo en la intervención quirúrgica, el paciente está más cooperador lo que permite que se le pueda hacer cualquier examen o prueba sin que este se ponga nervioso o intranquilo.
Riesgos de la sedación
Los riegos de la sedación consciente normalmente son escasos, siendo un procedimiento seguro. Sin embargo, puede tener riesgos como:
Que se administre demasiada cantidad del medicamento y se puedan presentar problemas con la respiración.
La sedación profunda puede ocasionar que el paciente necesite ayuda para respirar.
El paciente podría presentar dolor de cabeza o náuseas causadas por el medicamento.
El medicamento en exceso podría provocar que el paciente quede inconsciente.
La respiración podría no ser regular o se puede detener. El paciente podría requerir de un ventilador que lo ayude a respirar.
El riesgo de presentar problemas es mayor si usted tiene enfermedades del corazón o pulmón, tiene una lesión en la cabeza o consume alcohol con regularidad.
Preparación
La preparación para una sedación precisa que antes del procedimiento:
El paciente informe a su médico si está o podría estar embarazada.
Es necesario que el paciente informe a su médico qué medicamentos está tomando, incluso fármacos, suplementos o hierbas que haya comprado sin una receta médica.
Debe comentarle a su médico acerca de alergias o problemas de salud que el paciente tenga.
Informar al médico si algunas vez le han administrado anestesia, y qué tipo de anestesia o sedación ha recibido antes.
El médico puede indicarle al paciente que se realice exámenes de sangre y orina y un examen físico completo para valorar su estado de salud.
El paciente debe seguir las instrucciones del médico sobre cuándo dejar de comer y beber para realizar la sedación.
No debe tomar alcohol la noche anterior ni en el día del procedimiento.
Cómo es la recuperación de una sedación
La recuperación de una sedación después del procedimiento generalmente:
Después de la sedación consciente, el paciente se va a sentir somnoliento y puede tener dolor de cabeza o sentir náuseas.
Durante la recuperación, el dedo del paciente irá sujetado a un dispositivo especial (oxímetro de pulso) para verificar los niveles de oxígeno en la sangre.
La presión arterial se verificará con un esfigmomanómetro en el brazo aproximadamente cada 15 minutos.
El paciente debe ser capaz de irse a casa de 1 a 2 horas después del procedimiento.
Resultados
Los resultados de una sedación son muy efectivos tanto para el paciente porque le permite estar tranquilo y relajado, como para el médico que le ofrece la ventaja de tener control del paciente sin que esté alterado o nervioso para realizar cualquier procedimiento quirúrgico.
La sedación tiene que ser adaptada según las necesidades de cada paciente, con el fin de reducir la ansiedad y el dolor generados la intervención que se vaya a realizar.
Preguntas frecuentes
¿Cuánto dura el efecto de una sedación?
Los efectos de la sedación duran aproximadamente de 40 a 60 minutos.
¿Es lo mismo sedar que anestesiar?
No es lo mismo, la sedación es un medicamento que ayuda al paciente a relajarse. Mientras que la anestesia es un medicamento que ayuda a bloquear el dolor y la sensibilidad.
¿Es dolorosa la sedación?
No es dolorosa la sedación, lo único que sentirá el paciente es un pequeño pinchazo cuando se introduzca el medicamento por vía intravenosa.
¿Cuándo recuperaré la consciencia?
El paciente recuperara la conciencia en una sedación profunda después que pase el efecto de la misma, generalmente en menos de una hora. Si se utiliza sedación consciente el paciente estar despierto, pero tranquilo y relajado.
¿Tiene efectos secundarios?
La sedación puede presentar efectos secundarios como:
Que el paciente no pueda recordar lo que ocurrió durante el procedimiento.
El paciente puede presentar dolor de cabeza o náuseas.
En la mayoría de los casos pueden presentarse leves mareos al levantarse de la cama.

Contenido de salud
Quiropraxia
Definición
La quiropraxia es un tipo de medicina alternativa que se ocupa del diagnóstico, tratamiento y prevención de los trastornos mecánicos del sistema músculo-esquelético, y de los efectos que éstos tienen sobre el sistema nervioso y la salud general.
Se basa en tratamientos manuales que incluyen el ajuste vertebral y otras manipulaciones articulares y de tejidos blandos.
¿Cómo es la quiropraxia?
La quiropraxia t rata de restituir a su posición normal las vértebras desplazadas y de este modo tratar las enfermedades que las mismas pueden producir. El terapeuta explora con los dedos la columna vertebral para identificar el lugar donde se ha producido el pinzamiento nervioso y subsana el desplazamiento de la vértebra mediante una ligera presión.
Este movimiento suele ocasionar un chasquido que impresiona al paciente, pero que no es dolorosos y se efectúa coordinando las respiración con las manipulaciones.
Se requieren varias sesiones para eliminar completamente la presión sobre el nervio y, como consecuencia, las tensiones existentes en los tejidos adyacentes, restableciendo el flujo normal de energía.
¿Para quién está indicada?
La quiropraxia está indicada para procesos como afecciones de la columna vertebral, dolor de espalda, brazos y piernas, dolores de cabeza, colon irritable y gastritis, agotamiento físico, ansiedad o estrés y vértigo o mareos.
¿Por qué se realiza?
La quiropraxia se realiza par alinear los huesos en las articulaciones, en ocasiones algunos factores como los traumatismos, lesiones deportivas o la tensión de los músculos, generan tensión en la inserción de los huesos lo que contribuye a que estos se desplacen de su normal localización, esta falta de alineación origina dolencias y limitaciones para llevar a cabo algunos movimientos.
El control adecuado del sistema nervioso es esencial para todas las funciones del mismo, incluyendo todo el control de órganos, el sistema inmunitario, el control muscular, el equilibrio químico y el balance hormonal. Es decir, la función de los quiroprácticos es llevar a cabo un tratamiento para obtener un control del sistema nervioso producido por las vértebras.
Riesgos de la quiropraxia
Los riesgos de la quiropraxia e stán relacionados con una incorrecta manipulación que pudiera causar lesiones como dañar una arteria ocasionando una fisura en su pared o bien desprendimiento de un trombo o coágulo de sangre. Por lo que el procedimiento debe ser realizado por personal entrenado y capacitado.
En ocasiones puede dar origen a otras lesiones, como hematomas, lesiones en las paredes de las arterias e incluso un accidente cerebrovascular.
Para evitar riesgos o consecuencias mayores, no se debe realizar el procedimiento en casos de osteoporosis grave, cáncer de la columna vertebral, presentar entumecimiento, hormigueo o pérdida de fuerza en un brazo o en una pierna o riesgo de presentar accidentes cerebrovasculares.
Preparación
La quiropraxia no necesita una preparación especial para realizar el procedimiento. Es necesario que el paciente informe a su médico cuál es su problema para saber que tipo de tratamiento proporcionarle. El quiropráctico preguntará sobre su historia clínica, lesiones y enfermedades o si está tomando algún medicamento, estilo de vida, ejercicio o si consume alcohol, tabaco o drogas. Realizará al paciente un examen físico, que incluye prueba de movilidad de la columna vertebral, para asegurarse del buen estado de salud del paciente.
Cómo es la recuperación de la quiropraxia
La recuperación de una quiropraxia no es problemática. Los días después del procedimiento se puede tener sensación de agujetas, consecuencia de las manipulaciones realizadas o pequeño dolor.
Resultados
La quiropraxia produce unos resultados que son muy útiles y efectivos para aliviar las dolencias por desplazamiento de la articulación, pudiendo ser un alivio de los síntomas, un aumento en el rendimiento o una sensación general de bienestar.
El resultado real del ajuste quiropráctico, sin embargo, es que las funciones nerviosas funcionen al 100%. El resultado final tras la quiropraxia es un organismo más sano y una vida más plena de adentro hacia afuera.
Preguntas frecuentes
¿Qué es un médico quiropráctico?
Un médico quiropráctico es un profesional especialista en quiropraxia. Son los que tratan a personas con problemas musculares y óseos, como dolor de cuello, dolor lumbar y afecciones de la columna vertebral.
¿Qué es un masaje quiropráctico?
Un masaje quiropráctico es una terapia basada en la aplicación de manipulaciones. Se efectúa un conjunto de movimientos sobre las articulaciones con la finalidad de recuperar su alineación normal. Estos masajes son conocidos como ajustes quiroprácticos y constituyen la base de la quiropraxia.
¿Es muy dolorosa la quiropraxia?
La quiropraxia no es dolorosa , normalmente los pacientes experimentan una sensación de relajación durante el procedimiento.
¿Podré hacer vida normal tras una sesión de quiropraxia?
Sí, el paciente podrá hacer una vida normal tras una sesión de quiropraxia. En algunos casos es necesario realizar más de una consulta para obtener mejores resultados, pero esto no interfiere con la vida cotidiana del paciente.
¿Qué diferencia hay entre un quiropráctico y un fisioterapeuta?
La diferencia que hay entre un quiropráctico y un fisioterapeuta está en que el quiropráctico trabaja especialmente para la recuperación del sistema corporal, mediante intervenciones a nivel del sistema músculo-esquelético de una persona, con el fin de corregir sus problemas de articulaciones, nervios y ajustar las vértebras. Mientras que el fisioterapeuta ayuda a las personas a recuperar la movilidad y la función de su cuerpo, después de un problema médico. Estos trabajan con discapacidades físicas y controlar el dolor.
La principal diferencia entre un quiropráctico y un fisioterapeuta son las técnicas y medios que utilizan para lograr la recuperación de las personas.
Contenido de salud
Transplante de Hígado
Definición
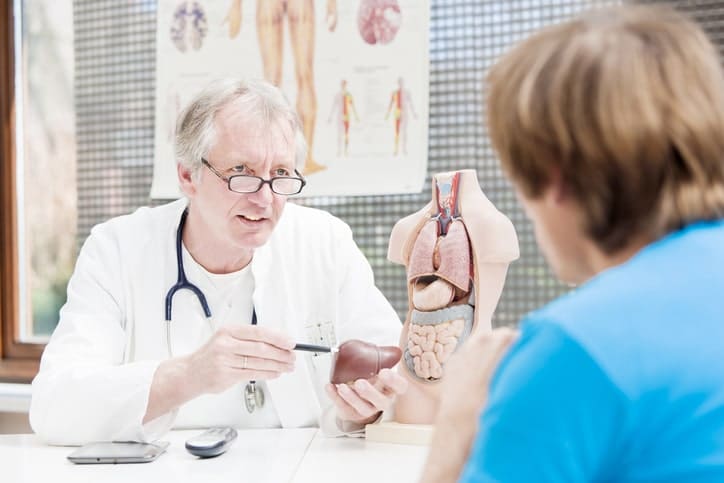
Un trasplante de hígado es un procedimiento quirúrgico para extirpar el hígado que ya no funciona adecuadamente y reemplazarlo por un hígado saludable de una persona recientemente fallecida o bien de un donante vivo. Esta última opción se da cuando una persona dona parte de su hígado a un paciente en particular.
El hígado es el órgano interno más grande, el cual realiza varias funciones importantes, tales como: eliminar bacterias y toxinas de la sangre, prevenir de infecciones, regular respuestas inmunes, producción de bilis (líquido amarillo- verdoso que ayuda al organismo a absorber grasas, colesterol y vitaminas solubles en grasa), así como procesar nutrientes, medicamentos y hormonas.
¿Cómo es el trasplante de hígado?
La cirugía de trasplante de hígado se realiza con anestesia general, por lo que el paciente estará totalmente dormido durante el procedimiento. El cirujano de trasplantes realiza una incisión larga en el abdomen para acceder al hígado .
La ubicación y tamaño de la incisión varía conforme al paciente. El cirujano desconecta el suministro de sangre del hígado y los ductos biliares (estructuras tubulares que transportan la bilis hasta el intestino delgado) y luego retira el hígado enfermo. El hígado donante se coloca en el cuerpo sustituyendo al dañado, y se reconectan los vasos sanguíneos y los conductos biliares. Una vez que el nuevo hígado está en su lugar, el cirujano usa puntos y grapas para cerrar la incisión quirúrgica.
¿Para quién está indicado?
El trasplante de hígado está indicado para:
Para personas con insuficiencia hepática, cuya enfermedad no puede controlarse mediante tratamiento.
Para pacientes con cáncer de hígado.
Para pacientes con hepatitis fulminante (fallo hepático súbito que requeriría un trasplante urgente).
¿Por qué se realiza?
El trasplante de hígado se realiza porque el paciente padece una insuficiencia hepática crónica de larga evolución que se transforma en cirrosis (formación de cicatrices en el hígado que reemplazan al tejido normal afectando así su función).
También se puede realizar el trasplante por algún tipo de cáncer que se origina en el hígado.
Otra causa puede ser por hepatitis fulminante. En los niños, la razón más común es la atresia biliar, una enfermedad de los conductos biliares.
Riesgos del trasplante de hígado
Entre los riesgos del trasplante del hígado están:
Sangrado.
Infección.
Complicaciones de los ductos biliares, como fugas o reducción de estos.
Formación de coágulos sanguíneos.
Insuficiencia del hígado donado.
Rechazo del hígado donado.
Ataque cardíaco o accidente cerebrovascular.
Reacciones a los medicamentos.
Problemas con la anestesia.
Preparación
Antes de un trasplante de hígado:
Debe existir compatibilidad sanguínea del hígado donante con el paciente receptor.
El médico debe realizar examen médico completo, analítica de sangre general y específica para valorar hacer el trasplante, electrocardiograma y radiografía de tórax y pruebas diagnósticas de imagen, como ecografía del hígado.
Pruebas de función hepática para determinar el pronóstico del paciente y evaluar la gravedad del hígado.
Es necesario que el paciente realice una evaluación psicológica.
El paciente debe seguir cualquier dieta que su equipo de trasplantes le recomiende.
Compromiso absoluto en el abandono de la ingesta de alcohol.
El paciente no debe fumar los días previos a la cirugía.
El paciente tendrá que intentar mantener su peso en el rango apropiado.
El paciente ha de seguir el programa de ejercicios que su médico le recomiende.
El paciente debe estar en ayunas al menos 8 horas antes del procedimiento.
Se recomienda evitar tomar medicamentos anticoagulantes y antiinflamatorios antes o después del procedimiento para evitar el riesgo de sangrado excesivo.
Cómo es la recuperación del trasplante de hígado
Después de del procedimiento:
El paciente permanecerá en el hospital entre 5 y 10 días.
Al principio es probable que el paciente tenga que hacerse análisis de sangre varias veces por semana y, con el tiempo, con menos frecuencia.
El período de recuperación es de aproximadamente 6 a 12 meses.
El paciente deberá evitar actividades físicas de contacto (boxeo, karate, baloncesto… etc), por el riesgo de impacto, dolor y serias lesiones. Sí podrá realizar deportes una vez esté recuperado bajo supervisión médica.
Se recomienda que el paciente camine en el proceso de la recuperación tras la intervención quirúrgica.
El paciente deberá tomar medicamentos por el resto de su vida. Los medicamentos llamados inmunosupresores evitan que el sistema inmunitario ataque el nuevo hígado. Otros medicamentos ayudan a reducir el riesgo de otras complicaciones después del trasplante.
Resultados
La mayoría de los pacientes que se someten al trasplante de hígado tienen una tasa de supervivencia bastante alta y pueden continuar con su vida sin ningún inconveniente. Solo con los chequeos normales de control y un riguroso compromiso en el seguimiento, tanto en la toma de medicación como en la ausencia del consumo de alcohol.
Preguntas frecuentes
¿Cómo se dona el higado?
El hígado puede venir de un donante que haya muerto recientemente y que no haya tenido lesión hepática , o de una persona sana que done parte de su hígado a una persona con el hígado enfermo. Por ejemplo, uno de los padres puede donarle a un hijo, y viceversa.
¿Qué parte del hígado se puede donar?
Se puede donar cualquier parte del hígado . El hígado humano se regenera y vuelve a su tamaño normal poco después de la extirpación quirúrgica de la parte del órgano.
¿Cuáles son los requisitos para un trasplante de hígado?
Los requisitos para un trasplante son:
Que las terapias disponibles y tratamientos no hayan tenido éxito previo.
Que no haya otras condiciones crónicas.
Que el paciente no tenga antecedentes de haber sufrido infecciones o cáncer recientemente.
Que el paciente no consuma drogas, alcohol o tabaco.
La edad del paciente.
Que el paciente tenga un perfil psicológico aceptable.
Que el paciente pueda cumplir el régimen post-trasplante.
Que el paciente tenga apoyo familiar para el seguimiento y ayuda en el tratamiento posterior.
¿Cuánto dura un trasplante de hígado?
La cirugía puede durar hasta 12 horas, dependiendo de la situación del paciente.
¿Cuál es la esperanza de vida tras un trasplante de hígado?
La esperanza de vida tras un trasplante es elevada , hay pacientes que han superado 30 años de vida.

Contenido de salud
Electroshok
Definición
El electroshock o terapia electroconvulsiva es un tratamiento médico en el que se aplican corrientes eléctricas en el cerebro, que producen pequeñas convulsiones. Son utilizadas en el tratamiento de enfermedades psiquiátricas con una afectación grave del paciente .
¿Cómo es el electroshock?
El tratamiento del electroshock se realiza habitualmente estando el paciente ingresado en el hospital, aunque también se puede realizar de forma ambulatoria.
El tratamiento se realiza en un quirófano. Inicialmente se procede a la administración de anestesia general por parte del médico anestesista.
Una vez anestesiado el paciente, se le colocan sobre la piel de la cabeza (cuero cabelludo) dos electrodos, se le aplica a través de ellos un estímulo eléctrico mediante un aparato diseñado a tal efecto, durante un breve espacio de tiempo, con una frecuencia y en un número de veces determinado en función de la patología y las peculiaridades clínicas de cada paciente. Así, una pequeña corriente eléctrica se envía al cerebro, lo que produce una convulsión, incluyendo los centros cerebrales que controlan el pensamiento, el ánimo, el apetito y el sueño.
Una vez realizado el tratamiento, el paciente pasa a una sala de recuperación de la anestesia.
La terapia se aplica habitualmente entre dos o tres veces a la semana.
¿Para quién está indicado?
Los trastornos afectivos son la principal indicación del electroshock, pero también otras patologías. En el siguiente listado se especifican las enfermedades que se pueden beneficiar de este tratamiento cuando otros no son efectivos, o cuando se requiere de forma urgente mejorar la situación clínica del paciente:
Episodio depresivo mayor (unipolar o bipolar)
Episodio maníaco
Esquizofrenia y trastornos psicóticos relacionados
Catatonía (diferentes orígenes)
Síndrome neuroléptico maligno
Otros trastornos neurológicos (enfermedad de Parkinson, epilepsia refractaria)
¿Por qué se realiza?
Con la aplicación del electroshock se busca que de forma progresiva, con la repetición del tratamiento, se alteren determinados mensajes químicos en el cerebro volviéndose a la normalidad y mejora de la patología grave psíquica que padece el paciente.
Riesgos del electroshock
Los efectos secundarios y riesgos del electroshock dependen especialmente de las condiciones previas del paciente, su edad y su susceptibilidad personal, de la técnica utilizada y tanto del número de tratamientos empleados como de la frecuencia de administración. Aunque la técnica de electroshock es un tratamiento seguro pueden existir complicaciones graves, fundamentalmente cardiológicas.
Puede haber riesgo también derivados de la anestesia como reacciones alérgica, etc.
Algunos pacientes pueden sentirse confusos nada más despertarse del tratamiento, desapareciendo esa sensación aproximadamente en una hora.
La memoria reciente del paciente puede alterarse y fechas, nombres, direcciones o números de teléfono se pueden olvidar temporalmente. Esta pérdida de memoria suele desaparecer en días/semanas. En algunos pacientes se prolonga hasta meses.
También puede presentarse dolores musculares o de cabeza y alteración del ritmo cardíaco .
Preparación
El paciente debe ser valorado antes de la realización del tratamiento por un médico anestesista, con un estudio preanestésico con analítica de sangre, electrocardiograma y radiografía de tórax .
Según la valoración del médico, en ocasiones es necesario la realización de pruebas de imagen neurológicas antes de realizar el tratamiento.
Debe firmar un consentimiento informado donde se explica el procedimiento, sus riesgos y alternativas. Si el paciente no tiene capacidad decisoria, y es imprescindible aplicar el tratamiento electroconvulsivo, se obtiene el consentimiento informado por representación, tal y como indica la Ley de Autonomía del Paciente.
El paciente debe informar previamente al psiquiatra si padece algún tipo de enfermedad, es alérgico a alguna medicación o toma algún tratamiento de forma diaria.
Debe estar en ayunas de 8 horas mínimo. En caso de que el paciente deba tomar alguna medicación, lo hará con la menor cantidad de agua posible y al menos 1 hora antes del procedimiento .
Se aconseja una higiene habitual con ducha la noche anterior al tratamiento y no aplicarse ningún tipo de crema, loción o maquillaje sobre la piel. El paciente debe tener el pelo seco durante el procedimiento.
El paciente debe retirarse si tiene la dentadura postiza, lentes, lentillas, audífonos y otras prótesis. No debe portar ningún objeto metálico (anillos, pendientes, etc).
Cómo es la recuperación del electroshock
El paciente pasa del quirófano a la sala de recuperación de la anestesia. Si está ingresado, de la sala de recuperación pasa a la habitación de ingreso de la unidad de psiquiatría. En caso de que el electroshock se haga de manera ambulatoria, el paciente pasa a otra sala de recuperación hasta que después de unas horas remiten los efectos de la anestesia, tolera bien la alimentación, orina sin problemas, etc., entonces puede ser dado de alta,
Es habitual que el paciente al despertar se sienta confuso, por lo que el personal de enfermería es el encargado de ayudar en el proceso de recuperación inicial del tratamiento. Es frecuente que el paciente tenga dolor de cabeza o dolores musculares debido a la contracción de la musculatura que producen las convulsiones.
Resultados
Los resultados vienen determinados por el número de sesiones establecidas por el médico . El número de sesiones se determina según la respuesta y evolución de cada paciente, lo que es evaluado por el equipo de salud mental en las sucesivas consultas. En ocasiones se establece que terminadas las sesiones pautas del tratamiento agudo, se realicen otras más distanciadas en el tiempo como tratamiento de mantenimiento.
En la actualidad, el electroshock se considera el tratamiento más eficaz para la depresión severa .
Preguntas frecuentes
¿Qué hace el electroshock en el cerebro?
Con la realización del tratamiento mediante electroshock se produce la estimulación generalizada del cerebro, que se traduce en una crisis convulsiva controlada. Esto afecta de forma progresiva a determinadas áreas cerebrales que interfieren en funciones básicas para la recuperación de la patología que padece el paciente.
¿Cuántos voltios se dan en electroshock?
La cantidad de electricidad necesaria se ajusta a cada paciente. Habitualmente con el electroshock pueden administrarse corrientes de 85 a 110 voltios.
¿Es muy doloroso el electroshock?
El paciente está bajo los efectos de la anestesia general por lo que no nota ningún tipo de dolor cuando se efectúa la terapia.
¿Cuánto dura una sesión de electroshock?
El procedimiento dura aproximadamente 1 minuto, se realiza 3 veces por semana y entre 6 a 12 veces según el caso clínico de cada paciente.
Contenido de salud
Esplenectomía
Definición
La esplenectomía es la técnica quirúrgica de cirugía mayor por la cual se procede a extirpar el bazo por diferentes razones como pueden ser traumatismo, lesiones tumorales o alteración de plaquetas o glóbulos rojos .
¿Cómo es la esplenectomía?
La esplenectomía puede ser abierta o laparoscópica, en ambos caso se pone anestesia general al paciente:
Esplenectomía abierta : se realiza una incisión en la parte alta del abdomen, en el lado izquierdo, bajo las costillas. Se visualiza el bazo y se procede a su extirpación, si es por motivo de un cáncer, se visualizan las zonas adyacentes, se procede a la sutura de los planos musculares y se cierra la piel con grapas.
Esplenectomía endoscópica : se realizan cuatro pequeñas incisiones en el abdomen, por una de ellas se va a introducir el laparoscopio (instrumental quirúrgico con una cámara en su punta), y por el resto de las incisiones se introduce el resto de instrumental quirúrgico como son bisturí, pinzas y tijeras. Se introduce también gas inocuo en el abdomen, esto permite una mejor visualización de todas las estructuras. Tras extirpar el bazo se procede a cerrar las incisiones con grapas.
¿Para quién está indicada?
Esta indicada para diversas afecciones y tumores:
Linfoma Hodgkin o leucemia.
Abscesos o quistes en el bazo.
Anemia drepanocitica (anemia genética en la que se destruyen los glóbulos rojos).
Enfermedades donde se destruyen células sanguíneas como son la púrpura trombocitopénica idiopática (se destruyen plaquetas), o esferocitosis hereditaria (se destruyen glóbulos rojos).
Aneurisma de arteria esplénica.
Traumatismo en el bazo.
¿Por qué se realiza?
La esplenectomía se puede realizar:
Por enfermedades del propio bazo, como es el caso de los tumores.
Por aneurismas de la arteria esplénica.
En niños frecuentemente por traumatismos.
También se realiza por enfermedades de la sangre como son los linfomas o leucemias y en casos de alteraciones sanguíneas como la anemia drepanocítica y trombocitopenia idiopática.
Riesgos de la esplenectomía
Los riesgos de la esplenectomía son:
Riesgos por alergia a la anestesia que no se conocen previamente.
Sangrado.
Infecciones.
Atelectasia pulmonar (se produce el colapso de una pequeña parte del pulmón).
Lesiones en órganos cercanos.
Tras la esplenectomía es posible tener más infecciones, ya que el bazo actúa controlando dichos procesos.
Preparación
La preparación para una esplenectomía, por tratarse de una intervención con anestesia general, consiste en hacer una radiografía de tórax, un electorcardiograma y analitíca de sangre con coagulación:
Pruebas de imagen que suelen ser una ecografía o un TAC para valorar la lesión del bazo.
El paciente no debe de tomar fármacos antiinflamatorios al menos cinco días antes de la cirugía.
Si toma anticoagulantes debe poner esta información en conocimiento del médico.
Si es posible debe vacunarse de gripe, neumonía, meningitis y haemophilus (en casos de traumatismos estas vacunas serán puestas con posterioridad si el paciente no las ha recibido).
Cómo es la recuperación de la esplenectomía
La recuperación de la esplenectomía es buena, sin complicaciones en la mayoría de los casos, mas rápida si se trata de una cirugía endoscópica, que si se trata de cirugía abierta. Lo normal es una recuperación completa en unas cuatro semanas, aunque el tiempo necesario puede ser variable dependiendo de la enfermedad de base.
Resultados
Los resultados son satisfactorios, pero pueden depender de la enfermedad de base , que en muchos casos va a necesitar de terapias adicionales.
Tras la extirpación del bazo el paciente tendrá más propensión a coger infecciones, por lo que es importante que realice la vacunación según se le indique por parte del médico.
Preguntas frecuentes
¿Cuáles son las consecuencias de una esplenectomía?
Las consecuencias de una esplenectomía vienen derivadas del papel que realiza el bazo en el organismo. El bazo ejerce funciones inmunológicas, esto es de defensa de las infecciones, sobre todo bacterianas, y su ausencia predispone a sufrir más, y da lugar a que estas sean más graves, por ello tras la extirpación del bazo indicarán ponerse una serie de vacunas al paciente. Es muy importante seguir estas recomendaciones médicas.
También actúa como filtro sanguíneo evitando que ciertas células sanguíneas alteradas circulen por arterias y venas, por eso se retira este órgano en casos de anemias drepanocítica (anemia causada por un tipo de hemoglobina anormal, la hemoglobina S), esferocitosis (otro tipo de anemia pero esta vez de carácter hereditario), o trombocitopenia idiopática ( trastorno hemorrágico en el cual el sistema inmunitario destruye las plaquetas ) .
¿Qué es una esplenectomía laparoscópica?
La esplenectomía laparoscópica es la que se realiza a través de cuatro o cinco mínimas incisiones en el abdomen. A través de una de ellas se introduce el laparoscopio que permite ver el interior del abdomen, y a través del resto se va a introducir el instrumental quirúrgico necesario para la extirpación del bazo. Este tipo de cirugía mínimamente invasiva permite una mejor recuperación y deja cicatrices más estéticas.
¿Qué es una esplenectomía abierta?
La esplenectomía abierta es la que se realiza según la cirugía convencional. En esta cirugía se realiza una incisión única en la zona abdominal superior izquierda, bajo la zona costal. Esta incisión es de unos 10 a 15 cm. y permite llegar hasta el bazo y extraerlo . Frente a la cirugía laparoscópica tiene una recuperación más lenta y deja una cicatriz menos estética.
¿Cuánto dura una esplenectomía?
El tiempo de la esplenectomía es variable, dependiendo de las complicaciones que se presente durante la cirugía, pero, en general, podemos decir que es una técnica que tarda entre una y dos horas en realizarse.
¿Qué es la extirpación del bazo por plaquetas bajas?
La extirpación del bazo por plaquetas bajas es una de principales causas por las cuales se retira el bazo, esto se debe a que el bazo actúa como filtro sanguíneo.
La función de filtro hace que el bazo acumule células sanguíneas anómalas como pueden ser las plaquetas, al extirpar el bazo esta función deja de realizarse y se vuelve a un número normal de plaquetas en el torrente sanguíneo.
Contenido de salud
Prótesis de Rodilla
¿Qué es una prótesis de rodilla?
La prótesis de rodilla es la colocación quirúrgica de una pieza artificial, en general metálica, que sustituye el normal funcionamiento de la articulación de la rodilla. Puede ser una prótesis total, con presencia de zona tibial o femoral o, por el contrario, solo con una de las dos zonas.
Tipos de prótesis de rodilla
Los tipos de prótesis de rodilla son:
Prótesis unicompartimental: se utiliza cuando sólo está afectada una parte de la rodilla. De esta manera, se trata de sustituir la parte de la rodilla afectada, se usa en muy pocas ocasiones, debido a que no evita que el resto de la rodilla se afecte por la enfermedad y tuviera que realizarse una segunda intervención.
Prótesis total: se trata de sustituir las dos superficies articulares. Está formada por una parte tibial que suele ser metálica, una parte femoral, en general, también de metal y dentro de este de cromo-cobalto, un componente patelar que suele ser de polietileno.
Cómo se utiliza una prótesis de rodilla
La prótesis de rodilla se usa para sustituir una articulación de rodilla afectada por una artritis reumatoide o bien por una artrosis, siendo este el caso más frecuente por el cual se sustituye una articulación. Permite usar la articulación normalmente, evitando el dolor y mejorando la movilidad del paciente.
La prótesis de rodilla tiene una parte tibial que se fija sobre la meseta tibial, una parte femoral que se sitúa sobre los cóndilos femorales y, entre ambas, se sitúa una pieza de polietileno que evita la fricción entre las dos zonas. La pieza de polietileno suele estar fija sobre la parte tibial de la prótesis y permite el deslizamiento de la zona femoral sobre la tibial, si se sitúa también el componente patelar este será de polietileno y se desliza también sobre la parte femoral en su zona anterior.
Operación de la prótesis de rodilla
La operación de prótesis de rodilla es una técnica quirúrgica de cirugía mayor, en ella, se somete al paciente a una anestesia general y proceder a realizar una incisión en la zona anterior de la rodilla, que suele ser de entre 25 y 30 centímetros. Después, se corta la parte inferior del húmero y la superior de la tibia, y se sustituye la parte inferior del fémur por la prótesis metálica femoral y, en la parte tibial, se sustituye por una parte también metálica que reemplaza a la meseta tibial. Ambas zonas van a ir fijadas por cemento o por vástagos que se introducen dentro del hueso. Posteriormente, se reparan y fijan los músculos y tendones de forma adecuada para dar estabilidad a la prótesis, y se cierra la incisión quirúrgica.
Esta cirugía dura unas 2 horas.
Las prótesis, hoy en día, son de metal o de materiales cerámicos que dan buenos resultados quirúrgicos con pocas complicaciones.
Preguntas frecuentes:
¿Cómo se puede cuidar una prótesis de rodilla?
Las prótesis de rodilla están pensadas para permitir a la persona que realice su actividad de forma normal, pero se deben evitar ejercicios bruscos y caídas sobre todo los primeros meses.
Hay que evitar también vestirse poniéndose la ropa de pie, mejor sentado en una silla o en el borde de la cama, así se proporciona estabilidad y se evitan caídas. Es necesario ponerse primero el calcetín o la pernera de la zona operada, usar mecanismos que ayuden a vestirse sin tener que doblarse en exceso y, al desnudarse, el proceso es al revés, debiendo quitarse, por último, el lado operado.
Cuando un paciente se siente, debe hacerlo en una silla firme, no muy baja, con las rodillas flexionadas o estiradas y los pies rectos. Cuando el paciente se vaya a levantar de la silla deberá ponerse en el borde de la misma y apoyarse en brazos o en bastones para levantarse. No se debe permanecer sentado más de 45 a 60 minutos, ni ponerse de cuclillas.
Al subir escaleras, hay que apoyar primero la pierna de la rodilla no operada. Al bajar, deberá usarse primero la rodilla operada, puede ser necesario subir y bajar escalón a escalón y se debe permanecer agarrado a la barandilla mientras se hace este ejercicio.
Para entrar o bajar del coche, se debe hacer desde la altura del asfalto y no desde la cera, girando el cuerpo y evitando girar la rodilla, puede ser necesaria ayuda para subir las piernas. El asiento debe estar lo más atrás posible y con la parte de la rodilla pegada al asiento.
Cuando se comience a hacer ejercicio, este debe ser de bajo impacto y no podrá realizar deportes de contacto. Caminar y nadar son los ejercicios más recomendados.
¿Es posible que una prótesis de rodilla se infecte?
Sí, las infecciones en las prótesis es una de las complicaciones más frecuentes tras la cirugía , siendo menos frecuente tras pasar un tiempo.
Las infecciones se producen entre el 1 y el 3 % de los casos. Es una infección aguda cuando aparece hasta 3 meses tras la cirugía, en estos casos se suele solucionar con un tratamiento antibiótico precoz, que evite la retirada de la prótesis. La infección crónica es la que se produce tras 3 meses de ser colocada la prótesis, suele ser necesario retirarla y poner una nueva para lograr la resolución del problema.
¿Se puede hacer deporte con una prótesis de rodilla?
Con una prótesis de rodilla se puede realizar deporte, pero éste debe ser de bajo impacto . Entre los deportes que se pueden realizar están el senderismo, la natación, el golf o jugar al tenis, no se debe practicar esquí bajando pendientes, ni fútbol.
¿Es necesaria rehabilitación al tener una prótesis de rodilla?
Sí, es necesaria la rehabilitación, sobre todo porque es importante aprender una serie de normas que ayudarán a mantener la prótesis en las mejores condiciones posible, entre ellas la forma de vestirse, de subir y bajar escaleras, la forma de entrar y salir del coche, etc. Todo esto facilitará la vida al paciente.
¿Cuáles son las mejores prótesis de rodilla?
El cirujano es quien conoce la situación del paciente, tanto basal como de desarrollo de su vida, y es quien mejor puede aconsejar al paciente sobre el mejor tipo de prótesis de rodilla para cada caso.

Contenido de salud
Arritmia Tratamiento
Definición
El tratamiento de la arritmia es aquel que intenta o bien devolver el ritmo normal del corazón o bien, en caso de que esto no sea posible, mantenerlo en un ritmo que no produzca daño al paciente.
¿Cómo es el tratamiento de una arritmia?
La arritmia cardiaca tiene tres tipos de tratamientos:
Tratamiento farmacológico : es el uso de fármacos antiarrítmicos en los pacientes cuya arritmia es rápida, como la Amiodarona , el Diltiazem o Bisoprolol y la Digoxina . Algunos de estos fármacos, como la Amiodarona y la Digoxina tendrán que ser controlados por sus potenciales efectos secundarios.
Tratamientos intervencionistas cardiológicos : son los marcapasos que envían un impulso eléctrico al corazón cuando este se enlentece, o los desfibriladores conocido como los DAI (Desfibrilador Automático Implantable), que mandan un impulso eléctrico al corazón cuando se produce una fibrilación ventricular. Mediante estos procedimientos también se realiza la ablación por medio de catéter de una vía accesoria del corazón, por la que mediante un catéter desde el brazo hacia el corazón a través de la arteria, se identifica qué zona produce la arritmia y se procede a quemarla mediante corriente eléctrica para que deje de funcionar.
Tratamientos quirúrgicos : consiste en realizar una cirugía valvular para quemar las vías accesorias que provocan la arritmia y están cercanas al lugar quirúrgico.
¿Para quién está indicado?
El tratamiento de la arritmia está indicado para las personas con esta dolencia, pero no todos los procedimientos sirven para el mismo paciente.
Las fibrilaciones auriculares se intentan tratar con fármacos, como Amiodarona , Atenolol o Diltiazem . Solo en pacientes de reciente inicio, con menos de un año de afectación, se puede intentar hacer ablación de vía, o realizar una cardioversión eléctrica. En pacientes ancianos se mantiene el tratamiento médico para evitar los riesgos más graves de la cirugía.
Los marcapasos son los más usados en tratamientos de bradicardias , (enlentecimiento del corazón). En estos pacientes el corazón late muy lentamente y es necesario estimularlo eléctricamente para que funcione de modo adecuado.
Los DAI (Desfibrilador Automático Implantable) se ponen en personas con arritmias ventriculares para que realice una descarga eléctrica que logre volver el corazón a un ritmo normal.
¿Por qué se realiza?
El tratamiento de la arritmia se realiza porque al latir mal el corazón, este no realiza bien su función de bomba , y se pueden producir diferentes alteraciones al no llegar suficiente sangre al resto del cuerpo.
Pueden producirse insuficiencia cardiaca, la sangre se acumula en pulmones, hígados y piernas , el paciente se encuentra cansado y no puede desarrollar las actividades normales de su vida.
Las bradicardias pueden dar lugar a falta de sangre a nivel cerebral dando lugar a que se produzca desmayos y pérdidas de conocimiento.
En los casos de taquicardia se pueden producir trombos que pueden ir a otras zonas del organismo produciendo trombosis arteriales. Igualmente se pierde la función de bomba del corazón y el paciente tiene síntomas de pérdida de fuerza, cansancio o fatiga.
Riesgos del tratamiento de una arritmia
Los riesgos del tratamiento de una arritmia vienen dadas por el potencial de los fármacos antiarrítmicos de producir otras arritmias o producir daño en otros órganos.
Así, la Amiodarona que es uno de los fármacos más usados en la arritmia, tiene posibilidades de dañar el tiroides y habrá de controlar el tiroides de forma regular para tratar este efecto si se produjera.
La Digoxina tiene un margen de uso muy pequeño, por encima de una dosis concreta puede producir efecto tóxico, por lo que se debe controlar su nivel en sangre para evitar posibles efectos secundarios.
El Verapamilo , Diltiazem y Atenolol son fármacos que producen enlentecimiento del ritmo cardíaco, pero pueden dar lugar a bajada de la tensión arterial, por lo que se deberá de controlar para evitar bajadas excesivas que puedan perjudicar al paciente.
Los marcapasos y DAI pueden tener complicaciones al implantarse debido a que no queden los electrodos bien localizados o se muevan tras situarlos , siendo necesaria la recolocación de los mismos. También hay que tener en cuenta que a los dos o tres años será necesario cambiar las pilas a los sistemas para que sigan funcionando.
Preparación
La preparación en caso de fármacos no es ninguna, una vez que se detecta la necesidad del paciente de su uso comienzan a tomarlos.
Los DAI y marcapasos llevan un estudio preoperatorio, con electrocardiograma, radiología de tórax, análisis de sangre y consulta con el anestesista.
En caso de realizarse terapia intervencionista no se deben consumir fármacos antiinflamatorios los cinco días previos al procedimiento. Si el paciente toma fármacos antiinflamatorios deberá ponerlo en comunicación del médico, que le indicará la pauta a seguir.
Cómo es la recuperación del tratamiento de una arritmia
La recuperación tras el tratamiento intervencionista de una arritmia va a ser satisfactoria. En la mayoría de los casos de ablaciones de vías alternativas esto se consigue con éxito.
En los casos en los que al paciente se le sitúe un DAI o un marcapasos, se indicará cómo debe cubrir la zona de la incisión, además, se indicará que durante al menos un mes el paciente procure no tumbarse sobre ese lado y que no realice esfuerzos para evitar que el emisor de estos aparatos se mueva de donde está colocado.
Resultados
Los resultados son satisfactorios con el control de la arritmia en la mayoría de los casos, pero el paciente deberá tomar en algunos casos fármacos para siempre.
Cuando se trata de quemar vías accesoria puede ocurrir que, pasado un tiempo, la arritmia vuelva a aparecer necesitando una nueva intervención o, en casos menos frecuentes, que esto no sea posible y el paciente necesite seguir con tratamiento médico.
Preguntas frecuentes
¿Qué tipos de arritmias hay?
La arritmias son múltiples, dependen de dónde se inicien y de si pasan a ventrículos o no , y en qué condiciones:
Arritmias auriculares : parte de la aurícula ( cavidad del corazón, situada sobre cada uno de los ventrículos, que recibe la sangre de las venas ), y la más común es la fibrilación auricular. En ella, las aurículas laten muy rápidamente y los ventrículos laten más lentos. Si ambas zonas van muy rápido se considera una urgencia cardiológica.
Enfermedad del seno : en este caso el corazón va muy lento, por debajo de 40 latidos por minuto, y será necesario poner un marcapasos para normalizar el ritmo.
Arritmias ventriculares : son las que tienen lugar tras un infarto. Son muy graves y ponen en peligro la vida del paciente de forma inminente, se necesita realizar una cardioversión eléctrica con un desfibrilador para volver a ritmo normal.
Otra forma de clasificar la arritmia es dependiendo si son más rápidas o más lentas de los normal:
Bradicardia : el corazón va más lento de lo normal. Por debajo de 40 latidos por minuto va a producir sintomatología en el paciente, que se va a encontrar muy cansado y sin fuerzas, puede dar lugar a episodios de pérdida de conciencia.
Taquicardia : el corazón va más rápido de lo normal. Es preocupante cuando supera los 120 latidos por minuto, y puede poner en peligro de la vida del enfermo necesitando tratamiento farmacológico o desfibrilación de forma urgente.
¿Es lo mismo una arritmia que una taquicardia?
La taquicardia es un forma de arritmia en la que el corazón va más rápido de lo que debería, pero no es lo mismo, ya que arritmia es un término más amplio en el que también se incluyen otros procesos como fibrilación auricular, bradicardias… etc.
¿Qué es la arritmia sinusal?
La arritmia sinusal es aquella que se produce en el seno auriculoventricular . Esta es la zona del corazón entre las aurículas y los ventrículos, donde se genera el impulso eléctrico que da lugar al latido cardiaco. Se podría decir que la arritmia sinusal, es una arritmia que se genera en el nacimiento del impulso eléctrico.
¿Cuál es la arritmia más peligrosa?
Sin duda l a arritmia más peligrosa es la fibrilación ventricular, que es la arritmia que se produce tras procesos de infartos cardíacos y que, de no revertirse rápidamente, da lugar a que el corazón se pare y deje de funcionar.
¿Puedo hacer una vida normal si tengo arritmias?
Con el tratamiento adecuado el paciente con arritmias puede realizar una vida normal. No obstante, si el paciente va a realizar un deporte de mucho esfuerzo físico, es conveniente que consulte con el cardiólogo, ya que algunas arritmias pueden desencadenarse por el esfuerzo y quizá le recomiende un ejercicio más suave. Con ciertas precauciones, el paciente podrá desarrollar una vida normal.

Contenido de salud
Baciloscopia
Definición
La baciloscopia es una prueba diagnóstica mediante la cual se identifican y observan mediante un microscopio, bacterias con forma cilíndrica llamadas bacilos . Habitualmente la bacteria que produce la enfermedad de la tuberculosis llamada Mycobacterium tuberculosis o bacilo de Koch, en una muestra de material orgánico, generalmente en un esputo.
Específicamente es la demostración de bacilos ácido alcohol resistentes [BAAR] (es decir con unas determinadas características en su pared celular) en preparaciones teñidas (coloreadas) mediante una técnica específica de tinción llamada de Ziehl-Neelsen.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Tipos de Baciloscopia
La técnica de visualización por el microscopio óptico en el laboratorio de microbiología es la misma, lo que puede variar es la zona de donde se obtienen las muestras, que pueden ser: esputo, orina, jugo gástrico, lavado bronquial, líquido cefalorraquídeo, pus, etc.
Preparación
La baciloscopia no requiere una preparación específica, salvo un lavado o enjuague de la boca sólo con agua antes de obtener la muestra.
Requiere tener un bote estéril con tapa, que es suministrado en el centro médico donde se le solicita al paciente la prueba, para la recogida del esputo.
Cómo se realiza la baciloscopia
La obtención de la muestra de esputo se debe recoger por la mañana preferiblemente, ya que después del descanso nocturno, habitualmente se tiene mayor cantidad de flemas acumuladas en el árbol bronquial.
El paciente debe coger aire inspirando profundamente y seguidamente toser con fuerza a fin de arrancar esas flemas del interior del pulmón. Debe notar cómo “arranca” ese esputo o expectoración, que habitualmente es de consistencia espesa y blanca o amarillento-verdosa. Entonces la deposita escupiéndola en el interior del bote administrado. Para obtener una cantidad de material suficiente para que pueda ser estudiado, puede realizar la misma operación en tres ocasiones (se precisan unos 3 mililitros), evitando en lo posible depositar saliva que pueda contaminar la muestra.
Habitualmente se recogen tres muestras distintas en días consecutivos.
El paciente debe mantener las muestras refrigeradas a una temperatura de entre 2 y 8 grados centígrados si no se llevan inmediatamente al centro médico donde se recogen.
Una vez obtenidas las muestras de esputo, en el laboratorio de microbiología, los médicos microbiólogos hacen una observación directa de la muestra. Mediante su visualización en un microscopio óptico, habiendo realizado una tinción especial (habitualmente tinción de Ziehl-Neelsen) de la muestra (aplicación de un colorante) para identificar el bacilo (bacteria) que produce la infección de la tuberculosis pulmonar.
Complicaciones de la baciloscopia
La realización de la técnica en el laboratorio no supone ningún riesgo para el paciente.
A la hora de tomar la muestra, el paciente puede notar una ligera molestia en la faringe si realiza mucho esfuerzo para expulsar el esputo.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Resultados
Habitualmente los resultados de la baciloscopia se intentan obtener en el menor espacio de tiempo posible, intentando siempre que sea dentro de las primeras 24 horas tras la entrega de la muestra, ya que de ello puede depender el que se instaure el tratamiento lo más rápidamente posible si el resultado es positivo.
El resultado de la baciloscopia se informa como positivo cuando se encuentran bacterias en la muestra, o negativo si no se detectan. El que sea negativo no descarta que exista enfermedad, ya que a veces no se encuentran bacterias en la muestra pero la enfermedad existe. Si se sospecha que puede estar enfermo por la presencia de otros síntomas o por otras pruebas adicionales realizadas, debe continuarse el estudio e incluso repetir la baciloscopia para confirmar si existe la infección.
Cuando una baciloscopia es positiva, seguidamente en el laboratorio se aislan las bacterias encontradas y se hacen cultivos de ellas para confirmar el diagnóstico.
El médico que da el resultado al paciente es el encargado de explicarle los resultados e indicar los tratamientos precisos, o solicitarle el resto de pruebas diagnósticas que se precisen realizar.
Preguntas frecuentes
¿Qué es prueba de BK?
La prueba de BK hace referencia a la determinación de la presencia del Bacilo de Koch o Mycobacterium tuberculosis , que es el germen que produce la tuberculosis. Habitualmente esta determinación se realiza mediante el estudio de una muestra de esputo en el laboratorio de microbiología, analizando por microscopio la presencia del bacilo.
¿Qué es el examen de esputo?
El examen de esputo es un estudio de la expectoración que se expulsa con la tos de un paciente. En él se puede observar de forma directa l a presencia de gérmenes mediante su observación al microscopio o realizar cultivos para determinar si hay presencia de microorganismos.
¿Qué detecta la baciloscopia?
La baciloscopia detecta la presencia de bacterias con forma de bacilo (cilíndricas), en una muestra de fluidos o tejidos del organismo, visualizando su presencia mediante el microscopio óptico con la ayuda de determinadas tinciones (colorantes). Habitualmente se utiliza este método para detectar la bacteria que produce la tuberculosis.
¿Qué significa baciloscopia positiva y baciloscopia negativa?
Se dice que una baciloscopia es positiva cuando se detecta la presencia de bacilos (bacterias) en su estudio. Una baciloscopia es negativa cuando hay ausencia de bacilos en la muestra estudiada.
¿Cuándo se hace una baciloscopia?
La baciloscopia se realiza cuando se sospecha por los síntomas que presenta el paciente, que puede existir una enfermedad, habitualmente la tuberculosis pulmonar causada por una bacteria que se detecta en el esputo mediante su estudio por dicha prueba.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Contenido de salud
Estimulación Magnética Transcraneal
Definición
La estimulación magnética transcraneal, es un tratamiento eficaz para los trastornos depresivos, los trastornos obsesivos compulsivos y el stress postraumático, que se realiza a través de ondas magnéticas.
¿Cómo es la estimulación magnética transcraneal?
La estimulación magnética transcraneal se realiza mediante el siguiente procedimiento:
Se sentará al paciente en un sillón reclinable.
Se ponen tapones para los oídos.
Hay un condensador eléctrico que se encuentra unido a una bobina electromagnética.
Esta bobina electromagnética se sitúa sobre el cuero cabelludo y da lugar a un campo magnético.
Este campo magnético se transmite a través del cuero cabelludo y el cráneo hasta la corteza cerebral produciendo una estimulación de las neuronas.
La cantidad de emisión magnética se irá aumentando hasta que se produzcan movimientos en los dedos de las manos, esto se conoce como umbral motor, es necesario para determinar la cantidad de energía que se necesita para estimular las regiones cerebrales.
Tras esto, la bobina se situará en la zona frontal, y se comenzará a emitir el campo magnético. El paciente puede tener sensación de pulsaciones en la zona de la bobina.
¿Para quién está indicada?
La estimulación magnética transcraneal está indicada en tratamientos como la depresión resistente a fármacos, los trastornos obsesivos compulsivos y los síntomas de esquizofrenia.
También se utiliza para lograr el diagnóstico de enfermedades con déficit agudos de movilidad, esclerosis múltiple, Parkinson o Esclerosis Lateral Amiotrófica.
¿Por qué se realiza?
La estimulación magnética transcraneal, se realiza porque s e ha comprobado que la estimulación magnética produce un aumento o disminución de la excitación de diferentes neuronas, además actúa produciendo cambios en los neurotransmisores como son el triptófano y serotonina.
Esta terapia permite a los psiquiatras enviar el estímulo a zonas muy concretas del cerebro, dejando otras zonas sin estimular.
Riesgos de la estimulación magnética transcraneal
Los riesgo de la estimulación magnética transcraneal son cuadros de epilepsia (muy poco frecuente), movimiento de implantes metálicos intracraneales por el campo magnético. También hay que tener especial precaución en niños con implantes cocleares en el oído, ya que el campo magnético puede afectarles y hacer que pierdan audición.
Preparación
La preparación de la estimulación magnética transcraneal es sencilla:
Puede ser necesario una analitica para comprobar que se puede realizar el procedimiento sin riesgo para el paciente.
No se debe realizar si los pacientes llevan implantes metálicos como marcapasos, stent, clics de cirugías craneales, implantes cocleares o restos de bala.
Debe de poner en conocimiento del médico si el paciente sufre convulsiones, dolores de cabeza frecuentes, si tiene lesiones cerebrales conocidas.
Cómo es la recuperación de la estimulación magnética transcraneal
La r ecuperación tras la sesión es inmediata , el paciente se podrá incorporar a sus actividades diarias tras ella.
En algunos casos se puede notar dolor de cabeza ligero tras la sesión, que desaparece rápidamente.
Resultados
Los resultados del uso de la estimulación magnética transcraneal son positivos hasta en el 40 por ciento de los paciente que se someten a ella y que eran resistentes a los medicamentos para la depresión.
Se han obtenido resultados esperanzadores en el uso de esta terapia tras un accidente cerebral agudo, mejorando los resultados cuanto más precoz es su uso.
Preguntas frecuentes
¿Cuál es el precio de una estimulación magnética transcraneal?
El precio de un tratamiento terapéutico puede ser de uno 2.000 euros por tratamiento, teniendo en cuenta que lo normal es hacer sesiones diarias durante un periodo de 2 a 4 semanas.
¿Qué médico realiza la estimulación magnética transcraneal?
El especialista que realiza la indicación y realización del tratamiento con estimulación magnética transcraneal por motivos de depresión será el psiquiatra . En los casos de enfermedades neurológicas como el parkinson o los accidentes cerebrovasculares será por parte del neurólogo.
¿Cuánto tiempo lleva un procedimiento de estimulación magnética transcraneal?
Cada sesión de la terapia magnética transcraneal dura entre 30 y 60 minutos. No todo el tiempo se estará recibiendo los campos magnéticos, suele haber periodos de estimulación seguidos de periodos de reposo, que se van alternando a lo largo de la sesión, el tiempo mínimo será de dos semanas.
¿Tengo que ser hospitalizado para un tratamiento de estimulación magnética transcraneal?
La estimulación magnética transcraneal es un tratamiento ambulatorio, que no requiere hospitalización , el paciente vuelve a su casa tras acabar la sesión. El paciente podrá seguir con sus actividades habituales, incluido conducir tras concluir la misma.
¿Cuáles son los efectos secundario de la estimulación magnética transcraneal?
Los efectos secundarios de la estimulación magnética transcraneal serán mínimos:
En la mitad de los pacientes puede producirse ligero dolor de cabeza al acabar la sesión.
Un tercio de los pacientes pueden mostrar molestias en el cuero cabelludo, esto suele desaparecer con la continuidad del tratamiento.
Se pueden tener alteraciones auditivas, por ello se suministran tapones a los pacientes para que esta molestia sea mínima, suele desaparecer unas horas después de la sesión
Se han descrito casos de convulsiones razón por la cual, si el paciente las presenta previamente no podrá recibir esta terapia.
 Savia
Savia