Medicina Física y Rehabilitación
La especialidadArtículos especializados
Enfermedades
Síntomas
Otros contenidos

Artículo especializado
Whiplash
Miguel tiene 32 años circula por la carretera con su coche y al reducir su velocidad el coche situado detrás impacta contra él. A las pocas horas empieza a sentirse aturdido, con sensación de mareo y malestar general .
Se dirige al médico y tras hacer una prueba radiológica le diagnostican esguince cervical agudo , (se descarta la existencia de una fractura cervical).El médico le prescribe el uso de un collarín durante la primera semana y para las siguientes semanas probar a quitarlo progresivamente. Junto a esta indicación le receta analgésicos y antiinflamatorios.
La palabra whiplash significa en castellano latigazo . Cuando nuestro cuerpo recibe un impacto, la fuerza del rebote hace que la zona del cuerpo que impacta vuelva a su posición de forma brusca.
En el caso de un accidente de coche, cuando recibimos el impacto desde atrás toda nuestra columna (pelvis, la parte del tronco y de las cervicales) se desplaza primero hacia delante (frenados por el cinturón de seguridad) y después hacia detrás (frenado por el reposacabezas), este movimiento de vaivén se denomina latigazo cervical o whiplash .
En este vaivén, las articulaciones vertebrales se lesionan, sus movimientos van más allá de sus límites y el sistema neurovegetativo se altera (mareos, inflamación, inestabilidad).
Las consecuencias inmediatas de este impacto son:
Esguince cervical: Los ligamentos encargados de estabilizar las articulaciones cervicales están distendidos , los músculos de la zona se contraen para proteger las estructuras cervicales y como reacción se produce una inflamación en la parte dañada. Los síntomas serán de inestabilidad cervical, mareos y malestar generalizado.
Rectificación cervical: La contracción mantenida de los músculos (sobre todo los de la parte anterior del cuello) por causa del impacto mantiene la columna cervical en una posición rectificada. Los síntomas principales serán sensación de rigidez en el cuello y dolor.
Bloqueo en la zona dorsal: Las vertebras dorsales en el impacto rebotan contra el asiento y quedan bloqueadas , sentiremos rigidez en la espalda. Además, la musculatura dorsal se contrae por el impacto y produce dolor.
Dolor y pérdida de movilidad en las articulaciones de la zona lumbosacra. El primer punto de apoyo cuando se produce el impacto es la pelvis, seguidamente las dorsales y finalmente la cervicales que finalizan con el movimiento de latigazo. La pelvis al igual que la zona dorsal también estará bloqueada, es decir, su movilidad de verá reducida y presentará síntomas de dolor.
FISIOTERAPIA
Miguel decide acudir a la clínica de fisioterapia para aliviar sus síntomas.
Comenzamos el tratamiento de fisioterapia dejando una semana de reposo utilizando el collarín . De esta forma permitimos que la inflamación de los tejidos disminuya y el proceso de regeneración empiece su curso.
DÍA 1: En esta primera sesión Miguel nos cuenta que tiene mareos y sensación de inestabilidad y mucho dolor en la zona de la espalda. Realizamos una exploración física y observamos:
Limitación de los movimientos cervicales: cuando gira el cuello hacia la izquierda tiene dolor y limitación de movimiento.
Perdida de flexibilidad en la zona dorsal: cuenta que tiene sensación de rigidez en la espalda.
Dolor en la zona lumbar izquierda: sobre todo cuando se levanta de la silla.
EN EL TRATAMIENTO DE FISIOTERAPIA
Tratamos la musculatura superficial de la espalda y cuello para reducir la tensión de los músculos con masaje, estiramientos y técnicas neuromusculares.
Realizamos técnicas para recuperar la movilidad de la zona dorsal y lumbar, en este caso utilizaremos manipulaciones vertebrales y técnicas articulatorias destinadas a liberar las zonas de menor movilidad y restablecer el sistema neurovascular.
Tratamos la zona cervical de manera más específica , valoramos y tratamos la musculatura cervical profunda (largo del cuello) con técnicas miofasciales. Una vez relajada la musculatura realizaremos movimientos pasivos y suaves con la cabeza para recuperar la movilidad limitada.
DÍA 2 : Ha pasado una semana y Miguel acude a la consulta para una segunda sesión. Nos cuenta que los mareos y la sensación de inestabilidad se han reducido, aunque en ocasiones puntuales sigue sintiendo algún mareo. El dolor en la zona lumbar ha mejorado, la sensación de rigidez en la espalda también pero aún tiene dolor en la zona dorsal. Para comenzar a tratar a Miguel volvemos a revisar la movilidad de su columna:
Realizamos test de movilidad para la zona dorsal y lumbar : Pedimos a Miguel que mueva su tronco hacia delante y hacia los lados. Observamos que la movilidad ha mejorado con respecto a la primera sesión, pero aún quedan zonas que se mueven menos.
Realizamos test de movilidad para la zona cervical: Miguel debe flexionar el cuello hacia delante, hacer giros en ambos sentidos y realizar inclinaciones del cuello. Comprobamos que el giro y la inclinación del cuello hacia la izquierda aún están limitados.
Según la exploración EL TRATAMIENTO DE FISIOTERAPIA de hoy está centrado en:
Recuperar la movilidad de las articulaciones dorsales y lumbares con manipulaciones vertebrales y técnicas de estiramientos.
Reducir las sensaciones de mareo e inestabilidad, realizando técnicas craneales y trabajando los tejidos del cuello con masaje, técnicas miofasciales y estiramientos.
Restablecer el ritmo craneosacro.
Al terminar la sesión de hoy mandamos a Miguel deberes para casa, deberá hacer ejercicios de movilidad cervical de forma suave todos los días al levantarse, después de las comidas y antes de dormir.
Ejercicio 1: Sentado con el tronco bien posicionado realizaremos 10 giros de cuello suaves hacia ambos lados haciendo una parada de 2sg en el centro.
Ejercicio 2: Sentado con el tronco bien posicionado realizaremos 10 inclinaciones del cuello hacia los hombros (oreja derecha hacia hombro derecho y oreja izquierda hacia hombro izquierdo) de forma lenta parando en los límites de movimiento que más cuesta realizar, en este caso, el giro y la inclinación hacia la izquierda.
DÍA 3: Ha pasado una semana desde la 2ª sesión. Miguel nos cuenta que se siente mucho mejor. La inestabilidad y los mareos han desaparecido. Los movimientos cervicales están al 90% de su movilidad. La zona dorsal y lumbar no causa dolor. En esta 3º sesión vamos a revisar los movimientos de la columna cervical, dorsal y lumbar con los test de movilidad realizados en las sesiones anteriores. Observamos que la parte dorsal y cervical aún tienen limitados sus movimientos y la musculatura aun sigue con tensión.
En EL TRATAMIENTO DE FISIOTERAPIA realizaremos:
Manipulaciones vertebrales en la zona dorsal.
Técnica neuromuscular para relajar los músculos dorsales.
Estiramientos del los músculos cervicales.
Técnicas miofasciales a nivel del tronco y cuello.
Después de esta sesión decidimos dar el alta a Miguel. Recomendamos que siga con los ejercicios cervicales en su domicilio y además que añada los siguientes:
Ejercicio 1: Sentados en una silla, comenzaremos a flexionar la cabeza y seguidamente el tronco hasta llegar a tocar con las manos el suelo. Para volver a la posición de partida, volveremos a levantar la cabeza seguida del tronco hasta la posición inicial. (2 o 3 veces al día)
Ejercicio 2: Tumbados en el suelo, posicionamos los brazos estirados de forma de hagan una cruz con nuestro tronco. La cabeza y la zona lumbar deberá estar bien posicionada una vez que tengamos una postura correcta, comenzaremos a respirar profundamente sin perder la posición inicial durante 10 ciclos respiratorios.
Ejercicio 3: Realizaremos estiramientos de los músculos pectorales apoyando los antebrazos en el marco de una puerta y desplazando el cuerpo hacia delante, en cada espiración aumentaremos la tensión del estiramiento. (5 respiraciones o 2 minutos).
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor de Cabeza y Cuello
Marisa tiene 58 años, visita la consulta porque desde hace un mes y medio tiene un dolor muy fuerte en la zona derecha y alta del cuello , este dolor se acompaña con dolor de cabeza. En este tiempo, ha tomado medicación prescrita por el médico: antiinflamatorios y relajante muscular pero el dolor no ha cesado.
Le preguntamos si asocia ese dolor a alguna situación concreta, caída, malas posturas en el sillón, cargas pesadas…y nos cuenta que una semana antes de aparecer el dolor en el cuello tuvo una caída en la calle, llevaba una bolsa en la mano derecha y al subir un bordillo, tropezó y cayó de frente parando el golpe con las manos, la cabeza y las rodillas.
A las pocas horas tenía un fuerte dolor en los dedos de la mano derecha y sentía que no podía moverlos con normalidad. Dada la situación decide ir a Urgencias, allí le realizan una radiografía y detectan una fractura de su dedo meñique. Le ponen un vendaje y le recomiendan guardar reposo. A las 3 semanas, la fractura del dedo está perfectamente consolidada y la movilidad recuperada.
En cuanto a dolor en el cuello, como no fue inmediato a la caída Marisa no puede relacionarlo. En ocasiones después de un golpe, caída o traumatismo el cuerpo comienza a expresar los síntomas después de unos días.
Cuando realizamos la exploración, observamos que:
La movilidad de las cervicales en la zona más alta está limitada en el lado derecho.
Uno de los músculos en la zona derecha de la cabeza tiene su punto gatillo activo, cuando presionamos la zona, el dolor en el cuello se intensifica y automáticamente Marisa nos describe como ese dolor aparece de la misma forma que ha sentido estos días atrás.
La mayoría de los músculos del cuerpo, tienen zonas específicas de tensión, se llaman Puntos gatillo miofasciales. Cuando el músculo sufre un aumento de tensión , estos puntos pueden activarse y dar dolor en la misma zona del punto o producir un dolor referido cercano a otras zonas del cuerpo.
En el caso de Marisa, la limitación de movilidad en las cervicales más altas y el aumento de tensión en los músculos de alrededor, ha originado la activación de uno de estos puntos gatillos en el cuello refiriendo el dolor a la zona de la cabeza.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002
En la primera sesión de tratamiento
No tenemos una radiografía cervical para descartar cualquier tipo de lesión en las cervicales de Marisa, por eso, debemos tener precaución a la hora de realizar el tratamiento.
Nuestro objetivo principal será:
Valorar la movilidad de las articulaciones de la columna vertebral de Marisa, concretamente la zona cervical y dorsal y tratar con técnicas articulares las zonas que están más limitadas.
Valorar el estado de tensión de la musculatura de todo el miembro superior (mano, brazo, hombro) y tratar con técnicas manuales la musculatura afectada.
Identificar los puntos gatillos activos en la zona del brazo y del cuello y tratarlos con técnicas manuales.
Revisar la movilidad del dedo meñique para evitar futuras secuelas.
Tras realizar el tratamiento el dolor en la zona del cuello remite y la movilidad cervical está recuperada en un 90%.
Recomendamos a Marisa realizar ejercicios de movilidad para toda la columna y volver a consulta una semana después.
Ejercicios cervicales
Con una buena posición de tronco, girar la cabeza a ambos lados de forma lenta y llegando al final del recorrido.
Con la misma posición de tronco, hacer inclinaciones de cabeza a ambos lados cuidando de no mover los hombros.
Con el tronco recto, mirar hacia el suelo y al frente sin llevar la cabeza hacia atrás.
Realizar estos ejercicios 10 repeticiones dos veces al día.
En la segunda sesión de tratamiento
Marisa nos cuenta que se encuentra mejor, el dolor de cuello ha disminuido pero aún sigue sintiendo molestias, sin embargo el dolor de cabeza ha remitido casi por completo.
Volvemos a valorar la movilidad cervical, la tensión muscular en todo el brazo derecho y revisamos los puntos gatillo que estaban activos en la anterior sesión.
Observamos que aún siguen activos y que la intensidad del dolor es mucho menor que en la primera sesión.
Tratamos la tensión muscular del brazo y del cuello con técnica manuales.
Movemos de forma suave y controlada las articulaciones del cuello
Tratamos los puntos activos de la musculatura cervical.
Recomendamos a Marisa realizar los ejercicios cervicales en su domicilio durante los siguientes 15 días.
Después de un mes, Marisa nos informa de que se encuentra bien, sus dolores han cesado al 100% y puede realizar su vida con total normalidad.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
¿Cómo Tratar Una Lumbalgia?
¿Quién no ha sufrido un ataque de lumbago o lumbalgia alguna vez? Seguramente muy pocos afortunados pueden decir que no. Y es que esta patología es una de las más recurrentes y por la que más pacientes acuden a consulta. Dado que hay tanta gente que la sufre, vamos a hacer un repaso y a explicar cómo tratarla.
La palabra lumbalgia significa dolor (algia) en la zona lumbar y realmente su aparición es el resultado de una ecuación muy sencilla: ( sedentarismo + mala alimentación + sobrepeso ) x malas posturas (falta de higiene postural). Aparte, también hay otros factores que hacen que ésta aparezca, como por ejemplo fracturas vertebrales, dismetrías…
Además, como fisioterapeutas, nos encontramos con el handicap de que muchos tratamientos estandarizados se basan en tratamiento farmacológico el cual por desgracia actúa solo sobre el síntoma y no sobre el mecanismo lesional (que es el que nosotros intentamos tratar), cronificando la patología y dificultando su curación.
¿Cómo se debería actuar ante un ataque de lumbago?
Lo primero y fundamental, aunque parezca obvio, es mantener la calma. Claro que duele y claro que molesta que no podamos hacer vida normal, pero por suerte tiene solución. Una vez estamos tranquilos hay varias opciones, algunas de las cuales las vamos a descartar, como verás:
Llamar al fisioterapeuta rápidamente. Lejos de lo que algunos piensan no haremos nada en esta fase aguda, ya que hay tanto dolor que no se puede trabajar la zona y tampoco se pueden prescribir ejercicios de potenciación, por lo que a no ser que se haga una imposición de manos, no tiene sentido llamarle para tratar in-situ, por lo que esta opción queda descartada.
Utilizar tratamiento farmacológico , es decir, el antiinflamatorio que vuestro medico os suela prescribir para paliar dolores musculares. Una vez ya estamos más o menos bien (ha pasado la fase aguda), acudir al fisioterapeuta y seguir sus pautas.
Si el dolor es tan intenso que nos limita completamente, tumbarse en la cama en la posición más cómoda para mantener un reposo relativo con un máximo de 48 horas. Numerosos estudios indican que mantener la musculatura activa ayudará a que la musculatura no se enfríe y no se atrofie. Además, añadir calor ayudará a disminuir el dolor. Además, como en la opción 2, se trata de, una vez hemos superado la fase aguda, pedir hora con el fisioterapeuta de confianza
¿CALOR O FRÍO?
La respuesta es sencilla, al aplicar calor se produce una vasodilatación que aumenta el aporte de nutrientes y oxígeno a la musculatura, además de un incremento de la elasticidad del tejido conectivo, y por último se aumenta el metabolismo … ayudando así a una más rápida curación.
Respecto al frío hay muy pocos estudios que lleguen a evidenciar una mejoría del paciente aplicándolo, y el motivo es porque pese a que produce un efecto de analgesia, la musculatura se contractura y al rato vuelve a doler y de manera más intensa. En otras palabras, sería como un remedio para un par de minutos.
Hemos superado la fase aguda, ¿qué hacemos?
Bueno la parte más dura ya está conseguida, felicidades, ahora toca la parte de acudir al fisioterapeuta . En este punto, empezaremos a tratar la zona ya sea con masoterapia, estiramientos, terapia manual… Hay muchas técnicas y muchos métodos, cada uno tiene el suyo y todos son efectivos. No obstante, sí que hay una cosa en común en todos ellos y es el trabajar la musculatura paravertebral y lumbar pues eso propiciará que no haya recaídas en un futuro.
Respecto a cuántas sesiones deberíais hacer… aquí dependerá de la valoración que realice el fisioterapeuta, no obstante, una al mes nunca esta demás para tratar todo el cuerpo en general.
RECUERDA…
El reposo ha de ser relativo, no absoluto, el motivo es porque si no hacemos absolutamente nada conseguiremos una atrofia y debilidad de la musculatura estabilizadora, por lo que todavía dolerá más al incorporarse.
Una vez se está bien, trabajar la musculatura abdominal y lumbar ayudará a prevenir futuras recaídas .
Si la lumbalgia dura más de seis días se recomienda consultar con profesional sanitario para que este puede estudiar que es lo que está pasando.
SOLUCIÓN A PROBLEMAS CON LA LUMBALGIA
La lumbalgia dura ya seis meses: en este caso, deberías ponerte en contacto con un traumatólogo para que realice un estudio y vea el origen de la lesión. Una vez localizado trabajar de manera multidisciplinaria con los diferentes profesionales para abordar la lesión.
Pacientes que se presentan en fase aguda en la consulta del fisioterapeuta: no podemos hacer nada en esta fase.
Pacientes que toman medicación y no hacen nada para tratar la lesión: hay que recordar que el tratamiento farmacológico tratará el síntoma, no la lesión, por lo que es importante acudir al fisioterapeuta una vez superada la fase aguda.
Pacientes que una vez están bien no potencian la musculatura paravertebral y abdominal: si no se potencia es probable que hay una recaída.
Pacientes que se quedan días y días en la cama pensando que así se les irá el dolor… pero el reposo absoluto es contraproducente ya que atrofia la musculatura e incentiva la lesión.
Artículo especializado
Osteopatía: Tipos, Lesiones, Beneficios y Contraindicaciones
En nuestro país, el ámbito de la osteopatía no está del todo definido. Se trata de una disciplina cuyos estudios no están reglados en forma de diplomatura independiente (a diferencia de otros países como Francia). Es por ello que, en España, no es preciso disponer de otros estudios para realizar un curso específico de esta formación. Vamos a ver qué hay que tener en cuenta al acudir al osteópata.
¿Qué es exactamente?
La osteopatía se podría definir como una disciplina terapéutica que engloba un conjunto de intervenciones manuales (sobre todo manipulaciones) y cuya finalidad sería identificar y resolver las disfunciones del aparato locomotor y/o de las vísceras.
Se basa en el holismo, un principio que interpreta que el cuerpo funciona como una unidad. Contempla que todos los sistemas del cuerpo trabajan conjuntamente y están relacionados entre sí y, por tanto, los trastornos en un sistema pueden afectar el funcionamiento de los otros. Basándose en este principio el osteópata aborda manualmente las disfunciones del cuerpo, que actuarían como estímulos para aquellos órganos y vísceras con función alterada provocando una respuesta orientada a recuperar la normalidad del cuerpo de forma global.
Se trataría, pues, de manipular el cuerpo desde fuera para esperar una respuesta interna que regule el buen funcionamiento de forma integral.
Con cautela…
Debemos ser cautelosos en cuanto a la opción osteopática. En primer lugar, porque debemos ser valorados médicamente para conocer nuestra patología antes de solicitar un tratamiento y, en segundo lugar, porque los tratamientos de la osteopatía no tienen una indicación adaptable a todo tipo de público y patología. Esto significa que haya que acudir con reparos al osteópata, sino que hay que asegurarse de que lo hacemos a uno bien referenciado, conocedor de la patología a tratar y de las limitaciones terapéuticas, como ocurre en el resto de especialidades.
¿Cuándo es recomendable acudir a un osteópata?
Mi recomendación es que, si tienes unos problemas osteomusculares, acudas inicialmente a la visita de un traumatólogo para que te valore y estudie. Normalmente se requiere alguna prueba complementaria para afinar el diagnóstico. Una vez dispongas de un diagnóstico definitivo, tu médico te indicará las opciones terapéuticas indicadas en tu caso. En general, en fase aguda suele recomendarse tratamiento sintomático. Posteriormente, estaría indicada la recuperación osteomuscular. Es aquí donde podríamos contemplar un proceso de rehabilitación, fisioterapia u osteopatía. Elegir una u otra opción dependerá básicamente del proceso a tratar: no es lo mismo el abordaje de una lumbociatalgia aguda con un dolor invalidante irradiado a la pierna que el tratamiento de una contractura crónica por posturas forzadas. El primer caso es competencia absoluta del traumatólogo mientras que el segundo sería del fisioterapeuta y/o del osteópata, según tu elección.
¿Qué campos de acción tiene la osteopatía?
Ya sabemos que el tratamiento osteopático incide en el masaje y las manipulaciones físicas del tejido muscular y huesos (sobre todo la columna vertebral como cervicalgias, dorsalgias y lumbalgias agudas y crónicas y tendinopatías como el codo de tenista y de golfista). Otros campos serían el sistema visceral y el cráneo (su pretensión es abarcar todo tipo de patologías como pueden ser migrañas, vértigos, desarreglos hormonales y menstruales, dolores intercostales, dolores pélvicos, esguinces, etc.).
El motivo más frecuente de consulta en osteopatía es el dolor vertebral.
¿Cuál es la base de los tratamientos del aparato locomotor?
Como hemos comentado, el principio de la osteopatía se basa en buscar el origen del dolor que no siempre coincide con la zona donde tenemos los síntomas. Para un osteópata, en muchas ocasiones la zona dolorosa es un reflejo del dolor originado en otra zona (ubicada por encima o por debajo de la región que presenta los síntomas). Por ello persiguen tratar las zonas “ origen ” para aliviar el dolor reflejado en la zona del dolor. No existe suficiente evidencia científica que soporte esta base. Sin embargo, ¿quién no conoce a alguien que haya acudido a un osteópata con buenos resultados?
Por supuesto, tengo que añadir que las manipulaciones osteopáticas deben contraindicarse en procesos que afecten a la densidad ósea por el alto riesgo de fractura con consecuencias fatales como pueden ser: cáncer óseo, enfermedad reumática, fracturas y luxaciones, malformaciones del esqueleto y osteoporosis.
En cuanto a la osteopatía para el tratamiento de patología visceral pretende abordar síntomas de hernia de hiato, estreñimiento, trastornos digestivos biliares (vesícula biliar), trastornos menstruales (dolor menstrual o desarreglos). Normalmente esta terapia se basa en masaje centrado en la pared abdominal y de resultados científicamente inciertos.
Tenemos que hacer especial mención a la opción de la osteopatía durante el embarazo cuya finalidad, más que terapéutica de alivio de síntomas, va encaminada a la adaptación progresiva de los cambios físicos y fisiológicos que se suceden durante el embarazo. Es una opción, aunque te aconsejo que lo consultes con tu ginecólogo, si es tu caso.
Respecto a la osteopatía craneal persigue el alivio de síntomas y la disminución de la intensidad de dolor en las crisis de la migraña, la cefalea, la sinusitis, la rinitis, etc. Se basa en la liberación de la tensión de los músculos cráneo-cervicales y el masaje de las zonas gatillo.
Por tanto, como ocurre con cualquier otra praxis, el osteópata debe asumir sus competencias y limitaciones. Este tipo de opciones terapéuticas no eximen de la visita médica de la especialidad oportuna para controlar la evolución de la patología. Es decir, si vas a un osteópata no quiere decir que dejes de ir al médico.
Garantías
Para finalizar quería mencionarte la RESOLUCIÓN 2/2009 aprobada por el Consejo General de Colegios de Fisioterapeutas de España sobre la resolución de la Osteopatía en relación al ejercicio profesional del Fisioterapeuta. Defiende, muy celosamente, que el ejercicio de la Osteopatía debería exigir la titulación de Diplomado o Graduado Universitario en Fisioterapia como requisito indispensable. Manifiesta, a su vez, que toda regulación profesional de la Osteopatía debería recoger en su postulado la obligatoriedad de la obtención previa del título oficial vigente para el ejercicio profesional de la Fisioterapia.
Si bien muchos fisioterapeutas titulados e incluso médicos optan por practicar la osteopatía y se forman para ellos, también se ponen a aplicar esta técnica otras personas sin conocimiento previo en esta competencia (por tratarse de un estudio de acceso directo). Así, un osteópata puede tener amplios conocimientos y una base sólida (respaldada por una Licenciatura o una Diplomatura) o bien puede ocurrir que su formación sea exclusivamente un curso de Osteopatía específico sin ninguna base previa. En España, la Osteopatía no está reconocida como una actividad profesional independiente. Su práctica terapéutica no está incluida en el Código de la Sanidad Pública y el Código de la Seguridad Social. Algunas universidades la incluyen como asignaturas de distintos estudios de grado como Fisioterapia y Podología.
Artículo especializado
Rotura de Menisco, ¿Cómo la Tratamos?
¿Alguna vez te has girado bruscamente y has notado un dolor agudo en alguno de los laterales de la rodilla? Pues podría tratarse de un pequeño pinzamiento meniscal.
Sobre la rodilla…
Sabemos que la rodilla es una articulación compleja dotada de importantes estructuras ligamentosas que le confieren estabilidad y de dos estructuras cartilaginosas amortiguadoras llamadas meniscos: menisco medial o interno y menisco lateral o externo . La articulación de la rodilla está compuesta por tres huesos: fémur, tibia y rótula.
La rodilla es una articulación cuyo movimiento principal es la flexo-extensión, pero de manera accesoria posee también un movimiento de rotación que solo aparece cuando la rodilla está flexionada.
Los meniscos son unos discos de tejido cartilaginoso con forma de media luna ubicados dentro de la articulación de la rodilla, entre el fémur y la tibia. El menisco medial se encuentra en la cara interna y el lateral en la cara externa de la articulación. ¿Sabías que el menisco absorbe el 40% de la carga que soporta la articulación?
Lesiones meniscales
Las lesiones meniscales son muy comunes, siendo más frecuentes en varones que en mujeres (ocho veces más frecuente en varones que en mujeres). La mayoría de los pacientes son deportistas jóvenes entre 18 y 45 años y más de la mitad, jugadores de futbol.
El mecanismo lesional más característico es aquel provocado por una pequeña flexión y rotación de la rodilla estando el pie fijo en el suelo. Es decir, un giro de la rodilla estando ésta un poco flexionada. Se lesiona con más frecuencia el menisco interno que el externo. La lesión meniscal puede asociarse a otras lesiones de rodilla en una tercera parte de los casos (sobre todo las que afectan al ligamento cruzado anterior). Hablamos de lesiones complejas de rodilla para referirnos a aquellas que implican a diferentes estructuras. Voy a mencionarte alguna que, seguro, has oído alguna vez:
Tríada de O´Donoghue: se la conoce como triada desgraciada por tratarse de una lesión importante de la rodilla que puede poner en peligro la vida profesional de un deportista. Implica la lesión de tres estructuras: la rotura del ligamento cruzado anterior, el menisco interno y el ligamento lateral interno. Supone tratamiento quirúrgico ineludiblemente y un tiempo prolongado de recuperación.
Pentada desgraciada : aún más grave que la anterior dado que consiste en la lesión del ligamento cruzado anterior, el ligamento lateral interno, el ligamento lateral externo y los dos meniscos.
Por tanto, si tan sólo te has roto el menisco debes considerarte afortunado.
¿Cómo se clasifican las lesiones meniscales?
Las lesiones meniscales se clasifican en función del trazo de la lesión o en función de la ubicación de la lesión dentro del menisco. Así, podemos encontrar: desgarros longitudinales (los más frecuentes), rotura en asa de cubo (afecta a todo el borde interno meniscal), desgarros en pico de loro o en raqueta, roturas transversales u horizontales, desinserciones periféricas y quistes meniscales (más frecuentes en el menisco externo).
¿Cómo se llega al diagnóstico de una lesión meniscal?
Es fundamental estar atentos a la información facilitada por el paciente en cuanto a la descripción del mecanismo lesional y los síntomas que notó inmediatamente después.
Si has pasado por ello recordarás que, tras la rotación en semiflexión, aparece un dolor en la interlínea de la rodilla (interna o externa) junto con una impotencia funcional que nos dificulta cargar sobre ella. Es posible que tengamos, incluso, la rodilla bloqueada en semiflexión sin posibilidad de extenderla.
Debemos realizar una exploración integral de la rodilla donde comprobaremos si existe líquido intraarticular, si la rodilla está estable y si existe bloqueo articular.
Mención aparte tienen las maniobras específicas de exploración meniscal cuya positividad nos ayudará en el diagnóstico, pero no serán concluyentes. Mencionaremos el signo de McMurray, realizado en todas las exploraciones de rodilla. Desencadena dolor y posible chasquido en la interlínea articular afectada al forzar la extensión-rotación de la rodilla desde la flexión.
Normalmente, en urgencias realizamos una radiografía para descartar una lesión ósea cuando además ha habido una contusión directa pero los meniscos no pueden visualizarse en una radiografía por lo que, cuando la sospecha de la lesión meniscal es alta, solicitaremos una resonancia magnética por ser la prueba prínceps para el estudio de las estructuras no óseas de la rodilla. Es importante que sepas que la resonancia no se realiza en urgencias, se hace de forma programada.
Tratamiento
Una vez tengamos la confirmación diagnóstica debemos pensar en el tratamiento más indicado según los hallazgos de la resonancia. Existen diferentes alternativas terapéuticas a largo plazo, pero normalmente en fase aguda se realiza un tratamiento sintomático con un vendaje , antiinflamatorio vía oral y deambulación en descarga (con muletas). No olvidemos que, en muchas ocasiones, el menisco sólo sufre una inflamación aguda reversible (llamada meniscitis) por el traumatismo. En este caso, la resonancia será negativa y tan sólo precisaremos tratamiento de la fase aguda.
En función de la lesión hallada en la resonancia las alterativas terapéuticas podrían ser:
Rehabilitación si la lesión meniscal es poco relevante o en una persona poco deportista.
Infiltración local si la lesión es superficial.
Artroscopia para revisión de la articulación y reparación meniscal (si el menisco está roto). Dicha reparación puede ser una sutura del menisco (cuando la lesión es periférica) o una resección del fragmento (meniscectomía parcial).
Actualmente, la tendencia quirúrgica es conservadora. A pesar de que la resección meniscal soluciona la fractura, a largo plazo puede conllevar un proceso artrósico de ese compartimento de la rodilla. La resección completa del menisco (actualmente casi en desuso excepto en lesiones amplias) puede multiplicar la carga articular del compartimento hasta un 700% ocasionando daños secundarios en el cartílago articular. Tras la cirugía siempre se indicará un tratamiento rehabilitador hasta la total recuperación, siendo posible la reincorporación laboral a las pocas semanas.
Si has llegado hasta aquí te habrá quedado claro que debemos evitar las rotaciones bruscas de rodilla. Por favor, ten cuidado al levantarte de la silla.
Artículo especializado
Te Han Diagnosticado Trocanteritis
Las caderas tienen suma importancia a la hora de realizar las actividades de la vida diaria , estabilizan el tronco a través de la pelvis, reparten las cargas que transmiten los miembros inferiores y permiten el movimiento a la hora de caminar, correr, subir escaleras o sentarse.
Nuestra cadera llamada también articulación coxofemoral, está formada por la unión de dos huesos: el hueso coxal y el fémur. Además de ligamentos y músculos la articulación está provista de unas bosas serosas llamadas Bursas . Tienen forma de almohadillas cuya función es amortiguar y permitir que los tendones de la cadera puedan deslizarse sobre el fémur (trocánter mayor) y sobre otros músculos evitando así el roce y la posible irritación de sus tejidos.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Qué es una trocanteritis o una Bursitis trocantérea?
Cuando realizamos los movimientos de flexión y extensión de cadera (en la marcha, corriendo, subiendo o bajando escaleras) los tendones de la cadera se deslizan por la bursa trocantérea, si hay un aumento de presión en la zona, se produce inflamación de la bursa, irritación y dolor, es lo que conocemos como trocanteritis o bursitis trocantérea.
¿Por qué se produce la Inflamación de la bursa trocantérea?
La causa más frecuente son los microtraumatismos que se producen por la fricción constante entre el músculo y la bolsa serosa.
Son varios factores los que pueden producir trocanteritis:
Traumatismos : los golpes o caídas sobre la cadera, pueden ser el origen de la trocanteritis aunque no es la causa más frecuente.
El aumento de líquido en la bursa: debido a una enfermedad autoinmune como puede ser la artritis reumatoide, en épocas de crisis inflamatorias, esta bursa está llena de líquido.
Los desequilibrios mecánicos de los miembros inferiores : una pierna más corta que otra o cualquier traumatismo que modifique la mecánica del pie o de la rodilla modifica las cargas que se trasmiten a la cadera y como consecuencia se producirá mayor rozamiento entre sus estructuras.
Modificaciones a nivel del hueso : la existencia de artrosis en la cadera produce un cambio en las superficies de la articulación, de forma que la congruencia entre las mismas se modifica, cambiando así los ejes de la articulación y aumentando la fricción entre sus estructuras.
Pérdida de movilidad a nivel de la columna lumbar y de la pelvis : la articulación de la cadera tiene que asumir la movilidad que las otras estructuras adyacentes han perdido, los movimientos de la cadera se modifican y como consecuencia el roce entre sus estructuras aumentan produciendo irritación.
Desequilibrios musculares : causa de debilidad de los músculos de la cadera, es el caso de las operaciones de cadera (prótesis) o las hemiplejías, serán responsables de aumentar la fricción entre el trocánter y la bursa.
La trocanteritis puede afectar a ambos sexos pero es más frecuente en mujeres con una edad entre 40 y 60 años, la obesidad es un factor que predispone a tener trocanteritis.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Cuáles son los síntomas de la trocanteritis?
El síntoma principal es el dolor en la cadera cuando presionamos la zona del trocánter mayor. Este dolor puede extenderse desde la nalga a lo largo de la cara lateral de la pierna hasta la rodilla. También podemos sentir calor y un aumento de temperatura alrededor de la articulación.
El dolor se agudiza cuando realizamos determinados movimientos como por ejemplo: subir escaleras, tumbarse en la cama sobre la cadera inflamada con las piernas flexionadas, realizar movimientos en rotación externa de cadera como ponerse unos pantalones o los calcetines.
Me duele la cadera pero no es trocanteritis
En ocasiones, podemos tener dolor en la cadera pero no estar producido por una inflamación de la bursa. Esto nos lleva a posibles confusiones a la hora de determinar el problema principal ya que los síntomas que aparecen en la zona de la cadera son parecidos. Por ejemplo:
Un problema a nivel de la raíz lumbar L2-L3, L3-L4 produce un aumento de la sensibilidad en la zona de la piel que corresponde al lateral de la cadera y de la pierna, de forma que podemos confundir ese dolor con el de la trocanteritis.
Un atrapamiento de los nervios que se sitúan en las zonas adyacentes , pueden producir dolor en la zona de la cadera.
Una Fractura de fémur no desplazada , que produzca dolor en la cadera por rotura y hematoma de los tejidos.
Una disfunción muscular que provoque dolor referido a la zona de la cadera , es el caso del musculo glúteo medio, el glúteo menor, tensor de la fascia lata (TFL) y cuadrado lumbar cuyos puntos gatillo dan dolor similar a cuando la bolsa serosa está inflamada.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002.
Una disfunción de una víscera que provoque dolor referido a la zona de la cadera , es el caso de los riñones.
¿Qué podemos hacer para aliviar el dolor causado por la trocanteritis?
REPOSO: Si la causa de la inflamación es el roce de las estructuras cuando estamos en movimiento, es necesario dar descanso y evitar mover la articulación durante los días de mayor dolor.
REALIZAR MOVIMIENTOS ARTICULARES : es necesario que las articulaciones cercanas a la cadera no tengan límites de movimiento. Los ejercicios de movilidad a nivel de lumbares y de la pelvis pueden ayudar en el tratamiento de la trocanteritis.
REALIZAR ESTIRAMIENTOS : en la fase menos aguda, es recomendable realizar estiramientos de lo músculos de la cadera.
CORREGIR LA DISMETRÍA DE LAS PIERNAS : es importante valorar si existe una pierna más corta que la otra y corregir con alzas si fuera necesario.
ACTIVAR LA MUSCULATURA DE LA ZONA ABDOMINAL : Potenciar los abdominales y la musculatura pélvica proporciona equilibrio muscular y visceral.
PERDER PESO : En el caso de que exista sobrepeso.
TRATAR CON INFILTRACIONES : Cuando el dolor es demasiado agudo y nos limita el movimiento o el tratamiento conservador no da los resultados esperados, podemos recurrir al tratamiento con infiltraciones.
¿Sabías que..?
Una bolsa serosa es una cavidad cuyas paredes están formadas por tejido conjuntivo. Se localizan entre los tendones y los huesos para permitir el deslizamiento entre sus estructuras, el cuerpo humano tiene 160 bolsas serosas repartidas por todo el cuerpo.
¿Sabías que…?
La articulación de la cadera tiene 4 bolsas serosas . La más grande tiene forma de almendra y mide 5 cm de longitud y 3 cm de ancho y se sitúa entre el glúteo mayor y el tendón del glúteo medio.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
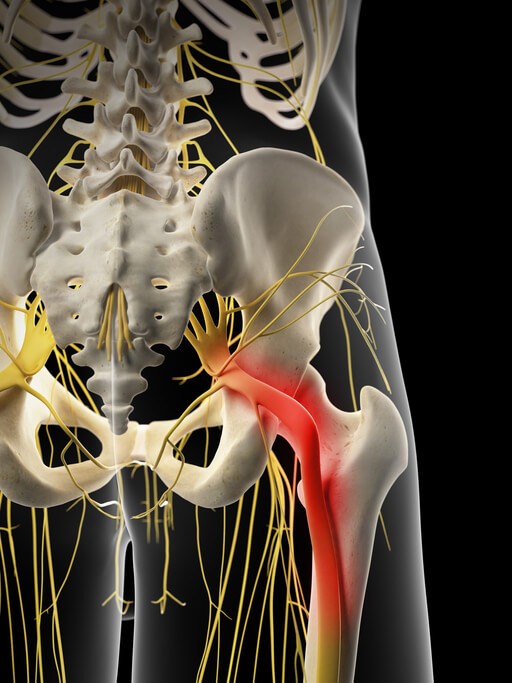
Síntomas Síndrome del Piramidal
María tiene 35 años, trabaja en el departamento de marketing de una empresa y uno de sus hobbies es salir a correr . Comenzó a entrenar de forma más intensa hace un mes para preparar una media maratón.
Visita la consulta porque hace una semana comenzó a tener dolor en la zona glútea derecha y en la parte posterior de la pierna hasta la rodilla.
Cuando está un tiempo sentada en la oficina el dolor aumenta y la única forma de aliviarlo es desplazando el peso hacia la cadera que no le duele para no apoyar el glúteo derecho.
El Piramidal es un músculo que se encuentra en la pelvis, une el sacro con el fémur y en su recorrido pasa a través de un agujero que forman los huesos de la pelvis, junto a él, se encuentra el nervio ciático y otras estructuras vasculares . Cuando el piramidal se contrae de forma permanente aumenta su diámetro, el espacio donde se encuentra se reduce y el ciático puede verse afectado por compresión dando síntomas como los que María tiene. Es el SINDROME DEL PIRAMIDAL .
En otras ocasiones, el músculo del piramidal se contrae pero no llega a comprimir el nervio ciático, los puntos gatillo de este músculo se activan y dan síntomas similares a los de síndrome piramidal.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002.
El síndrome del piramidal es una lesión frecuente en corredores de larga distancia que tienen una pisada pronadora, esto quiere decir que cuando el pie entra en contacto con el suelo el tobillo se desplaza hacia el interior de forma que la rodilla, la cadera y la pelvis compensan esta alteración biomecánica y cuando aumentamos la actividad física el musculo piramidal acaba sobrecargado.
Realizamos los test correspondientes para verificar que el músculo piramidal derecho está acortado y es el responsable de los síntomas que María tiene.
Los objetivos en la primera sesión
Valorar las articulaciones del miembro inferior y dar movilidad a las zonas bloqueadas: tobillo, rodilla, cadera y pelvis. Utilizamos técnicas articulatorias y manipulativas para corregir las disfunciones.
Relajar los tejidos que envuelven a la zona pélvica donde se sitúa el piramidal. (Sacro)
Reducir la contractura del piramidal a través de técnicas de masaje y estiramientos para dar flexibilidad al músculo y alargar sus fibras musculares.
Para terminar la sesión recomendamos a María
Ejercicios para realizar durante el entrenamiento:
Antes del entreno : Ejercicios de activación muscular de los rotadores internos de cadera: cuando activamos este grupo muscular, favorecemos la relajación de piramidal.
Después del entreno : Ejercicios analíticos de estiramiento del músculo piramidal.
Bajar la intensidad del entrenamiento hasta que los síntomas se reduzcan o desaparezcan.
Realizar un estudio de la pisada en un podólogo especialista para determinar si es pronadora.
En la segunda sesión
En esta sesión María nos cuenta que ya no tiene dolor , sólo se reproduce de forma leve cuando aumenta la intensidad del entreno. Al finalizar el entrenamiento realiza los estiramientos indicados en la primera sesión y los síntomas desaparecen.
Esto nos indica que el músculo piramidal se sobrecarga en carrera, los estiramientos sólo son un parche para aliviar los síntomas.
El estudio de la pisada confirma que María es pronadora.
El objetivo en esta segunda sesión
Valorar y tratar las articulaciones del miembro inferior que no se mueven correctamente: tobillo, cadera, pelvis.
Tratar el músculo piramidal con técnicas manuales y estiramientos.
Potenciar y estabilizar los músculos del tobillo y pierna. Antes de recomendar el uso de una plantilla correctora o un cambio de zapatillas, trabajamos la musculatura y la propiocepción del tobillo y revisamos la técnica de carrera.
Esguince Crónico de Tobillo y Propiocepción
Dos semanas después, María vuelve a entrenar con la misma intensidad que antes de lesionarse y sin dolor.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
Fractura de Estrés, ¿Por Qué Ocurre?
A pesar de su nombre, la fractura de estrés no guarda relación con el estrés emocional. Se trata de una fractura que generalmente afecta al pie , es típica de deportistas, y a menudo pasa desapercibida en la radiografía.
¿Por qué se produce?
Esta fractura, descrita por primera vez por un médico prusiano, el Dr. Briethaut, en 1855, es conocida comúnmente con otros apelativos como fractura por fatiga, fractura por sobrecarga , fractura por insuficiencia ósea, fractura del recluta, enfermedad de Deutschländer (cuando se ubica específicamente en el 2º o 3º metatarsiano de pie), etc.
En una fractura por estrés, son muchos los posibles factores desencadenantes que pueden entrar en juego: una fuerza repetitiva por sobrecarga mecánica, una densidad ósea disminuida, un hábito tabáquico importante, un error en la técnica de entrenamiento, un calzado inadecuado , un mal apoyo plantar, bajos niveles de vitamina D….
¿Dónde se produce?
Los huesos más comúnmente afectados por una fractura por estrés son el segundo y tercer metatarsianos del pie. Las fracturas por estrés también son comunes en el talón (en el calcáneo), en la pierna (en la tibia o el peroné), y en el pie (en el escafoides tarsiano). Es una lesión muy frecuente en deportistas. En función del deporte practicado las fracturas de estrés suelen ser más frecuentes en determinadas áreas anatómicas. Por ejemplo, en el jugador de básquet es frecuente la fractura de estrés en el pie mientras que en el corredor es predominantemente en la tibia, el tarso y los metatarsianos. En las gimnastas en las vértebras lumbares, en las bailarinas en la tibia, en saltadores en el quinto metatarsiano, en maratonianos en peroné y un largo etcétera. Las fracturas por estrés constituyen el 2% de todas las lesiones por deporte en los atletas.
Tipos de fracturas de estrés
Las fracturas de estrés se clasifican en dos grandes grupos:
Fracturas por fatiga: por sobrecarga en un hueso sano. Son mucho más frecuentes en deportistas.
Fracturas por insuficiencia : por carga normal en un hueso débil (por osteoporosis, por ejemplo). Mucho más frecuentes en mujeres postmenopáusicas.
Siempre que se sospecha o evidencia una fractura de estrés y la radiografía no es concluyente solicitamos otras pruebas complementarias para llegar al diagnóstico como pueden ser la tomografía axial computarizada (TAC) o la gammagrafía (si queremos estudiar un hueso presuntamente enfermo).
¿Qué síntomas dan?
Los síntomas de una fractura por estrés son muy variados:
Dolor mecánico en una zona anatómica. Por ejemplo, en el pie y sólo al apoyar (con el movimiento)
Dolor sordo de poca intensidad, pero constante
Inflamación espontánea en la parte afecta
¿Cómo se diagnostica?
Ante todo, debemos interrogar sobre la forma de aparición del dolor. Asimismo, nos interesa saber los antecedentes médicos . Por ejemplo, una mujer de 60 años y fumadora empedernida con un dolor selectivo en el metatarso tiene muchos números para sufrir una fractura de estrés en uno de sus metatarsianos.
Posteriormente, realizaremos una exploración física exhaustiva. Si la sospecha es alta continuaremos el estudio con una radiografía (al menos solicitaremos dos proyecciones diferentes de la zona dolorosa). Aunque no apreciemos ninguna imagen de fractura en la radiografía trataremos al paciente en función de la magnitud de dolor que presente y le citaremos para visitas de control y repetir su radiografía o solicitar otras pruebas ( TAC ).
Es frecuentísimo detectar la imagen de fractura en radiografías realizadas unos días después. Si queremos confirmar la imagen solicitaremos un TAC. Si sospechamos un hueso enfermo solicitaremos una Gammagrafía ósea (consiste en la inyección de un contraste endovenoso radioactivo cuyo marcador se acumula en los huesos en fase de remodelación-reparación ósea). Si no se diagnostica, no se trata, y si no se trata puede ser que el callo óseo formado sea insuficiente o consolide de forma incorrecta.
¿Qué opción terapéutica es la mejor?
Trataremos la fractura valorando varios factores: edad del paciente, tiempo de evolución, síntomas y actividad habitual del paciente. Un caso extremo sería una fractura de estrés detectada en una persona anciana y encamada en cuyo caso optaríamos por administrar medicación para el dolor. En el otro extremo tendríamos al atleta lesionado que precisa una recuperación ultrarrápida en cuyo caso es posible que se contemple la opción quirúrgica para sintetizar el hueso lo antes posible.
Sabremos si la fractura se ha reparado por la desaparición progresiva de los síntomas y la aparición del callo óseo en la radiografía.
¿HABÍAS OÍDO HABLAR DEL CALLO ÓSEO?
Es un hueso neoformado con la finalidad de reparar la fractura ósea. En la radiografía presenta características diferentes al resto de hueso. Cuando el callo se aprecia en la radiografía interpretamos la reparación radiológica del hueso fracturado (suele aparecer a las ocho semanas de la fractura). Es a partir de entonces cuando recomendamos la carga progresiva del hueso. Puede estar indicado un tratamiento rehabilitador antiálgico y para recuperar la funcionalidad del hueso.
¿Se puede prevenir la fractura por estrés?
Existen factores no controlables como la calidad ósea por la edad. Sin embargo, si tenemos en cuenta algunos consejos podremos evitar la sobrecarga mecánica:
Inicia tu actividad deportiva de forma gradual . Siempre con calentamiento previo. Usa ropa y calzado adecuados.
Si normalmente eres portador de plantillas no te las quites para hacer deporte. El cambio de pisada favorece este tipo de fracturas.
Corrige tu déficit de vitamina D aunque no tengas síntomas.
Si durante la práctica de actividad deportiva notas un dolor agudo injustificado cesa la actividad inmediatamente. No continúes y ven a la consulta para ser valorado.

Artículo especializado
Ejercicios Para la Tendinopatía de Rodilla
Mantener el tendón rotuliano en condiciones es indispensable para evitar lesiones, como las tendinopatías (tendinitis, tendinosis…). Pero no sólo conviene centrarse en cuidar el tendón sino también en trabajar a nivel del cuerpo del músculo, la articulación y otras estructuras estabilizadoras.
¿Qué es el tendón rotuliano?
El tendón rotuliano está situado en la cara anterior de la rodilla y es el que une el cuádriceps con la rótula y la tibia. La lesión suele aparecer por sobreutilización , que ocasiona microtraumatismos en el tejido y reacciona de manera patológica con inflamación o degeneración del mismo. Los deportes en los que se producen de forma habitual saltos, cambios de dirección o carrera suelen ser en los que esta patología tiene una mayor incidencia.
Ejercicios excéntricos para fortalecer y reforzar los tejidos
Existen diferentes tipos de ejercicios que ayudan a fortalecer y a reforzar los tejidos. Uno de ellos es el grupo de los llamados ejercicios excéntricos , en los que, durante el movimiento, el músculo está contraído pero las fibras, de manera simultánea, se alargan. Es el freno cuando se va a favor de la gravedad. Este tipo de ejercicio produce una serie de beneficios, entre ellos el aumento de la fuerza muscular y de la elasticidad del tejido, así como una mejora en la síntesis de colágeno que forma parte del tendón.
Algunos ejemplos de estos ejercicios son:
Sentadillas: colocarse de pie con los pies en paralelo o una ligera rotación de la punta hacia al exterior y las rodillas estiradas a lo ancho de las caderas. Sin perder el eje del cuerpo y sin que las rodillas se desplacen hacia el centro, flexionar las rodillas. La espalda debe estar recta y ligeramente inclinada hacia delante y los hombros no deben estar nunca por delante de las rodillas al bajar. Al bajar, la cadera no debe situarse por debajo de las rodillas, sino que debe formar un ángulo de 90º. Este movimiento se debe hacer de manera lenta y controlada. En cuanto a los brazos, pueden estar estirados hacia delante, en línea recta con los hombros, o bien utilizarse un peso (mancuernas o barra) para aumentar la dificultad y la carga.
Flexoextensión: sentados en una silla, con las rodillas flexionadas, espalda recta, levantar la pierna hasta conseguir un ángulo de 90º sin levantar el glúteo del asiento. Con la pierna estirada hay que volver a flexionarla, pero de manera lenta y como si se quisiera ir contra la gravedad. A este ejercicio se le pueden añadir gomas para aumentar la exigencia, sujetar los extremos de la goma con las manos y colocar una goma/banda elástica especial para hacer ejercicios de rehabilitación en la zona del puente del pie. Hacer el mismo movimiento que se hace sin gomas. Una vez realizado el ejercicio con una extremidad se repite con la contralateral.
Zancada : de inicio se recomienda hacerlo con el propio peso del individuo pero pueden añadirse pesas para aumentar la carga y elevar la dificultad. Partiendo de una posición de bipedestación, adelantar una pierna, flexionando la rodilla de modo que quede formando una “T”, en línea con la cadera. La pierna que queda por detrás también se flexiona, quedando el pie apoyado por la punta de los dedos y sin que toque la rodilla al suelo. El torso quedará recto sin desplazamientos para no perder el eje vertical. En cuanto se consiga esta posición se mantiene unos 3-5 segundos y se recupera la posición inicial en bipedestación. La siguiente zancada requiere de un cambio de posición de las piernas, la que había estado delante será ahora la que quede por detrás. Hay que vigilar que los pies queden alineados y que la rodilla no quede situada por delante de los pies en el momento de la flexión. Se puede aumentar también la dificultad si se hacen pequeños saltos a modo de tijera para cambiar las piernas de posición.
Balancín: este ejercicio requiere no sólo de un correcto trabajo a nivel de cuádriceps y glúteos, sino también de los músculos del core ya que se requiere de cierta estabilidad para no dañar esta zona. Colocarse arrodillado en el suelo (se recomienda poner una colchoneta debajo de las rodillas para evitar molestias) y con espalda recta dejarse caer hacia atrás con mucho control y trabajando con todos los músculos para evitar caerse o notar molestias. Tras conseguir una posición en un ángulo de unos 30-45º, aguantar unos segundos y volver a recuperar la posición inicial. Realizar dicho movimiento unas 2-5 veces.
Ejercicios dinámicos
Además de los ejercicios de tipo excéntrico incorporar a la rutina ejercicios más dinámicos
Puente: tumbados en el suelo con la espalda apoyada y las rodillas flexionadas, con los brazos estirados al lado del cuerpo o flexionados encima del pecho, se realiza una elevación de la cadera. Subiendo y bajando con un ritmo lento en el que se controle el movimiento sin que haya un exceso de curvatura lumbar sino consiguiendo una neutralidad de la zona lumbar con la zona sacra (la parte baja de la espalda). Las rodillas deben quedarse en el eje longitudinal sin irse hacia dentro. Se puede aumentar la dificultad del movimiento eliminado un apoyo, es decir, quedando únicamente apoyados en un pie y estirando una pierna. Hay que ir con mucho cuidado ya que la estabilidad es mucho menor y hay riesgo de realizar de manera errónea el ejercicio.
Será siempre recomendable que todos estos ejercicios sean supervisados de inicio por un profesional.

Artículo especializado
Cómo Actuar Ante una Lesión de Cuadriceps
Es uno de los músculos más potentes del cuerpo humano. El cuádriceps es esencial para el desplazamiento, entre otras funciones, ya que una de sus funciones es la extensión de la rodilla , además de la estabilización de la misma. De ahí que sea uno de los músculos más importantes para todos los deportistas cuya disciplina implique carrera o saltos. Realizar ejercicios de tonificación y potenciación de este grupo muscular es básico para evitar lesiones de menor o mayor importancia.
Cuatro músculos en uno
El cuádriceps es un músculo que se sitúa en la zona del muslo y, tal y como indica su nombre, está formado por cuatro músculos con entidad propia . Estos son: vasto interno, vasto externo, vasto intermedio y recto femoral, cada uno de ellos tiene un origen propio pero una única inserción. Se originan en la región de la cadera, y se unen formando un tendón, el tendón cuadricipital, que se inserta en la cara superior de la rótula en la rodilla.
¿Cómo se tratan las lesiones?
En función de la localización y el tipo de lesión que se presente el tratamiento será diferente, pero siempre con el objetivo de restablecer la normalidad, y volver a la práctica deportiva lo antes posible pero siempre minimizando el riesgo de recaída . Entre las opciones encontraremos desde el tratamiento conservador , en el que el reposo y la aplicación de hielo pueden ser de inicio suficiente, hasta la necesidad de realizar una intervención quirúrgic a para reparar la lesión. Cabe destacar que en la mayoría de ocasiones la fisioterapia forma parte también de la batería terapéutica, ya que no sólo es importante recuperarse sino hacerlo en la mejor de las condiciones. El trabajo asistido y supervisado por parte de un profesional con ayuda de técnicas complementarias, ayudaran a conseguir el objetivo.
Contusión: suele ser una lesión frecuente en aquellos deportes en lo que existe contacto entre rivales. Puede deberse a una acción fortuita, en el transcurso del juego en el que un jugador recibe un golpe de un rival sea con una parte de su cuerpo o bien con alguno de los accesorios que se usan, el casco en el caso del futbol americano, por ejemplo. Habitualmente esta lesión suele ser leve y con un tratamiento conservador suele ser suficiente , la crioterapia (aplicación de hielo) en la zona lesionada reduce la inflamación y el dolor. En caso de que los síntomas, no remitan sería adecuado realizar un estudio de diagnóstico por la imagen para comprobar que no haya una lesión más compleja, como podría ser la existencia de un hematoma, que requiera una actuación a largo plazo.
Rotura fibrilar: el cuádriceps, como cualquier otro músculo, está formado por fibras musculares . En el momento de la lesión estas pueden romperse, de manera parcial o completa produciéndose una rotura fibrilar, siendo la afectación más o menos grave respectivamente. Una alimentación deficiente, el sedentarismo, un traumatismo o sobrecarga pueden ser el origen de esta alteración de tejido muscular. La aparición repentina de un dolor que incluso se acompaña en ocasiones de hematoma e impotencia funcional puede ser el debut de esta patología. El reposo para evitar que la lesión evolucione negativamente junto con un vendaje compresivo son las actuaciones terapéuticas iniciales, además de la siempre socorrida crioterapia (aplicación de frío). Ponerse en manos de un fisioterapeuta para recuperarse completamente antes de volver a la práctica deportiva es un consejo que debería seguirse siempre.
Tendinitis : es una lesión que afecta al tendón y suele estar causada por la sobrecarga y los movimientos repetitivos . El tendón puede reaccionar inflamándose ante acciones que implican saltos o impacto. Quienes realizan deportes en los que la carrera o los saltos son parte importante de la técnica deportiva tienen mayor riesgo de sufrir esta lesión (baloncesto, voleibol o atletismo, entre otros). El dolor situado en la zona superior de la rótula suele ser muy indicativo de esta lesión. Para el tratamiento existe indicación de crioterapia y reposo relativo . En aquellos casos en los que el dolor persiste aun habiendo realizado reposo relativo, se recomienda añadir fisioterapia para fortalecer el tendón lesionado y reducir la inflamación y las molestias.
Rotura del tendón del cuádriceps: son casos menos habituales, pero más graves. Este tendón es muy potente y para que llegue a romperse en personas jóvenes y sin patología crónica debe darse una situación realmente adversa. Ello puede suceder cuando el deportista con el pie fijo en el terreno de juego y flexión de la rodilla, realiza una contracción del músculo . Quien la sufre relata un dolor muy agudo, la aparición de un defecto por encima de la rótula y la imposibilidad de extender la rodilla. Y ello requiere de diagnóstico y tratamiento preciso.
Ruptura incompleta: aquí la inmovilización , unas seis semanas, suele ser el tratamiento aconsejado. De todos modos, el inicio de la rehabilitación puede adelantarse en el momento en el que la inflamación inicial y el dolor disminuyen. Esta inmovilización puede acompañarse de medicación, así como de crioterapia, para reducir la inflamación que acompaña a la lesión.
Ruptura completa: en este caso, o en algunos casos puntuales de lesiones incompletas, pero con un tendón en malas condiciones (degeneración tisular) la cirugía suele ser la opción principal. Medicación y crioterapia también forman parte de la terapia, así como la posterior r ehabilitación que, al ser una operación, será más larga que en el caso anterior. Es importante acudir a todas las sesiones y seguir las pautas recomendadas para una correcta recuperación para evitar de ese modo una lesión posterior.

Artículo especializado
Las Lesiones del Corredor
La palabra lesión es una de las más temidas en el mundo del deporte, sobre todo porque se relaciona con un tiempo de parón. Hasta hace unos años, el hecho de no poder seguir con una rutina de entrenamiento afectaba mucho al deportista profesional ya que la consecuencia es clara: detener la posibilidad de seguir entrenando y llegar a conseguir el objetivo establecido. Pero de un tiempo a esta parte, algo ha cambiado, y no sólo los profesionales se “desesperan” por estar obligados a parar y no poder seguir con su agenda, sino que el deportista amateur también ha entrado en esta dinámica.
¿Qué pasa al correr?
Correr es un deporte de impacto que implica que algunas zonas anatómicas en concreto sufran más que otras, por el impacto que implica la carrera a pie. La biomecánica y la técnica de la carrera obliga al sistema musculo esquelético a una elevada exigencia y ello puede acabar por provocar lesiones que pueden ir desde lesiones de diagnóstico y tratamiento sencillo y con una relativamente rápida recuperación y vuelta a la práctica deportiva, a otras que requieren de mayor tiempo de tratamiento y la consiguiente paciencia por parte del corredor, que verá su agenda “truncada”.
¿SABÍAS QUE…?
Las lesiones en cualquier corredor no son algo extraño. De hecho, las cifras hablan de que alrededor de la mitad de corredores que salen de manera regular a correr pueden sufrir alguna lesión asociada a esta práctica. Conseguir reducir estas cifras está en parte en las manos del propio corredor.
¿Qué factores predisponen?
En efecto, hay una serie de factores predisponentes que deben tenerse presentes ya que no pueden modificarse y hay que gestionarlos de la mejor manera posible. Algunos son:
Género: las diferencias anatómicas entre hombres y mujeres aumentan la predisposición a unas lesiones más que otras.
Entrenamiento: realizar un entrenamiento de carácter progresivo y adaptado a las características y a los objetivos es esencial para minimizar riesgos.
Alimentación: es necesario que exista una alimentación adecuada a las necesidades individuales. Seguir dietas bajas en hidratos de carbono o en proteínas puede aumentar el número de lesiones, por ejemplo. Por otro lado, una correcta hidratación es básica.
Lesiones previas: cualquier estructura anatómica que haya sufrido una lesión tiene mayor posibilidad de lesionarse de nuevo, y más aún si la recuperación no ha sido la correcta.
Patología existente: la presencia de alguna patología puede aumentar el riesgo de lesión por las características intrínsecas a éstas, por la afectación de otras zonas anatómicas diferentes.
Material inadecuado : cada corredor tiene unas características propias, tanto a nivel anatómico como de objetivo. Usar el material apropiado no es un tema de modas sino de salud.
Superficie por la que se corre : cada superficie presenta características propias, algunas tienen una mayor capacidad de amortiguación que otras y, por tanto, estás van a contribuir de manera positiva a mantener a las lesiones “a raya”.
¿Dónde se localizan las lesiones?
La rodilla es la localización más habitual y supone entre el 7 y el 50% de lesiones asociadas al “running” , seguida de los pies y de las piernas. Tan importante es esta localización que hasta existe una lesión que se denomina “la rodilla del corredor” o síndrome femoropatelar. Esta patología se caracteriza por la existencia de un dolor en la zona delantera de la rodilla, donde se encuentra la rótula, que es un hueso cuya función es el correcto movimiento articular. Debido a diferentes causas, la rótula puede ver desplazada su posición original y ello ocasiona que el cartílago que se encuentra por debajo de ésta se erosione y a la larga provoque, una degeneración con consecuencias para el individuo, como la aparición de dolor. Este dolor no suele ser agudo, sino que es progresivo. Al inicio es poco limitante y el corredor sigue sin darle excesiva importancia y puede llegar a limitar tanto, que obliga a parar y necesitar de cuidados para seguir posteriormente. El dolor es típico que se agrave al estar sentado un rato o al subir o bajar escaleras. El tratamiento se centra en actuar sobre el dolor para minimizarlo y en conocer la o las posibles causas para así reducir o minimizar el riesgo de una recaída.
Los pies : son también una localización frecuente de lesiones en este colectivo, y una lesión común es la fascitis plantar . El runner se queja de un dolor situado en la zona del talón , pero que puede recorrer toda la planta del pie, sobre todo por las mañanas cuando se levanta y lo apoya en el suelo. Por la planta del pie discurre una banda fibrosa (la fascia), que proporciona soporte al arco plantar. Cuando ésta se inflama o sufre pequeñas micro-rupturas por traumatismos repetidos, lo que ocurre evidentemente al correr, aparece dolor . Esta patología impide por completo el apoyo del pie en el suelo y, en consecuencia, la zancada en carrera, y va a requerir de un tiempo relativamente largo para solventarlo (unas ocho a 10 semanas). El tratamiento de fisioterapia es esencial, junto con la crioterapia y medicación pautada para reducir la inflamación. Las recomendaciones de valorar el origen de la lesión en la rodilla son igualmente útiles en este caso.
La zona lumbar: es evidente que quien se lleva la peor parte serán las estructuras anatómicas que reciben el impacto de la carrera y, de ahí, que las extremidades inferiores concentren la mayor cantidad de lesiones. Pero otras localizaciones son también foco de lesión en el runner y la zona lumbar es una de ellas. El corredor se queja de una molestia que en ocasiones es mayor y en otras es menor pero siempre está ahí. Puede ser de origen anatómico o mecánico , pero llega a impedir la carrera. Por eso es importante conocer las causas y, sobre todo, darle la misma importancia que podría tener una molestia en la rodilla. Estirar y trabajar la musculatura no sólo como tratamiento sino como prevención, es clave.

Artículo especializado
Lesiones Más Frecuentes en Deportistas Ocasionales
Ser un deportista ocasional, que dedica grandes esfuerzos físicos en un espacio de tiempo muy concreto y sin ninguna regularidad a una disciplina deportiva, suele ser sinónimo de problemas. Como casi todo en la vida, dosis pequeñas, progresivas y regulares suelen ser la mejor manera para obtener beneficios, y evitar lesiones, sobre todo cuando se hace referencia al beneficio físico del deporte.
Nuestro organismo está preparado para reaccionar ante estímulos de estrés. Tenemos capacidad para reaccionar y salir corriendo detrás de un autobús que se nos escapa, o atrapar algo al vuelo cuando se va a caer, pero de eso a jugar un partido de futbol o correr sin previa preparación 10 km seguidos, tras meses sentados en el sofá hay una gran diferencia. Adquirir hábitos y regularidad es esencial para que nuestro cuerpo sume beneficios y eso sería lo ideal, pero también es cierto que ello no siempre es posible y de vez en cuando “cae” en nuestra agenda la necesidad de ejercitarnos y aparecen partidos con amigos, competiciones o simplemente salidas por la montaña que parecen fácilmente realizables. Tras estas prácticas y en más ocasiones de las que nos gustaría, se diagnostican lesiones que podían haberse evitado, simplemente siendo conscientes de las capacidades individuales.
Falta de regularidad, un motivo importante
Según la Encuesta de Hábitos Deportivos de la población española publicado en 2015, el 51% de la población mayor de 15 años practicó actividad física al menos una vez al mes y el 52,3% al menos una vez al trimestre, frente al 46,2% que lo hace de manera semanal o el 19,5% que lo hace diariamente. Así pues, estas cifras nos dan una idea de que las lesiones asociadas a la falta de regularidad de la práctica deportiva serán elevadas. El sistema musculo-esquelético es el más afectado, especialmente los tejidos blandos, es decir, músculos y ligamentos, por ser los que requieren una mayor adaptación a la técnica y a la exigencia del momento, sin olvidar las contusiones que son también lesiones frecuentes.
Una lesión común
Según el tipo de ejercicio o deporte que se realice las lesiones se concentrarán en una zona u otra del organismo. Pero hay una lesión que puede aparecer en cualquier localización, el DMAT (dolor muscular de aparición tardía) o más conocido comúnmente como las “ agujetas”. Este proceso es uno de los más comunes y se produce como consecuencia de lesiones microscópicas a nivel de las fibras musculares que están implicadas en el ejercicio. Estas molestias pueden durar hasta 72 horas tras el ejercicio, por lo que hay que ser prudente al retomarlo de nuevo. La prevención es básica para evitar su aparición, por lo que un buen calentamiento, aumento de tiempo y carga progresiva y estiramientos no deben faltar en las sesiones programadas.
Extremidades inferiores
Aquellos que practican deportes en los que las extremidades inferiores son el eje, contusiones y lesiones músculo-tendinosas suelen ser las más habituales. En general, cuando se trata de partidos en los que se enfrenta puede existir contacto físico una contusión suele ser un “souvenir” inequívoco de que se ha jugado un partido entre amigos. Son, frecuentemente, contusiones de poca importancia y gravedad que desaparecen tras unos días, y que no requieren de tratamiento específico más que crioterapia (hielo) y la aplicación de alguna crema que tenga acción trombolítica (disuelve pequeños trombos o coágulos formados superficialmente) para ayudar a reducir y reabsorber el hematoma que aparece tras un golpe.
En cuanto las afectaciones de partes blandas (músculo, tendón y ligamento), los esguinces se sitúan en la parte alta de la lista del ranking de lesiones que sufren deportistas ocasionales. Los tobillos son la localización más habitual. La falta de regularidad en la práctica y también de técnica aumentan la posibilidad de lesión ya que la respuesta de dicha articulación no es siempre la que podría esperarse. Cuando un deportista es regular en la realización de su deporte no sólo trabaja la técnica, que es muy importante, sino que también trabaja a nivel de la condición física, y prepara a sus músculos y articulaciones para la situación de “estrés” al que se va exponer. En el caso del deportista ocasional, este punto se obvia y la respuesta delante de la exigencia física puede ser insuficiente. Un mal apoyo del pie en carrera o tras un salto puede significar una lesión de ligamento. Los esguinces suelen ser de poca gravedad, pero requieren de un diagnóstico para un tratamiento y recuperación adecuados.
Dolor lumbar
A nivel muscular, sobrecargas y/o contracturas por falta de acondicionamiento físico son también frecuentes entre este colectivo. Deportes en los que se exige mucho ocasionan molestias que pueden acarrear problemas en el día a día. Movimientos poco comunes, cargas elevadas o posiciones forzadas pueden ocasionar molestias en zonas que poco tenían que ver con la práctica deportiva propia. El dolor lumbar , por ejemplo, sea por sobrecarga o por previa lesión a la que no se le ha dado la suficiente importancia, es una de las razones más habituales de consulta que vemos los profesionales de la salud. En ocasiones esta molestia podría evitarse con un buen calentamiento previo o el uso de equipamiento adecuado.
De hecho, la prevención es una de las recomendaciones más importantes para evitar estas lesiones. Conocerse y saber cuáles son los límites individuales, usar el material adecuado, una preparación física mínima basada en la regularidad y un cierto conocimiento del deporte a practicar ayudan en gran medida a reducir el riesgo de aparición de cualquier lesión.

Artículo especializado
¿Te Apuntas a la Marcha Nórdica?
Ya no resulta extraño ver a personas caminando con bastones por la montaña, la playa o por la calle, pero lo que no todo el mundo sabe es que según la técnica que se ponga en práctica o el tipo de bastones que se utilicen, se estará ante una modalidad de marcha diferente. Te explicamos más acerca de la marcha nórdica. Seguro que al acabar de leer el artículo te apetece probarla…
Su origen
En 1930 se habla por primera vez de una nueva modalidad de marcha. La ponen en práctica un grupo de esquiadores de esquí nórdico finlandeses que, para no perder la forma física durante la época de calor, cuando no podían seguir practicando su deporte, emulaban la técnica del esquí caminando y corriendo con bastones . Era la manera perfecta para poder seguir entrenando sin perder la base de su deporte. El esquí nórdico se caracteriza por tener una técnica muy depurada en la que el esquiador debe tener el control en todo momento de su posición corporal, así como del movimiento, no sólo de piernas sino también de los brazos, entre los que debe existir un gran sincronismo y coordinación. El trabajo simultáneo de brazos, piernas y tronco es necesario para conseguir un desplazamiento correcto. Estas mismas características las ha “abrazado” la marcha nórdica que con el complemento de los bastones permite realizar un trabajo combinado tanto a nivel cardiovascular como muscular.
Su evolución
Unos años más tarde, se empieza a pulir la técnica siempre teniendo muy en cuenta la biomecánica propia de la marcha humana y es en 1988, cuando también desde Finlandia, se desarrolla una técnica de marcha con bastones propios, característicos y específicos para la marcha nórdica. Poco a poco, esta disciplina va ganando terreno y en 1997 se le da ya el nombre oficial de Nordic Walking y se va conociendo y practicando en más países hasta que, a partir del año 2000, se crean ya asociaciones concretas a nivel mundial para regular y supervisar su práctica.
Muchos beneficios
La marcha nórdica nace, como hemos mencionado, como una alternativa “veraniega ” para que los esquiadores siguiesen entrenando, pero hoy en día es una actividad física más, que ofrece múltiples beneficios para la salud. Es una excelente actividad que pueden practicar personas de cualquier edad y sin necesidad de tener una gran forma física, pues la marcha nórdica es una herramienta para conseguirla.
Mejora la salud cardiovascular: al andar nuestro corazón y vasos están activos, lo que permite actuar a nivel de parámetros como la tensión arterial, por ejemplo. Además, se pueden controlar valores como la glucosa en sangre o el colesterol por lo que es adecuado para aquellos que quieren prevenir patologías asociadas al metabolismo de estos productos o para quien sufre ya alguna alteración y quiere controlarlo y reducirlo.
Menor impacto articular: al ser una actividad en la que existe impacto articular, pero menor que en otras modalidades como correr o aquellas que incluyen saltos, es perfecta para a quien tiene problemas a nivel articular, pero quiere seguir moviéndose.
Mayor estabilidad: hay que tener en cuenta que al llevar bastones existe una mayor estabilidad que si no se llevan.
Ayuda para perder peso: es también una actividad aeróbica para incluir en un programa con el objetivo de perder peso, dependiendo de la capacidad y las condiciones individuales se puede someter al organismo a una menor o mayor exigencia y con ello aumentar el consumo calórico.
Se trabaja nivel muscular: son muchas las localizaciones que se activan con el balanceo de los brazos y la propia marcha, como los músculos de la espalda, hombros, los brazos y los abdominales, además de los glúteos, que se trabajan y se tonifican.
Más flexibilidad, fuerza y coordinación: de manera indirecta existen una serie de cualidades que van a mejorarse con la práctica de la marcha nórdica entre ellas la flexibilidad, fuerza o coordinación por lo que refuerza aún más los efectos positivos globales para el organismo.
ACTIVIDAD RECOMENDADA EN CÁNCER DE MAMA
Últimamente esta disciplina ha tenido una mayor repercusión en ámbito sanitario, por recomendarse a pacientes con cáncer, en concreto con cáncer de mama . Mujeres que se han sometido a cirugía por un cáncer de mama son tributarias de esta actividad ya que la técnica quirúrgica afecta de manera específica a la zona axilar que puede limitar la movilidad del brazo y de la zona intervenida. Al marchar se movilizan músculos de las extremidades superiores, lo que permite aumentar el rango de movimiento y la propia movilidad y en paralelo se reduce el dolor de manera progresiva, lo cual mejora la calidad de vida de la paciente.
La importancia de la técnica y del material
Para que todos los efectos beneficiosos se obtengan es importante conocer la técnica y también hacer uso del material adecuado ya que no todos los bastones valen.
Material: unos correctos bastones son imprescindibles para realizar la marcha nórdica de la manera más adecuada. Estos, a diferencia de los que se usan para hacer senderismo tienen unas características concretas como el apoyo, estos tienen un final que tiene una forma concreta para mejorar el movimiento al apoyar el bastón en el suelo. La sujeción es otro de los puntos importantes, en la empuñadura existe lo que se conoce como dragonera , que es una especie de muñequera da mayor seguridad en el agarre todo ello pensado para una mejor funcionalidad que es la de ayudar a la propulsión del cuerpo durante la marcha. En cuanto al material de fabricación a mayor sea el porcentaje de carbono , menos vibraciones en las articulaciones y en los brazos y mayor ligereza.
Técnica: la misma importancia que tiene un buen material lo tiene una buena técnica y es por ello que se recomienda antes de empezar pedir consejo a profesionales. Respetar la biomecánica de la marcha es una de las características de esta modalidad. Los brazos se colocan hacia atrás con las manos sujetando los bastones y se realiza el movimiento de la marcha ayudándose de los bastones para impulsarse. El movimiento de los brazos sale de los hombros y no de los codos. No es complicado simplemente hay que tener un mínimo conocimiento.

Artículo especializado
Ejercicios Hipopresivos o Gimnasia Abdominal Hipopresiva (GAH)
Los ejercicios hipopresivos o Gimnasia Abdominal Hipopresiva (GAH) han desbancado a los abdominales tradicionales revolucionado el mundo fitness, pero ¿sabemos por qué? No es cuestión sólo de estética, se obtienen muchos beneficios para la salud, y sobre todo tienen fines terapéuticos.
¿En qué consisten?
Los ejercicios hipopresivos consisten en un sistema de tonificación enfocado en la musculatura o faja abdominal y el suelo pélvico . Se utilizan de forma terapéutica en mayor medida para tratar disfunciones de la columna y del suelo pélvico aunque también en los últimos años se ha implementado en el mundo del deporte a modo de entrenamiento para mejorar el rendimiento y prevenir lesiones.
¿Qué musculatura se trabaja con los hipopresivos?
La musculatura trabajada, el suelo pélvico y la faja abdomina l, ejerce la función de sostén de los órganos situados en la cavidad pelviana. En la vida cotidiana se producen constantes aumentos de la presión abdominal: al toser, gritar, reír, cantar, cargar pesos, mantener relaciones sexuales, practicar deporte, etc. Debido a estos y otros factores, como la inactividad, los embarazos o la menopausia estos dos grupos musculares pueden verse afectados y dejar de realizar correctamente sus funciones de sujeción.
Factores que afectan al suelo pélvico
El suelo pélvico es un conjunto de músculos, fascias y ligamentos que se localizan en la pelvis ósea comportándose como una hamaca que proporciona soporte a los órganos abdominopélvicos como la vejiga, útero y parte del intestino. Una lesión o debilidad en dicha musculatura pueden ocasionar incontinencia urinaria o fecal, prolapsos genitales o disfunciones sexuales, originadas por diferentes causas:
El embarazo ; las hormonas y el aumento del tamaño del útero durante el periodo de gestación.
El parto: provoca lesiones directas en la musculatura del suelo pélvico.
Posmenopausia: la pérdida de estrógenos hacen que la musculatura pierda su tonalidad y se vuelva flácida.
Intervenciones quirúrgicas en la cavidad pélvica.
Obesidad.
Estreñimiento.
Tos crónica.
Profesiones de riesgo (deportistas, cantantes, músicos de instrumentos de viento…).
Falta de conciencia de la zona perineal de uso en sus funciones fisiológicas.
Desequilibrio muscular ; un gran tono abdominal crea una presión intraabdominal perjudicial para el suelo pélvico.
La faja abdominal y por qué es importante trabajarla con hipopresivos
Se trata de la musculatura del abdomen que conocemos como los músculos oblicuos externo e interno y el transverso del abdomen. Este grupo muscular está ligado al suelo pélvico y además se insertan en la pelvis ósea, vertebras lumbares y costillas, revistiendo toda la parte baja de nuestro tronco, como si de una faja de tratase. De hecho, es la musculatura que proporciona la típica figura de ‘’avispa’’, pero sus funciones van más allá de la estética, como proporcionar estabilidad de la zona lumbo-pélvica , dar soporte a los órganos e intervenir en la función respiratoria. El músculo más relevante es el transverso del abdomen . Es el músculo abdominal más profundo, por lo que su activación se consigue a través de los ejercicios hipopresivos. El trabajo de este grupo muscular es primordial en pacientes que padecen de lumbalgia, ya que estas aparecen, por lo general, a causa de una inestabilidad en las vertebras lumbares. Así bien, en consulta comprobamos la efectividad de la prescripción de ejercicios hipopresivos para recuperar la tonicidad de la faja abdominal.
¿Qué beneficios aportan los ejercicios hipopresivos?
Reducen el perímetro abdominal, mejorando la postura, la función y la estética.
Influyen en la recuperación temprana durante el Postparto, previene la debilidad del suelo pélvico.
Mejoran la capacidad pulmonar y la función visceral.
Evitan la aparición de hernias (Inguinales, abdominales, crurales y vaginales)
Previenen la incontinencia urinaria, disfunciones sexuales, prolapsos…
Mejoran en el rendimiento deportivo.
Previene de lesiones articulares y musculares gracias al equilibrio del tono muscular del cuerpo.
Protege la columna lumbar gracias a la tonificación de la faja abdominal.
¿Cómo se realizan los hipopresivos?
Hay una gran variedad de ejercicios que pueden realizarse. No obstante, la clave para contraer bien la musculatura es la postura base y una correcta respiración .
Desde una postura base, sentado, de pie, estirado o en cuadrupedia se mantiene la pelvis en posición neutra y la columna elongada dirigiendo el mentón hacia el pecho. A partir de aquí, se incorporarán movimientos que deben ser coordinados con la función respiratoria. Razón por la cual será importante realizar un ejercicio previo de concienciación de la respiración , espirando y inspirando varias veces de forma relajada.
Así bien, una vez colocados en la posición y manteniendo la postura, se vacían los pulmones y realizamos una apnea mientras notamos como nuestras costillas se abren y nuestro abdomen se mete hacia dentro (respiración costodiafragmática)
Estos ejercicios son complicados de realizar por cuenta propia, por lo que es importante que se hagan bajo la supervisión de un profesional para su correcta ejecución. También es interesante efectuarlos delante de un espejo, ya que nos permitirá autocorregir la postura.
Se debe evitar hacer los ejercicios después de haber comido o antes de ir a dormir ya que estos pueden estimular la energía del cuerpo, se recomienda realizarlos por la mañana.
Contraindicaciones de los ejercicios hipopresivos
Durante el embarazo . Realizar este tipo de ejercicios durante el embarazo puede hacer que se produzcan contracciones del útero no deseadas. Por lo tanto, no se recomienda la práctica de estos ejercicios durante el periodo de gestación. También durante el postparto, se recomienda esperar 6 semanas para poder realizar estos ejercicios.
Hipertensión , puede ser un factor contraindicativo trabajar este tipo de ejercicios si se padece de hipertensión, el control de la respiración y el aumento de tensión arterial pueden ser perjudiciales. Si se cuenta con un profesional especialista se pueden realizar los ejercicios adaptados y con supervisión.
Enfermedades renales. Debido a la liberación de radicales libres durante la práctica del ejercicio que se eliminan a través de la orina y pueden suponer un sobreesfuerzo para la función de filtrado del riñón.
Artículo especializado
Descubre Cúal Es El Mejor Tratamiento de la Escoliosis
Afecta aproximadamente al 2% de la población, y se debe aclarar que la escoliosis no tiene cura , por lo que el objetivo principal de los tratamientos que se apliquen será mejorar la calidad de vida del paciente. La pauta de un tratamiento puede ser algo compleja ya que existen diferentes tipos de escoliosis. No obstante, los objetivos básicos serán controlar la progresión, corregir la deformidad y evitar sus consecuencias.
¿Qué es la escoliosis?
La escoliosis es una desviación anormal de columna vertebral . Se trata de una patología reumatológica congénita de origen desconocido en el 85% de los casos, el resto pueden ser debido a déficits del control muscular por una patología neurológica, por una malformación de la columna congénita o un traumatismo.
La desviación está formada por una torsión y desplazamiento lateral de las vértebras que se acentúan y desvían en forma de ‘’S’’ o ‘’C’’ de la curvatura fisiológica de la columna vertebral.
La escoliosis se desarrolla durante la época de crecimiento, y una vez superada esta etapa, el hueso se vuelve maduro y la desviación deja de agravarse.
Se distinguen tres tipos de escoliosis en función de la etapa en la que se desarrolla:
En los niños de 3 años o menos, se denomina escoliosis infantil.
En los niños de 4 a 10 años, se denomina escoliosis juvenil.
En los niños mayores de 11 a 18 años, se denomina escoliosis adolescente.
Entendiendo la columna…
La columna está conformada por 33 vértebras distribuidas de arriba a abajo: 7 cervicales,12 dorsales y 5 lumbares, 5 sacras y 4 cóccix. Estas vértebras se disponen entre ellas creando unas curvas fisiológicas que tienen la función de amortiguar la carga de nuestro peso. Si las curvaturas fisiológicas se ven modificadas, la amortiguación de la carga que recibe nuestro cuerpo también, por lo que existirá un desequilibrio que comportará que zonas de nuestro cuerpo soporten más carga que otras. La desviación supondrá también problemas a nivel óseo y muscular e incluso visceral, comprometiendo la función respiratoria. La curvatura escoliótica se suele localizar entre los tramos vertebrales dorsal (T1-T12) y lumbar (L1-L5).
¿SABÍAS QUE…?
La escoliosis más común aparece entre los 10 y 11 años.
Es dos veces más frecuente en niñas que en niños.
La desviación escoliótica en sí no es dolorosa, lo son las contracturas musculares o pinzamientos que pueden surgir consecuentemente.
¿Cómo se manifiesta?
La escoliosis conlleva una deformación tridimensional anatómica de las vértebras , pero también de costillas, ligamentos y discos intervertebrales. Se desarrolla de forma progresiva, durante el proceso madurativo óseo, y una vez llegada la edad adulta la deformación deja de aumentar.
Durante su desarrollo no produce ningún síntoma o dolor, por lo que son los padres o pediatras quienes se dan cuenta observando las asimetrías que provocan, como por ejemplo un hombro más alto o adelantado que el otro o la pelvis inclinada hacia un lado , que provoca también una dismetría en la longitud de las dos piernas (una más corta que otra).
Signos y síntomas más destacados
Curvatura anormal hacia el lateral, deformación tridimensional.
Hombros y caderas asimétricos (se observa una inclinación).
Una pierna más corta que la otra.
Dolor espalda por contracturas musculares o compresión de la médula o nervios raquídeos.
Rigidez de la columna.
Deformidades en las vértebras.
Disminución de la función respiratoria (la deformación reduce el diámetro de la caja torácica).
¿Cómo se diagnostica?
Para evaluar la escoliosis se utilizan varios parámetros; la rotación vertebral, la maduración ósea y la desviación de la columna que se pueden visualizar a través de una radiografía.
La medición de la desviación se realiza a través de la medición del Ángulo de Cobb, y mide los grados de la curvatura determinando la gravedad y el tratamiento de la patología.
¿Cuál es su tratamiento?
El tratamiento se pauta en función de la gravedad de la curva que, como se ha mencionado anteriormente, se mide con el Ángulo de Cobb. Existen tres posibles opciones de tratamiento:
Curvatura de 10-15º : Se considera leve, por lo que únicamente necesitará revisiones médicas, ejercicio terapéutico y fisioterapia
Curvatura de 20-40º: Uso corsé ortopédico, ejercicio terapéutico y fisioterapia
Curvatura de 40-50º : Intervención quirúrgica.
Tratamiento no invasivo: fisioterapia
La fisioterapia tiene gran importancia en el tratamiento para la escoliosis, independientemente de la gravedad de ésta. Se debe aclarar que la escoliosis no tiene cura, por lo que el objetivo principal de los tratamientos que se apliquen es mejorar la calidad de vida del paciente.
El tratamiento fisioterápico consiste en la combinación de ejercicios y tratamiento manual para mantener el equilibrio muscular y aliviar las posibles dolencias que pueden aparecer. Se pautan una serie de ejercicios terapéuticos con el objetivo de reforzar la musculatura debilitada y estirar la acortada. El tratamiento manual, por lo general, se limita a el tratamiento de las contracturas musculares que aparecen a causa de la descompensación muscular que la misma escoliosis.
Existen métodos más específicos, como el método Schroth, un método de reeducación postural basado en ejercicios específicos donde se busca entrenar la conciencia corporal, detectando las asimetrías del cuerpo y las zonas musculares concretas que necesitan ser reforzadas o elongadas para fijar la postura que se quiere corregir. Además, se trabaja la respiración para mantener el diámetro de la caja torácica.
El tratamiento con ortesis es muy común, aunque no válido para todo tipo de pacientes, el objetivo de éste es disminuir la progresión de la desviación de la curva escoliótica. Sólo se coloca el corsé a pacientes que están en fase de maduración ósea y que por lo menos tengan dos años de maduración restante para que el tratamiento sea efectivo. Este tratamiento se combina también con fisioterapia.
Tratamiento Invasivo: cirugía
La cirugía corrige la desviación ciertos grados, con la intención de que ésta no empeore. Se utilizan implantes metálicos que fusionan las vértebras para enderezar la curvatura. El postoperatorio es delicado, los pacientes no pueden reanudar sus actividades antes de los 6 meses o año después de la cirugía, razón por la cual la fisioterapia vuelve a cobrar importancia para la reinserción del paciente a su vida diaria.

Artículo especializado
Espolón Calcáneo Plantar ¿Qué Es?, ¿En Qué Consiste El Tratamiento?
¿Cuántas veces hemos oído hablar del espolón? Realmente es una patología traumatológica muy frecuente que debuta, en la mayoría de los casos, con un dolor espontáneo en el talón que se agrava durante el apoyo. Pero también es muy habitual hallarlo de forma casual al hacer una radiografía por otro motivo. Vamos a definirlo y a explicar las alternativas terapéuticas de las que disponemos en la actualidad.
Aclarando conceptos
Antes de abordar el tema debemos definir unos términos médicos para entender el texto:
Calcáneo: también llamado hueso del talón. Es un hueso grande que forma la base de apoyo del talón o tarso. Se articula con el astrágalo por arriba y con el cuboides por delante. Constituye el primer punto de apoyo del pie durante la deambulación. En su parte posterior se inserta el tendón de Aquiles. En su parte inferior se inserta el músculo flexor corto de los dedos. Es un hueso cuya cortical es muy dura pero su interior muy esponjoso por ello se fractura muy frecuentemente al caer de pie desde una cierta altura.
Exóstosis: nueva formación ósea en la superficie del hueso. Llamada coloquialmente calcificación, protuberancia ósea o espolón. En una radiografía suele apreciarse como una espícula en la superficie ósea.
Espolón calcáneo plantar: es una exóstosis ósea situada concretamente en la base del calcáneo. Como su nombre indica tiene una forma puntiaguda que provoca la inflamación del tejido contiguo, sobre todo al apoyar el pie (momento en que provoca síntomas).
¿Espolón calcáneo inferior o plantar o espolón calcáneo superior o de Haglund?
El calcáneo puede tener espolones en dos áreas anatómicas diferentes y ambas muy típicas. La ubicación más frecuente es en la base del pie, justo en la parte plantar del talón (llamado espolón calcáneo inferior o espolón calcáneo plantar). Suele ocasionar un cuadro llamado fascitis plantar. La otra ubicación (menos frecuente) sería en la parte posterior del tobillo, a nivel de la inserción del tendón de Aquiles (llamado espolón calcáneo superior o deformidad de Haglund o exostosis de Haglund) y suele ocasionar un cuadro llamado bursitis aquílea.
En este artículo vamos a abordar el espolón calcáneo plantar o espícula ósea que ocasiona la inflamación de los tejidos circundantes dificultando el apoyo del talón durante la marcha. Ocasiona la inflamación del tejido plantar del pie o fascia plantar, dando lugar a una fascitis plantar, típicamente dolorosa al apoyar el pie sobre una superficie dura.
¿Por qué se forma un espolón?
No existe una causa determinada, pero sí algunos factores predisponentes: sobrepeso, apoyo podal alterado, bipedestación prolongada, calzado inadecuado …
Es mucho más frecuente en mujeres y en edades comprendidas entre los 40 y los 60 años.
¿Qué síntomas da un espolón calcáneo plantar?
El espolón calcáneo inferior o plantar ocasionará un dolor muy característico en el talón , en la zona de apoyo, que se agudiza o empeora al apoyar el talón en el suelo. Es muy típico el dolor agudo por las mañanas, al levantarnos, cuando apoyamos el talón en el suelo tras haber estado en reposo toda la noche. Si imaginamos que un espolón tiene forma de aguja y que al ponernos de pie esta aguja se clava en la planta del pie entenderemos, rápidamente, por qué al no apoyar no nos duele. Este dolor puede ser muy limitante, hasta el punto de dificultarnos la actividad cotidiana.
Como es lógico, debemos realizar una exploración exhaustiva del talón y descartar otras posibles causas de dolor como podrían ser una fascitis plantar (sin espolón), una tendinitis calcificante, un cuerpo extraño enclavado en el talón, un síndrome del túnel del tarso o un proceso inflamatorio (artritis) o degenerativo (artrosis).
¿Qué pruebas hacemos para confirmar el diagnóstico?
El diagnóstico del espolón calcáneo suele confirmarse mediante la realización de un estudio radiológico , concretamente lo veremos perfectamente en una radiografía de tobillo en la proyección de perfil. Allí se verá una protuberancia puntiforme en forma de espícula puntiaguda con una longitud variable (1-5mm).
¿Cómo abordaremos el tratamiento?
Dado que el principal síntoma será el dolor al apoyar el talón, lo primero a recomendar será un tratamiento analgésico o antiinflamatorio para mitigar las molestias y una descarga del pie (es decir, evitar el apoyo o deambular con ayuda de muletas).
En aquellos dolores de intensidad media podemos recomendar el uso de taloneras específicas de silicona caracterizadas por presentar un orificio en el centro donde presuntamente recaerá el punto de dolor del espolón. Se pueden encontrar en ortopedias y farmacias. Se utilizarán a modo de cojín cuando no es posible el reposo. Es un tratamiento sintomático que funciona en espolones pequeños.
Cuando hemos agotado el tratamiento conservador inicial y persisten las molestias deben buscarse otras alternativas terapéuticas:
Infiltración local : consiste en una punción local (con corticoide y anestésico) en el talón, donde el paciente ubica el dolor. En ocasiones, debe hacerse otra infiltración pasados unos días cuando la primera no ha erradicado los síntomas.
Tratamiento con ondas de choque : las ondas de ultrasonidos de alta energía (llamadas ondas de choque) persiguen la disolución de la espícula ósea causante de la inflamación. Intentan fragmentar el espolón (es un procedimiento empleado también en la litiasis renal con la misma finalidad).
Láser de baja potencia: tratamiento sintomático para combatir el dolor y la inflamación asociados al espolón calcáneo.
¿Qué ocurre si ninguno de estos tratamientos consigue erradicar los síntomas?
En tal caso debemos recurrir al tratamiento quirúrgico consistente en la extirpación del espolón. Antes se realizaba mediante una incisión quirúrgica con abordaje directo, pero en la actualidad se realiza de forma percutánea, siendo mucho menos invasivo y sin requerir el ingreso hospitalario.
¿Cuáles son los resultados?
El tratamiento conservador conseguirá una evolución favorable en un 90% de los casos . Sin embargo, el 5-10% de los pacientes puede precisar cirugía, no exenta de complicaciones y cuya recuperación precisa la máxima colaboración por parte del paciente.
¿Hay alguna manera de prevenir la aparición de espolón calcáneo?
Quizás podríamos hacer hincapié en evitar aquellos factores que favorecen su aparición:
Intentar estirar los tejidos blandos antes de iniciar una actividad deportiva.
Utilizar calzado deportivo sólo para practicar deporte.
Evitar el sobrepeso.
Corregir los defectos de la marcha mediante plantillas.
Todos podemos ser candidatos a sufrir un espolón, pero seguro que después de esta lectura sabrás hacer un diagnóstico precoz en cuanto te levantes y notes una aguja en tu talón.

Artículo especializado
Descubre las Lesiones en el Pádel más Comunes
El pádel está de moda. Cada vez más personas cogen una raqueta y se lanzan a jugar sin unos conocimientos ni preparación mínima. Y es que el pádel es un deporte que al ser de raqueta y jugarse en superficie rápida, ya predispone a una serie de lesiones que se pueden ver agravadas si el deportista no se prepara y no se cuida para practicarlo.
Un poco de historia…
Las lesiones relacionadas con este tipo de deporte han ido creciendo , de la misma manera que han crecido las licencias federativas y el número de practicantes de este deporte, que proviene de México , donde se creó a finales de los años 60. Quien lo inventó se inspiró en el “paddle tennis” americano, utilizando una pista de frontón de inicio y cerrando el espacio con unos muros y red metálica formando un rectángulo. Ello hacía que no sólo el jugador tuviera que centrarse en el campo contrario sino también en las paredes, que también se podían utilizar. La raqueta es también una adaptación, de manera que la de pádel es más corta y sin red, pasando a denominarse “pala” en lugar de raqueta.
Cada vez más practicantes
El número de practicantes a nivel mundial va creciendo año tras año, y son muy diversos los perfiles de quien juega a pádel. Los niños pueden empezar desde pequeños, pero también los adultos pueden incorporarse tras años de práctica de otros deportes o tras un periodo más “sedentario”. Lo importante es hacerlo de la manera adecuada y adaptándose a las características individuales.
Es un deporte que se ha hecho un hueco en los centros deportivos, ya que se ha ganado espacio en el ámbito de lo “social”. Son muchos los clubes deportivos que han construido canchas para jugar al pádel y organizan torneos entre sus miembros, así como con otros clubes o centros deportivos. Además, el hecho de jugar en pareja, obliga no sólo a ser capaz de jugar a nivel individual (entendiendo la técnica y las reglas) sino que hay que saber compartir ese juego con todo lo que ello supone en posicionamiento en la cancha, respuesta física y mental . El equipamiento para jugar, por otro lado, es asequible, lo que también ha contribuido a animar a muchos a convertirse en un jugador de pádel y dedicar su tiempo a mejorar su forma física, competir y compartir en una cancha.
¿SABÍAS QUE…
Según la encuesta de Hábitos Deportivos en España publicada en 2015, el pádel es la 9ª modalidad deportiva practicada en España (16,8%) pero sube tres puestos en el ranking en cuanto a deportes más lesivos se refiere, ocupando el sexto puesto. Las causas relacionadas con las lesiones de esta modalidad deportiva se dividen en causas propias del individuo y las relacionadas con la técnica y las características del deporte en sí mismo.
Y más lesiones…
La Fundación Mapfre presentó en 2013 los resultados de un estudio epidemiológico focalizado en la práctica del pádel y las lesiones asociadas a este deporte. Según este estudio reciente, las lesiones más habituales se sitúan en las extremidades inferiores siendo ligamentos y músculos los más afectados . La lesión típica de los deportes de raqueta, la “e picondilitis ” se encuentra también en la lista de lesiones del pádel junto con patología de rodillas y espalda.
Como se puede observar, las lesiones son variadas tanto en su localización como por su afectación, pero las cifras sitúan a los esguinces de tobillo y a las contracturas musculares por delante del resto, tanto en hombres como en mujeres deportistas.
Estas lesiones pueden tener uno de sus orígenes, en la rapidez del juego y el tipo de superficie en el que se juega. Los cambios de dirección pueden conllevar apoyos inestables e incompletos del pie y tras ello una imposibilidad para contrarrestar el movimiento en dirección contraria.
Esguince
Suele afectar mayoritariamente al ligamento lateral externo . Este ligamento está formado por tres fascículos (ligamento astrágalo-peroneo posterior, ligamento astrágalo-peroneo anterior y ligamento calcáneo-peroneo), se sitúa en la cara externa del tobillo y proporciona estabilidad a la articulación. Cuando el pie no apoya correctamente el tejido conjuntivo que forma el ligamento es incapaz de responder ante el movimiento brusco y se lesiona desestructurándose. Según el grado de afectación del tejido se diagnosticará como esguince de grado I, II o III (rotura completa). El tratamiento de dicha lesión será en función del grado de afectación, aunque en general es de tipo conservador incluyendo tratamiento de fisioterapia y de rehabilitación . En muchas ocasiones esta recomendación terapéutica no se cumple y es cuando la posibilidad de recidiva de lesión es mayor. Si no se cura correctamente una lesión el riesgo de volver a lesionarse en la misma localización es mayor de ahí que se recomiende no solo una correcta recuperación sino también un programa de prevención.
Lesiones musculares
Las roturas, sobre todo, van relacionadas con aquellos movimientos bruscos en los que hay una arrancada rápida para ir a responder una bola del contrario. El músculo es incapaz de responder a esa solicitación y las fibras musculares se rompen. El jugador nota un dolor agudo que en ocasiones es una pequeña molestia pero que en otras imposibilita seguir jugando. El tratamiento dependerá del tamaño de la lesión per va a requerir de rehabilitación para recuperar en la medida de lo posible la integridad previa de ese músculo.
Codo de tenista
En cuanto a extremidad superior, los deportes de raqueta se caracterizan por un movimiento muy característico en el que la raqueta hace un movimiento de vaivén en el que tanto codo como hombro realizan movimientos articulares muy concretos. El codo suele sufrir lo que se conoce como “codo del tenista” o epicondilitis . Movimientos repetitivos una y otra vez que acaban por ocasionar pequeñas lesiones que provocan una inflamación dolorosa e impotencia funcional. Reposo, tratamiento antiinflamatorio y seguimiento fisioterápico son las bases para una correcta recuperación.
Es difícil encontrar un deportista, sea del deporte que sea, que pueda decir que nunca se ha lesionado ya que la práctica deportiva está ligada, en general, a la existencia de alguna lesión. Sin embargo, en consulta vemos claro que éstas podrían reducirse si se siguieran programas de prevención. No es necesario ser un profesional para saber que si se calienta antes de empezar un partido o se siguen algunas recomendaciones para reforzar músculos y ligamentos la posibilidad de lesión disminuye. Para disfrutar de un buen partido de pádel, llevar el material adecuado, realizar un calentamiento previo y seguir una rutina de trabajo muscular va a evitar lesionarse y quedarse parado en casa sin acudir a la cancha.
Artículo especializado
Latigazo Cervical y Claves para Solucionarlo
Hemos oído esta expresión seguramente asociada a un pequeño accidente de coche o frenazo brusco. Y es que la palabra latigazo cervical es utilizada para describir la lesión en la cual la cabeza está sometida a fuerzas de aceleración que provocan un movimiento brusco de mucha flexión y mucha extensión de la columna cervical. Te explicamos cómo puede solucionarse.
Este cambio repentino y brusco de la cabeza produce que se puedan lesionar cualquiera de las estructuras que se encuentran en el cuello y la columna como bien pueden ser: la musculatura, los ligamentos, los nervios, etc. No obstante, y pese a que normalmente se asocia el termino de latigazo cervical al mecanismo mecánico, esta palabra también se utiliza para hablar del dolor de cuello o nunca sin más sintomatología
¿Qué síntomas presentan y cómo se puede diagnosticar?
El diagnóstico del mismo muchas veces no se hace justo después de este movimiento brusco. El motivo es que la sintomatología puede llegar a tardar en aparecer hasta 48 horas. Pasado este tiempo los signos de alarma son: parestesias u hormigueos, vómitos, mareos, cefaleas … Al presentar uno de estos lo normal es acudir al médico, quien lo más seguro es que nos haga un examen más exhaustivo y pida pruebas complementarias . En este caso, seguramente solicite radiografía, tac, o ecografía para ver si existe alguna fractura de las vértebras cervicales, una rectificación de la curvatura normal del cuello o si hay alguna lesión de alguno de los ligamentos cervicales.
¿Me han puesto un collarín, cuanto tiempo he de llevarlo?
Por desgracia, el uso del collarín hoy en día está sobre utilizado. Por culpa de manuales de actuación desactualizados y por viejas costumbres, hay pacientes que han llegado a la consulta con el collarín puesto durante dos semanas. Pues rompiendo todos los esquemas de muchas personas, la evidencia científica nos dice que si no hay fractura cervical y es un esguince de grado I-II, llevarlo más de 48 horas va ser más contraproducente que beneficioso . Claro está, la pregunta obliga es…
¿Por qué?
La función del collarín cervical es hacer de musculatura y encargarse de la estabilización cervical , de tal manera que nuestra propia musculatura descanse. Esto está bien, y más después de un trauma en el que el cuello ha sufrido mucho… pero como todo en esta vida, en exceso es malo. Si el cuerpo se acostumbra a que el collarín sea el encargado de estabilizar nuestros músculos, estos empiezan a atrofiarse por no utilizarse y cuando intentamos volver a utilizarla cuesta mucho más porque el músculo ha de empezar desde cero.
Llegados a este punto muchos me decís que os parece razonable… pero que “no sabemos qué alternativa existe”. Si bien es cierto que si trabajaseis la musculatura desde el primer día de la lesión sería malo, eso no significa que no tengáis que ir al fisioterapeuta . En las primeras sesiones, un masaje descontracturante de toda la musculatura, así como unos buenos estiramientos ayudarán a todo este proceso. Pasadas 48 horas seguiremos trabajando para eliminar las contracturas, aunque ahora ya podremos trabajar poco a poco con estiramientos en tensión, es decir, en los que añadimos un componente de contraposición activa, o pequeños movimientos en los que el músculo empieza a trabajar. Recordad que el movimiento es vida.
¿Cómo puedo tratar todos los síntomas que noto?
Primero de todo indicaros que cuanto antes se empieza a tratar en consulta una vez pasado el tiempo de reposo antes mejorarás. Para tratarlo se utilizarán técnicas de relajación de la musculatura, estiramientos y luego técnicas de terapia manual y propiocepción (equilibrio). Según pasen las sesiones iremos añadiendo componentes de fuerza y trabajo isométrico , lo que hará que vayamos ganando fuerza y estabilización cervical. También puede ir muy bien la técnica craneo-sacral , que consiste en movilizar toda la columna desde la parte más superior de las vértebras hasta el sacro mediante movimientos suaves y coordinados con la respiración.
Tengo que volver a trabajar, ¿cuánto tiempo tardaré en estar bien?
Pues bien, dependerá del grado de lesión, pero un esguince cervical por norma general no suele tardar más de cuatro o seis semanas en curarse. Claro está, ello dependerá también de las patologías de base que tenga el paciente ya que, si por ejemplo éste antes de sufrir dicha patología tenía una hernia discal, esto agravará todos los síntomas que notaba y hará que tarde más en curarse.
RECUERDA QUE…
El latigazo se produce por un cambio repentino de la posición del cuello cuando
este tiene toda la musculatura en reposo
El collarín si no hay una fractura o una lesión que. Lo justifique, más de 48 horas no es
aconsejable ya que produce efectos adversos
Acudir al f isioterapeuta para tratar una línea de tratamiento pasadas las 48h de la
lesión ayudará a una rápida y mejor recuperación
El tiempo de cura es relativa ya que depende de muchos factores, pero en principio en 4 o 6 semanas deberías estar mejor.

Artículo especializado
Ejercicios de Rehabilitación de una Fractura de Cadera
Pensar sólo en los ancianos como grupo susceptible de sufrir una fractura de cadera es un error. Es cierto que es frecuentísima en la población senil pero también se da en jóvenes tras sufrir traumatismos de alta potencia, en deportistas por fracturas de estrés o en niños por displasias de cadera. Veremos cómo se produce y qué papel juegan los ejercicios de rehabilitación en su tratamiento.
La mayoría de fracturas de cadera son tratadas quirúrgicamente. Normalmente suele ser necesario el empleo de material de osteosíntesis (placas y tornillos) para su reparación, aunque, en ocasiones, se opta por reemplazar toda la articulación de la cadera por una prótesis completa o artroplastia. No sería el caso de la fractura de las ramas pélvicas, la cual suele requerir tan sólo reposo domiciliario.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Qué hacer tras la intervención
Una vez el paciente ha sido intervenido de su fractura se recomienda movilización precoz . Si la evolución es favorable, se aconseja la sedestación (posición sentada) a las 24 horas. A las 48 horas se recomienda la bipedestación (ponerse de pie) con ayuda, normalmente, de un caminador. Cuando aún se está ingresado es el momento de adiestrarlo para agilizar su rehabilitación domiciliaria . Evidentemente, ello va a depender de la edad del paciente, de sus comorbilidades y de la cirugía a la que ha sido sometido (no es lo mismo recuperarse tras una osteosíntesis mediante la colocación de un tornillo que la recuperación tras un recambio completo de la cadera).
Sobre la rehabilitación
¿Cuánto tiempo de rehabilitación voy a precisar? En general, a los tres meses podrás reiniciar tu actividad, aunque con restricciones. A los seis meses estarás prácticamente restablecido para realizar la actividad que tenías antes de la fractura.
¿Qué pretendemos con el inicio de la rehabilitación de forma precoz? Queremos potenciar el tono muscular de la extremidad operada para evitar la temida atrofia muscular. Una rigidez articular podría ocasionarte posturas viciosas que afectarían a la marcha y estabilidad definitivas.
Ejercicios
En general, los ejercicios a realizar serán de intensidad progresiva durante todo el proceso de la rehabilitación. A continuación, te detallo las diferentes etapas:
Durante las dos primeras semanas perseguimos el mantenimiento de un buen tono muscular. Somos conscientes de que la fractura ha supuesto una interrupción absoluta de tu actividad física. Te recomendaremos los siguientes ejercicios (todos ellos debes realizarlos en la cama, en posición boca arriba y con las piernas estiradas. Aún es pronto para flexionar la rodilla y la cadera):
Contracciones del cuádriceps : colocar una pequeña almohada bajo las rodillas y presionar hacia abajo contrayendo el cuádriceps durante cuatro segundos y luego relajar. Hacer tres series de 10 repeticiones con ambas extremidades y de forma alterna.
Potenciación de la musculatura glútea : Aquí pretendemos que despegues tu pelvis del colchón durante tres segundos. Elevar discretamente la pelvis y contraer los glúteos durante tres segundos y luego bajar lentamente. Se recomiendan cuatro series de 10 repeticiones.
Trabajo de adductores de la cadera : es muy fácil. Apretar las rodillas durante 3 segundos. Puedes interponer una pelota de goma semielástica, si te resulta más cómodo. Hacer cuatro series de 10 repeticiones.
Fortalecimiento de los músculos posteriores de la extremidad: sujetar una banda elástica con la punta del pie y coger las puntas con las manos. Aguantar la pierna elevada y recta durante 10 segundos. Cuatro series de 10.
Si has logrado realizar estos ejercicios es el momento de parar y aplicarte frío local durante diez minutos. Sobre todo, recuerda que al levantarte por cualquier motivo debes ayudarte de un bastón o muleta y sostenerla siempre en el lado opuesto al de la pierna lesionada (es decir debe llevarse en el lado sano).
A partir de la tercera semana post-quirúrgica podemos incorporar ejercicios que impliquen cierta flexión de rodilla y, durante la quinta semana, es el momento de iniciar la deambulación sin ayuda. Puede ser en las barras del centro rehabilitador o en el pasillo de tu casa.
Recuerda que debes continuar con el resto de ejercicios. Prueba a hacer los ejercicios dentro del agua (te resultará mucho más fácil). Ir a la piscina será una opción muy acertada.
Si no quieres desplazarte, otro recurso sería la bicicleta estática, pero recuerda poner una intensidad baja al inicio.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Consejos preventivos
Tan sólo me queda aportarte algunos pequeños consejos a tener en cuenta de cara a la prevención de futuras caídas:
Evita cruzar las piernas al sentarte y acostarte. Te puede desestabilizar.
Utiliza un asiento elevado para el inodoro. Te permitirá acceder con menos esfuerzo.
Utiliza zapatillas cerradas por detrás. Las abiertas pueden hacerte resbalar.
Pon material antideslizant e en el suelo de la ducha y barras de soporte. No pongas escalón para acceder a la ducha. Si te resulta más cómodo dúchate sentado.
Retira las alfombras de tu vivienda.
Ten siempre una linterna y un teléfono en la mesita de noche.
Y, sobre todo, ten paciencia y sé constante. Eres la persona más interesada en recuperarte. Tu esfuerzo se verá compensado.

Artículo especializado
Qué Hacer ante una Luxación
¿Es una luxación? ¿Se acompaña de fractura? ¿Es el primer episodio o es recidivante? Si me encuentro en una situación así, ¿cómo puedo ayudar?
Para que exista una luxación debe darse una pérdida del contacto de las superficies articulares que conforman una articulación. Normalmente, va asociada a una lesión cápsulo-ligamentosa debido al traumatismo que ha ocasionado la luxación. ¿Qué quiere decir que es recidivante? Pues que esa articulación se ha luxado en varias ocasiones.
Ante todo, debemos identificar cuál es la articulación que está presuntamente luxada. El afectado se quejará de un dolor importante y presentará una impotencia funcional absoluta (no podrá moverla) pues de los dos huesos que forman la articulación uno de ellos está desplazado y no permite el recorrido normal de la articulación. Nos encontraremos una deformidad externa muy llamativa (con una gran asimetría respecto al otro lado).
Posibles causas
El mecanismo desencadenante es muy probable que haya sido un golpe seco en la zona.
Una luxación de hombro (técnicamente luxación glenohumeral). Es muy frecuente tras sufrir un accidente de moto en el que la persona se cae de lado al suelo o en el caso de un portero de fútbol que se cae al lateralizarse para coger la pelota.
En caso de luxación de tobillo (luxación tibio-peroneo-astragalina) la persona tendrá deformidad con el pie girado e impotencia funcional. Es muy frecuente en accidentes de coche de alta potencia o caídas desde elevada altura.
La luxación de los dedos de las manos (luxación interfalángica o metacarpofalángica) es frecuentísima en lesiones deportivas, sobre todo en baloncesto.
También mencionaremos la luxación de la articulación temporo-mandibular . Es la luxación de la mandíbula. Se trata de una luxación infrecuente que suele desencadenarse en personas que sufren de alguna patología previa en esta articulación y que, con un simple bostezo, se quedan con la boca abierta sin poderla cerrar. Es una situación muy embarazosa para el paciente y para las personas de su alrededor. ¿Te has encontrado con algún caso en alguna ocasión? ¿Sabías que esa articulación tiene meniscos al igual que la rodilla? Te puedo decir que en urgencias nos encontramos con algunos casos y que su reducción es muy gratificante tanto para el médico como para el paciente.
¿Cómo debo actuar si presencio una luxación?
Llegado este punto quizás debería decirte lo que no debes hacer: bajo ningún concepto te dispongas a reducir una luxación sin saber la lesión a la que nos enfrentamos. ¿No te sorprende que al llegar al hospital el médico solicite una radiografía antes de proceder a la reducción? No es que el médico dude de cómo reducir la articulación, sino que debe descartarse una fractura asociada y observar el tipo de luxación (anterior, posterior o lateral) antes de su manipulación.
Por tanto, ¿cómo ayudo si me encuentro un caso?
En primer lugar, intenta inmovilizar la zona sin forzar el movimiento (si es una extremidad superior basta con un cabestrillo, y si es una extremidad inferior traslado en bloque sin doblar la pierna).
Posteriormente aplica hielo local sobre la zona afecta y con intención antiinflamatoria local.
Y por último gestiona el traslado de la persona a urgencias (en vehículo o ambulancia, según precise) y, sobre todo, no le des nada de beber ni de comer.
¿Y si me pide agua? ¿Por qué no puede ingerir nada?
En primer lugar, es muy importante que tengas claro por qué no puede beber ni comer. La respuesta es comprensible. Puede ocurrir que la recolocación ortopédica o convencional en urgencias no sea posible y el paciente tenga que ir al quirófano para ser reducido bajo sedación o anestesia general. En este caso es imprescindible que no tenga ningún tipo de contenido gástrico. Si precisa ir a quirófano y ha bebido o comido nos encontramos con un problema para anestesiarlo. ¿Qué hacemos si, por el dolor, tiene la boca seca y nos pide agua? Cogeremos unas gasas o pañuelo empapado en agua y le mojaremos los labios para aliviar su sequedad de boca.
¿Qué hacemos los médicos en el box de urgencias ante una presunta luxación?
Ante todo, lo primero es priorizar esa visita . La pasamos, pues, inmediatamente al box y tras la exploración solicitamos una radiografía y le administramos medicación analgésica intramuscular (recuerda que no puede beber ni comer).
Una vez estudiada la radiografía procedemos a la recolocación tras la cual exploramos la movilidad y sensibilidad nuevamente y procedemos a la colocación de un vendaje inmovilizador. En ese momento realizamos otra radiografía para comprobar que el hueso ha vuelto a su lugar. Siempre inmovilizamos la articulación tras una luxación y recomendamos un tratamiento analgésico para el domicilio. Posteriormente seguirá control evolutivo.
Si no resulta posible la recolocación manual en urgencias es cuando solicitamos la intervención del anestesista para hacerlo en quirófano.
Contenidos sobre enfermedades
Somos conscientes de que los conceptos médicos pueden resultar confusos si no te los explican con claridad. Para evitar esto, le hemos pedido a nuestros profesionales que preparen estas fichas en donde podrás acceder a información relevante sobre enfermedades que te ayudará a entender de una manera sencilla por qué se producen y por qué es necesario su tratamiento.
Ver todas las enfemedades 
Enfermedad
Desgarro Muscular
¿Qué es un desgarro muscular?
El desgarro muscular, tirón muscular o distensión muscular se produce cuando un músculo o un tendón se estira en exceso provocando una rotura parcial. Además, se suele producir también un hematoma debido a la rotura de los vasos sanguíneos que lo recubren.
El dolor puede ser leve o intenso y cuando intentamos contraer el músculo podemos tener dificultad o impedimento.
Se puede producir durante un esfuerzo grande como levantar objetos, mientras se realiza ejercicio físico, al saltar o correr.
Afecta sobre todo a los músculos de las piernas y la parte baja de la espalda y es una lesión que, dependiendo del grado de afectación, puede ser leve o grave.
Tipos de desgarros musculares
Según la gravedad de la lesión el desgarro muscular puede ser:
De primer grado : cuando hay leves daños en las fibras musculares.
De segundo grado: cuando hay rotura parcial de las fibras musculares.
De tercer grado: cuando hay rotura total de las fibras musculares.
Causas de un desgarro muscular
Las casas pueden ser:
No calentar los músculos lo suficiente antes de realizar un ejercicio.
Esfuerzo demasiado intenso y/o prolongado por un sobreentrenamiento .
Abusar de los estiramientos sin que se haya calentado la musculatura.
Estirar los músculos cuando ya están tensos o rígidos.
Cuando no se deja suficiente tiempo de recuperación entre una sesión y otra de entrenamiento.
Cansancio muscular o fatiga.
Musculatura débil.
Traumatismos o contusiones con objetos.
Síntomas de un desgarro muscular
Los síntomas en los desgarros musculares leves o de primer grado no tienen por qué impedir nuestras actividades diarias. Suelen causar:
Sensibilidad en la zona afectada.
Tensión muscular.
Los síntomas en los desgarros de segundo y tercer grado causan:
Dolor muscular intenso.
Inflamación de la zona que rodea al músculo.
Rigidez muscular.
Hematomas debido a la rotura de vasos sanguíneos.
Dolor que empeora con el movimiento lo que impide continuar con nuestras actividades diarias.
Los síntomas de los desgarros de tercer grado producen:
Dolor agudo.
Inflamación importante de la zona.
Pérdida de la funcionalidad muscular.
Protuberancia o desigualdad en la zona afectada.
Tratamiento de un desgarro muscular
En los desgarros el tratamiento puede ser:
Proteger la lesión de más daños.
Dejar en reposo el músculo durante 48-72 horas y reanudar poco a poco el movimiento para no perder masa muscular.
Frío local para bajar la inflamación y el hematoma. Después de los tres primeros días se puede aplicar calor.
Comprensión sobre la zona para reducir la inflamación.
Elevar la zona lesionada por encima del corazón para reducir la inflamación.
Analgésicos y antiinflamatorios para el dolor y la inflamación.
Cirugía en caso de lesión grave con un período largo de reposo y recuperación.
Rehabilitación con un fisioterapeuta para fortalecer el músculo o ligamento dañado a través de una serie de ejercicios y técnicas.
Masaje en la zona para evitar la formación de fibrosis (nudos) durante la cicatrización del músculo. Esta debe ser dada por un médico o un fisioterapeuta.
Pruebas complementarias de un desgarro muscular
En un principio no es necesario realizar pruebas, con una exploración física por parte del médico o fisioterapeuta se puede diagnosticar un desgarro muscular.
En caso de lesión grave, aparición de complicaciones o que no sea efectivo el tratamiento, se puede realizar una radiografía, resonancia magnética o una ecografía muscular.
Factores desencadenantes de un desgarro muscular
Estiramiento excesivo de un músculo o tendón.
Factores de riesgo de un desgarro muscular
Los factores de riesgo son:
Falta o exceso de entrenamiento.
Tensión emocional.
Rigidez muscular.
Falta de riego sanguíneo.
Alteraciones bioquímicas en el interior del músculo.
Complicaciones de un desgarro muscular
Rotura total del músculo o tendón que requiere de intervención quirúrgica.
Fibroesclerosis cicatrizal (cicatriz muscular rica en tejido fibroso y que tiene menos elasticidad y contractilidad).
Formación de un quiste en la zona donde estaba el hematoma que no deja cicatrizar correctamente el músculo. Esto ocurre cuando no se ha dejado el músculo en reposo el tiempo suficiente.
Calcificación del hematoma.
Tromboflebitis (formación de un coágulo que obstruye un vaso de la pierna debido a una inmovilización prolongada).
Prevención de un desgarro muscular
Calentar antes y después de realizar un ejercicio o hacer deporte.
Descansar entre series de ejercicios.
Beber muchos líquidos, sobretodo bebidas isotónicas.
Evitar el sobreesfuerzo cuando hay fatiga muscular.
Especialidades a las que pertenece
El desgarro muscular es tratado por el médico traumatólogo, rehabilitador y los fisioterapeutas.
Preguntas frecuentes:
¿Por qué se puede producir un desgarro muscular?
Un desgarro muscular se puede producir por un estiramiento excesivo de un músculo o tendón. También por un traumatismo o choque con algún objeto.
¿Qué es un espasmo lumbar?
El espasmo lumbar son unas contracciones que se producen de forma involuntaria, el riego sanguíneo aumenta y da lugar a una inflamación y dolor. Las causas pueden ser una hernia de disco, una lesión deportiva, falta de cuidado de los músculos, o la vida sedentaria.
¿Qué es un dolor sordo en la espalda?
El dolor sordo de espalda es un dolor constante o en forma de golpes rítmicos continuos. Suele ser difícil de describir y de localizar.
¿Qué se puede tomar para el dolor muscular?
Para el dolor muscular se puede tomar, siempre bajo prescripción médica, antiinflamatorios y analgésicos.
También es útil el reposo y combinar frío y calor local.
¿Qué se puede tomar para el dolor de espalda?
Para el dolor de espalda se puede tomar, bajo prescripción médica, antiinflamatorios, analgésicos, relajantes musculares o la combinación de analgésicos y relajantes musculares como el “Voltaren”. Es muy efectivo darse un baño relajante o acudir a que un profesional realice un masaje a la persona.

Enfermedad
Tendinitis rotuliana
¿Qué es la tendinitis rotuliana?
La tendinitis rotuliana también conocida como rodilla de saltador o tendinopatía rotuliana, es una inflamación del tendón rotuliano , que es el tejido que une la rótula a la tibia. Es una lesión que se produce por sobrecarga, movimientos repetitivos muy continuados y saltos que causen daños o irritación en los tejidos . Afecta fundamentalmente a deportistas y es muy común en jugadores de baloncesto, voleibol, tenis y también en corredores. Sin embargo, se puede presentar en personas con menos actividad deportiva por deformidades de los ejes de la pierna, ya sea en el plano frontal o por defectos de rotación del fémur y la tibia, sobre todo en la pisada. Es una afección grave , y aunque parezca menor puede empeorar progresivamente ya que si no se trata a tiempo y adecuadamente puede causar un daño importante y requerir cirugía.
Tipos de tendinitis rotuliana
No existen tipos de tendinitis rotuliana ya que éste es uno de los tipos de tendinitis que existe. Pero si existen estadios para medir el grado de dolor y la intensidad de la lesión:
Estadio 1: El dolor se produce sólo después de realizar la actividad, sin menoscabo funcional.
Estadio 2: Dolor durante y después de realizar la actividad, aunque el paciente sigue siendo capaz de llevar a cabo satisfactoriamente su deporte.
Estadio 3: Dolor prolongado durante y después de realizar la actividad, cada vez con mayor dificultad en el desempeño a un nivel satisfactorio.
Estadio 4: Rotura completa del tendón que requiere de una reparación quirúrgica.
Causas de la tendinitis rotuliana
Las causas de la tendinitis rotuliana más frecuentes son los microtraumatismos repetitivos , como los que se producen al saltar de forma reiterada y continua o al correr sobre superficies duras, especialmente si se hace con un calzado que no es el adecuado y que no amortigua lo suficiente el impacto del cuerpo sobre el suelo. También los golpes directos sobre el tendón rotuliano, los músculos pocos flexibles, la obesidad o algunas enfermedades crónicas que debilitan el tendón.
Cuando se extiende la rodilla, el cuádriceps tira del tendón del cuádriceps que a su vez tira de la rótula. Luego, la rótula tira del tendón rotuliano y la tibia, y permite que la rodilla se enderece . Al flexionar la rodilla, en cambio, los músculos de la corva tiran de la tibia, y esto hace que la rodilla se flexione. En la rodilla de saltador , el tendón rotuliano está dañado. Dado que este tendón es fundamental para enderezar la rodilla, el daño en él hace que la rótula pierda el soporte .
Síntomas de tendinitis rotuliana
Los síntomas de la tendinitis rotuliana son: dolor directamente sobre el tendón rotuliano (o, más específicamente, debajo de la rótula), rigidez en la rodilla , en particular al saltar, arrodillarse, agacharse, sentarse o subir las escaleras, dolor al flexionar la rodilla , dolor en el cuádriceps , debilidad en la pierna o la pantorrilla con problemas de equilibrio, aumento de la temperatura , sensibilidad excesiva o hinchazón alrededor de la parte inferior de la rodilla.
Tratamiento para tendinitis rotuliana
El tratamiento para la tendinitis rotuliana v a a depender del grado de la lesión y de la intensidad del dolor . Se determina si la lesión es leve o moderada:
Reposo de las actividades o adaptación a un régimen de entrenamiento que reduzca en gran medida los saltos o los impactos.
Colocación de hielo en la rodilla para aliviar el dolor y la inflamación.
Se debe comprimir la zona mediante un vendaje elástico con el fin de reducir el edema y la hemorragia producidos por la lesión.
Elevación de la rodilla cuando el paciente sienta dolor (por ejemplo, colocando una almohada debajo de la pierna).
Medicamentos antiinflamatorios , como ibuprofeno, para minimizar el dolor y la hinchazón.
Automasaje para relajar el cuadriceps.
Ejercicios de mínimo impacto para ayudar a fortalecer la rodilla.
Una banda o sostén para rodilla puede ayudar a minimizar el dolor y a aliviar la presión en el tendón rotuliano.
Programas de rehabilitación que incluyan fortalecimiento muscular, centrados en los grupos musculares que soportan el peso, como el cuádriceps y los músculos de la pantorrilla.
Inyecciones especializadas para desensibilizar las terminaciones nerviosas y reducir la inflamación.
En raras ocasiones, cuando hay dolor persistente o el tendón rotuliano está gravemente dañado, la rodilla de saltador requiere cirugía . La cirugía incluye la extracción de la parte dañada del tendón rotuliano, la extracción del tejido inflamatorio de la zona inferior (o polo inferior) de la rótula o la realización de pequeños cortes en los costados del tendón rotuliano para aliviar la presión de la zona media. Tras la cirugía, el paciente debe ser sometido a un programa de rehabilitación que incluye masajes y ejercicios de fortalecimiento durante varios meses.
Pruebas complementarias del tratamiento de tendinitis rotuliana
Las pruebas diagnósticas de la tendinitis rotuliana comienzan con un examen físico de la rodilla . El médico solicitará al paciente que corra, salte, se arrodille o se agache para determinar el nivel de dolor. Además, es posible que recomiende una radiografía , que en estos casos no es muy específica. El ultrasonido o ecografía y una imagen por resonancia magnética (IRM) son más apropiadas para detectar cambios estructurales en el tendón.
Factores desencadenantes de la tendinitis rotuliana
No existen factores desencadenantes de la tendinitis rotuliana.
Factores de riesgo de la tendinitis rotuliana
Los factores de riesgo de la tendinitis rotuliana son: realizar cierto tipo de deportes como el baloncesto, voleibol, fútbol, la actividad física de correr y saltar, aumento en la frecuencia e intensidad de las actividades deportivas , calzado inadecuado , la rigidez muscular de los muslos (cuádriceps), desequilibrio muscular y la obesidad .
Complicaciones de la tendinitis rotuliana
Desgarros del tendón rotuliano.
Roturas de tendón, ante movimientos bruscos que implican una operación quirúrgica.
Prevención de la tendinitis rotuliana
Estiramiento de los músculos.
Realizar prácticas deportivas con un calzado adecuado que permita amortiguar el impacto sobre el suelo.
Calentamiento adecuado antes y después del ejercicio, que incluya estiramiento de cuádriceps y de los músculos de la parte inferior de la pierna.
Fortalecer los músculos.
Especialidades a las que pertenece la tendinitis rotuliana
Las especialidades a la que pertenece la tendinitis rotuliana es la traumatología y ortopedia . Esta especialidad es la que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano.
Preguntas frecuentes
¿Qué es la pata de ganso?
La pata de ganso es una estructura tendinosa localizada a nivel de la rodilla, formado por la inserción de los tendones de tres músculos que son: recto interno (que recorre la cara interna del muslo desde la cadera a la rodilla y su movimiento afecta a ambas articulaciones, pertenece al grupo de los músculos aductores), sartorio (músculo de la región anterior del muslo, que se extiende desde la parte exterior del hueso ilíaco hasta la interior de la tibia en la pierna y permite flexionar la rodilla y separar y rotar la cadera hacia el exterior) y semitendinoso (que es un músculo flexor de rodilla y extensor de la cadera).
¿Qué ejercicios debo realizar cuando tengo tendinitis rotuliana?
Los ejercicios que se deben realizar para la tendinitis rotuliana son aquellos que tienen como objetivo fortalecer el músculo , como son:
Fortalecimiento muscular del cuádriceps , sin olvidar la cadera: Ayudan a recuperar la fuerza y aumenta el flujo sanguíneo.
Estiramiento del cuádriceps : Principalmente de forma estática (no implica ningún movimiento) que favorece la recuperación, prepara la musculatura y alivia el dolor.
Ejercicios isométricos : Son una forma de ejercitar los músculos que implica la contracción estática sin ningún movimiento visible en el ángulo de la articulación. Por ejemplo, las sentadillas en la pared son un ejercicio isométrico perfecto para fortalecer el cuádriceps sin dañar las rodillas.
La electroestimulación : Consiste en la aplicación de corriente eléctrica de forma controlada. Esto permite estimular y hacer trabajar a los músculos sin producir extrema tensión en los tendones.
Bandas elásticas : También son una alternativa que ayuda a fortalecer los músculos y proteger los tendones.
¿Qué es el ligamento rotuliano?
El ligamento rotuliano también conocido como tendón rotuliano o tendón patelar es la continuación del tendón del cuádriceps que pasa por debajo de la rótula . Se inserta, por un lado, en la rótula y, por otro, en la tuberosidad tibial. Une dos estructuras óseas y se trata de un cordón fibroso que mide unos 4 y 5 cm de largo, algo menos de 3cm de ancho y 1 cm de grosor.
El tendón rotuliano junto con el tendón del cuádriceps femoral participa en el movimiento de la rodilla y hacen posible la extensión de la pierna cuando se contrae el músculo del cuadriceps. Es una estructura fundamental que permite mantenernos de pie frente a la gravedad, necesario para caminar, correr y saltar.
¿La tendinitis se cura?
Sí, la tendinitis tiene grandes posibilidades de curarse . Para ello debe seguir un tratamiento adecuado y ser debidamente tratada.
¿Cuánto tiempo de recuperación requiere una tendinitis rotuliana?
El tiempo de recuperación que requiere una tendinitis rotuliana es de 4 a 5 semanas aproximadamente , aunque en algunas ocasiones puede durar meses. Lo ideal es no hacer deportes o actividades que puedan agravar la rodilla y empeorar las afecciones.

Enfermedad
Espolón Calcáneo
¿Qué es el espolón calcáneo?
El espolón calcáneo es una prominencia ósea o exostosis que puede aparecer en la parte anterior del talón (calcáneo) como consecuencia de estiramientos excesivos y continuados de la fascia plantar (banda de tejido conjuntivo que recubre los músculos de la zona). Esto puede derivar en una inflamación del tejido circundante que provoca dolor y que puede provocar la aparición del espolón calcáneo. Es más frecuente en personas de edad media entre 35-60 años. Las mujeres tienen mayor predisposición que en los hombres a padecerlo. Es una lesión muy común, de carácter leve y que tiene un alto porcentaje de recuperación.
Tipos de espolones
Los tipos de espolón calcáneo son:
Espolón calcáneo plantar : está localizado en la parte inferior del calcáneo. Es un crecimiento anormal del hueso en el área donde la fascia plantar se une con el talón, en forma de pincho o espina triangular. Se origina a consecuencia del desgaste por el estrés y la sobrecarga (sobrepeso) y al estar de pie mucho tiempo. La inflamación de los tejidos blandos que rodean al espolón causan dolor a las personas que lo padecen.
La deformidad de Haglund o exostosis de Haglund : es una protuberancia ósea en el borde lateral del calcáneo, en el punto de anclaje del talón de Aquiles. Se trata de un crecimiento congénito y no necesariamente asociado a molestias. Suele aparecer por el uso de calzado inadecuado, al someter al talón a un esfuerzo incorrecto o excesivo. Así, este estímulo puede provocar inflamaciones o dolores plantares.
Causas del espolón calcáneo
Las causas del espolón calcáneo son diversas:
Estiramiento excesivo : la fascia puede calcificarse, formándose el espolón, que es bastante doloroso y dificulta el apoyo normal del talón, ocasionando a veces una inflamación en la zona que lo rodea.
Presión y tracción : ocasionadas por un sobreesfuerzo y por el uso inadecuado del calzado. La sobrecarga puede someter a la aponeurosis de la planta del pie (fascia plantar) en su punto de inserción del talón, lo que produce pequeños desgarros e irrita el tejido circundante.
Sobrecarga sobre tejidos lesionados : en vez de cicatrizar con tejido normal, comienza a depositar sales de calcio o ácido úrico en las zonas afectadas y el acúmulo de estas sustancias lleva a la formación de espolones calcáneos.
La práctica deportiva : es común si no se está acostumbrado a entrenar y se realiza una actividad muy intensa y con un calzado inadecuado.
El sobrepeso y la obesidad, así como las posturas inadecuadas durante la marcha o al pasar muchas horas de pie, también pueden propiciar la formación de un espolón calcáneo.
Síntomas del espolón calcáneo
En los casos que el espolón calcáneo presente algún síntoma se manifiesta con dolor punzante (como pisar un clavo), en las zonas donde se insertan los tendones en el talón. El dolor se localiza en el área de carga de peso del talón, y es más severo durante los primeros pasos al levantarse de la cama, disminuyendo parcialmente con la actividad y reapareciendo de nuevo tras un periodo de descanso.
Tratamiento para el espolón calcáneo
Esta lesión suele mejorar con la reducción de sobrecarga mediante el uso de plantillas ortopédicas que alivian la tensión sobre la zona, haciendo que los movimientos sean menos dolorosos. Las férulas nocturnas y los ejercicios de estiramiento, así como los masajes también son efectivos para disminuir o eliminar el dolor.
La terapia física incluye la aplicación de calor o de frío , así como un tratamiento local con ultrasonidos.
En cuanto al tratamiento farmacológico a seguir, son muy efectivas las pomadas compuestas por cortisona y analgésicos, así como los anestésicos locales y antiinflamatorios , que se aplican en la zona afectada de la inserción muscular.
También se pueden realizar infiltraciones , inyectando en dicha zona una mezcla de corticoides y anestésicos locales.
Los tratamientos con ondas de choque (ondas de ultrasonidos de alta energía) estimulan el crecimiento de los vasos sanguíneos, disminuyen la inflamación y disuelven las calcificaciones, aliviando los síntomas.
Si estos tratamientos no son efectivos se deberá recurrir a la cirugía , aunque no es muy común. Para corregir el espolón calcáneo se hace una intervención quirúrgica donde se hace una resección o eliminación del espolón con una mínima incisión de dos a tres milímetros en la piel hasta llegar a la prominencia ósea.
Pruebas complementarias del tratamiento del espolón calcáneo
El diagnóstico para el tratamiento del espolón calcáneo debe empezar con un examen físico para detectar signos y síntomas, que suele efectuarse en base a las molestias que indican la presencia de inflamación de la aponeurosis de la planta del pie.
Entre las pruebas complementarias para detectar el crecimiento del hueso está la radiografía . Otras pruebas pueden ser la ecografía o resonancia magnética , que suponen estudios más profundos, debido a que muestran los edemas, la inflamación y el engrosamiento de la zona.
Factores desencadenantes del espolón calcáneo
No existen factores desencadenantes para el espolón calcáneo.
Factores de riesgo del espolón calcáneo
Los factores de riesgo del espolón calcáneo son:
La edad : suele aparecer en personas de edad media de entre 35-60 años.
El sobrepeso : debido al exceso de sobrecarga en el talón.
El sexo : más frecuente en mujeres.
En deportistas que no realizan un entrenamiento adecuado .
El uso de calzado inadecuado .
Los pies que tienen exceso de puente (cavos) y los pies valgo s que provocan estiramientos de la fascia plantar y provocan dolor, son más propensos a esta afección.
Complicaciones del espolón calcáneo
Las complicaciones del espolón calcáneo son:
Aumento del dolor y limitación por la sobrecarga.
Fractura del calcáneo causada por uso excesivo o tensión repetitiva sobre el hueso del talón y sobrecarga.
Prevención del espolón calcáneo
La aparición de un espolón calcáneo se puede prevenir de la siguiente manera:
Cuidando los tejidos aponeuróticos de la planta del pie.
Utilizando zapatos adecuados.
Evitando estar mucho tiempo de pie.
Cambiando las posturas en los puestos de trabajo.
Reduciendo o evitando el sobrepeso.
Realizando actividad física de forma moderada.
Calentando y estirando lo suficiente antes de realizar ejercicio.
Especialidades a las que pertenece el espolón calcáneo
La especialidades a las que pertenece el espolón calcáneo son la traumatología y la ortopedia, que se dedican al estudio del aparato locomotor.
Preguntas frecuentes:
¿Cuál es el hueso calcáneo?
El hueso calcáneo, también llamado hueso del talón, es un hueso grande que forma el cimiento para la parte trasera del pie , de aspecto esponjoso y muy vascularizado. El calcáneo se conecta con los huesos astrágalo y cuboide. Estos forman una articulación muy importante para el funcionamiento del pie.
¿Qué es la bursitis en el talón?
La bursitis en el talón también conocida con el nombre de bursitis retrocalcánea, es una inflamación del saco lleno de líquido (bursa) en la parte posterior del talón (calcáneo).
¿Qué es la fascitis plantar?
La fascitis plantar es una inflamación de la aponeurosis (fascia plantar) que recubre la musculatura de la planta del pie y de su zona de inserción en el talón.
¿Puedo hacer deporte con espolón calcáneo?
Sí, se puede hacer deporte con un espolón calcáneo, pero se deben evitar los deportes de alto impacto.
¿Se trata de una lesión crónica?
La lesión de un espolón calcáneo es una lesión crónica, ya que hay una calcificación de la fascia plantar y de los tendones de los músculos plantares que se insertan en el calcáneo. Esto ocurre a consecuencia de una lesión crónica de los tejidos.

Enfermedad
Esguince de Rodilla
¿Qué es un esguince de rodilla?
Un esguince de rodilla ocurre cuando uno o más ligamentos de su rodilla se estiran o desgarran súbitamente , que puede ser parcial o totalmente. Los ligamentos son tejidos cuya función es mantener unidos los huesos, sostener la rodilla y mantener alineada la articulación.
Es una lesión muy frecuente en jóvenes y adultos que practican deportes de contacto , como el fútbol, baloncesto, balonmano, rugby, hockey, etc. Es una de las lesiones traumatológicas más comunes en urgencias. Puede ser una lesión leve que podría derivar en grave si no se trata correctamente. Esto va depender del grado de la lesión, la causa del esguince, el tratamiento y el tiempo de recuperación.
Tipos de esguince de rodilla
El esguince de rodilla se clasifica según la gravedad de la lesión en los ligamentos, estos son:
Esguince de rodilla grado 1 : estos tipos de esguinces implican solo una pequeña cantidad de estiramiento o desgaste de las fibras del ligamento. La persona puede experimentar leve hinchazón, dolor, o derrames, pero todavía puede poner peso sobre la pierna afectada.
Esguince de rodilla grado 2: estos tipos de esguinces significan que el ligamento lesionado se rasga parcialmente. Si se coloca peso sobre la pierna afectada, la rodilla puede sentirse inestable y dolorosa.
Esguince de rodilla grado 3: estos tipos de esguinces son los más graves, implica un desgarro completo de un ligamento. En algunos casos, el ligamento se puede separar del hueso. La hinchazón y los derrames pueden ser severos y puede ser difícil o imposible poner peso sobre la pierna afectada.
Causas del esguince de rodilla
Los esguinces de rodilla se producen cuando uno de los 4 ligamentos que ayudan a sujetar la articulación sufre un estiramiento o desgarro súbito, que puede ser parcial o total.
Los ligamentos conectan los huesos entre sí. Los que están por fuera de la articulación de la rodilla se denominan:
Ligamento lateral interno
Ligamento lateral externo
Estos sustentan la rodilla, proporcionando estabilidad y limitando el movimiento lateral.
Los ligamentos que están en el interior de la articulación de la rodilla se denominan:
Ligamento cruzado anterior
Ligamento cruzado posterior
Se denominan cruzados porque están en forma de cruz. El ligamento cruzado anterior cruza por delante del ligamento cruzado posterior. Estos ligamentos proporcionan estabilidad a la rodilla en diferentes posiciones, especialmente cuando la articulación de la rodilla se mueve hacia adelante y hacia atrás.
Estas lesiones pueden ocurrir al hacer movimientos que no son normales en la rodilla, estos incluyen deportes donde se apoya el pie y gira rápidamente la rodilla. Son aquellos en los que se corre y se detiene de forma repentina cambiando rápido de dirección, y en los que se salta y se aterriza.
También torcedura forzada de la rodilla, cambiar el peso de la pierna mientras se corre, se realizan ciertas actividades donde se tiene que hacer giros rápidos o inesperados de las rodillas, que causan una extensión anormal de la misma y pueden causar un esguince.
Los esguinces pueden ser causados por golpes o choques en la parte frontal, en los lados,(externo y interno) o en la parte trasera de las rodillas (posterior), también al tropezar y caer sobre las rodillas cuando están dobladas y el pie está firme sobre el suelo.
Síntomas del esguince de rodilla
Los signos y síntomas del esguince de la rodilla incluyen, entre otros síntomas:
Rigidez o disminución en movimiento.
Dificultad para caminar.
Dolor o inflamación.
Sentir o escuchar un chasquido en la articulación.
Rodilla que se traba al caminar.
Inflamación o hematomas (moretones).
Enrojecimiento de la zona afectada.
Incapacidad para soportar peso.
Tratamiento para el esguince de rodilla
El tratamiento dependerá de tres factores: el grado del l tipo de lesión; el ligamento afectado y la gravedad del esguince de rodilla.
Grado I: se debe realiza un tratamiento conservador basado la aplicación de hielo, la toma de antiinflamatorios y el uso de una rodillera articulada que mantendrá el ligamento en su sitio y controlará los movimientos de la rodilla.
Grado II: es necesario mantener la rodilla inmovilizada con el fin de que el ligamento pueda cicatrizar convenientemente. Será necesario el uso de muletas y un periodo de fisioterapia después de retirada la escayola.
Grado III: implica la necesidad de recurrir a la cirugía para restablecer su integridad y evitar la inestabilidad de la articulación. También será necesario realizar rehabilitación.
Pruebas complementarias del tratamiento de esguince de rodilla
Para el diagnóstico y tratamiento del esguince de rodilla es necesario realizar pruebas complementarias como: radiografías (rayos X) o imágenes con resonancia magnética (RM)
Factores desencadenantes del esguince de rodilla
Cuando uno de los cuatro ligamentos que sujetan la articulación sufre un súbito estiramiento o se desgarra parcial o totalmente, podría desencadenar en un esguince de rodilla.
En Savia, compra una resonancia magnética de rodilla o una radiografía de rodilla sin esperas y en los mejores centros
Factores de riesgo del esguince de rodilla
Los factores de riesgo del esguince de rodilla incluyen, entre otros factores:
Jóvenes deportistas.
Calzado inadecuado.
Lesión previa: si previamente se ha lesionado un ligamento de la rodilla aumenta la posibilidad de una nueva lesión.
Esfuerzo excesivo.
Deportes de contacto, como por ejemplo: fútbol, rugby, baloncesto o hockey.
Complicaciones del esguince de rodilla
Las complicaciones del esguince de rodilla incluyen:
Dolor de rodilla crónico.
Artritis en la articulación de la rodilla.
Inestabilidad crónica de la articulación de la rodilla.
Lesión en el menisco de la rodilla (cartílago en forma de media luna que funciona como amortiguador de la rodilla).
Prevención del esguince de rodilla
Para prevenir el esguince de rodilla es necesario:
Realizar ejercicios con frecuencia para mantenerse en buena forma.
Utilizar el equipo adecuado para hacer deportes.
Realizar un precalentamiento antes de hacer ejercicio o practicar deportes.
Adherirse a un programa de entrenamiento adecuado en función al estado físico de cada uno.
Especialidades a las que pertenece el esguince de rodilla
El esguince de rodilla pertenece a las especialidades de ortopedia y traumatología. Es la especialidad médica que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano y del aparato locomotor. La traumatología también se especializa en los traumatismos y en sus consecuencias y en el estudio de patologías congénitas.
Preguntas frecuentes:
¿Cómo saber si hay un esguince de rodilla o una rotura de ligamentos?
Un esguince de rodilla provoca mucho dolor y limitación funcional , pero no siempre significa que hay una rotura completa. La única forma de asegurarnos de si hay o no una rotura completa de ligamentos es a través de una resonancia magnética .
¿Cuánto dura la recuperación de ligamento cruzado anterior?
La duración de la recuperación del ligamento cruzado anterior va a depender de si la rotura es parcial o completa. La rotura del ligamento cruzado anterior es una de las lesiones más graves de la rodilla. Para que el paciente pueda volver a integrarse en sus actividades, especialmente si se trata de deporte, necesitará un tiempo de recuperación de entre 12 y 16 semanas.
¿Qué lesiones puede sufrir la rodilla?
Las lesiones más comunes que pueden sufrir las rodillas, son las de los tejidos blandos, lesiones de los ligamentos y tendones , aunque también pueden dañarse los huesos provocando: esguinces; desgarros de un tendón, músculos que se estiran demasiado o daño del cartílago de la rodillas, el cual se desgasta gradualmente y provoca dolor e inflamación.
¿Qué es una entorsis en la rodilla?
Una entorsis en la rodilla es una lesión cerrada de la articulación de la rodilla debido a un giro brusco , que origina una subluxación breve con reposición inmediata y desgarro o distensión de los ligamentos con la hemorragia subsiguiente. Puede complicarse con la rotura del cartílago o la interposición de las partes blandas.
¿Qué hacer con la rodilla inflamada?
Hay que aplicar hielo de forma inmediata, ya que este provoca que los vasos sanguíneos se estrechen ayudando a disminuir la inflamación, el dolor, y el enrojecimiento. También hay que elevar la extremidad . Además. el médico puede indicar ciertos medicamentos para ayudar a reducir la inflamación.
Artículos por especialidad
CertificadosAlergologíaAnatomía PatológicaAnestesiología y ReanimaciónAngiología y Cirugía VascularAnálisis ClínicosAparato DigestivoCardiologíaChequeosCirugía General y del Aparato DigestivoCirugía General y del Aparato Digestivo PediátricaCirugía Oral y MaxilofacialCirugía Ortopédica y TraumatologíaCirugía Ortopédica y Traumatología PediátricaCirugía PediátricaCirugía Plástica y ReparadoraCirugía TorácicaClínica u HospitalDermatología Médico-Quirúrgica y VenereologíaEndocrinología y NutriciónEnfermeríaFisioterapiaGenética HumanaGinecología y ObstetriciaInmunologíaLogopedia y FoniatríaMedicina Estética y Unidad LaserMedicina Física y RehabilitaciónMedicina GeneralMedicina InternaMedicina NuclearMedicina del DeporteNefrologíaNeumologíaNeurocirugíaNeurofisiología ClínicaNeurologíaNutrición y DietéticaOdontología y EstomatologíaOftalmologíaOncología MédicaOncología RadioterápicaOsteopatíaOtorrinolaringologíaPediatríaPodologíaPoliclínicasPreparación al PartoPsicologíaPsiquiatríaRadiodiagnóstico-Diagnóstico Por ImagenReumatologíaTricologíaUnidad del DolorUrgencias HospitalariasUrología
Todas las especialidades  Savia
Savia