Fisioterapia
La especialidadArtículos especializados
Enfermedades
Síntomas
Otros contenidos

Artículo especializado
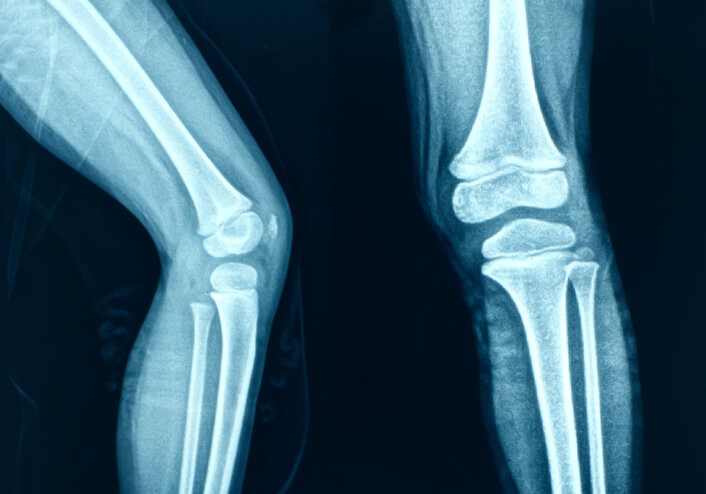
Dolor Lumbar por Caída
Joaquín lleva montando a caballo desde niño. Visita la consulta porque hace una semana, montando tuvo una caída. Nos explica que el caballo se asustó y Joaquín cayó al suelo hacia atrás parando el golpe con la cadera y la cabeza.
En la cabeza lleva varios puntos de sutura y en el resto del cuerpo no presenta ninguna fractura. Sin embargo, tiene un dolor intenso en su pelvis izquierda que aumenta cuando está sentado largos periodos de tiempo.
Cuando el cuerpo sufre un traumatismo, el sistema músculo esquelético se resiente, las articulaciones que sufren el impacto pierden su función y los músculos de la zona se contraen defensivamente para proteger las estructuras que rodean.
En el caso de Joaquín, la articulación que golpeó el suelo fue la pelvis izquierda y el hueso más afectado fue su sacro . Cuando realizamos la exploración general de toda la columna, observamos que el movimiento de las vértebras lumbares y el sacro está muy limitado junto a una musculatura fuertemente contraída.
En la primera sesión tenemos como objetivos:
Valorar la movilidad de toda la columna incluida la pelvis . Aunque el golpe fue recibido en la pelvis y en la cabeza, debemos valorar toda la movilidad de la columna. La fuerza del impacto puede transmitirse a través de las estructuras óseas y tejidos blandos y afectar a zonas lejanas al impacto.
Recuperar la función de las zonas de la columna que tienen menos movilidad. Realizamos técnicas manipulativas para estimular el sistema de ligamentos y músculos que fijan las articulaciones lesionadas y así recuperamos la movilidad perdida.
Liberar la zona muscular que está sobrecargada por el impacto. Utilizamos técnicas de masaje combinadas con estiramientos de los músculos contraídos por el impacto, de esta forma, reducimos el dolor y le damos mayor flexibilidad a los tejidos para una correcta recuperación.
En la segunda sesión , ha pasado una semana. Joaquín ya no tiene puntos de sutura, nos cuenta que los dolores se han reducido casi por completo. En la exploración general, los movimientos de la columna que antes estaban limitados han recuperado su movilidad pero observamos que la zona de la pelvis y de las cervicales aún siguen bloqueadas.
El objetivo en esta segunda sesión será:
Revisar la columna vertebral para identificar posibles zonas de bloqueo . La pelvis izquierda de Joaquín y alguna de sus cervicales siguen con la movilidad limitada. Realizamos técnicas de movilidad articular para recuperar su movimiento.
Restablecer la flexibilidad en los tejidos: Trabajamos a nivel de los músculos y ligamentos de las zonas bloqueadas. Realizamos estiramientos suaves para conseguir la relajación de los tejidos.
Tratamos e l sacro y los tejidos relacionados con él. Este hueso forma parte de la pelvis, cuando Joaquín se cayó del caballo su sacro recibió el impacto de forma directa, esto hizo que la pelvis y la columna lumbar perdieran movilidad.
Enseñamos a Joaquín ejercicios específicos de estiramiento para realizarlos en su domicilio .
Después de 15 días, realizamos una tercera sesión :
Joaquín se encuentra bien, no tienen dolores y su movilidad es correcta. Ha vuelto a montar a caballo y continúa con su rutina de estiramientos.
En esta sesión realizamos de nuevo una exploración de las estructuras afectadas y comprobamos que los movimientos de la columna y de la pelvis son correctos. Sin embargo, encontramos zonas de tensión muscular que tratamos con técnicas de masaje y estiramientos.
Por último, recomendamos a Joaquín seguir haciendo los estiramientos que le enseñamos en la anterior sesión durante un mes.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Deportistas Electrónicos
En los últimos años, la tecnología ha cambiado nuestra forma de estar en el mundo, la forma en que nos comunicarnos, los avances tecnológicos en medicina… tanto es así, que hace un tiempo comenzó a tener cierta relevancia el mundo del videojuego. Hoy en día gracias a internet y a las nuevas plataformas estos juegos mueven millones de euros y concentran miles de personas, me atrevería a decir que se han convertido en deportes de élite.
Los jugadores de videojuegos, llamados “ gamers ”, están considerados como deportistas profesionales, juegan en una Liga Profesional de Videojuegos (LPV) que les obliga a pasar la mayor parte del día sentados frente a una pantalla con posturas mantenidas y realizando movimientos repetidos.
En España los deportes electrónicos suman 3,7 millones de espectadores y están en plena expansión. Como cualquier deportista, estos jugadores profesionales también se lesionan. Es cierto que no corren detrás de una pelota ni lanzan tiros a canasta, pero las posturas que adoptan delante de la pantalla, junto a los movimientos rápidos y repetidos durante largas horas, generan lesiones que bien podrían ser de un tenista profesional o un jugador de balonmano. Al igual que un deportista que entrena largas horas y repite su gesto deportivo, los “gamers” están sometidos a un nivel muy alto de concentración no siendo conscientes de su postura cuando juegan. En cuanto al gesto de juego, los hombros, las manos y los dedos repiten un millar de veces el mismo movimiento cuando tienen que pulsar las teclas para dirigir el juego en pantalla.
Como bien sabemos, si el cuerpo realiza funciones por encima de sus posibilidades, la musculatura sufre y la forma en la que responde es a través de una lesión. Por eso, una vez que se llega a estos niveles de competición es importante realizar:
1º: Un programa de tratamiento preventivo.
-La alimentación y el ejercicio físico son parte fundamental para la prevención de lesiones. El cuerpo debe estar preparado cuando le sometemos a largas horas jugando frente a la pantalla.
-El trabajo de fuerza en la parte del tronco y los brazos es muy importante para poder realizar los movimientos de manos de forma correcta y sin provocar lesiones.
-Corregir la postura mientras se juega para que el movimiento específico que realizan las manos y los dedos sea el más económico posible y así evitar la fatiga muscular y las posteriores lesiones.
2º: Un programa de calentamiento
Antes de empezar el juego, debemos preparar las articulaciones y los músculos que van a trabajar durante largas horas. Realizaremos ejercicios suaves de movilidad para la parte superior del tronco, los brazos, las manos y los dedos.
3º: Un programa postgamer
Al finalizar el juego nuestro cuerpo se ha sometido a un gran estrés físico y mental. Los estiramientos y el tratamiento de descarga muscular son importantes para restablecer el equilibrio de las estructuras trabajadas en el juego y evitar posteriores lesiones.
ESTIRAMIENTOS PARA EL CUELLO: cogemos la cabeza con nuestra mano y la llevamos hacia un hombro durante 30sg, después realizamos lo mismo hacia el otro hombro y hacia el suelo.
ESTIRAMIENTO DE TRONCO SUPERIOR: PECTORALES Y CADENA ANTERIOR
ESTIRAMIENTOS DE BRAZOS, MANOS Y DEDOS
Cogemos la palma de las manos con la otra mano y estiramos el brazo hacia delante.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor de Espalda en la Oficina
¿Tienes dolor de espalda durante las horas de trabajo? Los dolores de espalda pueden tener múltiples causas: estrés, una alimentación inadecuada, posturas incorrectas…
La OMS (Organización Mundial de la Salud) nos indica que el 37% de los trabajadores sufre dolor de espalda por causas laborales; una de esas causas es la postura que adoptamos frente al ordenador. Por ello, es recomendable tomar conciencia de la posición que tienen nuestras articulaciones cuando estamos realizando cualquier actividad, más aún si las posturas son mantenidas en el tiempo.
¿Qué es la postura?
La postura viene determinada por la relación y el alineamiento de las diferentes estructuras del cuerpo. Si esta alineación no es la correcta, se produce un desequilibrio muscular , originando tensiones innecesarias que afectan a huesos, articulaciones, ligamentos y músculos.
¿Qué postura adoptamos frente a un ordenador?
Cuando estamos frente a un ordenador, el estrés, la concentración y el interés que tenemos sobre el trabajo que estamos realizando en la pantalla hacen que el eje vertical que forman la cabeza, el tronco y la pelvis esté desplazado anteriormente, buscando de alguna forma disminuir la distancia que existe entre la pantalla y nuestros ojos.
El desplazamiento anterior de este eje pone de manifiesto un desequilibrio entre los músculos que están en la parte anterior del cuerpo y los músculos que se sitúan en la parte posterior. La pelvis está desplazada hacia delante –cuando nos sentamos al borde de la silla–, la posición del tronco está semiflexionada (cifosis dorsal), los hombros adoptan una postura “redondeada” y la cabeza queda proyectada hacia la pantalla.
¿Qué le pasa a nuestro sistema músculo esquelético cuando se adoptan posturas incorrectas?
La falta de alineación de nuestras articulaciones y el desequilibrio muscular, que se produce por tener una posición adelantada hacia la pantalla, provocan que los músculos encargados de mantener la postura entren en una fase de fatiga muscular. Es decir, estos músculos son incapaces de seguir realizando su función y, como respuesta, los músculos que están en la parte anterior del tronco se acortarán y los que están situados en la parte posterior estarán sobreestirados. Cuando esta situación se mantiene en el tiempo, pueden aparecer los síntomas de dolor, debilidad muscular, disfunciones a nivel de los nervios , aumento de la presión discal en las vertebras, disminución de la capacidad pulmonar, problemas en la región temporomandibular, entre otros.
¿Cómo puedo corregir la postura frente el ordenador?
Decimos que una postura correcta se define como la alineación de las estructuras corporales que permiten a nuestro cuerpo tener el máximo rendimiento fisiológico y biomecánico con el mínimo gasto de energía.
Buscaremos esa alineación llevando nuestra cabeza hacia el techo, elongando el tronco, intentando crecer, y automáticamente el eje vertical se desplazará hacia atrás. Regularemos la altura de la silla de forma que las rodillas formen un ángulo de 90º en relación al asiento y los pies apoyen en el suelo. La pantalla quedará a la altura de nuestros ojos . Apoyaremos nuestra pelvis en la parte más posterior del asiento, la zona dorsal del troco tomará contacto con el respaldo de la silla, los hombros estarán relajados y la cabeza quedará sobre los hombros para repartir la carga sobre la musculatura cervical.
Si este gesto lo repetimos cada poco tiempo (cada 5 min.), el cuerpo lo automatizará y será más fácil mantener la postura correcta durante más tiempo.
Una vez corregido el eje vertical que forman la pelvis, el tronco y la cabeza, pondremos los antebrazos apoyados sobre la mesa o, en algunos casos, sobre los reposabrazos siempre que estén a la misma altura que la mesa de trabajo.
La articulación de la muñeca estará alineada con el teclado para evitar sobrecargas en la musculatura dorsal de la mano.
En el caso del ratón, debemos manejarlo cerca de nuestro cuerpo, para evitar el desequilibrio en la articulación del hombro.
Debemos tener en cuenta que cualquier silla, por muy ergonómica que sea, no sirve para todas las personas. La silla de trabajo debe ser ajustable y el trabajador debe ser capaz de moverse libremente. Si miramos hacia los lados, debemos girar todo el cuerpo y no sólo la cabeza, evitando así tensiones innecesarias.
Una silla con un apoyo lumbar inadecuado es uno de los principales factores que producen dolor de espalda.
Por eso, debemos evitar sillas que no respondan a una buena postura. En el caso de no ser adecuada, podemos ayudarnos usando correcciones (cojines). Por ejemplo, podemos colocar un cojín detrás de la zona lumbar, si nuestra silla no cumple con este requisito. También podemos ayudarnos de un reposapiés para mantener nuestra postura erguida.
Otra postura incorrecta que adoptamos, buscando estar más cómodos, es la de desplazar la pelvis sobre la silla, dejando un hueco entre el respaldo y la zona lumbar. Para evitar esta situación, el respaldo de la silla debe tener la capacidad de inclinarse entre 25º y 30º hacia detrás respecto a la vertical.
Consejos prácticos después de la jornada laboral
Nuestras articulaciones necesitan del movimiento para nutrirse. Cuando una articulación se mueve, se lubrica y el componente de fricción entre las estructuras articulares es menos lesivo. Cambiar la postura, corregirla, levantarse cada cierto tiempo, en definitiva, moverse, nos ayudará a mantener una buena hidratación articular y evitar los desequilibrios musculares de los que hablamos anteriormente.
Realizar ejercicio moderado, fuera de las horas de trabajo, puede ser una buena forma de compensar las horas que pasamos con la postura mantenida.
Estirar los músculos acortados (pectoral mayor y menor, trapecio superior, elevador de la escapula y el ECOM) y tonificar los que están sobreestirados (romboides, serrato mayor) nos ayudará a establecer un buen equilibrio entre la musculatura anterior y posterior del tronco y así poder mantener una buena postura durante el mayor tiempo posible.
En resumen…
Cuando nos sentamos frente a un ordenador debemos tener en cuenta:
Tomar conciencia de nuestra postura frente al ordenador y corregirla si no es la adecuada.
Cualquier tipo de silla debe permitir una buena simetría corporal y respetar la anatomía de las curvas vertebrales, especialmente en la zona cervical y lumbar.
La silla debe ajustarse al usuario. No todas las sillas sirven para todas las personas.
La flexibilidad y el confort son importantes en el área de trabajo para movernos con libertad a la hora de alcanzar los objetos que están a nuestro alrededor.
Cuando miramos hacia los lados, debemos girar todo el cuerpo para acompañar la posición de la cabeza.
Es importante tomar frecuentes descansos para cambiar la postura, caminar unos pasos o cambiar de actividad.
Hacer ejercicio moderado fuera de las horas de trabajo para compensar el tiempo de sedestación en la oficina.
¿Sabías que?
Uno de los factores de riesgo que producen alteraciones degenerativas en la columna vertebral son los factores posturales, siendo los niños y adolescentes los más vulnerables a estos cambios. Recientemente, se ha realizado un estudio para valorar la postura que adoptan los niños en los centros educativos. La conclusión fue que 1 de cada 4 niños no adoptan posturas correctas al sentarse. Uno de los factores que da origen a las cefaleas tensionales es adoptar malas posturas en las actividades de la vida diaria.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
¿Te Duele el Codo y Juegas a Pádel?
Hace unos meses jugué por primera vez un partido de pádel, ya en el partido notaba que cada vez que la pelota golpeaba la pala, el codo me dolía. El monitor me dijo que la pala era demasiado pesada, afortunadamente él tenía una más ligera y pude terminar el partido con menos dolor.
Al día siguiente me encontraba con dolor en el antebrazo, se trataba de una sobrecarga muscular, supe tratarlo a tiempo y a los pocos días el dolor había desaparecido pero en el caso de no ser fisioterapeuta posiblemente hubiera vuelto a jugar y en pocos partidos la sobrecarga hubiera derivado en una Epicondilalgia
Algo parecido le ocurre a Carmen.
Carmen viene a la consulta por un dolor en la cara externa del codo. Nos cuenta que su dolor comenzó hace 1 mes, después de jugar un partido de pádel con las amigas.
Pasaron los días y el dolor persistía, pensaba que guardando reposo el dolor desaparecería pero no sólo no ha disminuido sino que se ha incrementado.
Carmen nos cuenta que tiene dolor constante en la cara lateral del codo. Cuando coge un vaso de la estantería y lo llena de agua siente que su brazo no tiene fuerza y teme porque no pueda soportar el peso y se le caiga.
En la Exploración física vemos que la zona donde se localiza el dolor (cara externa del codo) está engrosada, hay un aumento de temperatura y duele más cuando lo palpamos.
El dolor también aumenta cuando le pedimos que extienda la mano contra resistencia y cuando ejercemos un estiramiento de la musculatura dorsal del antebrazo.
Carmen tiene Epicondilalgia Lateral , es decir, su tendón se ha degenerado por sobreuso o sobrecarga (tendinosis).
Técnicamente cuando comenzamos a jugar a pádel, la musculatura del antebrazo sufre mucha tensión. Por una parte, cuando la pelota golpea la pala se produce una vibración que se transmite desde la muñeca hasta el codo, cuando este gesto se repite frecuentemente puede producir una inflamación en la zona epicondílea (zona de inserción de los músculos extensores del brazo en el codo) . Por otra parte, en los golpes de revés, la musculatura extensora del antebrazo sufre una carga excesiva siendo más perjudicial si utilizamos una pala que pesa más de lo que nuestro brazo puede soportar y la empuñadura no es la adecuada.
1º Día de tratamiento
Después de realizar la exploración física comenzamos el tratamiento desde la zona cervical , realizando técnicas manipulativas con el fin de equilibrar la función neuromuscular y neurovascular de todo el brazo.
En los niveles cervicales nacen las raíces nerviosas encargadas de transmitir información sensitiva, motora, vascular y propioceptiva a la zona escapular y a todo el miembro superior.
Valoramos la movilidad del hombro y de la escápula : Cuando golpeamos la pelota con la pala, necesitamos que haya una buena coordinación entre todas las articulaciones del miembro superior (escápula, hombro, codo y muñeca). Carmen tiene los músculos rotadores del hombro con tensión, para tratarlo utilizamos estiramientos con el fin de dar flexibilidad a los tejidos y restablecer una buena movilidad de la articulación.
A nivel del codo :
Observamos que la articulación del codo, concretamente un hueso llamado radio, no realiza de forma adecuada su función. Realizaremos técnicas manipulativas y articulares para restablecer su movilidad.
La musculatura del antebrazo está alterada, utilizamos técnicas Neuromusculares (técnicas que se ejercen sobre el músculo con una determinada presión para relajar el tejido de la zona) para tratar la musculatura flexora y extensora del antebrazo y lo completamos con estiramientos de toda la cadena muscular del brazo. Terminamos la sesión con un vendaje neuromuscular para complementar el tratamiento.
Recomendamos a Carmen guardar reposo, es decir, no coger peso con ese brazo, no jugar al pádel y revisar la posición de la muñeca cuando utiliza el ratón en el trabajo.
2ºDía de tratamiento
Ha pasado una semana y Carmen nos cuenta que su dolor ha remitido un 30%, ya no tiene dolor constante, cuando realiza algunos gestos como abrir un bote o coger la jarra de agua le sigue molestando y en ocasiones siente un ligero hormigueo en la mano.
Comenzamos la sesión de hoy valorando la movilidad cervical y del miembro superior (hombro, codo y muñeca).
La musculatura del hombro aun sigue con sobrecarga, asique lo tratamos con estiramientos y técnicas articulares.
La articulación del codo está libre en sus movimientos pero la musculatura extensora aun sigue con tensión. Tratamos los músculos extensores y flexores con técnicas neuromusculares y estiramientos.
El hormigueo en la mano se debe a una alteración de los nervios que pasan a través de la musculatura del antebrazo, en Carmen, hablamos del nervio radial . Para tratarlo realizamos técnicas neurodinámicas . (técnicas destinadas a recuperar la función normal de los nervios).
Terminamos el tratamiento de hoy con un vendaje neuromuscular y recomendamos a Carmen seguir guardando reposo hasta que el dolor remita por completo.
3ºDía de tratamiento
Hoy Carmen viene a consulta: se encuentra mucho mejor, ya no tiene dolor, los hormigueos han desaparecido y siente que ha recuperado fuerza.
Cuando hacemos la exploración del brazo, observamos que aún queda tensión en la musculatura extensora, asique la sesión de hoy irá destinada a restablecer el equilibrio muscular de los flexores y extensores del antebrazo. Para ello, comenzamos relajando los músculos y después realizaremos ejercicios excéntricos (trabajan la fuerza y el estiramiento de un músculo a la vez) de esta forma recuperamos potencia muscular a la vez que damos flexibilidad a los tejidos.
Terminamos la sesión enseñando a Carmen varios ejercicios para que los realice en su domicilio :
Ejercicios excéntricos de la musculatura extensora del antebrazo.
Estiramientos de los músculos rotadores del hombro.
Estiramientos de la musculatura del antebrazo.
Después de 3 semanas realizando los ejercicios en casa Carmen vuelve a jugar al pádel, recomendamos cambiar la pala utilizada, en este caso de menor peso y dejar una semana de descanso entre partidos para que la musculatura del antebrazo pueda adaptarse al nivel de juego.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor de Hombro
El complejo articular del hombro está formado por varias estructuras (huesos, ligamentos, fascias, estructuras cartilaginosas…) los músculos tienen una especial importancia a la hora de proporcionar estabilidad al hombro. Cuando el hombro realiza cualquier movimiento, necesita que las fuerzas transmitidas por estos músculos estén en perfecto equilibrio.
Si alguna de estas estructuras se encuentra dañada este equilibrio se pierde, unos músculos aumentan su tono y otros lo disminuyen de forma que los ejes fisiológicos (ejes correctos) de movimiento cambian de posición.
Y como si de una polea se tratara, cuando la cuerda no realiza su recorrido bien centrada en su canal (eje de movimiento) ésta termina rozando, primero deshilachándose (inflamación y rotura parcial del tendón, tendinitis) y si el movimiento no remite, la cuerda (el tendón) se romperá totalmente.
Un claro ejemplo de ello, es la lesión del tendón del supraespinoso
¿Por qué el tendón del supraespinoso se lesiona con mayor frecuencia?
El tendón del supraespinoso, pasa un espacio relativamente estrecho limitado entre dos huesos, por arriba con la unión que forman el acromion y ligamiento coraco-acromial y por debajo con la cabeza del húmero. Este espacio se denomina espacio subacromial .
Hay una parte del tendón que por efectos mecánicos está poco vascularizada de forma que la capacidad de regenerarse en procesos de lesión se ve disminuida.
Entonces, si los ejes de movimiento en el complejo articular del hombro se ven modificados: por malas posturas, por sobre uso de la articulación, por golpes o traumatismos, desequilibrios musculares…el espacio subacromial estará disminuido y nuestro tendón sufrirá rozamientos indeseados, la capacidad de regenerarse se verá mermada debido al poco aporte vascular y tendremos como producto final una tendinopatía .
¿Tendinitis o Tendinopatía?
En los años 70 se consideraba que una tendinitis correspondía a la inflamación crónica del tendón. En las últimas décadas el concepto más usado es el de tendinopatía, este término nos indica que existe una disfunción del tejido independientemente de la patología que se esté produciendo en él.
¿Cómo identificamos el dolor en la tendinopatía del supraespinoso?
Normalmente, cuando se produce una lesión del supraespinoso no es aislada, sino que los músculos del alrededor en cierta medida también se ven afectados por ello, el cuello y la zona dorsal de ese mismo lado también pueden referir dolor .
Síntomas
Rigidez matutina
Dolor que aparece en movimiento : cuando levantamos el brazo por encima de nuestra cabeza o intentamos alcanzar un objeto situado detrás de nosotros o en un lateral.
En fases agudas, puede aparecer el dolor en reposo , sentiremos calor local en la zona y dolor en la cara anterior y lateral del hombro incluso desplazarse por el brazo hasta el codo.
Puede haber momentos en los que no exista dolor, pero en periodos en los que solicitamos el hombro de una forma más intensa , ya sea por deporte o por actividad laboral posteriormente volverá aparecer.
¿Es necesario hacer pruebas de imagen para determinar la tendinopatía?
Las pruebas de imagen son de gran ayuda para determinar si existe lesión en el tendón y también para descartar que el dolor se origine en otras estructuras.
La radiografía nos da la información de si el espacio subacromial , por donde pasa el tendón está disminuido, también podemos ver si existen calcificaciones relacionadas con nuestros síntomas.
La ecografía nos muestra si existe lesión en las estructura del tendón.
L a resonancia magnética no da una información más detallada. Sería la última opción en caso de que las anteriores pruebas no indicaran claramente la lesión.
Pero debemos tener en cuenta, que aunque las pruebas nos indiquen que la estructura del tendón está lesionado no tiene por qué existir sintomatología. Es decir, que podemos tener un tendón lesionado y no sentir ningún tipo de dolor o limitación de movimiento.
¿Y qué hacemos para Tratarlo?
La recuperación de un tendón es más lenta que otras estructuras debido a que tiene menos células y por ello menos aporte vascular.
Cuando el tendón está en fase inflamatoria debemos guardar un “cierto” reposo. La inmovilización completa del hombro podría ser perjudicial para una correcta recuperación ya que el Umbral del dolor bajaría por estar en un excesivo reposo. Intentaremos no coger cargas pesadas con el hombro que nos duele y disminuir la frecuencia de los movimientos que nos producen el dolor.
Una vez que la inflamación se ha reducido, pasaremos a realizar ejercicios isométricos . Este tipo de ejercicios están destinados a trabajar la contracción muscular sin necesidad de mover la articulación, de esta forma, aumentaremos el flujo sanguíneo y evitaremos irritar el tendón. Realizaremos el ejercicio con el codo a 90º pegado a nuestro tronco y pegado a la pared e intentaremos empujar la pared pero sin mover el brazo. Realizaremos 5/6 repeticiones al día durante 50/60sg. Esto puede modificarse según la tolerancia del dolor. Finalmente cuando el dolor ha remitido
Realizaremos ejercicios de potenciación para restaurar la tolerancia al movimiento y a la carga . Podremos combinar ejercicios de potenciación excéntricos y concéntricos. Es importante que estos ejercicios se realicen de forma progresiva y dejando reposo de 2 o 3 días para que el tendón tenga la capacidad de regenerarse.
Mejor prevenir que curar
Se ha demostrado que el ejercicio aumenta la fuerza en el tendón. Aun que si se supera el umbral de tensión puede originar microtraumatismos que dan lugar a la tendinopatía del supraespinoso. Para evitarlo debemos tener
Buena calidad de los tejidos , deben estar bien nutridos para que su capacidad de regeneración sea lo más efectiva posible.
Tiene que estar libre de tension es , para evitarlo, debemos realizar ejercicios de movilidad y estiramientos analíticos.
Debemos mantener los músculos dentro de sus ejes fisiológicos , teniendo una buena conciencia corporal , cuidar las posturas a la hora de hacer esfuerzos o coger pesos.
¿Sabías que…?
Los tendones tienen capacidad de elongarse , hasta un 4% no se deforman y en estado de reposo vuelven a su longitud habitual, pero si la elongación sobrepasa el 8% el tendón se deforma y puede producirse una rotura del mismo. El tendón es más lento que cualquier otra estructura a la hora de recuperarse, porque su estructura es más pobre en células y por ello tiene menos aporte vascular. El ejercicio bien estructurado, a largo plazo, dentro de un rango fisiológico, no daña el tendón sino que en realidad lo refuerza, estimulando la producción de nuevas fibras de colágeno. El tendón es la estructura de tejido blando del cuerpo que mayor fuerza soporta. Esto es debido a que sus fibras están formadas de colágeno, que es la proteína fibrosa más fuerte y también a la orientación paralela de sus fibras y longitudinales a la dirección del tendón.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
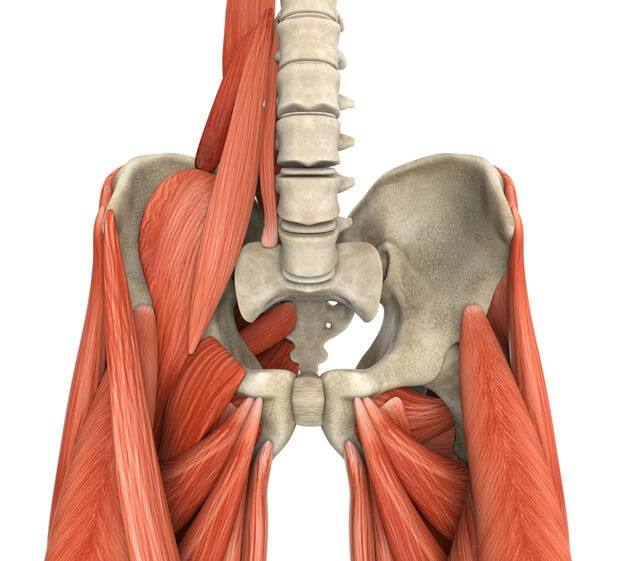
El Psoas Iliaco
Todos los músculos del cuerpo son importantes, pero desde mi punto de vista el Psoas Iliaco merece un apartado especial. Seguramente, si les pregunto a mis compañeros fisioterapeutas y osteópatas, compartan conmigo la idea de que la lesión de este músculo es causa frecuente de visitas a su consulta.
Esta semana vino Mariano a la consulta.
Me cuenta que hace un mes tuvo dolor lumbar (señala con las manos de arriba abajo la zona de dolor) realizó ejercicios y estiramientos y el dolor desapareció. Ahora el motivo de su consulta es una molestia en la pierna derecha , su sensación no es concretamente dolor siente hormigueo en la zona anterior de la pierna que se agudiza cuando conduce.
Mariano es conductor profesional, pasa muchas horas sentado y en sus días libres le gusta montar en bici y hacer rutas de senderismo por la montaña.
El psoas Ilíaco está formado por dos músculos, el Psoas y el Iliaco, el Psoas nace de la 12º vértebra dorsal, continúa insertándose en todas las lumbares, pasa por delante del sacro (articulación sacroilíaca) y cuando llega a la pelvis (iliaco) se une con el músculo ilíaco, ambos forman un tendón que termina insertándose en la cadera (trocánter menor).
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Imágenes tomadas del libro “Atlas de anatomía humana” 5ºEdición.
Gracias a esta disposición anatómica, el Iliopsoas es uno de los músculos que une el tronco con las caderas , permite que podamos mantener la postura cuando estamos erguidos y ayuda a realizar la extensión lumbar cuando estamos de pie.
Su principal función es flexionar la cadera, por ejemplo: cuando adelantamos la pierna para dar un paso o para correr, cuando subimos un escalón o montamos en bici.
Según los síntomas que tiene Mariano, puede tratarse de una lesión discal o un atrapamiento nervioso, pero descartamos esta opción porque tenemos una prueba diagnóstica (Resonancia Magnética ) en la que comprobamos que los discos vertebrales de la lumbar se encuentran en perfecto estado.
Buscamos entonces otra opción que pueda justificar sus síntomas.
Cuando mandamos a Mariano que se levante para ponerse en pie, observamos que aparecen molestias en la zona anterior de la cadera derecha (ingle), una vez de pie nos damos cuenta de que esa misma cadera no puede realizar una extensión completa, es decir, el tronco de Mariano está ligeramente flexionado hacia delante. Esto nos hace pensar que el músculo psoas iliaco pueda estar acortado y como consecuencia sus puntos gatillo se activen y den lugar a la sintomatología descrita.
Para comprobarlo, una vez tumbado en la camilla palpamos los puntos gatillo de psoas iliaco y de otros músculos que puedan estar relacionados y comprobamos que cuando presionamos uno de los puntos gatillo de psoas Iliaco, más concretamente el que corresponde al ilíaco, la sensación que Mariano tiene en la pierna se reproduce.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002.
Recopilando toda la información pensamos que Mariano tiene el músculo psoas ilíaco en disfunción . Cada vez que solicita la contracción de este músculo, el punto gatillo se activa y siente “hormigueo” en la zona anterior de la pierna.
1ºSesión:
Comenzamos realizando pruebas de movilidad de las articulaciones que se relacionan con la pelvis y el músculo Iliopsoas. Encontramos que la 12ºvétrebra dorsal y la articulación sacroilíaca derecha no se mueven correctamente.
Realizaremos técnicas manipulativas y articulares para recuperar la movilidad perdida.
Después, es importante revisar la respiración y ver a través de la parrilla costal si el diafragma se mueve correctamente.
El psoas ilíaco, en su recorrido atraviesa el músculo del diafragma de forma que si alguno de ellos está en disfunción repercute sobre el otro.
Efectivamente, cuando palpamos los bordes costales de las últimas costillas, sentimos que su movilidad está entrecortada.
Para tratar el diafragma debemos tomar contacto con las últimas costillas y acompañar su respiración hasta recuperar la movilidad costal.
Pasamos a valorar los músculos de la zona lumbar . Cuando el psoas ilíaco está en disfunción, la zona lumbar tanto tejidos como articulaciones sufren tensión.
Para tratar esta zona, realizaremos técnicas que relajen los tejidos blandos de la zona lumbar.
Y por último, tratamos el psoas iliaco:
Primero relajamos la musculatura de la zona anterior de la cadera y de la pierna con estiramientos.
Después identificamos los puntos gatillo que reproducen la sintomatología y los tratamos presionando en el punto hasta que la sensación de hormigueo desaparezca.
Una vez terminada la sesión, recomendamos a Mariano que modifique la posición del asiento del coche, de forma que el ángulo que forman la cadera y el tronco quede entre 100º y 120º. Tener un ángulo menor de 100º mantiene al psoas iliaco en una posición de tensión.
2º sesión:
Hoy Mariano acude a la consulta nos cuenta que la sensación que tenía en la pierna ya no es continua, pero aparece puntualmente cuando conduce.
Cuando lleva mucho tiempo sentado sobre todo en el sillón de casa y decide levantarse, tiene una ligera molestia.
Le pedimos que se ponga de pie, comprobamos que puede extender la cadera sin dificultad y la posición de su pelvis y su tronco es correcta.
En este caso, dedicaremos la sesión a realizar estiramientos del psoas iliaco y de los músculos que se encuentran relacionados con el: cuadrado lumbar, isquiotibiales, recto femoral, tensor de la fascia lata y paravertebrales lumbares.
Estos músculos son susceptibles de tener tensión incluso activación de sus puntos gatillos cuando el psoas ilíaco está en disfunción.
Para terminar la sesión recomendamos a Mariano que realice estiramientos de los principales músculos en su domicilio.
Recomendamos también que modifique la posición cuando se sienta en el sillón de casa, puede sentarse sobre cojines de forma que las rodillas queden ligeramente más bajas que su cadera. O si puede mover el respaldo, es aconsejable que lo desplace hacia atrás para abrir el ángulo que forma la cadera y el tronco.
Le pedimos también que no pase demasiadas horas sentado, y cuando sea así, realice los estiramientos anteriormente indicados hasta que su molestia desaparezca completamente.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
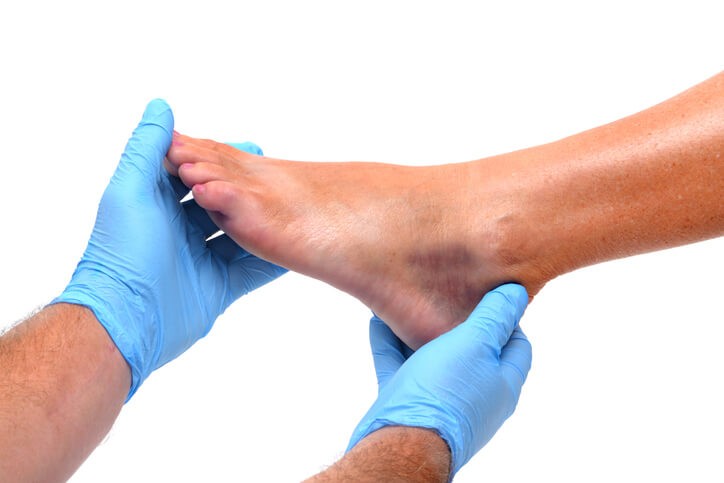
Accidente de Moto
Guillermo tiene 28 años, trabaja en una oficina y en su tiempo libre juega en un equipo de baloncesto. El día de su cumpleaños iba en moto por la ciudad cuando inesperadamente un coche chocó contra él. El golpe le fracturó un hueso de la pierna izquierda (peroné), otro hueso del tobillo (astrágalo) y varios ligamentos. Tuvo que ser operado de urgencia. Después de 10 semanas con la pierna inmovilizada retiran los tornillos utilizados en la primera intervención y le dan el alta.
El médico considera que Guillermo recuperará la movilidad del tobillo sin necesidad de hacer rehabilitación. Aun así, él decide venir a consulta con el fin de agilizar el proceso de recuperación.
En la exploración observamos que Guillermo necesita una muleta para caminar, su pierna está inflamada, con edema y la cicatriz por la que han sacado los tornillos está reciente.
TRATAMIENTO
1ªFASE. Edema e Inflamación
Durante las primeras semanas nuestro objetivo principal de tratamiento es:
Disminuir el edema : con el fin de mejorar la circulación y nutrir a los tejidos para que el proceso de regeneración sea más rápido.
Recuperar la movilidad de todas las articulaciones del pie, del tobillo y de la pierna.
Tratar la musculatura de la pierna afectada por todo el proceso quirúrgico y el periodo de inmovilización.
Además del tratamiento en consulta, enseñamos a Guillermo a realizar ejercicios de movilidad del tobillo para su domicilio y le recomendamos utilizar baños de contrastes (agua fría/agua caliente) al finalizar el día.
Pasadas 3 semanas:
Guillermo camina con normalidad sin muletas.
La inflamación ha disminuido.
La movilidad de la articulación está recuperada en un 80%.
La cicatrización ha mejorado.
Es la época de verano, Guillermo tiene pagado desde hace meses un viaje con excursiones a pie durante varias horas.
Aunque su evolución es positiva, la articulación del tobillo todavía no está preparada para realizar esfuerzos de este nivel, aun así, él decide realizar el viaje. En este caso, adaptamos los ejercicios de rehabilitación a la nueva situación y le damos algunas recomendaciones:
Utilizar bastón y tobillera para realizar las excursiones a pie.
Realizar baños de contraste al finalizar el día para combatir la tensión muscular y la inflamación.
Guardar reposo en caso de que la zona se inflame más de lo normal o exista un aumento de dolor en la zona del tobillo.
Después de 3 semanas, Guillermo vuelve a la consulta.
Nos cuenta que en términos generales ha podido disfrutar de sus vacaciones aunque el tobillo se ha resentido varios días y en alguna ocasión ha tenido que guardar reposo.
2ªFASE. Potenciación y Estabilidad
Ha pasado mes y medio desde que comenzamos la rehabilitación, la progresión del tobillo de Guillermo es muy buena pero aún sigue teniendo limitaciones cuando intenta correr o al bajar escaleras.
En las próximas semanas el objetivo de tratamiento irá destinado a:
Seguir trabajando la movilidad de la articulación.
Comenzar con ejercicios resistidos para fortalecer la musculatura afectada.
Trabajar la estabilidad del tobillo con ejercicios de equilibrio en carga.
Además del tratamiento en consulta enseñamos a Guillermo ejercicios para su domicilio.
Ejercicios con gomas elásticas:
Realizar movimientos de flexión y extensión del tobillo.
Realizar movimientos hacia ambos lados del tobillo: eversión/ inversión.
Ejercicios de estabilidad:
Puntillas y talones en el sitio
Equilibrio con la pierna izquierda apoyada en suelo.
Ejercicio en escalón para ganar movimiento en la flexión de tobillo.
3ªFASE. Adaptación al terreno de juego.
Guillermo ha tenido una evolución muy buena, podemos decir que funcionalmente la articulación de su tobillo está recuperada pero no nos olvidamos de que antes del accidente jugaba en un equipo de Baloncesto.
Es importante preparar física y mentalmente a Guillermo para que pueda volver a jugar como lo hacía antes del accidente. El objetivo en estas sesiones es:
Trabajar la confianza para que pueda comenzar a jugar.
Entrenar el gesto deportivo : carrera, salto y tiro a canasta de forma progresiva.
Realizaremos seguimientos en consulta cada 15 días hasta que Guillermo pueda jugar un partido de Baloncesto con normalidad.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
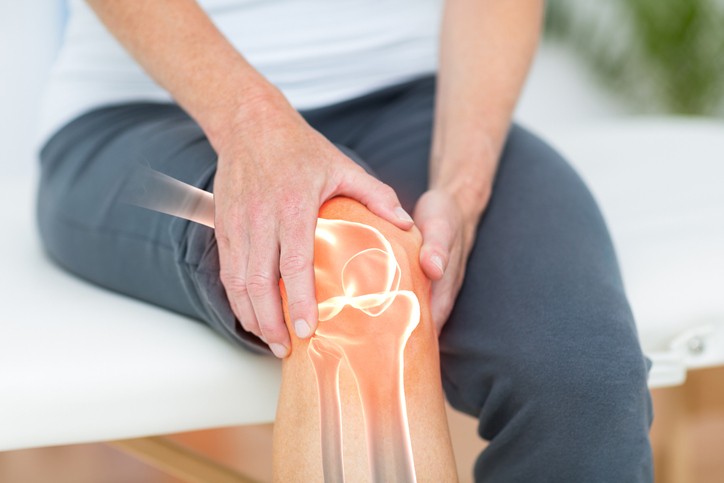
Artrosis de Rodilla
Beatriz tiene 74 años, hace 5 años comenzó con un dolor intenso en la rodilla izquierda y decidió operarse y poner una prótesis.
La prótesis de rodilla tiene como finalidad sustituir las superficies articulares que se encuentran desgastadas y no pueden hacer su función correctamente.
Sin embargo, ahora Beatriz visita la consulta porque tiene dolor en la otra rodilla. Siente rigidez cuando se levanta por las mañanas y el dolor se acentúa cuando camina durante algunas horas, después de realizar largos viajes en coche.
Sus radiografías indican que existe un gran desgaste en la articulación de la rodilla y cuando realizamos las pruebas de movilidad observamos que no puede flexionar la pierna con la misma facilidad que la otra.
Beatriz tiene un proceso de artrosis avanzado en su rodilla derecha. En las mujeres, los cambios hormonales a una determinada edad afectan a la calidad del hueso y es frecuente tener artrosis en las articulaciones que soportan cargas como las rodillas.
En una articulación las superficies óseas están tapizadas de cartílago cuya función es amortiguar la carga de las superficies que están en contacto y permitir el desplazamiento de los huesos durante el movimiento. La artrosis, es una enfermedad degenerativa de este cartílago articular que produce síntomas como dolor, limitación del movimiento, crepitación y grados variables de inflamación siendo más frecuente en mujeres.
Una de las características principales de la artrosis de rodilla es la rigidez que se siente cuando comenzamos a caminar después de estar tiempo en reposo (sentados o tumbados en la cama). Después de unos minutos en movimiento la rigidez desaparece.
Cuando caminamos durante varias horas, puede aparecer dolor e inflamación en la rodilla debido a la carga prolongada en el cartílago ya desgastado.
Los ruidos, chasquidos y crepitaciones son otros de los síntomas característicos de la artrosis.
En la primera sesión tenemos como objetivo:
Recuperar la movilidad de todo el miembro inferior . Tratamos la zona lumbar, la pelvis y el tobillo con movilizaciones articulares y estiramientos.
Disminuir la inflamación de la rodilla. Realizamos un masaje circulatorio para drenar la inflamación y descargamos los músculos de la pierna para aliviar los síntomas.
Movilizar y dar flexibilidad a los tejidos que envuelven las vísceras pélvicas (vejiga, útero e intestinos). Con la edad, es frecuente que los ligamentos y estructuras viscerales pierdan flexibilidad y repercutan en la articulación de la rodilla.
Recuperar la movilidad y flexibilidad de los músculos de la rodilla con técnicas más específicas.
Potenciar la musculatura abdominal y de rodilla con ejercicios isométricos sin carga. Cuando los músculos de la rodilla se encuentran fuertes la articulación de la rodilla se encuentra más estable y acepta mejor las cargas.
Para terminar la sesión recomendamos a Beatriz que comience a realizar ejercicio en bicicleta estática y le enseñamos ejercicios específicos para potenciar la musculatura de la rodilla.
Después de 3 sesiones Beatriz se siente mejor, puede caminar varias horas seguidas sin dolor y aguanta largos viajes en coche. Sin embargo, cuando se levanta por las mañanas sigue sintiendo rigidez cuando comienza a caminar.
Decidimos espaciar las sesiones y realizar los ejercicios recomendados en casa. Cuando pasa un mes desde la última sesión el dolor y la rigidez han desaparecido.
La artrosis es un proceso degenerativo irreversible . El probable que después de un tiempo Beatriz vuelva a tener síntomas en la rodilla. El tratamiento fisioterapéutico ayuda a retrasar este proceso, a paliar los síntomas y proporciona a Beatriz una mejor calidad de vida.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
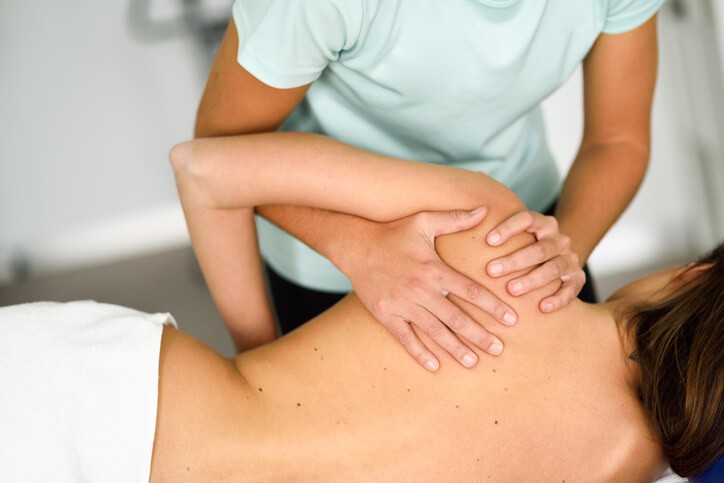
Whiplash
Miguel tiene 32 años circula por la carretera con su coche y al reducir su velocidad el coche situado detrás impacta contra él. A las pocas horas empieza a sentirse aturdido, con sensación de mareo y malestar general .
Se dirige al médico y tras hacer una prueba radiológica le diagnostican esguince cervical agudo , (se descarta la existencia de una fractura cervical).El médico le prescribe el uso de un collarín durante la primera semana y para las siguientes semanas probar a quitarlo progresivamente. Junto a esta indicación le receta analgésicos y antiinflamatorios.
La palabra whiplash significa en castellano latigazo . Cuando nuestro cuerpo recibe un impacto, la fuerza del rebote hace que la zona del cuerpo que impacta vuelva a su posición de forma brusca.
En el caso de un accidente de coche, cuando recibimos el impacto desde atrás toda nuestra columna (pelvis, la parte del tronco y de las cervicales) se desplaza primero hacia delante (frenados por el cinturón de seguridad) y después hacia detrás (frenado por el reposacabezas), este movimiento de vaivén se denomina latigazo cervical o whiplash .
En este vaivén, las articulaciones vertebrales se lesionan, sus movimientos van más allá de sus límites y el sistema neurovegetativo se altera (mareos, inflamación, inestabilidad).
Las consecuencias inmediatas de este impacto son:
Esguince cervical: Los ligamentos encargados de estabilizar las articulaciones cervicales están distendidos , los músculos de la zona se contraen para proteger las estructuras cervicales y como reacción se produce una inflamación en la parte dañada. Los síntomas serán de inestabilidad cervical, mareos y malestar generalizado.
Rectificación cervical: La contracción mantenida de los músculos (sobre todo los de la parte anterior del cuello) por causa del impacto mantiene la columna cervical en una posición rectificada. Los síntomas principales serán sensación de rigidez en el cuello y dolor.
Bloqueo en la zona dorsal: Las vertebras dorsales en el impacto rebotan contra el asiento y quedan bloqueadas , sentiremos rigidez en la espalda. Además, la musculatura dorsal se contrae por el impacto y produce dolor.
Dolor y pérdida de movilidad en las articulaciones de la zona lumbosacra. El primer punto de apoyo cuando se produce el impacto es la pelvis, seguidamente las dorsales y finalmente la cervicales que finalizan con el movimiento de latigazo. La pelvis al igual que la zona dorsal también estará bloqueada, es decir, su movilidad de verá reducida y presentará síntomas de dolor.
FISIOTERAPIA
Miguel decide acudir a la clínica de fisioterapia para aliviar sus síntomas.
Comenzamos el tratamiento de fisioterapia dejando una semana de reposo utilizando el collarín . De esta forma permitimos que la inflamación de los tejidos disminuya y el proceso de regeneración empiece su curso.
DÍA 1: En esta primera sesión Miguel nos cuenta que tiene mareos y sensación de inestabilidad y mucho dolor en la zona de la espalda. Realizamos una exploración física y observamos:
Limitación de los movimientos cervicales: cuando gira el cuello hacia la izquierda tiene dolor y limitación de movimiento.
Perdida de flexibilidad en la zona dorsal: cuenta que tiene sensación de rigidez en la espalda.
Dolor en la zona lumbar izquierda: sobre todo cuando se levanta de la silla.
EN EL TRATAMIENTO DE FISIOTERAPIA
Tratamos la musculatura superficial de la espalda y cuello para reducir la tensión de los músculos con masaje, estiramientos y técnicas neuromusculares.
Realizamos técnicas para recuperar la movilidad de la zona dorsal y lumbar, en este caso utilizaremos manipulaciones vertebrales y técnicas articulatorias destinadas a liberar las zonas de menor movilidad y restablecer el sistema neurovascular.
Tratamos la zona cervical de manera más específica , valoramos y tratamos la musculatura cervical profunda (largo del cuello) con técnicas miofasciales. Una vez relajada la musculatura realizaremos movimientos pasivos y suaves con la cabeza para recuperar la movilidad limitada.
DÍA 2 : Ha pasado una semana y Miguel acude a la consulta para una segunda sesión. Nos cuenta que los mareos y la sensación de inestabilidad se han reducido, aunque en ocasiones puntuales sigue sintiendo algún mareo. El dolor en la zona lumbar ha mejorado, la sensación de rigidez en la espalda también pero aún tiene dolor en la zona dorsal. Para comenzar a tratar a Miguel volvemos a revisar la movilidad de su columna:
Realizamos test de movilidad para la zona dorsal y lumbar : Pedimos a Miguel que mueva su tronco hacia delante y hacia los lados. Observamos que la movilidad ha mejorado con respecto a la primera sesión, pero aún quedan zonas que se mueven menos.
Realizamos test de movilidad para la zona cervical: Miguel debe flexionar el cuello hacia delante, hacer giros en ambos sentidos y realizar inclinaciones del cuello. Comprobamos que el giro y la inclinación del cuello hacia la izquierda aún están limitados.
Según la exploración EL TRATAMIENTO DE FISIOTERAPIA de hoy está centrado en:
Recuperar la movilidad de las articulaciones dorsales y lumbares con manipulaciones vertebrales y técnicas de estiramientos.
Reducir las sensaciones de mareo e inestabilidad, realizando técnicas craneales y trabajando los tejidos del cuello con masaje, técnicas miofasciales y estiramientos.
Restablecer el ritmo craneosacro.
Al terminar la sesión de hoy mandamos a Miguel deberes para casa, deberá hacer ejercicios de movilidad cervical de forma suave todos los días al levantarse, después de las comidas y antes de dormir.
Ejercicio 1: Sentado con el tronco bien posicionado realizaremos 10 giros de cuello suaves hacia ambos lados haciendo una parada de 2sg en el centro.
Ejercicio 2: Sentado con el tronco bien posicionado realizaremos 10 inclinaciones del cuello hacia los hombros (oreja derecha hacia hombro derecho y oreja izquierda hacia hombro izquierdo) de forma lenta parando en los límites de movimiento que más cuesta realizar, en este caso, el giro y la inclinación hacia la izquierda.
DÍA 3: Ha pasado una semana desde la 2ª sesión. Miguel nos cuenta que se siente mucho mejor. La inestabilidad y los mareos han desaparecido. Los movimientos cervicales están al 90% de su movilidad. La zona dorsal y lumbar no causa dolor. En esta 3º sesión vamos a revisar los movimientos de la columna cervical, dorsal y lumbar con los test de movilidad realizados en las sesiones anteriores. Observamos que la parte dorsal y cervical aún tienen limitados sus movimientos y la musculatura aun sigue con tensión.
En EL TRATAMIENTO DE FISIOTERAPIA realizaremos:
Manipulaciones vertebrales en la zona dorsal.
Técnica neuromuscular para relajar los músculos dorsales.
Estiramientos del los músculos cervicales.
Técnicas miofasciales a nivel del tronco y cuello.
Después de esta sesión decidimos dar el alta a Miguel. Recomendamos que siga con los ejercicios cervicales en su domicilio y además que añada los siguientes:
Ejercicio 1: Sentados en una silla, comenzaremos a flexionar la cabeza y seguidamente el tronco hasta llegar a tocar con las manos el suelo. Para volver a la posición de partida, volveremos a levantar la cabeza seguida del tronco hasta la posición inicial. (2 o 3 veces al día)
Ejercicio 2: Tumbados en el suelo, posicionamos los brazos estirados de forma de hagan una cruz con nuestro tronco. La cabeza y la zona lumbar deberá estar bien posicionada una vez que tengamos una postura correcta, comenzaremos a respirar profundamente sin perder la posición inicial durante 10 ciclos respiratorios.
Ejercicio 3: Realizaremos estiramientos de los músculos pectorales apoyando los antebrazos en el marco de una puerta y desplazando el cuerpo hacia delante, en cada espiración aumentaremos la tensión del estiramiento. (5 respiraciones o 2 minutos).
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor de Cabeza y Cuello
Marisa tiene 58 años, visita la consulta porque desde hace un mes y medio tiene un dolor muy fuerte en la zona derecha y alta del cuello , este dolor se acompaña con dolor de cabeza. En este tiempo, ha tomado medicación prescrita por el médico: antiinflamatorios y relajante muscular pero el dolor no ha cesado.
Le preguntamos si asocia ese dolor a alguna situación concreta, caída, malas posturas en el sillón, cargas pesadas…y nos cuenta que una semana antes de aparecer el dolor en el cuello tuvo una caída en la calle, llevaba una bolsa en la mano derecha y al subir un bordillo, tropezó y cayó de frente parando el golpe con las manos, la cabeza y las rodillas.
A las pocas horas tenía un fuerte dolor en los dedos de la mano derecha y sentía que no podía moverlos con normalidad. Dada la situación decide ir a Urgencias, allí le realizan una radiografía y detectan una fractura de su dedo meñique. Le ponen un vendaje y le recomiendan guardar reposo. A las 3 semanas, la fractura del dedo está perfectamente consolidada y la movilidad recuperada.
En cuanto a dolor en el cuello, como no fue inmediato a la caída Marisa no puede relacionarlo. En ocasiones después de un golpe, caída o traumatismo el cuerpo comienza a expresar los síntomas después de unos días.
Cuando realizamos la exploración, observamos que:
La movilidad de las cervicales en la zona más alta está limitada en el lado derecho.
Uno de los músculos en la zona derecha de la cabeza tiene su punto gatillo activo, cuando presionamos la zona, el dolor en el cuello se intensifica y automáticamente Marisa nos describe como ese dolor aparece de la misma forma que ha sentido estos días atrás.
La mayoría de los músculos del cuerpo, tienen zonas específicas de tensión, se llaman Puntos gatillo miofasciales. Cuando el músculo sufre un aumento de tensión , estos puntos pueden activarse y dar dolor en la misma zona del punto o producir un dolor referido cercano a otras zonas del cuerpo.
En el caso de Marisa, la limitación de movilidad en las cervicales más altas y el aumento de tensión en los músculos de alrededor, ha originado la activación de uno de estos puntos gatillos en el cuello refiriendo el dolor a la zona de la cabeza.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002
En la primera sesión de tratamiento
No tenemos una radiografía cervical para descartar cualquier tipo de lesión en las cervicales de Marisa, por eso, debemos tener precaución a la hora de realizar el tratamiento.
Nuestro objetivo principal será:
Valorar la movilidad de las articulaciones de la columna vertebral de Marisa, concretamente la zona cervical y dorsal y tratar con técnicas articulares las zonas que están más limitadas.
Valorar el estado de tensión de la musculatura de todo el miembro superior (mano, brazo, hombro) y tratar con técnicas manuales la musculatura afectada.
Identificar los puntos gatillos activos en la zona del brazo y del cuello y tratarlos con técnicas manuales.
Revisar la movilidad del dedo meñique para evitar futuras secuelas.
Tras realizar el tratamiento el dolor en la zona del cuello remite y la movilidad cervical está recuperada en un 90%.
Recomendamos a Marisa realizar ejercicios de movilidad para toda la columna y volver a consulta una semana después.
Ejercicios cervicales
Con una buena posición de tronco, girar la cabeza a ambos lados de forma lenta y llegando al final del recorrido.
Con la misma posición de tronco, hacer inclinaciones de cabeza a ambos lados cuidando de no mover los hombros.
Con el tronco recto, mirar hacia el suelo y al frente sin llevar la cabeza hacia atrás.
Realizar estos ejercicios 10 repeticiones dos veces al día.
En la segunda sesión de tratamiento
Marisa nos cuenta que se encuentra mejor, el dolor de cuello ha disminuido pero aún sigue sintiendo molestias, sin embargo el dolor de cabeza ha remitido casi por completo.
Volvemos a valorar la movilidad cervical, la tensión muscular en todo el brazo derecho y revisamos los puntos gatillo que estaban activos en la anterior sesión.
Observamos que aún siguen activos y que la intensidad del dolor es mucho menor que en la primera sesión.
Tratamos la tensión muscular del brazo y del cuello con técnica manuales.
Movemos de forma suave y controlada las articulaciones del cuello
Tratamos los puntos activos de la musculatura cervical.
Recomendamos a Marisa realizar los ejercicios cervicales en su domicilio durante los siguientes 15 días.
Después de un mes, Marisa nos informa de que se encuentra bien, sus dolores han cesado al 100% y puede realizar su vida con total normalidad.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Bruxismo
Pilar tiene 52 años acude a la consulta porque desde hace un año tiene dolor en la mandíbula , cuando tiene que masticar comida sólida nota que no tiene fuerza para morder y en la visita al dentista se ha dado cuenta de que tenía limitada la apertura de la boca.
Por motivos laborales, pasa mucho tiempo frente al ordenador y tiene largas reuniones de trabajo hablando en diferentes idiomas.
Por las noches cuando duerme aprieta los dientes a la vez que mueve la mandíbula, de forma que produce un rechinar de dientes que en ocasiones le despierta.
Para realizar funciones tan vitales como hablar, comer y deglutir necesitamos que la articulación de nuestra mandíbula funcione correctamente y, si alguna de sus estructuras se altera, este equilibrio se rompe y produce síntomas como dolor, bloqueo o sobrecarga muscular.
Al proceso de apretar o rechinar los dientes le llamamos Bruxismo . En la mayor parte de los casos el bruxismo es una forma de liberar procesos de estrés . Además, si añadimos factores posturales y un sobreuso de la musculatura masticatoria, tendremos el cóctel perfecto para desencadenar síntomas en la zona mandibular.
Esto mismo le ocurre a Pilar, el bruxismo provoca que los músculos encargados de cerrar la boca estén en tensión de forma que cuando en el dentista quiere abrir la boca siente que no puede porque los músculos del cierre se lo impiden. Esta tensión muscular activa los puntos gatillo y producen un dolor difuso en las zonas cercanas a la articulación.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002
La postura frente al ordenador, con la cabeza proyectada hacia delante y las conversaciones en otro idioma también provocan sobrecarga muscular que se añade a todos los factores anteriores.
Lo primero que hacemos cuando comenzamos el tratamiento es explicar a Pilar que debe hablar con su dentista para que le realice una férula de descarga , de esta forma, evitaremos el roce entre sus dientes y la presión que se produce al apretar la mandíbula se distribuya entre toda la superficie de la férula, así los músculos del cierre sufrirán menos sobrecarga.
Continuamos explicando a Pilar que necesita corregir la postura en el ordenador, su cabeza debe quedar encima de los hombros y evitar tener la cabeza proyectada hacia delante.
Una vez explicadas las recomendaciones pasamos a realizar las técnicas manuales para relajar los tejidos blandos de la zona mandibular, realizamos movilizaciones de la articulación para conseguir que la boca se abra correctamente y tratamos la columna cervical con ejercicios de movilidad articular y estiramientos.
Para terminar la sesión enseñamos a Pilar, ejercicios para que los realice en casa todos los días hasta la próxima sesión.
Ejercicios para realizar en el domicilio:
Abrir y cerrar la boca posicionando la lengua en el paladar justo detrás de los dientes superiores. De esta forma la mandíbula se moverá en un eje centrado.
Posicionar un palo entre los dientes superiores y los inferiores para mantener la boca abierta durante 1minuto. Este ejercicio sirve para estirar los músculos del cierre de la boca.
Inflar los carrillos con la boca cerrada y aguantar 20 segundos. Con este ejercicio pretendemos dar flexibilidad a la musculatura de la cara.
Poner los pulgares en los puntos gatillo activos de la mandíbula, desencadenar el dolor y esperar durante un minuto a que desaparezca. Repetir este ejercicio 6 veces al día.
Recorrer la lengua a lo largo de toda la encía para movilizar la articulación de la mandíbula. Este ejercicio sirve para liberar rigideces articulares que se producen cuando Pilar aprieta los dientes.
En la siguiente sesión Pilar tiene menos dolor y puede abrir la boca con más facilidad. Sigue teniendo la sensación de que la musculatura se cansa cuando habla en las reuniones y la apertura de la boca aún sigue limitada.
Realizaremos 6 sesiones de tratamiento, una a la semana, hasta conseguir los objetivos propuestos
Quitar el dolor.
Conseguir que pueda abrir la boca sin limitación.
Reducir la sensación de fatiga muscular cuando lleva un tiempo hablando.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
¿Cómo Tratar Una Lumbalgia?
¿Quién no ha sufrido un ataque de lumbago o lumbalgia alguna vez? Seguramente muy pocos afortunados pueden decir que no. Y es que esta patología es una de las más recurrentes y por la que más pacientes acuden a consulta. Dado que hay tanta gente que la sufre, vamos a hacer un repaso y a explicar cómo tratarla.
La palabra lumbalgia significa dolor (algia) en la zona lumbar y realmente su aparición es el resultado de una ecuación muy sencilla: ( sedentarismo + mala alimentación + sobrepeso ) x malas posturas (falta de higiene postural). Aparte, también hay otros factores que hacen que ésta aparezca, como por ejemplo fracturas vertebrales, dismetrías…
Además, como fisioterapeutas, nos encontramos con el handicap de que muchos tratamientos estandarizados se basan en tratamiento farmacológico el cual por desgracia actúa solo sobre el síntoma y no sobre el mecanismo lesional (que es el que nosotros intentamos tratar), cronificando la patología y dificultando su curación.
¿Cómo se debería actuar ante un ataque de lumbago?
Lo primero y fundamental, aunque parezca obvio, es mantener la calma. Claro que duele y claro que molesta que no podamos hacer vida normal, pero por suerte tiene solución. Una vez estamos tranquilos hay varias opciones, algunas de las cuales las vamos a descartar, como verás:
Llamar al fisioterapeuta rápidamente. Lejos de lo que algunos piensan no haremos nada en esta fase aguda, ya que hay tanto dolor que no se puede trabajar la zona y tampoco se pueden prescribir ejercicios de potenciación, por lo que a no ser que se haga una imposición de manos, no tiene sentido llamarle para tratar in-situ, por lo que esta opción queda descartada.
Utilizar tratamiento farmacológico , es decir, el antiinflamatorio que vuestro medico os suela prescribir para paliar dolores musculares. Una vez ya estamos más o menos bien (ha pasado la fase aguda), acudir al fisioterapeuta y seguir sus pautas.
Si el dolor es tan intenso que nos limita completamente, tumbarse en la cama en la posición más cómoda para mantener un reposo relativo con un máximo de 48 horas. Numerosos estudios indican que mantener la musculatura activa ayudará a que la musculatura no se enfríe y no se atrofie. Además, añadir calor ayudará a disminuir el dolor. Además, como en la opción 2, se trata de, una vez hemos superado la fase aguda, pedir hora con el fisioterapeuta de confianza
¿CALOR O FRÍO?
La respuesta es sencilla, al aplicar calor se produce una vasodilatación que aumenta el aporte de nutrientes y oxígeno a la musculatura, además de un incremento de la elasticidad del tejido conectivo, y por último se aumenta el metabolismo … ayudando así a una más rápida curación.
Respecto al frío hay muy pocos estudios que lleguen a evidenciar una mejoría del paciente aplicándolo, y el motivo es porque pese a que produce un efecto de analgesia, la musculatura se contractura y al rato vuelve a doler y de manera más intensa. En otras palabras, sería como un remedio para un par de minutos.
Hemos superado la fase aguda, ¿qué hacemos?
Bueno la parte más dura ya está conseguida, felicidades, ahora toca la parte de acudir al fisioterapeuta . En este punto, empezaremos a tratar la zona ya sea con masoterapia, estiramientos, terapia manual… Hay muchas técnicas y muchos métodos, cada uno tiene el suyo y todos son efectivos. No obstante, sí que hay una cosa en común en todos ellos y es el trabajar la musculatura paravertebral y lumbar pues eso propiciará que no haya recaídas en un futuro.
Respecto a cuántas sesiones deberíais hacer… aquí dependerá de la valoración que realice el fisioterapeuta, no obstante, una al mes nunca esta demás para tratar todo el cuerpo en general.
RECUERDA…
El reposo ha de ser relativo, no absoluto, el motivo es porque si no hacemos absolutamente nada conseguiremos una atrofia y debilidad de la musculatura estabilizadora, por lo que todavía dolerá más al incorporarse.
Una vez se está bien, trabajar la musculatura abdominal y lumbar ayudará a prevenir futuras recaídas .
Si la lumbalgia dura más de seis días se recomienda consultar con profesional sanitario para que este puede estudiar que es lo que está pasando.
SOLUCIÓN A PROBLEMAS CON LA LUMBALGIA
La lumbalgia dura ya seis meses: en este caso, deberías ponerte en contacto con un traumatólogo para que realice un estudio y vea el origen de la lesión. Una vez localizado trabajar de manera multidisciplinaria con los diferentes profesionales para abordar la lesión.
Pacientes que se presentan en fase aguda en la consulta del fisioterapeuta: no podemos hacer nada en esta fase.
Pacientes que toman medicación y no hacen nada para tratar la lesión: hay que recordar que el tratamiento farmacológico tratará el síntoma, no la lesión, por lo que es importante acudir al fisioterapeuta una vez superada la fase aguda.
Pacientes que una vez están bien no potencian la musculatura paravertebral y abdominal: si no se potencia es probable que hay una recaída.
Pacientes que se quedan días y días en la cama pensando que así se les irá el dolor… pero el reposo absoluto es contraproducente ya que atrofia la musculatura e incentiva la lesión.
Artículo especializado
Osteopatía: Tipos, Lesiones, Beneficios y Contraindicaciones
En nuestro país, el ámbito de la osteopatía no está del todo definido. Se trata de una disciplina cuyos estudios no están reglados en forma de diplomatura independiente (a diferencia de otros países como Francia). Es por ello que, en España, no es preciso disponer de otros estudios para realizar un curso específico de esta formación. Vamos a ver qué hay que tener en cuenta al acudir al osteópata.
¿Qué es exactamente?
La osteopatía se podría definir como una disciplina terapéutica que engloba un conjunto de intervenciones manuales (sobre todo manipulaciones) y cuya finalidad sería identificar y resolver las disfunciones del aparato locomotor y/o de las vísceras.
Se basa en el holismo, un principio que interpreta que el cuerpo funciona como una unidad. Contempla que todos los sistemas del cuerpo trabajan conjuntamente y están relacionados entre sí y, por tanto, los trastornos en un sistema pueden afectar el funcionamiento de los otros. Basándose en este principio el osteópata aborda manualmente las disfunciones del cuerpo, que actuarían como estímulos para aquellos órganos y vísceras con función alterada provocando una respuesta orientada a recuperar la normalidad del cuerpo de forma global.
Se trataría, pues, de manipular el cuerpo desde fuera para esperar una respuesta interna que regule el buen funcionamiento de forma integral.
Con cautela…
Debemos ser cautelosos en cuanto a la opción osteopática. En primer lugar, porque debemos ser valorados médicamente para conocer nuestra patología antes de solicitar un tratamiento y, en segundo lugar, porque los tratamientos de la osteopatía no tienen una indicación adaptable a todo tipo de público y patología. Esto significa que haya que acudir con reparos al osteópata, sino que hay que asegurarse de que lo hacemos a uno bien referenciado, conocedor de la patología a tratar y de las limitaciones terapéuticas, como ocurre en el resto de especialidades.
¿Cuándo es recomendable acudir a un osteópata?
Mi recomendación es que, si tienes unos problemas osteomusculares, acudas inicialmente a la visita de un traumatólogo para que te valore y estudie. Normalmente se requiere alguna prueba complementaria para afinar el diagnóstico. Una vez dispongas de un diagnóstico definitivo, tu médico te indicará las opciones terapéuticas indicadas en tu caso. En general, en fase aguda suele recomendarse tratamiento sintomático. Posteriormente, estaría indicada la recuperación osteomuscular. Es aquí donde podríamos contemplar un proceso de rehabilitación, fisioterapia u osteopatía. Elegir una u otra opción dependerá básicamente del proceso a tratar: no es lo mismo el abordaje de una lumbociatalgia aguda con un dolor invalidante irradiado a la pierna que el tratamiento de una contractura crónica por posturas forzadas. El primer caso es competencia absoluta del traumatólogo mientras que el segundo sería del fisioterapeuta y/o del osteópata, según tu elección.
¿Qué campos de acción tiene la osteopatía?
Ya sabemos que el tratamiento osteopático incide en el masaje y las manipulaciones físicas del tejido muscular y huesos (sobre todo la columna vertebral como cervicalgias, dorsalgias y lumbalgias agudas y crónicas y tendinopatías como el codo de tenista y de golfista). Otros campos serían el sistema visceral y el cráneo (su pretensión es abarcar todo tipo de patologías como pueden ser migrañas, vértigos, desarreglos hormonales y menstruales, dolores intercostales, dolores pélvicos, esguinces, etc.).
El motivo más frecuente de consulta en osteopatía es el dolor vertebral.
¿Cuál es la base de los tratamientos del aparato locomotor?
Como hemos comentado, el principio de la osteopatía se basa en buscar el origen del dolor que no siempre coincide con la zona donde tenemos los síntomas. Para un osteópata, en muchas ocasiones la zona dolorosa es un reflejo del dolor originado en otra zona (ubicada por encima o por debajo de la región que presenta los síntomas). Por ello persiguen tratar las zonas “ origen ” para aliviar el dolor reflejado en la zona del dolor. No existe suficiente evidencia científica que soporte esta base. Sin embargo, ¿quién no conoce a alguien que haya acudido a un osteópata con buenos resultados?
Por supuesto, tengo que añadir que las manipulaciones osteopáticas deben contraindicarse en procesos que afecten a la densidad ósea por el alto riesgo de fractura con consecuencias fatales como pueden ser: cáncer óseo, enfermedad reumática, fracturas y luxaciones, malformaciones del esqueleto y osteoporosis.
En cuanto a la osteopatía para el tratamiento de patología visceral pretende abordar síntomas de hernia de hiato, estreñimiento, trastornos digestivos biliares (vesícula biliar), trastornos menstruales (dolor menstrual o desarreglos). Normalmente esta terapia se basa en masaje centrado en la pared abdominal y de resultados científicamente inciertos.
Tenemos que hacer especial mención a la opción de la osteopatía durante el embarazo cuya finalidad, más que terapéutica de alivio de síntomas, va encaminada a la adaptación progresiva de los cambios físicos y fisiológicos que se suceden durante el embarazo. Es una opción, aunque te aconsejo que lo consultes con tu ginecólogo, si es tu caso.
Respecto a la osteopatía craneal persigue el alivio de síntomas y la disminución de la intensidad de dolor en las crisis de la migraña, la cefalea, la sinusitis, la rinitis, etc. Se basa en la liberación de la tensión de los músculos cráneo-cervicales y el masaje de las zonas gatillo.
Por tanto, como ocurre con cualquier otra praxis, el osteópata debe asumir sus competencias y limitaciones. Este tipo de opciones terapéuticas no eximen de la visita médica de la especialidad oportuna para controlar la evolución de la patología. Es decir, si vas a un osteópata no quiere decir que dejes de ir al médico.
Garantías
Para finalizar quería mencionarte la RESOLUCIÓN 2/2009 aprobada por el Consejo General de Colegios de Fisioterapeutas de España sobre la resolución de la Osteopatía en relación al ejercicio profesional del Fisioterapeuta. Defiende, muy celosamente, que el ejercicio de la Osteopatía debería exigir la titulación de Diplomado o Graduado Universitario en Fisioterapia como requisito indispensable. Manifiesta, a su vez, que toda regulación profesional de la Osteopatía debería recoger en su postulado la obligatoriedad de la obtención previa del título oficial vigente para el ejercicio profesional de la Fisioterapia.
Si bien muchos fisioterapeutas titulados e incluso médicos optan por practicar la osteopatía y se forman para ellos, también se ponen a aplicar esta técnica otras personas sin conocimiento previo en esta competencia (por tratarse de un estudio de acceso directo). Así, un osteópata puede tener amplios conocimientos y una base sólida (respaldada por una Licenciatura o una Diplomatura) o bien puede ocurrir que su formación sea exclusivamente un curso de Osteopatía específico sin ninguna base previa. En España, la Osteopatía no está reconocida como una actividad profesional independiente. Su práctica terapéutica no está incluida en el Código de la Sanidad Pública y el Código de la Seguridad Social. Algunas universidades la incluyen como asignaturas de distintos estudios de grado como Fisioterapia y Podología.
Artículo especializado
Rotura de Menisco, ¿Cómo la Tratamos?
¿Alguna vez te has girado bruscamente y has notado un dolor agudo en alguno de los laterales de la rodilla? Pues podría tratarse de un pequeño pinzamiento meniscal.
Sobre la rodilla…
Sabemos que la rodilla es una articulación compleja dotada de importantes estructuras ligamentosas que le confieren estabilidad y de dos estructuras cartilaginosas amortiguadoras llamadas meniscos: menisco medial o interno y menisco lateral o externo . La articulación de la rodilla está compuesta por tres huesos: fémur, tibia y rótula.
La rodilla es una articulación cuyo movimiento principal es la flexo-extensión, pero de manera accesoria posee también un movimiento de rotación que solo aparece cuando la rodilla está flexionada.
Los meniscos son unos discos de tejido cartilaginoso con forma de media luna ubicados dentro de la articulación de la rodilla, entre el fémur y la tibia. El menisco medial se encuentra en la cara interna y el lateral en la cara externa de la articulación. ¿Sabías que el menisco absorbe el 40% de la carga que soporta la articulación?
Lesiones meniscales
Las lesiones meniscales son muy comunes, siendo más frecuentes en varones que en mujeres (ocho veces más frecuente en varones que en mujeres). La mayoría de los pacientes son deportistas jóvenes entre 18 y 45 años y más de la mitad, jugadores de futbol.
El mecanismo lesional más característico es aquel provocado por una pequeña flexión y rotación de la rodilla estando el pie fijo en el suelo. Es decir, un giro de la rodilla estando ésta un poco flexionada. Se lesiona con más frecuencia el menisco interno que el externo. La lesión meniscal puede asociarse a otras lesiones de rodilla en una tercera parte de los casos (sobre todo las que afectan al ligamento cruzado anterior). Hablamos de lesiones complejas de rodilla para referirnos a aquellas que implican a diferentes estructuras. Voy a mencionarte alguna que, seguro, has oído alguna vez:
Tríada de O´Donoghue: se la conoce como triada desgraciada por tratarse de una lesión importante de la rodilla que puede poner en peligro la vida profesional de un deportista. Implica la lesión de tres estructuras: la rotura del ligamento cruzado anterior, el menisco interno y el ligamento lateral interno. Supone tratamiento quirúrgico ineludiblemente y un tiempo prolongado de recuperación.
Pentada desgraciada : aún más grave que la anterior dado que consiste en la lesión del ligamento cruzado anterior, el ligamento lateral interno, el ligamento lateral externo y los dos meniscos.
Por tanto, si tan sólo te has roto el menisco debes considerarte afortunado.
¿Cómo se clasifican las lesiones meniscales?
Las lesiones meniscales se clasifican en función del trazo de la lesión o en función de la ubicación de la lesión dentro del menisco. Así, podemos encontrar: desgarros longitudinales (los más frecuentes), rotura en asa de cubo (afecta a todo el borde interno meniscal), desgarros en pico de loro o en raqueta, roturas transversales u horizontales, desinserciones periféricas y quistes meniscales (más frecuentes en el menisco externo).
¿Cómo se llega al diagnóstico de una lesión meniscal?
Es fundamental estar atentos a la información facilitada por el paciente en cuanto a la descripción del mecanismo lesional y los síntomas que notó inmediatamente después.
Si has pasado por ello recordarás que, tras la rotación en semiflexión, aparece un dolor en la interlínea de la rodilla (interna o externa) junto con una impotencia funcional que nos dificulta cargar sobre ella. Es posible que tengamos, incluso, la rodilla bloqueada en semiflexión sin posibilidad de extenderla.
Debemos realizar una exploración integral de la rodilla donde comprobaremos si existe líquido intraarticular, si la rodilla está estable y si existe bloqueo articular.
Mención aparte tienen las maniobras específicas de exploración meniscal cuya positividad nos ayudará en el diagnóstico, pero no serán concluyentes. Mencionaremos el signo de McMurray, realizado en todas las exploraciones de rodilla. Desencadena dolor y posible chasquido en la interlínea articular afectada al forzar la extensión-rotación de la rodilla desde la flexión.
Normalmente, en urgencias realizamos una radiografía para descartar una lesión ósea cuando además ha habido una contusión directa pero los meniscos no pueden visualizarse en una radiografía por lo que, cuando la sospecha de la lesión meniscal es alta, solicitaremos una resonancia magnética por ser la prueba prínceps para el estudio de las estructuras no óseas de la rodilla. Es importante que sepas que la resonancia no se realiza en urgencias, se hace de forma programada.
Tratamiento
Una vez tengamos la confirmación diagnóstica debemos pensar en el tratamiento más indicado según los hallazgos de la resonancia. Existen diferentes alternativas terapéuticas a largo plazo, pero normalmente en fase aguda se realiza un tratamiento sintomático con un vendaje , antiinflamatorio vía oral y deambulación en descarga (con muletas). No olvidemos que, en muchas ocasiones, el menisco sólo sufre una inflamación aguda reversible (llamada meniscitis) por el traumatismo. En este caso, la resonancia será negativa y tan sólo precisaremos tratamiento de la fase aguda.
En función de la lesión hallada en la resonancia las alterativas terapéuticas podrían ser:
Rehabilitación si la lesión meniscal es poco relevante o en una persona poco deportista.
Infiltración local si la lesión es superficial.
Artroscopia para revisión de la articulación y reparación meniscal (si el menisco está roto). Dicha reparación puede ser una sutura del menisco (cuando la lesión es periférica) o una resección del fragmento (meniscectomía parcial).
Actualmente, la tendencia quirúrgica es conservadora. A pesar de que la resección meniscal soluciona la fractura, a largo plazo puede conllevar un proceso artrósico de ese compartimento de la rodilla. La resección completa del menisco (actualmente casi en desuso excepto en lesiones amplias) puede multiplicar la carga articular del compartimento hasta un 700% ocasionando daños secundarios en el cartílago articular. Tras la cirugía siempre se indicará un tratamiento rehabilitador hasta la total recuperación, siendo posible la reincorporación laboral a las pocas semanas.
Si has llegado hasta aquí te habrá quedado claro que debemos evitar las rotaciones bruscas de rodilla. Por favor, ten cuidado al levantarte de la silla.
Artículo especializado
Te Han Diagnosticado Trocanteritis
Las caderas tienen suma importancia a la hora de realizar las actividades de la vida diaria , estabilizan el tronco a través de la pelvis, reparten las cargas que transmiten los miembros inferiores y permiten el movimiento a la hora de caminar, correr, subir escaleras o sentarse.
Nuestra cadera llamada también articulación coxofemoral, está formada por la unión de dos huesos: el hueso coxal y el fémur. Además de ligamentos y músculos la articulación está provista de unas bosas serosas llamadas Bursas . Tienen forma de almohadillas cuya función es amortiguar y permitir que los tendones de la cadera puedan deslizarse sobre el fémur (trocánter mayor) y sobre otros músculos evitando así el roce y la posible irritación de sus tejidos.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Qué es una trocanteritis o una Bursitis trocantérea?
Cuando realizamos los movimientos de flexión y extensión de cadera (en la marcha, corriendo, subiendo o bajando escaleras) los tendones de la cadera se deslizan por la bursa trocantérea, si hay un aumento de presión en la zona, se produce inflamación de la bursa, irritación y dolor, es lo que conocemos como trocanteritis o bursitis trocantérea.
¿Por qué se produce la Inflamación de la bursa trocantérea?
La causa más frecuente son los microtraumatismos que se producen por la fricción constante entre el músculo y la bolsa serosa.
Son varios factores los que pueden producir trocanteritis:
Traumatismos : los golpes o caídas sobre la cadera, pueden ser el origen de la trocanteritis aunque no es la causa más frecuente.
El aumento de líquido en la bursa: debido a una enfermedad autoinmune como puede ser la artritis reumatoide, en épocas de crisis inflamatorias, esta bursa está llena de líquido.
Los desequilibrios mecánicos de los miembros inferiores : una pierna más corta que otra o cualquier traumatismo que modifique la mecánica del pie o de la rodilla modifica las cargas que se trasmiten a la cadera y como consecuencia se producirá mayor rozamiento entre sus estructuras.
Modificaciones a nivel del hueso : la existencia de artrosis en la cadera produce un cambio en las superficies de la articulación, de forma que la congruencia entre las mismas se modifica, cambiando así los ejes de la articulación y aumentando la fricción entre sus estructuras.
Pérdida de movilidad a nivel de la columna lumbar y de la pelvis : la articulación de la cadera tiene que asumir la movilidad que las otras estructuras adyacentes han perdido, los movimientos de la cadera se modifican y como consecuencia el roce entre sus estructuras aumentan produciendo irritación.
Desequilibrios musculares : causa de debilidad de los músculos de la cadera, es el caso de las operaciones de cadera (prótesis) o las hemiplejías, serán responsables de aumentar la fricción entre el trocánter y la bursa.
La trocanteritis puede afectar a ambos sexos pero es más frecuente en mujeres con una edad entre 40 y 60 años, la obesidad es un factor que predispone a tener trocanteritis.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Cuáles son los síntomas de la trocanteritis?
El síntoma principal es el dolor en la cadera cuando presionamos la zona del trocánter mayor. Este dolor puede extenderse desde la nalga a lo largo de la cara lateral de la pierna hasta la rodilla. También podemos sentir calor y un aumento de temperatura alrededor de la articulación.
El dolor se agudiza cuando realizamos determinados movimientos como por ejemplo: subir escaleras, tumbarse en la cama sobre la cadera inflamada con las piernas flexionadas, realizar movimientos en rotación externa de cadera como ponerse unos pantalones o los calcetines.
Me duele la cadera pero no es trocanteritis
En ocasiones, podemos tener dolor en la cadera pero no estar producido por una inflamación de la bursa. Esto nos lleva a posibles confusiones a la hora de determinar el problema principal ya que los síntomas que aparecen en la zona de la cadera son parecidos. Por ejemplo:
Un problema a nivel de la raíz lumbar L2-L3, L3-L4 produce un aumento de la sensibilidad en la zona de la piel que corresponde al lateral de la cadera y de la pierna, de forma que podemos confundir ese dolor con el de la trocanteritis.
Un atrapamiento de los nervios que se sitúan en las zonas adyacentes , pueden producir dolor en la zona de la cadera.
Una Fractura de fémur no desplazada , que produzca dolor en la cadera por rotura y hematoma de los tejidos.
Una disfunción muscular que provoque dolor referido a la zona de la cadera , es el caso del musculo glúteo medio, el glúteo menor, tensor de la fascia lata (TFL) y cuadrado lumbar cuyos puntos gatillo dan dolor similar a cuando la bolsa serosa está inflamada.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002.
Una disfunción de una víscera que provoque dolor referido a la zona de la cadera , es el caso de los riñones.
¿Qué podemos hacer para aliviar el dolor causado por la trocanteritis?
REPOSO: Si la causa de la inflamación es el roce de las estructuras cuando estamos en movimiento, es necesario dar descanso y evitar mover la articulación durante los días de mayor dolor.
REALIZAR MOVIMIENTOS ARTICULARES : es necesario que las articulaciones cercanas a la cadera no tengan límites de movimiento. Los ejercicios de movilidad a nivel de lumbares y de la pelvis pueden ayudar en el tratamiento de la trocanteritis.
REALIZAR ESTIRAMIENTOS : en la fase menos aguda, es recomendable realizar estiramientos de lo músculos de la cadera.
CORREGIR LA DISMETRÍA DE LAS PIERNAS : es importante valorar si existe una pierna más corta que la otra y corregir con alzas si fuera necesario.
ACTIVAR LA MUSCULATURA DE LA ZONA ABDOMINAL : Potenciar los abdominales y la musculatura pélvica proporciona equilibrio muscular y visceral.
PERDER PESO : En el caso de que exista sobrepeso.
TRATAR CON INFILTRACIONES : Cuando el dolor es demasiado agudo y nos limita el movimiento o el tratamiento conservador no da los resultados esperados, podemos recurrir al tratamiento con infiltraciones.
¿Sabías que..?
Una bolsa serosa es una cavidad cuyas paredes están formadas por tejido conjuntivo. Se localizan entre los tendones y los huesos para permitir el deslizamiento entre sus estructuras, el cuerpo humano tiene 160 bolsas serosas repartidas por todo el cuerpo.
¿Sabías que…?
La articulación de la cadera tiene 4 bolsas serosas . La más grande tiene forma de almendra y mide 5 cm de longitud y 3 cm de ancho y se sitúa entre el glúteo mayor y el tendón del glúteo medio.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
Síntomas Síndrome del Piramidal
María tiene 35 años, trabaja en el departamento de marketing de una empresa y uno de sus hobbies es salir a correr . Comenzó a entrenar de forma más intensa hace un mes para preparar una media maratón.
Visita la consulta porque hace una semana comenzó a tener dolor en la zona glútea derecha y en la parte posterior de la pierna hasta la rodilla.
Cuando está un tiempo sentada en la oficina el dolor aumenta y la única forma de aliviarlo es desplazando el peso hacia la cadera que no le duele para no apoyar el glúteo derecho.
El Piramidal es un músculo que se encuentra en la pelvis, une el sacro con el fémur y en su recorrido pasa a través de un agujero que forman los huesos de la pelvis, junto a él, se encuentra el nervio ciático y otras estructuras vasculares . Cuando el piramidal se contrae de forma permanente aumenta su diámetro, el espacio donde se encuentra se reduce y el ciático puede verse afectado por compresión dando síntomas como los que María tiene. Es el SINDROME DEL PIRAMIDAL .
En otras ocasiones, el músculo del piramidal se contrae pero no llega a comprimir el nervio ciático, los puntos gatillo de este músculo se activan y dan síntomas similares a los de síndrome piramidal.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002.
El síndrome del piramidal es una lesión frecuente en corredores de larga distancia que tienen una pisada pronadora, esto quiere decir que cuando el pie entra en contacto con el suelo el tobillo se desplaza hacia el interior de forma que la rodilla, la cadera y la pelvis compensan esta alteración biomecánica y cuando aumentamos la actividad física el musculo piramidal acaba sobrecargado.
Realizamos los test correspondientes para verificar que el músculo piramidal derecho está acortado y es el responsable de los síntomas que María tiene.
Los objetivos en la primera sesión
Valorar las articulaciones del miembro inferior y dar movilidad a las zonas bloqueadas: tobillo, rodilla, cadera y pelvis. Utilizamos técnicas articulatorias y manipulativas para corregir las disfunciones.
Relajar los tejidos que envuelven a la zona pélvica donde se sitúa el piramidal. (Sacro)
Reducir la contractura del piramidal a través de técnicas de masaje y estiramientos para dar flexibilidad al músculo y alargar sus fibras musculares.
Para terminar la sesión recomendamos a María
Ejercicios para realizar durante el entrenamiento:
Antes del entreno : Ejercicios de activación muscular de los rotadores internos de cadera: cuando activamos este grupo muscular, favorecemos la relajación de piramidal.
Después del entreno : Ejercicios analíticos de estiramiento del músculo piramidal.
Bajar la intensidad del entrenamiento hasta que los síntomas se reduzcan o desaparezcan.
Realizar un estudio de la pisada en un podólogo especialista para determinar si es pronadora.
En la segunda sesión
En esta sesión María nos cuenta que ya no tiene dolor , sólo se reproduce de forma leve cuando aumenta la intensidad del entreno. Al finalizar el entrenamiento realiza los estiramientos indicados en la primera sesión y los síntomas desaparecen.
Esto nos indica que el músculo piramidal se sobrecarga en carrera, los estiramientos sólo son un parche para aliviar los síntomas.
El estudio de la pisada confirma que María es pronadora.
El objetivo en esta segunda sesión
Valorar y tratar las articulaciones del miembro inferior que no se mueven correctamente: tobillo, cadera, pelvis.
Tratar el músculo piramidal con técnicas manuales y estiramientos.
Potenciar y estabilizar los músculos del tobillo y pierna. Antes de recomendar el uso de una plantilla correctora o un cambio de zapatillas, trabajamos la musculatura y la propiocepción del tobillo y revisamos la técnica de carrera.
Esguince Crónico de Tobillo y Propiocepción
Dos semanas después, María vuelve a entrenar con la misma intensidad que antes de lesionarse y sin dolor.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Ejercicios Para la Tendinopatía de Rodilla
Mantener el tendón rotuliano en condiciones es indispensable para evitar lesiones, como las tendinopatías (tendinitis, tendinosis…). Pero no sólo conviene centrarse en cuidar el tendón sino también en trabajar a nivel del cuerpo del músculo, la articulación y otras estructuras estabilizadoras.
¿Qué es el tendón rotuliano?
El tendón rotuliano está situado en la cara anterior de la rodilla y es el que une el cuádriceps con la rótula y la tibia. La lesión suele aparecer por sobreutilización , que ocasiona microtraumatismos en el tejido y reacciona de manera patológica con inflamación o degeneración del mismo. Los deportes en los que se producen de forma habitual saltos, cambios de dirección o carrera suelen ser en los que esta patología tiene una mayor incidencia.
Ejercicios excéntricos para fortalecer y reforzar los tejidos
Existen diferentes tipos de ejercicios que ayudan a fortalecer y a reforzar los tejidos. Uno de ellos es el grupo de los llamados ejercicios excéntricos , en los que, durante el movimiento, el músculo está contraído pero las fibras, de manera simultánea, se alargan. Es el freno cuando se va a favor de la gravedad. Este tipo de ejercicio produce una serie de beneficios, entre ellos el aumento de la fuerza muscular y de la elasticidad del tejido, así como una mejora en la síntesis de colágeno que forma parte del tendón.
Algunos ejemplos de estos ejercicios son:
Sentadillas: colocarse de pie con los pies en paralelo o una ligera rotación de la punta hacia al exterior y las rodillas estiradas a lo ancho de las caderas. Sin perder el eje del cuerpo y sin que las rodillas se desplacen hacia el centro, flexionar las rodillas. La espalda debe estar recta y ligeramente inclinada hacia delante y los hombros no deben estar nunca por delante de las rodillas al bajar. Al bajar, la cadera no debe situarse por debajo de las rodillas, sino que debe formar un ángulo de 90º. Este movimiento se debe hacer de manera lenta y controlada. En cuanto a los brazos, pueden estar estirados hacia delante, en línea recta con los hombros, o bien utilizarse un peso (mancuernas o barra) para aumentar la dificultad y la carga.
Flexoextensión: sentados en una silla, con las rodillas flexionadas, espalda recta, levantar la pierna hasta conseguir un ángulo de 90º sin levantar el glúteo del asiento. Con la pierna estirada hay que volver a flexionarla, pero de manera lenta y como si se quisiera ir contra la gravedad. A este ejercicio se le pueden añadir gomas para aumentar la exigencia, sujetar los extremos de la goma con las manos y colocar una goma/banda elástica especial para hacer ejercicios de rehabilitación en la zona del puente del pie. Hacer el mismo movimiento que se hace sin gomas. Una vez realizado el ejercicio con una extremidad se repite con la contralateral.
Zancada : de inicio se recomienda hacerlo con el propio peso del individuo pero pueden añadirse pesas para aumentar la carga y elevar la dificultad. Partiendo de una posición de bipedestación, adelantar una pierna, flexionando la rodilla de modo que quede formando una “T”, en línea con la cadera. La pierna que queda por detrás también se flexiona, quedando el pie apoyado por la punta de los dedos y sin que toque la rodilla al suelo. El torso quedará recto sin desplazamientos para no perder el eje vertical. En cuanto se consiga esta posición se mantiene unos 3-5 segundos y se recupera la posición inicial en bipedestación. La siguiente zancada requiere de un cambio de posición de las piernas, la que había estado delante será ahora la que quede por detrás. Hay que vigilar que los pies queden alineados y que la rodilla no quede situada por delante de los pies en el momento de la flexión. Se puede aumentar también la dificultad si se hacen pequeños saltos a modo de tijera para cambiar las piernas de posición.
Balancín: este ejercicio requiere no sólo de un correcto trabajo a nivel de cuádriceps y glúteos, sino también de los músculos del core ya que se requiere de cierta estabilidad para no dañar esta zona. Colocarse arrodillado en el suelo (se recomienda poner una colchoneta debajo de las rodillas para evitar molestias) y con espalda recta dejarse caer hacia atrás con mucho control y trabajando con todos los músculos para evitar caerse o notar molestias. Tras conseguir una posición en un ángulo de unos 30-45º, aguantar unos segundos y volver a recuperar la posición inicial. Realizar dicho movimiento unas 2-5 veces.
Ejercicios dinámicos
Además de los ejercicios de tipo excéntrico incorporar a la rutina ejercicios más dinámicos
Puente: tumbados en el suelo con la espalda apoyada y las rodillas flexionadas, con los brazos estirados al lado del cuerpo o flexionados encima del pecho, se realiza una elevación de la cadera. Subiendo y bajando con un ritmo lento en el que se controle el movimiento sin que haya un exceso de curvatura lumbar sino consiguiendo una neutralidad de la zona lumbar con la zona sacra (la parte baja de la espalda). Las rodillas deben quedarse en el eje longitudinal sin irse hacia dentro. Se puede aumentar la dificultad del movimiento eliminado un apoyo, es decir, quedando únicamente apoyados en un pie y estirando una pierna. Hay que ir con mucho cuidado ya que la estabilidad es mucho menor y hay riesgo de realizar de manera errónea el ejercicio.
Será siempre recomendable que todos estos ejercicios sean supervisados de inicio por un profesional.

Artículo especializado
Drenaje Linfático, ¿Funciona?
Está más o menos en boca de todos, pero si tuviéramos que explicarlo pocos podrían hacerlo correctamente. Pues bien, el drenaje linfático se puede definir como una serie protocolizada de maniobras manuales muy suaves que, basadas en un profundo estudio de la anatomía y fisiología del sistema linfático, se realizan para drenar o desplazar la linfa que por cualquier causa patológica se encuentra estancada ( edema ), a territorios linfáticos sanos para su evacuación hacia el torrente venoso.
Un paseo por el sistema linfático
Previamente a adentrarnos en el drenaje linfático y sus características, definimos el sistema linfático como un sistema complejo formado por una serie de órganos y una red de vasos linfáticos. Cada órgano que constituye dicho sistema posee funciones bien definidas y diferenciadas.
Los vasos linfáticos se encargan de llevar la linfa que se origina a nivel de los tejidos hacia el sistema venoso y la reincorpora a la circulación sanguínea. Estos vasos se encuentran presentes en prácticamente todo el organismo (excepto sistema nervioso central, médula ósea y cartílagos). Poseen forma de dedo de guante y se comunican entre sí formando una red de pequeños vasos denominados capilares linfáticos.
La linfa es un líquido de color ligeramente amarillento formado en su mayor proporción (90%) por agua. Asimismo, está constituida por proteínas, que desde el torrente circulatorio han pasado a los tejidos, grasas, restos de células muertas, de bacterias y de células presentes en la sangre como los linfocitos. La linfa se depura y es filtrada por los nódulos linfáticos también denominados ganglios linfáticos antes de retornar a la circulación general. Desde los capilares sanguíneos sale a los tejidos una cierta cantidad de líquido que, en condiciones normales (90%), es reabsorbido, en su mayor parte, por los propios capilares. El resto (10%) se elimina a través de los vasos linfáticos. En todo el organismo se forman de uno a dos litros de linfa.
A lo largo del recorrido de los vasos linfáticos presentan engrosamientos que corresponden a los ganglios o nódulos linfáticos . Estos ganglios constituyen una parte fundamental del sistema linfático ya que poseen funciones importantes en la defensa del organismo (inmunidad). Se sitúan a lo largo de todo el organismo, siendo especialmente abundantes en cuello, axilas e ingles. Poseen una forma variable (redondeado, alargado o con forma de habichuela) y un tamaño que oscila entre 0,5 y 1 cm y que puede aumentar debido a procesos infecciosos o tumorales.
Otros órganos linfáticos son:
La médula ósea.
Las amígdalas.
El timo.
El bazo
¿Qué funciones tiene?
Defensa: en los ganglios linfáticos, los linfocitos se reproducen para dar respuesta a los antígenos.
Absorción de grasas: la mayor parte de las grasas son absorbidas por el sistema linfático y transportadas posteriormente hacia la sangre.
Intercambio capilar: recupera sustancias que el flujo sanguíneo ha perdido en el intercambio capilar.
Efectos del drenaje linfático
El masaje de drenaje linfático tiene los siguientes efectos en nuestro organismo:
Acción simpaticolítica : se refiere a todas aquellas sustancias que reducen o suprimen por completo la acción del Sistema Nervioso Simpático (sistema que nos pone en alerta, nos prepara para la acción, para la lucha, la huida o la pelea). Con la inhibición del sistema nervioso simpático se permite que el sistema nervioso parasimpático actúe con mayor fuerza (logrando o consiguiendo con esta acción la relajación del paciente).
Acción analgésica: el drenaje linfático manual produce analgesia a través de varios mecanismos, entre los que podemos mencionar estos tres:
Al disminuir la presión local de la inflamación o acumulación de líquidos, las terminaciones nerviosas libres dejan de ser estimuladas.
El masaje representa un estímulo para los mecanoreceptores, que van a hacer que se inhiba la transmisión de impulsos nocioceptivos (impulsos de dolor) que viaja por ciertas terminaciones nerviosas (terminaciones nerviosas gruesas). Es decir: el cerebro da prioridad al estímulo del masaje y ”olvida” el estímulo doloroso.
Como se ayuda a evacuar sustancias del tejido conectivo, se facilita también la evacuación de sustancias tóxicas cuyo acúmulo produce la estimulación de las terminaciones nerviosas del dolor.
Relajación: como se ha mencionado, el drenaje linfático tiene efecto simpaticolítico. Al aumentar la actividad del sistema parasimpático se produce un estado de relajación, y cualquier terapia que produzca relajación va a inducir a la sedación del paciente.
Acción Inmunitaria : las maniobras del masaje de drenaje linfático favorecen los mecanismos inmunológicos del organismo, al estimular el movimiento de la linfa y la acción de los ganglios linfáticos.
Acción Drenante: es la acción más importante del drenaje. Por un lado, el efecto drenante se basa en la evacuación de sustancias y líquido del tejido superficial, y secundariamente se va a favorecer la circulación linfática más profunda, porque favorece el automatismo de los linfangiones al hacer que los vasos linfáticos se llenen de linfa.
INDICADO ESPECIALMENTE EN…
Acné.
Celulitis (la grasa acumulada retiene agua como si fuera una esponja).
Edemas faciales.
Varices.
Fibromialgia.
Linfedema.
Edemas por embarazo (prevención de estrías, descarga de las piernas).
Edemas linfoestáticos (en los edemas de brazo tras extirpación mamaria).
Edema del sistema nervioso (migrañas, dolores de cabeza, vértigo).
Edemas postoperatorios y para mejorar la presentación de cicatrices.
Enfermedades crónicas de las vías respiratorias (rinitis, sinusitis, faringitis, amigdalitis…)
Edemas de origen traumático : hematomas, luxaciones, distensiones musculares, desgarros musculares, siendo muy indicado para la recuperación de los deportistas.
Artritis, artrosis y afecciones de las partes blandas (capsulitis, tendinitis, etc.)
Linfedema congénito o adquirido.
Edemas en la menstruación.
Distonía neurovegetativa (nervios, ansiedad).
Úlceras de decúbito.
Hematomas.
¿Tiene contraindicaciones?
Contraindicaciones relativas
En determinados casos, la utilización o no del drenaje linfático deberá ser evaluada en función de la situación médica de cada paciente:
Hipotensión arterial.
Enfermedades de la glándula tiroides: hipertiroidismo e hipotiroidismo.
Dolores pélvicos.
Enfermedades autoinmunoalérgicas, como lupus o artritis reumatoide.
Inflamaciones agudas, como gota, reuma o cólico nefrítico.
Nevus (lunares).
Post-tromboflebitis y post-trombosis.
Procesos abdominales dolorosos: menstruaciones copiosas o dolor abdominal.
Edemas por insuficiencia cardíaca congestiva.
Insuficiencia cardíaca descompensada.
Síndrome del seno carotídeo.
Patología renal.
Contraindicaciones absolutas
Edemas linfodinámicos por desnutrición (pocas proteínas en sangre).
Flebitis, trombosis o tromboflebitis.
Infecciones agudas por el peligro de propagación por vía linfática.
Descompensación cardíaca.
Varices tortuosas y con relieve.
Crisis asmática por su efecto vagotónico.
La formación del especialista en drenaje linfático requiere del conocimiento de todas las circunstancias en las cuales esta técnica no es adecuada, así como el tratamiento óptimo en cada caso. De ahí la importancia de acudir a profesionales especializados (fisioterapeutas o enfermeros/as), tanto si se trata de técnicas manuales como mecánicas.

Artículo especializado
Dolor en el Tendón de Aquiles
El tendón de Aquiles es el más potente y resistente del cuerpo humano , pues es capaz de soportar hasta más de seis veces el peso de una persona en carrera, por ejemplo. Se encuentra ubicado en la parte posterior de la pierna (pantorrilla) y es la unión del músculo gastrocnemio (gemelos) y del soleo (bajo el gemelo), que forman el músculo tríceps sural , y cuya inserción se encuentra en el hueso calcáneo (el hueso que se sitúa en el talón).
Como todo tendón, está formado por haces de fibras que se unen para formar una única estructura. Estas fibras están protegidas por unas vainas fibrosas, que las protegen y las mantienen en óptimas condiciones. Una de las características importantes del tendón es que tiene una pobre vascularización , lo que facilita que aparezcan lesiones a este nivel, sobre todo en la zona más cercana a la inserción en el calcáneo.
¿Por qué?
Las causas que ocasionan patología aquilea tiene distintos orígenes, de manera que puede venir provocada por factores inherentes al propio tendón, como depender de las acciones que lleve a cabo la persona. Respecto a las primeras, entre ellas encontramos:
Modificaciones anatómicas : la existencia de un pie plano, hiperpronación o las rodillas hacia fuera (Genu varo) tienden a aumentar la tensión en las fibras. Este exceso de tensión puede impedir una correcta realización del movimiento de flexión plantar del pie (que es la función esencial de este tendón).
Dismetría de extremidades : cuando una extremidad es más larga o más corta que la otra, la biomecánica de la marcha varia y, por tanto, las estructuras que interviene en el movimiento para conseguir el desplazamiento se ven afectadas. La existencia de sobrecargas por un apoyo incorrecto, por ejemplo, puede ocasionar un exceso de carga y tensión que derive en lesión
Patologías: enfermedades como la diabetes o la hipertensión cuya patogenia está relacionada con la vascularización pueden ser una de las causas de problemas a nivel del tendón. Por otro lado, la presencia de sustancias a niveles más elevados de los recomendados como en el caso de pacientes que sufren hipercolesterolemia (colesterol) o hiperuricemia (ácido úrico) también se encuentran entre los factores que aumentan el riesgo de lesión.
Hay que destacar que no siempre se piensa que el origen de una lesión puede situarse en una zona alejada, pero en más de una ocasión eso sucede. Es así en aquellos casos en los que se ha producido una infección bucodental y otorrinolaringológica.
Edad: con el paso de los años los tejidos degeneran y este tendón no es una excepción. Fibras más débiles, menor elasticidad y mayor rigidez son cualidades que aumentan el riesgo de lesión.
En cuanto a aquellas causas que dependen del individuo también existe una larga lista entre los que mencionaremos:
Calzado inadecuado: taloneras bajas o zapatillas excesivamente rígidas son elementos que pueden relacionarse con esta lesión.
Errores en la técnica de entrenamiento : existen varios errores que pueden intervenir en una patología a este nivel, entre ellas encontramos realizar zancadas excesivamente largas, lo que obliga al tendón a quedar demasiado alejado del eje central del cuerpo y, por tanto, en el momento de recuperar la posición se ejerce una fuerza excesiva. Si ello ocurre de manera puntual no tiene mayor importancia, pero cuando es habitual, es la repetición del acto la que acaba por aumentar el riesgo.
Hidratación incorrecta: el tendón en su mayoría está formado por agua y es necesario que exista un equilibrio a este nivel para preservar sus características.
Síntomas y tratamiento
La sintomatología que lleva al deportista a la consulta del especialista suele ser la existencia de dolor en la zona posterior del tobillo , y en la exploración se palpa engrosamiento del tendón junto con inflamación y, en casos más avanzados, incluso crepitación.
En cuanto al tratamiento, el de tipo conservador suele ser habitual. La prioridad es disminuir el dolor y para ello es necesario reducir la carga deportiva. Dependiendo de la gravedad del caso no será necesario realizar un reposo absoluto sino que pueden practicarse otras modalidades. Aplicar hielo , nunca directamente, en la zona afectada es otra de las recomendaciones iniciales, ya que actúa como analgésico y antiinflamatorio.
Ejercicios recomendables
También es conveniente realizar ejercicios para una mejor y pronta recuperación, pero siempre bajo la supervisión de un profesional. Los ejercicios excéntricos son los que forman parte del programa de recuperación, y son aquellos en los que el movimiento conlleva un alargamiento del músculo. Existen varios, de menor o mayor complejidad, pero cada uno de ellos con un objetivo determinado. Entre los más habituales encontramos el que consiste en colocar la punta del pie en un escalón y flexionar el tobillo de forma que quede a una altura inferior a la de los pies. Se puede hacer primero con los dos pies (ofrece menor dificultad) y pasar luego a trabajar solo con una pierna.
Otro de los ejercicios puede ser el caminar “punta-talón” en el que se combinan estas dos posiciones y se trabaja de forma concreta el tendón.
¿Se puede prevenir?
El tratamiento es de suma importancia cuando aparece la lesión, pero el objetivo sería evitarla y es por ello que hay que conocer cuáles son los factores predisponentes para poder actuar ante ellos. Es difícil poder reducir el riesgo de lesión cuando se habla de factores intrínsecos como problemas anatómicos ya que no todo tiene solución, pero en muchos casos sí se puede corregir alguno de ellos. Un ejemplo sería el uso de plantillas cuando el problema está en la forma del pie. Por lo que respecta a los factores que dependen de la persona, una buena alimentación, hidratación, el uso de calzado adecuado, conocer el camino y la superficie por la que se va a practicar el deporte, entre otras cuestiones, pueden ayudar a evitar la temida lesión.

Artículo especializado
Cómo Actuar Ante una Lesión de Cuadriceps
Es uno de los músculos más potentes del cuerpo humano. El cuádriceps es esencial para el desplazamiento, entre otras funciones, ya que una de sus funciones es la extensión de la rodilla , además de la estabilización de la misma. De ahí que sea uno de los músculos más importantes para todos los deportistas cuya disciplina implique carrera o saltos. Realizar ejercicios de tonificación y potenciación de este grupo muscular es básico para evitar lesiones de menor o mayor importancia.
Cuatro músculos en uno
El cuádriceps es un músculo que se sitúa en la zona del muslo y, tal y como indica su nombre, está formado por cuatro músculos con entidad propia . Estos son: vasto interno, vasto externo, vasto intermedio y recto femoral, cada uno de ellos tiene un origen propio pero una única inserción. Se originan en la región de la cadera, y se unen formando un tendón, el tendón cuadricipital, que se inserta en la cara superior de la rótula en la rodilla.
¿Cómo se tratan las lesiones?
En función de la localización y el tipo de lesión que se presente el tratamiento será diferente, pero siempre con el objetivo de restablecer la normalidad, y volver a la práctica deportiva lo antes posible pero siempre minimizando el riesgo de recaída . Entre las opciones encontraremos desde el tratamiento conservador , en el que el reposo y la aplicación de hielo pueden ser de inicio suficiente, hasta la necesidad de realizar una intervención quirúrgic a para reparar la lesión. Cabe destacar que en la mayoría de ocasiones la fisioterapia forma parte también de la batería terapéutica, ya que no sólo es importante recuperarse sino hacerlo en la mejor de las condiciones. El trabajo asistido y supervisado por parte de un profesional con ayuda de técnicas complementarias, ayudaran a conseguir el objetivo.
Contusión: suele ser una lesión frecuente en aquellos deportes en lo que existe contacto entre rivales. Puede deberse a una acción fortuita, en el transcurso del juego en el que un jugador recibe un golpe de un rival sea con una parte de su cuerpo o bien con alguno de los accesorios que se usan, el casco en el caso del futbol americano, por ejemplo. Habitualmente esta lesión suele ser leve y con un tratamiento conservador suele ser suficiente , la crioterapia (aplicación de hielo) en la zona lesionada reduce la inflamación y el dolor. En caso de que los síntomas, no remitan sería adecuado realizar un estudio de diagnóstico por la imagen para comprobar que no haya una lesión más compleja, como podría ser la existencia de un hematoma, que requiera una actuación a largo plazo.
Rotura fibrilar: el cuádriceps, como cualquier otro músculo, está formado por fibras musculares . En el momento de la lesión estas pueden romperse, de manera parcial o completa produciéndose una rotura fibrilar, siendo la afectación más o menos grave respectivamente. Una alimentación deficiente, el sedentarismo, un traumatismo o sobrecarga pueden ser el origen de esta alteración de tejido muscular. La aparición repentina de un dolor que incluso se acompaña en ocasiones de hematoma e impotencia funcional puede ser el debut de esta patología. El reposo para evitar que la lesión evolucione negativamente junto con un vendaje compresivo son las actuaciones terapéuticas iniciales, además de la siempre socorrida crioterapia (aplicación de frío). Ponerse en manos de un fisioterapeuta para recuperarse completamente antes de volver a la práctica deportiva es un consejo que debería seguirse siempre.
Tendinitis : es una lesión que afecta al tendón y suele estar causada por la sobrecarga y los movimientos repetitivos . El tendón puede reaccionar inflamándose ante acciones que implican saltos o impacto. Quienes realizan deportes en los que la carrera o los saltos son parte importante de la técnica deportiva tienen mayor riesgo de sufrir esta lesión (baloncesto, voleibol o atletismo, entre otros). El dolor situado en la zona superior de la rótula suele ser muy indicativo de esta lesión. Para el tratamiento existe indicación de crioterapia y reposo relativo . En aquellos casos en los que el dolor persiste aun habiendo realizado reposo relativo, se recomienda añadir fisioterapia para fortalecer el tendón lesionado y reducir la inflamación y las molestias.
Rotura del tendón del cuádriceps: son casos menos habituales, pero más graves. Este tendón es muy potente y para que llegue a romperse en personas jóvenes y sin patología crónica debe darse una situación realmente adversa. Ello puede suceder cuando el deportista con el pie fijo en el terreno de juego y flexión de la rodilla, realiza una contracción del músculo . Quien la sufre relata un dolor muy agudo, la aparición de un defecto por encima de la rótula y la imposibilidad de extender la rodilla. Y ello requiere de diagnóstico y tratamiento preciso.
Ruptura incompleta: aquí la inmovilización , unas seis semanas, suele ser el tratamiento aconsejado. De todos modos, el inicio de la rehabilitación puede adelantarse en el momento en el que la inflamación inicial y el dolor disminuyen. Esta inmovilización puede acompañarse de medicación, así como de crioterapia, para reducir la inflamación que acompaña a la lesión.
Ruptura completa: en este caso, o en algunos casos puntuales de lesiones incompletas, pero con un tendón en malas condiciones (degeneración tisular) la cirugía suele ser la opción principal. Medicación y crioterapia también forman parte de la terapia, así como la posterior r ehabilitación que, al ser una operación, será más larga que en el caso anterior. Es importante acudir a todas las sesiones y seguir las pautas recomendadas para una correcta recuperación para evitar de ese modo una lesión posterior.
Contenidos sobre enfermedades
Somos conscientes de que los conceptos médicos pueden resultar confusos si no te los explican con claridad. Para evitar esto, le hemos pedido a nuestros profesionales que preparen estas fichas en donde podrás acceder a información relevante sobre enfermedades que te ayudará a entender de una manera sencilla por qué se producen y por qué es necesario su tratamiento.
Ver todas las enfemedades 
Enfermedad
Osteopenia
¿Qué es la osteopenia?
La osteopenia es una disminución de la densidad mineral ósea por la que el hueso se vuelve más poroso, disminuyendo su masa, en la que todavía no se han presentado cambios definitivos en su estructura. La osteopenia es una alteración de diagnóstico densitométrico, es decir, se establece con la realización de una densitometría ósea al paciente, determinando con ello lo que es, según los resultados de esta prueba, la disminución de la densidad ósea comprendida entre 1 y 2.5 desviaciones estándar por debajo del valor de referencia de la población normal. Se puede considerar un paso previo a la osteoporosis, aunque no todo el mundo que presenta osteopenia va a desarrollar una osteoporosis en el futuro. Junto con la osteoporosis, la osteopenia es la enfermedad ósea más frecuente. Afecta en su mayoría a mujeres mayores de 50 años, aumentando su prevalencia según aumenta la edad. La osteopenia es una alteración de una gravedad leve-moderada, siendo un factor de riesgo que se suma a la osteoporosis, la edad, riesgo de caídas… etc, para el padecimiento de fracturas óseas.
Causas de la osteopenia
La osteopenia viene determinada por el pico máximo de masa ósea que cada individuo tiene y que se suele alcanzar a en torno a los 25-30 años. A partir de los 40 años la masa ósea va disminuyendo, habiendo un desbalance en los procesos de destrucción y producción de hueso que se producen durante toda la vida adulta, determinado por factores genéticos y la disminución de estrógenos en mujeres postmenopáusicas.
Síntomas de la osteopenia
La osteopenia en sí misma, como la osteoporosis, no produce síntomas claramente achacables a su padecimiento , salvo cuando se producen fracturas o microfracturas óseas.
Tratamiento para la osteopenia
El tratamiento de la osteopenia está basado en la indicación de realización de medidas generales como realizar ejercicio (andar, correr, nadar…) y administrar en la dieta un adecuado aporte de calcio y vitamina D. Cuando se determina analíticamente que existe déficit de estos dos componentes, el médico puede indicar un tratamiento específico según la carencia que se establezca de vitamina D y calcio en el paciente.
En principio, los fármacos que se utilizan para el tratamiento de la osteoporosis no están aprobados para su uso en el tratamiento de la osteopenia, reservándose a los casos de diagnóstico de osteoporosis asociados a un aumento real de riesgo de fracturas.
Pruebas complementarias del tratamiento de la osteopenia
Se puede realizar una analítica de sangre con determinación de calcio, fósforo y fosfatasa alcalina, entre otros.
La prueba complementaria de referencia para poder decir que un paciente tiene osteopenia es la densitometría ósea o DEXA ( Dual Energy X-Ray Absorptiometry ), prueba precisa que utiliza una mínima radiación y es un estudio rápido de realizar. Se establecen los valores en columna lumbar y cadera, de tal manera que se indica que existe osteopenia cuando los resultados de su índice “T-score” son entre -1.0 y -2.4, desviaciones estándar en comparación a una población de referencia con una densidad mineral ósea normal.
Factores de riesgo que pueden desencadenar la osteopenia
Los principales factores de riesgo para el desarrollo de la osteopenia son :
El déficit de estrógenos asociado a la menopausia.
La edad, a partir de los 50 años sobre todo. Cuanto mayor edad tenga el individuo, más riesgo existe de que este padezca osteopenia.
Antecedentes familiares de osteopenia, osteoporosis o fracturas óseas.
Toma de determinados fármacos como glucocorticoides sistémicos, heparina, anticonvulsivante…etc.
Padecimiento de enfermedades como hipogonadismo (testículos u ovarios no funcionales), hiperparatiroidismo, artritis reumatoide, síndrome de malabsorción, enfermedad celíaca…etc.
Alimentación deficiente y alteraciones alimentarias derivadas de patologías como anorexia o bulimia.
Complicaciones de la osteopenia
Desarrollo de osteoporosis.
Fracturas óseas, siendo más frecuentes en columna, cadera y antebrazo.
Desarrollo de alteraciones biomecánicas como pérdida de altura, deformidad en la columna, dorso-lumbalgias, etc.
Prevención de la osteopenia
Realización de ejercicio físico aeróbico como caminar a paso vivo, correr, montar en bicicleta o saltar, por ejemplo.
Garantizar una exposición solar diaria en manos, cara y brazos al menos durante 10-15 minutos al día, dos a tres veces por semana.
Evitar el consumo de tabaco.
Dieta variada y que contenga suficiente aporte de calcio (1gr/día en mujeres premenopáusicas; 1.2-1.5 gr/día durante el embarazo y la lactancia y 1.5 gr/día en mujeres postmenopáusicas).
Evitar tóxicos como el alcohol y un exceso de ingesta de café.
Especialidades a las que pertenece la osteopenia
La osteopenia puede ser valorada y diagnosticada por el médico de atención primaria, el médico reumatólogo y el traumatólogo . En ocasiones, en las revisiones ginecológicas de las paciente en edad postmenopáusica, el ginecólogo también valora realizar una densitometría para diagnosticar la influencia de este proceso fisiológico en los huesos.
Preguntas frecuentes
¿Qué debe comer una persona con osteopenia?
Es recomendable comer alimentos ricos en calcio como leche, quesos, yogures, yema de huevo, frutos secos, legumbres, espinacas, grelo, brócoli, acelga, cardo, col lombarda…etc. También alimentos que contengan vitamina D como el pescado azul (salmón, sardinas o caballa)
¿Qué es la osteopenia periarticular?
Es la pérdida de densidad mineral ósea producida alrededor de las articulaciones.
¿Cuál es el médico especialista en osteopenia?
El reumatólogo es el médico especialista en osteopenia y osteoporosis.
¿Qué diferencia hay entre la osteopenia y la osteoporosis?
La diferencia entre osteoporosis y osteopenia es la cuantía o importancia de la pérdida total de masa ósea del hueso. Así, se considera osteopenia la disminución de la densidad ósea comprendida entre 1 y 2.5 desviaciones estándar por debajo del valor de referencia de la población normal, y osteoporosis una densidad ósea inferior a 2.5 desviaciones estándar respecto al pico de masa ósea en adultos sanos.
¿Qué es el reuma?
El término reuma no es un término médico, es una denominación coloquial para referirse al conjunto de patologías que afectan al aparato locomotor.

Enfermedad
Desgarro Muscular
¿Qué es un desgarro muscular?
El desgarro muscular, tirón muscular o distensión muscular se produce cuando un músculo o un tendón se estira en exceso provocando una rotura parcial. Además, se suele producir también un hematoma debido a la rotura de los vasos sanguíneos que lo recubren.
El dolor puede ser leve o intenso y cuando intentamos contraer el músculo podemos tener dificultad o impedimento.
Se puede producir durante un esfuerzo grande como levantar objetos, mientras se realiza ejercicio físico, al saltar o correr.
Afecta sobre todo a los músculos de las piernas y la parte baja de la espalda y es una lesión que, dependiendo del grado de afectación, puede ser leve o grave.
Tipos de desgarros musculares
Según la gravedad de la lesión el desgarro muscular puede ser:
De primer grado : cuando hay leves daños en las fibras musculares.
De segundo grado: cuando hay rotura parcial de las fibras musculares.
De tercer grado: cuando hay rotura total de las fibras musculares.
Causas de un desgarro muscular
Las casas pueden ser:
No calentar los músculos lo suficiente antes de realizar un ejercicio.
Esfuerzo demasiado intenso y/o prolongado por un sobreentrenamiento .
Abusar de los estiramientos sin que se haya calentado la musculatura.
Estirar los músculos cuando ya están tensos o rígidos.
Cuando no se deja suficiente tiempo de recuperación entre una sesión y otra de entrenamiento.
Cansancio muscular o fatiga.
Musculatura débil.
Traumatismos o contusiones con objetos.
Síntomas de un desgarro muscular
Los síntomas en los desgarros musculares leves o de primer grado no tienen por qué impedir nuestras actividades diarias. Suelen causar:
Sensibilidad en la zona afectada.
Tensión muscular.
Los síntomas en los desgarros de segundo y tercer grado causan:
Dolor muscular intenso.
Inflamación de la zona que rodea al músculo.
Rigidez muscular.
Hematomas debido a la rotura de vasos sanguíneos.
Dolor que empeora con el movimiento lo que impide continuar con nuestras actividades diarias.
Los síntomas de los desgarros de tercer grado producen:
Dolor agudo.
Inflamación importante de la zona.
Pérdida de la funcionalidad muscular.
Protuberancia o desigualdad en la zona afectada.
Tratamiento de un desgarro muscular
En los desgarros el tratamiento puede ser:
Proteger la lesión de más daños.
Dejar en reposo el músculo durante 48-72 horas y reanudar poco a poco el movimiento para no perder masa muscular.
Frío local para bajar la inflamación y el hematoma. Después de los tres primeros días se puede aplicar calor.
Comprensión sobre la zona para reducir la inflamación.
Elevar la zona lesionada por encima del corazón para reducir la inflamación.
Analgésicos y antiinflamatorios para el dolor y la inflamación.
Cirugía en caso de lesión grave con un período largo de reposo y recuperación.
Rehabilitación con un fisioterapeuta para fortalecer el músculo o ligamento dañado a través de una serie de ejercicios y técnicas.
Masaje en la zona para evitar la formación de fibrosis (nudos) durante la cicatrización del músculo. Esta debe ser dada por un médico o un fisioterapeuta.
Pruebas complementarias de un desgarro muscular
En un principio no es necesario realizar pruebas, con una exploración física por parte del médico o fisioterapeuta se puede diagnosticar un desgarro muscular.
En caso de lesión grave, aparición de complicaciones o que no sea efectivo el tratamiento, se puede realizar una radiografía, resonancia magnética o una ecografía muscular.
Factores desencadenantes de un desgarro muscular
Estiramiento excesivo de un músculo o tendón.
Factores de riesgo de un desgarro muscular
Los factores de riesgo son:
Falta o exceso de entrenamiento.
Tensión emocional.
Rigidez muscular.
Falta de riego sanguíneo.
Alteraciones bioquímicas en el interior del músculo.
Complicaciones de un desgarro muscular
Rotura total del músculo o tendón que requiere de intervención quirúrgica.
Fibroesclerosis cicatrizal (cicatriz muscular rica en tejido fibroso y que tiene menos elasticidad y contractilidad).
Formación de un quiste en la zona donde estaba el hematoma que no deja cicatrizar correctamente el músculo. Esto ocurre cuando no se ha dejado el músculo en reposo el tiempo suficiente.
Calcificación del hematoma.
Tromboflebitis (formación de un coágulo que obstruye un vaso de la pierna debido a una inmovilización prolongada).
Prevención de un desgarro muscular
Calentar antes y después de realizar un ejercicio o hacer deporte.
Descansar entre series de ejercicios.
Beber muchos líquidos, sobretodo bebidas isotónicas.
Evitar el sobreesfuerzo cuando hay fatiga muscular.
Especialidades a las que pertenece
El desgarro muscular es tratado por el médico traumatólogo, rehabilitador y los fisioterapeutas.
Preguntas frecuentes:
¿Por qué se puede producir un desgarro muscular?
Un desgarro muscular se puede producir por un estiramiento excesivo de un músculo o tendón. También por un traumatismo o choque con algún objeto.
¿Qué es un espasmo lumbar?
El espasmo lumbar son unas contracciones que se producen de forma involuntaria, el riego sanguíneo aumenta y da lugar a una inflamación y dolor. Las causas pueden ser una hernia de disco, una lesión deportiva, falta de cuidado de los músculos, o la vida sedentaria.
¿Qué es un dolor sordo en la espalda?
El dolor sordo de espalda es un dolor constante o en forma de golpes rítmicos continuos. Suele ser difícil de describir y de localizar.
¿Qué se puede tomar para el dolor muscular?
Para el dolor muscular se puede tomar, siempre bajo prescripción médica, antiinflamatorios y analgésicos.
También es útil el reposo y combinar frío y calor local.
¿Qué se puede tomar para el dolor de espalda?
Para el dolor de espalda se puede tomar, bajo prescripción médica, antiinflamatorios, analgésicos, relajantes musculares o la combinación de analgésicos y relajantes musculares como el “Voltaren”. Es muy efectivo darse un baño relajante o acudir a que un profesional realice un masaje a la persona.

Enfermedad
Bursitis
¿Qué es la bursitis?
Se denomina bursitis a la inflamación de las bursas sinoviales, que son estructuras a modo de bolsas situadas próximas a articulaciones y que contribuyen a la función de almohadillado entre huesos, tendones y músculos. La incidencia de las bursitis varía según la bursa que se vea afectada. Existen en el organismo 150 bursas descritas . La bursitis del hombro, el codo y la rodilla son las más frecuentes. Las asociadas a una infección se dan con mayor frecuencia en varones entre 40-50 años, con profesiones donde se ejerce presión sobre las bursas y en las que coexisten factores de riesgo predisponentes. La bursitis es una patología que puede causar mucho dolor, aunque no se considera una patología grave. En aquellas personas en las que se le asocia la bursitis a una infección, es importante detectarlas cuanto antes y poner el tratamiento adecuado para evitar complicaciones.
Tipos de Bursitis
Las bursitis se pueden dividir según la localización de la bursa afectada:
Aquellas que se producen en bursas superficiales : olécranon (codo), prepatelar o infrapatelar superficial (rodilla).
Aquellas que se producen en bursas profundas : subacromial o subdeltoidea (hombro), iliopsoas (ingle-cadera), trocantérea (parte lateral superior del muslo), isquiopubiana (parte inferior de la pelvis), infrapatelar profunda (rodilla), poplítea (parte posterior de la rodilla), anserina (parte interna de la rodilla), retrocalcánea (tobillo), metatarsofalángica (parte distal del pie).
También se pueden clasificar dependiendo de si se asocia a una infección , bursitis séptica , o no, bursitis aséptica .
Por último, según el tiempo de duración se clasifican en agudas (de pocos días de duración), o crónicas (de larga evolución o bursitis de repetición).
Causas de la bursitis
En las bursitis sépticas, la causa es la infección producida por una bacteria , en el 80-90% de los casos el Staphylococcus aureus.
Las bursitis asépticas se producen tras traumatismos o movimientos repetidos con aumento de presión en la zona de la bursa, por acúmulo de sustancias, como microcristales de ácido úrico, por ejemplo, por presencia de cuerpos extraños que se han introducido hasta la zona de la bursa, o por el padecimiento de ciertas enfermedades sistémicas (que afectan a todo o a parte del organismo).
Síntomas de la bursitis
Las bursitis se pueden presentar de forma progresiva o de forma brusca. Aparecen como una zona inflamada, dolorosa, caliente y con coloración roja de la piel . En el caso de las bursitis profundas no son tan evidentes los síntomas externos, aunque sí el dolor. Este dolor suele aumentar con los movimientos de la articulación más próxima y puede llegar a limitarlos. En las bursitis de origen infeccioso puede aparecer fiebre.
Tratamiento para la bursitis
El tratamiento de las bursitis asépticas se basa en la aplicación de frío local , el reposo relativo de las articulaciones adyacentes evitando las actividades que favorezcan la bursitis, aunque no se recomienda el reposo de forma prolongada. Además, se puede realizar un vendaje elástico de la articulación y la punción y aspiración del líquido que está aumentado en la bursa para disminuir la presión y con ello el dolor. Se puede asociar un tratamiento farmacológico con antiinflamatorios y analgésicos . Si estas medidas no mejoran los síntomas, se plantea la posibilidad de realizar infiltraciones con glucocorticoides (inyectándose con una aguja en las zonas próximas), cuya acción es disminuir la inflamación de forma local y más potente.
En las bursitis sépticas es importante realizar un tratamiento antibiótico precoz para tratar la infección, que en el caso de pacientes de riesgo o si existen complicaciones, se administra por vía intravenosa. Si a pesar del tratamiento no hay una buena evolución, se plantea un abordaje quirúrgico abierto o por vía endoscópica (introduciendo una pequeña cámara en un tubo flexible en la articulación junto con los utensilios quirúrgicos precisos), para la extracción de la bursa.
Pruebas complementarias para el diagnóstico de la bursitis
Para el diagnóstico de la bursitis el médico realiza al paciente una historia clínica y una exploración física adecuadas . En ocasiones solo con eso el médico puede realizar un diagnóstico de la patología.
Cuando el médico lo ve necesario para determinar el posible origen de la bursitis, se puede realizar una punción con una aguja en la zona de la inflamación para extraer líquido y analizarlo, realizando cultivos y detectando la presencia de bacterias y otro tipo de análisis.
También se pueden realizar pruebas de imagen , sobre todo en regiones más profundas del organismo, donde no se puede realizar un diagnóstico concreto solo con la exploración física. Estas pruebas suelen ser ecografía, resonancia magnética o TAC. La radiografía simple aporta menos información para el diagnóstico de esta patología.
Factores desencadenantes y de riesgo de la bursitis
Los factores de riesgo descritos para que se pueda desencadenar una inflamación de la bursa son:
Tener un antecedente de traumatismo, sobre todo si se producen de forma repetida, aunque sean de mínimo impacto.
Padecer lesiones en regiones donde se localizan las bursas, desencadenadas por actividades profesionales o recreativas (deporte, etc.), sobre todo cuando se repiten movimientos o se ejercen presiones constantes sobre determinadas regiones.
El haber padecido un episodio previo de bursitis , lo cual puede favorecer a que se repita dicho episodio, porque se mantengan las mismas circunstancias favorecedoras, etc.
En pacientes i nmunodeprimidos , con un sistema de defensas alterado, pueden ser más frecuentes sobre todo las bursitis sépticas.
Cuando el paciente ha sido sometido a cirugías en regiones próximas a la localización de una bursa.
Si el paciente ha tenido un tratamiento local de infiltraciones con corticoides para el tratamiento de una patología tendinosa, articular… etc.
Pacientes que padezcan enfermedades como la diabetes mellitus, EPOC, enfermedades neurológicas como la esclerosis múltiple, alcoholismo, o pacientes con insuficiencia renal sometidos a hemodiálisis.
También puede ser un factor de riesgo padecer enfermedades reumatológicas como la artritis reumatoide, el lupus eritematoso sistémico, la artritis psoriásica o la gota.
Complicaciones de la bursitis
Padecimiento de bursitis de repetición convirtiéndose la enfermedad en una patología crónica.
Extensión de la infección en las bursitis sépticas con aparición de abscesos (acúmulos de pus), artritis séptica (infección dentro de la articulación), o osteomielitis (infección en el hueso).
Prevención de la bursitis
Evitar los movimientos repetitivos y la presión constante y contínua sobre la bursa.
Es aconsejable realizar estiramientos y calentamiento del aparato locomotor previo a la realización de ejercicios o actividades intensas con movimientos repetitivos.
Mantener una higiene postural adecuada y no forzar los movimientos ni posiciones corporales.
Hacer descansos y cambios posturales frecuentes.
Se pueden utilizar rodilleras, coderas, etc para disminuir el impacto de traumatismos repetidos originados en el trabajo, realizando deporte, etc.
Especialidades a las que pertenece la bursitis
La bursitis puede ser diagnosticada y tratada por el médico de atención primaria. Si la evolución no es buena o si se sospecha de un posible origen infeccioso que requiere la realización de pruebas complementarias urgentes o específicas, el paciente debe ser valorado por el traumatólogo.
Preguntas frecuentes:
¿Qué es la bursitis subacromial?
La bursitis subacromial es una causa frecuente de dolor en el hombro producida por la inflamación de la bursa localizada por debajo del acromion, que es una parte de la escápula u omóplato. Puede producir un dolor agudo que implique la limitación de los movimientos del hombro.
¿Qué es el hombro congelado?
El hombro congelado o capsulitis adhesiva es una inflamación de la cápsula de la articulación del hombro que produce su endurecimiento y la aparición de adherencias y retracción de los ligamentos de la articulación. Se manifiesta con dolor e impotencia funcional, es decir, limitación del movimiento de la articulación del hombro.
¿Qué es el síndrome de pinzamiento subacromial?
El pinzamiento subacromial es una compresión de los tendones que forman el llamado manguito de los rotadores (inserción tendinosa de tres músculos en el hombro), que se produce por la disminución en el espacio que hay entre este y el acromion, por aumento de las estructuras blandas que se encuentran en ese espacio (bursa o tendones con inflamación) o de la parte ósea (calcificaciones). Produce dolor y limitación del movimiento del hombro.
¿Qué es una capsulitis en el hombro?
La capsulitis de hombro es una inflamación de la cápsula que rodea la articulación del hombro a modo de envoltura de tejido conectivo. Produce dolor y alteración del movimiento del hombro por dolor.
¿Qué es una trocanteritis de cadera?
La trocanteritis de la cadera o bursitis trocantérea es una inflamación de esta bursa, producida por la fricción excesiva de los tendones de los músculos del glúteo medio y el tensor de la fascia sobre la cara externa del fémur, en una región de este hueso llamado trocánter. Produce dolor de aparición constante o con la presión de la zona.

Enfermedad
Tendinitis rotuliana
¿Qué es la tendinitis rotuliana?
La tendinitis rotuliana también conocida como rodilla de saltador o tendinopatía rotuliana, es una inflamación del tendón rotuliano , que es el tejido que une la rótula a la tibia. Es una lesión que se produce por sobrecarga, movimientos repetitivos muy continuados y saltos que causen daños o irritación en los tejidos . Afecta fundamentalmente a deportistas y es muy común en jugadores de baloncesto, voleibol, tenis y también en corredores. Sin embargo, se puede presentar en personas con menos actividad deportiva por deformidades de los ejes de la pierna, ya sea en el plano frontal o por defectos de rotación del fémur y la tibia, sobre todo en la pisada. Es una afección grave , y aunque parezca menor puede empeorar progresivamente ya que si no se trata a tiempo y adecuadamente puede causar un daño importante y requerir cirugía.
Tipos de tendinitis rotuliana
No existen tipos de tendinitis rotuliana ya que éste es uno de los tipos de tendinitis que existe. Pero si existen estadios para medir el grado de dolor y la intensidad de la lesión:
Estadio 1: El dolor se produce sólo después de realizar la actividad, sin menoscabo funcional.
Estadio 2: Dolor durante y después de realizar la actividad, aunque el paciente sigue siendo capaz de llevar a cabo satisfactoriamente su deporte.
Estadio 3: Dolor prolongado durante y después de realizar la actividad, cada vez con mayor dificultad en el desempeño a un nivel satisfactorio.
Estadio 4: Rotura completa del tendón que requiere de una reparación quirúrgica.
Causas de la tendinitis rotuliana
Las causas de la tendinitis rotuliana más frecuentes son los microtraumatismos repetitivos , como los que se producen al saltar de forma reiterada y continua o al correr sobre superficies duras, especialmente si se hace con un calzado que no es el adecuado y que no amortigua lo suficiente el impacto del cuerpo sobre el suelo. También los golpes directos sobre el tendón rotuliano, los músculos pocos flexibles, la obesidad o algunas enfermedades crónicas que debilitan el tendón.
Cuando se extiende la rodilla, el cuádriceps tira del tendón del cuádriceps que a su vez tira de la rótula. Luego, la rótula tira del tendón rotuliano y la tibia, y permite que la rodilla se enderece . Al flexionar la rodilla, en cambio, los músculos de la corva tiran de la tibia, y esto hace que la rodilla se flexione. En la rodilla de saltador , el tendón rotuliano está dañado. Dado que este tendón es fundamental para enderezar la rodilla, el daño en él hace que la rótula pierda el soporte .
Síntomas de tendinitis rotuliana
Los síntomas de la tendinitis rotuliana son: dolor directamente sobre el tendón rotuliano (o, más específicamente, debajo de la rótula), rigidez en la rodilla , en particular al saltar, arrodillarse, agacharse, sentarse o subir las escaleras, dolor al flexionar la rodilla , dolor en el cuádriceps , debilidad en la pierna o la pantorrilla con problemas de equilibrio, aumento de la temperatura , sensibilidad excesiva o hinchazón alrededor de la parte inferior de la rodilla.
Tratamiento para tendinitis rotuliana
El tratamiento para la tendinitis rotuliana v a a depender del grado de la lesión y de la intensidad del dolor . Se determina si la lesión es leve o moderada:
Reposo de las actividades o adaptación a un régimen de entrenamiento que reduzca en gran medida los saltos o los impactos.
Colocación de hielo en la rodilla para aliviar el dolor y la inflamación.
Se debe comprimir la zona mediante un vendaje elástico con el fin de reducir el edema y la hemorragia producidos por la lesión.
Elevación de la rodilla cuando el paciente sienta dolor (por ejemplo, colocando una almohada debajo de la pierna).
Medicamentos antiinflamatorios , como ibuprofeno, para minimizar el dolor y la hinchazón.
Automasaje para relajar el cuadriceps.
Ejercicios de mínimo impacto para ayudar a fortalecer la rodilla.
Una banda o sostén para rodilla puede ayudar a minimizar el dolor y a aliviar la presión en el tendón rotuliano.
Programas de rehabilitación que incluyan fortalecimiento muscular, centrados en los grupos musculares que soportan el peso, como el cuádriceps y los músculos de la pantorrilla.
Inyecciones especializadas para desensibilizar las terminaciones nerviosas y reducir la inflamación.
En raras ocasiones, cuando hay dolor persistente o el tendón rotuliano está gravemente dañado, la rodilla de saltador requiere cirugía . La cirugía incluye la extracción de la parte dañada del tendón rotuliano, la extracción del tejido inflamatorio de la zona inferior (o polo inferior) de la rótula o la realización de pequeños cortes en los costados del tendón rotuliano para aliviar la presión de la zona media. Tras la cirugía, el paciente debe ser sometido a un programa de rehabilitación que incluye masajes y ejercicios de fortalecimiento durante varios meses.
Pruebas complementarias del tratamiento de tendinitis rotuliana
Las pruebas diagnósticas de la tendinitis rotuliana comienzan con un examen físico de la rodilla . El médico solicitará al paciente que corra, salte, se arrodille o se agache para determinar el nivel de dolor. Además, es posible que recomiende una radiografía , que en estos casos no es muy específica. El ultrasonido o ecografía y una imagen por resonancia magnética (IRM) son más apropiadas para detectar cambios estructurales en el tendón.
Factores desencadenantes de la tendinitis rotuliana
No existen factores desencadenantes de la tendinitis rotuliana.
Factores de riesgo de la tendinitis rotuliana
Los factores de riesgo de la tendinitis rotuliana son: realizar cierto tipo de deportes como el baloncesto, voleibol, fútbol, la actividad física de correr y saltar, aumento en la frecuencia e intensidad de las actividades deportivas , calzado inadecuado , la rigidez muscular de los muslos (cuádriceps), desequilibrio muscular y la obesidad .
Complicaciones de la tendinitis rotuliana
Desgarros del tendón rotuliano.
Roturas de tendón, ante movimientos bruscos que implican una operación quirúrgica.
Prevención de la tendinitis rotuliana
Estiramiento de los músculos.
Realizar prácticas deportivas con un calzado adecuado que permita amortiguar el impacto sobre el suelo.
Calentamiento adecuado antes y después del ejercicio, que incluya estiramiento de cuádriceps y de los músculos de la parte inferior de la pierna.
Fortalecer los músculos.
Especialidades a las que pertenece la tendinitis rotuliana
Las especialidades a la que pertenece la tendinitis rotuliana es la traumatología y ortopedia . Esta especialidad es la que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano.
Preguntas frecuentes
¿Qué es la pata de ganso?
La pata de ganso es una estructura tendinosa localizada a nivel de la rodilla, formado por la inserción de los tendones de tres músculos que son: recto interno (que recorre la cara interna del muslo desde la cadera a la rodilla y su movimiento afecta a ambas articulaciones, pertenece al grupo de los músculos aductores), sartorio (músculo de la región anterior del muslo, que se extiende desde la parte exterior del hueso ilíaco hasta la interior de la tibia en la pierna y permite flexionar la rodilla y separar y rotar la cadera hacia el exterior) y semitendinoso (que es un músculo flexor de rodilla y extensor de la cadera).
¿Qué ejercicios debo realizar cuando tengo tendinitis rotuliana?
Los ejercicios que se deben realizar para la tendinitis rotuliana son aquellos que tienen como objetivo fortalecer el músculo , como son:
Fortalecimiento muscular del cuádriceps , sin olvidar la cadera: Ayudan a recuperar la fuerza y aumenta el flujo sanguíneo.
Estiramiento del cuádriceps : Principalmente de forma estática (no implica ningún movimiento) que favorece la recuperación, prepara la musculatura y alivia el dolor.
Ejercicios isométricos : Son una forma de ejercitar los músculos que implica la contracción estática sin ningún movimiento visible en el ángulo de la articulación. Por ejemplo, las sentadillas en la pared son un ejercicio isométrico perfecto para fortalecer el cuádriceps sin dañar las rodillas.
La electroestimulación : Consiste en la aplicación de corriente eléctrica de forma controlada. Esto permite estimular y hacer trabajar a los músculos sin producir extrema tensión en los tendones.
Bandas elásticas : También son una alternativa que ayuda a fortalecer los músculos y proteger los tendones.
¿Qué es el ligamento rotuliano?
El ligamento rotuliano también conocido como tendón rotuliano o tendón patelar es la continuación del tendón del cuádriceps que pasa por debajo de la rótula . Se inserta, por un lado, en la rótula y, por otro, en la tuberosidad tibial. Une dos estructuras óseas y se trata de un cordón fibroso que mide unos 4 y 5 cm de largo, algo menos de 3cm de ancho y 1 cm de grosor.
El tendón rotuliano junto con el tendón del cuádriceps femoral participa en el movimiento de la rodilla y hacen posible la extensión de la pierna cuando se contrae el músculo del cuadriceps. Es una estructura fundamental que permite mantenernos de pie frente a la gravedad, necesario para caminar, correr y saltar.
¿La tendinitis se cura?
Sí, la tendinitis tiene grandes posibilidades de curarse . Para ello debe seguir un tratamiento adecuado y ser debidamente tratada.
¿Cuánto tiempo de recuperación requiere una tendinitis rotuliana?
El tiempo de recuperación que requiere una tendinitis rotuliana es de 4 a 5 semanas aproximadamente , aunque en algunas ocasiones puede durar meses. Lo ideal es no hacer deportes o actividades que puedan agravar la rodilla y empeorar las afecciones.
Artículos por especialidad
CertificadosAlergologíaAnatomía PatológicaAnestesiología y ReanimaciónAngiología y Cirugía VascularAnálisis ClínicosAparato DigestivoCardiologíaChequeosCirugía General y del Aparato DigestivoCirugía General y del Aparato Digestivo PediátricaCirugía Oral y MaxilofacialCirugía Ortopédica y TraumatologíaCirugía Ortopédica y Traumatología PediátricaCirugía PediátricaCirugía Plástica y ReparadoraCirugía TorácicaClínica u HospitalDermatología Médico-Quirúrgica y VenereologíaEndocrinología y NutriciónEnfermeríaFisioterapiaGenética HumanaGinecología y ObstetriciaInmunologíaLogopedia y FoniatríaMedicina Estética y Unidad LaserMedicina Física y RehabilitaciónMedicina GeneralMedicina InternaMedicina NuclearMedicina del DeporteNefrologíaNeumologíaNeurocirugíaNeurofisiología ClínicaNeurologíaNutrición y DietéticaOdontología y EstomatologíaOftalmologíaOncología MédicaOncología RadioterápicaOsteopatíaOtorrinolaringologíaPediatríaPodologíaPoliclínicasPreparación al PartoPsicologíaPsiquiatríaRadiodiagnóstico-Diagnóstico Por ImagenReumatologíaTricologíaUnidad del DolorUrgencias HospitalariasUrología
Todas las especialidades  Savia
Savia