Cirugía Ortopédica y Traumatología
La especialidadArtículos especializados
Enfermedades
Síntomas
Otros contenidos

Enfermedad
Quiste de Baker
¿Qué es el quiste de Baker?
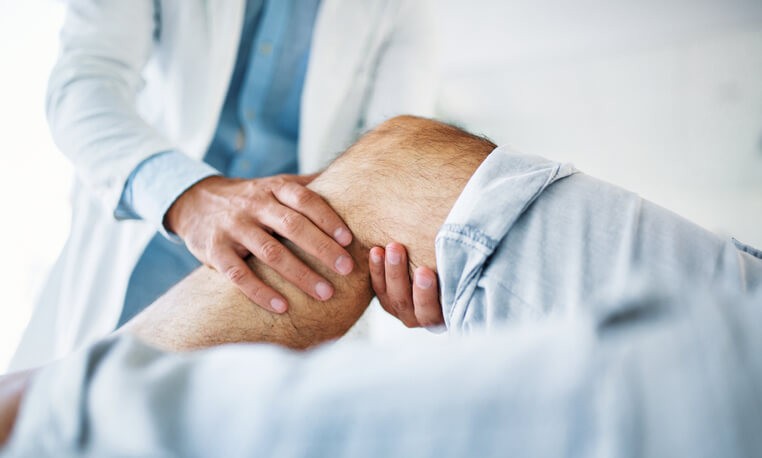
El quiste de Baker o quiste poplíteo es una tumoración o bulto en la parte posterior (detrás) de la rodilla , llamado hueco poplíteo, producido por la acumulación de líquido articular procedente de la cápsula articular, que causa una sensación de opresión en la zona. Este líquido sinovial lubrica la articulación de la rodilla a modo de bisagra. Es una lesión benigna que se presenta como una masa visible y palpable sobre la piel, causando dolor en la rodilla y dificultad para mover esta articulación. Cuando hay una lesión en la articulación de la rodilla o cuando la cantidad de líquido sinovial se torna excesiva, dicho líquido puede ser comprimido y empujado a la parte posterior de la articulación, formando el quiste. Es más frecuente en adultos de 35 a 70 años y en niños de 4 a 7 años, aunque es más frecuente en adultos que en niños. Es una enfermedad común y es leve.
Tipos de quistes
Además del quiste de Baker existen varios tipos de quistes, estos pueden ser:
Quistes ganglionares : son un tipo de quiste de piel. Se trata de masas no cancerosas que pueden aparecer de repente y crecer de forma acelerada. Generalmente aparecen en los tendones, en las articulaciones de las muñecas y las manos, en los tobillos y hasta en los pies. Contienen un líquido gelatinoso.
Quistes ováricos : es uno de los tipos de quistes más comunes, en especial en las mujeres que están en edad reproductiva. Se trata de sacos llenos de líquido que se ubican en el ovario o sobre él. Por lo general, este tipo de quiste se forma durante la ovulación, específicamente en el momento que el ovario libera un óvulo.
Quistes testiculares : es una anomalía que por lo general es benigna. Estos quistes suelen aparecer desde la edad embriológica y el nacimiento. En un principio son tan pequeños que son imperceptibles, pero a medida que el niño crece, estos también lo hacen. En su interior tienen líquido espermático.
Quistes mamarios : es quizá el tipo de quiste más frecuente en mujeres que tienen entre 40 y 60 años. Se trata de sacos llenos de líquido que crecen en el interior de las mamas.
Quistes epidermoides : es un tumor intradérmico o subcutáneo con características benignas, este tipo de quiste no contiene grasa en su interior sino queratina. Son bultos firmes, elevados y redondeados. Crecen de forma lenta y pueden llegar a alcanzar entre 1 y 5 cm. de diámetro. Suelen aparecer de forma espontánea en la cara, en el cuello, en el cuero cabelludo, en el tronco y en los labios genitales de las mujeres.
Quistes renales : son bolsas de fluidos que se desarrollan en los riñones. La mayoría de estos quistes son del tipo simple, los cuales tienen una pared fina y contienen un líquido acuoso que no suele ser pus ni sangre, sino agua.
Causas del quiste de Baker
El quiste de Baker es causado por la inflamación o hinchazón en la rodilla , la cual se debe a un aumento del líquido que lubrica la articulación de la articulación o líquido sinovial. Cuando la presión se acumula, el líquido oprime la parte posterior de la rodilla.
Las causas de esta inflamación detrás de la rodilla pueden ser subyacentes de algunas afecciones como enfermedades:
La artritis , que es una inflamación de la articulación, osteoartritis otra forma de artritis donde el cartílago se desgasta con el tiempo, o la artritis reumatoide.
Enfermedades autoinmunes como el lupus en donde se ataca el tejido sano.
Trauma o lesión en la rodilla , como fracturas o roturas del cartílago, también pueden provocar un quiste de Baker, este tipo de lesiones son comunes en los atletas.
Síntomas del quiste de Baker
Los síntomas del quiste de Baker pueden incluir:
Dolor de la articulación.
Hinchazón dolorosa.
Hinchazón detrás de la rodilla y a veces en la pierna.
Rigidez e incapacidad de flexionar completamente la rodilla, entre otros síntomas.
Tratamiento para el quiste de Baker
En ocasiones, el quiste de Baker desaparece por sí solo. Sin embargo, si el quiste es grande y produce dolor, se deben usar medicamentos a ntiinflamatorios no esteroideos (AINES) por vía oral y probablemente, si no hay mejoría, se inyecta un corticosteroide , como la Cortisona para reducir la inflamación. Esto podría aliviar el dolor, pero no siempre evita la reaparición del quiste.
Probablemente se drene el líquido de la articulación de la rodilla con una aguja. Esto se denomina aspiración con aguja y a menudo se lleva a cabo bajo supervisión ecográfica.
En ocasiones, es necesario extirpar el quiste mediante intervención quirúrgica . En estos casos habrá que valorar si realmente la cirugía resultará útil, ya que el quiste puede reaparecer si no se elimina la causa que lo origina.
Pruebas complementarias del tratamiento del quiste de Baker
Para el diagnóstico y tratamiento del quiste de Baker es necesario realizar pruebas como: exploración física, ecografía, radiografía y resonancia magnética, entre otras pruebas.
Factores desencadenantes del quiste de Baker
No se conoce un factor específico que pueda desencadenar el quiste de Baker.
Factores de riesgo del quiste de Baker
Los factores de riesgo del quiste de baker son:
Trauma o lesión de la rodilla y enfermedades inflamatorias de la articulación : artritis, osteoartritis, artritis reumatoide, así como otras diversas formas de artritis.
El ácido úrico o gota : esto hace que los cristales de urato se acumulen alrededor de las articulaciones, lo que puede provocar la inflamación.
La edad : es más frecuente en adultos de 35 a 70 años y en niños de 4 a 7 años,
Hemofilia : una afección hereditaria en la que la sangre no coagula adecuadamente provoca daño en las articulaciones.
Lupus : es una enfermedad autoinmune en la que el sistema inmunológico ataca el tejido sano.
Complicaciones del quiste de Baker
Las complicaciones del quiste de Baker incluyen:
Dolor intenso en la rodilla.
Hinchazón en la pantorrilla.
Enrojecimiento de la pantorrilla
El quiste puede aumentar de tamaño.
El quiste puede reventar y causar moratones en la parte inferior de la pierna.
Prevención del quiste de Baker
No se conoce una forma específica para prevenir el quiste de baker, se recomienda:
Llevar zapatos cómodos y adecuados.
Realizar un buen calentamiento antes de hacer ejercicios y un enfriamiento después.
Cuidar y tratar bien las lesiones de rodilla.
Tener un reposo adecuado cuando hay una lesión en la rodilla.
Acudir al médico si las molestias no mejoran y el quiste crece.
Especialidades a las que pertenece el quiste de Baker
El quiste de Baker pertenece a la especialidad de ortopedia. La ortopedia es la parte de la medicina que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano.
Preguntas frecuentes:
¿Dónde es más frecuente que salga un quiste de Baker?
Es frecuente que aparezca en la parte posterior de la rodilla (detrás de la rodilla).
¿Qué diferencia hay entre un quiste y un tumor?
Un quiste es un saco que puede contener aire, líquido u otro material. El quiste se puede formar en cualquier parte del cuerpo, incluso en los huesos, órganos y tejidos blandos. Mientras que, un tumor, es una masa anormal de tejido o hinchazón , y puede ser benigno o canceroso.
¿Qué es un quiste poplíteo?
El quiste de poplíteo consiste en una tumoración o bulto en la parte posterior de la rodilla, llamada hueco poplíteo.
¿Qué es un quiste de grasa?
Un quiste de grasa o quiste sebáceo es una bolsa que se forma bajo la piel y contiene una sustancia viscosa de grasa o sebo. Generalmente se forma a partir de la inflamación de un folículo piloso o de un traumatismo cutáneo.
¿Cómo se quita un quiste de grasa?
Cuando son pequeños, la aplicación de calor húmedo sobre él puede facilitar la ruptura de la piel y por tanto su drenaje, en cuyo caso habrá que se asegurarse de que se extrae todo el líquido, ya que en caso contrario se puede regenerar. También se puede proceder a pincharlo para drenarlo, aunque siempre es mejor que esto suceda de forma natural.

Enfermedad
Tendinitis rotuliana
¿Qué es la tendinitis rotuliana?
La tendinitis rotuliana también conocida como rodilla de saltador o tendinopatía rotuliana, es una inflamación del tendón rotuliano , que es el tejido que une la rótula a la tibia. Es una lesión que se produce por sobrecarga, movimientos repetitivos muy continuados y saltos que causen daños o irritación en los tejidos . Afecta fundamentalmente a deportistas y es muy común en jugadores de baloncesto, voleibol, tenis y también en corredores. Sin embargo, se puede presentar en personas con menos actividad deportiva por deformidades de los ejes de la pierna, ya sea en el plano frontal o por defectos de rotación del fémur y la tibia, sobre todo en la pisada. Es una afección grave , y aunque parezca menor puede empeorar progresivamente ya que si no se trata a tiempo y adecuadamente puede causar un daño importante y requerir cirugía.
Tipos de tendinitis rotuliana
No existen tipos de tendinitis rotuliana ya que éste es uno de los tipos de tendinitis que existe. Pero si existen estadios para medir el grado de dolor y la intensidad de la lesión:
Estadio 1: El dolor se produce sólo después de realizar la actividad, sin menoscabo funcional.
Estadio 2: Dolor durante y después de realizar la actividad, aunque el paciente sigue siendo capaz de llevar a cabo satisfactoriamente su deporte.
Estadio 3: Dolor prolongado durante y después de realizar la actividad, cada vez con mayor dificultad en el desempeño a un nivel satisfactorio.
Estadio 4: Rotura completa del tendón que requiere de una reparación quirúrgica.
Causas de la tendinitis rotuliana
Las causas de la tendinitis rotuliana más frecuentes son los microtraumatismos repetitivos , como los que se producen al saltar de forma reiterada y continua o al correr sobre superficies duras, especialmente si se hace con un calzado que no es el adecuado y que no amortigua lo suficiente el impacto del cuerpo sobre el suelo. También los golpes directos sobre el tendón rotuliano, los músculos pocos flexibles, la obesidad o algunas enfermedades crónicas que debilitan el tendón.
Cuando se extiende la rodilla, el cuádriceps tira del tendón del cuádriceps que a su vez tira de la rótula. Luego, la rótula tira del tendón rotuliano y la tibia, y permite que la rodilla se enderece . Al flexionar la rodilla, en cambio, los músculos de la corva tiran de la tibia, y esto hace que la rodilla se flexione. En la rodilla de saltador , el tendón rotuliano está dañado. Dado que este tendón es fundamental para enderezar la rodilla, el daño en él hace que la rótula pierda el soporte .
Síntomas de tendinitis rotuliana
Los síntomas de la tendinitis rotuliana son: dolor directamente sobre el tendón rotuliano (o, más específicamente, debajo de la rótula), rigidez en la rodilla , en particular al saltar, arrodillarse, agacharse, sentarse o subir las escaleras, dolor al flexionar la rodilla , dolor en el cuádriceps , debilidad en la pierna o la pantorrilla con problemas de equilibrio, aumento de la temperatura , sensibilidad excesiva o hinchazón alrededor de la parte inferior de la rodilla.
Tratamiento para tendinitis rotuliana
El tratamiento para la tendinitis rotuliana v a a depender del grado de la lesión y de la intensidad del dolor . Se determina si la lesión es leve o moderada:
Reposo de las actividades o adaptación a un régimen de entrenamiento que reduzca en gran medida los saltos o los impactos.
Colocación de hielo en la rodilla para aliviar el dolor y la inflamación.
Se debe comprimir la zona mediante un vendaje elástico con el fin de reducir el edema y la hemorragia producidos por la lesión.
Elevación de la rodilla cuando el paciente sienta dolor (por ejemplo, colocando una almohada debajo de la pierna).
Medicamentos antiinflamatorios , como ibuprofeno, para minimizar el dolor y la hinchazón.
Automasaje para relajar el cuadriceps.
Ejercicios de mínimo impacto para ayudar a fortalecer la rodilla.
Una banda o sostén para rodilla puede ayudar a minimizar el dolor y a aliviar la presión en el tendón rotuliano.
Programas de rehabilitación que incluyan fortalecimiento muscular, centrados en los grupos musculares que soportan el peso, como el cuádriceps y los músculos de la pantorrilla.
Inyecciones especializadas para desensibilizar las terminaciones nerviosas y reducir la inflamación.
En raras ocasiones, cuando hay dolor persistente o el tendón rotuliano está gravemente dañado, la rodilla de saltador requiere cirugía . La cirugía incluye la extracción de la parte dañada del tendón rotuliano, la extracción del tejido inflamatorio de la zona inferior (o polo inferior) de la rótula o la realización de pequeños cortes en los costados del tendón rotuliano para aliviar la presión de la zona media. Tras la cirugía, el paciente debe ser sometido a un programa de rehabilitación que incluye masajes y ejercicios de fortalecimiento durante varios meses.
Pruebas complementarias del tratamiento de tendinitis rotuliana
Las pruebas diagnósticas de la tendinitis rotuliana comienzan con un examen físico de la rodilla . El médico solicitará al paciente que corra, salte, se arrodille o se agache para determinar el nivel de dolor. Además, es posible que recomiende una radiografía , que en estos casos no es muy específica. El ultrasonido o ecografía y una imagen por resonancia magnética (IRM) son más apropiadas para detectar cambios estructurales en el tendón.
Factores desencadenantes de la tendinitis rotuliana
No existen factores desencadenantes de la tendinitis rotuliana.
Factores de riesgo de la tendinitis rotuliana
Los factores de riesgo de la tendinitis rotuliana son: realizar cierto tipo de deportes como el baloncesto, voleibol, fútbol, la actividad física de correr y saltar, aumento en la frecuencia e intensidad de las actividades deportivas , calzado inadecuado , la rigidez muscular de los muslos (cuádriceps), desequilibrio muscular y la obesidad .
Complicaciones de la tendinitis rotuliana
Desgarros del tendón rotuliano.
Roturas de tendón, ante movimientos bruscos que implican una operación quirúrgica.
Prevención de la tendinitis rotuliana
Estiramiento de los músculos.
Realizar prácticas deportivas con un calzado adecuado que permita amortiguar el impacto sobre el suelo.
Calentamiento adecuado antes y después del ejercicio, que incluya estiramiento de cuádriceps y de los músculos de la parte inferior de la pierna.
Fortalecer los músculos.
Especialidades a las que pertenece la tendinitis rotuliana
Las especialidades a la que pertenece la tendinitis rotuliana es la traumatología y ortopedia . Esta especialidad es la que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano.
Preguntas frecuentes
¿Qué es la pata de ganso?
La pata de ganso es una estructura tendinosa localizada a nivel de la rodilla, formado por la inserción de los tendones de tres músculos que son: recto interno (que recorre la cara interna del muslo desde la cadera a la rodilla y su movimiento afecta a ambas articulaciones, pertenece al grupo de los músculos aductores), sartorio (músculo de la región anterior del muslo, que se extiende desde la parte exterior del hueso ilíaco hasta la interior de la tibia en la pierna y permite flexionar la rodilla y separar y rotar la cadera hacia el exterior) y semitendinoso (que es un músculo flexor de rodilla y extensor de la cadera).
¿Qué ejercicios debo realizar cuando tengo tendinitis rotuliana?
Los ejercicios que se deben realizar para la tendinitis rotuliana son aquellos que tienen como objetivo fortalecer el músculo , como son:
Fortalecimiento muscular del cuádriceps , sin olvidar la cadera: Ayudan a recuperar la fuerza y aumenta el flujo sanguíneo.
Estiramiento del cuádriceps : Principalmente de forma estática (no implica ningún movimiento) que favorece la recuperación, prepara la musculatura y alivia el dolor.
Ejercicios isométricos : Son una forma de ejercitar los músculos que implica la contracción estática sin ningún movimiento visible en el ángulo de la articulación. Por ejemplo, las sentadillas en la pared son un ejercicio isométrico perfecto para fortalecer el cuádriceps sin dañar las rodillas.
La electroestimulación : Consiste en la aplicación de corriente eléctrica de forma controlada. Esto permite estimular y hacer trabajar a los músculos sin producir extrema tensión en los tendones.
Bandas elásticas : También son una alternativa que ayuda a fortalecer los músculos y proteger los tendones.
¿Qué es el ligamento rotuliano?
El ligamento rotuliano también conocido como tendón rotuliano o tendón patelar es la continuación del tendón del cuádriceps que pasa por debajo de la rótula . Se inserta, por un lado, en la rótula y, por otro, en la tuberosidad tibial. Une dos estructuras óseas y se trata de un cordón fibroso que mide unos 4 y 5 cm de largo, algo menos de 3cm de ancho y 1 cm de grosor.
El tendón rotuliano junto con el tendón del cuádriceps femoral participa en el movimiento de la rodilla y hacen posible la extensión de la pierna cuando se contrae el músculo del cuadriceps. Es una estructura fundamental que permite mantenernos de pie frente a la gravedad, necesario para caminar, correr y saltar.
¿La tendinitis se cura?
Sí, la tendinitis tiene grandes posibilidades de curarse . Para ello debe seguir un tratamiento adecuado y ser debidamente tratada.
¿Cuánto tiempo de recuperación requiere una tendinitis rotuliana?
El tiempo de recuperación que requiere una tendinitis rotuliana es de 4 a 5 semanas aproximadamente , aunque en algunas ocasiones puede durar meses. Lo ideal es no hacer deportes o actividades que puedan agravar la rodilla y empeorar las afecciones.

Enfermedad
Neuralgia
¿Qué es una neuralgia?
Una neuralgia es un dolor localizado en la distribución de uno (o más nervios) , donde se produce una lesión o irritación del mismo. Estos trastornos sensitivos pueden aparecer en cualquier parte del cuerpo. La neuralgia se produce en 25 de cada 100.000 personas y es el doble de frecuente en mujeres que en hombres, siendo más habituales en adultos mayores de 50 años, siendo muy poco frecuentes por debajo de esta edad. No pone en peligro la vida del paciente y aunque el dolor puede ser muy intenso, es una enfermedad considerada como leve.
Tipos de neuralgias
Neuralgia postherpética : es la que se produce en el nervio afectado por el herpes Zoster, que se mantiene tras la desaparición de las lesiones en la piel del herpes.
Neuralgia de trigémino : es la que afecta a las ramas del trigémino, nervio que se encuentran en la zona de la cara y que produce un dolor lacerante intermitente.
Neuralgia del glosofaríngeo : es la que afecta al nervio que da sensibilidad a la garganta.
Neuralgia o nefropatía diabética : es el daño sobre el nervio que se produce por glucemias elevadas de forma mantenida.
Causas de una neuralgia
Las causas de las neuralgias son muy diversas, entre ellas están enfermedades metabólicas como la diabetes, problemas de insuficiencia renal avanzada, daño por productos químicos, infecciones por herpes , porfiria, presión sobre los nervios por huesos, ligamentos o músculos, así como traumatismos.
Síntomas de una neuralgia
El síntoma más importante es el dolor lacerante , que puede darse en la piel de forma que el contacto con esta da lugar a un dolor intenso. Puede producirse también dolor en todo el recorrido nervioso agudo y punzante, que puede ser intermitente, o por el contrario continúo. El dolor puede ser similar al de una quemadura, además de que puede existir debilidad o parálisis de los músculos que dependen del nervio afectado.
Tratamiento para una neuralgia
El tratamiento de la neuralgia será diferente dependiendo de la intensidad y localización del dolor, pudiendo ser farmacológico, rehabilitador y/o quirúrgico . También pueden usarse ciertas terapias alternativas como la acupuntura y la biorretroalimentación.
En cuanto a los fármacos se usan antidepresivos, anticonvulsionantes, fármacos analgésicos, parches y cremas anestésicas.
En cuanto a las terapias quirúrgicas podemos tener la inyección de sustancias anestésicos en el nervio, los bloqueos nerviosos, la ablación del nervio por calor o por radiofrecuencia, y cirugías que alivian la presión del nervio.
La fisioterapia y la rehabilitación serán muy eficaces en caso de neuralgia postherpética.
Pruebas complementarias del tratamiento de una neuralgia
Para diagnosticar una neuralgia postherpética lo primero será un correcto examen clínic o con descripción del dolor por parte del paciente. Posteriormente se deberá explorar la sensibilidad, la fuerza y los reflejos de la zona afectada, pudiéndose observar incluso pérdida de masa muscular y de sudoración en la misma.
Se realizará una analítica de sangre para descartar causas como la diabetes o los problemas de insuficiencia renal como causa de la neuralgia.
Se podrá realizar una resonancia magnética o escáner para valorar la posibilidad de que el nervio se encuentre presionado por un músculo, hueso o tendón. Las ecografías también pueden ayudar al diagnóstico, y puede ser necesario el estudio con electromiograma para valorar la conducción nerviosa.
Factores desencadenantes de una neuralgia
Los factores desencadenantes de una neuralgia serán las infecciones por virus, el daño por compresión nerviosa por músculos, huesos y tendones, el daño por sustancias químicas, la diabetes y la insuficiencia renal.
Factores de riesgo de una neuralgia
Los principales factores de riesgo de una neuralgia son:
Inmunodepresión : puede dar lugar a infecciones por herpes.
Edad : las personas mayores de 50 años tiene mayor probabilidad de tener un neuralgia.
Diabetes e insuficiencia renal : los pacientes con diabetes mellitus de larga evolución y con mal control glucémico, y las personas con insuficiencia renal grave.
Complicaciones de la neuralgia
Dolor intenso con difícil control.
Complicaciones derivadas de la cirugía para el tratamiento (infecciones y/o hematomas)
Adormecimiento secundario a la terapia anticonvulsiva.
Problemas de concentración por fármacos antidepresivos.
Prevención de la neuralgia
Control estricto de las glucemias en pacientes diabéticos.
Medicación antirretroviral usada en las primeras 24 horas tras un herpes Zoster.
Control de la insuficiencia renal.
Especialidades a las que pertenece la neuralgia
La neuralgia será tratada por el neurólogo y el neurocirujano si hiciera falta intervención sobre el nervio, en algunos casos de compresión nerviosa por huesos, músculos o tendones, puede ser necesaria la intervención del traumatólogo para producir la descompresión del nervio.
Preguntas frecuentes:
¿Qué es una neuralgia del trigémino?
La neuralgia del trigémino es el dolor que se produce por af ectación del nervio trigémino, que es el que produce la inervación de la cara . Dicho nervio tiene tres ramas diferentes, una rama oftálmica, una rama para el maxilar inferior y otra para la mandíbula. Dependiendo de la zona afectada por el dolor la rama afectada será una u otra. Aunque pueden estar afectadas las dos zonas de la cara, no se suele producir dolor en ambas al mismo tiempo y el dolor será más frecuente en el lado derecho.
¿Cuál es el nervio trigémino?
El nervio trigémino o V par craneal es el nervio que inerva la cara . Es un nervio mixto, esto quiere decir, que tiene una parte motora y una parte sensitiva.
La rama oftálmica da sensibilidad a la frente, el cuero cabelludo, al párpado superior, a la córnea, a la nariz, y a la mucosa nasal.
La rama maxilar da inervación a: párpado inferior, mejilla, nariz, labio superior, dientes superiores, paladar y techo de la faringe.
La rama mandibular da sensibilidad a la cara y la parte anterior de la cabeza
¿Es hereditaria la neuralgia?
No, la neuralgia no es una enfermedad hereditaria, ya que no depende de ningún gen sino de factores externos que actúan sobre el nervio dando lugar a un daño del mismo.
Enfermedad
Osteocondritis
¿Qué es la osteocondritis?
La osteocondritis hace referencia a un proceso de inflamación de un cartílago y el hueso que tiene inmediatamente debajo (hueso subcondral) producida por una alteración vascular que origina una muerte (necrosis) del hueso y su cartílago , que puede llegar a desprenderse dentro de la articulación. Se trata de un conjunto variado de patologías según el lugar de afectación.
Es frecuente su aparición en niños y en adultos de 20-40 años. Son patología de una gravedad moderada y a que producen importante dolor e incapacidad funcional al paciente.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Tipos de osteocondritis
Existen diversos tipos de osteocondritis según la localización de la lesión, muchos de ellos denominados con nombres propios:
Enfermedad de Panner : afecta al húmero.
Enfermedad de Preiser : afecta a un hueso de la muñeca, el escafoides.
Enfermedad de Kienböck : afecta a un hueso de la muñeca, el semilunar.
Enfermedad de Legg Perthes Calve : afecta a la cadera.
Osteocondrosis de Van Neck : afecta al pubis.
Osteocondrosis de la columna intervertebral .
Cifosis de Scheuermann : afectación de la parte dorsal de la columna.
Enfermedad de Sinding Larsen Johansson : afectación del anclaje del tendón rotuliano en la rótula.
Diversas osteocondritis que afectan a huesos del pie : enfermedad de Kohler´s, enfermedad de Freiberg, enfermedad de Sever, osteocondritis disecante del astrágalo.
Causas de la osteocondritis
El mecanismo patogénico es la falta de aporte sanguíneo al hueso y al cartílago que lo cubre en la articulación debido a lesiones o presiones que disminuyen el flujo, oclusión de los vasos arteriales, por un efecto de taponamiento o por una interrupción mecánica, microtraumatismos. Esto hace que se produzca una muerte del tejido (necrosis) y en ocasiones desprendimiento del tejido afectado hacia el saco articular.
Síntomas de la osteocondritis
En general, en todas las osteocondritis aparece dolor en la articulación afectada, en ocasiones con intensidad progresiva, con limitación de su movimiento por el dolor, en ocasiones hay intensificación del dolor de forma nocturna y aparece un ligero edema en la articulación.
Tratamiento para la osteocondritis
En gran parte de las osteocondritis el tratamiento de elección es el reposo de la articulación afecta con inmovilización si es preciso, cuando exista mayor dolor. Se pueden tomar antiinflamatorios no esteroideos para controlar el dolor y la inflamación, así como analgésicos. En ocasiones los pacientes se benefician de un tratamiento fisioterápico. De forma más excepcional puede indicarse un tratamiento quirúrgico.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Pruebas complementarias del tratamiento de osteocondritis
Aparte de la exploración física y la entrevista clínica que se le realiza al paciente, es importante la realización de pruebas de imagen para el estudio del interior de la articulación con todos sus componentes. Es habitual que se precise la realización de una radiografía ósea y resonancia magnética nuclear . En ocasiones se precisa realizar una artroscopia diagnóstica para visualizar directamente las lesiones de la articulación (introducción por pequeñas incisiones de un pequeño tipo de tubo con una cámara y luz).
Factores desencadenantes de la osteocondritis
El factor desencadenante es una disminución del flujo sanguíneo hacia el cartílago y el hueso de la articulación.
Factores de riesgo de la osteocondritis
Realizar actividad física intensa.
Traumatismos articulares repetitivos.
Predisposición genética.
Condiciones constitucionales.
Alteraciones del desarrollo óseo.
Alteraciones de origen nervioso.
Infecciones óseas.
Enfermedades vasculares.
Tracción constante tendinosa.
Complicaciones de la osteocondritis
Dolor crónico en la articulación.
Destrucción articular con afectación del cartílago.
Artrosis.
Artritis crónica.
Prevención de la osteocondritis
Uso de dispositivos de prevención de las articulaciones.
Evitar el sobreesfuerzo articular.
Efectuar adecuadamente los movimientos en los distintos deportes.
Realizar calentamiento adecuado previo al ejercicio.
Especialidades a las que pertenece la osteocondritis
Es una patología cuyo manejo se realiza por los especialistas en traumatología.
Preguntas frecuentes
¿A qué personas afecta la osteocondritis?
A personas adultas jóvenes que practican ejercicio físico de forma habitual y en niños y adolescentes en fase de crecimiento, sobre todo.
¿Qué es la osteocondrosis?
La osteocondrosis es la degeneración o necrosis de un centro de formación de hueso (centro de osificación), seguida de su regeneración, especialmente en niños.
¿Qué es el síndrome de Tietze?
Es una osteocondritis producida en alguna de las articulaciones condrocostales (de una costilla con el esternón) que produce un dolor torácico muy agudo y molesto que aumenta con los movimientos y la respiración.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.

Enfermedad
Neuroma de Morton
¿Qué es el neuroma de Morton?
El neuroma de morton también llamado neuroma interdigital o neuroma plantar, es una degeneración del nervio digital plantar, acompañado de un engrosamiento (fibrosis) del tejido que lo rodea , que se extiende a los dedos del pie y que comprime e irrita el nervio. No es canceroso, pero si una afección dolorosa que afecta al metatarso.
Se localiza usualmente en la base del tercer y cuarto dedo del pie (metatarsiano), aunque en ocasiones puede aparecer en el segundo y tercer metatarsiano.
Es más frecuente en mujeres que en hombres y puede producirse a cualquier edad. Es una patología muy común , no es grave, pero si no se trata puede producir daños permanentes en el nervio.
Causas del neuroma de Morton
Las causas del neuroma de Morton, es la irritación por compresión del nervio interdigital entre las cabezas metatarsianas, que puede producirse por una sobrecarga mecánica durante un largo periodo de tiempo.
Una irritación en el pulpejo del pie, como cuando se corre, un traumatismo o presión excesiva como un aumento de carga en la zona externa del pie, que no está diseñada para soportar, lo que hace que el nervio que pasa por el espacio intermetatarsal se encuentre atrapado y se lesione.
El uso del zapato de punta estrecha y tacón alto puede favorecer su aparición ya que ocasiona mayor dorsiflexión de los dedos y compresión de la zona metatarsal.
Una pronación del pie muy brusca cuando se camina o se corre también puede tener un efecto directo en la generación del neuroma.
Las deformidades digitales en garra o en martillo , estos dedos se encuentran en una posición en la que el nervio se encuentra en tensión continua lo que favorece su lesión.
Síntomas del neuroma de Morton
Dolor en el pie, con pinchazos asociados a una corriente eléctrica.
Sensación anormal del pie, como de quemazón.
Irradiación a los dedos de los pies.
Entumecimiento o calambre.
Hinchazón del pie alrededor del nervio afectado.
Incapacidad para calzarse debido al dolor.
Estos síntomas pueden agravarse conforme va creciendo el neuroma y la lesión del nervio se hace permanente.
Tratamiento para el neuroma de Morton
El tratamiento del neuroma de Morton puede consistir en dos formas, un tratamiento conservador o terapéutico y la cirugía.
El tratamiento conservador terapéutico puede incluir:
Cambio del calzado , usar calzado adecuado con buena capacidad para los dedos y con un tacón moderado. Que permita que los huesos se desplieguen y pueda reducir la presión en el nervio.
Ortesis, aplicación de almohadillas y plantillas ortopédicas a medida, también ayuda a aliviar la irritación ya que levantan y separan los huesos, lo que reduce la presión sobre el nervio.
Fisioterapia , como aplicación de ultrasonidos, masajes profundos del tejido, ejercicios de estiramiento y de fortalecimiento del pie, con el propósito de desinflamar la zona, disminuir los síntomas y dar mayor flexibilidad en el pie.
Analgésicos y antiinflamatorios no esteroideos como paracetamol e ibuprofeno, pueden ayudar a reducir el dolor y la inflamación.
Infiltraciones con anestésicos y corticoides , pueden reducir el dolor, la hinchazón e inflamación del nervio.
Tratamiento quirúrgico: Si el tratamiento conservador no funciona, puede ser necesario acudir a la cirugía, donde se puede extirpar (eliminar) una pequeña porción del nervio o liberar el tejido que cubre el nervio afectado. El periodo de recuperación es leve.
Pruebas complementarias del tratamiento del neuroma de Morton
Las pruebas diagnósticas del tratamiento del neuroma de morton, se debe iniciar con una historia clínica y un examen físico , donde el médico va a palpar un chasquido en la zona de los huesos de los pies y ejerce presión para tratar de localizar el punto doloroso.
Las pruebas complementarias que se utilizan son, la radiografía que se hace para descartar fracturas o fisuras de un hueso y artritis en las articulaciones que unen los dedos con el pie. Ya que le neuroma no suele ser visible en esta prueba.
Resonancia magnética : es el método diagnóstico por imagen más específico para identificar estos neuromas, permite observar la lesión y confirmar el diagnóstico de forma más precisa.
También la ecografía es otro método por imagen, menos invasivo que la resonancia magnética (RM), aunque la imagen no se observa tan nítida como en la RM.
Factores desencadenantes del neuroma de Morton
No existen factores desencadenantes del neuroma de Morton.
Factores de riesgo del neuroma de Morton
Los factores de riesgo del neuroma de Morton son:
El sexo , es más frecuente en mujeres que en hombre.
Calzado inadecuado , de punta estrecha o tacón alto, ya que favorece a la compresión de los dedos.
Deformidades digitales en garra o en martillo , que produce que el nervio se encuentre en tensión continua.
La obesidad , el sobrepeso ejerce una sobrecarga en los metatarsianos.
Los microtraumatismos que se hacer a repetición cuando se camina o se corre va lesionando el nervio.
Realizar deportes de alto impacto como el salto, baloncesto, volibol y futbol.
Ser fumador , ingerir bebidas alcohólicas y una mala dieta, también puede ser factores que causan el neuroma de Morton.
Complicaciones del neuroma de Morton
Las complicaciones del neuroma de Morton son:
Daño permanente en el nervio digital plantar.
Dolor crónico.
Problemas para realizar alguna actividad que ejerza presión en esa parte del pie
Prevención del neuroma de Morton
La prevención del neuroma de Morton consiste en:
Utilizar un calzado adecuado y con un tacón moderado. No superior a 4 cm de altura.
Consulte a su médico, podólogo y fisioterapeuta en cuanto note algún síntoma.
Mantener un peso adecuado.
Evitar los deportes de alto impacto.
Evitar el consumo de bebidas alcohólicas y el tabaco.
Consumir una dieta adecuada y equilibrada.
Especialidades a las que pertenece el neuroma de Morton
Las especiales que tratan el neuroma de Morton son la podología, que estudia el diagnóstico y tratamiento de las enfermedades y las alteraciones que afectan los pies. Y la traumatología y ortopedia, se dedica al estudio del aparato locomotor.
Preguntas frecuentes:
¿Qué es la metatarsalgia?
Es una afección que produce dolor e inflamación en la bola de los pies (metatarso), la región del antepié situada entre el tarso y las falanges de pies, es decir, del inicio de los dedos, que se acentúa más al caminar, correr o usar zapatos.
¿Qué es la bursitis?
Es la inflamación de la bursa, una especie de saco o bolsa lleno de líquido, que proporciona amortiguación , que permite disminuir la fricción del hueso con los tejidos blandos (músculo, tendones y piel) y alrededor de las articulaciones. Se produce cuando se usa demasiado una articulación o por una lesión.
¿Qué es la bursitis trocantérea?
Es la inflamación dolorosa de la bursa que cubre la parte exterior o lateral de la cadera y que se conoce como la bursa del trocánter mayor.
¿Qué es el trocánter?
Son cada una de las dos proyecciones óseas del extremo del fémur que se articula con la cadera y que sirven como punto de inserción de varios músculos y que se llaman trocánter mayor y trocánter menor.
¿Qué es la cadera en resorte?
La cadera en resorte o coxa saltans, es una afección que se caracteriza por la existencia de un chasquido que ocurre en la articulación de la cadera o alrededor de la misma. Causada por el resalte producido al deslizarse un músculo o tendón sobre un saliente óseo a nivel de la articulación de la cadera.

Enfermedad
Luxación
¿Qué es una luxación?
La luxación, también conocida como dislocación, se da cuando dos huesos que forman una articulación pierden su contacto. Esto hace que la articulación pierda su función, y se puede dar en codo, hombro, cadera, rótula y casi cualquier articulación del cuerpo, con una epidemiología variada. Así, las luxaciones de cadera están relacionadas con procesos accidentales en coches o con deportes de invierno cuando se trata de adultos, la luxación congénita de cadera se da en 2 de cada 1.000 nacimientos, la luxación de codo, que es traumática se da en 6 -8 de cada 100.000 habitantes/año, la luxación de hombro se va a dar en hombres en la segunda década de la vida con posibilidad de recurrencia, y en mujeres en la sexta década con menor recurrencia. Las luxaciones son una urgencia médica que debe de ser valorada y reducida por un médico de forma urgente, ya que el demorar la atención médica puede dar lugar a daño en los tejido de alrededor. Es una enfermedad leve.
Tipos de luxaciones
Las luxaciones se pueden clasificar según la articulación en que se produce como:
Luxación de cadera.
Luxación de codo.
Luxación de hombro.
Luxación de rótula.
Luxación de mandíbula.
También se pueden clasificar según la zona hacia la que se luxa, pudiendo ser así lucaciones anteriores o luxaciones posteriores.
Causas de una luxación
Luxación de hombro : se produce por un golpe o caída puede ser anterior o posterior.
Luxación de cadera : se da por golpes fuerte. Suele estar relacionada con accidentes de tráfico o de deportes de invierno, y también puede ser anterior o posterior.
Luxación de rodilla : se suele producir por golpes con el pie fijo y rotaciones de la rodilla.
Luxación de codo : es más común en niños menores de 5 años, teniendo especial importancia al llevar al niño de la mano y tirar del brazo.
Síntomas de una luxación
Los síntomas son dolor en la articulación afectada con hematoma en la zona , deformidad, incapacidad para la movilidad e inflamación articular. Puede haber coloración azulada de la piel cuando hay compromiso vascular y puede producirse también hormigueo de la zona
Tratamiento para una luxación
El tratamiento de la luxación será colocar de nuevo la articulación en su sitio. Para ello puede ser necesario anestesiar la zona y, en algunos casos, se hace mediante anestesia general. Esta colocación debe ser realizada siempre por un médico traumatólogo experimentado, nunca debe reducirse una luxación por parte del propio paciente, ya que esto puede dar lugar a daño en las estructuras adyacentes.
En las luxaciones a nivel del hombro que suelen ser recidivantes, puede ser necesaria una cirugía posterior a la reducción para estabilizar la articulación y evitar dicha recidiva.
Las luxaciones congénitas de cadera en los niños menores de 6 meses van a usar el arnés de Paulik . Si con esto no se consigue corregir el problema, tras tres semanas se va a proceder a reducir con cirugía y se pondrá una fijación con escayola para mantener la cadera en su sitio. Esa escayola se mantendrá un mes para luego volver al arnés. Cuando la cadera es luxable se va a realizar un tratamiento con triple pañal para mantenerla en su sitio.
Pruebas complementarias del tratamiento de una luxación
Las pruebas complementarias para el diagnóstico serán las radiografías de las zonas afectadas y también se pueden realizar resonancias magnéticas para valorar posibles daños a nivel de ligamentos. En los niños se van a realizar ecografías para poder valorar las caderas.
Factores desencadenantes de una luxación
El factor desencadenante de una luxación es un golpe o caída.
Factores de riesgo de una luxación
El factor de riesgo principal para un luxacion es haber tenido otra previamente, ya que las recidivas son muy frecuentes.
Complicaciones de una luxación
Daño ligamentoso
Daño neurológico.
Daño vascular.
Prevención de luxaciones
Prevenir accidentes de tráfico.
LLevar cinturón de seguridad.
Retirar alfombras.
Retirar muebles.
Realizar deportes de inviernos con seguridad.
No tirar a niños pequeños de la mano.
Especialidades a las que pertenece una luxación
Las luxaciones deben ser tratadas por un médico traumatólogo
Preguntas frecuentes:
¿Cuáles son los primeros auxilios ante una luxación?
En primer lugar, no se debe movilizar al enfermo si se trata de daño en la zona de cuello, espalda o en la zona de la cadera. En caso de que el daño sea en el hombro, la mano, o el codo, se deberá inmovilizar la articulación sin desplazarla y sin apretarla en exceso . Con un cabestrillo con un pañuelo o venda puede ser suficiente, se puede poner frío local, que aliviará el dolor y además evitará la inflamación.
¿Cuál es la luxación más frecuente?
La luxación más frecuente en adultos es la luxación de hombro y en niños la luxación de codo . Ambas se pueden producir por caídas, en los niños la forma de producirse la lesión además de las caídas, es cuando se tiró fuerte del brazo del niño, al llevarle de la mano.
¿Qué es una subluxación?
La subluxación de una articulación se da cuando se altera la continuidad de un hueso con otro, pero no totalmente . Puede dar lugar a compromiso de partes blandas, ya sea a nivel ligamentoso, de vasos sanguíneos o de nervios. Si no se reducen de forma rápida pueden dañar estos tejidos y producir daños importantes

Enfermedad
Hernia Discal
¿Qué es una hernia discal?
La hernia discal se produce cuando un disco intervertebral se desplaza de su lugar y protruye sobre la médula a una raíz nerviosa , dando lugar a dolor por irritación de la misma. Es una dolencia muy frecuente que puede producirse hasta en el 45% de las personas mayores de 45 años y produce entre el 1 y el 3% de los dolores de espalda. Cuando la hernia discal presiona sobre la zona caudal se puede producir una necesidad de cirugía inmediata, este es un proceso poco frecuente. Se trata de una enfermedad leve pero crónica y bastante dolorosa.
Tipos de hernias de columna
Los tipos de hernia de columna son:
Hernia central : el disco protruye hacia la zona central.
Hernia lateral : el disco protruye hacia los agujeros de conjunción de las vértebras.
Hernia masiva : se protruye todo el disco, siendo poco común.
Hernia parcial : solo protruye el núcleo pulposo.
Hernia cervical : la que se produce en la zona del cuello.
Hernia discal : se produce en la zona media de la espalda.
Hernia lumbar : se produce en la zona baja de la espalda.
Causas de una hernia discal
Las causas más comunes de la hernia discal van a ser, la degeneración o el envejecimiento articular, los microtraumatismos, los movimientos de flexión y extensión del tronco cargando mucho peso , los movimientos de rotación de la espalda estando sentado, como los que se hacen en las sillas giratorias empujando con los pies, el exceso de peso y la atrofia muscular por falta de ejercicio.
Síntomas de una hernia discal
El síntoma principal es el dolor que, en las hernias cervicales se irradia hacia los brazos, en la zona dorsal se irradiará hacia la cintura, y en las hernias lumbares irá en dirección a las piernas pudiendo llegar hasta los pies. Es un dolor lacerante, que algunos pacientes describen como una corriente eléctrica y que puede ir acompañado de sensación de adormecimiento u hormigueo de la zona afectada , pudiendo llegar a producir debilidad en la musculatura de dicha zona.
Tratamiento para la hernia discal
El tratamiento de la hernia discal será médico, fisioterápico, quirúrgico y con terapias alternativas como la acupuntura.
El tratamiento médico incluye analgésicos, relajantes musculares y fármacos anticonvulsionantes , como la Pregabalina y Gabapentina , que han demostrado su eficacia a la hora de tratar el dolor neurológico de forma eficaz.
El tratamiento fisioterápico será mediante manipulación por masajes, punciones secas en puntos gatillo , ejercicios que permitan fortalecer la musculatura de la espalda, aprendizaje de control de la postura, y medidas como la descompresión axial del espacio intervertebral.
La cirugía tiene en el momento actual diferentes técnicas mínimamente invasivas, así, existe la inyección de ozono en el disco afectado mediante microagujas, la micro discopatía percutánea y la nucleoplastia directa , en la cual se procede a la vaporización del disco herniado. Por último está la discectomía, en la cual el cirujano retira la lámina vertebral haciendo lo mismo posteriormente con el disco.
La acupuntura y la electroacupuntura pueden ser tambien métodos alternativos de tratamiento.
Pruebas complementarias del tratamiento de la hernia discal.
Las pruebas complementarias de la hernia de disco serán pruebas de imagen como el escáner o la resonancia magnética . También se realiza un electromiogram a para valorar la posible afectación neurológica.
Factores desencadenantes de una hernia discal
El factor desencadenante suele ser el envejecimiento, ya que la mayoría de las hernias tienen un origen degenerativo.
Factores de riesgo de una hernia discal
El exceso de peso, la falta de ejercicio y el trabajo con movimientos de flexoextensión de la columna con peso, son las causas principales de esta enfermedad,
Complicaciones de una hernia discal
Compresión de médula espinal.
Pérdida de movimiento y fuerza en las extremidades.
Pérdida del control de esfínteres.
Pérdida de la sensibilidad en las extremidades.
Prevención de una hernia discal
Mantener el peso ideal.
Hacer ejercicio que permita fortalecer musculatura espalda.
Control de la postura.
Realizar la carga de pesos de modo adecuado.
Especialidades a las que pertenece una hernia discal
El especialista de la hernia de disco será el traumatólogo o el neurocirujano, pero también se suele consultar a médicos rehabilitadores o fisioterapeutas.
Preguntas frecuentes:
¿Qué es un médico quiropráctico?
Realmente la quiropraxia no es una especialidad médica, esto quiere decir que no es necesario ser médico para ser quiropráctico. En la mayoría de los casos son fisioterapeutas que se han especializado en la quiropraxia, que es una forma de masaje osteo muscular.
¿Qué alternativas a la cirugía hay en el tratamiento de una hernia discal?
Las hernias discales se pueden tratar con fármacos como analgésicos y anticonvulsivantes, tratamientos fisioterapéuticos para fortalecer la espalda y el estiramiento axial, y, en algunos casos, con técnicas quirúrgicas mínimamente invasivas como son la microdiscopalstia percutánea o las inyecciones de ozono.
¿Me puedo quedar paralítico por una hernia discal?
Una hernia discal en teoría podría dañar de forma importante la médula, pero los métodos quirúrgicos actuales impiden que esto ocurra , ya que cuando hay daño medular se procede a operar de forma urgente.
¿Qué deportes puede realizar una persona con hernia discal?
Se podrán hacer aquellos deportes que no tengan un importante impacto sobre la espalda , entre ellos caminar a paso rápido durante una hora al día, la natación, en la cual no hay peso sobre la espalda, y el pilates. Se deberán evitar deportes que supongan dar saltos.
¿Es lo mismo una protrusión que una hernia discal?
No. En la protrusión discal, el disco se ha desplazado pero no daña raíces nerviosas ni la médula. En la hernia discal no solo protruye el disco, si no que este estrecha el canal medular, o la salida de la raíz nerviosa por el agujero de conjunción.
Enfermedad
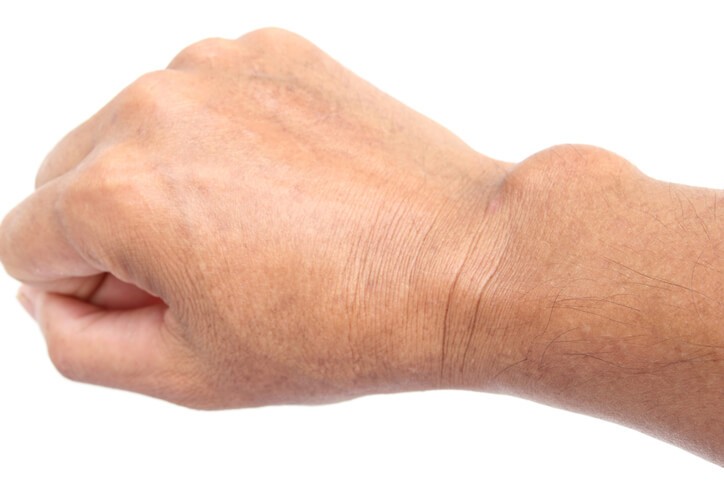
Ganglión
¿Qué es un ganglión?
También conocido como quiste sinovial, quiste ganglionar o glangioma, un ganglión es un quiste que se produce por la acumulación de líquido sinovial en las articulaciones , sobre todo en las muñecas y tobillos. Pertenece a la especialidad de reumatología y la traumatología y es una dolencia de tipo grave.
Tipos de gangliones
El ganglión puede aparecer en diferentes zonas articulares, sin embargo, no existe una clasificación específica de los tipos de gangliones. La zona más frecuente donde se producen es en las muñecas y en los tobillos.
Causas de un ganglión
Un ganglión es un bulto benigno que se produce en los tendones o articulaciones de las muñecas y tobillos generalmente. Estos bultos suelen tener forma redonda u ovalada y en su interior reside un líquido de textura gelatinosa.
Suelen tener unos 3 centímetros de diámetro y se forma al moverse los tendones o tejidos de la articulación de su zona normal, aglutinándose y formándose el bulto.
Síntomas de un ganglión
Los principales signos y síntomas que indican la presencia de un ganglión son:
Aparición de bultos en las articulaciones, sobre todo en las manos o pies.
Bultos en forma redonda u ovalada.
No suelen presentar dolores, a no ser que presionen un nervio.
Debilidad muscular.
Tratamiento para el ganglión
Por lo general un ganglión no suele requerir un tratamiento exhaustivo a no ser que genere dolor o limitaciones del movimiento, en cuyo caso, el paciente podrá ser tratado según la gravedad con:
Inmovilizar la zona : de esta forma se previene que el quiste se haga más grande, de la misma forma que evita el dolor y hace que el tamaño del quiste se minimice.
Intervención quirúrgica : en algunos casos es necesario recurrir a una cirugía para eliminar totalmente el quiste.
Aspiración por aguja : esta técnica se emplea para mediante el uso de una aguja a través de la cual se aspira o se drena todo el líquido que contiene en su interior.
A pesar de eliminar el quiste por cualquiera de las técnicas anteriores este puede volver a aparecer.
Pruebas complementarias del tratamiento de ganglión
Para evaluar si el paciente presenta un ganglión el médico realizará una exploración física de la zona donde se encuentre el bulto. De esta forma evaluará si tiene dolor o no ante la presión y con una luz podrá comprobar si está relleno de líquido sinovial, o si, por el contrario, se trata de un forma sólida.
Por último, para cerciorarse del diagnóstico, el médico solicitará pruebas de imagen e incluso una aspiración por la cual se extrae líquido del bulto para evaluarlo.
Factores desencadenantes de los gangliones
Los gangliones se producen porque el tendón o el tejido articular se desplaza de su posición normal, por tanto, cualquier sobreesfuerzo, tensión o actividad que provoque esta desviación, será un factor desencadenante del ganglión.
Factores de riesgo de un ganglión
A pesar de que el ganglión se puede presentar en cualquier persona, hay una serie de factores de riesgo que aumentan la probabilidad de padecerlas:
Sexo : es más común en mujeres que en hombres.
Edad : las mujeres de entre 20 y 40 años tienen mayor riesgo de padecerlo. Las personas mayores de 65 años son otro sector de riesgo.
Antecedentes clínicos : si el paciente sufre artrosis o ha sufrido alguna lesión articular o en el tendón el riesgo de sufrir, el ganglión aumenta.
Complicaciones de un ganglión
Pérdida parcial del movimiento.
Anomalía o lesión nerviosa y/o vascular.
Reaparición del ganglión.
Cicatrices dolorosas y poco estéticas.
Prevención de los gangliones
Práctica de ejercicios de relajación.
Practicar estiramientos.
Evitar mantener la muñeca en posición tensa durante mucho tiempo.
No realizar actividades que aumenten la presión de la muñeca.
Evitar posturas con presión extrema en las muñecas a la hora de dormir.
Especialidades a las que pertenece un ganglión
El ganglión es una enfermedad que ha de ser tratada por la especialidad médica de reumatología.
Preguntas frecuentes:
¿Qué pasa si tienes un ganglión duro en la muñeca?
El ganglión es un tumor benigno , es decir, no produce cáncer, por tanto, si se presenta en la muñeca o en cualquier otra parte y no produce molestias ni dolor, el principal tratamiento será reposo . En caso contrario, el paciente podrá tener inmovilizada la zona durante algunas semanas o necesitar una intervención quirúrgica para devolver el movimiento a la muñeca.
¿Qué es un quiste sinovial en la columna?
Un quiste sinovial en la columna supone la acumulación de líquido cefalorraquídeo en la zona baja de la columna vertebral , lo que puede producir la ciática en el paciente. Suelen ser dolorosos y también pueden encontrarse en otras zonas de la columna vertebral, aunque son bastante menos frecuentes. Se les conoce como quistes de Tarlov.
¿Qué es un fibroma en el pie?
El fibroma plantar es el ganglión que se desarrolla en el pie debido a una acumulación de líquido sinovial. Se encuentra localizado entre la capa de piel y la primera capa muscular.
¿Qué es un quiste en la rodilla?
Este quiste recibe el nombre de Baker y se produce cuando la rodilla se hincha debido a un aumento de la presión en la articulación , por una acumulación excesiva de líquido sinovial en la rodilla. En pacientes de edad avanzada puede desencadenar en una artritis.
¿Qué es un quiste radicular?
Un quiste radicular es el que se produce en la zona bucal del paciente, generalmente en la raíz del diente. Suelen ser quistes indoloros que se desencadenan por caries o lesiones dentales.

Enfermedad
Fractura de Colles
¿Qué es una fractura de colles?
También conocida como fractura de la zona más próxima a la mano del radio o muñeca quebrada, es una fractura genérica del disco del radio que tiene una incidencia de entre 250 y 300/100.000 personas/año y es más frecuente en mujeres que en varones. En la mujer se vuelve más común a partir de los 45 años, sin embargo, en el varón su incidencia se mantiene constante independientemente de la edad.
Tipos de fracturas del radio
La fractura de radio se divide en cuatro tipos:
Colles: esta es la fractura más común. Se produce tras una caída hacia delante en la cual el paciente apoya la mano.
Chauffeur: fractura del radio en la cual la muñeca se desplaza hacia fuera y la palma de la mano hacia delante. Se produce tras una caída con el brazo extendido.
Barton: en este caso la rotura del radio se produce en el extremo y además se da con una dislocación de la articulación.
Smith : rotura del radio similar a la de Colles pero en la caída la muñeca se apoya hacia atrás.
Causas de la fractura de colles
La fractura de Colles es una rotura de uno o más huesos de la muñeca cuya causa principal suele producirse al apoyar la mano o muñeca ante una caída.
Estas caídas suelen ser sobre todo durante la práctica de deportes y aumenta el riesgo si el paciente sufre osteoporosis.
Síntomas de la fractura de colles
Ante una caída se pueden dar una serie de síntomas por los cuales el paciente deberá acudir al médico ante la posibilidad de una fractura de Colles.
Los principales síntomas que pueden indicar esa fractura son:
Dolor intenso en la zona de la muñeca.
Hinchazón de la zona local.
Moratones.
Rigidez muscular.
Limitación de movimiento en la muñeca y manos.
Tratamiento para la fractura de colles
El principal tratamiento ante una fractura de colles es la inmovilización de la zona mediante un yeso para ayudar a que los huesos suelden de nuevo. También se indica la toma de medicamentos para aliviar el dolor.
En algunas ocasiones si se produce una fractura abierta, hay complicaciones en la soldadura de los huesos o no ha sido una fractura limpia es necesario practicar una cirugía para colocar unos tornillos o placas de manera que los huesos se mantengan en la posición necesaria para su recuperación.
Tras el tratamiento, tanto de cirugía como de inmovilización con yeso es posible que el paciente requiera rehabilitación para recuperar la movilidad plena de la mano o muñeca.
Pruebas complementarias del tratamiento de fractura de colles
Ante la posibilidad de una fractura ósea se realiza un diagnóstico por imagen.
En un primer momento el traumatólogo realizará una breve exploración física de la zona posiblemente fracturada y después procederá a pedir la realización de una radiografía o resonancia magnética.
Factores desencadenantes de una fractura de colles
El principal factor desencadenante de una fractura de Colles suele ser una caída en la cual el hueso se fractura al apoyar la muñeca para evitar el golpe. Esta caída suele producirse por la práctica de deporte.
Factores de riesgo de una fractura de colles
Existen una serie de factores de riesgo que pueden aumentar la posibilidad de que el paciente sufra una fractura de Colles. Estos dos factores son que el paciente padezca osteoporosis (una enfermedad que produce debilidad en los huesos) o que practiquen ciertos deportes que tengan un alto riesgo de que se produzca una fractura como el rugby, el esquí o el fútbol.
Complicaciones de una fractura de colles
Artrosis.
Artritis.
Rigidez muscular o dolor crónico.
Rotura de los nervios o tendones de la muñeca.
Hemorragia interna por la rotura de los vasos sanguíneos.
Prevención de una fractura de colles
Tomar calcio.
Usar protecciones en el cuerpo.
Evitar deportes extremos.
Usar muñequeras.
Especialidades a las que pertenece la fractura de colles
La fractura de Colles es un tipo de fractura ósea del radio de manera que es tratada por los especialistas de traumatología.
Preguntas frecuentes:
¿Qué secuelas deja una fractura de colles?
Las principales secuelas que deja una fractura de colles son limitaciones funcionales de la muñeca, dolor crónico e inflamación de la zona.
¿Cuáles son los cuidados después de una operación de fractura de colles?
Tras la operación es importante que el paciente mantenga el brazo por encima de la altura del corazón para reducir la hinchazón. También deberá colocar hielo en la zona local para evitar dolores.
Por otro lado, tendrá que realizar la cura de los puntos de sutura según le haya indicado su médico.
¿Cuánto tiempo tarda en curar una fractura de colles?
La soldadura de los huesos de la muñeca tarda entre 4 y 8 semanas en recuperar su posición original, sin embargo después la necesidad de rehabilitación alarga el proceso de curación 4 semanas más.
¿Qué alimentos ayudan a soldar los huesos?
Los alimentos que ayudan a la soldadura de los huesos son aquellos ricos en calcio, proteínas, vitamina D, vitamina K y antioxidantes.
Algunos de estos alimentos son: leche, yogur, pescado, cereales, brócoli, nueces, etc.
¿Cuánto tiempo debo llevar yeso en una fractura de colles?
Según el tipo de rotura y la anatomía del paciente así será el tiempo que el paciente deberá llevar el yeso, siendo entre 4 y 8 semanas.

Enfermedad
Esguince de Rodilla
¿Qué es un esguince de rodilla?
Un esguince de rodilla ocurre cuando uno o más ligamentos de su rodilla se estiran o desgarran súbitamente , que puede ser parcial o totalmente. Los ligamentos son tejidos cuya función es mantener unidos los huesos, sostener la rodilla y mantener alineada la articulación.
Es una lesión muy frecuente en jóvenes y adultos que practican deportes de contacto , como el fútbol, baloncesto, balonmano, rugby, hockey, etc. Es una de las lesiones traumatológicas más comunes en urgencias. Puede ser una lesión leve que podría derivar en grave si no se trata correctamente. Esto va depender del grado de la lesión, la causa del esguince, el tratamiento y el tiempo de recuperación.
Tipos de esguince de rodilla
El esguince de rodilla se clasifica según la gravedad de la lesión en los ligamentos, estos son:
Esguince de rodilla grado 1 : estos tipos de esguinces implican solo una pequeña cantidad de estiramiento o desgaste de las fibras del ligamento. La persona puede experimentar leve hinchazón, dolor, o derrames, pero todavía puede poner peso sobre la pierna afectada.
Esguince de rodilla grado 2: estos tipos de esguinces significan que el ligamento lesionado se rasga parcialmente. Si se coloca peso sobre la pierna afectada, la rodilla puede sentirse inestable y dolorosa.
Esguince de rodilla grado 3: estos tipos de esguinces son los más graves, implica un desgarro completo de un ligamento. En algunos casos, el ligamento se puede separar del hueso. La hinchazón y los derrames pueden ser severos y puede ser difícil o imposible poner peso sobre la pierna afectada.
Causas del esguince de rodilla
Los esguinces de rodilla se producen cuando uno de los 4 ligamentos que ayudan a sujetar la articulación sufre un estiramiento o desgarro súbito, que puede ser parcial o total.
Los ligamentos conectan los huesos entre sí. Los que están por fuera de la articulación de la rodilla se denominan:
Ligamento lateral interno
Ligamento lateral externo
Estos sustentan la rodilla, proporcionando estabilidad y limitando el movimiento lateral.
Los ligamentos que están en el interior de la articulación de la rodilla se denominan:
Ligamento cruzado anterior
Ligamento cruzado posterior
Se denominan cruzados porque están en forma de cruz. El ligamento cruzado anterior cruza por delante del ligamento cruzado posterior. Estos ligamentos proporcionan estabilidad a la rodilla en diferentes posiciones, especialmente cuando la articulación de la rodilla se mueve hacia adelante y hacia atrás.
Estas lesiones pueden ocurrir al hacer movimientos que no son normales en la rodilla, estos incluyen deportes donde se apoya el pie y gira rápidamente la rodilla. Son aquellos en los que se corre y se detiene de forma repentina cambiando rápido de dirección, y en los que se salta y se aterriza.
También torcedura forzada de la rodilla, cambiar el peso de la pierna mientras se corre, se realizan ciertas actividades donde se tiene que hacer giros rápidos o inesperados de las rodillas, que causan una extensión anormal de la misma y pueden causar un esguince.
Los esguinces pueden ser causados por golpes o choques en la parte frontal, en los lados,(externo y interno) o en la parte trasera de las rodillas (posterior), también al tropezar y caer sobre las rodillas cuando están dobladas y el pie está firme sobre el suelo.
Síntomas del esguince de rodilla
Los signos y síntomas del esguince de la rodilla incluyen, entre otros síntomas:
Rigidez o disminución en movimiento.
Dificultad para caminar.
Dolor o inflamación.
Sentir o escuchar un chasquido en la articulación.
Rodilla que se traba al caminar.
Inflamación o hematomas (moretones).
Enrojecimiento de la zona afectada.
Incapacidad para soportar peso.
Tratamiento para el esguince de rodilla
El tratamiento dependerá de tres factores: el grado del l tipo de lesión; el ligamento afectado y la gravedad del esguince de rodilla.
Grado I: se debe realiza un tratamiento conservador basado la aplicación de hielo, la toma de antiinflamatorios y el uso de una rodillera articulada que mantendrá el ligamento en su sitio y controlará los movimientos de la rodilla.
Grado II: es necesario mantener la rodilla inmovilizada con el fin de que el ligamento pueda cicatrizar convenientemente. Será necesario el uso de muletas y un periodo de fisioterapia después de retirada la escayola.
Grado III: implica la necesidad de recurrir a la cirugía para restablecer su integridad y evitar la inestabilidad de la articulación. También será necesario realizar rehabilitación.
Pruebas complementarias del tratamiento de esguince de rodilla
Para el diagnóstico y tratamiento del esguince de rodilla es necesario realizar pruebas complementarias como: radiografías (rayos X) o imágenes con resonancia magnética (RM)
Factores desencadenantes del esguince de rodilla
Cuando uno de los cuatro ligamentos que sujetan la articulación sufre un súbito estiramiento o se desgarra parcial o totalmente, podría desencadenar en un esguince de rodilla.
En Savia, compra una resonancia magnética de rodilla o una radiografía de rodilla sin esperas y en los mejores centros
Factores de riesgo del esguince de rodilla
Los factores de riesgo del esguince de rodilla incluyen, entre otros factores:
Jóvenes deportistas.
Calzado inadecuado.
Lesión previa: si previamente se ha lesionado un ligamento de la rodilla aumenta la posibilidad de una nueva lesión.
Esfuerzo excesivo.
Deportes de contacto, como por ejemplo: fútbol, rugby, baloncesto o hockey.
Complicaciones del esguince de rodilla
Las complicaciones del esguince de rodilla incluyen:
Dolor de rodilla crónico.
Artritis en la articulación de la rodilla.
Inestabilidad crónica de la articulación de la rodilla.
Lesión en el menisco de la rodilla (cartílago en forma de media luna que funciona como amortiguador de la rodilla).
Prevención del esguince de rodilla
Para prevenir el esguince de rodilla es necesario:
Realizar ejercicios con frecuencia para mantenerse en buena forma.
Utilizar el equipo adecuado para hacer deportes.
Realizar un precalentamiento antes de hacer ejercicio o practicar deportes.
Adherirse a un programa de entrenamiento adecuado en función al estado físico de cada uno.
Especialidades a las que pertenece el esguince de rodilla
El esguince de rodilla pertenece a las especialidades de ortopedia y traumatología. Es la especialidad médica que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano y del aparato locomotor. La traumatología también se especializa en los traumatismos y en sus consecuencias y en el estudio de patologías congénitas.
Preguntas frecuentes:
¿Cómo saber si hay un esguince de rodilla o una rotura de ligamentos?
Un esguince de rodilla provoca mucho dolor y limitación funcional , pero no siempre significa que hay una rotura completa. La única forma de asegurarnos de si hay o no una rotura completa de ligamentos es a través de una resonancia magnética .
¿Cuánto dura la recuperación de ligamento cruzado anterior?
La duración de la recuperación del ligamento cruzado anterior va a depender de si la rotura es parcial o completa. La rotura del ligamento cruzado anterior es una de las lesiones más graves de la rodilla. Para que el paciente pueda volver a integrarse en sus actividades, especialmente si se trata de deporte, necesitará un tiempo de recuperación de entre 12 y 16 semanas.
¿Qué lesiones puede sufrir la rodilla?
Las lesiones más comunes que pueden sufrir las rodillas, son las de los tejidos blandos, lesiones de los ligamentos y tendones , aunque también pueden dañarse los huesos provocando: esguinces; desgarros de un tendón, músculos que se estiran demasiado o daño del cartílago de la rodillas, el cual se desgasta gradualmente y provoca dolor e inflamación.
¿Qué es una entorsis en la rodilla?
Una entorsis en la rodilla es una lesión cerrada de la articulación de la rodilla debido a un giro brusco , que origina una subluxación breve con reposición inmediata y desgarro o distensión de los ligamentos con la hemorragia subsiguiente. Puede complicarse con la rotura del cartílago o la interposición de las partes blandas.
¿Qué hacer con la rodilla inflamada?
Hay que aplicar hielo de forma inmediata, ya que este provoca que los vasos sanguíneos se estrechen ayudando a disminuir la inflamación, el dolor, y el enrojecimiento. También hay que elevar la extremidad . Además. el médico puede indicar ciertos medicamentos para ayudar a reducir la inflamación.

Enfermedad
Esguince Cervical
¿Qué es un esguince cervical?
También conocida como latigazo cervical o hiperextensión cervical, es una lesión de cuello provocada por la extensión-flexión brusca de los tejidos blandos que conforman la columna cervical. Es una lesión frecuente en accidentes automovilísticos y, en menor medida, en deportivos. No es una lesión grave.
Tipos de esguince cervical
El esguince cervical se clasifica en tres tipos:
Tipo 1: esguince de tipo leve que se produce por el estiramiento suave de los tejidos finos del cuello.
Tipo 2: se produce una rotura parcial de los tejidos, pero sin llegar a una separación de los mismos. Es una elongación moderada de los tejidos blandos y óseos.
Tipo 3: estiramiento extremo de los tejidos del cuello que provocan la rotura y la separación de los mismos. Es el tipo más grave y su recuperación puede durar de 3 a 6 meses.
Causas del esguince cervical
El esguince cervical se produce por un extensión-flexión brusca que provoca que el tejido óseo y blando de la columna vertebral se vea dañado.
El impacto por el cual se produce esa aceleración-deceleración de energía que fluye por las cervicales puede ser de diferentes grados. Lo que genera una diferencia del cuadro de síntomas pudiendo ser asintomático o grave, en ambos casos se produce una pérdida de fuerza y sensibilidad.
Síntomas de esguince cervical
La zona cervical es una parte muy frágil del organismo humano, por tanto los síntomas suelen ser variados. Entre ellos los más frecuentes son:
Dolor en el cuello.
Dolor en las escápulas y parte baja de la espalda.
Limitaciones en el movimiento del cuello.
Rigidez muscular.
Mareos.
Vértigo.
Insomnio.
Cefalea.
Tratamiento para el esguince cervical
Según el grado del esguince cervical y la sintomatología de cada paciente así será el tratamiento.
En un primer momento se suele colocar un collarín en el cuello para inmovilizarlo a la vez que se le libera de tensión. Después lo más importante es que el paciente realice rehabilitación para recuperar la fuerza muscular y los tejidos blandos.
Hay diferentes técnicas terapéuticas que pueden mejorar la recuperación como la punción seca y la terapia manual.
Pruebas complementarias del tratamiento de esguince cervical
Para diagnosticar si el paciente sufre un esguince cervical el médico realizará una exploración física del cuello comprobando la alineación y simetría del cuello.
Evaluará los movimientos de flexión y rotación a 45º, la fuerza muscular del cuello y los músculos paravertebrales.
También se realizarán pruebas de diagnóstico por imagen para determinar el grado de la lesión, como radiografía o resonancia magnética.
Factores desencadenantes del esguince cervical
El factor desencadenante de un esguince cervical es la extensión-flexión de los tejidos blandos que componen los huesos de las vértebras. Por tanto, cualquier accidente o movimiento brusco puede ser el factor desencadenante de dicha lesión.
Factores de riesgo de un esguince cervical
Existen ciertos factores de riesgo que aumentan la probabilidad de que una persona sufra un esguince cervical. Estos factores son:
Sexo: tiene mayor probabilidad de sufrirlo una mujer que un hombre.
Edad: los jóvenes y adolescentes son los principales que lo sufren.
Antecedentes clínicos: un paciente con un historial clínico que recoja dolor cervical incrementa el riesgo de sufrir un esguince en las mismas circunstancias que uno que no padece de dolores.
Accidente de automóvil: un alcance en un medio automovilístico suele provocar el esguince cervical.
Complicaciones de un esguince cervical
Lesión neurológica.
Cefalea.
Cervicalgia.
Mareo.
Parestesias.
Alteración del movimiento normal de la columna.
Prevención del esguince cervical
Estiramientos y extensiones de cuello.
Evitar deportes con movimientos bruscos.
Conducir con precaución para evitar accidentes.
No coger peso excesivo.
Evitar malas posiciones al dormir.
No mantener posiciones inadecuadas demasiado tiempo.
Especialidades a las que pertenece el esguince cervical
Las especialidades médicas encargadas de tratar el esguince cervical son Traumatología y Fisioterapia.
Preguntas frecuentes:
¿Cuáles son las lesiones cervicales?
Las lesiones cervicales son aquellas que se dan por las molestias y alteraciones del cuello como las vértebras, músculos, tejidos, nervios, articulaciones y discos intervertebrales.
Las más comunes son: latigazo cervical, cervicalgia, hernia de disco cervical, rigidez de nuca, etc.
¿Qué hacer para aliviar el dolor de cervicales?
Para aliviar los dolores cervicales lo más importante es realizar estiramientos del cuello y hombros y acudir a terapias manuales de fisioterapeutas.
¿Qué es un esguince cervical grado 1?
Es la lesión de esguince cervical más leve, puede ser incluso asintomática.
Se produce un estiramiento de los tejidos finos del cuello, mostrando dolor a los días y con una recuperación rápida.
¿Cuánto tiempo de recuperación requiere un esguince cervical?
Dependiendo del tipo y de la gravedad del esguince cervical el tiempo de recuperación puede variar de 2 semanas a 6 meses .
¿Cuáles son las secuelas de un esguince cervical?
Las principales secuelas que puede dejar un esguince cervical son mareos, vértigos, dolor en el cuello y rigidez muscula

Enfermedad
Esguince de Muñeca
¿Qué es un esguince de muñeca?
El esguince de muñeca es la lesión de los ligamentos de la articulación de la muñeca, debido a un estiramiento o desgarro de manera súbita y que puede ser parcial o total. Los ligamentos son tejidos fuertes que sostienen las articulaciones y conectan los huesos entre sí.
Es una lesión que suele ser más frecuente entre jóvenes y adultos, pero puede pasar a cualquier edad, en el caso de los deportistas, lo sufren entre un 20% – 50% . Es una de las lesiones traumatológicas más comunes en emergencias.
Un esguince de muñeca puede ser doloroso y puede limitar el movimiento de la mano. Es una lesión que puede ser leve, pero que necesita ser tratada correctamente para no incrementar su gravedad. Esto va depender del grado de la lesión, la causa del esguince, el tratamiento y el tiempo de recuperación.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Tipos de esguinces
Los esguinces de la muñeca se clasifican por la gravedad del desgarro o la ruptura del ligamento desde el hueso, se pueden clasificar en:
Esguince de muñeca grado 1: los ligamentos se estiran demasiado, pero no están rotos. Se trata de una lesión leve.
Esguince de muñeca grado 2: los ligamentos están parcialmente rotos. Se trata de una lesión moderada y puede requerir una férula o un yeso para estabilizar la articulación.
Esguince de muñeca grado 3: los ligamentos están completamente rotos. Se trata de una lesión grave y generalmente requiere de atención médica o quirúrgica.
Causas del esguince de muñeca
Las causas más comunes del esguince de muñeca son las caídas y traumatismos . Es muy habitual que ante una caída se extienda automáticamente la mano para amortiguar el golpe. Al ejercer toda esa presión sobre la articulación se puede desgarrar los ligamentos de la muñeca provocando la lesión.
La muñeca por lo general se dobla hacia atrás cuando la mano golpea el suelo, lo que causa una torcedura repentina de la misma. Normalmente los ligamentos que sufren el esguince son los que unen el radio y cubito con el carpo (huesos del antebrazo y de la mano).
Por lo general, la muñeca se inflama en caso de lesión y puede presentar moretones y dolor con el movimiento.
Síntomas del esguince de muñeca
Los síntomas del esguince de muñeca incluye, entre otros síntomas.
Hematomas o moretones (cambios en el color de la piel).
Dolor.
Rigidez.
Ruido en la muñeca cuando se mueve.
Inflamación y sensibilidad en la zona lesionada.
Limitación de la movilidad.
Enrojecimiento.
En algunos casos, los síntomas pueden propagarse de la muñeca a la mano.
Tratamiento para el esguince de muñeca
El tratamiento dependerá del grado según el tipo de lesión, del ligamento que haya resultado afectado y de la gravedad del esguince de muñeca.
Grado I: se debe realiza un tratamiento conservador basado en la aplicación de hielo, elevación de la articulación y reposo. La toma de antiinflamatorios y el uso de una muñequera articulada o vendaje, que mantendrá el ligamento en su sitio y controlará los movimientos de la muñeca.
Grado II: es necesario mantener la muñeca inmovilizada con el fin de que el ligamento pueda cicatrizar convenientemente. Será necesario el uso de cabestrillo y un periodo de fisioterapia después de retirada la escayola o ferula.
Grado III: se necesita recurrir a la cirugía para restablecer su integridad y evitar la inestabilidad de la articulación. También será necesario realizar rehabilitación.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Pruebas complementarias del tratamiento del esguince de muñeca
Para el diagnóstico y tratamiento el médico es examinara la muñeca para ver si duele y comprobar cómo se mueve. Se tomarán radiografías para verificar que no haya huesos rotos ni articulaciones luxadas. En ciertos casos, puede que hagan otros estudios, como una resonancia magnética.
Factores desencadenantes del esguince de muñeca
El factor que puede desencadenar un esguince de muñeca puede ocurrir a raíz de un mal aterrizaje sobre su mano al caerse.
Factores de riesgo del esguince de muñeca
Los factores que aumentan el riesgo de tener un esguince de muñeca son, entre otros:
Practicar deportes: las personas que practican deportes tienen más posibilidad de tener un esguince de muñeca.
Una lesión previa en la muñeca , ya que puede aumentar el riesgo de tener un esguince en la muñeca.
El esfuerzo excesivo en la muñeca.
Una caída o traumatismo .
Complicaciones del esguince de muñeca
Esguince crónico de la muñeca: si la lesión no se sana correctamente, se tiene más probabilidades de volver a ocurrir.
Artritis en la muñeca: Esto puede causar continuamente dolor, debilidad o inestabilidad de la muñeca.
Prevención del esguince de muñeca
Para prevenir el esguince de muñeca es necesario:
Utilizar el equipamiento adecuado para realizar deportes.
No realizar actividades físicas si no se está preparado.
Realizar ejercicios con frecuencia para mantenerse en buena forma.
Especialidades a las que pertenece el esguince de muñeca
El esguince de muñeca pertenece a las especialidades de ortopedia y traumatología. Es la especialidad médica que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano y del aparato locomotor. La traumatología también se especializa en los traumatismos y en sus consecuencias y en el estudio de patologías congénitas.
Preguntas frecuentes
¿Qué es una luxación?
Una luxación es una dislocación completa que se produce cuando un hueso se sale de su articulación. Se necesita atención médica inmediata para volver a colocar la articulación en su lugar y luego reposo durante varias semanas.
¿Cuáles pueden ser los grados de un esguince?
Grado 1: los ligamentos se estiran demasiado, pero no están rotos. Se trata de una lesión leve.
Grado 2: los ligamentos están parcialmente rotos. Se trata de una lesión moderada y puede requerir una férula o un yeso para estabilizar la articulación.
Grado 3: los ligamentos están completamente rotos. Se trata de una lesión grave y generalmente requiere de atención médica o quirúrgica.
¿Cuál es el esguince más frecuente?
El esguince más común es el esguince de tobillo.
¿Cómo aplicar los primeros auxilios en caso de esguince?
Los pasos para dar primeros auxilios en caso de un esguince son:
Aplicar frío local las primeras 12 horas.
Inmovilizar la zona afectada.
Reposo y elevación de la articulación.
Colocar un vendaje para evitar cualquier movimiento.
Traslado a un centro hospitalario.
¿Qué es la kinesio tape?
Es un vendaje que se utiliza para solucionar problemas y dolores musculoesqueléticos sin restringir los movimientos de estos, como ocurre con cierto tipo de vendajes. La técnica consiste en la aplicación de cintas adhesivas elásticas especiales sobre la zona afectada, con el objetivo de no limitar el movimiento y eliminar dolores o problemas musculares.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Enfermedad
Epicondilitis
¿Qué es la epicondilitis?
La epicondilitis hace alusión a la dolencia crónica en la parte externa del codo que se produce por microtraumatismos debido a esfuerzos y sobrecargas por movimientos repetitivos. Es también conocida como afección del codo de tenista o codo del golfista , y se suele dar en pacientes que realizan movimientos repetitivos en el trabajo y deportistas del mundo del tenis. Es más común a partir de los 40 años, pertenece a la especialidad de reumatología y es una enfermedad considerada de tipo leve.
Tipos de epicondilitis
Existen diferentes tipos de epicondilitis según dónde se encuentre el foco de dolor, las dos más frecuentes son:
Epicondilitis lateral : más conocida como codo de tenista, se produce por la inflamación de los músculos del epicóndilo (zona donde se unen los músculos del antebrazo) en su extremo lateral, al realizarse movimientos rotativos o de extensión desde las muñecas, que fuerzan dichos músculos.
Epicondilitis media : en este caso recibe el nombre común de codo de golfista y la sobrecarga muscular se produce en los músculos de la zona media del epicóndilo al realizar esfuerzos como el de cerrar los puños con fuerza.
Causas de la epicondilitis
El codo de tenista o epicondilitis tiene su origen en una sobrecarga muscular por un uso excesivo de los músculos del codo ante movimientos repetitivos , bien por actividad laboral o por deportes que lo requieren como el tenis o el golf.
Por tanto, debido a la contracción continua de los músculos del antebrazo, a adoptar malas posturas al hacerlos o al padecer otras enfermedades como la tendinitis, se produce la lesión.
Síntomas de la epicondilitis
El principal síntoma de la epicondilitis es la dolencia desde la zona externa del codo hacia el interior del brazo e incluso se puede reflejar hasta la muñeca.
Estos dolores pueden afectar no solo en el ambiente laboral y deportivo, sino a la vida diaria del paciente.
Tratamiento para la epicondilitis
Ante una lesión de este tipo lo primero es aplicar hielo en la zona local de la dolencia y tratarlo con analgésicos para reducir el dolor, manteniendo un descanso total del codo.
Después, el primer tratamiento es la terapia rehabilitadora para realizar estiramientos y fortalecer los músculos complementarios y los de los antebrazos para así mitigar el dolor.
Si la enfermedad va a más se requiere de técnicas invasivas como la inyección de plasma con plaquetas en la zona del codo mediante la punción seca; la tenotomía ultrasónica , por la cual se introduce una aguja guiada por un ecógrafo hasta la zona del tendón dañado para tratarlo, o incluso someter al paciente a una intervención quirúrgica . Si no presenta mejoras en el resto de los tratamientos, y de esta forma se extrae el tejido que está dañado.
Pruebas complementarias del tratamiento de epicondilitis
El primer examen que hay que realizar es una exploración física , aplicando presión en las zonas de dolor para palpar los tejidos internos del codo.
Si con este examen físico no es suficiente, se procederá a un diagnóstico por imágenes , bien mediante rayos X, bien por resonancia magnética.
Factores desencadenantes de la epicondilitis
El factor desencadenante, al igual que la causa de esta enfermedad, es una sobrecarga de los músculos del antebrazo debido a un esfuerzo repetitivo de la distensión y tensión del codo que no resulta beneficiosa para esta articulación.
Además, si ante la presencia de pequeñas molestias en el codo se sigue desarrollando el movimiento repetitivo y no se le da descanso al codo, el paciente puede acabar presentando epicondilitis.
Factores de riesgo de la epicondilitis
Hay una serie de factores que potencian el riesgo de padecer epicondilitis:
La práctica de determinados deportes como el tenis , que necesita un golpe repetitivo de raqueta.
Debido al puesto de trabajo , ya que algunos puestos laborales requieren un movimiento repetitivo o en tensión continua que necesita de un sobreesfuerzo de los músculos de la muñeca o el antebrazo.
Tener antecedentes de lesiones como la tendinitis.
La edad del paciente, ya que es más frecuente en pacientes a partir de los 40 años.
Complicaciones de la epicondilitis
Impedir movimientos cotidianos.
Dolor muy fuerte.
Necesidad de intervención quirúrgica.
Lesión vasculonerviosa.
Infección.
Prevención de la epicondilitis
Realizar estiramientos antes de iniciar el deporte o la acción que produce el dolor.
Acudir a revisiones médicas.
Fortalecer los músculos del antebrazo.
Respetar el reposo si el médico así lo indica.
No sobrecargar el codo.
Especialidades a las que pertenece la epicondilitis
Las especialidades de esta rama son la reumatología y la traumatología.
Preguntas frecuentes
¿Qué es epicondilitis lateral derecha?
Es la epicondilitis lateral derecha es la que se desarrolla en la zona lateral , donde se unen los músculos del antebrazo debido a una sobrecarga de los mismos.
¿Cómo es la rehabilitación de la epicondilitis?
La rehabilitación de la epicondilitis se basa en el fortalecimiento de los músculos mediante ejercicios deportivos ligeros y la educación en los estiramientos necesarios que debe realizar el paciente antes y después de realizar el esfuerzo.
¿Dónde duele cuando tienes epicondilitis?
El dolor se localiza en la parte externa del codo , aunque puede irradiarse a diferentes zonas como la muñeca y/o el hombro.
¿Cómo se diagnostica la epicondilitis?
Ante el dolor en el codo, el médico realizará un examen físico del paciente y un conjunto de pruebas de diagnóstico por imagen para determinar si padece o no epicondilitis.

Enfermedad
Epitrocleitis
¿Qué es la epitrocleitis?
La epitrocleitis es la inflamación de la inserción tendinosa que se encuentra en la cara interna del codo , también se conoce como codo de golfista. Afecta del 0,1 al 0.3% de la población y aparece entre los 40 y 50 años generalmente. En el 75% de los casos ocurre en el brazo dominante pudiendo afectar al nervio cubital. Es una enfermedad de tipo leve.
Tipos de epitrocleitis
La epitrocleitis es un solo tipo de enfermedad en la que se produce la inflamación de los músculos q ue se insertan en la parte medial del codo. Es una enfermedad que tiende a cronificarse , aunque tiene periodos largos de mejoría.
Causas de epitrocleitis
La causa principal del proceso de epitrocleitis, es el sobreesfuerzo por movimientos repetitivo s en la zona.
Síntomas de epitrocleitis
Los síntomas de la epitrocleitis son: dolor en la zona de la epitróclea (la cara interna del codo), que se irradia hacia el antebrazo, así como dolor al extender y flexionar la muñeca, dolor a la palpación y sensación de adormecimiento en la zona del antebrazo y la muñeca.
Tratamiento para la epitrocleitis
El tratamiento será por una parte conservador, con fisioterapia y farmacológico , y por otra tratamiento de tipo quirúrgico . El tratamiento conservador consiste en evitar el gesto que produce el dolor, realizar estiramientos tras hacer ejercicio, así como masajes transversales y la crioterapia, que puede mejorar el dolor. Puede ayudar colocarse una una codera para disminuir el esfuerzo sobre el tendón y el uso de antinflamatorios como el Ibuprofeno pueden aliviar la inflamación y el dolor. El tratamiento quirúrgico será un tratamiento excepcional, solo para tendinitis muy crónicas que no se alivian con tratamientos conservadores después de 6-12 meses de los mismos. Se puede realizar una cirugía abierta o una cirugía artroscópica que permite un tratamiento similar pero con mejor recuperación.
Pruebas complementarias del tratamiento de epitrocleitis
Las pruebas complementarias de imagen serán: radiografía de codo , que nos permite ver la calcificación del tendón, ecografía por parte de unidades especializadas, que puede dar información importante sobre los tendones, y la resonancia magnética , que además permite descartar otros procesos.
Factores desencadenantes de la epitrocleitis
Son factores desencadenantes los movimientos repetidos con el codo, en especial con este extendido.
Factores de riesgo de la epitrocleitis
Son factores de riesgo para esta lesión los traumatismos previos en la zona, soportar grandes pesos con los brazos y trabajar con martillos mecánicos o taladros. Está relacionada con prácticas de deporte como el golf, el tenis, el lanzamiento de jabalina y el béisbol.
Complicaciones de la epitrocleitis
Atrapamiento del nervio cubital.
Pérdida de fuerza muscular.
Neuropatía del nervio cubital.
Prevención de la epitrocleitis
Realización de estiramientos tras el entrenamiento.
Especialidades a las que pertenece la epitrocleitis
La epitrocleitis es controlada por el traumatólogo y el médico rehabilitador, el segundo será quien indique los ejercicios necesarios para la reparación tendinosa
Preguntas frecuentes
¿Qué diferencia hay entre epitrocleitis y epicondilitis?
La diferencia entre epicondilitis y epitrocleitis es la zona del dolor , y por tanto, los músculos implicados en su proceso.
En la epicondilitis el dolor se produce en la zona externa del codo y el músculo afectado es el supinador corto del carpo, sin embargo, en el caso de la epitrocleitis, el dolor se centra sobre la parte interna del codo y los músculos implicados, que suelen ser el pronador redondo y el músculo flexor radial del carpo.
¿Cuánto tiempo dura la recuperación de una epitrocleitis?
La recuperación de la epitrocleitis suele ser larga, esto se debe a que es muy difícil evitar los movimientos repetidos que se realizan en el trabajo o en un deporte determinado, pero se considera que el tratamiento no debe ser quirúrgico hasta que se ha mantenido de 6 a 12 meses el tratamiento conservador. Esto nos muestra que es un tipo de lesión de muy larga evolución, y, en muchos casos, tras un periodo de recuperación esta se vuelve a producir.
¿Qué ejercicios puedo hacer para curar la epitrocleitis?
Los ejercicios de estiramiento como flexionar y extender la muñeca, ejercicios de prona supinación de muñeca, flexión y extensión con peso ligero de muñeca con el codo apoyado, flexión extensión del codo con un peso de unos 500 gramos. Estos movimientos principalmente de estiramiento, se deben de realizar en especial tras hacer entrenamientos deportivos o en caso de trabajos que puedan provocar daño en estas articulaciones.
Enfermedad
Enfermedad de Perthers
¿Qué es la enfermedad de Perthes?
La enfermedad de Perthes, también conocida como Legg-Perthes-Calve es una afectación de la cabeza del fémur en la cual se produce necrosis por falta de aporte sanguíneo a la misma. Se da en niños en un 80% de los casos y suele ser unilateral (en una sola pierna), aunque hasta un 10% son bilaterales (en ambas piernas). Suele presentarse entre los 3 y los 12 años , y se da en 1 de cada 10.000 niños. Es una enfermedad leve, aunque puede ser más grave en niños mayores.
Causas de la enfermedad de Perthes
La causa es la falta de aporte sanguíneo de modo efectivo a la cabeza del fémur.
Síntomas de la enfermedad de Perthes
Los síntomas suelen ser dolor en la cadera , que se intensifica cuando el paciente realiza actividad física, que puede irradiarse hacia la rodilla y causar cojera y que se alivia con el reposo. Además habrá restricción de la movilidad a la exploración en rotación interna y separación, pudiendo aparecer una atrofia del músculo cuádriceps en casos más avanzados.
Tratamiento para la enfermedad de Perthes
El tratamiento estará compuesto por antiinflamatorios y reposo , por ello, será necesaria la deambulación con muletas y la colocación de inmovilizaciones si se precisa, para mantener una correcta alineación de la cadera, así como ejercicios de fisioterapia en agua para tratar de mantener la musculatura sin realizar carga sobre el hueso.
En niños mayores de 12 años o en casos muy evolucionados puede ser necesaria la cirugía de cadera , bien para alargar un tendón, bien para intervenir sobre la pelvis situando de modo correcto la cabeza del fémur sobre el cotilo.
Pruebas complementarias del tratamiento de la enfermedad de Perthes
La prueba complementaria principal será de imagen, una radiografía de ambas caderas y, cuando esta sea normal y haya una alta sospecha de enfermedad, puede ser necesario realizar una resonancia magnética que permitirá ver lesiones más precoces.
Factores de riesgo de la enfermedad de Perthes
Entre los factores de riesgo de la enfermedad de Perthes están el sexo, ya que los niños sufren 4 veces más esta enfermedad que las niñas, la complexión, ya que si los niños son delgados o tienen mucha actividad física también tendrán más posibilidades de sufrirla, y si son más pequeños de lo normal para su edad, lo cual constituye otro factor de riesgo.
Complicaciones de la enfermedad de Perthes
Artrosis de cadera en adultos.
Prótesis de cadera precoz en adultos.
Prevención de la enfermedad de Perthes
Los factores de riesgo de esta enfermedad hacen que no sea prevenible.
Especialidades a las que pertenece la enfermedad de Perthes
El médico implicado en el tratamiento y control de la enfermedad de Perthes será el traumatólogo
Preguntas frecuentes
¿Cuáles son las fases de la enfermedad de Perthes?
Las fases de la enfermedad de Perthes son:
Etapa inicial : se detiene el crecimiento de la cabeza femoral, hay una zona de fractura bajo el cartílago, la cabeza se ve más densa de lo normal y dura unos seis meses.
Etapa de fragmentación : se produce una esclerosis de la cabeza del fémur, hay zonas más claras, el acetábulo se vuelve irregular, y suele durar unos 8 meses.
Etapa de osificación : se comienza a regenerar la cabeza femoral, que comienza a redondearse. Fase que dura unos 12 meses.
Etapa residual : abarca todo el crecimiento del niño, el hueso se remodela a nivel de fémur y del acetábulo.
¿A quién afecta la enfermedad de Perthes?
La enfermedad de Perthes afecta a niños de entre 3 y 12 años , siendo más frecuente en niños que en niñas (afecta a 4 niños por cada niña). La enfermedad deja más secuelas entre los niños más mayores que entre los más pequeños.
¿Qué secuelas tiene la enfermedad de Perthes?
Las secuelas aparecen a largo plazo, pudiendo dar lugar a artrosis y precisar de prótesis de cadera de forma precoz en la edad adulta. Si el niño es mayor y la lesión más lateral y más extensa, es más fácil es que haya secuelas en un futuro.
¿Qué es la enfermedad de Batten?
La enfermedad de Batten es un trastorno del sistema nervioso , que es hereditario y mortal , y cuyos síntomas aparecen entre los 5 y 10 años. El primer síntoma suelen ser convulsiones seguidas de alteración en la visión, se puede producir un deterioro mental y los niños pueden quedar encamados, ciegos y dementes. La mortalidad se suele producir alrededor de los 20 años, se da en 2 de cada 100.000 nacidos vivos, y para padecer esta enfermedad los dos padres deben ser portadores del gen anómalo, el gen afectado es el que produce la CLN3.
¿Qué es la enfermedad de Kohler?
La enfermedad de Kohler es una enfermedad que se produce en niños de entre 3 a 5 años, que suele ser unilateral y se da más en varones. En ella se produce aplanamiento y esclerosis del hueso escafoides , el niño presenta dolor e inflamación en la zona del pie, con mayor dolor a la presión en el arco interno del mismo. Raramente persiste más de dos años, su tratamiento es reposo, alivio del dolor y evitar el peso sobre la zona ósea. El cuadro se resuelve pasado ese tiempo, sin secuelas para el niño.

Enfermedad
Condromalacia Rotuliana
¿Qué es la condromalacia rotuliana?
La condromalacia rotuliana o condromalacia patelar, es una lesión degenerativa que afecta al cartílago de la superficie articular de la rótula . En una condromalacia existe una alteración de la estructura del cartílago, esto se produce cuando el cartílago deja de tener una estructura lisa y de color blanco, pasando a tener una superficie rugosa, pudiendo, incluso, llegar al extremo de perder parte del mismo, quedando expuesto el hueso. Es más común en adolescentes y adultos jóvenes y en atletas que realizan deportes que ejercen un gran estrés en las rodillas.
Tipos de condromalacias
La condromalacia rotuliana se clasifica según los grados de la lesión, estos son:
Condromalacia rotuliana grado 1 : hay edema (moratón) y cartílago reblandecido.
Condromalacia rotuliana grado 2 : hay alteración en la superficie del cartílago, fibrilación (desgaste).
Condromalacia rotuliana grado 3 : se alteran capas más profundas del cartílago y se pueden dar fisuras y hendiduras profundas.
Condromalacia rotuliana grado 4 : hay una afectación del hueso subcondral. (ulceracion degenerativa).
Condromalacia rotuliana grado 5 : conocida como eburnación, que es la osificación de los cartílagos de las articulaciones.
Causas de la condromalacia rotuliana
La condromalacia rotuliana resulta de un uso excesivo o de una fuerza anormal sobre la rodilla , probablemente debido a un traumatismo o lesión. Pero también puede ocurrir si una rótula está desviada. También se puede dar por afecciones congénitas, sobrecarga articular, desbalance muscular y desalineación.
La rótula o patela es un pequeño hueso que se encuentra enfrente de la rodilla y que reposa en la parte baja del fémur, formando parte de una articulación que es indispensable para que el ser humano sea capaz de correr, saltar, caminar o agacharse. Sin embargo, en ocasiones el movimiento de la patela no es el correcto, de modo que no se encuentra completamente centrada, generando roces importantes que alteran al cartílago, volviéndolo más delgado e irregular, incluso con fisuras y roturas. Dicha anormalidad se traduce en que la rodilla genere sonidos y chasquidos al efectuar determinadas actividades, como subir o bajar escaleras, caminar o agacharse pero, ante todo, produce molestias, como sensación de flexión limitada y dolor.
Los cambios del cartílago podrían ser el producto de lesiones pequeñas repetidas, ocasionadas por caídas o ejercicios vigorosos.
Síntomas de la condromalacia rotuliana
Los síntomas de la condromalacia rotuliana incluyen: dolor agudo o crónico en la cara anterior de la rodilla, sensibilidad en la articulación, crepitación, percepción de rozamiento o fricción cuando se extiende la pierna, percepción de un chasquido o “crujido” en la región, aún sin apoyarse en el suelo, dolor en la rodillas al subir o bajar escaleras, dolor en la rodilla cuando se arrodilla o se pone de cuclillas, dolor en la articulación, e inflamación leve.
Tratamiento para la condromalacia rotuliana
El tratamiento de la condromalacia rotuliana depende de las alteraciones de la superficie articular. Es importante estabilizar la rodilla con vendas o abrazaderas y mantenerla en reposo para reducir el dolor.
El tratamiento también suele contar con medidas conservadoras, por ejemplo el uso de medicamentos como analgésicos o antiinflamatorios y, aunque su efecto no está comprobado, se pueden administrar medicamentos condroprotectores y infiltraciones.
Rehabilitación (mínimo 6 meses), ejercicios de fortalecimiento y de estiramiento , higiene postural, práctica de ejercicio de bajo impacto.
Se recomiendan ejercicios como nadar, caminar sobre superficies planas y bicicleta estacionaria usando asiento alto y con baja resistencia. La fisioterapia también puede ayudar a disminuir el dolor y mejorar la flexibilidad. Si el problema se debe a una rótula desviada, podría ser necesaria una cirugía (aunque por lo general no se requiere), artroscopia o cirugía abierta.
Pruebas complementarias del tratamiento de la condromalacia rotuliana
Para el diagnóstico de la condromalacia rotuliana, el médico realiza una historia clínica completa y un examen físico general y de la rodilla para determinar la causa del dolor. También se pueden realizar pruebas como: análisis de sangre, radiografía de la rodilla donde se podrá ver signos de artritis o de posicionamiento (desalineación), resonancia magnética , que detecta daños o enfermedades en ligamentos o músculos circundantes, o derrame líquidos del hueso. Una artroscopia pequeño tubo óptico que permite explorar y tratar la articulación, entre otras pruebas.
Factores de riesgo de la condromalacia rotuliana
Los factores de riesgo de la condromalacia rotuliana incluyen: sobrepeso, afecciones congénitas, uso de calzado inadecuado , atrofia o debilidad de la musculatura, anormalidades estructurales de la rótula, piernas desiguales en longitud, haber tenido un traumatismo, una lesión o una fractura, así como dislocación relacionada con la rótula.
Complicaciones de la condromalacia rotuliana
Las complicaciones de la condromalacia rotuliana incluyen:
Dolor intenso.
Empeoramiento de los síntomas.
Infección (en caso de cirugía).
Inefectividad del tratamiento.
Prevención de la condromalacia rotuliana
Para evitar la condromalacia rotuliana es necesario:
Evitar el sobrepeso.
Evitar realizar ejercicio sin calentamiento previo.
Disminuir durante un tiempo la intensidad del ejercicio.
Realizar ejercicio de fortalecimiento y estiramiento.
Utilizar zapatos deportivos adecuados.
Especialidades a las que pertenece la condromalacia rotuliana
La condromalacia rotuliana pertenece a la especialidad de traumatología. La traumatología es la especialidad médica que se encarga del cuidado, estudio y rehabilitación de la forma y función de las extremidades, columna y estructuras asociadas.
Preguntas frecuentes:
¿Qué son los grados en la condromalacia rotuliana?
Los grados de la condromalacia indican la gravedad y progresión de la condromalacia rotuliana. los grados son:
Grado 1 : hay edema y cartílago reblandecido.
Grado 2 : hay alteración en la superficie del cartílago, fibrilación (desgaste).
Grado 3 : se alteran capas más profundas del cartílago (fisuración y hendiduras profundas).
Grado 4 : hay una afectación del hueso subcondral (ulceracion degenerativa).
Grado 5 : eburnación (osificación de los cartílagos de las articulaciones).
¿Qué es y para qué sirve la rótula?
La rótula o patela es un hueso ubicado en la parte anterior de la articulación de la rodilla y que rótula tiene dos funciones principales, por una parte, protege la parte anterior de la articulación, y por otra, hace que el músculo del muslo, llamado cuádriceps, se inserte en la tibia generando así una mayor tracción durante el movimiento.
¿Qué es y para qué sirve el líquido sinovial?
El líquido sinovial es un fluido de textura viscosa y color blanquecino o amarillento, que se encuentra en las articulaciones. Tiene tres funciones principales: la primera, proporcionar los nutrientes al cartílago , la segunda, lubricar la articulación para que las articulaciones no sufran con el roce, y, en tercer lugar, sirve para amortiguar los golpes que pueda recibir la articulación.
¿Qué es una condromalacia patelofemoral?
La condromalacia patelofemoral o síndrome de dolor patelofemoral, es un término que se usa para describir el dolor en la parte delantera de la rodilla y alrededor de la rótula o hueso de la rodilla. El dolor y la rigidez que provoca puede hacer difícil movimientos como el de subir escaleras, arrodillarse y realizar otras actividades cotidianas.
¿Qué es la tendinitis rotuliana?
La tendinitis rotuliana es una lesión en el tendón que conecta la rótula con la tibia . El tendón rotuliano trabaja con los músculos de la parte frontal del muslo para extender la rodilla, de modo que sea posible patear correr y saltar.

Enfermedad
Ciática
¿Qué es la ciática?
El término ciática, radiculopatía lumbosacra o lumbociática, hace referencia a la presencia de un dolor irradiado desde la región lumbar hacia la cadera, los glúteos y las piernas , a lo largo del trayecto del nervio ciático, que se origina en la parte baja de la médula espinal. Es un síntoma común habitualmente originado por alteraciones leves-moderadas que comprimen el nervio, autolimitadas, que aparecen en ambos sexos y a cualquier edad, aunque en edades avanzadas donde la columna tiene mayor degeneración, puede ser más frecuente.
Causas de la ciática
Hernia discal.
Estenosis de canal lumbosacro.
Esguince o distensión de músculos o de ligamentos en la región.
Espondilolistesis.
Espondilitis anquilosante.
Fractura vertebral.
Infección vertebral.
Tumores.
Síntomas de la ciática
Aparece dolor de inicio en la región lumbar que se irradia hacia el glúteo y muslo por la zona posterior de la pierna pudiendo llegar hasta el pie. Se asocia a alteraciones sensitivas como sensación de quemazón, pinchazos, adormecimiento, hormigueo, calambres, etc. Puede haber pérdida de fuerza, dificultad e inestabilidad en la deambulación y caídas, o incontinencia. Entre los signos o señales de alarma que sugieren enfermedad sistémica subyacente se incluyen antecedentes de cáncer, edad mayor de 50 años, pérdida de peso, duración del dolor mayor a 1 mes, dolor nocturno, fiebre y falta de respuesta al tratamiento.
Tratamiento para la ciática
Medidas no farmacológicas : reposo solo si hay dolor intenso e incapacitante, realización de técnicas de relajación, tratamiento de fisioterapia y aplicación de calor seco en la región lumbosacra de forma intermitente.
Medidas farmacológicas : toma de analgésicos y antiinflamatorios. Si el dolor es más intenso y no controlable, se pueden utilizar derivados opiáceos para su control. También está indicado el uso de relajantes musculares. Para el control de los síntomas sensitivos (neuropáticos), se utilizan fármacos antidepresivos o antiepilépticos ( Gabapentina , Pregabalina , Amitriptilina , etc).
Si existe resistencia al tratamiento, el paciente puede ser tratado en las unidades del dolor donde se pueden aplicar inyecciones epidurales de anestésico local y esteroides, u otros tratamientos , como denervación por radiofrecuencia o rizolisis (actuando sobre las raíces nerviosas).
El tratamiento quirúrgico puede ser otra alternativa terapéutica según las causas de la ciática (hernia discal, estenosis del canal medular, etc.).
Pruebas complementarias del tratamiento de la ciática
Se pueden realizar pruebas complementarias para realizar un diagnóstico diferencial de las causas del dolor:
Radiografía lumbosacra : para valorar la estructura ósea.
Resonancia magnética nuclear : para estudiar las posibles alteraciones de las partes blandas de la espalda, sobre todo de los discos intervertebrales.
TAC : útil para estudiar la estructura ósea de forma más completa si se sospecha de estenosis de canal lumbar, fractura vertebral…etc.
Analítica de sangre con determinación de hemograma, velocidad de sedimentación glomerular (VSG), proteína c reactiva (PCR) : si se sospecha que la causa puede ser un cáncer, una infección o una lumbociática inflamatoria reumatológica.
Estudios electromiográficos : están indicados cuando existe déficit neurológico severo y/o progresivo para valorar la función de los nervios.
Gammagrafía ósea : puede estar indicada si se sospecha la existencia de un tumor o una fractura no apreciable en una radiografía simple.
Factores de riesgo desencadenantes de la ciática
Degeneración de la columna vertebral asociada a la edad con aparición de artrosis u otras enfermedades.
Movimientos repetitivos que fuercen la postura de la columna lumbosacra.
Esfuerzo de carga de pesos por trabajo, realización de deportes, etc, o el padecimiento de obesidad. El embarazo también supone un estado de sobrecarga de peso para la columna y la modificación de la posición de esta, que puede desencadenar en episodios de ciática.
Complicaciones de la ciática
Recurrencia del dolor.
Desarrollo de síntomas crónicos.
Pérdida de sensibilidad en la pierna afectada.
Debilidad o pérdida de fuerza en la pierna afectada.
Deterioro de la función intestinal o de la vejiga con aparición de incontinencia.
Prevención de la ciática
Realizar ejercicio físico de forma habitual, fortaleciendo la musculatura lumbosacra y abdominal.
Prevenir los problemas de obesidad con adecuada alimentación para disminuir la carga que debe soportar la columna lumbosacra.
Mantener una higiene postural adecuada.
Tener precaución a la hora de realizar cargas, flexionando siempre las rodillas sin forzar la musculatura lumbosacra.
Dormir en un colchón firme.
Especialidades a las que pertenece la ciática
La ciática puede ser diagnosticada y tratada por distintos especialistas dependiendo de su evolución y causas: médico de familia, traumatólogo, reumatólogo, neurocirujano, rehabilitador, o el anestesista de la unidad del dolor.
Preguntas frecuentes:
¿Dónde se sitúa el nervio ciático?
El nervio ciático se origina desde las raíces nerviosas que salen de la médula espinal a través de los agujeros de conjunción de las vértebras desde la columna lumbar (L1, L2, L3, L4 y L5) y la columna sacra (S1- S3). Después, pasa por la pelvis y los glúteos y continúa el recorrido por detrás del muslo. Detrás de la rodilla se divide en dos ramas (con distinto nombre), llegando hasta el pie.
¿Qué puedo tomar para el dolor de la ciática?
Se pueden tomar analgésicos para el dolor como Paracetamol , antiinflamatorios no esteroideos como el Ibuprofeno , o analgésicos de efecto mayor como opiáceos. Para el control de los síntomas sensitivos como el hormigueo o quemazón, se indican tratamientos con antiepilépticos como la Gabapentina o Pregabalina o antidepresivos como la Amitriptilina .
¿Qué es la ciática en la pierna?
La ciática hace referencia a los síntomas producidos por la compresión del nervio ciático , que pueden ser el dolor desde los glúteos hasta los pies, acompañados de sensación de quemazón, pérdida de sensibilidad, hormigueo y otros síntomas sensitivos.
¿En qué se diferencian el lumbago y la ciática?
El “lumbago” o lumbalgia define el dolor localizado en la zona lumbar, entre la última costilla y los pliegues de los glúteos. La ciática hace referencia a la propagación o irradiación de este dolor hacia la cadera, el glúteo y la pierna o piernas que, además, se puede acompañar de síntomas sensitivos como sensación de pinchazos o entumecimiento, y en casos más graves, disfunción de la vejiga, debilidad o pérdida de fuerza en la pierna, entre otros.
¿Qué es un lumbago con ciática?
El “lumbago” o lumbalgia con ciática o lumbociática, es el dolor o tensión muscular localizado en la región lumbar que se irradia hacia el glúteo y la pierna y se puede acompañar de síntomas como hormigueo, entumecimiento, ardor…etc.

Enfermedad
Acondroplasia
¿Qué es la acondroplasia?
La acondroplasia es la forma más frecuente de enanismo , debida a una alteración cromosómica. En la acondroplasia lo que se produce es un acortamiento de los huesos largos del cuerpo. Hay una alteración cromosómica al azar en cada 20.000 nacimientos. Las personas acondroplásicas transmitirán la acondroplasia a sus hijos, existe un 25% de posibilidades si un padre es acondroplásico subiendo hasta el 75% si ambos padres lo son . En la infancia pueden tener problemas de obstrucción respiratoria o de compresión medular, lo cual da lugar a muertes prematuras en niños. Es una enfermedad que se puede considerar grave.
Tipos de acondroplasias
Acondroplasia típica : se caracteriza por enanismo en el cual hay una desproporción en altura con un torso normal, pero una disminución en el tamaño de las extremidades. Estos pacientes presentan también una cabeza mayor de lo normal, y no presentan retraso mental. Una vez superados los problemas durante la infancia, su esperanza de vida es normal. Pueden presentar lordosis, cifosis y estrechamiento del canal medular.
Acondroplasia atípica o tarda, o hipocondroplasia : se caracteriza por una estatura baja y desproporcionada, lordosis lumbar y extensión limitada de las articulaciones del codo. Las manifestaciones aparecen durante la infancia, la estatura baja y la desproporción de las extremidades es menos llamativa que en la acondroplasia típica. Las alteraciones radiológicas son también menos llamativas y la altura puede llegara 1,47. La esperanza de vida es normal.
Causas de la acondroplasia
La acondroplasia se produce por la alteración del cromosoma 4P 16.3, y aunque la alteración es autosómica dominante, en la mayoría de las ocasiones se produce por una mutación de novo de este gen y no por herencia desde alteraciones de los padres.
Síntomas de la acondroplasia
La mayoría de los síntomas están presentes en el nacimiento , así, aparece una mayor separación entre el dedo anular y el corazón, pies arqueados, tamaño grande de la cabeza en relación al cuerpo, frente prominente, brazos y piernas cortos, sobre todo en muslos y parte superior del brazo, estatura baja, espalda curvada con cifosis y escoliosis, y estrechamiento de la columna vertebral.
Tratamiento de la acondroplasia
No existe un tratamiento de la acondroplasia mediante fármacos, las personas acondroplásicas no ven resultados por el uso de la hormona del crecimiento .
El único tratamiento que existe para mejorar la talla será el tratamiento quirúrgico , en el cual se trata de alargar los segmentos de las extremidades. Es un tratamiento complejo y largo en el tiempo, y cuando se decide este tratamiento se debe no solo de alargar los miembros inferiores si no también los miembros superiores.
El tratamiento quirúrgico se realiza bajo anestesia general. Se procede a realizar un fractura en el hueso a alargar, se coloca un fijador externo que se irá manipulando de forma diaria, un milímetro al día, impidiendo que la fractura se consolide, una vez que se consigue que el alargamiento sea el adecuado, se mantiene el fijador externo hasta el cierre total de la fractura ósea. Tras la consolidación será la rehabilitación quien dé lugar a un correcto desarrollo de las partes musculares y tendinosas.
Los alargamientos serán de unos 30 cm en las extremidades inferiores y de unos 10 cm, en las extremidades superiores.
La edad para realizar esta intervención será entre los 9 y 11 años .
Pruebas complementarias de la acondroplasia
Las pruebas complementarias se inician en el embarazo, ya que en las ecografías se pueden observar alteraciones en el crecimiento fetal. Además, se observa un aumento del líquido amniótico.
El examen físico del bebé recién nacido hará ver las alteraciones en la morfología de la cabeza y la radiología de huesos largos nos permitirá ver las alteraciones en ellos desde el nacimiento.
Factores desencadenantes de la acondroplasia
El factor desencadenante de la acondroplasia es la alteración genética de novo. Esto se produce en ese feto en concreto.
Factores de riesgo de la acondroplasia
No hay factores de riesgo conocido para la acondroplasia, salvo la herencia en caso de padres acondroplásicos, con un solo padre hasta el 25% de los casos y con ambos de hasta el 75% al ser un gen autosómico dominante.
Pero hay que tener en cuenta que el 90% de los casos de acondroplasia son por alteraciones genéticas de novo y no heredadas.
Complicaciones de la acondroplasia
Rinitis crónica.
Otitis crónica.
Alteración de la audición.
Hidrocefalia.
Compresión medular.
Alteraciones respiratorias.
Apnea del sueño.
Muerte súbita en la infancia.
Prevención de la acondroplasia
No existen medidas de prevención de la acondroplasia.
Especialidades a las que pertenece la acondroplasia
La acondroplasia es seguida por pediatras, traumatólogos y rehabilitadores.
Preguntas frecuentes:
¿A qué gen afecta la acondroplasia?
La acondroplasia está causada por mutaciones en el receptor 3 del factor de crecimiento de fibroblastos (gen FGFR3; 4p16.3). Es una alteración del brazo corto del gen 4.
¿Por qué se produce el enanismo?
El enanismo se produce por la alteración genética . Así, el enanismo acondroplásico se produce por alteraciones en el brazo corto del gen 4, y en el caso del síndrome de Turner por alteración en el brazo corto del cromosoma X. El enanismo por déficit hormonal, como se trata de falta de la hormona de crecimiento o déficit de hormona tiroidea, podrá ser sustituida por hormona exógena a través de fármacos. Debido a la enfermedad celíaca, que conlleva falta de vitamina D y de calcio, se puede dar lugar también a una alteración en la talla baja.
¿Cómo se hereda la acondroplasia?
La acondroplasia cuando se hereda es de forma autosómica dominante. Esto quiere decir que un solo gen presente hará que la persona tenga enanismo acondroplásico, si bien el 90% de los casos serán una mutación de novo.
¿Qué medida se considera enanismo?
La medida que se considera enanismo en el hombre será una talla inferior a 1,40 cm. y en la mujer de 1,30 cm.
¿Qué es el gigantismo?
El gigantismo es la enfermedad que se produce por el exceso de hormona del crecimiento , antes de que se cierre la línea de crecimiento óseo, se aumenta el crecimiento de los huesos, en especial de las extremidades.

Enfermedad
Aplastamiento Vertebral
¿Qué es un aplastamiento vertebral?
Un aplastamiento vertebral, también conocido como fractura por compresión vertebral, es una fractura de las vértebras , que son los huesos de la columna vertebral, causada por compresión, aplastamiento o presión excesiva de un hueso de la columna vertebral contra otro y muy frecuentemente por movimientos de flexión del tronco. Son más frecuentes en personas mayores de 65 años, sobre todo en mujeres con osteoporosis, y en algunas ocasiones provocadas por la menopausia debido a que se tienen los huesos más débiles y menos masa ósea (osteoporosis). También se produce en los hombres, aunque en proporción más baja. Es una enfermedad común y si no se tratan las causas puede ser grave.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Causas de un aplastamiento vertebral
Un aplastamiento de vértebras se produce por la presión excesiva del cuerpo vertebral. La fractura se produce cuando se aplasta el cuerpo vertebral, causando que la parte anterior de la vértebra adquiera forma de cuña , lo que hace que el tejido óseo en el interior del cuerpo vertebral sea aplastado o se comprima. Existen tres causas principales, que son:
La osteoporosis : es una de las causas más comunes de este tipo de fracturas, es una una enfermedad en la cual los huesos se vuelven más frágiles, porque provoca una disminución en la cantidad de hueso mineralizado, es decir, se pierde calcio y otros minerales principalmente con la edad, haciendo los huesos más susceptibles a las fracturas. Cualquier hueso puede verse afectado, pero empieza por la columna vertebral dorsal baja.
Traumatismo : las fracturas por compresión debido a un traumatismo, el cual puede ser causado por una caída, un salto fuerte, un accidente automovilístico, o cualquier otro trauma que pueda afectar la columna vertebral.
Tumores : el cáncer se extiende a la columna vertebral y debilita gradualmente su capacidad para soportar el peso de su propio cuerpo y soportar las tensiones normales, y puede llegar a destruir la vértebra. La mayoría de los tumores que la afectan son secundarios, es decir, que se diseminaron al hueso desde alguna otra parte. También hay tumores que comienzan en la columna, como el mieloma múltiple (es un tipo de cáncer de la médula ósea).
Síntomas de un aplastamiento vertebral
Los síntomas de un aplastamiento vertebral son: dolor, que puede variar de leve a grave, y por lo general empeora con el movimiento, por ejemplo al caminar, y no se siente al descansar. También en las fracturas por compresión el dolor es intenso y se siente más en la parte media o baja de la columna vertebral y en ocasiones se siente como si fueran puñaladas. Si hay afectación medular pueden existir parestesias (entumecimiento y hormigueo) y debilidad para la movilidad de brazos y las piernas. También puede haber pérdida de altura de la columna, postura encorvada o cifosis (curvatura anormal de la columna vertebral) y estreñimiento.
Tratamiento de un aplastamiento vertebral
El tratamiento para un aplastamiento vertebral debe incluir analgésicos de tipo AINES (antiinflamatorios no esteroideos) y reposo absoluto. Estos tienen como objetivo aliviar el dolor y en ocasiones curar la afección.
Otros tratamientos pueden incluir corsés para la espalda, pero estos pueden debilitar los huesos y ocasionar más riesgo de fracturas, sumados a fisioterapia para mejorar los movimientos y la fuerza alrededor de la columna, y un medicamento llamado Calcitonina que ayuda aliviar el dolor óseo.
Si la curación no se produce, puede requerirse un tratamiento quirúrgico, los más recomendados para las fracturas de compresión son:
Vertebroplastia : es un procedimiento mínimamente invasivo en el cual se inyecta cemento especial en el cuerpo vertebral roto. Este se utiliza principalmente para aliviar el dolor intenso y mejorar la resistencia del cuerpo vertebral.
Cifoplastia : es un procedimiento mínimamente invasivo en el cual se desliza un tubo con un balón desinflado en el interior de la vértebra fracturada. Una vez dentro el balón se infla y luego se inyecta cemento óseo en el espacio formado por el balón.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Pruebas complementarias del tratamiento en un aplastamiento vertebral
Las pruebas diagnósticas en un aplastamiento de vertebras son: una radiografía de la columna vertebral anteroposterior y lateral, que puede mostrar al menos 1 vértebra comprimida más corta que las otras.
Otros exámenes que se pueden realizar, son: una prueba de densidad ósea para detectar osteoporosis y ver si los huesos están frágiles, una tomografía computarizada o una resonancia magnética , si existe sospecha de que la fractura esté ocasionada por un tumor o un traumatismo grave (accidente automovilístico, caída, etc), o para descartar afectación medular.
Factores de riesgo de un aplastamiento vertebral
Los factores de riesgo de un aplastamiento vertebral son:
Los traumatismos vertebrales (como caídas o accidentes automovilísticos).
Osteoporosis , enfermedad en la cual los huesos se vuelven frágiles porque pierden minerales esenciales como el calcio. La edad es más frecuente en la que se desarrolla esta enfermedad es en personas mayores de 60 años.
Múltiples fracturas.
Tumores: neoplasias sólidas que tienen mayor tendencia a hacer metástasis en hueso, por ejemplo cáncer de próstata, mama, riñón… etc y neoplasias hematológicas como el mieloma múltiple.
Complicaciones de un aplastamiento vertebral
Cifosis o joroba.
Sensibilidad sobre las vértebras o tejidos afectados.
Incapacidad de los huesos para fusionarse después de la cirugía.
Compresión de la médula espinal o de la raíz de un nervio.
Prevención de un aplastamiento vertebral
Tomar medidas para tratar y evitar la osteoporosis es la manera más efectiva para prevenir este tipo de fracturas como:
Tomar suplementos de calcio.
Realizar ejercicios de soporte de peso (como caminar), puede ayudar a evitar la pérdida ósea.
Una alimentación sana y equilibrada.
Evitar los traumatismos.
Especialidades a las que pertenece el aplastamiento vertebral
Las especialidades médicas a la que pertenece el aplastamiento vertebral, deben de trabajar en conjunto para ser tratadas. Son principalmente la traumatología, que trata las enfermedades y lesiones del aparato locomotor, acompañada de la reumatología, que también trata las enfermedades musculoesqueléticas y también se requerirán médicos rehabilitadores.
Preguntas frecuentes:
¿Cuáles son las vértebras más delicadas / peligrosas ante un aplastamiento vertebral?
Las vértebras más delicadas y peligrosas ante un aplastamiento vertebral son las dorsales y las lumbares.
¿Hay relación entre el aplastamiento vertebral y el estreñimiento?
Sí, existe relación entre la columna vertebral y el estreñimiento. El abdomen está conectado con la columna vertebral, que es el soporte óseo a la pared del cual se suspenden las vísceras abdominales, por lo que es posible que se produzca una fase de estreñimiento de forma inmediata a una fractura debido al hematoma (moratón) y al dolor que provoca un hueso roto. También a las posturas, ya que por causa de la lesión el paciente se doble sobre el abdomen. Estas tensiones sobre el abdomen provocan a su vez una tensión sobre las fascias abdominales , que son las “cuerdas” que sujetan los órganos y vísceras abdominales a la columna vertebral, principalmente a nivel dorsal y lumbar de la misma.
¿Qué es un aplastamiento vertebral osteoporótico?
Un aplastamiento vertebral osteoporótico es una f ractura del cuerpo de las vertebrales por compresión , que se produce por la fragilidad de los huesos y la pérdida de calcio y minerales ocasionado por la osteoporosis.
¿Cómo dormir con un aplastamiento vertebral?
Con un aplastamiento vertebral se debe dormir en un colchón firme. El paciente debe dormir sobre su espalda con una almohada debajo de sus rodillas . Esto disminuirá la presión de la espalda. También puede dormir de lado con una o las dos rodillas dobladas y una almohada entre ellas.
¿Un aplastamiento vertebral puede dejar paralítico?
Un aplastamiento vertebral solo puede dejar paralítica a una persona si afecta a la médula espinal.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.

Enfermedad
Esguince de Tobillo
¿Qué es un esguince de tobillo?
Un esguince de tobillo o torcedura articular traumática es una l esión de los ligamentos del tobillo por distensión , estiramiento excesivo, torsión, rasgadura o rotura completa de los tejidos conectivos estabilizadores de esta articulación. Va acompañado de hematoma, inflamación y dolor, lo cual impide mover la parte lesionada. Los ligamentos ayudan a estabilizar las articulaciones evitando el movimiento excesivo, un esguince se produce cuando una articulación es forzada más allá de su amplitud o límites anatómicos normales. Es más común que ocurran en la parte lateral o externa del tobillo. Se trata de una lesión muy habitual en adolescentes , sean o no deportistas, y es una de las lesiones traumatológicas más frecuentes en emergencias. Algunos esguinces de tobillo son lesiones de poca importancia, que se curan con muy poco tratamiento. Pero hay otros que pueden ser más graves.
Tipos de esguince de tobillo
Los esguince de tobillo se clasifican en la medida en que se lesionan los ligamentos, estos son:
Esguince de tobillo grado 1 : es un esguince leve donde los ligamentos se distienden ligeramente. Una persona con un esguince de grado 1 tendrá el tobillo algo dolorido y es posible que lo note un poco hinchado. Rotura de menos del 5% de las fibras.
Esguince de tobillo grado 2 : es un esguince moderado, donde los ligamentos se rompen parcialmente y la articulación del tobillo se nota demasiado floja y sin tensión. El tobillo duele y es posible que permanezca hinchado durante un tiempo. Cuesta apoyar el pie afectado y poner peso sobre él. Rotura del 40-50% de las fibras.
Esguince de tobillo grado 3 : es el tipo de esguince más grave y ocurre cuando hay una rotura total de un ligamento del tobillo. La articulación del tobillo duele mucho y está bastante hinchada. La persona notará el tobillo laxo e inestable y lo más probable es que no pueda apoyar ningún peso en el pie afectado desde el principio.
Causas del esguince de tobillo
Las causas del esguince de tobillo, se dan cuando ocurre una inversión forzada del tobillo , lo que supone una acción combinada de flexión y supinación del pie. Cuando la articulación del tobillo es forzada fuera de su posición normal se produce un esguince, lo que puede provocar que uno o más de los ligamentos de esta articulación se estiren o se desgarren de forma parcial o total.
Las causas del esguince pueden ser:
Traumatismo o una caída que hace que se tuerza el tobillo.
Caer mal en un pie después de saltar o de girar.
Caminar o hacer ejercicio sobre una superficie irregular.
Síntomas del esguince de tobillo
Los signos y síntomas de un esguince de tobillo varían según la gravedad de la lesión. Los síntomas incluyen: dolo r, en especial cuando se soporta el peso sobre el pie afectado, dolor ligero al tocar el tobillo, hematomas en el lugar afectado, hinchazón, inestabilidad en la articulación, movimiento del tobillo limitado y sonido o sensación de chasquido al momento de la lesión, entre otros síntomas.
Tratamiento para el esguince de tobillo
El tratamiento para el esguince de tobillo depende de la gravedad del mismo. Los objetivos del tratamiento son reducir el dolor y la inflamación , proteger de la carga de peso, favorecer la curación del ligamento y recuperar el funcionamiento del tobillo.
En el esguince de tobillo de grado 1 y 2 el tratamiento es conservador, y en grado 3 puede ser quirúrgico.
El tratamiento inicial consiste en elevar el miembro lesionado, aplicar hielo, vendaje compresivo suave, reposo y fisioterapia activa, administrar antiinflamatorios y analgésicos, así como deambular en descarga con ayuda de un bastón o muletas.
Grado 1 : se puede permitir el apoyo a partir del segundo día y comenzar con ejercicios de flexo-extensión.
Grado 2 : a partir del segundo dia permitirá el apoyo, con el tobillo protegido por una tobillera semirrígida o con un vendaje funcional.
Grado 3 : las primeras 48 horas se actúa igual que en los vendajes leves. Cuando la inflamación haya cedido (generalmente en una semana ), se adapta una inmovilización (fija o removible) durante tres semanas más. Pasado este tiempo, es aconsejable dos o tres semanas de tratamiento con un fisioterapeuta para iniciar movilizaciones y ejercicios isométricos. En casos poco frecuentes se realiza cirugía cuando la lesión no se cura o el tobillo sigue inestable después de un largo período de fisioterapia y de ejercicios de rehabilitación.
Pruebas complementarias del tratamiento de esguince de tobillo
Para el diagnóstico de un esguince de tobillo es necesario realizar pruebas complementarias como prueba de inversión forzada, radiografías. En algunos casos también es necesario realizar pruebas de imagen por resonancia magnética (RM), tomografía computarizada y ecografía, entre otras.
Factores desencadenantes del esguince de tobillo
El factor desencadenante principal del esguince de tobillo es su torcedura. Este se dobla o se gira de forma extraña.
Factores de riesgo del esguince de tobillo
Los factores que aumentan el riesgo de tener un esguince de tobillo son: práctica de deportes , ya que los esguinces de tobillo son lesiones deportivas frecuentes, en especial en deportes que requieren saltar, cambiar de dirección rápidamente o estirar y torcer los pies. Caminar o correr en superficies irregulares o en un campo en malas condiciones también puede aumentar el riesgo de sufrir un esguince de tobillo a así como haber tenido lesiones de tobillo anteriores y estado físico deficiente , entre otros factores de riesgo.
Complicaciones del esguince de tobillo
Entre las complicaciones del esguince de tobillo están:
Dolor de tobillo crónico.
Artritis en la articulación del tobillo.
Inestabilidad crónica de la articulación del tobillo.
Prevención del esguince de tobillo
Los esguinces de tobillo son imposibles de prevenir. Pero todos podemos adoptar una serie de precauciones para disminuir las probabilidades de que ocurran, estas son:
Realizar un precalentamiento antes de hacer ejercicio o practicar deporte.
Usar calzado que calce adecuadamente y que esté hecho para la actividad que vamos a realizar.
Minimizar el uso de zapatos de tacón alto.
No practicar deportes ni participar en actividades para los que no estés preparado.
Especialidades a las que pertenece el esguince de tobillo
El esguince de tobillo pertenece a las especialidades de ortopedia y traumatología . La ortopedia es la especialidad médica que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano, mientras que la traumatología también se especializa en traumatismos y en sus consecuencias.
Preguntas frecuentes
¿Cómo desinflar un esguince de tobillo?
Para disminuir la hinchazón del esguince de tobillo es necesario descansar y no poner peso sobre el pie . Elevarlo sobre una almohada o por encima del nivel del corazón y aplicar hielo cada hora mientras se esté despierto, 20 minutos cada vez y cubierto con una toalla o una bolsa, durante las primeras 24 horas después de la lesión. Después de las primeras 24 horas, hay que aplicar el hielo durante 20 minutos, pero solo 3 ó 4 veces al día. No aplicar el hielo directamente sobre la piel. Además, el paciente deberá tomar antiinflamatorios.
¿Cuánto tiempo tarda en curar un esguince de tobillo?
El tiempo de curación de un esguince de tobillo va depender del grado de la lesión, por lo general tarda entre 2 a 3 semanas en curarse.
¿Qué se debe hacer en caso de tener un esguince de tobillo?
Inmediatamente después de que se produzca la lesión se debe acudir al médico para identificar el grado de rotura o distensión del ligamento. Es importante no apoyar el pie y aplicar hielo sobre el área inflamada.
¿Qué es un esguince de tobillo crónico?
Un esguince crónico de tobillo a menudo también se conoce como la inestabilidad crónica del tobillo. Esto es casi siempre el resultado de accidentes repetitivos a la articulación del tobillo.
¿Cómo se llaman los ligamentos del tobillo?
Los ligamentos del tobillo se llaman: ligamento lateral interno o ligamento deltoideo, ligamento lateral externo, ligamentos anterior y posterior, y ligamentos de la sindesmosis.
Artículos por especialidad
CertificadosAlergologíaAnatomía PatológicaAnestesiología y ReanimaciónAngiología y Cirugía VascularAnálisis ClínicosAparato DigestivoCardiologíaChequeosCirugía General y del Aparato DigestivoCirugía General y del Aparato Digestivo PediátricaCirugía Oral y MaxilofacialCirugía Ortopédica y TraumatologíaCirugía Ortopédica y Traumatología PediátricaCirugía PediátricaCirugía Plástica y ReparadoraCirugía TorácicaClínica u HospitalDermatología Médico-Quirúrgica y VenereologíaEndocrinología y NutriciónEnfermeríaFisioterapiaGenética HumanaGinecología y ObstetriciaInmunologíaLogopedia y FoniatríaMedicina Estética y Unidad LaserMedicina Física y RehabilitaciónMedicina GeneralMedicina InternaMedicina NuclearMedicina del DeporteNefrologíaNeumologíaNeurocirugíaNeurofisiología ClínicaNeurologíaNutrición y DietéticaOdontología y EstomatologíaOftalmologíaOncología MédicaOncología RadioterápicaOsteopatíaOtorrinolaringologíaPediatríaPodologíaPoliclínicasPreparación al PartoPsicologíaPsiquiatríaRadiodiagnóstico-Diagnóstico Por ImagenReumatologíaTricologíaUnidad del DolorUrgencias HospitalariasUrología
Todas las especialidades  Savia
Savia