Cirugía Ortopédica y Traumatología
La especialidadArtículos especializados
Enfermedades
Síntomas
Otros contenidos

Artículo especializado
Las Lesiones del Corredor
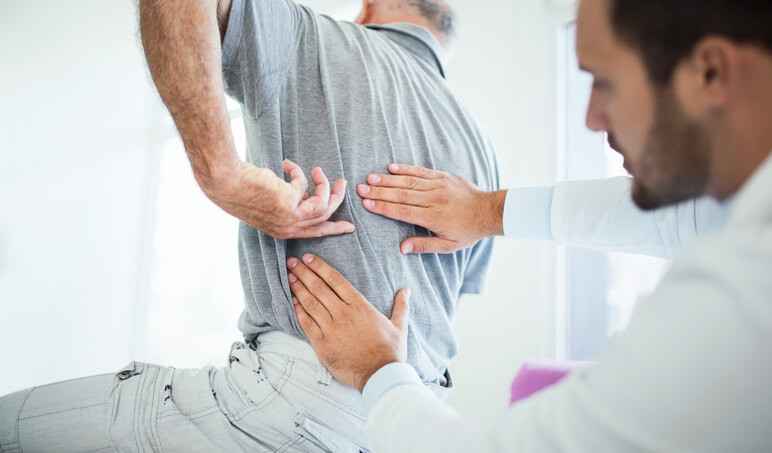
La palabra lesión es una de las más temidas en el mundo del deporte, sobre todo porque se relaciona con un tiempo de parón. Hasta hace unos años, el hecho de no poder seguir con una rutina de entrenamiento afectaba mucho al deportista profesional ya que la consecuencia es clara: detener la posibilidad de seguir entrenando y llegar a conseguir el objetivo establecido. Pero de un tiempo a esta parte, algo ha cambiado, y no sólo los profesionales se “desesperan” por estar obligados a parar y no poder seguir con su agenda, sino que el deportista amateur también ha entrado en esta dinámica.
¿Qué pasa al correr?
Correr es un deporte de impacto que implica que algunas zonas anatómicas en concreto sufran más que otras, por el impacto que implica la carrera a pie. La biomecánica y la técnica de la carrera obliga al sistema musculo esquelético a una elevada exigencia y ello puede acabar por provocar lesiones que pueden ir desde lesiones de diagnóstico y tratamiento sencillo y con una relativamente rápida recuperación y vuelta a la práctica deportiva, a otras que requieren de mayor tiempo de tratamiento y la consiguiente paciencia por parte del corredor, que verá su agenda “truncada”.
¿SABÍAS QUE…?
Las lesiones en cualquier corredor no son algo extraño. De hecho, las cifras hablan de que alrededor de la mitad de corredores que salen de manera regular a correr pueden sufrir alguna lesión asociada a esta práctica. Conseguir reducir estas cifras está en parte en las manos del propio corredor.
¿Qué factores predisponen?
En efecto, hay una serie de factores predisponentes que deben tenerse presentes ya que no pueden modificarse y hay que gestionarlos de la mejor manera posible. Algunos son:
Género: las diferencias anatómicas entre hombres y mujeres aumentan la predisposición a unas lesiones más que otras.
Entrenamiento: realizar un entrenamiento de carácter progresivo y adaptado a las características y a los objetivos es esencial para minimizar riesgos.
Alimentación: es necesario que exista una alimentación adecuada a las necesidades individuales. Seguir dietas bajas en hidratos de carbono o en proteínas puede aumentar el número de lesiones, por ejemplo. Por otro lado, una correcta hidratación es básica.
Lesiones previas: cualquier estructura anatómica que haya sufrido una lesión tiene mayor posibilidad de lesionarse de nuevo, y más aún si la recuperación no ha sido la correcta.
Patología existente: la presencia de alguna patología puede aumentar el riesgo de lesión por las características intrínsecas a éstas, por la afectación de otras zonas anatómicas diferentes.
Material inadecuado : cada corredor tiene unas características propias, tanto a nivel anatómico como de objetivo. Usar el material apropiado no es un tema de modas sino de salud.
Superficie por la que se corre : cada superficie presenta características propias, algunas tienen una mayor capacidad de amortiguación que otras y, por tanto, estás van a contribuir de manera positiva a mantener a las lesiones “a raya”.
¿Dónde se localizan las lesiones?
La rodilla es la localización más habitual y supone entre el 7 y el 50% de lesiones asociadas al “running” , seguida de los pies y de las piernas. Tan importante es esta localización que hasta existe una lesión que se denomina “la rodilla del corredor” o síndrome femoropatelar. Esta patología se caracteriza por la existencia de un dolor en la zona delantera de la rodilla, donde se encuentra la rótula, que es un hueso cuya función es el correcto movimiento articular. Debido a diferentes causas, la rótula puede ver desplazada su posición original y ello ocasiona que el cartílago que se encuentra por debajo de ésta se erosione y a la larga provoque, una degeneración con consecuencias para el individuo, como la aparición de dolor. Este dolor no suele ser agudo, sino que es progresivo. Al inicio es poco limitante y el corredor sigue sin darle excesiva importancia y puede llegar a limitar tanto, que obliga a parar y necesitar de cuidados para seguir posteriormente. El dolor es típico que se agrave al estar sentado un rato o al subir o bajar escaleras. El tratamiento se centra en actuar sobre el dolor para minimizarlo y en conocer la o las posibles causas para así reducir o minimizar el riesgo de una recaída.
Los pies : son también una localización frecuente de lesiones en este colectivo, y una lesión común es la fascitis plantar . El runner se queja de un dolor situado en la zona del talón , pero que puede recorrer toda la planta del pie, sobre todo por las mañanas cuando se levanta y lo apoya en el suelo. Por la planta del pie discurre una banda fibrosa (la fascia), que proporciona soporte al arco plantar. Cuando ésta se inflama o sufre pequeñas micro-rupturas por traumatismos repetidos, lo que ocurre evidentemente al correr, aparece dolor . Esta patología impide por completo el apoyo del pie en el suelo y, en consecuencia, la zancada en carrera, y va a requerir de un tiempo relativamente largo para solventarlo (unas ocho a 10 semanas). El tratamiento de fisioterapia es esencial, junto con la crioterapia y medicación pautada para reducir la inflamación. Las recomendaciones de valorar el origen de la lesión en la rodilla son igualmente útiles en este caso.
La zona lumbar: es evidente que quien se lleva la peor parte serán las estructuras anatómicas que reciben el impacto de la carrera y, de ahí, que las extremidades inferiores concentren la mayor cantidad de lesiones. Pero otras localizaciones son también foco de lesión en el runner y la zona lumbar es una de ellas. El corredor se queja de una molestia que en ocasiones es mayor y en otras es menor pero siempre está ahí. Puede ser de origen anatómico o mecánico , pero llega a impedir la carrera. Por eso es importante conocer las causas y, sobre todo, darle la misma importancia que podría tener una molestia en la rodilla. Estirar y trabajar la musculatura no sólo como tratamiento sino como prevención, es clave.

Artículo especializado
Lesiones Más Frecuentes en Deportistas Ocasionales
Ser un deportista ocasional, que dedica grandes esfuerzos físicos en un espacio de tiempo muy concreto y sin ninguna regularidad a una disciplina deportiva, suele ser sinónimo de problemas. Como casi todo en la vida, dosis pequeñas, progresivas y regulares suelen ser la mejor manera para obtener beneficios, y evitar lesiones, sobre todo cuando se hace referencia al beneficio físico del deporte.
Nuestro organismo está preparado para reaccionar ante estímulos de estrés. Tenemos capacidad para reaccionar y salir corriendo detrás de un autobús que se nos escapa, o atrapar algo al vuelo cuando se va a caer, pero de eso a jugar un partido de futbol o correr sin previa preparación 10 km seguidos, tras meses sentados en el sofá hay una gran diferencia. Adquirir hábitos y regularidad es esencial para que nuestro cuerpo sume beneficios y eso sería lo ideal, pero también es cierto que ello no siempre es posible y de vez en cuando “cae” en nuestra agenda la necesidad de ejercitarnos y aparecen partidos con amigos, competiciones o simplemente salidas por la montaña que parecen fácilmente realizables. Tras estas prácticas y en más ocasiones de las que nos gustaría, se diagnostican lesiones que podían haberse evitado, simplemente siendo conscientes de las capacidades individuales.
Falta de regularidad, un motivo importante
Según la Encuesta de Hábitos Deportivos de la población española publicado en 2015, el 51% de la población mayor de 15 años practicó actividad física al menos una vez al mes y el 52,3% al menos una vez al trimestre, frente al 46,2% que lo hace de manera semanal o el 19,5% que lo hace diariamente. Así pues, estas cifras nos dan una idea de que las lesiones asociadas a la falta de regularidad de la práctica deportiva serán elevadas. El sistema musculo-esquelético es el más afectado, especialmente los tejidos blandos, es decir, músculos y ligamentos, por ser los que requieren una mayor adaptación a la técnica y a la exigencia del momento, sin olvidar las contusiones que son también lesiones frecuentes.
Una lesión común
Según el tipo de ejercicio o deporte que se realice las lesiones se concentrarán en una zona u otra del organismo. Pero hay una lesión que puede aparecer en cualquier localización, el DMAT (dolor muscular de aparición tardía) o más conocido comúnmente como las “ agujetas”. Este proceso es uno de los más comunes y se produce como consecuencia de lesiones microscópicas a nivel de las fibras musculares que están implicadas en el ejercicio. Estas molestias pueden durar hasta 72 horas tras el ejercicio, por lo que hay que ser prudente al retomarlo de nuevo. La prevención es básica para evitar su aparición, por lo que un buen calentamiento, aumento de tiempo y carga progresiva y estiramientos no deben faltar en las sesiones programadas.
Extremidades inferiores
Aquellos que practican deportes en los que las extremidades inferiores son el eje, contusiones y lesiones músculo-tendinosas suelen ser las más habituales. En general, cuando se trata de partidos en los que se enfrenta puede existir contacto físico una contusión suele ser un “souvenir” inequívoco de que se ha jugado un partido entre amigos. Son, frecuentemente, contusiones de poca importancia y gravedad que desaparecen tras unos días, y que no requieren de tratamiento específico más que crioterapia (hielo) y la aplicación de alguna crema que tenga acción trombolítica (disuelve pequeños trombos o coágulos formados superficialmente) para ayudar a reducir y reabsorber el hematoma que aparece tras un golpe.
En cuanto las afectaciones de partes blandas (músculo, tendón y ligamento), los esguinces se sitúan en la parte alta de la lista del ranking de lesiones que sufren deportistas ocasionales. Los tobillos son la localización más habitual. La falta de regularidad en la práctica y también de técnica aumentan la posibilidad de lesión ya que la respuesta de dicha articulación no es siempre la que podría esperarse. Cuando un deportista es regular en la realización de su deporte no sólo trabaja la técnica, que es muy importante, sino que también trabaja a nivel de la condición física, y prepara a sus músculos y articulaciones para la situación de “estrés” al que se va exponer. En el caso del deportista ocasional, este punto se obvia y la respuesta delante de la exigencia física puede ser insuficiente. Un mal apoyo del pie en carrera o tras un salto puede significar una lesión de ligamento. Los esguinces suelen ser de poca gravedad, pero requieren de un diagnóstico para un tratamiento y recuperación adecuados.
Dolor lumbar
A nivel muscular, sobrecargas y/o contracturas por falta de acondicionamiento físico son también frecuentes entre este colectivo. Deportes en los que se exige mucho ocasionan molestias que pueden acarrear problemas en el día a día. Movimientos poco comunes, cargas elevadas o posiciones forzadas pueden ocasionar molestias en zonas que poco tenían que ver con la práctica deportiva propia. El dolor lumbar , por ejemplo, sea por sobrecarga o por previa lesión a la que no se le ha dado la suficiente importancia, es una de las razones más habituales de consulta que vemos los profesionales de la salud. En ocasiones esta molestia podría evitarse con un buen calentamiento previo o el uso de equipamiento adecuado.
De hecho, la prevención es una de las recomendaciones más importantes para evitar estas lesiones. Conocerse y saber cuáles son los límites individuales, usar el material adecuado, una preparación física mínima basada en la regularidad y un cierto conocimiento del deporte a practicar ayudan en gran medida a reducir el riesgo de aparición de cualquier lesión.
Artículo especializado
Despeja Tus Dudas sobre la Hernia Discal
Es la mayor causa de incapacidad en personas menores de 45 años , ¿lo sabías? ¿Y qué tiene que ver una hernia discal con una ciática? ¿Qué diferencia hay entre protusión y hernia discal? ¿Se ve una hernia discal en una radiografía? Son muchas las preguntas para formular ante esta patología tan frecuente.
¿Qué es una hernia discal?
Es una enfermedad que afecta al disco intervertebral , que es una estructura cartilaginosa que se encuentra entre las vértebras confiriéndoles capacidad de amortiguación. Este disco consta de dos partes claramente diferenciadas: anillo fibroso o halo periférico y núcleo pulposo o zona central de consistencia gelatinosa, cuyo contenido es un 88% de agua. Cuando el núcleo pulposo del disco intervertebral se desplaza hacia el exterior empuja al anillo fibroso e incluso puede llegar a romperlo. Es entonces cuando el núcleo pulposo ocupa un espacio anatómico que no le corresponde y compromete las estructuras de dicha área. Cuando el desplazamiento es en dirección lateral (derecha o izquierda) producirá una ocupación del canal medular que se traduce en una compresión y/o desplazamiento de la raíz nerviosa que discurre por allí, originando síntomas neurológicos (hormigueos, pérdida de fuerza o sensibilidad).
¿Cuál es exactamente la diferencia entre protusión y hernia discal?
La diferencia radica en la cantidad de disco desplazado . Si es menor del 50% del disco se llama protusión discal, mientras que si es mayor hablaremos de hernia discal. Es importante aclarar que el tamaño de la hernia no tiene correlación con los síntomas. Tiene más trascendencia la ubicación anatómica que el tamaño de la hernia.
Las ubicaciones más frecuentes de las hernias discales son: región lumbar (entre los espacios L4-L5 y L5-S1, que suponen el 95% de los casos) y región cervical (entre los espacios C5-C6 y C6-C7).
¿Qué síntomas puede dar una hernia?
En función de la ubicación la hernia producirá dolor en la región lumbar (lumbalgia) o cervical (cervicalgia). Se acompañará por un cortejo de síntomas asociados según la estructura anatómica que se vea comprometida por el disco herniado.
Podremos encontrar una alteración de la fuerza de la extremidad, una alteración de la sensibilidad, una afectación motora (disminución de la movilidad), una radiculagia (braquialgia o ciatalgia) e incluso mal control de los esfínteres.
¿Todas las lumbalgias tienen una hernia discal de base? En absoluto. A pesar de que la lumbalgia mecánica es uno de los principales motivos de consulta en urgencias de traumatología sospecharemos una implicación discal sólo ante determinados síntomas como pueden ser la sensación de hormigueo o la dificultad para el movimiento de la pierna. En caso de detectar estos síntomas investigaremos la raíz nerviosa afectada. Al realizar la exploración es muy probable que detectemos una disminución de los reflejos en la zona afectada.
¿Qué exploración y pruebas diagnósticas realizaremos?
Ante un dolor cervical o lumbar debemos realizar un buen interrogatorio y una exploración física exhaustiva (donde podremos valorar posibles deformidades, asimetría de extremidades y alteraciones neurológicas). Se deben explorar la fuerza, los reflejos y la sensibilidad de las raíces nerviosas locales.
En el caso concreto de una lumbociatalgia o ciática, aproximadamente el 90% de los casos será debido a una hernia discal que comprime una raíz nerviosa (casi siempre L5 o S1). El síntoma guía es un dolor irradiado hacia la extremidad inferior que puede llegar hasta el pie.
La primera prueba diagnóstica a realizar sería una radiografía de columna, aunque no nos permitirá la visualización del disco intervertebral por ser radiotransparente. Posteriormente se solicitarán otras pruebas de imagen para completar el estudio (resonancia magnética o tomografía computarizada). La resonancia magnética nuclear es el método de elección para evaluar la morfología del disco intervertebral. Las pruebas de imagen deben pedirse de forma inmediata ante la sospecha de patología vertebral grave. Uno de los objetivos de las pruebas de imagen es identificar a los pacientes candidatos a tratamiento quirúrgico.
Debemos mencionar la electromiografía por ser la siguiente prueba diagnóstica a realizar cuando detectamos una hernia discal que compromete una raíz nerviosa. Es una prueba que nos permite estudiar alteraciones en la conducción nerviosa. Valora el sistema nervioso periférico (nervio y músculo).
¿Cuál sería el tratamiento de elección?
Existen numerosas opciones terapéuticas disponibles. Sin embargo, ningún tratamiento ha demostrado ser más beneficioso que otros.
El tratamiento médico puede consistir en analgésicos, miorrelajantes, corticoides, antinflamatorios …, en función de los síntomas predominantes.
Otros tratamientos coadyuvantes pueden ser contemplados, como la fisioterapia y la rehabilitación. En fase de mantenimiento la práctica de natación sería de gran utilidad para tonificar la musculatura paravertebral.
En dolores rebeldes al tratamiento convencional o con mala respuesta al mismo puede indicarse el tratamiento en la Clínica del Dolor (supervisado por anestesistas que suelen infiltrar el foco del dolor con agujas dirigidas por escopia).
El tratamiento quirúrgico se reserva para aquellos casos en los que los tratamientos anteriores no han sido efectivos. Esta patología puede ser intervenida por el traumatólogo o por el neurocirujano. El tratamiento quirúrgico estrella es la discectomía (resección del disco herniado mediante laminectomía o hemilaminectomía). Otras opciones quirúrgicas serían la discólisis (desecación del disco con ozono), la artroplastia (fijación de dos o más vértebras consecutivas para descomprimir el disco intervertebral afecto), etc.
Como ves existen múltiples abordajes terapéuticos. La tendencia es conservadora. Se descarta la opción quirúrgica en aquellos pacientes con buena respuesta al tratamiento médico. Sin embargo, se contempla la opción quirúrgica en aquellos pacientes con afectación neurológica importante y dolor invalidante. Entre ambos extremos encontramos la mayoría de los casos.
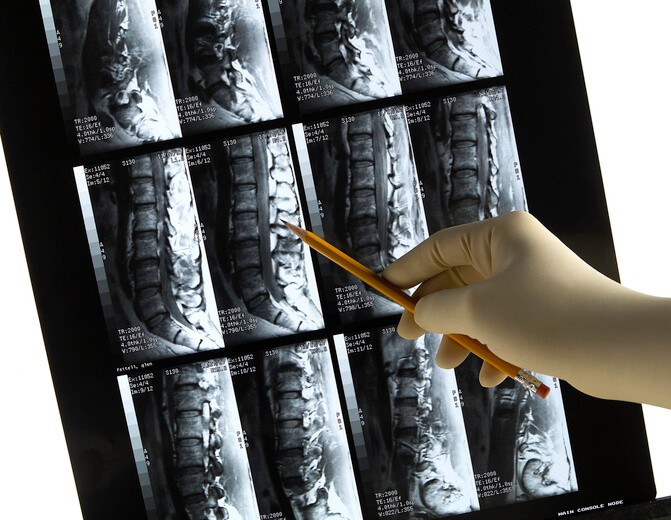
Artículo especializado
Descubre Cúal Es El Mejor Tratamiento de la Escoliosis
Afecta aproximadamente al 2% de la población, y se debe aclarar que la escoliosis no tiene cura , por lo que el objetivo principal de los tratamientos que se apliquen será mejorar la calidad de vida del paciente. La pauta de un tratamiento puede ser algo compleja ya que existen diferentes tipos de escoliosis. No obstante, los objetivos básicos serán controlar la progresión, corregir la deformidad y evitar sus consecuencias.
¿Qué es la escoliosis?
La escoliosis es una desviación anormal de columna vertebral . Se trata de una patología reumatológica congénita de origen desconocido en el 85% de los casos, el resto pueden ser debido a déficits del control muscular por una patología neurológica, por una malformación de la columna congénita o un traumatismo.
La desviación está formada por una torsión y desplazamiento lateral de las vértebras que se acentúan y desvían en forma de ‘’S’’ o ‘’C’’ de la curvatura fisiológica de la columna vertebral.
La escoliosis se desarrolla durante la época de crecimiento, y una vez superada esta etapa, el hueso se vuelve maduro y la desviación deja de agravarse.
Se distinguen tres tipos de escoliosis en función de la etapa en la que se desarrolla:
En los niños de 3 años o menos, se denomina escoliosis infantil.
En los niños de 4 a 10 años, se denomina escoliosis juvenil.
En los niños mayores de 11 a 18 años, se denomina escoliosis adolescente.
Entendiendo la columna…
La columna está conformada por 33 vértebras distribuidas de arriba a abajo: 7 cervicales,12 dorsales y 5 lumbares, 5 sacras y 4 cóccix. Estas vértebras se disponen entre ellas creando unas curvas fisiológicas que tienen la función de amortiguar la carga de nuestro peso. Si las curvaturas fisiológicas se ven modificadas, la amortiguación de la carga que recibe nuestro cuerpo también, por lo que existirá un desequilibrio que comportará que zonas de nuestro cuerpo soporten más carga que otras. La desviación supondrá también problemas a nivel óseo y muscular e incluso visceral, comprometiendo la función respiratoria. La curvatura escoliótica se suele localizar entre los tramos vertebrales dorsal (T1-T12) y lumbar (L1-L5).
¿SABÍAS QUE…?
La escoliosis más común aparece entre los 10 y 11 años.
Es dos veces más frecuente en niñas que en niños.
La desviación escoliótica en sí no es dolorosa, lo son las contracturas musculares o pinzamientos que pueden surgir consecuentemente.
¿Cómo se manifiesta?
La escoliosis conlleva una deformación tridimensional anatómica de las vértebras , pero también de costillas, ligamentos y discos intervertebrales. Se desarrolla de forma progresiva, durante el proceso madurativo óseo, y una vez llegada la edad adulta la deformación deja de aumentar.
Durante su desarrollo no produce ningún síntoma o dolor, por lo que son los padres o pediatras quienes se dan cuenta observando las asimetrías que provocan, como por ejemplo un hombro más alto o adelantado que el otro o la pelvis inclinada hacia un lado , que provoca también una dismetría en la longitud de las dos piernas (una más corta que otra).
Signos y síntomas más destacados
Curvatura anormal hacia el lateral, deformación tridimensional.
Hombros y caderas asimétricos (se observa una inclinación).
Una pierna más corta que la otra.
Dolor espalda por contracturas musculares o compresión de la médula o nervios raquídeos.
Rigidez de la columna.
Deformidades en las vértebras.
Disminución de la función respiratoria (la deformación reduce el diámetro de la caja torácica).
¿Cómo se diagnostica?
Para evaluar la escoliosis se utilizan varios parámetros; la rotación vertebral, la maduración ósea y la desviación de la columna que se pueden visualizar a través de una radiografía.
La medición de la desviación se realiza a través de la medición del Ángulo de Cobb, y mide los grados de la curvatura determinando la gravedad y el tratamiento de la patología.
¿Cuál es su tratamiento?
El tratamiento se pauta en función de la gravedad de la curva que, como se ha mencionado anteriormente, se mide con el Ángulo de Cobb. Existen tres posibles opciones de tratamiento:
Curvatura de 10-15º : Se considera leve, por lo que únicamente necesitará revisiones médicas, ejercicio terapéutico y fisioterapia
Curvatura de 20-40º: Uso corsé ortopédico, ejercicio terapéutico y fisioterapia
Curvatura de 40-50º : Intervención quirúrgica.
Tratamiento no invasivo: fisioterapia
La fisioterapia tiene gran importancia en el tratamiento para la escoliosis, independientemente de la gravedad de ésta. Se debe aclarar que la escoliosis no tiene cura, por lo que el objetivo principal de los tratamientos que se apliquen es mejorar la calidad de vida del paciente.
El tratamiento fisioterápico consiste en la combinación de ejercicios y tratamiento manual para mantener el equilibrio muscular y aliviar las posibles dolencias que pueden aparecer. Se pautan una serie de ejercicios terapéuticos con el objetivo de reforzar la musculatura debilitada y estirar la acortada. El tratamiento manual, por lo general, se limita a el tratamiento de las contracturas musculares que aparecen a causa de la descompensación muscular que la misma escoliosis.
Existen métodos más específicos, como el método Schroth, un método de reeducación postural basado en ejercicios específicos donde se busca entrenar la conciencia corporal, detectando las asimetrías del cuerpo y las zonas musculares concretas que necesitan ser reforzadas o elongadas para fijar la postura que se quiere corregir. Además, se trabaja la respiración para mantener el diámetro de la caja torácica.
El tratamiento con ortesis es muy común, aunque no válido para todo tipo de pacientes, el objetivo de éste es disminuir la progresión de la desviación de la curva escoliótica. Sólo se coloca el corsé a pacientes que están en fase de maduración ósea y que por lo menos tengan dos años de maduración restante para que el tratamiento sea efectivo. Este tratamiento se combina también con fisioterapia.
Tratamiento Invasivo: cirugía
La cirugía corrige la desviación ciertos grados, con la intención de que ésta no empeore. Se utilizan implantes metálicos que fusionan las vértebras para enderezar la curvatura. El postoperatorio es delicado, los pacientes no pueden reanudar sus actividades antes de los 6 meses o año después de la cirugía, razón por la cual la fisioterapia vuelve a cobrar importancia para la reinserción del paciente a su vida diaria.
Artículo especializado
Latigazo Cervical y Claves para Solucionarlo
Hemos oído esta expresión seguramente asociada a un pequeño accidente de coche o frenazo brusco. Y es que la palabra latigazo cervical es utilizada para describir la lesión en la cual la cabeza está sometida a fuerzas de aceleración que provocan un movimiento brusco de mucha flexión y mucha extensión de la columna cervical. Te explicamos cómo puede solucionarse.
Este cambio repentino y brusco de la cabeza produce que se puedan lesionar cualquiera de las estructuras que se encuentran en el cuello y la columna como bien pueden ser: la musculatura, los ligamentos, los nervios, etc. No obstante, y pese a que normalmente se asocia el termino de latigazo cervical al mecanismo mecánico, esta palabra también se utiliza para hablar del dolor de cuello o nunca sin más sintomatología
¿Qué síntomas presentan y cómo se puede diagnosticar?
El diagnóstico del mismo muchas veces no se hace justo después de este movimiento brusco. El motivo es que la sintomatología puede llegar a tardar en aparecer hasta 48 horas. Pasado este tiempo los signos de alarma son: parestesias u hormigueos, vómitos, mareos, cefaleas … Al presentar uno de estos lo normal es acudir al médico, quien lo más seguro es que nos haga un examen más exhaustivo y pida pruebas complementarias . En este caso, seguramente solicite radiografía, tac, o ecografía para ver si existe alguna fractura de las vértebras cervicales, una rectificación de la curvatura normal del cuello o si hay alguna lesión de alguno de los ligamentos cervicales.
¿Me han puesto un collarín, cuanto tiempo he de llevarlo?
Por desgracia, el uso del collarín hoy en día está sobre utilizado. Por culpa de manuales de actuación desactualizados y por viejas costumbres, hay pacientes que han llegado a la consulta con el collarín puesto durante dos semanas. Pues rompiendo todos los esquemas de muchas personas, la evidencia científica nos dice que si no hay fractura cervical y es un esguince de grado I-II, llevarlo más de 48 horas va ser más contraproducente que beneficioso . Claro está, la pregunta obliga es…
¿Por qué?
La función del collarín cervical es hacer de musculatura y encargarse de la estabilización cervical , de tal manera que nuestra propia musculatura descanse. Esto está bien, y más después de un trauma en el que el cuello ha sufrido mucho… pero como todo en esta vida, en exceso es malo. Si el cuerpo se acostumbra a que el collarín sea el encargado de estabilizar nuestros músculos, estos empiezan a atrofiarse por no utilizarse y cuando intentamos volver a utilizarla cuesta mucho más porque el músculo ha de empezar desde cero.
Llegados a este punto muchos me decís que os parece razonable… pero que “no sabemos qué alternativa existe”. Si bien es cierto que si trabajaseis la musculatura desde el primer día de la lesión sería malo, eso no significa que no tengáis que ir al fisioterapeuta . En las primeras sesiones, un masaje descontracturante de toda la musculatura, así como unos buenos estiramientos ayudarán a todo este proceso. Pasadas 48 horas seguiremos trabajando para eliminar las contracturas, aunque ahora ya podremos trabajar poco a poco con estiramientos en tensión, es decir, en los que añadimos un componente de contraposición activa, o pequeños movimientos en los que el músculo empieza a trabajar. Recordad que el movimiento es vida.
¿Cómo puedo tratar todos los síntomas que noto?
Primero de todo indicaros que cuanto antes se empieza a tratar en consulta una vez pasado el tiempo de reposo antes mejorarás. Para tratarlo se utilizarán técnicas de relajación de la musculatura, estiramientos y luego técnicas de terapia manual y propiocepción (equilibrio). Según pasen las sesiones iremos añadiendo componentes de fuerza y trabajo isométrico , lo que hará que vayamos ganando fuerza y estabilización cervical. También puede ir muy bien la técnica craneo-sacral , que consiste en movilizar toda la columna desde la parte más superior de las vértebras hasta el sacro mediante movimientos suaves y coordinados con la respiración.
Tengo que volver a trabajar, ¿cuánto tiempo tardaré en estar bien?
Pues bien, dependerá del grado de lesión, pero un esguince cervical por norma general no suele tardar más de cuatro o seis semanas en curarse. Claro está, ello dependerá también de las patologías de base que tenga el paciente ya que, si por ejemplo éste antes de sufrir dicha patología tenía una hernia discal, esto agravará todos los síntomas que notaba y hará que tarde más en curarse.
RECUERDA QUE…
El latigazo se produce por un cambio repentino de la posición del cuello cuando
este tiene toda la musculatura en reposo
El collarín si no hay una fractura o una lesión que. Lo justifique, más de 48 horas no es
aconsejable ya que produce efectos adversos
Acudir al f isioterapeuta para tratar una línea de tratamiento pasadas las 48h de la
lesión ayudará a una rápida y mejor recuperación
El tiempo de cura es relativa ya que depende de muchos factores, pero en principio en 4 o 6 semanas deberías estar mejor.

Artículo especializado
Cómo Aliviar la Fascitis Plantar
Si eres aficionado al running quizás has sufrido dolor en el talón alguna vez. Y es que la fascitis plantar (así se denomina esta dolencia) es frecuente en quienes realizan deporte (sobre todo los corredores), pero también afecta a personas sedentarias. Veamos por qué.
¿Qué es la fascia plantar?
La fascia (en latín. banda que sujeta, faja, venda) plantar (perteneciente o relativo a la planta del pie) es una banda de tejido elástico que va desde el calcáneo (hueso que forma el talón del pie) hasta la zona metatarsal (debajo de los dedos). La inflamación de dicha estructura, principalmente en la zona en la que la fascia se inserta con el calcáneo es lo que conocemos como fascitis plantar.
La fascia plantar tiene una gran función biomecánica al caminar: es la responsable, junto con otras estructuras del pie, de mantener el arco plantar, de absorber y devolver la energía que se produce cuando el pie impacta contra el suelo, cuando despega al dar el paso, así como de proteger los huesos metatarsianos.
¿Cómo lo notamos?
El síntoma principal es un dolor agudo en la zona interna del talón (es la zona de inserción de la fascia plantar). Este dolor suele ser más intenso en los primeros pasos que damos al levantarnos. Cuando ya hemos caminado un poco, la fascia se estira y suele disminuir la molestia.
Hay que tener en cuenta que cuando aparecen los primeros síntomas, debemos empezar a tomar medidas porque tenemos muchas posibilidades de que la fascitis se vaya agudizando y llegue un momento en el que sea muy limitante para la vida deportiva e incluso para la vida normal de una persona que tenga que permanecer largo tiempo de pie o caminando.
¿Por qué se produce?
Algunos factores que contribuyen al desarrollo de esta lesión son:
Edad: la fascitis plantar es más común en personas de entre 40 y 60 años.
Sexo: las mujeres suelen sufrir más esta lesión.
Algunos tipos de ejercicio: actividades que crean mucho estrés en el talón (como la carrera de fondo, danza, aeróbic) pueden contribuir a una aparición temprana de la lesión. En corredores, la superficie dura de entrenamiento, aumentar la carga de trabajo en los entrenamientos de forma no progresiva, puede generar una sobrecarga en la musculatura del pie y un estrés en la fascia plantar.
Morfología del pie : tener los pies planos, un arco del pie muy elevado o pronunciado, o incluso presentar una forma de caminar anormal, puede afectar a la distribución del peso del cuerpo cuando se está de pie y crear estrés y tensiones en la fascia plantar.
Obesidad: el sobrepeso crea un estrés adicional en la fascia plantar.
Actividad laboral: las personas cuyo trabajo implica caminar muchas horas o permanecer de pie en superficies duras pueden dañar más fácilmente la fascia plantar.
Calzado inadecuado: las sandalias, zapatos con suela fina y calzado sin suficiente soporte del arco plantar o sin acolchado apropiado para absorber los impactos y el peso del cuerpo pueden provocar esta lesión.
¿Qué diferencia hay entre fascitis y espolón calcáneo?
Cuando en las pruebas radiológicas observamos una calcificación del tubérculo posterointerno del calcáneo entonces hablamos de espolón calcáneo . Si en las pruebas no aparece dicha calcificación hablamos de fascitis . En realidad, los síntomas y el tratamiento van a ser muy parecidos. El espolón ha aparecido por mantenerse una tracción continuada de la fascia contra el calcáneo. Esta tensión provoca en la fase inicial la fascitis plantar y si es mantenida en el tiempo posiblemente generará el espolón calcáneo. En ambos casos el objetivo del tratamiento ha de ser “destensar” la fascia para que disminuya la inflamación y, por lo tanto, el dolor.
No nos confiemos…
En muchos casos (la mayoría) el aumento de la tensión generada en la fascia plantar se debe al tono muscular de los músculos situados por encima de ella o bien a la forma del pie o a la forma de pisar (o a las dos cosas juntas). Si solamente tratamos la fase aguda de la fascitis, disminuyendo la inflamación de la inserción de la fascia, se producirá una mejoría, pero posiblemente volverá a empeorar cuando llevemos un tiempo con la actividad física habitual.
Los músculos de la pantorrilla (específicamente el gastrocnemio y el sóleo) conectan el calcáneo por medio del tendón de Aquiles. Cuando estos músculos están tensos, el tendón tira del hueso desde arriba, y la fascia se estira y se distiende . Las personas con el arco plantar elevado son especialmente propensas a la fascitis plantar porque el arco en sí también contribuye a la tensión de la fascia.
¿Cómo se trata?
Tratamiento habitual: suele ser conservador y combina el reposo, medicación analgésica y/o antiinflamatoria con diferentes tratamientos de fisioterapia encaminados a disminuir la inflamación en la fase aguda (terapia manual, estiramientos, masoterapia -masajes-, electroterapia -aplicación de corrientes eléctricas con fin terapéutico- y crioterapia -utilización de frío o bajas temperaturas-).
En una segunda fase: según la valoración del fisioterapeuta pueden prescribir ejercicios para fortalecer la musculatura del pie. En los deportistas, antes de iniciar la actividad después de un largo período de inactividad, se puede realizar un vendaje funcional, para evitar recaídas. Este vendaje o taping debe ser siempre realizado y supervisado por un fisioterapeuta.
En ocasiones, se pueden pautar taloneras o férulas con acolchados para intentar amortiguar el impacto y el peso del cuerpo al caminar. Es imprescindible consultar un médico, fisioterapeuta especializado o un podólogo antes de utilizar este material, ya que es necesario analizar la forma de caminar y comprobar si está adaptado o no a la persona.
Muy raramente, se necesita cirugía para tratar esta lesión. Más del 90% de las personas se recuperan con el tratamiento de fisioterapia.
¿SABÍAS QUE…
Si los síntomas no mejoran se puede realizar un correcto estudio de la marcha y valorar si la causa de la fascitis tiene relación con la forma de pisar. En caso positivo, es necesario acudir al podólogo para que éste diseñe y fabrique una plantilla personalizada que permita “destensar” la fascia de modo que, cuando la fase aguda esté superada, podamos reiniciar la actividad con muchas menos posibilidades de recaída.
¿Qué puedo hacer?
Una vez pasada la fase aguda, es muy importante que se adopten unos hábitos correctos que incluyan los estiramientos y el uso de calzado que se debe utilizar tanto para la vida normal como para la actividad deportiva ya que ambos factores van a ser también determinantes para una total recuperación.
Realizar estiramientos. Después de cualquier actividad, laboral o deportiva, es aconsejable estirar toda la musculatura plantar y de las extremidades inferiores en general. De esta forma, evitaremos sobrecargas musculares que ponen tensión en la fascia plantar.
Aplicar hielo si tiene dolor . La aplicación de hielo después de la actividad laboral o deportiva, ayudará a disminuir el dolor y la inflamación de la zona. Tiempo recomendado: 10 minutos. No olvides proteger la piel.
Elegir un calzado adecuado . Evitaremos los tacones altos. Compra un calzado con tacón mediano, buen soporte en el arco y con una buena absorción del impacto. Evita caminar por superficies duras.
Planificar bien el programa de entrenamiento . Si eres corredor, realiza un buen calentamiento, estiramientos, y aumenta la intensidad del ejercicio de forma progresiva.
Renovar el calzado deportivo . Si eres corredor, renueva regularmente el calzado antes de que pueda favorecer la aparición de una lesión.
Mantén un peso saludable . Esto evitará poner tensión extra en tu fascia plantar.

Artículo especializado
Ejercicios de Rehabilitación de una Fractura de Cadera
Pensar sólo en los ancianos como grupo susceptible de sufrir una fractura de cadera es un error. Es cierto que es frecuentísima en la población senil pero también se da en jóvenes tras sufrir traumatismos de alta potencia, en deportistas por fracturas de estrés o en niños por displasias de cadera. Veremos cómo se produce y qué papel juegan los ejercicios de rehabilitación en su tratamiento.
La mayoría de fracturas de cadera son tratadas quirúrgicamente. Normalmente suele ser necesario el empleo de material de osteosíntesis (placas y tornillos) para su reparación, aunque, en ocasiones, se opta por reemplazar toda la articulación de la cadera por una prótesis completa o artroplastia. No sería el caso de la fractura de las ramas pélvicas, la cual suele requerir tan sólo reposo domiciliario.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Qué hacer tras la intervención
Una vez el paciente ha sido intervenido de su fractura se recomienda movilización precoz . Si la evolución es favorable, se aconseja la sedestación (posición sentada) a las 24 horas. A las 48 horas se recomienda la bipedestación (ponerse de pie) con ayuda, normalmente, de un caminador. Cuando aún se está ingresado es el momento de adiestrarlo para agilizar su rehabilitación domiciliaria . Evidentemente, ello va a depender de la edad del paciente, de sus comorbilidades y de la cirugía a la que ha sido sometido (no es lo mismo recuperarse tras una osteosíntesis mediante la colocación de un tornillo que la recuperación tras un recambio completo de la cadera).
Sobre la rehabilitación
¿Cuánto tiempo de rehabilitación voy a precisar? En general, a los tres meses podrás reiniciar tu actividad, aunque con restricciones. A los seis meses estarás prácticamente restablecido para realizar la actividad que tenías antes de la fractura.
¿Qué pretendemos con el inicio de la rehabilitación de forma precoz? Queremos potenciar el tono muscular de la extremidad operada para evitar la temida atrofia muscular. Una rigidez articular podría ocasionarte posturas viciosas que afectarían a la marcha y estabilidad definitivas.
Ejercicios
En general, los ejercicios a realizar serán de intensidad progresiva durante todo el proceso de la rehabilitación. A continuación, te detallo las diferentes etapas:
Durante las dos primeras semanas perseguimos el mantenimiento de un buen tono muscular. Somos conscientes de que la fractura ha supuesto una interrupción absoluta de tu actividad física. Te recomendaremos los siguientes ejercicios (todos ellos debes realizarlos en la cama, en posición boca arriba y con las piernas estiradas. Aún es pronto para flexionar la rodilla y la cadera):
Contracciones del cuádriceps : colocar una pequeña almohada bajo las rodillas y presionar hacia abajo contrayendo el cuádriceps durante cuatro segundos y luego relajar. Hacer tres series de 10 repeticiones con ambas extremidades y de forma alterna.
Potenciación de la musculatura glútea : Aquí pretendemos que despegues tu pelvis del colchón durante tres segundos. Elevar discretamente la pelvis y contraer los glúteos durante tres segundos y luego bajar lentamente. Se recomiendan cuatro series de 10 repeticiones.
Trabajo de adductores de la cadera : es muy fácil. Apretar las rodillas durante 3 segundos. Puedes interponer una pelota de goma semielástica, si te resulta más cómodo. Hacer cuatro series de 10 repeticiones.
Fortalecimiento de los músculos posteriores de la extremidad: sujetar una banda elástica con la punta del pie y coger las puntas con las manos. Aguantar la pierna elevada y recta durante 10 segundos. Cuatro series de 10.
Si has logrado realizar estos ejercicios es el momento de parar y aplicarte frío local durante diez minutos. Sobre todo, recuerda que al levantarte por cualquier motivo debes ayudarte de un bastón o muleta y sostenerla siempre en el lado opuesto al de la pierna lesionada (es decir debe llevarse en el lado sano).
A partir de la tercera semana post-quirúrgica podemos incorporar ejercicios que impliquen cierta flexión de rodilla y, durante la quinta semana, es el momento de iniciar la deambulación sin ayuda. Puede ser en las barras del centro rehabilitador o en el pasillo de tu casa.
Recuerda que debes continuar con el resto de ejercicios. Prueba a hacer los ejercicios dentro del agua (te resultará mucho más fácil). Ir a la piscina será una opción muy acertada.
Si no quieres desplazarte, otro recurso sería la bicicleta estática, pero recuerda poner una intensidad baja al inicio.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Consejos preventivos
Tan sólo me queda aportarte algunos pequeños consejos a tener en cuenta de cara a la prevención de futuras caídas:
Evita cruzar las piernas al sentarte y acostarte. Te puede desestabilizar.
Utiliza un asiento elevado para el inodoro. Te permitirá acceder con menos esfuerzo.
Utiliza zapatillas cerradas por detrás. Las abiertas pueden hacerte resbalar.
Pon material antideslizant e en el suelo de la ducha y barras de soporte. No pongas escalón para acceder a la ducha. Si te resulta más cómodo dúchate sentado.
Retira las alfombras de tu vivienda.
Ten siempre una linterna y un teléfono en la mesita de noche.
Y, sobre todo, ten paciencia y sé constante. Eres la persona más interesada en recuperarte. Tu esfuerzo se verá compensado.

Artículo especializado
Cuáles son los Factores de Crecimiento
¿Has oído hablar de los factores crecimiento ? ¿Sabes qué son? Se trata de un conjunto de proteínas presentes en el plasma y en las plaquetas de la sangre, que tienen una función protagonista en los procesos de reparación y regeneración de los tejidos de nuestro cuerpo. Tienen un papel importante dentro de la medicina regenerativa, sobre todo en las especialidades de dermatología, reumatología y traumatología para la cura de lesiones en la piel, músculo esqueléticas o inflamatorias articulares.
Esto es debido a que son capaces de desencadenar en las células procesos biológicos como la proliferación y la diferenciación celular, la generación de vasos sanguíneos (angiogénesis) y la migración o desplazamiento de células a lugares donde son necesarias (quimiotaxis). En otras palabras, los factores de crecimiento son mensajes que utiliza nuestro organismo para informar a las células cuándo crecer, cómo diferenciarse o a dónde moverse para reparar un tejido dañado. Además, ayudan a que el lugar dónde se repara la lesión esté protegido de infecciones y disminuya el dolor y la inflamación.
Un poco de historia
Rita Levi-Montalchi, una científica italiana especialista en neurología, fue la descubridora del primer factor de crecimiento conocido, el NGF (factor de crecimiento neuronal ), por lo que fue laureada con el Premio Nobel de Medicina en 1986. Este trabajo realizado en la Universidad Washington, en San Luis, fue imprescindible para descubrir que las células sólo comienzan a reproducirse cuando reciben la orden de hacerlo, orden que transmiten unas proteínas llamadas factores de crecimiento.
Tipos de factores de crecimiento
Hay una gran cantidad de factores de crecimiento en nuestro organismo, y aquí te vamos a explicar los más importantes:
Hormona del crecimiento (HC): es una hormona fabricada por la glándula hipófisis, que se sitúa en el cerebro. Tiene un efecto global en nuestro organismo. Es producida durante toda la vida, pero en la infancia es sumamente importante para que el niño crezca adecuadamente y alcance su talla normal de acuerdo a su genética. En el ser humano tiene dos funciones importantes: estimula el crecimiento de los tejidos (promueve la mitosis o división de las células) y tiene un papel básico en el metabolismo de los carbohidratos, lípidos y proteínas.
Factor de crecimiento derivado de las plaquetas (FCDP): es una proteína sintetizada y liberada por las plaquetas que estimula la multiplicación celular 10 minutos tras coagular una herida y ayuda a la reparación del tejido lesionado.
Factor de crecimiento vascular endotelial (FCVE): es una sustancia importantísima en el crecimiento de los vasos sanguíneos durante el periodo embrionario y en la formación de nuevos vasos capilares en el ser humano adulto.
Factor transformador del crecimiento-beta (FTC-beta): ayuda a la síntesis de colágeno y a la reparación del tejido conectivo.
Factor fibroblástico ácido y básico (FCFa y FCFb): ayuda en la reparación de los tejidos lesionados mediante la formación de colágeno.
¿Sabes que los factores de crecimiento pueden ser tu medicina?
Los factores de crecimiento se usan como tratamiento de muchas enfermedades desde hace un par de décadas. Por ejemplo, son ampliamente utilizados en enfermedades hematológicas (de la sangre) tales como las granulocitopenias, los síndromes mielodisplásicos, las leucemias, las anemias aplásicas y los trasplantes de médula ósea. Por ejemplo, la eritropoyetina (EPO) se utiliza en pacientes con anemia e insuficiencia renal.
Otro de sus usos es dentro de la medicina regenerativa, sobre todo en las especialidades de dermatología, reumatología y traumatología para la cura de lesiones en la piel, músculo esqueléticas o inflamatorias articulares.
¿Qué es la medicina regenerativa?
La medicina regenerativa es una parte de la medicina relativamente moderna. Tal y como su nombre indica, su objetivo es regenerar tejidos dañados por la vejez o por un traumatismo. Este tipo de medicina se vincula a diferentes áreas científicas como la terapia celular avanzada, la ingeniería genética o la de tejidos. El uso de células madre, hematopoyéticas (las células de la sangre que proceden de la médula), la terapia génica (consiste en insertar un gen en una célula para sustituirlo o bloquear su función), la ingeniería de tejidos (desarrollo de órganos bioartificiales cultivados en el laboratorio) o el uso de sustancias como los factores de crecimiento.
Usos de los factores de crecimiento y medicina regenerativa
Hace unos años sería imposible pensar que podemos mejorar una lesión o frenar la progresión de una artrosis utilizando sustancias que fabrica nuestro propio cuerpo. Este planteamiento tiene ciertas ventajas ya que no presenta efectos secundarios, intolerancia o rechazo porque no estamos introduciendo ninguna sustancia extraña en nuestro organismo.
En el tratamiento de las tendinitis o las artrosi s (sobre todo de grandes articulaciones como la cadera o la rodilla) los factores de crecimiento promueven la regeneración del cartílago y reducen la inflamación, la deformidad y el dolor, mejorando el movimiento de la articulación y el bienestar del paciente.
En lesiones músculo esqueléticas, producidas, por ejemplo, tras un accidente o las que puede padecer un deportista, la aplicación de factores de crecimiento reduce el tiempo de recuperación y acelera la curación y cicatrización del tendón, músculo o hueso dañado.
En el pie diabético y otras úlceras crónicas por presión de la piel (heridas crónicas en la piel que no cicatrizan), los factores de crecimiento pueden favorecer su curación.
Parece ser que también han hecho su incursión en la medicina estética, ya que regulan la remodelación y reparación de la piel envejecida si se aplican de forma subcutánea.
Este tratamiento solo está contraindicado en caso de i nfección en la zona a tratar, procesos neoplásicos y ciertas enfermedades de la sangre.
¿Cómo se aplica?
El tratamiento se realiza bajo prescripción médica , en un ambiente estéril y sin anestesia. Para poder obtener los factores de crecimiento del paciente hemos de realizar una extracción sanguínea . Es el mismo proceso que una analítica. Esta sangre se procesa y se separa el plasma que es rico en factores de crecimiento. Tras obtener el concentrado se infiltra en la zona a tratar.
El proceso, que puede durar entre 25 y 40 minutos, se realiza en un ambiente estéril y sin anestesia en la mayoría de los casos. Puede usarse en una articulación o durante una intervención quirúrgica. El número de infiltraciones, en patología articular, que es la más frecuente, suelen ser tres sesiones durante tres semanas consecutivas, con una sesión de recuerdo a los seis meses o un año si la evolución es favorable.

Artículo especializado
Qué Hacer ante una Luxación
¿Es una luxación? ¿Se acompaña de fractura? ¿Es el primer episodio o es recidivante? Si me encuentro en una situación así, ¿cómo puedo ayudar?
Para que exista una luxación debe darse una pérdida del contacto de las superficies articulares que conforman una articulación. Normalmente, va asociada a una lesión cápsulo-ligamentosa debido al traumatismo que ha ocasionado la luxación. ¿Qué quiere decir que es recidivante? Pues que esa articulación se ha luxado en varias ocasiones.
Ante todo, debemos identificar cuál es la articulación que está presuntamente luxada. El afectado se quejará de un dolor importante y presentará una impotencia funcional absoluta (no podrá moverla) pues de los dos huesos que forman la articulación uno de ellos está desplazado y no permite el recorrido normal de la articulación. Nos encontraremos una deformidad externa muy llamativa (con una gran asimetría respecto al otro lado).
Posibles causas
El mecanismo desencadenante es muy probable que haya sido un golpe seco en la zona.
Una luxación de hombro (técnicamente luxación glenohumeral). Es muy frecuente tras sufrir un accidente de moto en el que la persona se cae de lado al suelo o en el caso de un portero de fútbol que se cae al lateralizarse para coger la pelota.
En caso de luxación de tobillo (luxación tibio-peroneo-astragalina) la persona tendrá deformidad con el pie girado e impotencia funcional. Es muy frecuente en accidentes de coche de alta potencia o caídas desde elevada altura.
La luxación de los dedos de las manos (luxación interfalángica o metacarpofalángica) es frecuentísima en lesiones deportivas, sobre todo en baloncesto.
También mencionaremos la luxación de la articulación temporo-mandibular . Es la luxación de la mandíbula. Se trata de una luxación infrecuente que suele desencadenarse en personas que sufren de alguna patología previa en esta articulación y que, con un simple bostezo, se quedan con la boca abierta sin poderla cerrar. Es una situación muy embarazosa para el paciente y para las personas de su alrededor. ¿Te has encontrado con algún caso en alguna ocasión? ¿Sabías que esa articulación tiene meniscos al igual que la rodilla? Te puedo decir que en urgencias nos encontramos con algunos casos y que su reducción es muy gratificante tanto para el médico como para el paciente.
¿Cómo debo actuar si presencio una luxación?
Llegado este punto quizás debería decirte lo que no debes hacer: bajo ningún concepto te dispongas a reducir una luxación sin saber la lesión a la que nos enfrentamos. ¿No te sorprende que al llegar al hospital el médico solicite una radiografía antes de proceder a la reducción? No es que el médico dude de cómo reducir la articulación, sino que debe descartarse una fractura asociada y observar el tipo de luxación (anterior, posterior o lateral) antes de su manipulación.
Por tanto, ¿cómo ayudo si me encuentro un caso?
En primer lugar, intenta inmovilizar la zona sin forzar el movimiento (si es una extremidad superior basta con un cabestrillo, y si es una extremidad inferior traslado en bloque sin doblar la pierna).
Posteriormente aplica hielo local sobre la zona afecta y con intención antiinflamatoria local.
Y por último gestiona el traslado de la persona a urgencias (en vehículo o ambulancia, según precise) y, sobre todo, no le des nada de beber ni de comer.
¿Y si me pide agua? ¿Por qué no puede ingerir nada?
En primer lugar, es muy importante que tengas claro por qué no puede beber ni comer. La respuesta es comprensible. Puede ocurrir que la recolocación ortopédica o convencional en urgencias no sea posible y el paciente tenga que ir al quirófano para ser reducido bajo sedación o anestesia general. En este caso es imprescindible que no tenga ningún tipo de contenido gástrico. Si precisa ir a quirófano y ha bebido o comido nos encontramos con un problema para anestesiarlo. ¿Qué hacemos si, por el dolor, tiene la boca seca y nos pide agua? Cogeremos unas gasas o pañuelo empapado en agua y le mojaremos los labios para aliviar su sequedad de boca.
¿Qué hacemos los médicos en el box de urgencias ante una presunta luxación?
Ante todo, lo primero es priorizar esa visita . La pasamos, pues, inmediatamente al box y tras la exploración solicitamos una radiografía y le administramos medicación analgésica intramuscular (recuerda que no puede beber ni comer).
Una vez estudiada la radiografía procedemos a la recolocación tras la cual exploramos la movilidad y sensibilidad nuevamente y procedemos a la colocación de un vendaje inmovilizador. En ese momento realizamos otra radiografía para comprobar que el hueso ha vuelto a su lugar. Siempre inmovilizamos la articulación tras una luxación y recomendamos un tratamiento analgésico para el domicilio. Posteriormente seguirá control evolutivo.
Si no resulta posible la recolocación manual en urgencias es cuando solicitamos la intervención del anestesista para hacerlo en quirófano.
Artículo especializado
Qué Es la Condromalacia Rotuliana
La situación de la rótula es esencial para que no se produzca dolor o molestia. Cuando está centrada centrada y se mueve sobre el eje del surco patelofemoral, no aparecen problemas, pero en aquellos casos en los que, debido a diferentes razones, la rótula pierde el eje, el cartílago subyacente queda afectado, provocando lo que se conoce como condromalacia rotuliana . También puede provocar esta lesión una rótula deformada, desgastada o inclinada .
La rótula
La rótula, también conocida como patela, es un hueso pequeño, redondo y aplanado, que se sitúa en la parte anterior de la rodilla. A pesar de su tamaño, es de gran importancia para la articulación de la rodilla ya que su función es básica para su correcto funcionamiento.
El principal papel que desempeña es el de aumentar la eficacia del cuádriceps femoral , músculo que tiene cuatro cabezas o vientres, y que se encuentra en el muslo. En la rótula se inserta el tendón cuadricipital (un tendón potente, sobre todo en cuanto a extensión de la pierna). Además, centraliza las fuerzas que provienen de los cuatro vientres musculares y también se encarga de proteger al cartílago articular que se encuentra debajo de ésta cuando se produce el movimiento.
Causas
Algunas de las causas que pueden provocar una mala alineación de la rótula van desde causas intrínsecas al individuo hasta otras relacionadas con fenómenos externos.
Entre las primeras encontramos alteraciones anatómicas que provocan cambios en la rótula, como por ejemplo hiperpronación, el genu valgo (las rodillas hacia dentro) o un desequilibrio muscular a nivel de cuádriceps, por ejemplo.
Entre los factores externos que pueden ocasionar cambios encontramos errores en el entrenamiento , antecedentes de traumatismos o el calzado inadecuado. Estos últimos factores son sobre los que se pueden realizar más actuaciones y reducir así el riesgo de lesión ya que está en manos de cada uno poder mejorar la situación.
Errores al entrenar
Respecto a los errores de entrenamiento, la mayoría de situaciones se relacionan con un aumento importante en cuanto a carga kilométrica o un exceso de trabajo a nivel muscular. Es importante tener un buen tono muscular del cuádriceps , pero hay que tener cuidado con el exceso.
Traumatismos
En cuanto a la existencia de un traumatismo, es evidente que cualquier circunstancia que comporte un golpe sobre la articulación puede ocasionar un desplazamiento y, por tanto, una pérdida posterior del eje.
Calzado inadecuado
Por último, y quizás el más importante por ser un factor que no siempre se tiene en consideración, está el uso de un calzado inadecuado . Cada persona tiene un tamaño y una forma diferente, y es por ello que el calzado debe adaptarse a estas circunstancias de la misma manera que debe cambiarse cuando está desgastado. Errores de este tipo pueden acabar por provocar lesiones que eran evitables.
A quiénes afecta más
Esta patología afecta en mayor medida a personas en cuyo deporte predomina la carrera, aunque puede afectar también a deportistas que practican otras modalidades, como el ciclismo. Debuta con dolor en la cara anterior de la rodilla, que se agrava al bajar escaleras o pendientes y es bastante típico que aparezca al levantarse cuando se lleva un tiempo sentado. Esta sintomatología que comenta el paciente es bastante significativa del diagnóstico y puede corroborarse con una exploración física en la que se incluyan maniobras y permitan ver la imposibilidad de realizar sentadillas o la aparición de dolor en el momento de la contracción de la musculatura cuadricipital.
Diagnóstico y tratamiento
El diagnóstico por la imagen será la herramienta que, junto a una buena exploración física, determine el diagnóstico final . Con una radiografía simple puede observarse un desplazamiento de la rótula sobre su eje, lo cual hace sospechar al profesional. Pruebas más específicas como la Resonancia Magnética Nuclear permiten, además, evaluar los tejidos blandos circundantes que pueden evidenciar un cuadro degenerativo que acompaña al cuadro doloroso .
El tratamiento se divide en dos niveles de actuación :
La recuperación funcional, junto con el tratamiento de la sintomatología, sería la primera fase del tratamiento. Analgesia y antiinflamatorios ayudarán a reducir las molestias, siendo el hielo una de las recomendaciones más habituales y con buenos resultados de inicio.
Una vez pasado el cuadro más agudo ponerse en manos de un fisioterapeuta para someterse a terapias cuyo objetivo sea también la disminución del dolor, así como la recuperación para, de manera progresiva, reincorporarse a la práctica deportiva. En un principio, esta fase se basa en lo que se conoce como “descanso activo”, es decir, en el que se deja la carrera de lado, pero se sigue entrenando mediante la práctica de otras modalidades deportivas para seguir manteniendo la forma y a su vez trabajar la musculatura , sobre todo la cuadricipital, que es esencial para recuperar la movilidad indolora de la rodilla afectada. Las actividades en el agua suelen ser una opción muy válida ya que en este medio no existe apenas impacto y se puede seguir trabajando a nivel cardiovascular.
Es importante conocer la posible causa que ha llevado a la existencia de la patología para, de este modo, variar en la medida de lo posible dicho factor. Valorar si el calzado es adecuado o no, si es necesario el uso de plantillas o c ambiar el plan de entrenamiento deben ser parte del tratamiento.
En cuanto a la cirugía, esta tiene una doble función : puede ser diagnóstica al/para poder ver “in situ” el estado de la lesión y cuál es la necesidad terapéutica. En algunos casos, es necesario realizar lo que se conoce como un “recentrado”, cuyo objetivo es colocar de nuevo a la rótula sobre el eje natural.
Artículo especializado
Cómo Aliviar la Ciatalgia
Ciatalgia es dolor (“algia”) en el recorrido del nervio ciático . Ésta sería un definición incompleta y rápida… pero para poder hacer una más extensa y comprensible, antes deberíamos explicar las diferencias entre los términos médicos ciática, síndrome del piramidal y ciatalgia, ya que la gente suele utilizarlas mal y acaba diciendo: ”tengo ciática”, cuando este concepto es erróneo.
Ciática vs síndrome del piramidal vs ciatalgia
Como introducción a estos tres conceptos me gustaría indicar que el nervio ciático se origina en la columna vertebral (L4- S3), y constituye el nervio más ancho y largo de todo el cuerpo humano. Es por ello que al ser el más largo y ancho pasa por muchas estructuras anatómicas que pueden comprimir el nervio y causar dolor. Una vez tenemos esto claro, vamos a definir los conceptos:
Ciática o lumbociática : podríamos decir que es el conjunto de síntomas que se producen en el territorio del nervio ciático. La particularidad de éste es que la “lesión o dolor” es por la compresión del nervio en el origen del mismo, es decir, en las raíces de L4-S3. Por norma general, para que exista una compresión desde la raíz es porque hay una hernia discal, una degeneración discal o una estenosis del canal intermedular, ya sea por artrosis u otros motivos. Los síntomas son: sensación de hormigueo en las piernas, entumecimiento, debilidad… que se notan detrás de los muslos, las pantorrillas y los pies. No suele disminuir mucho en reposo
Síndrome piramidal : también conocido como síndrome del pirifome o falsa ciática. En este síndrome el dolor se manifiesta debido a la compresión del nervio cuando éste pasa entre el músculo piramidal y otras estructuras anatómicas. Los síntomas son: sensación de hormigueo en las piernas, entumecimiento, debilidad… por detrás de los muslos, las pantorrillas y los pies, que aumentan al subir escaleras, correr o caminar, pero disminuyen en reposo
Ciatalgia : es la palabra que se utiliza para indicar cualquier dolor en el recorrido del nervio ciático producido por otra causa que no sea la de la ciática. Las causas más comunes pueden ser puntos gatillos musculares, compresión por estructuras musculares (el síndrome del piramidal), tensiones ligamentosas…
La pregunta que más surge cuando explico esto a los pacientes es la misma… “¿y yo que tengo?” Pues bien. Para saber qué se tiene debemos basarnos en los test que se pueden hacer en consulta + prueba diagnóstica si ya ha estado en el médico + manifestación de sintomatología.
Prueba diagnóstica : una radiografía o una resonancia magnética nos mostrará si hay lesión en la zona de origen del nervio por lo que sabremos con seguridad si es ciática o síndrome piramidal.
Tests en consulta : si no se tienen las pruebas complementarias hay varios test como el de “Lasègue”, que consiste en movilizar al paciente de una manera determinada poniendo en tensión ciertas estructuras, según si refiere dolor al poner en tensión estas estructuras podremos saber si el origen es por el músculo piramidal o por una lesión en el origen del nervio.
Sintomatología : por norma general, el síndrome del piramidal sólo manifiesta dolor cuando movemos las piernas hacia afuera (rotación), es decir, cuando realizamos el acto de caminar, correr o subir escaleras. En la ciática, el dolor suele ser constante independientemente de si estamos sentados, estirados o caminando, pese a que se incremente al realizar acciones de flexión del tronco.
El papel del fisioterapeuta
Realizar fisioterapia o rehabilitación es crucial en cualquiera de las dos patologías. No obstante, es muy importante hacer un buen diagnóstico porque dependiendo de éste se realizarán un tipo de estiramientos u otros, se aplicará un tipo de técnica u otra y se proporcionará un mejor o peor pronóstico. Además, dependiendo del diagnóstico y el tratamiento que realice el fisioterapeuta deberá acompañarse de una serie de ejercicios y de un tratamiento farmacológico con antiinflamatorios que debe prescribir el médico.
Además de la terapia más manual, en los últimos años se han añadido nuevos tratamientos como la Indiba, una terapia basada en el suministro de corriente térmica a través de una serie de electrodos , que están dando muy buenos resultados, pero es verdad que no todos los centros disponen de ella.
¿Cuál tiene mejor pronóstico?
El mejor pronóstico es el del síndrome piramidal , ya que a los fisioterapeutas nos resulta más fácil tratar un músculo que está contracturado. Utilizamos para ello diferentes técnicas que tendrán como objetivo realizar la descompresión del músculo que irrita al nervio, produciendo un alivio notable. En cuanto a la ciática, es más complicada de tratar ya que se produce por una lesión estructural como puede ser una hernia discal. No obstante, la fisioterapia tiene varias técnicas para poder tratarlo, aunque la mejoría es más lenta y menos notable.
Si hablamos de tratamientos o remedios caseros, una opción muy válida y útil es el calor local . El uso de esterillas en la zona del piriforme (región de las nalgas) aumentará la vasodilatación y la oxigenación, lo que disminuirá la tensión y el dolor.
Y ¿por qué se produce?
El síndrome del piramidal, tiene una mayor incidencia en las mujeres que en los hombres, siendo 6:1. Respecto a porque se produce, se debe a una hipertrofia de esta musculatura al caminar mucho, o realizar movimientos muy repetitivos de la cadera. Además, un grupo de personas que suelen sufrirlo mucho son las embarazadas. Según van pasando los meses, se van produciendo cambios en toda la pelvis, lo que aumenta las tensiones de todas las estructuras anatómicas… entre ellas el músculo piramidal .
En cuanto a la ciática, normalmente un factor es la edad, o el haber realizado movimientos en flexión y rotación de tronco muchas veces a lo largo de la vida. Es por ello que si todavía no tenéis lesiones, a modo de prevención recomendaría no realizar estos movimientos, en otras palabras, “agacharos correctamente”.

Artículo especializado
Bursitis de Cadera: una de las Lesiones más Comunes entre Corredores
Saber que la cadera es una de las palancas más importantes para el movimiento y que su cuidado es esencial no es un tema menor para el corredor. Y más si tenemos en cuenta que, aunque sin ser la cadera una de las localizaciones más habituales de lesión, sí es una de las que puede ocasionar más molestias . Y de entre las lesiones de cadera que encontramos, la bursitis trocánterea es de las más frecuentes .
El movimiento de la carrera a pie requiere que muchos músculos y articulaciones actúen de manera simultánea para conseguir un desplazamiento . Este movimiento necesita que todos ellos trabajen de forma coordinada y correcta para reducir , así, el riesgo de lesión. Que ello ocurra no sólo depende de que exista un trabajo coordinado, sino de que las estructuras anatómicas que intervienen estén localizadas en el lugar que les corresponda (que no haya desplazamientos) y que no sufran ninguna patología como podría ser un problema degenerativo que reduce funcionalidad. Además, es importante que se conozca la técnica de carrera y se sigan una serie de recomendaciones a nivel preventivo, como podría ser un calentamiento correcto o el uso de material adecuado.
Importante para el corredor
El corredor en muchas ocasiones peca de falta de información . Conoce a la perfección el último modelo de zapatilla, el gadget más “fashion” o está apuntado a todas las carreras que le atraen. Sin embargo, la gran duda que me suele asaltar en la consulta cuando veo a un “runner” es: ¿te conoces realmente?, ¿sabes cuáles son tus necesidades? Responder a esta pregunta con un “sí” o con un “no” puede evitar muchos problemas que dé inicio podrían evitarse o como mínimo reducir su riesgo de aparición .
Así, por ejemplo, saber que la cadera es una de las palancas más importantes para el movimiento y que su cuidado es esencial es importante pues puede provocar molestias y algunas lesiones, siendo la bursitis de las más frecuentes. Para entender en qué consiste, diremos que la cadera la forman estructuras óseas, músculos y tendones. Además, en ella se encuentran lo que se conocen como “bolsas serosas” (bursas), que son elementos de protección que actúan a modo de “almohadilla” y reducen la fricción entre elementos articulares. De las bursas de la cadera, la que cubre el extremo superior del fémur (el trocánter) es la que al inflamarse origina la bursitis trocantérea.
Factores de riesgo para la bursitis
Existen una serie de factores de riesgo que pueden predisponer a padecer esta lesión:
Dismetría de cadera : es decir, tener una extremidad inferior más larga o más corta que la otra. Al existir esta alteración el eje ya no es simétrico y, por tanto, el apoyo tampoco lo será. Al realizar el movimiento de la zancada este no será correcto y puede afectar a la bursa trocanterea, ocasionando una mayor probabilidad de fricción y posterior inflamación.
Debilidad muscular : los músculos estabilizadores de la cadera son básicos para que no se produzcan desplazamientos en el movimiento de las extremidades, al correr. Cuando estos músculos, entre los que se hallan los glúteos, extensores y flexores y abductores, no tienen un tono adecuado, se produce una falta de control. Esta debilidad además puede ir asociada a falta de flexibilidad, lo que provoca un aumento de tensión y por lo tanto un mayor riesgo de lesión.
Calzado inadecuado : un corredor debe de saber qué tipo de calzado requiere y para ello conocer si es pronador, supinador o neutro es importante para poder usar la zapatilla adecuada. Esto, aunque no lo parezca, va relacionado con la biomecánica de la marcha y por tanto con la técnica de la carrera.
Técnica de la carrera : salir a correr es uno de las prácticas deportivas más habituales entre la población mundial y una de las causas es la facilidad con la que se puede realizar. Pero correr también tiene una técnica y no conocerla aumenta el riesgo de lesión. Acortar zancadas en las bajadas o conocer cómo colocar el pie en el momento del apoyo pueden ser la diferencia entre lesionarse y no lesionarse.
Traumatismos : correr es un deporte de impacto y ese impacto de manera repetitiva puede ocasionar una lesión
Qué síntomas produce
Los síntomas que suelen referir los corredores que por primera vez se quejan de esta molestia, se basan en un dolor localizado en la zona lateral superior de la pierna. Este puede aparecer al subir o bajar escaleras o al hacer un movimiento de aducción , como sería cruzarlas, o al estirarse sobre el lateral afectado.
¿Tiene tratamiento?
En cuanto al tratamiento, es importante no sólo tratar los síntomas sino también conocer el origen , ya que depende de la causa que sea la que ha llevado a la aparición de estas molestias el tratamiento puede dirigirse hacia una opción u otra.
Para el tratamiento más inmediato, la actuación sería sobre la inflamación y, por tanto, habrá que detener o reducir la carga de la actividad momentáneamente, lo que dependerá de la evolución que presente.
Además, actuaciones concretas como la crioterapia serán de utilidad para reducir las molestias. Poner hielo de forma regular sobre la zona es una opción terapéutica fácil y que ofrece buenos resultados.
Acudir al fisioterapeuta es también una recomendación habitual ya que la lesión de la bursa puede verse beneficiada del trabajo de estiramientos o terapia manual que minimice los síntomas y, a la vez, ayude en la recuperación.
Como hemos comentado, conocer la causa proporcionará información muy relevante ya que quizá la causa se encuentra en un problema de simetría y con una visita al podólogo para valorarlo y darle solución con un alza o plantilla puede ser suficiente.
La debilidad muscular suele ser un problema frecuente . En general, son pocos los corredores que incluyen en su rutina de entrenamiento el trabajo de tonificación y fortalecimiento muscular. Al no hacerlo se disminuye la capacidad de control de la carrera y, por tanto, aumenta la posibilidad de lesiones , entre ellas la bursistis trocantérea . No sólo hay que realizar un trabajo de este tipo a nivel de tratamiento cuando ya se ha producido la lesión, sino que también es bueno realizarlo antes como trabajo preventivo.

Artículo especializado
Periostitis en Runners
Si eres corredor sabrás que las lesiones que más habitualmente os afectan son las de las extremidades inferiores , por ser las que reciben una mayor carga. Además de la rodilla, que es la que concentra más lesiones, hay otras localizaciones que también sufren con frecuencia alguna. Así, entre el 6 y el 16% de corredores, sobre todo aquellos que se dedican al medio fondo y al fondo (largas distancias), sufrirán la denominada periostitis, que es la inflamación del periostio.
Vayamos por partes…
El periostio es una capa de tejido conectivo que recubre el hueso y que se encuentra pegada a éste , por el que discurren nervios y vasos, y cuya función es la de nutrir y dar sensibilidad al hueso. Además, tiene también una función osteogénica (de producción de hueso por contener células que intervienen en el desarrollo óseo) y es inserción de tendones y ligamentos.
La periostitis en corredores se localiza de manera más habitual en la tibia , el hueso que se sitúa en la parte medial de la pierna y en el que se insertan varios músculos, entre ellos tibial anterior, soleo, flexor largo del dedo gordo y poplíteo. Estos músculos tienen diferentes funciones, pero todos ellos van a intervenir de una manera u otra en el momento de la zancada y la carrera.
Esta lesión se presenta con dolor, que el corredor describe como una “quemazón” en la cara antero-interna de la pierna y cuyo origen son pequeñas microlesiones en el periostio que ocurren por el impacto propio de la carrera. Suele aparecer al inicio de la actividad y aumenta de manera gradual con el aumento de la intensidad de la carrera.
¿Cómo se origina?
El origen de esta patología, que puede obligar al corredor a dejar la práctica deportiva durante unos días, es diverso . Como en cualquier lesión hay que considerar causas de origen externo y otras intrínsecas al individuo, entre las primeras una de las causas más habituales es la hiperpronación, es decir, el pisar hacia dentro en exceso. Este hecho puede corregirse con un calzado adecuado y el uso de plantillas que corrijan la pisada. De todos modos, a esta alteración biomecánica pueden sumarse otros factores que pueden aumentar el riesgo a sufrir esta lesión como el pie plano, la torsión externa de la tibia o una dismetría de extremidades. Todas estas alteraciones que afectan a la anatomía del individuo deben valorarse en conjunto, es decir, que en ocasiones se valora sólo el pie plano y no los cambios que vienen provocados por alguna de estas u otras alteraciones que pueden afectar a la biomecánica de la marcha. De ahí la importancia de consultar con un profesional que valore el cuadro de manera global.
Además de estas causas asociadas a las propias características anatómicas hay una serie de causas sobre las que se pueden adoptar cambios de manera fácil y directa por parte del corredor. Algunos de los factores externos que pueden ocasionar una periostitis son :
El uso de zapatillas desgastadas o inadecuadas a las características individuales del corredor.
Correr en superficies duras e irregulares.
Por lo que respecta a la primera causa hay que considerar que las zapatillas son lo que los neumáticos al automóvil, es el contacto que tiene nuestro pie con la superficie por la que se pisa. De la misma manera que el vehículo debe usar neumáticos de tamaño y “dibujo” adecuado a sus características técnicas y a la superficie la que circula, las zapatillas que usa el corredor deben cumplir los mismos requisitos. Unas zapatillas que no se adapten al peso del corredor, por ejemplo, reducirán la capacidad que tienen para amortiguar el impacto y lo mismo va a ocurrir con el tipo de suela. Si se sale a correr por la montaña y la suela no es la adecuada la facilidad para sufrir una lesión aumenta. Así pues, aunque pueda parecer poco importante conocer qué tipo de zapatilla es la adecuada, sí lo es para reducir el riesgo de lesión.
Según algunos expertos, alrededor del 65% de lesiones en extremidades inferiores tiene su origen en la existencia de errores en el entrenamiento . Aumentos bruscos de carga o velocidad o no incluir el descanso en el programa de salidas pueden aumentar la probabilidad de periostitis. La progresión es esencial para minimizar el riesgo de lesión.
Tratamientos
Una vez diagnosticada la periostitis, la crioterapia es el primer tratamiento a aplicar ya que de este modo se ayuda a reducir la inflamación, como sucede con el tratamiento farmacológico. No hay que olvidar que, en este caso, puede ser de gran ayuda el fisioterapeuta. La realización de masajes junto a la aplicación de ultrasonidos y otras terapias locales tienen el objetivo de recuperar cuanto antes y de forma adecuada esta lesión para volver a la normalidad deportiva. De todas formas, no nos cansaremos de insistir en que el mejor tratamiento es siempre la prevención, pues conociendo algunas de las causas que pueden derivar en lesión, se puede evitar su aparición.
Durante el tiempo que se está sin correr, se puede seguir manteniendo la forma física realizando otro tipo de ejercicios y deportes como actividades en el agua o bicicleta. De este modo, el corredor no está parado y se puede seguir trabajando activamente, aunque sea realizando otro tipo de disciplina que, sea dicho de paso, será también de ayuda para descargar otras articulaciones como las rodillas, que reciben una elevada carga durante la carrera.
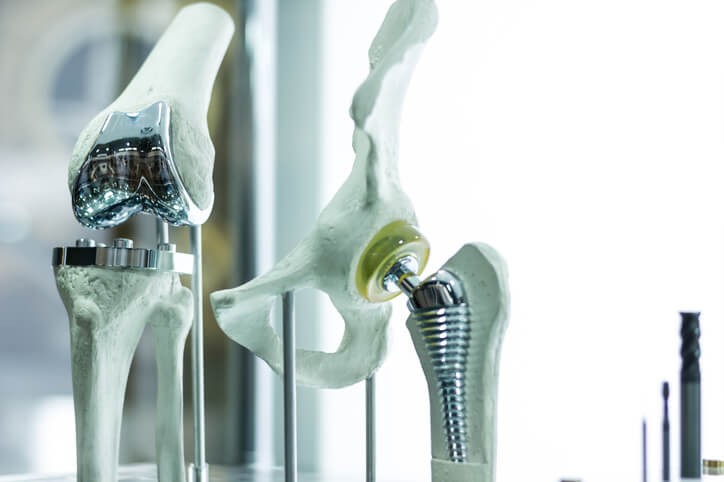
Artículo especializado
Qué Debes Saber sobre la Prótesis de Rodilla
¿Sabías que el recambio articular de la rodilla es la cirugía traumatológica más frecuente en personas de más de 60 años? ¿Sabías que entre tú y yo es muy probable que uno de los dos acabemos con una prótesis de rodilla en nuestra vejez? Pero… ¿sólo en la vejez está indicada la prótesis de rodilla? No, ni mucho menos. Los adultos de cualquier edad pueden ser candidatos a una prótesis de rodilla , aunque es mucho más frecuente entre los 60 y los 80 años.
Como curiosidad…
La articulación de la rodilla es la más grande del cuerpo y está formada por estructuras complejas con la finalidad de soportar la mayor parte del peso corporal cuando estamos en bipedestación (de pie). La rodilla está compuesta por tres huesos (fémur, tibia y rótula), dos meniscos (externo e interno) y varios ligamentos estabilizadores (externo, interno, cruzado anterior y cruzado posterior). Cualquiera de estas estructuras puede lesionarse y a cualquier edad . Por ello, la patología de rodilla es tan frecuente en la consulta del traumatólogo.
¿En qué consiste una prótesis de rodilla?
La prótesis de rodilla es la articulación artificial que sustituye a la articulación dañada o desgastada . El nombre técnico sería: artroplastia, pero también se puede llamar prótesis de rodilla y recambio de rodilla. Es una intervención irreversible, es decir, en caso de que la cirugía no evolucione favorablemente deberá colocarse otra prótesis, pero nunca más se colocará un hueso.
Existen diferentes tipos de artroplastias , pudiendo ser parcial o monocompartimental (sólo se recambia una parte de la articulación) o total o tricompartimental (cuando se realiza un recambio de todas las estructuras óseas de la rodilla).
La prótesis de rodilla está formada por dos componentes metálicos (normalmente sellados al hueso con cemento). Uno se ancla en la parte inferior del fémur y el otro en la parte superior de la tibia. Entre ambos se interpone una pieza de polietileno que haría las funciones meniscales.
De todas las posibles lesiones ¿cuáles de ellas suelen acabar con un recambio articular?
Las causas más frecuentes que ocasionan un recambio articular son la gonartrosis (artrosis de rodilla), la artritis reumatoide, el tumor o la displasia y un traumatismo grave.
La gonartrosis es más frecuente en mujeres que en varones y suele aparecer a partir de los 50 años. Produce un dolor de intensidad creciente a lo largo de los años y de carácter mecánico (aumenta al caminar y mejora con el reposo). Progresivamente aparecerá incapacidad funcional y deformidad articular que conllevará al uso de muletas o bastón para hacer posible la deambulación.
A pesar de que los síntomas y la exploración son muy característicos nos ayudamos de una prueba de imagen ( radiografía) para confirmar el diagnóstico y clasificar la artrosis según su severidad (grado I sería leve y grado IV sería severa).
El tratamiento es conservador o médico en las primeras etapas de la enfermedad. Consiste en rehabilitación, tratamiento antiinflamatorio y/o infiltración local. Sin embargo, aquellos casos de artrosis evolucionada y radiológicamente severa (grados III y IV) que cursan con dolor incontrolable, progresiva limitación de las actividades habitual y deformidades importantes deben ser abordados quirúrgicamente.
Es muy importante valorar el perfil del paciente antes de la cirugía . Existen situaciones que pudieran contraindicar la cirugía: edades extremas, pacientes encamados irreversiblemente, pacientes con demencia o enfermedades terminales…
¿Cuáles son los candidatos más frecuentes?
Los pacientes de edad avanzada, con obesidad, profesión desfavorable para las rodillas y con lesiones previas (ya sean deportivas o degenerativas: condropatías, lesiones meniscales, rupturas ligamentosas, artrosis…)
¿Todas las artrosis de rodilla acaban con un reemplazo articular?
En absoluto. La colocación de una artroplastia en la rodilla implica un acto quirúrgico complejo y, por tanto, sólo se contempla como alternativa terapéutica cuando las otras opciones han fracasado, por ejemplo, en pacientes con dolor intenso, impotencia funcional o una calidad de vida mermada.
Si la opción adecuada es la prótesis de rodilla, ¿cuál es el procedimiento?
Esta intervención es considerada una cirugía mayor por lo que el paciente debe ser sometido a unas pruebas preoperatorias (analítica de sangre, radiografía de tórax y electrocardiograma) para valorar el riesgo anestésico y quirúrgico.
Posteriormente, se programa la fecha de intervención y se revisa la medicación crónica del paciente, ya que alguna debe ser interrumpida temporalmente con motivo de la cirugía.
Nos recomendarán perder peso (si tenemos sobrepeso) y un buen control metabólico (diabetes, hipertensión) para asegurarnos el éxito quirúrgico. El fortalecimiento de los músculos de la rodilla será de ayuda para la recuperación funcional posterior.
Sobre la intervención…
La cirugía , propiamente dicha, dura aproximadamente dos horas, pero el paciente permanece más tiempo en quirófano pues se requiere un tiempo para inducir la anestesia y otro para recuperarse de la misma. Suele utilizarse anestesia general.
La elección del tipo de prótesis es competencia del traumatólogo.
El ingreso hospitalario suele ser de cuatro días, aproximadamente. Durante los mismos se controla el dolor postoperatorio y el paciente comienza a deambular con su nueva articulación, antes de volver a casa.
Una vez sale del hospital tendrá que utilizar un andador o muletas , al inicio. Un fisioterapeuta le adiestrará sobre los ejercicios recomendados para fortalecer la masa muscular de su rodilla.
Si la evolución es favorable el paciente caminará sin ayuda a las seis semanas.
La recuperación total puede prolongarse de cuatro a seis meses (pero el paciente hace vida prácticamente normal a partir de los tres meses).
¿Cuánto dura una prótesis de rodilla?
Puede durar 20 años, pero ello va a depender del cuidado y el perfil del paciente. Algunos de los factores que parecen influir en su longevidad serían:
Edad : cuanto más joven es el paciente, más fácil es que deba recambiarse.
Actividad: cuanta más actividad exijamos, habrá más desgaste y más precoz será su recambio.
Peso: cuanto más pese el paciente, mayor carga sobre la prótesis.
Complicaciones : infección, mala alineación, osteoporosis…
Medicación : existe alguna medicación que puede producir desestructuración ósea, como los corticoides.
La sustitución de una prótesis por otra es un proceso muy complejo , por ello se tiende a esperar el máximo de tiempo posible para la colocación de la primera prótesis. Así, si tienes pensado vivir hasta los 80 años lo ideal sería colocarte la prótesis sobre los 60 y evitar así su recambio. No te preocupes, si necesitas otra prótesis, es una intervención complicada pero no imposible.
Artículo especializado
Consejos y Rehabilitación para la Prótesis de Cadera
La articulación de la cadera es una de las más grandes del cuerpo, aunque la de mayor tamaño es la rodilla. Es una articulación con gran movilidad y muy resistente. Tiene forma esférica, compuesta por cavidad en el hueso pélvico llamada acetábulo donde se alberga la cabeza femoral. Está recubierta por una cápsula articular muy sólida que le confiere una gran estabilidad y un amplio arco de movimiento.
Entonces, ¿qué huesos forman la articulación de la cadera? La pelvis (concretamente una cavidad llamada acetábulo) y el fémur (concretamente su extremo proximal o cabeza).
Cuando se opta por un recambio de toda la articulación hablamos de una prótesis total de cadera y consiste en la sustitución de la cadera (cabeza de fémur y acetábulo) por una prótesis artificial . Esta es una de las intervenciones con mejores resultados dentro de la especialidad de Traumatología. Por supuesto, no está exenta de posibles complicaciones, pero su porcentaje es insignificante frente al de los éxitos obtenidos.
¿En qué consiste la intervención?
El acto quirúrgico suele tener una duración media de 90 minutos . Sin embargo, la estancia en el quirófano puede prolongarse hasta tres horas. Al principio debemos esperar el efecto de la inducción anestésica para ser intervenidos y, tras la cirugía, debemos esperar hasta la recuperación de la movilidad y sensibilidad de las extremidades para volver a nuestra habitación.
¿En qué casos está indicada la colocación de una prótesis de cadera?
En general, estaría indicada en pacientes con dolor de cualquier causa y de intensidad no controlable con medicación y en aquellos pacientes con limitación funcional importante que tienen menguada su calidad de vida. Algunas posibles causas podrían ser: artrosis, artritis reumatoide, fractura, necrosis avascular, enfermedad ortopédica en la infancia, etc. Las dos principales causas serían la artrosis en edad senil y las fracturas secundarias a accidentes de tráfico de alta energía en pacientes jóvenes. No olvidemos las fracturas espontáneas (sin traumatismo desencadenante) en pacientes osteoporóticas.
¿Qué tipos de prótesis existen y cuál es su indicación?
La elección de la prótesis va a depender de varios factores: tipo de patología a tratar (fractura o desgaste articular), la edad del paciente, la calidad ósea y las enfermedades y comorbilidades (existencia de varias enfermedades a la vez) del paciente.
Las prótesis de cadera se clasifican en función de los huesos sustituidos :
Prótesis total de cadera : sustituye la cabeza del fémur por un vástago unido a una cabeza y un cótilo (cavidad ósea donde se aloja el hueso) que sustituye al acetábulo (cavidad cóncava de la pelvis que articula con la cabeza femoral para formar la articulación de la cadera). Normalmente se colocan en casos de artrosis.
Prótesis parcial de cadera: se sustituye la cabeza femoral por un vástago unido a una cabeza protésica, pero no el acetábulo de la pelvis. Son muy frecuentes en caso de fractura de fémur.
Prótesis de resuperficialización (o resurfacing): se trata de una especie de capuchón metálico que se sitúa sobre la cabeza femoral y que articula contra un cótilo también metálico. Es decir, se preserva el hueso y se cubre la parte dañada con un material metálico. Actualmente no se utilizan demasiado.
¿De qué material es la prótesis?
El componente femoral consta de un vástago y una cabeza. El vástago suele ser de material metálico como acero o titanio, ambos muy resistentes. La cabeza unida al vástago suele estar fabricada en cerámica, acero o polietileno de alta densidad .
El componente acetabular: tiene una parte metálica (acero, titanio o tantalio), que se une al hueso. La parte que contacta con la cabeza es de cerámica o polietileno.
¿Cómo se fija la prótesis en el propio hueso?
Existen dos sistemas de anclaje:
Prótesis cementada : se fija al hueso mediante un material llamado cemento óseo. Se utiliza en pacientes osteoporóticos para conferir resistencia.
Prótesis no cementada : mediante material poroso que se asemeja al hueso. Empleada en pacientes jóvenes.
Tras la colocación de la prótesis saldremos de quirófano con unos drenajes llamados redones, que son unos tubos flexibles de material plástico o silicona con dos extremos: uno de ellos se coloca en el interior de la cavidad intervenida por donde se aspira el material hemático post-quirúrgico y el otro extremo está conectado a un envase de plástico en forma de botella donde se recoge todo el material aspirado y se cuantifica durante 48 horas. Por ello, durante esas horas sólo podremos, como mucho, sentarnos. Cuando nos retiren los redones ya podremos empezar a deambular de forma progresiva y siempre bajo la supervisión de los fisioterapeutas.
Rehabilitación
Debemos potenciar precozmente el tono muscular para evitar la flacidez muscular que dificultaría la recuperación. Aprovecharemos nuestra estancia en el hospital (normalmente de tres a ocho días) para iniciar la rehabilitación.
Sería óptimo salir del hospital habiendo logrado algunos avances : subir y bajar de la cama sin ayuda, ir al baño, caminar con caminador, bastón o muletas, y realizar ejercicios de tonificación muscular. En personas incapaces de conseguir estos objetivos puede contemplarse la posibilidad de trasladarlos a un centro de convalecencia intermedia donde recuperarse tras la cirugía, antes de volver al domicilio.
Al darnos el alta definitiva nos facilitarán información, tanto médica como de higiene y hábitos :
Nos enseñarán a limpiar y curar la herida.
Nos ofrecerán un listado de posibles signos de alarma para que lo tengamos presente ante cualquier síntoma de nueva aparición (fiebre, escalofríos, enrojecimiento o inflamación local, endurecimiento de la zona gemelar, dolor incontrolado…) que deberemos consultar de forma inmediata.
¿Cuándo volvemos a hacer vida normal?
Después de una cirugía de reemplazo de cadera, confiaremos en recuperar nuestro estilo de vida anterior, pero sin dolor. Nos llevará un tiempo volver a realizar las actividades diarias con normalidad . Nuestra predisposición y colaboración en la rehabilitación será determinante. Asimismo, nuestro rehabilitador nos indicará nuevas maneras de realizar las tareas cotidianas con la nueva cadera. Si la evolución es favorable podrás volver a caminar, nadar y realizar actividades físicas de bajo impacto en menos tres meses. Y, por supuesto, tenemos que ser conscientes de lo que no debemos hacer, como cruzar las piernas estando sentados o realizar movimientos bruscos y con mucha energía.
Nuestra flamante cadera nos permitirá muchos años de autonomía, pero no olvidemos que dependerá de las circunstancias personales . Los estudios demuestran que más del 80 % de todas las prótesis de cadera duran al menos 15 años, y más del 70 %, al menos 20 años. Por lo tanto, disfruta de ella todo lo que puedas. Y no te preocupes si tienes que ser sometido a una cirugía de reemplazo pasado este tiempo, pues el recambio protésico te durará 15 o 20 años más.

Artículo especializado
Cómo Prevenir y Tratar la Pubalgia
También conocida como “osteopatía dinámica de pubis” o “entesitis pubiana”, l a pubalgia es la denominación genérica de una serie de lesiones que afectan a diferentes grupos musculares de la zona inguinal y que manifiestan con dolor en el pubis. Una de las más frecuentes es la pubalgia del deportista.
¿Qué es?
La palabra pubalgia significa dolor en el pubis , hueso que en los mamíferos adultos se une a l ilion y al isquion para formar este hueso.
Se caracteriza por un dolor difuso en la zona del pubis , predominantemente unilateral (en un solo lado), que va aumentado progresivamente de intensidad en el trascurso del tiempo , pudiendo durar semanas o meses. La peculiaridad del dolor es que tiene altibajos y esto hace dudar al que lo sufre. Esta es la razón por la que no se suele acudir al médico hasta transcurridos varios meses desde el inicio del dolor. Pero cuanto más tiempo pasa, los picos de dolor son más agudos y más próximos en el tiempo.
Normalmente, primero se presenta al realizar actividades deportivas y posteriormente se asevera y se presenta en la realización de las actividades normales de la vida diaria, como levantarse de la cama o al bajarse del coche.
Causas
Hay una serie de factores que inciden en el desencadenamiento de una patología púbica:
Factores internos:
Acortamiento de los miembros inferiores
Displasia de cadera (también conocida como luxación de cadera)
Hiperlordosis lumbar (aumento excesivo de la curvatura lumbar)
Espondilosis (nombre genérico de las enfermedades o afecciones degenerativas de la columna vertebral)
Deficiencias de la pared abdominal
Factores externos:
Mala técnica deportiva
Mala calidad del terreno deportivo (resbaladizo o pesado)
Sobreentrenamiento
Mala programación del entrenamiento
Enfermedad “ocupacional”
La pubalgia es una enfermedad ocupacional , que se presenta principalmente en actividades físicas en las que se llevan a cabo movimientos repetitivos que se acompañan por aceleraciones y desaceleraciones con cambios bruscos en la dirección del movimiento, viéndose agravada cuando existen condiciones como el sobre entrenamiento.
Esto comporta que la sufran los futbolistas (50% de los casos), seguidos de atletas, corredores de larga distancia, jugadores de rugby, ciclistas y levantadores de peso.
Su incidencia es mayor en los varones principalmente, ya que las actividades que suelen desencadenarla son llevadas a cabo más por hombres que por mujeres. Las diferencias morfológicas entre sexos no son influyentes en el desarrollo de la misma.
La pubalgia se relaciona con problemas de los músculos abdominales. Si bien existe tensión y tracción del pubis por los músculos aductores del muslo, una de las principales alteraciones que llevan al desarrollo de pubalgia es la debilidad de los músculos rectos abdominales, lo que lleva a que se produzca una alteración en la estabilización de la pelvis, que depende del equilibrio entre los aductores del muslo y los músculos rectos del abdomen.
Este desequilibrio muscular genera sobrecarga mecánica que origina una tendinitis que puede afectar a los aductores, a los rectos del abdomen o a ambos grupos musculares.
Tratamiento
El tratamiento irá enfocado a buscar que los picos de dolor sean menos intensos y a la vez más espaciados entre ellos. Tras diagnosticar la lesión, se plantea primero un tratamiento conservador basado en:
Si el facultativo así lo prescribe, se iniciará un tratamiento farmacológico con efectos analgésico y antiinflamatorio para controlar la inflamación y el dolor.
El cese o disminución de la actividad deportiva.
Simultáneamente es recomendable y/o necesario iniciar un programa de fisioterapia que permita tratar la tendinitis y restablecer la estabilidad de la pelvis. En primer lugar, se realizará una valoración a nivel pélvico para saber si existen déficits de fuerza muscular. Constará por lo general de los siguientes ejercicios:
Movilidad pasiva
Movilidad activa sin dolor
Trabajo isométrico de aductores, abductores, recto anterior abdomen y oblicuos
Crioterapia tras la sesión de fisioterapia.
En los casos en que la pubalgia se vuelva recurrente, puede ser necesario suspender la práctica deportiva asociada con esta condición, e incluso tener que recurrir a la cirugía como tratamiento si el conservador no es eficaz ni se observa ningún tipo de mejora.
Prevención
Como en cualquier otro tipo de lesiones, el objetivo es prevenirla con un buen calentamiento previo a la actividad física a realizar y evitando aquellos movimientos o gestos mal ejecutados que puedan llevarnos a lesionarnos.
Reforzar la musculatura estabilizadora de la cadera, que será valorada anteriormente por el fisioterapeuta para determinar las posibles alteraciones entre agonistas y antagonistas.
Dosificación de las cargas de trabajo . Cuando notemos molestias, parar y si es posible intentar descansar. El descanso es uno de los mejores recuperadores.

Artículo especializado
Procesos y Fases de la Rotura de Ligamentos
No se puede hablar de rotura de ligamentos sin hacerlo de esguince, una de las lesiones más frecuentes, que afecta sobre todo a los tobillos, los pies, las rodillas y las muñecas. Sin embargo, también los vemos en la columna cervical, hombro, codo y cadera. Porque… ¿es lo mismo rotura parcial que esguince grado II?, ¿y rotura completa que esguince grado III? Ahora saldremos de dudas.
El ligamento es una estructura semielástica formada por fibras de tejido conectivo que unen dos articulaciones y les confiere estabilidad y movimiento. La lesión más frecuente que puede sufrir un ligamento es, con diferencia, un esguince. En la mujer el más común es el de tobillo y en el hombre el de rodilla.
La torcedura o entorsis durante la práctica de actividad deportiva (futbol y básquet los más comunes) es el mecanismo más frecuente de lesión, pero también al bajar las escaleras, en un bordillo, en un socavón. En ocasiones, la torcedura conlleva a la caída al suelo y, por tanto, a una contusión ósea directa sobre la zona. Según la fuerza de torsión, distensión o giro de la articulación la lesión provocada puede alcanzar diferentes grados de gravedad. En general, si se oye un chasquido articular asociado al mecanismo de torsión suele indicar lesión más grave (incluso rotura de ligamentos) pudiendo asociarse a una fractura ósea. Otros síntomas sugerentes de gravedad podrían ser: dolor intenso con impotencia funcional absoluta, inflamación inmediata, aparición de hematoma, deformidad, bloqueo articular o inestabilidad.
En definitiva, llamamos esguince de ligamento a la lesión provocada por una distensión brusca en la articulación afecta . Un estiramiento de intensidad superior a la elasticidad propia del ligamento provoca que las fibras del mismo se estiren o elonguen más de lo normal pudiendo llegar incluso a romperse.
Tipos
Según el grado de distensión o fuerza transmitida al ligamento durante la torcedura podremos encontrarnos un esguince de ligamento grado I o leve (lesión de menos del 5% de fibras del ligamento), un esguince de ligamento grado II o rotura parcial (lesión de menos del 50% de fibras del ligamento) o un esguince de ligamento grado III o rotura completa (lesión del 100% de fibras del ligamento). Si la rotura es completa tendré una inestabilidad en esa articulación. Es importante afinar el diagnóstico y el grado de gravedad pues va a condicionar el tratamiento y el tiempo de recuperación.
¿Qué debo hacer si sufro una torcedura en una articulación?
La primera medida, siempre, es aplicar hielo local (no directamente sobre la piel. Se debe interponer un paño para evitar la lesión cutánea del frío directo. Seguidamente hay que acudir a urgencias donde te evaluaremos y te trataremos.
Es evidente que se deben valorar todos los ligamentos que componen la articulación (los ligamentos del compartimento interno y externo) así como su estabilidad. No podemos obviar la palpación ósea de dicha zona pues es frecuente encontrarse pequeños arrancamientos óseos en caso de torcedura y distensiones severas. Durante la exploración, podremos apreciar si se trata de un esguince grado I o leve, o bien si existe una lesión de mayor magnitud que pudiera haber roto el ligamento parcial o totalmente. ¿Cómo lo sabemos? Simplemente porque la articulación estará inestable en caso de rotura completa.
Solicitaremos, en primer lugar, una radiografía para descartar una lesión ósea asociada a la ligamentosa. Si detectamos una lesión ósea y precisamos continuar el estudio podremos solicitar un TAC. Nuestra valoración de urgencias finaliza con la colocación de un vendaje (que variará en función de la lesión). La llamaremos fase aguda o de inmovilización. En un esguince grado I colocaremos un vendaje simple y funcional, mientras que en una lesión grado II-III precisaremos colocar un vendaje compresivo para tratar la inflamación aguda. Indicaremos una pauta médica y un tratamiento antitrombótico (si se trata de una lesión que precise inmovilización prolongada). Recomendaremos descarga de la articulación mediante muletas (extremidades inferiores) o cabestrillo (extremidades superiores) para disminuir la inflamación aguda. En la siguiente visita de control revaloraremos nuevamente la estabilidad articular.
Si sospechamos de una rotura
En caso de sospecha de rotura de ligamento continuaremos nuestro estudio mediante la solicitud de una prueba diagnóstica que valore las partes blandas , pudiendo ser una ecografía o una resonancia magnética nuclear (RMN). Ya sabes que los ligamentos no pueden visualizarse en una radiografía. Actualmente se solicita la resonancia por la riqueza de información que nos aporta. Mientras esperamos el resultado de esta prueba seguimos el tratamiento médico según la evolución de la lesión. Una vez tenemos el resultado en la mano, es cuando debemos concretar el tratamiento definitivo. Si tan sólo se diagnostica una rotura parcial del ligamento la trataremos de forma convencional hasta su curación. Sin embargo, en caso de rotura completa de ligamento (también llamado esguince grado III) vamos a valorar diferentes condicionantes que nos llevará a decidir la mejor opción terapéutica.
Qué tener en cuenta a la hora de tratar una rotura completa
En la decisión de tratamiento de una rotura completa de ligamento entran en juego muchos factores : edad del paciente, actividad deportiva habitual, actividad habitual, comorbilidades, etc. El tratamiento puede ser ortopédico (con vendaje ya sea compresivo o yeso) o quirúrgico (con intervención quirúrgica), en función del perfil del paciente y los riesgos quirúrgicos que le pueda acarrear. En el caso de un deportista profesional siempre se opta por la opción quirúrgica por tratarse de la opción más rápida de estabilizar y recuperar la lesión.
Independientemente del tratamiento realizado, tras un periodo de inmovilización se requerirá, sin duda, un tratamiento rehabilitador-fisioterápico. Será la fase subaguda o de rehabilitación funcional que finalizará con la fase de curación.
Tiempo de recuperación
En función del grado de lesión, el tiempo de recuperación va a cambiar sustancialmente. Así en un esguince grado I estaremos recuperados en tres o cuatro semanas, mientras que un esguince grado II puede requerir de seis a ocho, y uno de grado III puede prolongarse más de tres meses. En todos los casos se recomienda, sin embargo, un tratamiento rehabilitador para volver a poner la articulación en marcha tras el periodo de inmovilización (cuanto más largo vamos a necesitar más rehabilitación).
Antes de pasar por todo esto, ¿puedo prevenirlo de alguna manera? Sé que lo sabes, pero tenemos que insistir: no te olvides de calentar el músculo y las articulaciones antes de iniciar el ejercicio . Facilitará el estiramiento de las fibras durante el mismo y en caso de lesión es posible que evitemos la rotura completa del ligamento. En caso de lesión, no dudes en acudir a urgencias.

Artículo especializado
Cómo Tratar una Rotura Fibrilar
Antes de nada, sería importante explicar qué es una rotura fibrilar y cómo la vamos a diagnosticar . A partir de aquí explicaremos qué podemos hacer para acelerar la recuperación de la misma y las casusas más frecuentes de consulta.
¿Qué es una rotura fibrilar?
El músculo está compuesto por diferentes fibras musculares que se contraen y alargan produciendo el movimiento. Cuando hay una rotura o desgarro de alguna de estas fibras, el resto ha de compensar la fuerza que hacían las rotas para poder realizar el mismo movimiento. Por desgracia, en muchas situaciones el resto de fibras son incapaces de suplir la función y producen dolor y dificultad al movimiento, impidiendo que el músculo con las fibras dañadas pueda realizar bien su papel.
¿Cómo se produce?
El mecanismo lesional de una rotura fibrilar o desgarro muscular puede ser de tres formas :
Directo : un golpe en el músculo puede producir la rotura de alguna de las fibras musculares.
Indirecto : por una elongación del músculo por encima de sus posibilidades.
Una contracción y elongación repentina y rápida .
¿Cómo lo diagnosticamos?
Cuando se produce la lesión, se manifiesta con impotencia funcional (no se puede mover como debería) y dolor muy localizado . Esto ya nos puede dar un diagnóstico diferencial, pero es mediante una ecografía como podremos evidenciar la lesión y conocer qué alcance tiene.
¿Qué músculos suelen ser los más afectados?
Los músculos más afectados suelen ser los que están implicados más directamente en la actividad física, es decir, soleo, gemelo, cuádriceps, isquiotibiales, bíceps y tríceps . Es importante saber que, pese a que la lesión se encuentre en un músculo u otro el tratamiento es, a grandes rasgos igual: una fase aguda, una segunda fase y la fase de introducción a la actividad física. Aquí es importante que el fisioterapeuta intente buscar estrategias de tratamiento amenas para el paciente y que le resulten fáciles de realizar con el objetivo de que haya una adherencia al tratamiento.
¿Qué alcance y pronóstico tiene una rotura?
Las roturas fibrilares o desgarros musculares van desde unos milímetros a un desgarro total del músculo , pasando por roturas de centímetros. La duración/tiempo de curación de la lesión lo marcará la cantidad de rotura y la zona en la que se haya producido. No es lo mismo una lesión de 3 cm en el bíceps que en el soleo, ya que es más fácil inmovilizar el bíceps que el soleo, que está implicado en el acto de caminar. Y no es lo mismo un desgarro del gemelo, que implica pasar por quirófano, que una rotura de 5 cm en la que con tratamiento de fisioterapia sería suficiente.
Respecto a la curación y vuelta a las actividades de la vida diaria, en términos generales se habla de que una rotura cicatriza a 1cm por semana, si bien es cierto que esto sucede en condiciones idílicas en las que el paciente hace reposo y sigue las pautas que le marca el fisioterapeuta… en los casos en los que no es idílico suele ser 1 cm cada semana y media o dos semanas.
¿Qué tratamiento habría que seguir?
El tratamiento en estos casos es sencillo . En una primera fase aguda donde se produce la lesión es importante aplicar hielo , ya que éste producirá una vasoconstricción que impedirá que el hematoma que salga sea más grande.
Una vez el paciente está en consulta, vemos que la comunidad médica está un poco dividida ya que hay estudios que indican que un estiramiento durante la fase de consolidación de las fibras ayuda a que éstas se alineen correctamente y la cicatriz sea menor. Pero por otro lado están los que se basan en no hacer ningún estiramiento y simplemente recomiendan reposo para que se consoliden correctamente sin seguir lesionándose.
En mi caso, opto por un tratamiento basado en estiramientos pasivos en una primera fase y activos según vamos evolucionando. Paralelamente lo combinamos con kinesiotape en forma de pulpo para conseguir un efecto de drenaje de la linfa y el hematoma. Si bien es cierto que pido reposo relativo, es decir, si la lesión es del soleo, no salir a correr, pero sí caminar a comprar el pan y volver a casa, por ejemplo.
¿Qué puedo hacer para la prevención de todo esto?
Muchos dicen que si estiramos correctamente se evitarán lesiones, tanto de tendinitis como de desgarros musculares, pero la evidencia nos dice lo contrario. Estirando no se previenen más lesiones . Mi recomendación sería realizar estiramientos dinámicos para calentar y también de propiocepción (equilibrio). Con estos últimos se enseña al músculo cómo ha de actuar ante una situación límite o adversa, de tal manera que cuando se vaya a producir la lesión, el músculo sepa cómo actuar y en la medida de lo posible sea capaz de reducir o incluso prevenir la lesión.
Hace seis meses que tuve una rotura fibrilar y pese a que está consolidada me sigue haciendo daño… ¿Es normal, que puedo hacer?
En este caso hablaríamos de una rotura fibrilar en estadio crónico . Esta se produce porque la cicatriz muscular es muy grande y ha generado fibromas o mala alineación de las fibras. Ante esta situación, un tratamiento que funciona muy bien es el de electrolisis percutánea intratisular (EPI). No obstante, existen otros métodos efectivos, como el masaje tipo “ciriax” que “rompe” fibras con el objetivo de volverlas a consolidar correctamente.
¿Puedo curarme solo, o es necesario acudir al fisioterapeuta?
Por supuesto que puedes curarte tú solo en casa sin necesidad de acudir a un fisioterapeuta, el cuerpo humano es sabio y sabe atenderse a sí mismo. Pero sí es cierto que el fisioterapeuta te dará unas pautas a seguir con el objetivo de evitar que la lesión se cronifique y de conseguir que el tiempo de de reintroducción a las actividades de la vida diaria sea el menor posible.
Artículo especializado
Operación o Tratamiento Conservador en la Rotura de Menisco
¿Alguna vez te has girado bruscamente y has notado un dolor agudo en alguno de los laterales de la rodilla? Pues podría tratarse de un pequeño pinzamiento meniscal.
Sobre la rodilla…
Sabemos que la rodilla es una articulación compleja dotada de importantes estructuras ligamentosas que le confieren estabilidad y de dos estructuras cartilaginosas amortiguadoras llamadas meniscos: menisco medial o interno y menisco lateral o externo. La articulación de la rodilla está compuesta por tres huesos: fémur, tibia y rótula.
La rodilla es una articulación cuyo movimiento principal es la flexo-extensión, pero de manera accesoria posee también un movimiento de rotación que solo aparece cuando la rodilla está flexionada.
Los meniscos son unos discos de tejido cartilaginoso con forma de media luna ubicados dentro de la articulación de la rodilla , entre el fémur y la tibia. El menisco medial se encuentra en la cara interna y el lateral en la cara externa de la articulación. ¿Sabías que el menisco absorbe el 40% de la carga que soporta la articulación?
Lesiones meniscales
Las lesiones meniscales son muy comunes, siendo más frecuentes en varones que en mujeres (ocho veces más frecuente en varones que en mujeres). La mayoría de los pacientes son deportistas jóvenes entre 18 y 45 años y más de la mitad, jugadores de futbol.
El mecanismo lesional más característico es aquel provocado por una pequeña flexión y rotación de la rodilla estando el pie fijo en el suelo . Es decir, un giro de la rodilla estando ésta un poco flexionada. Se lesiona con más frecuencia el menisco interno que el externo. La lesión meniscal puede asociarse a otras lesiones de rodilla en una tercera parte de los casos (sobre todo las que afectan al ligamento cruzado anterior). Hablamos de lesiones complejas de rodilla para referirnos a aquellas que implican a diferentes estructuras . Voy a mencionarte alguna que, seguro, has oído alguna vez:
Tríada de O´Donoghue : se la conoce como triada desgraciada por tratarse de una lesión importante de la rodilla que puede poner en peligro la vida profesional de un deportista. Implica la lesión de tres estructuras: la rotura del ligamento cruzado anterior, el menisco interno y el ligamento lateral interno. Supone tratamiento quirúrgico ineludiblemente y un tiempo prolongado de recuperación.
Pentada desgraciada : aún más grave que la anterior dado que consiste en la lesión del ligamento cruzado anterior, el ligamento lateral interno, el ligamento lateral externo y los dos meniscos.
Por tanto, si tan sólo te has roto el menisco debes considerarte afortunado.
¿Cómo se clasifican las lesiones meniscales?
Las lesiones meniscales se clasifican en función del trazo de la lesión o en función de la ubicación de la lesión dentro del menisco . Así, podemos encontrar: desgarros longitudinales (los más frecuentes), rotura en asa de cubo (afecta a todo el borde interno meniscal), desgarros en pico de loro o en raqueta, roturas transversales u horizontales, desinserciones periféricas y quistes meniscales (más frecuentes en el menisco externo).
¿Cómo se llega al diagnóstico de una lesión meniscal?
Es fundamental estar atentos a la información facilitada por el paciente en cuanto a la descripción del mecanismo lesional y los síntomas que notó inmediatamente después.
Si has pasado por ello recordarás que, tras la rotación en semiflexión, aparece un dolor en la interlínea de la rodilla (interna o externa) junto con una impotencia funcional que nos dificulta cargar sobre ella. Es posible que tengamos, incluso, la rodilla bloqueada en semiflexión sin posibilidad de extenderla.
Debemos realizar una exploración integral de la rodilla donde comprobaremos si existe líquido intraarticular, si la rodilla está estable y si existe bloqueo articular.
Mención aparte tienen las maniobras específicas de exploración meniscal cuya positividad nos ayudará en el diagnóstico, pero no serán concluyentes. Mencionaremos el signo de McMurray, realizado en todas las exploraciones de rodilla. Desencadena dolor y posible chasquido en la interlínea articular afectada al forzar la extensión-rotación de la rodilla desde la flexión.
Normalmente, en urgencias realizamos una radiografía para descartar una lesión ósea cuando además ha habido una contusión directa pero los meniscos no pueden visualizarse en una radiografía por lo que, cuando la sospecha de la lesión meniscal es alta, solicitaremos una resonancia magnética por ser la prueba prínceps para el estudio de las estructuras no óseas de la rodilla. Es importante que sepas que la resonancia no se realiza en urgencias, se hace de forma programada.
Tratamiento
Una vez tengamos la confirmación diagnóstica debemos pensar en el tratamiento más indicado según los hallazgos de la resonancia . Existen diferentes alternativas terapéuticas a largo plazo , pero normalmente en fase aguda se realiza un tratamiento sintomático con un vendaje, antiinflamatorio vía oral y deambulación en descarga (con muletas). No olvidemos que, en muchas ocasiones, el menisco sólo sufre una inflamación aguda reversible (llamada meniscitis) por el traumatismo. En este caso, la resonancia será negativa y tan sólo precisaremos tratamiento de la fase aguda.
En función de la lesión hallada en la resonancia las alterativas terapéuticas podrían ser :
Rehabilitación si la lesión meniscal es poco relevante o en una persona poco deportista.
Infiltración local si la lesión es superficial.
Artroscopia para revisión de la articulación y reparación meniscal (si el menisco está roto). Dicha reparación puede ser una sutura del menisco (cuando la lesión es periférica) o una resección del fragmento (meniscectomía parcial).
Actualmente, la tendencia quirúrgica es conservadora. A pesar de que la resección meniscal soluciona la fractura, a largo plazo puede conllevar un proceso artrósico de ese compartimento de la rodilla. La resección completa del menisco (actualmente casi en desuso excepto en lesiones amplias) puede multiplicar la carga articular del compartimento hasta un 700% ocasionando daños secundarios en el cartílago articular. Tras la cirugía siempre se indicará un tratamiento rehabilitador hasta la total recuperación, siendo posible la reincorporación laboral a las pocas semanas.
Si has llegado hasta aquí te habrá quedado claro que debemos evitar las rotaciones bruscas de rodilla . Por favor, ten cuidado al levantarte de la silla.
Dra. Ana García Especialista en Medicina del Deporte y el Trabajo Médico consultor de Advance Medical

Artículo especializado
Operación del Túnel Carpiano
También conocido como enfermedad del guitarrista, por el constante movimiento de mano y muñeca (mecanismo muy asociado a su desarrollo), el síndrome del túnel carpiano (STC) es frecuentísimo: afecta hasta a un 90 % de la población, siendo mucho más común en mujeres entre los 40 y los 60 años. Es bilateral en el 50% de los casos, aunque normalmente hay un lado dominante en el que es más severo. Como dato curioso, decir que los síntomas empeoran durante el embarazo por el efecto hormonal.
Un poco de anatomía
La definición médica del síndrome del túnel carpiano es una neuropatía por atrapamiento en una zona anatómica determinada. Concretamente, es la compresión del nervio mediano a su paso por el túnel del carpo . Voy a facilitarte una breve explicación anatómica para que quede perfectamente claro. En la cara anterior de la muñeca encontramos el túnel del carpo, que es un conducto formado por los huesos de la muñeca y el ligamento transverso del carpo. Por ese conducto o túnel transcurren los tendones flexores y el nervio mediano (que recoge la sensibilidad del primer, segundo y tercer dedo de la mano). Si el diámetro del túnel disminuye, las estructuras de su interior se ven comprometidas o atrapadas. En el caso del nervio, ocasionará síntomas característicos como hormigueos o parestesias. Con esta explicación ya podemos intuir el tratamiento a largo plazo… Seguro que lo has deducido. Para que el nervio no sufra debemos descomprimirlo y ello supone la sección del ligamento transverso del carpo (lo abordaremos más adelante).
Qué factores se relacionan o predisponen a sufrirlo
Algunos de ellos son: obesidad, movimientos repetitivos de mano y muñeca, menopausia, enfermedades reumáticas y traumatológicas, enfermedades metabólicas (hipotiroidismo o diabetes), insuficiencia renal, fracturas del carpo, etc. En muchos casos se asocia a un traumatismo repetido (por ello es frecuente en trabajadores en línea, peluqueras, carniceras, cajeras, envasadores, modistas, informáticos…) En estas situaciones, podemos evitar sufrirlo realizando pequeñas pausas cada dos horas para realizar estiramientos (con el codo extendido hacemos movimientos circulares con la muñeca). En algunas empresas se produce rotación de los trabajadores por las diferentes máquinas para evitar movimientos idénticos todos los días.
¿Qué síntomas pueden hacer sospechar de un STC?
Los primeros síntomas suelen comenzar de forma insidiosa y gradual con calambre s u hormigueo (parestesias) en los dedos (especialmente el primero, segundo y tercer dedo) y de predominio nocturno . Es típica la sensación de adormecimiento, acorchamiento, tumefacción o pérdida de fuerza en dichos dedos.
A medida que los síntomas progresan, se hacen evidentes durante el día , de forma que aparece dificultad para coger objetos pequeños, abrir botes e incluso hacer la pinza. Las parestesias nos llevan a realizar pequeñas sacudidas de la mano que alivian nuestros síntomas (se conoce como el signo de sacudida o de Flick).
¿Cómo exploramos estos síntomas?
Existen unas maniobras que dan muchas pistas sobre el STC:
Signo de Tinel : cuando percutimos con el martillo sobre el ligamento anular de la muñeca (situado en la cara anterior) produciremos una sensación de calambre irradiado a los dedos segundo y tercero.
Signo de Phalen : la extensión máxima de la muñeca mantenida durante dos minutos provoca parestesias en los mismos dedos.
El resultado de estas maniobras ya nos sugiere que se trata de STC, pero nuestra sospecha diagnóstica debe confirmarse con la realización de una prueba muy sensible y específica: la electromiografía . Con ella se registra la actividad eléctrica de la conducción nerviosa. Es útil para confirmar el diagnóstico y valorar la severidad de la compresión. En caso de sospecha de STC se estudia el nervio mediano a su paso por el carpo y se evidencia y cuantifica el grado de afectación. En caso positivo, encontraremos un retraso en la conducción nerviosa sensitiva y motora de nervio mediano por encontrarse atrapado en el túnel del carpo. Esta prueba es muy útil en el estudio de muchas otras patologías como pueden ser una ciática, una neuropatía o una miopatía.
¿No hacen falta pruebas de imagen para confirmarlo?
En muchas ocasiones llegamos al diagnóstico con un buen interrogatorio, la exploración física y la realización de la electromiografía .
Puede ocurrir que sea preciso descartar otras causas como una cervicobraquialgia por una posible hernia discal cervical o un compromiso nervioso en otra zona anatómica de la extremidad superior. Por ese motivo, es posible que optemos por realizar pruebas de imagen para afinar el diagnóstico. Así, podríamos solicitar una radiografía o una resonancia magnética para estudiar la columna cervical o una ecografía para estudiar el canal del nervio, por ejemplo.
En caso de confirmación diagnóstica, ¿debo operarme?
Ello va a depender de los síntomas que tengas y de su severidad . En caso de afectación leve se tiende al tratamiento conservador con el uso de una férula dorsal nocturna que mantenga la muñeca en posición neutra evitando posiciones forzadas al dormir. Se puede aconsejar medicación vía oral para tratar los síntomas de forma puntual.
La infiltración local de corticoides proporciona una mejoría clínica pero sólo se recomienda en una ocasión pues no se ha evidenciado mejoría clínica con infiltraciones seriadas. Persigue el minimizar los síntomas.
¿Y si no mejoro?
La persistencia de los síntomas a lo largo de meses a pesar del tratamiento médico o la presencia de síntomas severos constituyen una indicación quirúrgica. Actualmente, disponemos de la posibilidad de cirugía abierta (con incisión en la piel y abordaje del túnel carpiano) o cirugía artroscópica (sin incisión quirúrgica y accediendo por unos orificios o portales de entrada). Los resultados son similares pero el tiempo de recuperación postquirúrgica es inferior en el segundo caso.
Tenemos que admitir que los síntomas de esta neuropatía no suelen mejorar inmediatamente tras la cirugía (por ello en el postoperatorio inmediato la mayoría de pacientes se quejan de persistencia de síntomas). Ello es debido a que el nervio puede tardar en recuperarse hasta seis meses tras una compresión mantenida.
No debemos obviar que este atrapamiento del nervio en el canal del carpo puede reaparecer al cabo de unos años.
Contenidos sobre enfermedades
Somos conscientes de que los conceptos médicos pueden resultar confusos si no te los explican con claridad. Para evitar esto, le hemos pedido a nuestros profesionales que preparen estas fichas en donde podrás acceder a información relevante sobre enfermedades que te ayudará a entender de una manera sencilla por qué se producen y por qué es necesario su tratamiento.
Ver todas las enfemedades 
Enfermedad
Bursitis de Codo
¿Qué es la bursitis en el codo?
La bursitis de codo es la inflamación de la bolsa sinovial de dicha articulación . Las bolsas sinoviales presentan líquido en su interior y son las encargadas de amortiguar el roce de huesos y tendones.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Tipos de bursitis en el codo
Existen dos tipos de bursitis de codo:
Bursitis profunda: producida por la inflamación de la bursa profunda, que se encuentra en la zona más honda de la articulación, cubriendo los músculos o la relación entre músculos y huesos.
Bursitis superficial: se encuentra situada en la parte superficial de la articulación, sobre los epicóndilos y el olécranon, es la que con mayor frecuencia se inflama en el codo.
Causas de la bursitis en el codo
Las causas de la bursitis son las enfermedades inflamatorias como gota, condrocalcinosis, artritis reumatoide, y enfermedad por depósito de cristales de hidroxiapatita. Se puede producir también por la ejecución de movimientos repetitivos, por apoyo continuo sobre los codos (codo de estudiante) o por traumatismos en la zona.
Síntomas de la bursitis en el codo
Los síntomas de la bursitis son la presencia de inflamación en la zona, dolor, enrojecimiento y, en la exploración, puede notarse un bulto blando al tacto .
En algunas ocasiones, sobre una bursitis se puede producir una infección, dando lugar a dolor intenso, enrojecimiento y calor local, pudiendo presentar el paciente fiebre.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Tratamiento de la bursitis en el codo
El tratamiento de la bursitis tiene una parte de tratamiento local, otra de tratamiento medicamentoso y, por último, una parte de tratamiento quirúrgico, según la evolución del proceso.
Tratamiento local: se pone hielo sobre la zona afectada para mejorar la inflamación.
Tratamiento médico: se inicia el tratamiento con fármacos antiinflamatorios tipo ibuprofeno seguido, si no mejora, de corticoides orales y también se debe tratar la enfermedad de base. Es decir, en los casos de artritis reumatoidea puede ser necesario tratamiento con metotrexate, en los casos de enfermedades por depósito de cristales tratamiento con colchicina, etc.
En pacientes que presentan infección, se requiere tratamiento antibiótico y puede ser necesario retirar líquido para aliviar los síntomas.
En algunos casos puede ser necesario el tratamiento quirúrgico, consistente en la extirpación quirúrgica de la bolsa, aunque este no suele ser frecuente.
También se pueden realizar ejercicios que fortalezcan la zona y eviten parte del dolor.
Pruebas complementarias de la bursitis en el codo
Las pruebas complementarias para el estudio de la bursitis son análisis de sangre , para conocer posibilidades de enfermedades inflamatorias o gota y, también se puede realizar un análisis del líquido extraído .
Pruebas de imagen como radiografía simple del codo, sobre todo para descartar que el dolor esté relacionado con otros factores implicados, ecografía y resonancia magnética, para realizar estudios de las bursitis profundas .
Factores desencadenantes de la bursitis en el codo
Los movimientos repetitivos o los procesos en los cuales se produce un apoyo continuado sobre la articulación , pueden dar lugar a una bursitis en el codo.
Factores de riesgo de la bursitis en el codo
Los factores de riesgo para la bursitis son las enfermedades inflamatorias como la artritis reumatoide , la gota, las enfermedades por depósito de cristales de hidroxiapatita y la condrocalcinosis.
Complicaciones de la bursitis en el codo
La complicación de la bursitis del codo es una bursitis infecciosa , esta puede dañar la articulación de forma importante y, en estos casos, es necesario un tratamiento antibiótico.
Prevención de la bursitis en el codo
Para prevenir la bursitis del codo es conveniente evitar movimientos repetitivos de estirar y flexionar el codo , también el permanecer apoyado sobre el codo durante periodos muy largos, ya que, esta acción traumatiza la zona del codo y produce la inflamación de la bolsa .
Especialidades a las que pertenece
La bursitis es tratada por el especialista en reumatología y, en los casos en que se necesita cirugía, se trata por parte de traumatología.
Los casos leves pueden ser tratados por el médico de familia con antinflamatorios.
Preguntas frecuentes
¿Cómo se llama el líquido del codo?
El líquido del codo se llama líquido sinovial . Cuando se produce una inflamación de la bolsa sinovial se conoce como bursitis. Cuando la bursitis se produce en la zona del olécranon se denomina bursitis olecraniana.
¿Qué es el Olécranon del codo?
El olécranon es la extremidad del cúbito que articula en el codo del hueso humeral, tiene forma piramidal. Si se palpa el codo, es la zona dorsal que sobresale, al ser una zona ósea prominente, es fácil que sobre ella se produzca una fractura al caer. En este caso se precisa, en la mayoría de ocasiones, cirugía para proceder a la fijación de la misma.
¿Qué huesos forman la articulación del codo?
La articulación del codo está formada por tres huesos: el húmero, es el hueso largo del brazo, en su extremo distal articula con el cúbito y el radio, que son los dos huesos que tiene el antebrazo. Los huesos cúbito y radio articulan entre sí , y ambos articulan también con el húmero. Aunque la articulación del codo es solo una, tiene tres superficies articulares: la radio cubital, la radio humeral y la cúbito humeral.
¿Cuáles son las bolsas serosas?
Las bolsas serosas del codo son las bolsas superficiales y las bolsas profundas. Las superficiales comprende la bolsa olecraniano que recubre el olécranon y, las bolsas profundas son las que recubren las inserciones musculares de músculos que se insertan en los diferentes huesos del codo.
¿Qué es la epicondilitis?
La epicondilitis es la inflamación de la zona de inserción de los músculos en el epicóndilo , que forma parte del húmero. El dolor se produce en la zona externa del codo, suele deberse a la inflamación en el tendón extensor radial corto del carpo.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
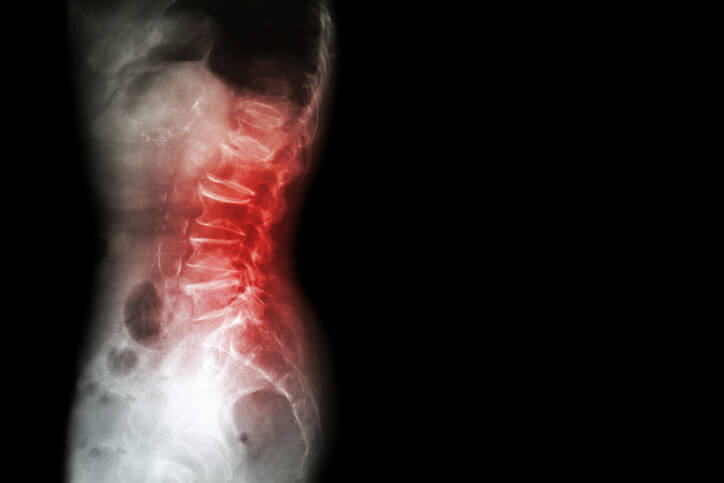
Enfermedad
Osteopenia
¿Qué es la osteopenia?
La osteopenia es una disminución de la densidad mineral ósea por la que el hueso se vuelve más poroso, disminuyendo su masa, en la que todavía no se han presentado cambios definitivos en su estructura. La osteopenia es una alteración de diagnóstico densitométrico, es decir, se establece con la realización de una densitometría ósea al paciente, determinando con ello lo que es, según los resultados de esta prueba, la disminución de la densidad ósea comprendida entre 1 y 2.5 desviaciones estándar por debajo del valor de referencia de la población normal. Se puede considerar un paso previo a la osteoporosis, aunque no todo el mundo que presenta osteopenia va a desarrollar una osteoporosis en el futuro. Junto con la osteoporosis, la osteopenia es la enfermedad ósea más frecuente. Afecta en su mayoría a mujeres mayores de 50 años, aumentando su prevalencia según aumenta la edad. La osteopenia es una alteración de una gravedad leve-moderada, siendo un factor de riesgo que se suma a la osteoporosis, la edad, riesgo de caídas… etc, para el padecimiento de fracturas óseas.
Causas de la osteopenia
La osteopenia viene determinada por el pico máximo de masa ósea que cada individuo tiene y que se suele alcanzar a en torno a los 25-30 años. A partir de los 40 años la masa ósea va disminuyendo, habiendo un desbalance en los procesos de destrucción y producción de hueso que se producen durante toda la vida adulta, determinado por factores genéticos y la disminución de estrógenos en mujeres postmenopáusicas.
Síntomas de la osteopenia
La osteopenia en sí misma, como la osteoporosis, no produce síntomas claramente achacables a su padecimiento , salvo cuando se producen fracturas o microfracturas óseas.
Tratamiento para la osteopenia
El tratamiento de la osteopenia está basado en la indicación de realización de medidas generales como realizar ejercicio (andar, correr, nadar…) y administrar en la dieta un adecuado aporte de calcio y vitamina D. Cuando se determina analíticamente que existe déficit de estos dos componentes, el médico puede indicar un tratamiento específico según la carencia que se establezca de vitamina D y calcio en el paciente.
En principio, los fármacos que se utilizan para el tratamiento de la osteoporosis no están aprobados para su uso en el tratamiento de la osteopenia, reservándose a los casos de diagnóstico de osteoporosis asociados a un aumento real de riesgo de fracturas.
Pruebas complementarias del tratamiento de la osteopenia
Se puede realizar una analítica de sangre con determinación de calcio, fósforo y fosfatasa alcalina, entre otros.
La prueba complementaria de referencia para poder decir que un paciente tiene osteopenia es la densitometría ósea o DEXA ( Dual Energy X-Ray Absorptiometry ), prueba precisa que utiliza una mínima radiación y es un estudio rápido de realizar. Se establecen los valores en columna lumbar y cadera, de tal manera que se indica que existe osteopenia cuando los resultados de su índice “T-score” son entre -1.0 y -2.4, desviaciones estándar en comparación a una población de referencia con una densidad mineral ósea normal.
Factores de riesgo que pueden desencadenar la osteopenia
Los principales factores de riesgo para el desarrollo de la osteopenia son :
El déficit de estrógenos asociado a la menopausia.
La edad, a partir de los 50 años sobre todo. Cuanto mayor edad tenga el individuo, más riesgo existe de que este padezca osteopenia.
Antecedentes familiares de osteopenia, osteoporosis o fracturas óseas.
Toma de determinados fármacos como glucocorticoides sistémicos, heparina, anticonvulsivante…etc.
Padecimiento de enfermedades como hipogonadismo (testículos u ovarios no funcionales), hiperparatiroidismo, artritis reumatoide, síndrome de malabsorción, enfermedad celíaca…etc.
Alimentación deficiente y alteraciones alimentarias derivadas de patologías como anorexia o bulimia.
Complicaciones de la osteopenia
Desarrollo de osteoporosis.
Fracturas óseas, siendo más frecuentes en columna, cadera y antebrazo.
Desarrollo de alteraciones biomecánicas como pérdida de altura, deformidad en la columna, dorso-lumbalgias, etc.
Prevención de la osteopenia
Realización de ejercicio físico aeróbico como caminar a paso vivo, correr, montar en bicicleta o saltar, por ejemplo.
Garantizar una exposición solar diaria en manos, cara y brazos al menos durante 10-15 minutos al día, dos a tres veces por semana.
Evitar el consumo de tabaco.
Dieta variada y que contenga suficiente aporte de calcio (1gr/día en mujeres premenopáusicas; 1.2-1.5 gr/día durante el embarazo y la lactancia y 1.5 gr/día en mujeres postmenopáusicas).
Evitar tóxicos como el alcohol y un exceso de ingesta de café.
Especialidades a las que pertenece la osteopenia
La osteopenia puede ser valorada y diagnosticada por el médico de atención primaria, el médico reumatólogo y el traumatólogo . En ocasiones, en las revisiones ginecológicas de las paciente en edad postmenopáusica, el ginecólogo también valora realizar una densitometría para diagnosticar la influencia de este proceso fisiológico en los huesos.
Preguntas frecuentes
¿Qué debe comer una persona con osteopenia?
Es recomendable comer alimentos ricos en calcio como leche, quesos, yogures, yema de huevo, frutos secos, legumbres, espinacas, grelo, brócoli, acelga, cardo, col lombarda…etc. También alimentos que contengan vitamina D como el pescado azul (salmón, sardinas o caballa)
¿Qué es la osteopenia periarticular?
Es la pérdida de densidad mineral ósea producida alrededor de las articulaciones.
¿Cuál es el médico especialista en osteopenia?
El reumatólogo es el médico especialista en osteopenia y osteoporosis.
¿Qué diferencia hay entre la osteopenia y la osteoporosis?
La diferencia entre osteoporosis y osteopenia es la cuantía o importancia de la pérdida total de masa ósea del hueso. Así, se considera osteopenia la disminución de la densidad ósea comprendida entre 1 y 2.5 desviaciones estándar por debajo del valor de referencia de la población normal, y osteoporosis una densidad ósea inferior a 2.5 desviaciones estándar respecto al pico de masa ósea en adultos sanos.
¿Qué es el reuma?
El término reuma no es un término médico, es una denominación coloquial para referirse al conjunto de patologías que afectan al aparato locomotor.

Enfermedad
Espondilosis
¿Qué es la espondilosis?
La espondilosis, también conocida como osteoartritis o artritis vertebral , es un proceso degenerativo y progresivo de los discos intervertebrales , que puede provocar la pérdida de estructura y función espinal normal. Es una patología que está caracterizada principalmente por el desgaste de los discos que se encuentran entre las vértebras de la columna. Dicha pérdida de volumen provoca episodios de dolor que pueden llegar a ser incapacitantes. Los discos intervertebrales son los que dan soporte a la columna al proveer amortiguación natural para mantener diferentes posturas. Este trastorno puede afectar las diferentes regiones de la columna como son cervical (cuello), torácica (parte media de la espalda), y lumbar (parte baja de la espalda). Es una enfermedad muy común, es más frecuente en hombres que en mujeres y en personas entre los 40 a 60 años.
Tipos de espondilosis
Los tipos de espondilosis se clasifican según la zona de la columna vertebral más afectada por la enfermedad, como son:
Espondilosis cervica l: es la condición que afecta a los discos intervertebrales en la parte alta de la espalda, así como a los huesos del cuello. Se caracteriza por dolor de cabeza, de hombros y cuello, siendo un padecimiento común en personas que soportan más estrés en la zona, como los deportistas.
Espondilosis lumbar: es la que afecta el área lumbar de la espalda o parte baja. Este tipo de espondilosis es un tanto más común, debido a que tiene una estrecha relación con las lesiones deportivas. La mayoría de los dolores en esta zona tienen otros orígenes, aun cuando se demuestre la existencia del desgaste discal. Es muy común en mujeres, ya que tiene una relación directa con el periodo de gestación.
Espondilosis dorsal: es un tipo muy poco común de esta condición, afectando la zona torácica. Los dolores o molestias de esta zona son debidos principalmente a la edad, la mala postura o a trabajos muy pesados.
Causas de la espondilosis
La espondilosis, como muchas de las otras condiciones degenerativas que afectan a huesos y articulaciones, es producto de una vida de presión anormal y desgaste excesivo de la estructura ósea, debido a potenciales abusos físicos y al envejecimiento. Los discos actúan como amortiguadores entre las vértebras de la columna vertebral. Hacia los 40 años, los discos vertebrales de la mayoría de las personas comienzan a deshidratarse y a encogerse, lo que crea mayor contacto de los huesos entre las vértebras. La distribución inadecuada de la presión sobre la columna vertebral, las malas posturas por largos periodos de tiempo, las hernias en los discos, el crecimiento excesivo de huesos y la deshidratación de los discos, podrían ser otras causas.
Síntomas de la espondilosis
El principal síntoma de la espondilosis es el dolor en las diferentes zonas de la espalda, cercana al área desgastada, que puede parecer una distensión muscular. El dolor puede ser leve o profundo, y tan intenso, que incluso el paciente no puede moverse. Los síntomas a menudo se presentan de manera lenta con el tiempo, pero pueden comenzar o empeorar súbitamente. La inflamación o hernia de los discos vertebrales puede provocar dolor de cabeza, de espalda o inmovilidad de la zona afectada, lo cual también puede causar espasmos musculares y una crisis de dolor.
Tratamiento de la espondilosis
El objetivo del tratamiento de la espondilosis es aliviar el dolor, ayudar a mantener las actividades habituales tanto como sea posible, y evitar lesiones permanentes a la médula espinal y los nervios. Entre las opciones más comunes de tratamiento tenemos: la fisioterapia , que contribuye a reducir la incomodidad sufrida y a aliviar las tensiones entre los discos vertebrales, masajes especializados, quiropráctica, osteopatía, y las terapias de compresas frías en casa. El uso de medicamentos analgésicos y antiinflamatorios es común cuando el dolor se agudiza. En el último de los casos y solo cuando el paciente experimenta limitaciones en el movimiento, dolor insoportable o pérdida de la sensibilidad, el médico podría contemplar la opción quirúrgica. La cirugía para espondilosis se basa en aliviar la presión existente en la médula espinal y los nervios.
Pruebas complementarias del diagnóstico de la espondilosis
Para el diagnóstico y el tratamiento de la espondilosis se realizan pruebas como: radiografías , ya que con esta prueba el desgaste o la hernia discal serán visibles fácilmente. También puede realizarse una resonancia magnética o una tomografía axial computarizada, en las cuales el médico o especialista puede definir si el desgaste de los discos es el causante del dolor.
Factores de riesgo de la espondilosis
Entre los factores que aumentan el riesgo de tener la espondilosis están: la edad , ya que mientras más se envejece más riesgo se tiene de padecer esta enfermedad, los trabajos que requieren hacer movimientos repetitivos del cuello, adoptar una postura incómoda, el sobrepeso , tener una mala nutrición, ya que la descalcificación ósea es un factor principal para sufrir esta enfermedad, predisposición genética, tabaquismo y las lesiones traumáticas anteriores parecen aumentar el riesgo de espondilosis, entre otros factores.
Complicaciones de la espondilosis
Si la médula espinal o las raíces nerviosas se comprimen gravemente como resultado de espondilosis el daño puede ser permanente. Otras complicaciones podrían incluir:
Incapacidad para retener las heces o la orina.
Pérdida de la función o sensibilidad muscular.
Equilibrio deficiente.
Prevención de la espondilosis
Para prevenir esta enfermedad es necesario:
Mantener una buena postura al sentarse o estar de pie.
No levantar objetos pesados o hacerlo de manera apropiada.
No fumar o tomar alcohol en exceso.
Mantener un peso saludable.
Hacer ejercicio periódicamente.
Especialidades a las que pertenece
Las especialidades médicas a las que pertenece la espondilosis son la ortopedia , que es la especialidad médica y quirúrgica dedicada a la prevención, diagnóstico y tratamiento de las enfermedades y lesiones del sistema musculoesquelético. La neurocirugía, que se ocupa del diagnóstico y tratamiento de trastornos del cerebro, la médula espinal, la columna vertebral y los nervios periféricos de todas partes del cuerpo.
Preguntas frecuentes
¿Qué es la espondilosis lumbar baja?
La espondilosis lumbar baja es la que se da cuando el desgaste de los discos intervertebrales se encuentra en la región lumbar, la cual comprende entre las vértebras L1 a L5.
¿Cuáles son los signos de la espondilosis?
La espondilosis presenta signos degenerativos en el cuerpo vertebral, con deformaciones y osteofitos (espolones óseos) que son proyecciones de hueso en forma de pico de loro.
¿Cuál es la zona lumbar de la espalda?
La zona lumbar de la espalda comprende entre las vértebras L1 y L5.
¿Cuál es la zona cervical de la espalda?
La zona cervical de la espalda comprende entre las vértebras C1 a C7.

Enfermedad
Osteomielitis
¿Qué es la osteomielitis?
La osteomielitis es la infección de un hueso y la médula ósea, que se caracteriza por la destrucción progresiva inflamatoria del tejido óseo y que suele producirse principalmente por bacterias piogenas (que producen pus) así como, en algunos casos, por micobacterias y/u hongos. Involucra y afecta las diferentes estructuras óseas como el periostio, la cavidad medular, el endostio y en ocasiones vasos sanguíneos y nervios .
Periostio : membrana de tejido conjuntivo, adherida exteriormente a los huesos, que sirve para su nutrición y regeneración.
Cavidad medular : es el espacio interno de la diáfisis (parte tubular de un hueso largo), que contiene a la médula ósea amarilla grasa
Endostio : membrana vascular delgada del tejido conjuntivo que rodea la superficie interior del tejido óseo que forma la cavidad medular de los huesos largo.
Las infecciones pueden llegar al hueso a través del torrente sanguíneo o pueden diseminarse a través del tejido que lo rodea. Es más común en gestantes, niños y adultos de edad avanzada, aunque puede afectar a personas de todas las edades. Afecta más a los hombres que a las mujeres. La población con mayor riesgo incluye a las personas cuyo sistema inmunológico se encuentra debilitado. En niños con mayor frecuencia resultan afectados los huesos largos de brazos y piernas. En los adultos, la osteomielitis es más probable que se manifieste en los huesos de la columna vertebral. La destrucción ósea puede ser muy extensa si no se hace un diagnóstico rápido y se inicia el tratamiento.
Tipos de osteomielitis
Los tipos de osteomielitis incluyen:
Osteomielitis aguda : es aquella que evoluciona en menos de dos semanas. Es la infección bacteriana piógena (produce pus) localizada en huesos a partir de un área previamente infectada del organismo y que se denomina foco primario. El foco primario puede estar en intestino, oído medio, o a partir de piel: forúnculo, ántrax, celulitis…etc.
Osteomielitis crónica : es la que evoluciona en más de cuatro semanas o que no responde al tratamiento antibiótico y requiere cirugía para su curación. Son los enfermos que una vez pasado el período agudo, con tratamiento o sin él, presentan supuración piógena crónica del hueso, siendo característica la presencia de secuestro, cavidades y fístulas.
Osteomielitis no hematógena : la que ocurre por inoculación directa, tras un traumatismo o cirugía o por diseminación a partir de un foco contiguo, generalmente celulitis.
Causas de la osteomielitis
Las causas de la osteomielitis son principalmente bacterianas, debido al Staphylococcus aureus . Los tipos de gérmenes que normalmente se encuentran en la piel o en la nariz de las personas sanas, provocan la mayoría de los casos de osteomielitis. Dependiendo de la forma en la que el hueso se infecta y de la edad de la persona, otros tipos de bacterias pueden también causar esta enfermedad. Las bacterias pueden infectar a los huesos de varias maneras, pudiendo llegar al hueso a través del torrente sanguíneo proveniente de otras áreas infectadas del cuerpo.
Otra forma de contraer la osteomielitis es por una infección directa, cuando la bacteria entra en los tejidos del cuerpo a través de una herida y viaja hasta el hueso. Un hueso también puede infectarse cuando el riego sanguíneo al área del hueso se interrumpe. Esto puede ocurrir en las personas mayores que sufren de arteriosclerosis, lo cual es un estrechamiento de los vasos sanguíneos, o si hay una asociación con la diabetes.
Síntomas de la osteomielitis
Los síntomas de la osteomielitis incluyen: fiebre y/o escalofríos, dolor severo en el área del hueso infectado, irritabilidad o letargo en niños pequeños, hinchazón, así como calor y enrojecimiento sobre la zona de la infección. A veces la osteomielitis no produce signos ni síntomas o tiene signos y síntomas que son difíciles de distinguir de otros trastornos .
Tratamiento para la osteomielitis
La osteomielitis aguda requiere de tratamiento antibiótico que debe ser iniciado sin demora, aunque idealmente se debería obtener una muestra de material infeccioso previamente y comenzar el tratamiento en las primeras 72 horas desde el inicio del cuadro, pues en ese período el hueso aún conserva una adecuada irrigación sanguínea y el antibiótico llega mejor al foco infeccioso.
En la osteomielitis crónica, además del uso de antibióticos de forma prolongada , en muchas ocasiones, se requiere cirugía, limpiando la zona afectada del material infeccioso, desbridando los tejidos muertos para facilitar la llegada del antibiótico, y rellenando los defectos óseos. También se puede aplicar un tratamiento antibiótico local en el hueso afectado.
Pruebas complementarias del tratamiento de la osteomielitis
Para el diagnóstico y tratamiento de la osteomielitis es necesario un análisis de sangre que puede revelar niveles altos de glóbulos blancos y otros factores que pueden indicar que el organismo está combatiendo una infección. Si la causa de la osteomielitis es una infección de la sangre , el análisis puede revelar qué gérmenes son los causantes. Otras pruebas importantes son las radiografías, que pueden revelar el daño en el hueso, o exploración por tomografía computarizada (escáner) y la resonancia magnética, así como la biopsia ósea.
Factores desencadenantes de la osteomielitis
No se conoce un factor específico que pueda desarrollar la osteomielitis.
Factores de riesgo de la osteomielitis
Los factores que aumentan el riesgo de la osteomielitis incluyen traumas, fracturas óseas graves o heridas punzantes profundas, ya que abren una vía para que las infecciones ingresen al hueso y al tejido que lo rodea. Otros factores de riesgo son los trastornos de la circulación, las afecciones que requieren vías intravenosas o sondas y los trastornos que afectan el sistema inmunitario . Las personas que se inyectan drogas intravenosas tienen más probabilidades de tener osteomielitis porque habitualmente usan agujas no estériles y no desinfectan la piel antes de las inyecciones. Gestantes y niños son de igual modo más propensos a esta enfermedad, así como las personas con diabetes, osteoartritis, neoplasias (tumores) o prótesis articulares.
Complicaciones de la osteomielitis
Las complicaciones de la osteomielitis incluyen:
Muerte ósea (osteonecrosis).
Alteración del crecimiento.
Artritis séptica.
Cáncer de piel.
Prevención de la osteomielitis
La prevención de la osteomielitis no siempre es posible porque no es una infección predecible, está más asociada a tomar medidas de protección para la salud que disminuyan los factores de riesgo, como:
Evitar caídas o lesiones osteomusculares en niños y ancianos.
Cuidado de fracturas óseas expuestas o que se puedan ver a través de la piel.
Prevenir las infecciones de la piel debidas a diabetes mellitus.
Desinfectar bien las heridas y tenerlas limpias y secas.
Especialidades a las que pertenece la osteomielitis
La osteomielitis pertenece a la especialidad de traumatología y ortopedia , es la parte de la medicina que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano. Este complejo sistema incluye los huesos, las articulaciones, los ligamentos, los tendones, los músculos y los nervios que le permiten a una persona moverse, trabajar y ser activa.
Preguntas frecuentes
¿Qué bacteria causa la osteomielitis?
La bacteria más común que causa la osteomielitis es la Staphilococcus aureus , aunque existen otros tipos de micobacterias que también la pueden causar.
¿Qué es la osteomielitis maxilar?
La osteomielitis maxilar es una infección odontógena de etiología bacteriana donde los agentes causales son los de la cavidad oral, como Staphylococcus aureus entre otros. Afecta principalmente al maxilar inferior, y en raras ocasiones puede afectar al superior; esto es debido a que este tiene una mayor vascularización.
¿Qué es un absceso de Brodie?
El absceso de Brodie es un absceso intraóseo relacionado con un foco de osteomielitis piógena sub-aguda definida por cierta características clínicas, radiológicas y patológicas.
¿Qué es la osteoesclerosis?
La osteoesclerosis es una lesión consistente en un engrosamiento del hueso, aumento de su densidad, con posible disminución del espacio medular y la consiguiente atrofia de la médula ósea.
¿Qué es la pseudoartrosis?
La pseudoartrosis es una articulación falsa que se forma después de una fractura cuyos fragmentos óseos no se han consolidado.
Artículos por especialidad
CertificadosAlergologíaAnatomía PatológicaAnestesiología y ReanimaciónAngiología y Cirugía VascularAnálisis ClínicosAparato DigestivoCardiologíaChequeosCirugía General y del Aparato DigestivoCirugía General y del Aparato Digestivo PediátricaCirugía Oral y MaxilofacialCirugía Ortopédica y TraumatologíaCirugía Ortopédica y Traumatología PediátricaCirugía PediátricaCirugía Plástica y ReparadoraCirugía TorácicaClínica u HospitalDermatología Médico-Quirúrgica y VenereologíaEndocrinología y NutriciónEnfermeríaFisioterapiaGenética HumanaGinecología y ObstetriciaInmunologíaLogopedia y FoniatríaMedicina Estética y Unidad LaserMedicina Física y RehabilitaciónMedicina GeneralMedicina InternaMedicina NuclearMedicina del DeporteNefrologíaNeumologíaNeurocirugíaNeurofisiología ClínicaNeurologíaNutrición y DietéticaOdontología y EstomatologíaOftalmologíaOncología MédicaOncología RadioterápicaOsteopatíaOtorrinolaringologíaPediatríaPodologíaPoliclínicasPreparación al PartoPsicologíaPsiquiatríaRadiodiagnóstico-Diagnóstico Por ImagenReumatologíaTricologíaUnidad del DolorUrgencias HospitalariasUrología
Todas las especialidades  Savia
Savia