Cirugía Ortopédica y Traumatología
La especialidadArtículos especializados
Enfermedades
Síntomas
Otros contenidos

Artículo especializado
Las Lesiones más Frecuentes en los Jugadores de Esports
El mundo profesional de los videojuegos mueve miles de millones de euros al año y concentra a más de 3,7 millones de espectadores en la final de la liga profesional de videojuegos (LPV). Es por eso, que los jugadores profesionales de eSports, están considerados como deportistas de alto rendimiento y como todo deportista no están exentos de lesionarse.
En estos jugadores es de vital importancia realizar un programa preventivo , un trabajo de preparación física y un tratamiento muscular después de cada competición para evitar lesiones y aumentar el rendimiento en el juego.
Las manos, el cuello y la espalda de estos jugadores son las partes del cuerpo que más sufren, el uso repetido de las manos en el teclado durante horas genera reacciones inflamatorias en esos tejidos y producen lesiones como Tendinosis. La presión de la competición y las posturas mantenidas frente a la pantalla pueden provocar dolor de espalda, sobrecarga en los hombros y fatiga muscular.
A continuación describimos las lesiones más frecuentes que se producen en el mundo de los eSports.
EL SINDROME DEL TUNEL CARPIANO
Recordamos que el jugador profesional de League, Hai “Hai” Lam, tuvo que retirarse por un largo período de tiempo de la escena competitiva por la lesión en su muñeca.
El síndrome del túnel carpiano, es una lesión donde los tendones que flexionan la articulación de la muñeca se inflaman y comprimen el nervio que atraviesa esta articulación.
Los jugadores de eSport, utilizan sus manos en el teclado para dirigir el juego, realizan cientos de movimientos durante horas y en la misma posición. Esta situación da lugar a un proceso inflamatorio en el túnel del carpo, zona de estrechamiento que comparten tendones, vasos y nervios de la mano.
Cómo consecuencia, la vascularización de este nervio comprimido disminuye, su conducción eléctrica se hace más lenta y se producen síntomas como sensación de hormigueo, calambres e incluso dolor a nivel de la mano . Si esta situación se mantiene en el tiempo, la musculatura de la mano (eminencia tenar) también podría verse afectada, generando una atrofia muscular y pérdida de la funcionalidad de la mano.
¿CÓMO PODEMOS TRATARLO?
Una vez que tenemos diagnosticada la lesión es importante tratarla cuanto antes.
La fisioterapia y la osteopatía son buenas herramientas para tratar esta lesión. El objetivo del tratamiento está destinado a aumentar el diámetro del túnel para disminuir la presión del nervio y suprimir la inflamación. De esta forma, el nervio tendrá más espacio y podrá deslizarse con mayor facilidad. Cuando el jugador realice los movimientos repetidos con sus manos los síntomas aparecerán con más retardo.
Una vez que la inflamación se ha reducido debemos trabajar la musculatura del antebrazo con ejercicios específicos y estiramientos para garantizar el equilibrio muscular entre los flexores y extensores de la muñeca.
También es importante potenciar la musculatura general del brazo, la zona escapular y el tronco para aumentar la resistencia y retrasar la aparición de fatiga muscular.
Además del tratamiento manual, debemos realizar un análisis específico de la postura que tiene el jugador y corregir los posibles desequilibrios posturales que se producen durante el juego.
Se recomienda usar férulas nocturnas . Este tipo de férulas mantienen la articulación de la muñeca en extensión. Esta posición aumenta el espacio del túnel del carpo y permite liberar la presión del nervio y disminuir la inflamación de la zona.
El Tratamiento quirúrgico es un opción en el caso de que el tratamiento de fisioterapia no de los resultados esperados. Con este tratamiento, se realiza un corte a nivel del ligamento que tapiza el túnel del carpo para aumentar el espacio y liberar las estructuras que están comprimidas por la inflamación.
TENDINOSIS EN EL HOMBRO
Francisco ‘Zorrele’ Rosa , jugador de CS:GO para MAD Lions, lleva desde 2015 compitiendo al más alto nivel en España, y ahora mismo se está recuperando de una tendinitis. Hace unos mese realizó una entrevista en el periódico AS, explicando el origen de su lesión. “Mi problema lo tengo en el hombro ” , comenta el alicantino. “Empecé con molestias leves, poco a poco me fue doliendo un poco más, y en mi caso llegué a perder fuerza en el brazo cuando llevaba muchas horas jugando… fue cuando supe, después de varios meses así, que tenía algo que no estaba bien. ¿La causa? Una postura demasiado baja para jugar ”.
Mantener una buena postura durante el juego y estar físicamente preparado para aguantar largas horas es vital para evitar esta lesión.
Las tendinosis de hombro se producen cuando alguno de los tendones que forman parte de la articulación se inflama. Esta inflamación puede deberse a una sobrecarga del tendón expuesto a trabajar durante largas horas de juego o por la repetición sistemática de movimientos incontrolados.
En el caso de estos jugadores, aun teniendo sillas ergonómicas para que puedan reposar la cabeza y mantener una postura correcta, la concentración y el estrés que supone la competición les mantiene durante todo el juego con la cabeza y la parte superior del tronco despegados del respaldo y proyectados hacia la pantalla, además sus hombros se posicionan caídos y enrollados hacia delante. Esta posición, genera un desequilibrio muscular en el hombro, la articulación tiene que trabajar en unas condiciones subóptimas y llegando a su límite termina generando una inflamación que se traduce en Tendinosis.
TRATAMIENTO
La recuperación de un tendón es más lenta que otras estructuras debido a que tiene menos células y por ello menos aporte vascular.
Cuando el tendón está en fase inflamatoria debemos:
Guardar un “cierto” reposo. La inmovilización completa del hombro podría ser perjudicial para una correcta recuperación pero se recomienda realizar descansos y reducir las horas de juego hasta que la fase inflamatoria disminuya.
Evitar coger cargas pesadas con el hombro que nos duele.
Relajar la musculatura de la articulación con el fin de restablecer el equilibrio muscular del hombro y disminuir la inflamación.
Una vez que la inflamación se ha reducido comenzaremos a realizar de forma controlada y progresiva:
Ejercicios de potenciación muscular del hombro (ejercicios isométricos, excéntricos y resistidos)
Ejercicios de estabilidad con planos inestables.
Estiramientos específicos para la musculatura del hombro, tronco y cuello.
Trabajo de corrección postural en la zona de juego.
DOLOR DE ESPALDA Y FATIGA MUSCULAR
El dolor de espalda y la fatiga muscular es otra de las consecuencias más inmediatas de jugar con una postura inadecuada, además de tener una postura controlada, el ejercicio físico y una buena alimentación son puntos clave para evitar esta situación. Podríamos decir que este tipo de síntomas son la antesala a lesiones más graves como la Tendinosis de hombro o el Síndrome del túnel del carpo.
Cuando el cuerpo entra en una fase de fatiga muscular los recursos para mantener el cuerpo en equilibrio disminuyen y las posibilidades de generar una lesión aumentan.
¿CÓMO EVITAR LAS LESIONES EN LOS eSPORTS?
Jugar a nivel profesional exige realizar un programa de preparación antes y durante la competición. De esta forma, evitamos que los jugadores se lesionen y tengan que estar apartados de los escenarios de juego durante largas temporadas.
Es necesario:
Cuidar la alimentación : Para que el sistema musculo esquelético pueda realizar sus funciones de una forma óptima, necesita aporte de nutrientes y una buena hidratación. En el caso de lesión, el proceso regenerativo será mucho más rápido y eficaz si el sistema tiene buenos recursos para ello.
Potenciar la musculatura de tronco y brazos : trabajar la musculatura de tronco, del brazo y la mano fuera del juego aumenta la resistencia muscular y alarga el tiempo de sobrecarga y fatiga muscular.
Trabajar la postura en el juego : Una posición correcta del tronco, de la zona escapular y del brazo durante las horas de juego, permite a las manos y los dedos realizar movimientos rápidos y eficaces durante largas horas de juego.
Calentar antes de jugar El calentamiento se realiza antes de comenzar el juego, consiste en movilizar las articulaciones del miembro superior: hombro, codo, muñecas y manos. De esta forma, se produce un aumento de temperatura y proporcionamos más flexibilidad a los músculos y tendones utilizados.
Tener periodos de descanso durante los entrenos: El sistema musculo esquelético tiene sus limitaciones. Debemos realizar periodos de descanso para que pueda llevar a cabo los procesos de regeneración y poder seguir con su rendimiento cuando lo solicitamos.
Tratar la musculatura después del juego : Los estiramientos y la descarga muscular después de jugar es necesaria para restablecer el equilibrio de las articulaciones, esto permitirá tener a los músculos preparados para el siguiente juego.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Lumbalgia Aguda
Un día a media mañana recibo una llamada de mi amigo Nacho, me cuenta que va camino de Urgencias porque jugando al pádel se ha quedado “clavado” y no puede estirar la espalda.
-Patri, me voy de vacaciones dentro de 4 días ¡¿Qué hago?!
-Tranquilo, es posible que sólo sea una contractura fuerte, en urgencias seguramente te pinchen un relajante muscular y te receten antiinflamatorios. Cuando llegues a casa guarda reposo y mañana a las 17:00h te veo en la consulta.
Cuando Nacho llega a la consulta me dice que el dolor no le permite sentarse.
-¿Cómo te ha pasado?
Estaba jugando a pádel, me agaché para darle a la pelota y ya no pude ponerme recto.
-¿Dónde te duele?
Nacho señala con los dedos a ambos lados de la columna lumbar , pero me dice que en el lado izquierdo tiene más dolor.
-¿El dolor se desplaza hacia alguna pierna? ¿Sientes hormigueos o calambres?
-No, se queda fijo en la zona lumbar. No puedo estar sentado y cuando estoy tumbado durante un tiempo al cambiar de posición me duele más.
Cuando Nacho estaba jugando a pádel y quiso alcanzar la pelota tuvo que realizar una flexión de tronco (para agacharse) a la vez que inclinaba el cuerpo hacia un lado (para dar a la pelota).Este gesto es uno de los principales movimientos donde la musculatura puede contraerse de forma continua y bloquear las articulaciones limitando su movimiento, esto se conoce como LUMBALGIA MECÁNICA .
Está claro que sólo realizar este movimiento no es suficiente para provocar el bloqueo de la zona lumbar, el estrés prolongado, el cansancio acumulado y la falta de hidratación son factores predisponentes para que los músculos estén fatigados y no puedan responder de forma correcta ante situaciones de mayor actividad.
Recuerdo que hace un mes Nacho me llamó para pedirme cita porque notaba la espalda sobrecargada pero por falta de tiempo no pudo asistir a la cita. De alguna forma, los músculos de su espalda estaban avisando de que no estaban al 100% de sus capacidades.
Nuestro objetivo en la primera sesión es:
Relajar la musculatura lumbar y pélvica para reducir el dolor. Utilizaremos técnicas manuales para tratar los músculos y los tejidos que los envuelven (tejidos fasciales).
Valorar el movimiento de toda la columna (cervicales, dorsales y lumbares) y recuperar la movilidad de las articulaciones que tienen menos movimiento. Cuando un músculo se contractura las articulaciones relacionadas con él pierden movilidad. Realizamos técnicas manipulativas y articulares de las zonas bloqueadas.
Dar movilidad y flexibilidad a los tejidos que sujetan las vísceras abdominales. Las vísceras del abdomen están ancladas a través de ligamentos y tejidos a la columna lumbar. En ocasiones, cuando estas vísceras no funcionan correctamente producen bloqueos articulares en la columna y viceversa, cuando las articulaciones de la columna pierden movilidad (en este caso por la contractura muscular) pueden influenciar a sus vísceras correspondientes dificultando su función. Utilizaremos técnicas respiratorias con movilización abdominal para dar flexibilidad a los tejidos que sujetan las vísceras abdominales y permitir que la columna recupere su movimiento.
Para terminar esta sesión complementamos el tratamiento utilizando el vendaje neuromuscular en la zona lumbar para dar sensación de estabilidad y mantener relajada la musculatura.
Enseñamos a Nacho unos ejercicios de movilidad lumbar suaves y fáciles para que los haga en casa y le recomendamos que hasta su recuperación tenga una dieta ligera y mucha hidratación.
Al día siguiente, Nacho me cuenta que está mucho mejor, ahora puede sentarse y se mueve con más agilidad. El dolor se ha reducido, pero no ha desaparecido, aún tiene limitados algunos movimientos.
En 2 días tiene planeado viajar fuera de la ciudad, así que volvemos a verle en consulta al día siguiente. Lo normal es dejar más de 3 días entre las sesiones de tratamiento y dar tiempo necesario para que el cuerpo se autorregule, pero en este caso, debido a su viaje, decidimos realizar otra sesión un día después.
En esta sesión Nacho tiene menos dolor y puede moverse con más facilidad, esto nos permite poder realizar otras técnicas para completar el tratamiento de la primera sesión.
Volvemos a valorar la movilidad de toda la columna y tratamos las zonas hipomóviles.
Revisamos la musculatura lumbopélvica y tratamos los músculos que aún siguen con tensión.
Equilibramos y damos flexibilidad a los tejidos que envuelven la zona lumbar y abdominal.
Realizamos estiramientos de todos los grupos musculares relacionados con la lesión.
Para terminar la sesión, volvemos a poner kinesiotaping en la zona lumbar. Seguimos con las recomendaciones de la primera sesión, cuidar la alimentación, tener una buena hidratación y añadimos a los ejercicios de la primera sesión, ejercicios de estiramiento para que Nacho los realice en sus vacaciones hasta que se recupere por completo.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
¿Alguna Vez Has Tenido Lumbalgia?
“Fui a coger un objeto del suelo…y ya no pude incorporarme, me quedé clavado”
Esta es una de las frases más comunes en los pacientes cuando entran en la consulta de fisioterapia.
Diagnostico: LUMBALGIA
Bien, sabemos que tenemos lumbalgia, que nos duele mucho nuestra zona lumbar, incluso no sólo dolor si no que en ocasiones nos deja incapacitados, en la cama o en el sillón de casa sin poder movernos.
¿Cuál es el origen de nuestro dolor lumbar?
El dolor lumbar tiene múltiples causas, diferenciar el tipo de dolor y la zona que nos duele puede ayudarnos a tener una idea más clara de qué estructura es la protagonista de esta situación.
¿Nos duele la zona lumbar justo por encima de las caderas o es un dolor localizado que baja por una la pierna hasta la “corva” o baja hasta los dedos de los pies?
¿Puede ser un dolor punzante en un lado de la lumbar o se localiza justo en la zona central de la espalda baja?
El dolor se acentúa: ¿Sentados… o sentados estamos sin dolor pero al levantarnos es cuando necesitamos ayuda?, ¿Se pasa el dolor caminando o cuando mejor estamos es estirados en la cama?
Cada una de estas respuestas nos indica que nuestro dolor puede tener varios orígenes . Pero en la mayoría de estos casos la disfunción del cuadrado lumbar va a estar involucrado bien siendo la causa principal de nuestra lumbalgia o un factor perpetuante de nuestro dolor.
Es frecuente que después de un fuerte dolor lumbar, se realicen pruebas de imagen (RMG,TAC, RX ) para determinar la causa principal que nos ha llevado a esta situación y en muchas ocasiones aparecen cambios en las estructuras de la columna lumbar: hernias, protrusiones, discopatías, procesos degenerativos como artrosis.
Estos cambios estructurales pueden justificar nuestro dolor lumbar, pero también existen casos en los que el diagnostico que dan estas pruebas de imagen no guardan relación con nuestra lumbalgia.
El cuadrado lumbar es uno de los músculos que forman parte del raquis lumbar, está localizado en la parte posterior de la columna y une las últimas vértebras lumbares con los iliacos. En sus vientres musculares tienen localizados puntos de tensión llamados puntos gatillo . Cuando este músculo se contrae de forma permanente estos puntos gatillo se activan, y dan lugar a dolores referidos, es decir, dolores que aparecen en zonas distantes a la localización del músculo dando lugar a falsos diagnósticos.
Una vez pasado el dolor agudo y la incapacidad de movernos libremente este músculo puede seguir en contracción y como consecuencia dejar sensación de rigidez y dolor puntual en determinados momentos.
¿Qué situaciones de la vida diaria pueden activar los puntos gatillo del cuadrado lumbar?
Hay situaciones en las que este músculo puede tender a contraerse y activar sus puntos gatillo, por ejemplo:
Levantar cargas pesadas: un televisor, coger un niño desde el suelo o desde la cuna.
Levantarse desde sillas o sofás demasiado bajos.
Recoger del suelo un objeto que se sitúe a nuestro lado sin flexionar las rodillas.
Ponerse los pantalones de pie, guardando el equilibrio para no caerse.
Movimientos repetitivos de jardinería con la posición encorvada.
Fregar suelos, pasar la aspiradora con la espalda encorvada.
Caminar por superficies inclinadas (la playa)
Dormir en una cama blanda donde el colchón tiene forma de hamaca
Llevar la cartera en un bolsillo trasero y sentarnos encima de ella durante un tiempo prolongado.
Tener nuestra musculatura abdominal débil o poco activa: es el caso de las mujeres después del parto, personas operadas con cicatrices en la zona abdominal o personas con un desequilibrio postural donde la musculatura del abdomen no esté activa.
Todos estos ejemplos son parte de nuestra vida cotidiana.
Hay otros aspectos que no debemos dejar de tener en cuenta: el estrés, la “mala o sobre” alimentación, el sobrepeso y el sedentarismo juega un papel importante en la aparición del dolor lumbar.
¿Qué hacer para aliviar el dolor lumbar?
El uso de antiinflamatorios, analgésicos o relajantes musculares pueden ayudar en un primer momento a paliar el síntoma que en este caso es el dolor agudo.
Una vez pasada esta fase de dolor agudo, puede quedar una sensación de rigidez y dolor difuso o puntual en la zona lumbar al realizar determinados movimientos.
Mantener el cuerpo bien hidratado, cuidar nuestra alimentación, la utilización de calor seco, realizar ejercicios de movilidad articular y terminar realizando estiramientos analíticos de la musculatura afectada puede ayudar a disminuir o quitar las sensaciones molestas que quedan después de un proceso agudo de lumbalgia.
PREVENIR MEJOR QUE CURAR
¿Qué puedo hacer para que no me vuelva a pasar?
El dolor lumbar a veces es tan incapacitante, que una vez remitido, nos preguntamos qué hacer para que no se vuelva a repetir.
Cuidar nuestra alimentación, evitar el sobrepeso y mantener al cuerpo bien hidratado reduce las probabilidades de tener un proceso de dolor agudo en la zona lumbar. Tener una buena conciencia de nuestros movimientos y ejecutarlos de forma correcta, por ejemplo:
Coger objetos del suelo flexionando las rodillas y evitando giros hacia los lados.
Regular los objetos de limpieza a nuestra altura para evitar tener el tronco demasiado flexionado: aspiradoras, cepillos, fregonas…
Cuando nos cepillamos los dientes, al flexionarnos, buscar apoyo en el lavabo con la mano que nos queda libre.
Al vestirnos, buscar asiento o apoyo en la pared para ponernos los pantalones, los pantys o la falda.
Si tenemos un jardín y disfrutamos cuidando de nuestras plantas, debemos buscar un asiento acorde a la altura donde vamos a manipular.
Revisar nuestro colchón para que sea recto y lo suficientemente duro para evitar que termine hundido.
Evitar sillones demasiado bajos o hundidos.
La práctica de una actividad deportiva moderada incluyendo estiramientos, evita el sedentarismo y permite que nuestro cuerpo se mantenga ágil y flexible.
¿Sabías que…?
Mujeres entre 20 y 65 años que sufren incontinencia urinaria son más vulnerables a tener dolor lumbar. El desequilibrio entre la musculatura pélvica y la musculatura toraco lumbar es un factor de riesgo que perpetua la relación entre la incontinencia urinaria y el dolor lumbar.
¿Sabías que…?
Un estudio reciente concluye que tener una buena educación en higiene postural, permanecer activo, y realizar autocuidados se considera la primera línea de tratamiento en los dolores lumbares agudos (menos de 6 semanas) y en dolores lumbares persistentes (más de 12 semanas).
¿Sabías que…?
Muchos dolores de de espalda pueden tener su origen cuando nuestro sistema visceral sufre algún tipo de alteración: estrés, cambios alimentarios, alteraciones hormonales…Este concepto es conocido como DOLOR REFERIDO VISCERAL.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Golpe en la Cabeza, Esguince Cervical
Diego tiene 53 años, hace dos semanas jugando con sus niños sufrió un mareo, cayó al suelo y se golpeó la cabeza.
Debido al golpe, el médico le diagnosticó un esguince cervical leve . Como recomendación le prescribe medicación y reposo hasta que mejore.
Después de 15 días, Diego acude a la consulta de fisioterapia porque tiene dolor en la base del cráneo y ligeros mareos cuando realiza cambios de posición.
Cuando se produce un golpe o traumatismo en la zona cervical ya sea directo, en el caso de Diego con el suelo, o a través de un accidente de tráfico, los ligamentos que estabilizan las articulaciones cervicales pierden sus propiedades , estos ligamentos se deforman (ESGUINCE CERVICAL) y permiten que las articulaciones se muevan más allá de su movimiento normal creando a su vez bloqueos y movimientos limitados en la zona lesionada.
Por otra parte, debido al impacto, la musculatura dorsal y cervical se contrae como acto defensivo, las cervicales se mantienen en una posición rectificada y se produce una sensación de rigidez y dolor en el cuello. En cuanto al sistema vascular, encargado de llevar sangre a la cabeza y drenarla fuera de ella se verá comprometido tras el golpe, produciendo síntomas de inestabilidad y mareos posicionales.
Para empezar con la 1ª sesión de tratamiento :
Valoramos la movilidad general de la columna y tratamos las zonas que tienen una movilidad reducida . En el caso de Diego, la zona dorsal y los movimientos cervicales hacia la izquierda tienen menos movilidad. Realizamos técnicas de estiramiento y movilidad articular.
Realizamos test a nivel cervical para determinar la causa de los mareos y la inestabilidad. Estas pruebas nos permiten valorar si el flujo sanguíneo de las arterias que llevan la sangre a la cabeza está alterado. En el caso de Diego, cuando realizamos las pruebas cervicales aparecía la sensación de mareo. Para tratarlo necesitamos relajar los tejidos que rodean el sistema arterial con técnicas de masaje y estiramientos suaves.
Tratamos la musculatura cervical y dorsal con el fin de reducir la contractura muscular producida por el golpe y así recuperar el movimiento limitado de las cervicales.
Enseñamos a Diego , ejercicios de movilidad cervical para que los haga en su domicilio hasta la siguiente sesión, insistiendo en los movimientos más limitados.
En la segunda sesión ha pasado una semana. Diego se encuentra mejor, los mareos se han reducido y sólo aparecen puntualmente cuando se levanta de la cama por las mañanas, el dolor en la base del cráneo ha desaparecido y la movilidad cervical también ha mejorado, aunque no al 100%.
El objetivo en esta sesión será:
Recuperar la movilidad completa de toda la columna, especialmente la columna cervical . Realizaremos técnicas de movilización y manipulativas en las zonas de la columna que tienen menos movilidad.
Tratar los tejidos relacionados con la zona cervical para dar más flexibilidad y aumentar el movimiento del cuello.
Valorar el tono muscular de las zonas alteradas por el golpe y tratarlo con técnicas de masaje, estiramientos y movilizaciones.
Al finalizar la sesión recomendamos a Diego seguir con los ejercicios en su domicilio para ganar movilidad cervical y añadimos una tabla de estiramientos de toda la columna. También le recomendamos realizar dos veces en semana cualquier tipo de actividad deportiva aeróbica.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Lesión de Hombro Jugando al Baloncesto
Pablo estaba jugando un partido de baloncesto con los amigos y al realizar un pase de balón con el brazo extendido por encima de su hombro, sintió un fuerte dolor en el hombro derecho.
Visita la consulta porque ha pasado un mes desde el partido y sigue teniendo dolor. Pablo nos cuenta que durante el día le duele el hombro de forma constante, este dolor le despierta por las noches si duerme sobre este hombro y siente que el brazo está débil cuando sujeta algún objeto pesado.
También tiene dificultad cuando levanta el brazo por encima de la cabeza y cuando lo lleva hacia atrás para ponerse la chaqueta.
Las lesiones de hombro son muy comunes en los deportes como el baloncesto, donde el gesto deportivo más común es levantar los brazos por encima de los hombros. En esta posición determinadas estructuras de la articulación son más susceptibles de lesión, es el caso del Labrum o rodete glenoideo . Esta estructura se sitúa en la articulación glenohumeral (articulación del hombro) cuya función es dar estabilidad entre el húmero y la cavidad glenoidea de la escapula.
Cuando el brazo se sitúa hacia atrás por encima del hombro (rotación externa) y se realiza un movimiento rápido e incontrolado, por ejemplo al recepcionar un balón desde arriba o al realizar un pase, el rodete glenoideo puede sufrir desgarros o arrancamientos , si esta lesión se produce en la parte más alta del rodete la denominamos lesión de SLAP. En el caso de Pablo la posición de su brazo en el momento en el que sintió el dolor hace sospechar de una posible lesión del labrum. Además, cuando realizamos los test correspondientes observamos una posible lesión a nivel del tendón del músculo supraespinoso.
Después de la primera sesión recomendamos a Pablo visitar a un traumatólogo especialista en hombro para que confirme el diagnostico.
El Doctor decide realizar una artroresonancia cuyo diagnostico concluye que tiene:
“Una l esión de SLAP en labrum posterior. Rotura parcial de la superficie articular del tendón del supraespinoso distal”
Una vez verificada la lesión el doctor propone a Pablo la operación quirúrquica por vía artroscópica. Hasta la fecha de la operación recomienda realizar sesiones de fisioterapia con el fin de flexibilizar los tejidos y recuperar los movimientos del hombro. De esta forma, facilitamos el proceso quirúrgico y acortamos el periodo de rehabilitación después de la cirugía.
TRATAMIENTO ANTES DE LA OPERACIÓN
El objetivo principal en las sesiones de fisioterapia antes de la operación quirúrgica es:
Recuperar los movimientos limitados del hombro.
Relajar la musculatura afectada por la lesión del labrum y restablecer el equilibrio muscular de todo el complejo articular del hombro.
Trabajar la estabilidad de la articulación y potenciar la musculatura debilitada.
Después de 8 sesiones de tratamiento, Pablo ha recuperado el 90% de la movilidad de su hombro, la inflamación se ha reducido y la resistencia es mayor, sin embargo en momentos puntuales aún persiste el dolor. Aunque la recuperación de Pablo ha sido favorable y el Doctor se plantea retrasar la cirugía finalmente se decide llevar a cabo la operación quirúrgica.
TRATAMIENTO DESPUES DE LA OPERACIÓN . FASE DE REHABILITACIÓN. REPOSO
Después de la operación Pablo debe llevar un cabestrillo durante 4 semanas las 24 horas del día, incluida la noche. Sólo podrá quitarlo para realizar ejercicios sencillos y muy controlados con el fin de relajar los tejidos del hombro y evitar la formación de adherencias a corto-medio plazo.
FASE DE REHABILITACIÓN.MOVILIZACIÓN PROGRESIVA
Han pasado 15 días y proceden a retirar los puntos de sutura.
El protocolo establece comenzar la rehabilitación a partir de las 4 semanas después de la intervención quirúrgica pero el Doctor decide adelantar la fecha y comenzar después de la retirada de puntos.
Una inmovilización prolongada puede ocasionar adherencias y rigidez en la articulación, entorpecer el periodo de rehabilitación y retrasar la recuperación. Sin embargo, comenzar la rehabilitación antes de los tiempos establecidos puede aumentar el proceso inflamatorio y retrasar la cicatrización de los tejidos.
El objetivo principal en esta segunda fase es:
Las 2 primeras semanas:
Valorar la movilidad de la columna vertebral y tratar las zonas más limitadas.
Movilizar de forma suave y controlada todas las articulaciones del hombro.
Tratar la musculatura afectada del hombro y las zonas adyacentes.
En las siguientes sesiones de tratamiento debemos:
Seguir valorando la columna vertebral para establecer una correcta movilidad.
Mantener el equilibrio muscular de la articulación del hombro.
Conseguir de forma progresiva la movilidad completa del hombro.
Enseñar ejercicios de hombro para realizar en el domicilio.
FASE DE REHABILITACIÓN. ESTABILIDAD Y RESISTENCIA
Una vez conseguida la movilidad completa del hombro continuamos realizando:
Ejercicios resistidos para potenciar y fortalecer la musculatura del hombro
Ejercicios para trabajar la estabilidad en el hombro.
FASE DE REHABILITACIÓN. ENTRENAR EL GESTO DEPORTIVO
Una vez que la articulación del hombro está estable y funcionalmente recuperada Pablo debe trabajar el gesto deportivo que originó la lesión para poder volver a jugar al baloncesto sin riesgo de lesión.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Esguince Crónico de Tobillo y Propiocepción
Si cerramos los ojos somos capaces de saber en qué posición esta cada parte de nuestro cuerpo, podemos identificar si los movimientos que hacemos son más o menos rápidos aun con los ojos cerrados y también podemos mantener el equilibrio y no caernos. Todo ello, gracias a que nuestro cuerpo tiene receptores que informan al sistema nervioso central de la posición y el movimiento (dirección y velocidad) de cada estructura. Como respuesta inmediata se produce un reflejo de ajuste que permite mantener el cuerpo en equilibrio y coordinar los movimientos de nuestra vida diaria. Hablamos del sistema de propiocepción.
Estos receptores se localizan en los músculos (husos intramusculares), tendones (órganos de Golgi), articulaciones (cápsula, ligamentos y periostio) y la piel (corpúsculos de Ruffini y Pacini).
Propiocepción en la articulación del tobillo
El tobillo como todas las articulaciones tiene receptores propioceptivos. Gracias a ellos, el sistema central puede identificar en qué posición se encuentra el tobillo y el pie cuando apoya en el suelo y también recibe información de su posición cuando está en movimiento. Como respuesta a esta información se producen ajustes en la articulación para evitar que el tobillo pise mal y se lesione.
¿Por qué se producen esguinces de repetición?
Cuando se produce un esguince de tobillo, el sistema propioceptivo queda alterado. La información que llega al sistema nervioso central es insuficiente y como consecuencia la respuesta de ajuste no funciona correctamente. De forma que ante cualquier obstáculo (un agujero en el suelo, un adoquín levantado, un mal paso cuando corremos para coger el autobús) el tobillo no tendrá la capacidad de respuesta para ajustar su posición y volverá a lesionarse. Entonces hablamos de una inestabilidad funcional del tobillo o “esguince mal curado”.
En un principio se pensaba que la alteración de los receptores que estaban en los ligamentos y en la cápsula articular del tobillo eran los responsables de las lesiones recidivantes. Pero los últimos estudios hablan de que la debilidad de los músculos peroneos producida por el primer esguince es la principal causa en esguinces de repetición.
Hasta hace poco era común tratar el esguince de tobillo sin tener en cuenta el trabajo propioceptivo. Quizá porque una vez restaurada la función (caminar sin dolor ni edema) pensábamos que el esguince ya estaba recuperado. Los ejercicios de propiocepción son parte de la recuperación total del tobillo, y se trabajan una vez que la función de la articulación se ha restaurado.
¿Cómo sabemos si nuestro tobillo es inestable?
Para diagnosticar una inestabilidad en la articulación del tobillo en la exploración clínica observaremos que el movimiento de la articulación:
Sobrepasa los límites fisiológicos (limites de un tobillo sano)
Su musculatura está alterada (con un aumento de tono en sus músculos y debilidad en su función)
Fallo en el equilibrio cuando apoyamos el pie lesionado.
Para trabajar la estabilidad del tobillo.
Los ejercicios de propiocepción mejoran la estabilidad del tobillo y evitan que vuelva a lesionarse. A continuación proponemos una serie de ejercicios para trabajar la propiocepción del tobillo.
Estos ejercicios se realizan tras haber consolidado las estructuras lesionadas en el esguince de tobillo.
Para comenzar debemos realizar ejercicios de calentamiento, sentados dibujaremos movimientos circulares en ambos sentidos y movimientos de flexión y extensión del pie. A continuación comenzaremos con el trabajo propioceptivo para el tobillo.
Apoyo sobre el tobillo lesionado (pata coja) durante 30sg.
Apoyo sobre el tobillo lesionado y el otro tobillo sobre una pelota , realizar círculos en ambos sentidos. (10 círculos en un sentido y 10 en otro).
Apoyo sobre el tobillo lesionado imaginando que estamos en el centro de un reloj, las manecillas serán nuestros pies. Con el tobillo lesionado apoyaremos en el centro y con la punta del pie sano señalaremos cada hora. (2 repeticiones).
Apoyo sobre el tobillo lesionado con una pelota en las manos frente a una pared , tirar con nuestras manos la pelota a la pared e intentar coger el rebote sin apoyar el tobillo sano. (Intentarlo durante 3 o 4 veces).
Repetir los ejercicios anteriores en una superficie inestable . Bosu, un cojín, plato de inestabilidad.
¿Sabías que…?
La debilidad de los músculos peroneos en el tobillo se relaciona directamente con las lesiones recidivantes de tobillo.
¿Sabías que…?
Entre el 10% y el 30% de las lesiones ligamentosas de tobillo, se repiten de forma recurrente y desembocan en una inestabilidad articular.
¿Sabías que…?
Cuando se produce un esguince en el tobillo, los ligamentos, los tendones, los músculos relacionados con la articulación se ven alterados y con ellos, sus receptores propioceptivos.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor Lumbar por Caída
Joaquín lleva montando a caballo desde niño. Visita la consulta porque hace una semana, montando tuvo una caída. Nos explica que el caballo se asustó y Joaquín cayó al suelo hacia atrás parando el golpe con la cadera y la cabeza.
En la cabeza lleva varios puntos de sutura y en el resto del cuerpo no presenta ninguna fractura. Sin embargo, tiene un dolor intenso en su pelvis izquierda que aumenta cuando está sentado largos periodos de tiempo.
Cuando el cuerpo sufre un traumatismo, el sistema músculo esquelético se resiente, las articulaciones que sufren el impacto pierden su función y los músculos de la zona se contraen defensivamente para proteger las estructuras que rodean.
En el caso de Joaquín, la articulación que golpeó el suelo fue la pelvis izquierda y el hueso más afectado fue su sacro . Cuando realizamos la exploración general de toda la columna, observamos que el movimiento de las vértebras lumbares y el sacro está muy limitado junto a una musculatura fuertemente contraída.
En la primera sesión tenemos como objetivos:
Valorar la movilidad de toda la columna incluida la pelvis . Aunque el golpe fue recibido en la pelvis y en la cabeza, debemos valorar toda la movilidad de la columna. La fuerza del impacto puede transmitirse a través de las estructuras óseas y tejidos blandos y afectar a zonas lejanas al impacto.
Recuperar la función de las zonas de la columna que tienen menos movilidad. Realizamos técnicas manipulativas para estimular el sistema de ligamentos y músculos que fijan las articulaciones lesionadas y así recuperamos la movilidad perdida.
Liberar la zona muscular que está sobrecargada por el impacto. Utilizamos técnicas de masaje combinadas con estiramientos de los músculos contraídos por el impacto, de esta forma, reducimos el dolor y le damos mayor flexibilidad a los tejidos para una correcta recuperación.
En la segunda sesión , ha pasado una semana. Joaquín ya no tiene puntos de sutura, nos cuenta que los dolores se han reducido casi por completo. En la exploración general, los movimientos de la columna que antes estaban limitados han recuperado su movilidad pero observamos que la zona de la pelvis y de las cervicales aún siguen bloqueadas.
El objetivo en esta segunda sesión será:
Revisar la columna vertebral para identificar posibles zonas de bloqueo . La pelvis izquierda de Joaquín y alguna de sus cervicales siguen con la movilidad limitada. Realizamos técnicas de movilidad articular para recuperar su movimiento.
Restablecer la flexibilidad en los tejidos: Trabajamos a nivel de los músculos y ligamentos de las zonas bloqueadas. Realizamos estiramientos suaves para conseguir la relajación de los tejidos.
Tratamos e l sacro y los tejidos relacionados con él. Este hueso forma parte de la pelvis, cuando Joaquín se cayó del caballo su sacro recibió el impacto de forma directa, esto hizo que la pelvis y la columna lumbar perdieran movilidad.
Enseñamos a Joaquín ejercicios específicos de estiramiento para realizarlos en su domicilio .
Después de 15 días, realizamos una tercera sesión :
Joaquín se encuentra bien, no tienen dolores y su movilidad es correcta. Ha vuelto a montar a caballo y continúa con su rutina de estiramientos.
En esta sesión realizamos de nuevo una exploración de las estructuras afectadas y comprobamos que los movimientos de la columna y de la pelvis son correctos. Sin embargo, encontramos zonas de tensión muscular que tratamos con técnicas de masaje y estiramientos.
Por último, recomendamos a Joaquín seguir haciendo los estiramientos que le enseñamos en la anterior sesión durante un mes.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor de Hombro
El complejo articular del hombro está formado por varias estructuras (huesos, ligamentos, fascias, estructuras cartilaginosas…) los músculos tienen una especial importancia a la hora de proporcionar estabilidad al hombro. Cuando el hombro realiza cualquier movimiento, necesita que las fuerzas transmitidas por estos músculos estén en perfecto equilibrio.
Si alguna de estas estructuras se encuentra dañada este equilibrio se pierde, unos músculos aumentan su tono y otros lo disminuyen de forma que los ejes fisiológicos (ejes correctos) de movimiento cambian de posición.
Y como si de una polea se tratara, cuando la cuerda no realiza su recorrido bien centrada en su canal (eje de movimiento) ésta termina rozando, primero deshilachándose (inflamación y rotura parcial del tendón, tendinitis) y si el movimiento no remite, la cuerda (el tendón) se romperá totalmente.
Un claro ejemplo de ello, es la lesión del tendón del supraespinoso
¿Por qué el tendón del supraespinoso se lesiona con mayor frecuencia?
El tendón del supraespinoso, pasa un espacio relativamente estrecho limitado entre dos huesos, por arriba con la unión que forman el acromion y ligamiento coraco-acromial y por debajo con la cabeza del húmero. Este espacio se denomina espacio subacromial .
Hay una parte del tendón que por efectos mecánicos está poco vascularizada de forma que la capacidad de regenerarse en procesos de lesión se ve disminuida.
Entonces, si los ejes de movimiento en el complejo articular del hombro se ven modificados: por malas posturas, por sobre uso de la articulación, por golpes o traumatismos, desequilibrios musculares…el espacio subacromial estará disminuido y nuestro tendón sufrirá rozamientos indeseados, la capacidad de regenerarse se verá mermada debido al poco aporte vascular y tendremos como producto final una tendinopatía .
¿Tendinitis o Tendinopatía?
En los años 70 se consideraba que una tendinitis correspondía a la inflamación crónica del tendón. En las últimas décadas el concepto más usado es el de tendinopatía, este término nos indica que existe una disfunción del tejido independientemente de la patología que se esté produciendo en él.
¿Cómo identificamos el dolor en la tendinopatía del supraespinoso?
Normalmente, cuando se produce una lesión del supraespinoso no es aislada, sino que los músculos del alrededor en cierta medida también se ven afectados por ello, el cuello y la zona dorsal de ese mismo lado también pueden referir dolor .
Síntomas
Rigidez matutina
Dolor que aparece en movimiento : cuando levantamos el brazo por encima de nuestra cabeza o intentamos alcanzar un objeto situado detrás de nosotros o en un lateral.
En fases agudas, puede aparecer el dolor en reposo , sentiremos calor local en la zona y dolor en la cara anterior y lateral del hombro incluso desplazarse por el brazo hasta el codo.
Puede haber momentos en los que no exista dolor, pero en periodos en los que solicitamos el hombro de una forma más intensa , ya sea por deporte o por actividad laboral posteriormente volverá aparecer.
¿Es necesario hacer pruebas de imagen para determinar la tendinopatía?
Las pruebas de imagen son de gran ayuda para determinar si existe lesión en el tendón y también para descartar que el dolor se origine en otras estructuras.
La radiografía nos da la información de si el espacio subacromial , por donde pasa el tendón está disminuido, también podemos ver si existen calcificaciones relacionadas con nuestros síntomas.
La ecografía nos muestra si existe lesión en las estructura del tendón.
L a resonancia magnética no da una información más detallada. Sería la última opción en caso de que las anteriores pruebas no indicaran claramente la lesión.
Pero debemos tener en cuenta, que aunque las pruebas nos indiquen que la estructura del tendón está lesionado no tiene por qué existir sintomatología. Es decir, que podemos tener un tendón lesionado y no sentir ningún tipo de dolor o limitación de movimiento.
¿Y qué hacemos para Tratarlo?
La recuperación de un tendón es más lenta que otras estructuras debido a que tiene menos células y por ello menos aporte vascular.
Cuando el tendón está en fase inflamatoria debemos guardar un “cierto” reposo. La inmovilización completa del hombro podría ser perjudicial para una correcta recuperación ya que el Umbral del dolor bajaría por estar en un excesivo reposo. Intentaremos no coger cargas pesadas con el hombro que nos duele y disminuir la frecuencia de los movimientos que nos producen el dolor.
Una vez que la inflamación se ha reducido, pasaremos a realizar ejercicios isométricos . Este tipo de ejercicios están destinados a trabajar la contracción muscular sin necesidad de mover la articulación, de esta forma, aumentaremos el flujo sanguíneo y evitaremos irritar el tendón. Realizaremos el ejercicio con el codo a 90º pegado a nuestro tronco y pegado a la pared e intentaremos empujar la pared pero sin mover el brazo. Realizaremos 5/6 repeticiones al día durante 50/60sg. Esto puede modificarse según la tolerancia del dolor. Finalmente cuando el dolor ha remitido
Realizaremos ejercicios de potenciación para restaurar la tolerancia al movimiento y a la carga . Podremos combinar ejercicios de potenciación excéntricos y concéntricos. Es importante que estos ejercicios se realicen de forma progresiva y dejando reposo de 2 o 3 días para que el tendón tenga la capacidad de regenerarse.
Mejor prevenir que curar
Se ha demostrado que el ejercicio aumenta la fuerza en el tendón. Aun que si se supera el umbral de tensión puede originar microtraumatismos que dan lugar a la tendinopatía del supraespinoso. Para evitarlo debemos tener
Buena calidad de los tejidos , deben estar bien nutridos para que su capacidad de regeneración sea lo más efectiva posible.
Tiene que estar libre de tension es , para evitarlo, debemos realizar ejercicios de movilidad y estiramientos analíticos.
Debemos mantener los músculos dentro de sus ejes fisiológicos , teniendo una buena conciencia corporal , cuidar las posturas a la hora de hacer esfuerzos o coger pesos.
¿Sabías que…?
Los tendones tienen capacidad de elongarse , hasta un 4% no se deforman y en estado de reposo vuelven a su longitud habitual, pero si la elongación sobrepasa el 8% el tendón se deforma y puede producirse una rotura del mismo. El tendón es más lento que cualquier otra estructura a la hora de recuperarse, porque su estructura es más pobre en células y por ello tiene menos aporte vascular. El ejercicio bien estructurado, a largo plazo, dentro de un rango fisiológico, no daña el tendón sino que en realidad lo refuerza, estimulando la producción de nuevas fibras de colágeno. El tendón es la estructura de tejido blando del cuerpo que mayor fuerza soporta. Esto es debido a que sus fibras están formadas de colágeno, que es la proteína fibrosa más fuerte y también a la orientación paralela de sus fibras y longitudinales a la dirección del tendón.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
Accidente de Moto
Guillermo tiene 28 años, trabaja en una oficina y en su tiempo libre juega en un equipo de baloncesto. El día de su cumpleaños iba en moto por la ciudad cuando inesperadamente un coche chocó contra él. El golpe le fracturó un hueso de la pierna izquierda (peroné), otro hueso del tobillo (astrágalo) y varios ligamentos. Tuvo que ser operado de urgencia. Después de 10 semanas con la pierna inmovilizada retiran los tornillos utilizados en la primera intervención y le dan el alta.
El médico considera que Guillermo recuperará la movilidad del tobillo sin necesidad de hacer rehabilitación. Aun así, él decide venir a consulta con el fin de agilizar el proceso de recuperación.
En la exploración observamos que Guillermo necesita una muleta para caminar, su pierna está inflamada, con edema y la cicatriz por la que han sacado los tornillos está reciente.
TRATAMIENTO
1ªFASE. Edema e Inflamación
Durante las primeras semanas nuestro objetivo principal de tratamiento es:
Disminuir el edema : con el fin de mejorar la circulación y nutrir a los tejidos para que el proceso de regeneración sea más rápido.
Recuperar la movilidad de todas las articulaciones del pie, del tobillo y de la pierna.
Tratar la musculatura de la pierna afectada por todo el proceso quirúrgico y el periodo de inmovilización.
Además del tratamiento en consulta, enseñamos a Guillermo a realizar ejercicios de movilidad del tobillo para su domicilio y le recomendamos utilizar baños de contrastes (agua fría/agua caliente) al finalizar el día.
Pasadas 3 semanas:
Guillermo camina con normalidad sin muletas.
La inflamación ha disminuido.
La movilidad de la articulación está recuperada en un 80%.
La cicatrización ha mejorado.
Es la época de verano, Guillermo tiene pagado desde hace meses un viaje con excursiones a pie durante varias horas.
Aunque su evolución es positiva, la articulación del tobillo todavía no está preparada para realizar esfuerzos de este nivel, aun así, él decide realizar el viaje. En este caso, adaptamos los ejercicios de rehabilitación a la nueva situación y le damos algunas recomendaciones:
Utilizar bastón y tobillera para realizar las excursiones a pie.
Realizar baños de contraste al finalizar el día para combatir la tensión muscular y la inflamación.
Guardar reposo en caso de que la zona se inflame más de lo normal o exista un aumento de dolor en la zona del tobillo.
Después de 3 semanas, Guillermo vuelve a la consulta.
Nos cuenta que en términos generales ha podido disfrutar de sus vacaciones aunque el tobillo se ha resentido varios días y en alguna ocasión ha tenido que guardar reposo.
2ªFASE. Potenciación y Estabilidad
Ha pasado mes y medio desde que comenzamos la rehabilitación, la progresión del tobillo de Guillermo es muy buena pero aún sigue teniendo limitaciones cuando intenta correr o al bajar escaleras.
En las próximas semanas el objetivo de tratamiento irá destinado a:
Seguir trabajando la movilidad de la articulación.
Comenzar con ejercicios resistidos para fortalecer la musculatura afectada.
Trabajar la estabilidad del tobillo con ejercicios de equilibrio en carga.
Además del tratamiento en consulta enseñamos a Guillermo ejercicios para su domicilio.
Ejercicios con gomas elásticas:
Realizar movimientos de flexión y extensión del tobillo.
Realizar movimientos hacia ambos lados del tobillo: eversión/ inversión.
Ejercicios de estabilidad:
Puntillas y talones en el sitio
Equilibrio con la pierna izquierda apoyada en suelo.
Ejercicio en escalón para ganar movimiento en la flexión de tobillo.
3ªFASE. Adaptación al terreno de juego.
Guillermo ha tenido una evolución muy buena, podemos decir que funcionalmente la articulación de su tobillo está recuperada pero no nos olvidamos de que antes del accidente jugaba en un equipo de Baloncesto.
Es importante preparar física y mentalmente a Guillermo para que pueda volver a jugar como lo hacía antes del accidente. El objetivo en estas sesiones es:
Trabajar la confianza para que pueda comenzar a jugar.
Entrenar el gesto deportivo : carrera, salto y tiro a canasta de forma progresiva.
Realizaremos seguimientos en consulta cada 15 días hasta que Guillermo pueda jugar un partido de Baloncesto con normalidad.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
Artrosis de Rodilla
Beatriz tiene 74 años, hace 5 años comenzó con un dolor intenso en la rodilla izquierda y decidió operarse y poner una prótesis.
La prótesis de rodilla tiene como finalidad sustituir las superficies articulares que se encuentran desgastadas y no pueden hacer su función correctamente.
Sin embargo, ahora Beatriz visita la consulta porque tiene dolor en la otra rodilla. Siente rigidez cuando se levanta por las mañanas y el dolor se acentúa cuando camina durante algunas horas, después de realizar largos viajes en coche.
Sus radiografías indican que existe un gran desgaste en la articulación de la rodilla y cuando realizamos las pruebas de movilidad observamos que no puede flexionar la pierna con la misma facilidad que la otra.
Beatriz tiene un proceso de artrosis avanzado en su rodilla derecha. En las mujeres, los cambios hormonales a una determinada edad afectan a la calidad del hueso y es frecuente tener artrosis en las articulaciones que soportan cargas como las rodillas.
En una articulación las superficies óseas están tapizadas de cartílago cuya función es amortiguar la carga de las superficies que están en contacto y permitir el desplazamiento de los huesos durante el movimiento. La artrosis, es una enfermedad degenerativa de este cartílago articular que produce síntomas como dolor, limitación del movimiento, crepitación y grados variables de inflamación siendo más frecuente en mujeres.
Una de las características principales de la artrosis de rodilla es la rigidez que se siente cuando comenzamos a caminar después de estar tiempo en reposo (sentados o tumbados en la cama). Después de unos minutos en movimiento la rigidez desaparece.
Cuando caminamos durante varias horas, puede aparecer dolor e inflamación en la rodilla debido a la carga prolongada en el cartílago ya desgastado.
Los ruidos, chasquidos y crepitaciones son otros de los síntomas característicos de la artrosis.
En la primera sesión tenemos como objetivo:
Recuperar la movilidad de todo el miembro inferior . Tratamos la zona lumbar, la pelvis y el tobillo con movilizaciones articulares y estiramientos.
Disminuir la inflamación de la rodilla. Realizamos un masaje circulatorio para drenar la inflamación y descargamos los músculos de la pierna para aliviar los síntomas.
Movilizar y dar flexibilidad a los tejidos que envuelven las vísceras pélvicas (vejiga, útero e intestinos). Con la edad, es frecuente que los ligamentos y estructuras viscerales pierdan flexibilidad y repercutan en la articulación de la rodilla.
Recuperar la movilidad y flexibilidad de los músculos de la rodilla con técnicas más específicas.
Potenciar la musculatura abdominal y de rodilla con ejercicios isométricos sin carga. Cuando los músculos de la rodilla se encuentran fuertes la articulación de la rodilla se encuentra más estable y acepta mejor las cargas.
Para terminar la sesión recomendamos a Beatriz que comience a realizar ejercicio en bicicleta estática y le enseñamos ejercicios específicos para potenciar la musculatura de la rodilla.
Después de 3 sesiones Beatriz se siente mejor, puede caminar varias horas seguidas sin dolor y aguanta largos viajes en coche. Sin embargo, cuando se levanta por las mañanas sigue sintiendo rigidez cuando comienza a caminar.
Decidimos espaciar las sesiones y realizar los ejercicios recomendados en casa. Cuando pasa un mes desde la última sesión el dolor y la rigidez han desaparecido.
La artrosis es un proceso degenerativo irreversible . El probable que después de un tiempo Beatriz vuelva a tener síntomas en la rodilla. El tratamiento fisioterapéutico ayuda a retrasar este proceso, a paliar los síntomas y proporciona a Beatriz una mejor calidad de vida.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
Dolor de Cabeza y Cuello
Marisa tiene 58 años, visita la consulta porque desde hace un mes y medio tiene un dolor muy fuerte en la zona derecha y alta del cuello , este dolor se acompaña con dolor de cabeza. En este tiempo, ha tomado medicación prescrita por el médico: antiinflamatorios y relajante muscular pero el dolor no ha cesado.
Le preguntamos si asocia ese dolor a alguna situación concreta, caída, malas posturas en el sillón, cargas pesadas…y nos cuenta que una semana antes de aparecer el dolor en el cuello tuvo una caída en la calle, llevaba una bolsa en la mano derecha y al subir un bordillo, tropezó y cayó de frente parando el golpe con las manos, la cabeza y las rodillas.
A las pocas horas tenía un fuerte dolor en los dedos de la mano derecha y sentía que no podía moverlos con normalidad. Dada la situación decide ir a Urgencias, allí le realizan una radiografía y detectan una fractura de su dedo meñique. Le ponen un vendaje y le recomiendan guardar reposo. A las 3 semanas, la fractura del dedo está perfectamente consolidada y la movilidad recuperada.
En cuanto a dolor en el cuello, como no fue inmediato a la caída Marisa no puede relacionarlo. En ocasiones después de un golpe, caída o traumatismo el cuerpo comienza a expresar los síntomas después de unos días.
Cuando realizamos la exploración, observamos que:
La movilidad de las cervicales en la zona más alta está limitada en el lado derecho.
Uno de los músculos en la zona derecha de la cabeza tiene su punto gatillo activo, cuando presionamos la zona, el dolor en el cuello se intensifica y automáticamente Marisa nos describe como ese dolor aparece de la misma forma que ha sentido estos días atrás.
La mayoría de los músculos del cuerpo, tienen zonas específicas de tensión, se llaman Puntos gatillo miofasciales. Cuando el músculo sufre un aumento de tensión , estos puntos pueden activarse y dar dolor en la misma zona del punto o producir un dolor referido cercano a otras zonas del cuerpo.
En el caso de Marisa, la limitación de movilidad en las cervicales más altas y el aumento de tensión en los músculos de alrededor, ha originado la activación de uno de estos puntos gatillos en el cuello refiriendo el dolor a la zona de la cabeza.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002
En la primera sesión de tratamiento
No tenemos una radiografía cervical para descartar cualquier tipo de lesión en las cervicales de Marisa, por eso, debemos tener precaución a la hora de realizar el tratamiento.
Nuestro objetivo principal será:
Valorar la movilidad de las articulaciones de la columna vertebral de Marisa, concretamente la zona cervical y dorsal y tratar con técnicas articulares las zonas que están más limitadas.
Valorar el estado de tensión de la musculatura de todo el miembro superior (mano, brazo, hombro) y tratar con técnicas manuales la musculatura afectada.
Identificar los puntos gatillos activos en la zona del brazo y del cuello y tratarlos con técnicas manuales.
Revisar la movilidad del dedo meñique para evitar futuras secuelas.
Tras realizar el tratamiento el dolor en la zona del cuello remite y la movilidad cervical está recuperada en un 90%.
Recomendamos a Marisa realizar ejercicios de movilidad para toda la columna y volver a consulta una semana después.
Ejercicios cervicales
Con una buena posición de tronco, girar la cabeza a ambos lados de forma lenta y llegando al final del recorrido.
Con la misma posición de tronco, hacer inclinaciones de cabeza a ambos lados cuidando de no mover los hombros.
Con el tronco recto, mirar hacia el suelo y al frente sin llevar la cabeza hacia atrás.
Realizar estos ejercicios 10 repeticiones dos veces al día.
En la segunda sesión de tratamiento
Marisa nos cuenta que se encuentra mejor, el dolor de cuello ha disminuido pero aún sigue sintiendo molestias, sin embargo el dolor de cabeza ha remitido casi por completo.
Volvemos a valorar la movilidad cervical, la tensión muscular en todo el brazo derecho y revisamos los puntos gatillo que estaban activos en la anterior sesión.
Observamos que aún siguen activos y que la intensidad del dolor es mucho menor que en la primera sesión.
Tratamos la tensión muscular del brazo y del cuello con técnica manuales.
Movemos de forma suave y controlada las articulaciones del cuello
Tratamos los puntos activos de la musculatura cervical.
Recomendamos a Marisa realizar los ejercicios cervicales en su domicilio durante los siguientes 15 días.
Después de un mes, Marisa nos informa de que se encuentra bien, sus dolores han cesado al 100% y puede realizar su vida con total normalidad.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)

Artículo especializado
¿Cómo Tratar Una Lumbalgia?
¿Quién no ha sufrido un ataque de lumbago o lumbalgia alguna vez? Seguramente muy pocos afortunados pueden decir que no. Y es que esta patología es una de las más recurrentes y por la que más pacientes acuden a consulta. Dado que hay tanta gente que la sufre, vamos a hacer un repaso y a explicar cómo tratarla.
La palabra lumbalgia significa dolor (algia) en la zona lumbar y realmente su aparición es el resultado de una ecuación muy sencilla: ( sedentarismo + mala alimentación + sobrepeso ) x malas posturas (falta de higiene postural). Aparte, también hay otros factores que hacen que ésta aparezca, como por ejemplo fracturas vertebrales, dismetrías…
Además, como fisioterapeutas, nos encontramos con el handicap de que muchos tratamientos estandarizados se basan en tratamiento farmacológico el cual por desgracia actúa solo sobre el síntoma y no sobre el mecanismo lesional (que es el que nosotros intentamos tratar), cronificando la patología y dificultando su curación.
¿Cómo se debería actuar ante un ataque de lumbago?
Lo primero y fundamental, aunque parezca obvio, es mantener la calma. Claro que duele y claro que molesta que no podamos hacer vida normal, pero por suerte tiene solución. Una vez estamos tranquilos hay varias opciones, algunas de las cuales las vamos a descartar, como verás:
Llamar al fisioterapeuta rápidamente. Lejos de lo que algunos piensan no haremos nada en esta fase aguda, ya que hay tanto dolor que no se puede trabajar la zona y tampoco se pueden prescribir ejercicios de potenciación, por lo que a no ser que se haga una imposición de manos, no tiene sentido llamarle para tratar in-situ, por lo que esta opción queda descartada.
Utilizar tratamiento farmacológico , es decir, el antiinflamatorio que vuestro medico os suela prescribir para paliar dolores musculares. Una vez ya estamos más o menos bien (ha pasado la fase aguda), acudir al fisioterapeuta y seguir sus pautas.
Si el dolor es tan intenso que nos limita completamente, tumbarse en la cama en la posición más cómoda para mantener un reposo relativo con un máximo de 48 horas. Numerosos estudios indican que mantener la musculatura activa ayudará a que la musculatura no se enfríe y no se atrofie. Además, añadir calor ayudará a disminuir el dolor. Además, como en la opción 2, se trata de, una vez hemos superado la fase aguda, pedir hora con el fisioterapeuta de confianza
¿CALOR O FRÍO?
La respuesta es sencilla, al aplicar calor se produce una vasodilatación que aumenta el aporte de nutrientes y oxígeno a la musculatura, además de un incremento de la elasticidad del tejido conectivo, y por último se aumenta el metabolismo … ayudando así a una más rápida curación.
Respecto al frío hay muy pocos estudios que lleguen a evidenciar una mejoría del paciente aplicándolo, y el motivo es porque pese a que produce un efecto de analgesia, la musculatura se contractura y al rato vuelve a doler y de manera más intensa. En otras palabras, sería como un remedio para un par de minutos.
Hemos superado la fase aguda, ¿qué hacemos?
Bueno la parte más dura ya está conseguida, felicidades, ahora toca la parte de acudir al fisioterapeuta . En este punto, empezaremos a tratar la zona ya sea con masoterapia, estiramientos, terapia manual… Hay muchas técnicas y muchos métodos, cada uno tiene el suyo y todos son efectivos. No obstante, sí que hay una cosa en común en todos ellos y es el trabajar la musculatura paravertebral y lumbar pues eso propiciará que no haya recaídas en un futuro.
Respecto a cuántas sesiones deberíais hacer… aquí dependerá de la valoración que realice el fisioterapeuta, no obstante, una al mes nunca esta demás para tratar todo el cuerpo en general.
RECUERDA…
El reposo ha de ser relativo, no absoluto, el motivo es porque si no hacemos absolutamente nada conseguiremos una atrofia y debilidad de la musculatura estabilizadora, por lo que todavía dolerá más al incorporarse.
Una vez se está bien, trabajar la musculatura abdominal y lumbar ayudará a prevenir futuras recaídas .
Si la lumbalgia dura más de seis días se recomienda consultar con profesional sanitario para que este puede estudiar que es lo que está pasando.
SOLUCIÓN A PROBLEMAS CON LA LUMBALGIA
La lumbalgia dura ya seis meses: en este caso, deberías ponerte en contacto con un traumatólogo para que realice un estudio y vea el origen de la lesión. Una vez localizado trabajar de manera multidisciplinaria con los diferentes profesionales para abordar la lesión.
Pacientes que se presentan en fase aguda en la consulta del fisioterapeuta: no podemos hacer nada en esta fase.
Pacientes que toman medicación y no hacen nada para tratar la lesión: hay que recordar que el tratamiento farmacológico tratará el síntoma, no la lesión, por lo que es importante acudir al fisioterapeuta una vez superada la fase aguda.
Pacientes que una vez están bien no potencian la musculatura paravertebral y abdominal: si no se potencia es probable que hay una recaída.
Pacientes que se quedan días y días en la cama pensando que así se les irá el dolor… pero el reposo absoluto es contraproducente ya que atrofia la musculatura e incentiva la lesión.

Artículo especializado
Magnetoterapia, ¿Realmente Funciona?
Muchas de las personas que han recibido un tratamiento de magnetoterapia coinciden en decir que “no he notado nada”, y es normal, pues el efecto de este método es a nivel bioquímico y no produce calor ni vibración. Para los más escépticos, os sugiero que le pidáis al fisioterapeuta que os acerque un imán durante la sesión y podréis ver cómo se mueve un poco debido al campo magnético que se crea. Otra forma es acercar el móvil… aunque creemos que no os gustará ver cómo se apaga o incluso borra los datos, así que la primera opción es la más correcta. Fuera bromas… os explicamos más acerca de esta desconocida técnica.
¿Qué es y para qué se utiliza?
La magnetoterapia es uno de los métodos de aceleración en la regeneración ósea, mediante el uso del campo magnético. Ésta consiste en la aplicación de un campo magnético de baja frecuencia (entre 1 y 100 Hz) que va a generar una serie de cambios bioquímicos sutiles en muchos niveles, que se amplifican y que tienen un efecto sistémico. Uno de ellos es la actuación e incidencia sobre las células osteoblásticas, que se encargan de regenerar el hueso.
La aplicación de esta terapia se hace mediante la colocación de dos imanes sobre las zonas del cuerpo humano en las que se quiere inferir. Si bien es cierto en estos últimos años no sólo se utiliza para la regeneración ósea sino también para el sistema circulatorio, antiinflamatorio, analgésico y estimulante de los mecanismos de inmunidad
¿Y cuánto tiempo he de utilizar esta técnica para ver beneficios?
Por norma general, este tratamiento debería de ser complementario a otros tratamientos médicos y fisioterapéuticos. Se suele aplicar en la consulta justo después de aplicar el tratamiento fisioterapéutico por lo que suelen ser dos o tres sesiones por semana durante unas tres semanas. El tiempo de aplicación suele ser de unos 15-30 minutos, dependiendo de la patología. Respecto a los resultados, dependerán también de lo que se esté tratando. Habrá pacientes que notarán efectos al poco tiempo de utilizarla y otros que necesitarán muchas más sesiones.
¿Se puede utilizar en todo el cuerpo?
Realmente sí, aunque normalmente se suele utilizar más en tobillo, rodilla o pubis , zonas en las que después de unas sesiones el pH de las mismas debería reequilibrarse y notar beneficios, es decir, disminución del dolor.
¿Tiene efectos adversos? Y… ¿en qué pacientes está contraindicado?
Hasta la fecha y que yo conozca no se han evidenciado efectos adversos. No obstante, no se recomienda utilizarla en personas con marcapasos, neoplasias y/o mujeres embarazadas , pues podría llegar a tener algún efecto no deseado.
En el caso de llevar una prótesis de metal también se puede utilizar la técnica. De hecho, es uno de los usos más comunes de esta técnica, aunque siempre es recomendable preguntarle al traumatólogo que hizo la intervención por si se utilizó algún material en concreto al que no se le puede dar magnetoterapia.
¿Realmente funciona?
En este tema, al igual que en muchos otros, la comunidad científica está divida. El motivo es que no existe suficiente evidencia que diga que es beneficiosa. Un sector de la comunidad se agarra a que esa poca evidencia es suficiente y otro grupo opina que debería ser mayor para poder avalarla. A título personal no considero que tenga tantos beneficios como para que sea un elemento de trabajo indispensable, pese a todo, si llega a mejorar, aunque sea un 1% la calidad de vida del paciente creo que está bien utilizarla y que bien utilizada hará un bien.
En resumen, creo que a la hora de tomar la decisión de decidir si es beneficiosa o es un engaño penséis esto: “si funciona y no lo haces… pierdes mucho. Si no funciona y lo haces, sólo habrás perdido 15-30 min… porque, bien aplicada, no tiene efectos adversos”.
Artículo especializado
Rotura de Menisco, ¿Cómo la Tratamos?
¿Alguna vez te has girado bruscamente y has notado un dolor agudo en alguno de los laterales de la rodilla? Pues podría tratarse de un pequeño pinzamiento meniscal.
Sobre la rodilla…
Sabemos que la rodilla es una articulación compleja dotada de importantes estructuras ligamentosas que le confieren estabilidad y de dos estructuras cartilaginosas amortiguadoras llamadas meniscos: menisco medial o interno y menisco lateral o externo . La articulación de la rodilla está compuesta por tres huesos: fémur, tibia y rótula.
La rodilla es una articulación cuyo movimiento principal es la flexo-extensión, pero de manera accesoria posee también un movimiento de rotación que solo aparece cuando la rodilla está flexionada.
Los meniscos son unos discos de tejido cartilaginoso con forma de media luna ubicados dentro de la articulación de la rodilla, entre el fémur y la tibia. El menisco medial se encuentra en la cara interna y el lateral en la cara externa de la articulación. ¿Sabías que el menisco absorbe el 40% de la carga que soporta la articulación?
Lesiones meniscales
Las lesiones meniscales son muy comunes, siendo más frecuentes en varones que en mujeres (ocho veces más frecuente en varones que en mujeres). La mayoría de los pacientes son deportistas jóvenes entre 18 y 45 años y más de la mitad, jugadores de futbol.
El mecanismo lesional más característico es aquel provocado por una pequeña flexión y rotación de la rodilla estando el pie fijo en el suelo. Es decir, un giro de la rodilla estando ésta un poco flexionada. Se lesiona con más frecuencia el menisco interno que el externo. La lesión meniscal puede asociarse a otras lesiones de rodilla en una tercera parte de los casos (sobre todo las que afectan al ligamento cruzado anterior). Hablamos de lesiones complejas de rodilla para referirnos a aquellas que implican a diferentes estructuras. Voy a mencionarte alguna que, seguro, has oído alguna vez:
Tríada de O´Donoghue: se la conoce como triada desgraciada por tratarse de una lesión importante de la rodilla que puede poner en peligro la vida profesional de un deportista. Implica la lesión de tres estructuras: la rotura del ligamento cruzado anterior, el menisco interno y el ligamento lateral interno. Supone tratamiento quirúrgico ineludiblemente y un tiempo prolongado de recuperación.
Pentada desgraciada : aún más grave que la anterior dado que consiste en la lesión del ligamento cruzado anterior, el ligamento lateral interno, el ligamento lateral externo y los dos meniscos.
Por tanto, si tan sólo te has roto el menisco debes considerarte afortunado.
¿Cómo se clasifican las lesiones meniscales?
Las lesiones meniscales se clasifican en función del trazo de la lesión o en función de la ubicación de la lesión dentro del menisco. Así, podemos encontrar: desgarros longitudinales (los más frecuentes), rotura en asa de cubo (afecta a todo el borde interno meniscal), desgarros en pico de loro o en raqueta, roturas transversales u horizontales, desinserciones periféricas y quistes meniscales (más frecuentes en el menisco externo).
¿Cómo se llega al diagnóstico de una lesión meniscal?
Es fundamental estar atentos a la información facilitada por el paciente en cuanto a la descripción del mecanismo lesional y los síntomas que notó inmediatamente después.
Si has pasado por ello recordarás que, tras la rotación en semiflexión, aparece un dolor en la interlínea de la rodilla (interna o externa) junto con una impotencia funcional que nos dificulta cargar sobre ella. Es posible que tengamos, incluso, la rodilla bloqueada en semiflexión sin posibilidad de extenderla.
Debemos realizar una exploración integral de la rodilla donde comprobaremos si existe líquido intraarticular, si la rodilla está estable y si existe bloqueo articular.
Mención aparte tienen las maniobras específicas de exploración meniscal cuya positividad nos ayudará en el diagnóstico, pero no serán concluyentes. Mencionaremos el signo de McMurray, realizado en todas las exploraciones de rodilla. Desencadena dolor y posible chasquido en la interlínea articular afectada al forzar la extensión-rotación de la rodilla desde la flexión.
Normalmente, en urgencias realizamos una radiografía para descartar una lesión ósea cuando además ha habido una contusión directa pero los meniscos no pueden visualizarse en una radiografía por lo que, cuando la sospecha de la lesión meniscal es alta, solicitaremos una resonancia magnética por ser la prueba prínceps para el estudio de las estructuras no óseas de la rodilla. Es importante que sepas que la resonancia no se realiza en urgencias, se hace de forma programada.
Tratamiento
Una vez tengamos la confirmación diagnóstica debemos pensar en el tratamiento más indicado según los hallazgos de la resonancia. Existen diferentes alternativas terapéuticas a largo plazo, pero normalmente en fase aguda se realiza un tratamiento sintomático con un vendaje , antiinflamatorio vía oral y deambulación en descarga (con muletas). No olvidemos que, en muchas ocasiones, el menisco sólo sufre una inflamación aguda reversible (llamada meniscitis) por el traumatismo. En este caso, la resonancia será negativa y tan sólo precisaremos tratamiento de la fase aguda.
En función de la lesión hallada en la resonancia las alterativas terapéuticas podrían ser:
Rehabilitación si la lesión meniscal es poco relevante o en una persona poco deportista.
Infiltración local si la lesión es superficial.
Artroscopia para revisión de la articulación y reparación meniscal (si el menisco está roto). Dicha reparación puede ser una sutura del menisco (cuando la lesión es periférica) o una resección del fragmento (meniscectomía parcial).
Actualmente, la tendencia quirúrgica es conservadora. A pesar de que la resección meniscal soluciona la fractura, a largo plazo puede conllevar un proceso artrósico de ese compartimento de la rodilla. La resección completa del menisco (actualmente casi en desuso excepto en lesiones amplias) puede multiplicar la carga articular del compartimento hasta un 700% ocasionando daños secundarios en el cartílago articular. Tras la cirugía siempre se indicará un tratamiento rehabilitador hasta la total recuperación, siendo posible la reincorporación laboral a las pocas semanas.
Si has llegado hasta aquí te habrá quedado claro que debemos evitar las rotaciones bruscas de rodilla. Por favor, ten cuidado al levantarte de la silla.
Artículo especializado
Te Han Diagnosticado Trocanteritis
Las caderas tienen suma importancia a la hora de realizar las actividades de la vida diaria , estabilizan el tronco a través de la pelvis, reparten las cargas que transmiten los miembros inferiores y permiten el movimiento a la hora de caminar, correr, subir escaleras o sentarse.
Nuestra cadera llamada también articulación coxofemoral, está formada por la unión de dos huesos: el hueso coxal y el fémur. Además de ligamentos y músculos la articulación está provista de unas bosas serosas llamadas Bursas . Tienen forma de almohadillas cuya función es amortiguar y permitir que los tendones de la cadera puedan deslizarse sobre el fémur (trocánter mayor) y sobre otros músculos evitando así el roce y la posible irritación de sus tejidos.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Qué es una trocanteritis o una Bursitis trocantérea?
Cuando realizamos los movimientos de flexión y extensión de cadera (en la marcha, corriendo, subiendo o bajando escaleras) los tendones de la cadera se deslizan por la bursa trocantérea, si hay un aumento de presión en la zona, se produce inflamación de la bursa, irritación y dolor, es lo que conocemos como trocanteritis o bursitis trocantérea.
¿Por qué se produce la Inflamación de la bursa trocantérea?
La causa más frecuente son los microtraumatismos que se producen por la fricción constante entre el músculo y la bolsa serosa.
Son varios factores los que pueden producir trocanteritis:
Traumatismos : los golpes o caídas sobre la cadera, pueden ser el origen de la trocanteritis aunque no es la causa más frecuente.
El aumento de líquido en la bursa: debido a una enfermedad autoinmune como puede ser la artritis reumatoide, en épocas de crisis inflamatorias, esta bursa está llena de líquido.
Los desequilibrios mecánicos de los miembros inferiores : una pierna más corta que otra o cualquier traumatismo que modifique la mecánica del pie o de la rodilla modifica las cargas que se trasmiten a la cadera y como consecuencia se producirá mayor rozamiento entre sus estructuras.
Modificaciones a nivel del hueso : la existencia de artrosis en la cadera produce un cambio en las superficies de la articulación, de forma que la congruencia entre las mismas se modifica, cambiando así los ejes de la articulación y aumentando la fricción entre sus estructuras.
Pérdida de movilidad a nivel de la columna lumbar y de la pelvis : la articulación de la cadera tiene que asumir la movilidad que las otras estructuras adyacentes han perdido, los movimientos de la cadera se modifican y como consecuencia el roce entre sus estructuras aumentan produciendo irritación.
Desequilibrios musculares : causa de debilidad de los músculos de la cadera, es el caso de las operaciones de cadera (prótesis) o las hemiplejías, serán responsables de aumentar la fricción entre el trocánter y la bursa.
La trocanteritis puede afectar a ambos sexos pero es más frecuente en mujeres con una edad entre 40 y 60 años, la obesidad es un factor que predispone a tener trocanteritis.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
¿Cuáles son los síntomas de la trocanteritis?
El síntoma principal es el dolor en la cadera cuando presionamos la zona del trocánter mayor. Este dolor puede extenderse desde la nalga a lo largo de la cara lateral de la pierna hasta la rodilla. También podemos sentir calor y un aumento de temperatura alrededor de la articulación.
El dolor se agudiza cuando realizamos determinados movimientos como por ejemplo: subir escaleras, tumbarse en la cama sobre la cadera inflamada con las piernas flexionadas, realizar movimientos en rotación externa de cadera como ponerse unos pantalones o los calcetines.
Me duele la cadera pero no es trocanteritis
En ocasiones, podemos tener dolor en la cadera pero no estar producido por una inflamación de la bursa. Esto nos lleva a posibles confusiones a la hora de determinar el problema principal ya que los síntomas que aparecen en la zona de la cadera son parecidos. Por ejemplo:
Un problema a nivel de la raíz lumbar L2-L3, L3-L4 produce un aumento de la sensibilidad en la zona de la piel que corresponde al lateral de la cadera y de la pierna, de forma que podemos confundir ese dolor con el de la trocanteritis.
Un atrapamiento de los nervios que se sitúan en las zonas adyacentes , pueden producir dolor en la zona de la cadera.
Una Fractura de fémur no desplazada , que produzca dolor en la cadera por rotura y hematoma de los tejidos.
Una disfunción muscular que provoque dolor referido a la zona de la cadera , es el caso del musculo glúteo medio, el glúteo menor, tensor de la fascia lata (TFL) y cuadrado lumbar cuyos puntos gatillo dan dolor similar a cuando la bolsa serosa está inflamada.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002.
Una disfunción de una víscera que provoque dolor referido a la zona de la cadera , es el caso de los riñones.
¿Qué podemos hacer para aliviar el dolor causado por la trocanteritis?
REPOSO: Si la causa de la inflamación es el roce de las estructuras cuando estamos en movimiento, es necesario dar descanso y evitar mover la articulación durante los días de mayor dolor.
REALIZAR MOVIMIENTOS ARTICULARES : es necesario que las articulaciones cercanas a la cadera no tengan límites de movimiento. Los ejercicios de movilidad a nivel de lumbares y de la pelvis pueden ayudar en el tratamiento de la trocanteritis.
REALIZAR ESTIRAMIENTOS : en la fase menos aguda, es recomendable realizar estiramientos de lo músculos de la cadera.
CORREGIR LA DISMETRÍA DE LAS PIERNAS : es importante valorar si existe una pierna más corta que la otra y corregir con alzas si fuera necesario.
ACTIVAR LA MUSCULATURA DE LA ZONA ABDOMINAL : Potenciar los abdominales y la musculatura pélvica proporciona equilibrio muscular y visceral.
PERDER PESO : En el caso de que exista sobrepeso.
TRATAR CON INFILTRACIONES : Cuando el dolor es demasiado agudo y nos limita el movimiento o el tratamiento conservador no da los resultados esperados, podemos recurrir al tratamiento con infiltraciones.
¿Sabías que..?
Una bolsa serosa es una cavidad cuyas paredes están formadas por tejido conjuntivo. Se localizan entre los tendones y los huesos para permitir el deslizamiento entre sus estructuras, el cuerpo humano tiene 160 bolsas serosas repartidas por todo el cuerpo.
¿Sabías que…?
La articulación de la cadera tiene 4 bolsas serosas . La más grande tiene forma de almendra y mide 5 cm de longitud y 3 cm de ancho y se sitúa entre el glúteo mayor y el tendón del glúteo medio.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
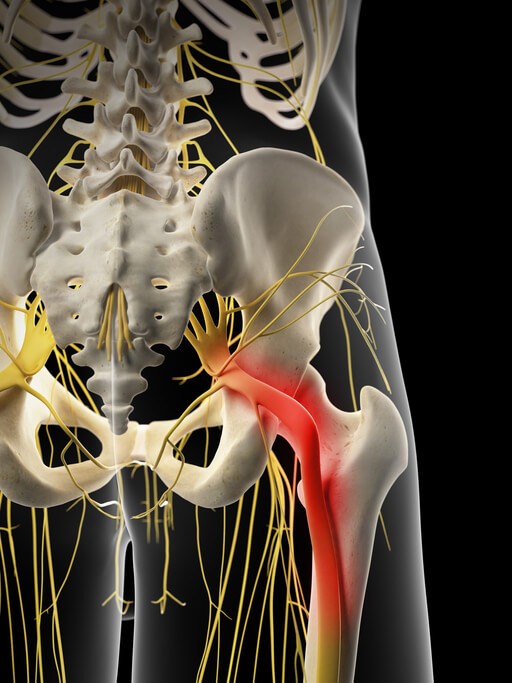
Artículo especializado
Síntomas Síndrome del Piramidal
María tiene 35 años, trabaja en el departamento de marketing de una empresa y uno de sus hobbies es salir a correr . Comenzó a entrenar de forma más intensa hace un mes para preparar una media maratón.
Visita la consulta porque hace una semana comenzó a tener dolor en la zona glútea derecha y en la parte posterior de la pierna hasta la rodilla.
Cuando está un tiempo sentada en la oficina el dolor aumenta y la única forma de aliviarlo es desplazando el peso hacia la cadera que no le duele para no apoyar el glúteo derecho.
El Piramidal es un músculo que se encuentra en la pelvis, une el sacro con el fémur y en su recorrido pasa a través de un agujero que forman los huesos de la pelvis, junto a él, se encuentra el nervio ciático y otras estructuras vasculares . Cuando el piramidal se contrae de forma permanente aumenta su diámetro, el espacio donde se encuentra se reduce y el ciático puede verse afectado por compresión dando síntomas como los que María tiene. Es el SINDROME DEL PIRAMIDAL .
En otras ocasiones, el músculo del piramidal se contrae pero no llega a comprimir el nervio ciático, los puntos gatillo de este músculo se activan y dan síntomas similares a los de síndrome piramidal.
Imágenes tomadas del libro Travell & Simons Myofascial Pain & Dysfunction: the trigger point manual. 2002.
El síndrome del piramidal es una lesión frecuente en corredores de larga distancia que tienen una pisada pronadora, esto quiere decir que cuando el pie entra en contacto con el suelo el tobillo se desplaza hacia el interior de forma que la rodilla, la cadera y la pelvis compensan esta alteración biomecánica y cuando aumentamos la actividad física el musculo piramidal acaba sobrecargado.
Realizamos los test correspondientes para verificar que el músculo piramidal derecho está acortado y es el responsable de los síntomas que María tiene.
Los objetivos en la primera sesión
Valorar las articulaciones del miembro inferior y dar movilidad a las zonas bloqueadas: tobillo, rodilla, cadera y pelvis. Utilizamos técnicas articulatorias y manipulativas para corregir las disfunciones.
Relajar los tejidos que envuelven a la zona pélvica donde se sitúa el piramidal. (Sacro)
Reducir la contractura del piramidal a través de técnicas de masaje y estiramientos para dar flexibilidad al músculo y alargar sus fibras musculares.
Para terminar la sesión recomendamos a María
Ejercicios para realizar durante el entrenamiento:
Antes del entreno : Ejercicios de activación muscular de los rotadores internos de cadera: cuando activamos este grupo muscular, favorecemos la relajación de piramidal.
Después del entreno : Ejercicios analíticos de estiramiento del músculo piramidal.
Bajar la intensidad del entrenamiento hasta que los síntomas se reduzcan o desaparezcan.
Realizar un estudio de la pisada en un podólogo especialista para determinar si es pronadora.
En la segunda sesión
En esta sesión María nos cuenta que ya no tiene dolor , sólo se reproduce de forma leve cuando aumenta la intensidad del entreno. Al finalizar el entrenamiento realiza los estiramientos indicados en la primera sesión y los síntomas desaparecen.
Esto nos indica que el músculo piramidal se sobrecarga en carrera, los estiramientos sólo son un parche para aliviar los síntomas.
El estudio de la pisada confirma que María es pronadora.
El objetivo en esta segunda sesión
Valorar y tratar las articulaciones del miembro inferior que no se mueven correctamente: tobillo, cadera, pelvis.
Tratar el músculo piramidal con técnicas manuales y estiramientos.
Potenciar y estabilizar los músculos del tobillo y pierna. Antes de recomendar el uso de una plantilla correctora o un cambio de zapatillas, trabajamos la musculatura y la propiocepción del tobillo y revisamos la técnica de carrera.
Esguince Crónico de Tobillo y Propiocepción
Dos semanas después, María vuelve a entrenar con la misma intensidad que antes de lesionarse y sin dolor.
Artículo escrito por Patricia de Maya. (Fisioterapeuta)
Artículo especializado
Fractura de Estrés, ¿Por Qué Ocurre?
A pesar de su nombre, la fractura de estrés no guarda relación con el estrés emocional. Se trata de una fractura que generalmente afecta al pie , es típica de deportistas, y a menudo pasa desapercibida en la radiografía.
¿Por qué se produce?
Esta fractura, descrita por primera vez por un médico prusiano, el Dr. Briethaut, en 1855, es conocida comúnmente con otros apelativos como fractura por fatiga, fractura por sobrecarga , fractura por insuficiencia ósea, fractura del recluta, enfermedad de Deutschländer (cuando se ubica específicamente en el 2º o 3º metatarsiano de pie), etc.
En una fractura por estrés, son muchos los posibles factores desencadenantes que pueden entrar en juego: una fuerza repetitiva por sobrecarga mecánica, una densidad ósea disminuida, un hábito tabáquico importante, un error en la técnica de entrenamiento, un calzado inadecuado , un mal apoyo plantar, bajos niveles de vitamina D….
¿Dónde se produce?
Los huesos más comúnmente afectados por una fractura por estrés son el segundo y tercer metatarsianos del pie. Las fracturas por estrés también son comunes en el talón (en el calcáneo), en la pierna (en la tibia o el peroné), y en el pie (en el escafoides tarsiano). Es una lesión muy frecuente en deportistas. En función del deporte practicado las fracturas de estrés suelen ser más frecuentes en determinadas áreas anatómicas. Por ejemplo, en el jugador de básquet es frecuente la fractura de estrés en el pie mientras que en el corredor es predominantemente en la tibia, el tarso y los metatarsianos. En las gimnastas en las vértebras lumbares, en las bailarinas en la tibia, en saltadores en el quinto metatarsiano, en maratonianos en peroné y un largo etcétera. Las fracturas por estrés constituyen el 2% de todas las lesiones por deporte en los atletas.
Tipos de fracturas de estrés
Las fracturas de estrés se clasifican en dos grandes grupos:
Fracturas por fatiga: por sobrecarga en un hueso sano. Son mucho más frecuentes en deportistas.
Fracturas por insuficiencia : por carga normal en un hueso débil (por osteoporosis, por ejemplo). Mucho más frecuentes en mujeres postmenopáusicas.
Siempre que se sospecha o evidencia una fractura de estrés y la radiografía no es concluyente solicitamos otras pruebas complementarias para llegar al diagnóstico como pueden ser la tomografía axial computarizada (TAC) o la gammagrafía (si queremos estudiar un hueso presuntamente enfermo).
¿Qué síntomas dan?
Los síntomas de una fractura por estrés son muy variados:
Dolor mecánico en una zona anatómica. Por ejemplo, en el pie y sólo al apoyar (con el movimiento)
Dolor sordo de poca intensidad, pero constante
Inflamación espontánea en la parte afecta
¿Cómo se diagnostica?
Ante todo, debemos interrogar sobre la forma de aparición del dolor. Asimismo, nos interesa saber los antecedentes médicos . Por ejemplo, una mujer de 60 años y fumadora empedernida con un dolor selectivo en el metatarso tiene muchos números para sufrir una fractura de estrés en uno de sus metatarsianos.
Posteriormente, realizaremos una exploración física exhaustiva. Si la sospecha es alta continuaremos el estudio con una radiografía (al menos solicitaremos dos proyecciones diferentes de la zona dolorosa). Aunque no apreciemos ninguna imagen de fractura en la radiografía trataremos al paciente en función de la magnitud de dolor que presente y le citaremos para visitas de control y repetir su radiografía o solicitar otras pruebas ( TAC ).
Es frecuentísimo detectar la imagen de fractura en radiografías realizadas unos días después. Si queremos confirmar la imagen solicitaremos un TAC. Si sospechamos un hueso enfermo solicitaremos una Gammagrafía ósea (consiste en la inyección de un contraste endovenoso radioactivo cuyo marcador se acumula en los huesos en fase de remodelación-reparación ósea). Si no se diagnostica, no se trata, y si no se trata puede ser que el callo óseo formado sea insuficiente o consolide de forma incorrecta.
¿Qué opción terapéutica es la mejor?
Trataremos la fractura valorando varios factores: edad del paciente, tiempo de evolución, síntomas y actividad habitual del paciente. Un caso extremo sería una fractura de estrés detectada en una persona anciana y encamada en cuyo caso optaríamos por administrar medicación para el dolor. En el otro extremo tendríamos al atleta lesionado que precisa una recuperación ultrarrápida en cuyo caso es posible que se contemple la opción quirúrgica para sintetizar el hueso lo antes posible.
Sabremos si la fractura se ha reparado por la desaparición progresiva de los síntomas y la aparición del callo óseo en la radiografía.
¿HABÍAS OÍDO HABLAR DEL CALLO ÓSEO?
Es un hueso neoformado con la finalidad de reparar la fractura ósea. En la radiografía presenta características diferentes al resto de hueso. Cuando el callo se aprecia en la radiografía interpretamos la reparación radiológica del hueso fracturado (suele aparecer a las ocho semanas de la fractura). Es a partir de entonces cuando recomendamos la carga progresiva del hueso. Puede estar indicado un tratamiento rehabilitador antiálgico y para recuperar la funcionalidad del hueso.
¿Se puede prevenir la fractura por estrés?
Existen factores no controlables como la calidad ósea por la edad. Sin embargo, si tenemos en cuenta algunos consejos podremos evitar la sobrecarga mecánica:
Inicia tu actividad deportiva de forma gradual . Siempre con calentamiento previo. Usa ropa y calzado adecuados.
Si normalmente eres portador de plantillas no te las quites para hacer deporte. El cambio de pisada favorece este tipo de fracturas.
Corrige tu déficit de vitamina D aunque no tengas síntomas.
Si durante la práctica de actividad deportiva notas un dolor agudo injustificado cesa la actividad inmediatamente. No continúes y ven a la consulta para ser valorado.

Artículo especializado
Dolor en el Tendón de Aquiles
El tendón de Aquiles es el más potente y resistente del cuerpo humano , pues es capaz de soportar hasta más de seis veces el peso de una persona en carrera, por ejemplo. Se encuentra ubicado en la parte posterior de la pierna (pantorrilla) y es la unión del músculo gastrocnemio (gemelos) y del soleo (bajo el gemelo), que forman el músculo tríceps sural , y cuya inserción se encuentra en el hueso calcáneo (el hueso que se sitúa en el talón).
Como todo tendón, está formado por haces de fibras que se unen para formar una única estructura. Estas fibras están protegidas por unas vainas fibrosas, que las protegen y las mantienen en óptimas condiciones. Una de las características importantes del tendón es que tiene una pobre vascularización , lo que facilita que aparezcan lesiones a este nivel, sobre todo en la zona más cercana a la inserción en el calcáneo.
¿Por qué?
Las causas que ocasionan patología aquilea tiene distintos orígenes, de manera que puede venir provocada por factores inherentes al propio tendón, como depender de las acciones que lleve a cabo la persona. Respecto a las primeras, entre ellas encontramos:
Modificaciones anatómicas : la existencia de un pie plano, hiperpronación o las rodillas hacia fuera (Genu varo) tienden a aumentar la tensión en las fibras. Este exceso de tensión puede impedir una correcta realización del movimiento de flexión plantar del pie (que es la función esencial de este tendón).
Dismetría de extremidades : cuando una extremidad es más larga o más corta que la otra, la biomecánica de la marcha varia y, por tanto, las estructuras que interviene en el movimiento para conseguir el desplazamiento se ven afectadas. La existencia de sobrecargas por un apoyo incorrecto, por ejemplo, puede ocasionar un exceso de carga y tensión que derive en lesión
Patologías: enfermedades como la diabetes o la hipertensión cuya patogenia está relacionada con la vascularización pueden ser una de las causas de problemas a nivel del tendón. Por otro lado, la presencia de sustancias a niveles más elevados de los recomendados como en el caso de pacientes que sufren hipercolesterolemia (colesterol) o hiperuricemia (ácido úrico) también se encuentran entre los factores que aumentan el riesgo de lesión.
Hay que destacar que no siempre se piensa que el origen de una lesión puede situarse en una zona alejada, pero en más de una ocasión eso sucede. Es así en aquellos casos en los que se ha producido una infección bucodental y otorrinolaringológica.
Edad: con el paso de los años los tejidos degeneran y este tendón no es una excepción. Fibras más débiles, menor elasticidad y mayor rigidez son cualidades que aumentan el riesgo de lesión.
En cuanto a aquellas causas que dependen del individuo también existe una larga lista entre los que mencionaremos:
Calzado inadecuado: taloneras bajas o zapatillas excesivamente rígidas son elementos que pueden relacionarse con esta lesión.
Errores en la técnica de entrenamiento : existen varios errores que pueden intervenir en una patología a este nivel, entre ellas encontramos realizar zancadas excesivamente largas, lo que obliga al tendón a quedar demasiado alejado del eje central del cuerpo y, por tanto, en el momento de recuperar la posición se ejerce una fuerza excesiva. Si ello ocurre de manera puntual no tiene mayor importancia, pero cuando es habitual, es la repetición del acto la que acaba por aumentar el riesgo.
Hidratación incorrecta: el tendón en su mayoría está formado por agua y es necesario que exista un equilibrio a este nivel para preservar sus características.
Síntomas y tratamiento
La sintomatología que lleva al deportista a la consulta del especialista suele ser la existencia de dolor en la zona posterior del tobillo , y en la exploración se palpa engrosamiento del tendón junto con inflamación y, en casos más avanzados, incluso crepitación.
En cuanto al tratamiento, el de tipo conservador suele ser habitual. La prioridad es disminuir el dolor y para ello es necesario reducir la carga deportiva. Dependiendo de la gravedad del caso no será necesario realizar un reposo absoluto sino que pueden practicarse otras modalidades. Aplicar hielo , nunca directamente, en la zona afectada es otra de las recomendaciones iniciales, ya que actúa como analgésico y antiinflamatorio.
Ejercicios recomendables
También es conveniente realizar ejercicios para una mejor y pronta recuperación, pero siempre bajo la supervisión de un profesional. Los ejercicios excéntricos son los que forman parte del programa de recuperación, y son aquellos en los que el movimiento conlleva un alargamiento del músculo. Existen varios, de menor o mayor complejidad, pero cada uno de ellos con un objetivo determinado. Entre los más habituales encontramos el que consiste en colocar la punta del pie en un escalón y flexionar el tobillo de forma que quede a una altura inferior a la de los pies. Se puede hacer primero con los dos pies (ofrece menor dificultad) y pasar luego a trabajar solo con una pierna.
Otro de los ejercicios puede ser el caminar “punta-talón” en el que se combinan estas dos posiciones y se trabaja de forma concreta el tendón.
¿Se puede prevenir?
El tratamiento es de suma importancia cuando aparece la lesión, pero el objetivo sería evitarla y es por ello que hay que conocer cuáles son los factores predisponentes para poder actuar ante ellos. Es difícil poder reducir el riesgo de lesión cuando se habla de factores intrínsecos como problemas anatómicos ya que no todo tiene solución, pero en muchos casos sí se puede corregir alguno de ellos. Un ejemplo sería el uso de plantillas cuando el problema está en la forma del pie. Por lo que respecta a los factores que dependen de la persona, una buena alimentación, hidratación, el uso de calzado adecuado, conocer el camino y la superficie por la que se va a practicar el deporte, entre otras cuestiones, pueden ayudar a evitar la temida lesión.
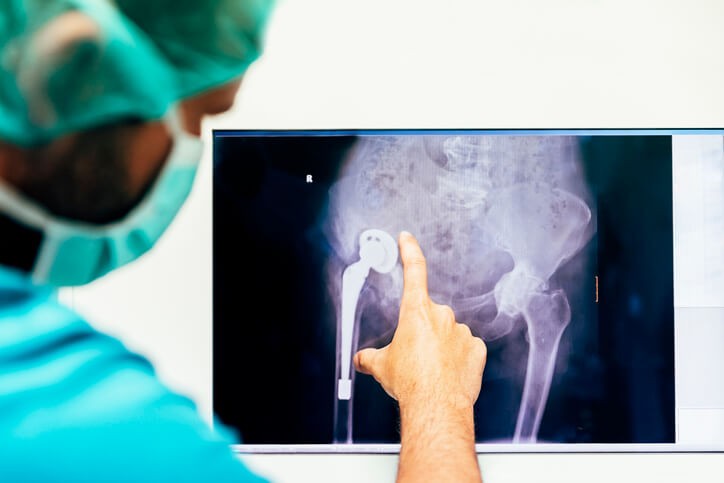
Artículo especializado
Displasia de Cadera: Cómo Identificarla y Tratarla
La displasia de cadera engloba varias alteraciones en la cabeza del fémur que provocan problemas de desarrollo y estabilidad de la articulación de la cadera . Estos problemas están presentes desde el nacimiento. Es importante realizar un correcto diagnóstico del bebé al nacer para evitar problemas futuros.
¿Displasia o luxación congénita de cadera?
En el mal desarrollo de la cabeza del fémur y/o del acetábulo (la zona donde encaja el fémur con la pelvis) puede provocar diferentes grados de gravedad.
Hace unos años se utilizaba el término “luxación congénita de cadera” pero, actualmente, consideramos más correcto por el de displasia de cadera, ya que no todas las caderas evolucionan hasta la luxación.
Una cadera es “luxable” cuando al aplicar un movimiento podemos luxar la cadera. En este caso la luxación es reductible . Esto quiere decir que el fémur vuelve a su posición normal.
Cuando hablamos de “cadera luxada” nos referimos a que la cabeza del fémur y el acetábulo no están bien adaptados o integrados, su función y movimientos no son correctos. Estos casos son los más graves, ya que la luxación es irreductible . Esto quiere decir que el fémur nunca vuelve a su posición normal.
Factores de riesgo de displasia
Hay algunos factores que influyen en el bebé para desarrollarla, como:
Ser niña: debido a su mayor laxitud articular.
Ser primogénito : debido a que el bebé está colocado en un útero más tenso (primerizo).
La genética : hay mayor predisposición si el padre o la madre tuvieron displasia de cadera.
La cadera izquierda es más frecuente.
Parto de nalgas: por la posición de las caderas durante el embarazo y el parto.
Los sistemas de porteo (mochilas portabebés) actuales no producen alteraciones en la articulación de la cadera porque mantienen las piernas separadas y permiten su movimiento.
Diagnóstico
Detectar precozmente la displasia de cadera es la clave para que el tratamiento sea un éxito y el desarrollo del niño sea normal y sin secuelas.
Esto se consigue mediante la exploración rutinaria de todos los recién nacidos. El pediatra realiza dos maniobras o movimientos en la cadera del bebé que se llaman Barlow y Ortolani. Con esta exploración se puede evaluar si la cadera está luxada o es luxable. Es la típica frase del pediatra: “he notado un clic”.
La primera maniobra que se realiza es la de Ortolani : se intenta recolocar en su sitio la cadera luxada. Si notamos un “clic” es que hemos reducido una cadera luxada. En cambio, la maniobra de Barlow consiste en intentar luxar una cadera que está en su sitio. Si notamos un “clic”, sospechamos que el bebé tiene una cadera luxable.
Además, el pediatra también evalúa, para mayor seguridad a la hora de sospechar este diagnóstico, si la cadera se mueve con normalidad, cuánto abre y separa las piernas el bebé o si existen asimetrías en los movimientos de una y de otra.
Siempre que se sospeche en la exploración o bien si el bebé tiene tres o más factores de riesgo, se debe confirmar el diagnóstico mediante una ecografía de cadera. La ecografía es una exploración segura, sencilla y sin efectos secundarios. Esta prueba sólo es válida para menores de seis meses. Si sospechamos una displasia de cadera en bebés mayores de seis meses hemos de confirmarlo con una radiografía .
¿Cómo se trata?
El éxito terapéutico radica en un diagnóstico precoz. Cualquier retraso en el diagnóstico puede comprometer el futuro de la articulación de la cadera y provocar la evolución hacia una artrosis prematura. A todos los recién nacidos se les deben explorar las caderas tras el nacimiento (en la primera exploración del pediatra antes del alta hospitalaria) y en los controles pediátricos habituales. El objetivo del tratamiento es conseguir un desarrollo normal de la cadera.
Si el bebé solo presenta una ligera inestabilidad (clic) hay dos opciones terapéuticas en función de la opinión del traumatólogo infantil:
Hacer controles ecográficos durante las primeras semanas de vida y esperar que la inestabilidad desaparezca por sí misma (esto suele pasar en los casos leves). En algunos casos se aconseja el uso del “doble pañal” para mantener la cabeza de fémur en su sitio al mantener las piernas ligeramente más abiertas (en abducción) con la colocación de dos pañales.
Tratamiento con férulas de abducción (Paulik o Tubingen): estas mantienen las piernas muy abiertas (más que el doble pañal) y con las caderas reducidas, en su sitio. El tratamiento suele durar unos tres meses.
En el caso de que la displasia sea más grave o los tratamientos anteriores no sean eficaces, el traumatólogo plantea un tratamiento más agresivo pero eficaz: colocar la cadera en su sitio bajo anestesia e inmovilizarla con un yeso .
En los casos de diagnósticos tardíos o en mayores de 18 meses en los que no se ha conseguido reducir la cadera con los tratamientos anteriores, la única opción que nos queda es la cirugía .
¿Puede haber secuelas?
Si el diagnóstico y el tratamiento se realiza en los primeros tres meses de vida no vemos apenas secuelas cuando el niño crece. La complicación más frecuente en el niño no diagnosticado a tiempo es la cojera permanente. Debido al malfuncionamiento articular, se acabará desarrollando una artrosis precoz de la cadera que requerirá, en el adulto joven, la colocación de una prótesis.

Artículo especializado
Metatarsalgia, ¿Cómo Solucionarla?
En general, todo dolor que afecta al metatarso (conjunto de los cinco huesos largos llamados metatarsianos que unen los dedos del pie con el tarso o talón) recibe el nombre de metatarsalgia. Sin embargo, puede deberse a causas muy diferentes, entre las que podemos citar: la fractura por estrés, la fascitis plantar, el Hallux Valgus (juanete) y la enfermedad de Morton , como las más frecuentes.
Sobre el pie…
Metatarso o metacarpo. ¿Cuál de los dos está en el pie?, ¿a que alguna vez has dudado de cuál es cuál? Pues bien, el metatarso es el conjunto de los cinco huesos largos llamados metatarsianos que unen los dedos del pie con el tarso o talón. Mientras que el metacarpo es el conjunto de los cinco metacarpianos que unen los dedos de la mano con el carpo o muñeca.
Como este tema va a centrase en el pie nos olvidamos ya del metacarpo y hablemos del metatarso, una parte importante del pie implicada en la marcha. Durante la marcha, las fuerzas recaen sobre el pie provocando un impacto que puede llegar a ser entre dos y tres veces el peso corporal de una persona. Esta fuerza se transmite a la fascia plantar y al arco longitudinal (formado por el metatarso). Por tanto, es donde se absorbe dicho impacto. Por ello es una zona poco estable y proclive a las lesiones.
¿Qué síntomas da una metatarsalgia?
La metatarsalgia se caracteriza por un dolor ubicado en la planta del pie a nivel de la almohadilla que protege a las cabezas de los metatarsianos. En esta zona es frecuente encontrar unas duricias o hiperqueratosis planta r (también llamadas callo o callosidad) donde se delata el mal apoyo de la zona. ¿No te has parado nunca a pesar por qué siempre nos sale la callosidad en la misma zona del pie? Justamente porque esa zona del pie recibe una carga superior al resto del metatarso y por ello la fricción constante genera la formación de hiperqueratosis. ¿Cuál será la solución?, ¿limarse la hiperqueratosis o ponerse una plantilla? Seguramente, si te pones una plantilla ya no te saldrá más la hiperqueratosis en esa zona. ¿Y si no me pongo la plantilla? Además de hiperqueratosis, con el paso del tiempo puedes encontrarte unos dedos en garra (por sobrecarga compensatoria de los metatarsianos) o un Hallux Valgus.
¿SABÍAS QUE…?
Ante un dolor del metatarso, es muy recomendable hacerse una radiografía del pie, aunque no haya habido un mecanismo traumático que haya desencadenado el dolor. Podemos encontrar hallazgos muy relevantes como signos artrósicos o artríticos, una calcificación o una fractura.
¿Cuáles son las patologías más frecuentes del metatarso?
El neurinoma de Morton (o neuroma interdigital).
La fractura por estrés (también llamada fractura del soldado).
El Hallux Valgus.
Otras: fascitis plantar, tendinitis, bursitis…
Vamos a dar una pequeña pincelada de las tres primeras, que son las más frecuentes, aunque por su importancia, merecerían un tema individual cada una de ellas.
Neurinoma de Morton
También llamado neuroma interdigital o neuroma plantar, es una causa de dolor muy frecuente en el antepié . Su frecuencia es 8-10 veces mayor en mujeres que en hombres y predomina en la mediana edad. Su mecanismo lesional es una fibrosis o engrosamiento del tejido perineural de los nervios interdigitales (muy frecuente entre el tercero y cuarto nervios interdigitales). Dicho engrosamiento puede afectar a los ligamentos circundantes.
Causas: existen factores favorecedores de esta fibrosis como pueden ser el calzado de tacón alto y punta fina, los traumatismos plantares directos y las deformidades digitales (como el dedo en martillo o en garra o el Hallux Valgus).
Síntomas: el paciente refiere un dolor plantar quemante e incluso acorchamiento normalmente ubicado entre los dedos que se intensifica con la actividad en general: bipedestación, marcha prolongada o uso de calzado (sobre todo de punta estrecha y tacones altos). Mejora cuando el pie no está en apoyo.
Diagnóstico : en la exploración, normalmente, no encontraremos signos externos. Sin embargo, existe una maniobra característica, llamada signo de Mulder , que consiste en la compresión del espacio interdigital afecto con dos dedos (al apretar esa zona se reproduce el dolor siendo entonces el signo de Mulder positivo). Para confirmar nuestra sospecha, la exploración clínica es fundamental. Sin embargo, se realiza una resonancia magnética (RM) que evidencia la lesión de los tejidos blandos (engrosamiento del tejido perineural). También se podría estudiar mediante una ecografía . Es probable que se solicite una radiografía del pie para descartar otras posibles causas como pudiera ser una fractura por fatiga o por estrés.
Tratamiento : inicialmente se realizará un tratamiento sintomático con antiinflamatorios, crioterapia y recomendación de calzado cómod o. Se pueden recomendar plantillas acolchadas o de silicona y almohadillas metatarsianas que alivian el dolor durante el apoyo. El segundo eslabón terapéutico contempla la infiltración local (con anestésico y corticoides) justo en la zona dolorosa. Cuando el tratamiento conservador no es suficiente se recurre a la opción quirúrgica, que consiste en extirpar una pequeña porción del nervio o liberar el tejido inflamatorio en torno al nervio. Las tasas de éxito suelen ser buenas (alrededor del 80%) y el período de recuperación es breve, pero puede quedar la zona acorchada permanentemente.
Fractura por estrés
También llamada fractura del soldado o fractura por fatiga. El término estrés hace referencia a una sobrecarga mecánica y no a una situación de irritabilidad. Es una lesión en las trabéculas óseas en forma de discontinuidad o fractura sin traumatismo directo, pero por sobrecarga o uso prolongado en individuos físicamente muy activos (militares, atletas, bailarinas…). Es muy frecuente en los metatarsianos, sobre todo en el segundo.
Causas: puede suponer la primera manifestación de una osteoporosis u osteomalacia en edad perimenopáusica.
Síntomas: un dolor mal definido en el antepié que aumenta con la actividad y el apoyo y disminuye con el reposo. Es relevante que el paciente no refiera ningún traumatismo.
Diagnóstico: por ello ante una exploración sospechosa pedimos una radiografía del pie en diferentes proyecciones, y seguramente, será necesaria alguna otra prueba como TAC, resonancia magnética o gammagrafía ósea para confirmar la sospecha y estudiar la calidad ósea.
Tratamiento : cuando el diagnóstico se realiza en fase aguda o subaguda puede estar indicada la inmovilización y la descarga (deambulación con muletas). Posteriormente se programará una rehabilitación progresiva. Las complicaciones más importantes de esta lesión son el dolor crónico y una consolidación deficiente.
Hallux Valgus
Es una desviación lateral del primer dedo del pie y medial del primer metatarsiano que origina una angulación inadecuada de la articulación primera metatarsofalángica.
Causas : el uso de calzado de punta estrecha y las anormalidades anatómicas y de apoyo del pie son las principales causas de esta entidad.
Síntomas : el paciente manifestará un dolor en la primera articulación metatarsofalángica que empeorará con la deambulación y mejorará con reposo y calor local.
Diagnóstico : en la exploración se puede evidenciar la típica deformidad, por tanto, el diagnóstico es clínico. Sin embargo, es necesario realizar radiografías de pie en diferentes proyecciones con la finalidad de determinar la severidad y la terapéutica más adecuada, así como descartar otras causas.
Tratamiento : inicialmente se realiza un tratamiento conservador con antiinflamatorio o infiltración local. La opción de la cirugía se reserva para aquellos casos severos que no mejoren con tratamiento conservador. Existen diferentes opciones quirúrgicas, en función de la gravedad y del perfil del paciente, pero todas ellas tienen como finalidad corregir la desviación del primer dedo. Las complicaciones más frecuentes, independientemente del procedimiento empleado, son la corrección incompleta y la recidiva del Hallux Valgus.
Si has llegado hasta aquí habrás comprobado que en todas estas patologías del pie está contemplado el tratamiento quirúrgico como última opción terapéutica cuando el tratamiento conservador no ha sido suficiente para erradicar los síntomas. Por ello, te recomiendo que consultes con el traumatólogo ante un dolor de pie de días de evolución, aunque no exista un traumatismo. Ahora ya sabes algunos de los diagnósticos posibles y las ventajas de tratarlos precozmente.
Contenidos sobre enfermedades
Somos conscientes de que los conceptos médicos pueden resultar confusos si no te los explican con claridad. Para evitar esto, le hemos pedido a nuestros profesionales que preparen estas fichas en donde podrás acceder a información relevante sobre enfermedades que te ayudará a entender de una manera sencilla por qué se producen y por qué es necesario su tratamiento.
Ver todas las enfemedades 
Enfermedad
Bursitis de Codo
¿Qué es la bursitis en el codo?
La bursitis de codo es la inflamación de la bolsa sinovial de dicha articulación . Las bolsas sinoviales presentan líquido en su interior y son las encargadas de amortiguar el roce de huesos y tendones.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Tipos de bursitis en el codo
Existen dos tipos de bursitis de codo:
Bursitis profunda: producida por la inflamación de la bursa profunda, que se encuentra en la zona más honda de la articulación, cubriendo los músculos o la relación entre músculos y huesos.
Bursitis superficial: se encuentra situada en la parte superficial de la articulación, sobre los epicóndilos y el olécranon, es la que con mayor frecuencia se inflama en el codo.
Causas de la bursitis en el codo
Las causas de la bursitis son las enfermedades inflamatorias como gota, condrocalcinosis, artritis reumatoide, y enfermedad por depósito de cristales de hidroxiapatita. Se puede producir también por la ejecución de movimientos repetitivos, por apoyo continuo sobre los codos (codo de estudiante) o por traumatismos en la zona.
Síntomas de la bursitis en el codo
Los síntomas de la bursitis son la presencia de inflamación en la zona, dolor, enrojecimiento y, en la exploración, puede notarse un bulto blando al tacto .
En algunas ocasiones, sobre una bursitis se puede producir una infección, dando lugar a dolor intenso, enrojecimiento y calor local, pudiendo presentar el paciente fiebre.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Tratamiento de la bursitis en el codo
El tratamiento de la bursitis tiene una parte de tratamiento local, otra de tratamiento medicamentoso y, por último, una parte de tratamiento quirúrgico, según la evolución del proceso.
Tratamiento local: se pone hielo sobre la zona afectada para mejorar la inflamación.
Tratamiento médico: se inicia el tratamiento con fármacos antiinflamatorios tipo ibuprofeno seguido, si no mejora, de corticoides orales y también se debe tratar la enfermedad de base. Es decir, en los casos de artritis reumatoidea puede ser necesario tratamiento con metotrexate, en los casos de enfermedades por depósito de cristales tratamiento con colchicina, etc.
En pacientes que presentan infección, se requiere tratamiento antibiótico y puede ser necesario retirar líquido para aliviar los síntomas.
En algunos casos puede ser necesario el tratamiento quirúrgico, consistente en la extirpación quirúrgica de la bolsa, aunque este no suele ser frecuente.
También se pueden realizar ejercicios que fortalezcan la zona y eviten parte del dolor.
Pruebas complementarias de la bursitis en el codo
Las pruebas complementarias para el estudio de la bursitis son análisis de sangre , para conocer posibilidades de enfermedades inflamatorias o gota y, también se puede realizar un análisis del líquido extraído .
Pruebas de imagen como radiografía simple del codo, sobre todo para descartar que el dolor esté relacionado con otros factores implicados, ecografía y resonancia magnética, para realizar estudios de las bursitis profundas .
Factores desencadenantes de la bursitis en el codo
Los movimientos repetitivos o los procesos en los cuales se produce un apoyo continuado sobre la articulación , pueden dar lugar a una bursitis en el codo.
Factores de riesgo de la bursitis en el codo
Los factores de riesgo para la bursitis son las enfermedades inflamatorias como la artritis reumatoide , la gota, las enfermedades por depósito de cristales de hidroxiapatita y la condrocalcinosis.
Complicaciones de la bursitis en el codo
La complicación de la bursitis del codo es una bursitis infecciosa , esta puede dañar la articulación de forma importante y, en estos casos, es necesario un tratamiento antibiótico.
Prevención de la bursitis en el codo
Para prevenir la bursitis del codo es conveniente evitar movimientos repetitivos de estirar y flexionar el codo , también el permanecer apoyado sobre el codo durante periodos muy largos, ya que, esta acción traumatiza la zona del codo y produce la inflamación de la bolsa .
Especialidades a las que pertenece
La bursitis es tratada por el especialista en reumatología y, en los casos en que se necesita cirugía, se trata por parte de traumatología.
Los casos leves pueden ser tratados por el médico de familia con antinflamatorios.
Preguntas frecuentes
¿Cómo se llama el líquido del codo?
El líquido del codo se llama líquido sinovial . Cuando se produce una inflamación de la bolsa sinovial se conoce como bursitis. Cuando la bursitis se produce en la zona del olécranon se denomina bursitis olecraniana.
¿Qué es el Olécranon del codo?
El olécranon es la extremidad del cúbito que articula en el codo del hueso humeral, tiene forma piramidal. Si se palpa el codo, es la zona dorsal que sobresale, al ser una zona ósea prominente, es fácil que sobre ella se produzca una fractura al caer. En este caso se precisa, en la mayoría de ocasiones, cirugía para proceder a la fijación de la misma.
¿Qué huesos forman la articulación del codo?
La articulación del codo está formada por tres huesos: el húmero, es el hueso largo del brazo, en su extremo distal articula con el cúbito y el radio, que son los dos huesos que tiene el antebrazo. Los huesos cúbito y radio articulan entre sí , y ambos articulan también con el húmero. Aunque la articulación del codo es solo una, tiene tres superficies articulares: la radio cubital, la radio humeral y la cúbito humeral.
¿Cuáles son las bolsas serosas?
Las bolsas serosas del codo son las bolsas superficiales y las bolsas profundas. Las superficiales comprende la bolsa olecraniano que recubre el olécranon y, las bolsas profundas son las que recubren las inserciones musculares de músculos que se insertan en los diferentes huesos del codo.
¿Qué es la epicondilitis?
La epicondilitis es la inflamación de la zona de inserción de los músculos en el epicóndilo , que forma parte del húmero. El dolor se produce en la zona externa del codo, suele deberse a la inflamación en el tendón extensor radial corto del carpo.
¿Tienes dudas? Regístrate ahora en Savia y habla gratis con nuestros especialistas médicos por chat o videoconsulta.
Enfermedad
Osteopenia
¿Qué es la osteopenia?
La osteopenia es una disminución de la densidad mineral ósea por la que el hueso se vuelve más poroso, disminuyendo su masa, en la que todavía no se han presentado cambios definitivos en su estructura. La osteopenia es una alteración de diagnóstico densitométrico, es decir, se establece con la realización de una densitometría ósea al paciente, determinando con ello lo que es, según los resultados de esta prueba, la disminución de la densidad ósea comprendida entre 1 y 2.5 desviaciones estándar por debajo del valor de referencia de la población normal. Se puede considerar un paso previo a la osteoporosis, aunque no todo el mundo que presenta osteopenia va a desarrollar una osteoporosis en el futuro. Junto con la osteoporosis, la osteopenia es la enfermedad ósea más frecuente. Afecta en su mayoría a mujeres mayores de 50 años, aumentando su prevalencia según aumenta la edad. La osteopenia es una alteración de una gravedad leve-moderada, siendo un factor de riesgo que se suma a la osteoporosis, la edad, riesgo de caídas… etc, para el padecimiento de fracturas óseas.
Causas de la osteopenia
La osteopenia viene determinada por el pico máximo de masa ósea que cada individuo tiene y que se suele alcanzar a en torno a los 25-30 años. A partir de los 40 años la masa ósea va disminuyendo, habiendo un desbalance en los procesos de destrucción y producción de hueso que se producen durante toda la vida adulta, determinado por factores genéticos y la disminución de estrógenos en mujeres postmenopáusicas.
Síntomas de la osteopenia
La osteopenia en sí misma, como la osteoporosis, no produce síntomas claramente achacables a su padecimiento , salvo cuando se producen fracturas o microfracturas óseas.
Tratamiento para la osteopenia
El tratamiento de la osteopenia está basado en la indicación de realización de medidas generales como realizar ejercicio (andar, correr, nadar…) y administrar en la dieta un adecuado aporte de calcio y vitamina D. Cuando se determina analíticamente que existe déficit de estos dos componentes, el médico puede indicar un tratamiento específico según la carencia que se establezca de vitamina D y calcio en el paciente.
En principio, los fármacos que se utilizan para el tratamiento de la osteoporosis no están aprobados para su uso en el tratamiento de la osteopenia, reservándose a los casos de diagnóstico de osteoporosis asociados a un aumento real de riesgo de fracturas.
Pruebas complementarias del tratamiento de la osteopenia
Se puede realizar una analítica de sangre con determinación de calcio, fósforo y fosfatasa alcalina, entre otros.
La prueba complementaria de referencia para poder decir que un paciente tiene osteopenia es la densitometría ósea o DEXA ( Dual Energy X-Ray Absorptiometry ), prueba precisa que utiliza una mínima radiación y es un estudio rápido de realizar. Se establecen los valores en columna lumbar y cadera, de tal manera que se indica que existe osteopenia cuando los resultados de su índice “T-score” son entre -1.0 y -2.4, desviaciones estándar en comparación a una población de referencia con una densidad mineral ósea normal.
Factores de riesgo que pueden desencadenar la osteopenia
Los principales factores de riesgo para el desarrollo de la osteopenia son :
El déficit de estrógenos asociado a la menopausia.
La edad, a partir de los 50 años sobre todo. Cuanto mayor edad tenga el individuo, más riesgo existe de que este padezca osteopenia.
Antecedentes familiares de osteopenia, osteoporosis o fracturas óseas.
Toma de determinados fármacos como glucocorticoides sistémicos, heparina, anticonvulsivante…etc.
Padecimiento de enfermedades como hipogonadismo (testículos u ovarios no funcionales), hiperparatiroidismo, artritis reumatoide, síndrome de malabsorción, enfermedad celíaca…etc.
Alimentación deficiente y alteraciones alimentarias derivadas de patologías como anorexia o bulimia.
Complicaciones de la osteopenia
Desarrollo de osteoporosis.
Fracturas óseas, siendo más frecuentes en columna, cadera y antebrazo.
Desarrollo de alteraciones biomecánicas como pérdida de altura, deformidad en la columna, dorso-lumbalgias, etc.
Prevención de la osteopenia
Realización de ejercicio físico aeróbico como caminar a paso vivo, correr, montar en bicicleta o saltar, por ejemplo.
Garantizar una exposición solar diaria en manos, cara y brazos al menos durante 10-15 minutos al día, dos a tres veces por semana.
Evitar el consumo de tabaco.
Dieta variada y que contenga suficiente aporte de calcio (1gr/día en mujeres premenopáusicas; 1.2-1.5 gr/día durante el embarazo y la lactancia y 1.5 gr/día en mujeres postmenopáusicas).
Evitar tóxicos como el alcohol y un exceso de ingesta de café.
Especialidades a las que pertenece la osteopenia
La osteopenia puede ser valorada y diagnosticada por el médico de atención primaria, el médico reumatólogo y el traumatólogo . En ocasiones, en las revisiones ginecológicas de las paciente en edad postmenopáusica, el ginecólogo también valora realizar una densitometría para diagnosticar la influencia de este proceso fisiológico en los huesos.
Preguntas frecuentes
¿Qué debe comer una persona con osteopenia?
Es recomendable comer alimentos ricos en calcio como leche, quesos, yogures, yema de huevo, frutos secos, legumbres, espinacas, grelo, brócoli, acelga, cardo, col lombarda…etc. También alimentos que contengan vitamina D como el pescado azul (salmón, sardinas o caballa)
¿Qué es la osteopenia periarticular?
Es la pérdida de densidad mineral ósea producida alrededor de las articulaciones.
¿Cuál es el médico especialista en osteopenia?
El reumatólogo es el médico especialista en osteopenia y osteoporosis.
¿Qué diferencia hay entre la osteopenia y la osteoporosis?
La diferencia entre osteoporosis y osteopenia es la cuantía o importancia de la pérdida total de masa ósea del hueso. Así, se considera osteopenia la disminución de la densidad ósea comprendida entre 1 y 2.5 desviaciones estándar por debajo del valor de referencia de la población normal, y osteoporosis una densidad ósea inferior a 2.5 desviaciones estándar respecto al pico de masa ósea en adultos sanos.
¿Qué es el reuma?
El término reuma no es un término médico, es una denominación coloquial para referirse al conjunto de patologías que afectan al aparato locomotor.

Enfermedad
Espondilosis
¿Qué es la espondilosis?
La espondilosis, también conocida como osteoartritis o artritis vertebral , es un proceso degenerativo y progresivo de los discos intervertebrales , que puede provocar la pérdida de estructura y función espinal normal. Es una patología que está caracterizada principalmente por el desgaste de los discos que se encuentran entre las vértebras de la columna. Dicha pérdida de volumen provoca episodios de dolor que pueden llegar a ser incapacitantes. Los discos intervertebrales son los que dan soporte a la columna al proveer amortiguación natural para mantener diferentes posturas. Este trastorno puede afectar las diferentes regiones de la columna como son cervical (cuello), torácica (parte media de la espalda), y lumbar (parte baja de la espalda). Es una enfermedad muy común, es más frecuente en hombres que en mujeres y en personas entre los 40 a 60 años.
Tipos de espondilosis
Los tipos de espondilosis se clasifican según la zona de la columna vertebral más afectada por la enfermedad, como son:
Espondilosis cervica l: es la condición que afecta a los discos intervertebrales en la parte alta de la espalda, así como a los huesos del cuello. Se caracteriza por dolor de cabeza, de hombros y cuello, siendo un padecimiento común en personas que soportan más estrés en la zona, como los deportistas.
Espondilosis lumbar: es la que afecta el área lumbar de la espalda o parte baja. Este tipo de espondilosis es un tanto más común, debido a que tiene una estrecha relación con las lesiones deportivas. La mayoría de los dolores en esta zona tienen otros orígenes, aun cuando se demuestre la existencia del desgaste discal. Es muy común en mujeres, ya que tiene una relación directa con el periodo de gestación.
Espondilosis dorsal: es un tipo muy poco común de esta condición, afectando la zona torácica. Los dolores o molestias de esta zona son debidos principalmente a la edad, la mala postura o a trabajos muy pesados.
Causas de la espondilosis
La espondilosis, como muchas de las otras condiciones degenerativas que afectan a huesos y articulaciones, es producto de una vida de presión anormal y desgaste excesivo de la estructura ósea, debido a potenciales abusos físicos y al envejecimiento. Los discos actúan como amortiguadores entre las vértebras de la columna vertebral. Hacia los 40 años, los discos vertebrales de la mayoría de las personas comienzan a deshidratarse y a encogerse, lo que crea mayor contacto de los huesos entre las vértebras. La distribución inadecuada de la presión sobre la columna vertebral, las malas posturas por largos periodos de tiempo, las hernias en los discos, el crecimiento excesivo de huesos y la deshidratación de los discos, podrían ser otras causas.
Síntomas de la espondilosis
El principal síntoma de la espondilosis es el dolor en las diferentes zonas de la espalda, cercana al área desgastada, que puede parecer una distensión muscular. El dolor puede ser leve o profundo, y tan intenso, que incluso el paciente no puede moverse. Los síntomas a menudo se presentan de manera lenta con el tiempo, pero pueden comenzar o empeorar súbitamente. La inflamación o hernia de los discos vertebrales puede provocar dolor de cabeza, de espalda o inmovilidad de la zona afectada, lo cual también puede causar espasmos musculares y una crisis de dolor.
Tratamiento de la espondilosis
El objetivo del tratamiento de la espondilosis es aliviar el dolor, ayudar a mantener las actividades habituales tanto como sea posible, y evitar lesiones permanentes a la médula espinal y los nervios. Entre las opciones más comunes de tratamiento tenemos: la fisioterapia , que contribuye a reducir la incomodidad sufrida y a aliviar las tensiones entre los discos vertebrales, masajes especializados, quiropráctica, osteopatía, y las terapias de compresas frías en casa. El uso de medicamentos analgésicos y antiinflamatorios es común cuando el dolor se agudiza. En el último de los casos y solo cuando el paciente experimenta limitaciones en el movimiento, dolor insoportable o pérdida de la sensibilidad, el médico podría contemplar la opción quirúrgica. La cirugía para espondilosis se basa en aliviar la presión existente en la médula espinal y los nervios.
Pruebas complementarias del diagnóstico de la espondilosis
Para el diagnóstico y el tratamiento de la espondilosis se realizan pruebas como: radiografías , ya que con esta prueba el desgaste o la hernia discal serán visibles fácilmente. También puede realizarse una resonancia magnética o una tomografía axial computarizada, en las cuales el médico o especialista puede definir si el desgaste de los discos es el causante del dolor.
Factores de riesgo de la espondilosis
Entre los factores que aumentan el riesgo de tener la espondilosis están: la edad , ya que mientras más se envejece más riesgo se tiene de padecer esta enfermedad, los trabajos que requieren hacer movimientos repetitivos del cuello, adoptar una postura incómoda, el sobrepeso , tener una mala nutrición, ya que la descalcificación ósea es un factor principal para sufrir esta enfermedad, predisposición genética, tabaquismo y las lesiones traumáticas anteriores parecen aumentar el riesgo de espondilosis, entre otros factores.
Complicaciones de la espondilosis
Si la médula espinal o las raíces nerviosas se comprimen gravemente como resultado de espondilosis el daño puede ser permanente. Otras complicaciones podrían incluir:
Incapacidad para retener las heces o la orina.
Pérdida de la función o sensibilidad muscular.
Equilibrio deficiente.
Prevención de la espondilosis
Para prevenir esta enfermedad es necesario:
Mantener una buena postura al sentarse o estar de pie.
No levantar objetos pesados o hacerlo de manera apropiada.
No fumar o tomar alcohol en exceso.
Mantener un peso saludable.
Hacer ejercicio periódicamente.
Especialidades a las que pertenece
Las especialidades médicas a las que pertenece la espondilosis son la ortopedia , que es la especialidad médica y quirúrgica dedicada a la prevención, diagnóstico y tratamiento de las enfermedades y lesiones del sistema musculoesquelético. La neurocirugía, que se ocupa del diagnóstico y tratamiento de trastornos del cerebro, la médula espinal, la columna vertebral y los nervios periféricos de todas partes del cuerpo.
Preguntas frecuentes
¿Qué es la espondilosis lumbar baja?
La espondilosis lumbar baja es la que se da cuando el desgaste de los discos intervertebrales se encuentra en la región lumbar, la cual comprende entre las vértebras L1 a L5.
¿Cuáles son los signos de la espondilosis?
La espondilosis presenta signos degenerativos en el cuerpo vertebral, con deformaciones y osteofitos (espolones óseos) que son proyecciones de hueso en forma de pico de loro.
¿Cuál es la zona lumbar de la espalda?
La zona lumbar de la espalda comprende entre las vértebras L1 y L5.
¿Cuál es la zona cervical de la espalda?
La zona cervical de la espalda comprende entre las vértebras C1 a C7.

Enfermedad
Osteomielitis
¿Qué es la osteomielitis?
La osteomielitis es la infección de un hueso y la médula ósea, que se caracteriza por la destrucción progresiva inflamatoria del tejido óseo y que suele producirse principalmente por bacterias piogenas (que producen pus) así como, en algunos casos, por micobacterias y/u hongos. Involucra y afecta las diferentes estructuras óseas como el periostio, la cavidad medular, el endostio y en ocasiones vasos sanguíneos y nervios .
Periostio : membrana de tejido conjuntivo, adherida exteriormente a los huesos, que sirve para su nutrición y regeneración.
Cavidad medular : es el espacio interno de la diáfisis (parte tubular de un hueso largo), que contiene a la médula ósea amarilla grasa
Endostio : membrana vascular delgada del tejido conjuntivo que rodea la superficie interior del tejido óseo que forma la cavidad medular de los huesos largo.
Las infecciones pueden llegar al hueso a través del torrente sanguíneo o pueden diseminarse a través del tejido que lo rodea. Es más común en gestantes, niños y adultos de edad avanzada, aunque puede afectar a personas de todas las edades. Afecta más a los hombres que a las mujeres. La población con mayor riesgo incluye a las personas cuyo sistema inmunológico se encuentra debilitado. En niños con mayor frecuencia resultan afectados los huesos largos de brazos y piernas. En los adultos, la osteomielitis es más probable que se manifieste en los huesos de la columna vertebral. La destrucción ósea puede ser muy extensa si no se hace un diagnóstico rápido y se inicia el tratamiento.
Tipos de osteomielitis
Los tipos de osteomielitis incluyen:
Osteomielitis aguda : es aquella que evoluciona en menos de dos semanas. Es la infección bacteriana piógena (produce pus) localizada en huesos a partir de un área previamente infectada del organismo y que se denomina foco primario. El foco primario puede estar en intestino, oído medio, o a partir de piel: forúnculo, ántrax, celulitis…etc.
Osteomielitis crónica : es la que evoluciona en más de cuatro semanas o que no responde al tratamiento antibiótico y requiere cirugía para su curación. Son los enfermos que una vez pasado el período agudo, con tratamiento o sin él, presentan supuración piógena crónica del hueso, siendo característica la presencia de secuestro, cavidades y fístulas.
Osteomielitis no hematógena : la que ocurre por inoculación directa, tras un traumatismo o cirugía o por diseminación a partir de un foco contiguo, generalmente celulitis.
Causas de la osteomielitis
Las causas de la osteomielitis son principalmente bacterianas, debido al Staphylococcus aureus . Los tipos de gérmenes que normalmente se encuentran en la piel o en la nariz de las personas sanas, provocan la mayoría de los casos de osteomielitis. Dependiendo de la forma en la que el hueso se infecta y de la edad de la persona, otros tipos de bacterias pueden también causar esta enfermedad. Las bacterias pueden infectar a los huesos de varias maneras, pudiendo llegar al hueso a través del torrente sanguíneo proveniente de otras áreas infectadas del cuerpo.
Otra forma de contraer la osteomielitis es por una infección directa, cuando la bacteria entra en los tejidos del cuerpo a través de una herida y viaja hasta el hueso. Un hueso también puede infectarse cuando el riego sanguíneo al área del hueso se interrumpe. Esto puede ocurrir en las personas mayores que sufren de arteriosclerosis, lo cual es un estrechamiento de los vasos sanguíneos, o si hay una asociación con la diabetes.
Síntomas de la osteomielitis
Los síntomas de la osteomielitis incluyen: fiebre y/o escalofríos, dolor severo en el área del hueso infectado, irritabilidad o letargo en niños pequeños, hinchazón, así como calor y enrojecimiento sobre la zona de la infección. A veces la osteomielitis no produce signos ni síntomas o tiene signos y síntomas que son difíciles de distinguir de otros trastornos .
Tratamiento para la osteomielitis
La osteomielitis aguda requiere de tratamiento antibiótico que debe ser iniciado sin demora, aunque idealmente se debería obtener una muestra de material infeccioso previamente y comenzar el tratamiento en las primeras 72 horas desde el inicio del cuadro, pues en ese período el hueso aún conserva una adecuada irrigación sanguínea y el antibiótico llega mejor al foco infeccioso.
En la osteomielitis crónica, además del uso de antibióticos de forma prolongada , en muchas ocasiones, se requiere cirugía, limpiando la zona afectada del material infeccioso, desbridando los tejidos muertos para facilitar la llegada del antibiótico, y rellenando los defectos óseos. También se puede aplicar un tratamiento antibiótico local en el hueso afectado.
Pruebas complementarias del tratamiento de la osteomielitis
Para el diagnóstico y tratamiento de la osteomielitis es necesario un análisis de sangre que puede revelar niveles altos de glóbulos blancos y otros factores que pueden indicar que el organismo está combatiendo una infección. Si la causa de la osteomielitis es una infección de la sangre , el análisis puede revelar qué gérmenes son los causantes. Otras pruebas importantes son las radiografías, que pueden revelar el daño en el hueso, o exploración por tomografía computarizada (escáner) y la resonancia magnética, así como la biopsia ósea.
Factores desencadenantes de la osteomielitis
No se conoce un factor específico que pueda desarrollar la osteomielitis.
Factores de riesgo de la osteomielitis
Los factores que aumentan el riesgo de la osteomielitis incluyen traumas, fracturas óseas graves o heridas punzantes profundas, ya que abren una vía para que las infecciones ingresen al hueso y al tejido que lo rodea. Otros factores de riesgo son los trastornos de la circulación, las afecciones que requieren vías intravenosas o sondas y los trastornos que afectan el sistema inmunitario . Las personas que se inyectan drogas intravenosas tienen más probabilidades de tener osteomielitis porque habitualmente usan agujas no estériles y no desinfectan la piel antes de las inyecciones. Gestantes y niños son de igual modo más propensos a esta enfermedad, así como las personas con diabetes, osteoartritis, neoplasias (tumores) o prótesis articulares.
Complicaciones de la osteomielitis
Las complicaciones de la osteomielitis incluyen:
Muerte ósea (osteonecrosis).
Alteración del crecimiento.
Artritis séptica.
Cáncer de piel.
Prevención de la osteomielitis
La prevención de la osteomielitis no siempre es posible porque no es una infección predecible, está más asociada a tomar medidas de protección para la salud que disminuyan los factores de riesgo, como:
Evitar caídas o lesiones osteomusculares en niños y ancianos.
Cuidado de fracturas óseas expuestas o que se puedan ver a través de la piel.
Prevenir las infecciones de la piel debidas a diabetes mellitus.
Desinfectar bien las heridas y tenerlas limpias y secas.
Especialidades a las que pertenece la osteomielitis
La osteomielitis pertenece a la especialidad de traumatología y ortopedia , es la parte de la medicina que se dedica al diagnóstico, tratamiento, rehabilitación y prevención de lesiones y enfermedades del sistema musculoesquelético del cuerpo humano. Este complejo sistema incluye los huesos, las articulaciones, los ligamentos, los tendones, los músculos y los nervios que le permiten a una persona moverse, trabajar y ser activa.
Preguntas frecuentes
¿Qué bacteria causa la osteomielitis?
La bacteria más común que causa la osteomielitis es la Staphilococcus aureus , aunque existen otros tipos de micobacterias que también la pueden causar.
¿Qué es la osteomielitis maxilar?
La osteomielitis maxilar es una infección odontógena de etiología bacteriana donde los agentes causales son los de la cavidad oral, como Staphylococcus aureus entre otros. Afecta principalmente al maxilar inferior, y en raras ocasiones puede afectar al superior; esto es debido a que este tiene una mayor vascularización.
¿Qué es un absceso de Brodie?
El absceso de Brodie es un absceso intraóseo relacionado con un foco de osteomielitis piógena sub-aguda definida por cierta características clínicas, radiológicas y patológicas.
¿Qué es la osteoesclerosis?
La osteoesclerosis es una lesión consistente en un engrosamiento del hueso, aumento de su densidad, con posible disminución del espacio medular y la consiguiente atrofia de la médula ósea.
¿Qué es la pseudoartrosis?
La pseudoartrosis es una articulación falsa que se forma después de una fractura cuyos fragmentos óseos no se han consolidado.
Artículos por especialidad
CertificadosAlergologíaAnatomía PatológicaAnestesiología y ReanimaciónAngiología y Cirugía VascularAnálisis ClínicosAparato DigestivoCardiologíaChequeosCirugía General y del Aparato DigestivoCirugía General y del Aparato Digestivo PediátricaCirugía Oral y MaxilofacialCirugía Ortopédica y TraumatologíaCirugía Ortopédica y Traumatología PediátricaCirugía PediátricaCirugía Plástica y ReparadoraCirugía TorácicaClínica u HospitalDermatología Médico-Quirúrgica y VenereologíaEndocrinología y NutriciónEnfermeríaFisioterapiaGenética HumanaGinecología y ObstetriciaInmunologíaLogopedia y FoniatríaMedicina Estética y Unidad LaserMedicina Física y RehabilitaciónMedicina GeneralMedicina InternaMedicina NuclearMedicina del DeporteNefrologíaNeumologíaNeurocirugíaNeurofisiología ClínicaNeurologíaNutrición y DietéticaOdontología y EstomatologíaOftalmologíaOncología MédicaOncología RadioterápicaOsteopatíaOtorrinolaringologíaPediatríaPodologíaPoliclínicasPreparación al PartoPsicologíaPsiquiatríaRadiodiagnóstico-Diagnóstico Por ImagenReumatologíaTricologíaUnidad del DolorUrgencias HospitalariasUrología
Todas las especialidades  Savia
Savia