Medicina Física y Rehabilitación A Coruña 
Medicina Física y Rehabilitación en A Coruña 
Consulta de medicina física y rehabilitación
Desde 44 €
Desde 44 €
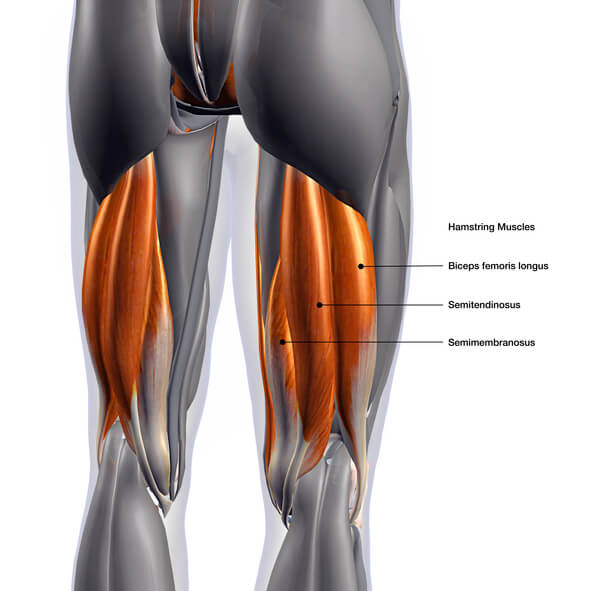
El médico rehabilitador tiene un papel clave en la recuperación funcional de lesiones tratadas por otras especialidades como traumatología y neurología. Participa en la recuperación funcional tras una cirugía (amputación, tumor, fractura…) o evento agudo (hemiplejia, lesión musculoesquelética, traumatismo craneal…). Persigue la reintegración y el mayor grado de independencia posible.
Consultas+1 Ver servicios médicos 
Centros médicos
Centro Médico Mapfre A Coruña
Calle Fernando Macias 31, España A Coruña
 Savia
Savia