Psoriasis Tratamiento
Definición
El tratamiento de la Psoriasis son un conjunto de técnicas y medicamentos indicados en los pacientes que padecen esta patología, de forma individualizada en función de la edad, la forma de expresión de la enfermedad en el paciente, los tratamientos realizados previamente, etc.

La psoriasis es una enfermedad inflamatoria crónica, con gran variabilidad en presentación en el organismo, cuya causa es incierta, aunque se sabe que la predisposición genética, combinada con otros factores desencadenantes (agentes físicos, infecciones, fármacos, factores psíquicos,etc.) ejercen un papel fundamental en su aparición.
Habitualmente afecta a la piel en mayor o menor extensión, aunque también puede alterar las uñas y las articulaciones.
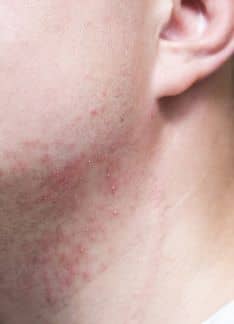
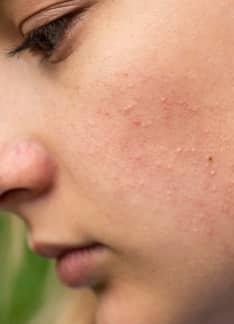
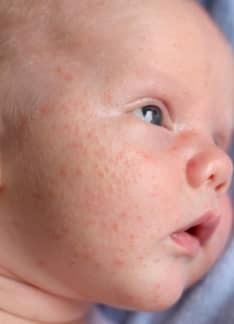
La lesión típica en la piel es una placa de coloración roja bien delimitada, sobre la que aparece una descamación blanquecina, con tamaño variable.
¿Cómo es el tratamiento para la psoriasis?
La batería de fármacos y técnicas que se pueden utilizar en el tratamiento de la psoriasis son:
- Tratamientos tópicos: aplicados de forma directa sobre la piel.
- Cremas hidratantes y queratolíticos (sustancias que ayudan a regular la descamación de la piel). Como tratamiento complementario para aumentar la hidratación y la elasticidad de la piel
- Corticoides tópicos: en crema, pomada o loción dependiendo de la localización de la lesión. Son fármacos que tienen actividad antiinflamatoria. El uso de corticoides más o menos potentes varía dependiendo del tipo de lesión y su localización. No deben aplicarse de forma continuada.
- Los alquitranes, breas, antralina son fármacos efectivos que no se usan mucho por intolerancia de los pacientes (coloración de la ropa, irritación de la piel,etc.). Se presentan en forma de champús, cremas, lociones y ungüentos.
- Fármacos análogos de la vitamina D (calcipotriol, clcitriol, tacalcitol): actuan inhibiendo la proliferación de los queratinocitos (células superficiales de la piel que producen la descamación). Si se usan asociados a corticoides, aumentan su actividad.
- Retinoides tópicos (Taratozeno), considerados análogos de la vitamina A. Fármacos con amplio espectro de acción (modulan el sistema de defensa, el crecimiento y la diferenciación de las células, etc.), que se emplean en forma de gel aplicado a las placas de psoriasis leve-moderada, cuya acción se incrementa si se asocia al tratamiento con corticoides tópicos.
- Fototerapia: la exposición a las radiaciones ultravioletas (UV) en cabinas cerradas o la exposición en baños de sol, mejoran las lesiones. En la actualidad la terapia más utilizada es el llamado PUVA, aplicación de fármacos de forma tópica o por vía oral llamados psoralenos, que hacen que la piel sea más receptiva a la acción de las rayos UV aplicados posteriormente. Es una terapia utilizada en lesiones psoriásicas extensas, aplicada en el hospital.
Tratamiento sistémico: administración de fármacos por vía oral. Se utilizan en pacientes con más del 10% de la superficie corporal afectada o con enfermedad grave, independientemente del porcentaje de afectación. Habitualmente indicados por el dermatólogo:
- Retinoides como la Acitretina. Son moléculas derivadas de la vitamina A. Se toma de forma diaria durante 3-4 meses. Es eficaz en todas las formas de psoriasis.
- Fármacos inmunosupresores como el Metrotexato y la Ciclosporina A, con acción en el sistema inmune del paciente, están indicados en casos de psoriasis moderada a severa.
- Otros tratamientos biológicos: igualmente regulan la respuesta inmune (de defensa) del paciente (anticuerpos monoclonales como adalimumab, etanercept, infliximab; Inhibidores de la interleuquina, etc.) Todos ellos son fármacos de uso exclusivamente hospitalario y su acción y uso se basa en los nuevos conocimientos sobre los mecanismos del organismo que generan la aparición de las lesiones.
¿Por qué se realiza?
El tratamiento de la Psoriasis se realiza con el fin de aliviar los síntomas que presenta el paciente, para disminuir las lesiones e incluso hacerlas desaparecer, prevenir el empeoramiento y vigilar la aparición de nuevas lesiones a los largo del tiempo.
La psoriasis es una enfermedad crónica que no tiene un tratamiento curativo para eliminar esta patología de forma definitiva. Se puede presentar de forma fluctuante, con épocas de mejoría y otras épocas en los que las manifestaciones y molestias sean más evidentes.
Riesgos del tratamiento de la psoriasis
Los riesgos del tratamiento para la Psoriasis van asociados a los posibles efectos secundarios que pueden derivar de la utilización de los fármacos utilizados según el caso. Por ejemplo, en el caso de los corticoides tópicos su uso prolongado puede desencadenar aparición de estrías en la piel, alteración de su pigmentación, infecciones, atrofia (desectructuración) de la piel, etc. En el uso de la fototerapia hay que hacer una vigilancia estrecha y control para evitar efectos indeseables producidos por la radiación ultravioleta como aparición de tumores cutáneos (melanomas, etc).
En el caso de los fármacos administrados por vía oral, se debe llevar habitualmente un control analítico para valorar posibles alteraciones en la sangre, la función renal o la hepática. Además, son fármacos teratogénicos, es decir, pueden producir malformaciones en el feto si la paciente está embarazada, con lo que es habitual asociarlos a la toma de anticonceptivos orales para prevenir situaciones de embarazo durante el tratamiento.
Preparación
Habitualmente no es necesario ningún tipo de preparación, salvo la realización de alguna analítica de sangre para verificar el adecuado funcionamiento de los riñones, el hígado, etc, antes de tomar los fármacos por vía oral.
En general, se recomienda a los pacientes seguir normas básicas de higiene personal: no usar agentes agresivos (cepillos, guantes, jabones,etc), usar jabones de ph ácido (bajo), realizar baños con agua caliente y productos emolientes (que ablandan), lociones y cremas hidratantes tras el baño.
Cómo es la recuperación del tratamiento de la psoriasis
Habitualmente, la aplicación de los distintos tratamientos para la Psoriasis no requiere de una recuperación importante o específica, más allá de la recuperación propia del organismo ante la agresividad de la enfermedad con la ayuda de los tratamientos.
Sí que puede repercutir en la recuperación global del paciente, la aparición de efectos secundarios tras la aplicación de los tratamientos, que son específicos dependiendo de los fármacos o técnicas utilizadas.
Resultados
La psoriasis es una enfermedad crónica y recidivante, es decir, no se cura y a lo largo de la vida desde el diagnóstico, pueden aparecer lesiones de forma intermitente, por brotes.
La efectividad del tratamiento depende mucho de cómo se manifieste la enfermedad, de su extensión y la intensidad de las lesiones. El resultado del tratamiento puede variar de ser exitoso en la mayoría de los brotes de la enfermedad leve. Con aplicación, por ejemplo, de un sólo tratamiento tópico de corticoides o derivados de la vitamina D, que hacen remitir la lesión. A la dificultad de la desaparición de las lesiones que se mantienen casi de por vida, aun aplicando distintas estrategias terapéuticas y asociaciones de fármacos (fototerapia con ultravioleta, fármacos inmunosupresores clásicos o fármacos biológicos, etc.).
Igualmente, dependiendo de la severidad de la expresión de la psoriasis, el seguimiento del paciente ha de hacerse por el dermatólogo, o cuando hay manifestaciones más leves, el médico de familia puede hacer el tratamiento y seguimiento de la enfermedad.
Preguntas frecuentes
¿Cuál es la principal causa de la psoriasis?
La causa última de la psoriasis es desconocida. Se sabe que hay distintos factores que influyen en su aparición: un factor muy importante es la herencia familiar (hasta un tercio de los pacientes tienen antecedentes familiares), asociados a la acción de otros factores desencadenantes: factores físicos (traumatismo repetidos en la piel, etc.), infecciones, algunos fármacos, el clima, el estrés, factores hormonales, el alcohol o el tabaco, factores inmunológicos, etc. Todos ellos pueden favorecer la aparición de la enfermedad.
¿Cuántos tipos hay de psoriasis?
Existen distintas formas clínicas de psoriasis:
- Psoriasis vulgar o psoriasis en placas: forma más frecuente (90%). Aparecen placas rojizas con descamación blanquecina de tamaño variable y simétricas, más frecuentemente en extremidades, codos, rodillas, cuero cabelludo y región lumbosacra, que no producen habitualmente ningún síntoma.
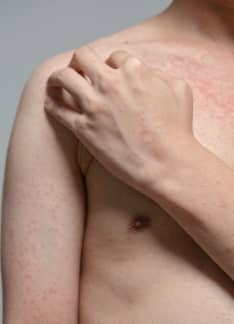
- Psoriasis en gotas: pequeñas lesiones parecidas a gotas, rojizas con algo de descamación, que aparecen por todo el tronco y extremidades.
- Psoriasis invertida: aparecen lesiones de color rojo vivo, brillantes, que no se descaman y que aparecen sobre todo en grandes pliegues (región inframamaria, axilas, ingles, región genital).
- Psoriasis pustulosa: aparición de pústulas (pequeñas lesiones en la piel parecidas a ampollas rellenas de material blanquecino) que pueden presentarse de forma localizada o de forma generalizada por todo el cuerpo. La forma generalizada, es la variante más severa y puede acompañarse de afectación de todo el organismo con fiebre, malestar, diarrea, aumento de glóbulos blancos (células de defensa) y disminución del calcio en la sangre.
- Psoriasis palmoplantar: se caracteriza por la aparición de enrojecimiento, descamación en palmas de las manos y plantas de los pies, que pueden tener fisuras (heridas lineales superficiales), que aparece en combinación con la afectación de otras zonas del cuerpo o de forma aislada.
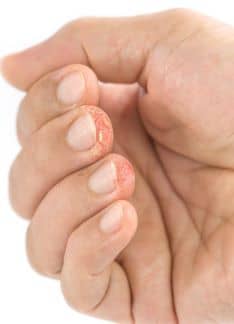
- Psoriasis ungueal: en una o varias uñas aparecen lesiones como pequeños puntitos deprimidos y surcos, despegamiento de la uña en la parte distal con aparición de una coloración pardo-amarillenta y uñas quebradizas.
- Psoriasis eritrodérmica: es una variante poco frecuente. Se presenta como un enrojecimiento generalizado, con descamación, que afecta a todo el cuerpo, habitualmente acompañado de infecciones, hipotermia (disminución de la temperatura corporal) y deshidratación secundaria.
- Artropatía psoriásica: en un 5-30% de los casos de psoriasis puede aparecer una afectación de las articulaciones, habitualmente de los dedos de las manos o pies, con aparición de deformidad y dolor, aunque pueden surgir otras formas que afectan también a la columna, sobre todo a nivel lumbosacro.
¿Cuáles son los síntomas de la psoriasis?
La lesión típica en la piel es la aparición de una o varias placas de color rojo o rosado, con bordes bien definidos, habitualmente ovaladas o redondeadas y en ocasiones algo elevadas, que están recubiertas por escamas secas de color blanco nacarado y cuyo tamaño es variable.
Otros tipos de lesiones de la piel producidas en las distintas variedades de psoriasis, pueden asociarse a la aparición de pequeñas heridas (fisuras), dolor, sobreinfección por bacterias de la piel, o picor.
Si afecta a las uñas, a parte de la alteración de su estructura, en ocasiones se puede desencadenar la pérdida de la uña.
Cuando hay afectación de las articulaciones, sobre todo de las manos, hay inflamación, dolor y deformidad de las mismas.
¿Es muy dolorosa la psoriasis?
La forma de manifestación más frecuente de la psoriasis, la psoriasis vulgar, no produce habitualmente dolor. En otras formas de manifestación puede haber dolor según la afectación de la piel (si aparecen fisuras, etc.).
¿Qué es la psoriasis del cuero cabelludo?
La psoriasis del cuero cabelludo es la manifestación de esta enfermedad en esa localización, pudiendo aparecer una afectación difusa en forma de descamación generalizada de la piel del cuero cabelludo, o manifestarse como placas redondeadas rojizas cubiertas de una descamación blanquecina. Estas placas a veces confluyen y se unen pudiendo formar una especie de caparazón más extenso. No producen pérdida del pelo (alopecia), pudiendo atravesar éste las lesiones. Es más frecuente que produzca picor.
 Savia
Savia