Urticaria
¿Qué es la urticaria?
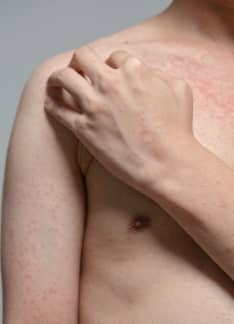
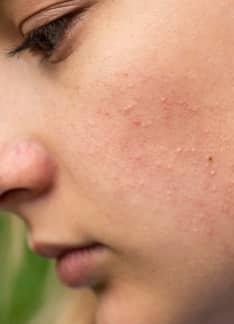
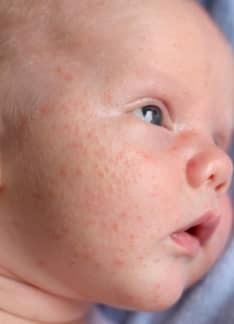
La urticaria es un proceso inflamatorio de la piel de carácter transitorio, caracterizado por la presencia de una erupción pruriginosa (que produce picor).

La urticaria puede aparecer en el 10-20% de la población general y hasta un 30% de los casos puede evolucionar a cronicidad. La urticaria aguda es más frecuente en los jóvenes y niños, y la crónica en adultos, apareciendo más comúnmente en mujeres.
La urticaria en sí misma es un proceso de gravedad leve-moderada, pero su evolución a expresiones sintomáticas de mayor afectación en el organismo, puede llevar a desarrollar un proceso grave en determinadas circunstancias.
Tipos de urticaria y causas
Según su evolución se clasifica en:
- Urticaria aguda: Episodio aislado de menos de 6 semanas de duración.
- Urticaria aguda recidivante: Episodios intermitentes de duración variable en un periodo mayor a 6 semanas.
- Urticaria crónica: Brotes que aparecen a diario o casi a diario durante más de 6 semanas.
Según su causa:
- Inmunológica (alérgica):
- Infecciosas: Producidas por infecciones víricas (virus de Epstein Barr, citomegalovirus, etc.), bacterias (estreptococo), parásito, etc.
- Alimentarias: Alergia al huevo, la leche, el pescado, frutos secos, mariscos, legumbres, etc.
- Desencadenadas por la toma de fármacos: Penicilina y sus derivados, antiinflamatorios no esteroideos, contrastes radiológicos, etc.
- Desencadenadas tras la picadura de un insecto, por hipersensibilidad a esa picadura.
- Producidas por la inhalación de sustancias como polvo, polen, etc.
- Por contacto con plantas, orugas, cosméticos, pelo de animales etc.
- De causa no inmunológica:
- Físicas: Por frío, calor, sol, roce o frotamiento (dermografismo), etc.
- Colinérgicas: Por calor durante la realización de ejercicio físico, emoción, etc.
- Hereditarias: Edema angioneurótico familiar, etc.
- Secundarias a enfermedades sistémicas: Tumores, enfermedades del sistema endocrino, vasculitis, etc.
- Idiopáticas o de causa desconocida.
Síntomas de la urticaria
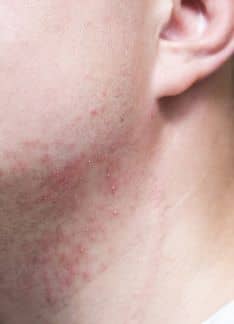
La lesión que aparece en la piel típicamente es el llamado habón o roncha. Se trata de una lesión roja, sobreelevada, circunscrita, con la región central blanquecina. Habitualmente produce picor y si se aprieta con el dedo, la lesión blanquea. Característicamente las lesiones aparecen y desaparecen, pudiendo durar el proceso durante horas o semanas.
Tratamiento para la urticaria
Es fundamental la eliminación de los posibles factores desencadenantes, bien los que causan directamente la urticaria o las que puedan aumentarla. Además, se debe hidratar la piel y evitar el rascado. A nivel farmacológico, se inicia el tratamiento con la indicación de antihistamínicos.
Si es preciso, se pueden asociar varios fármacos de este tipo. Para lesiones más intensas y extendidas, se añaden además corticoides. En ocasiones se asocia un fármaco como la ranitidina.
Cuando existe una de las complicaciones por evolución de la urticaria como el angioedema o una anafilaxia, se administra a los pacientes adrenalina. Además, actualmente existen estudios sobre el tratamiento de la urticaria con fármacos como Ciclosporina A, Ketotifeno, anti Ig-E (Omalizumab), tiroxina o bloqueantes de los canales de calcio, con resultados moderados.
Pruebas complementarias del tratamiento de la urticaria
El diagnóstico principal de la urticaria es clínico, por el interrogatorio médico y la exploración física. Además, para el estudio de la urticaria crónica o cuando haya alguna sospecha de la causa de la reacción, se puede realizar una analítica de sangre con determinación de hormonas tiroideas, hemograma, bioquímica básica, serología vírica (detección de anticuerpos contra determinados virus), PCR, proteinograma y otra serie de determinaciones analíticas específicas según la sospecha que se tenga de la posible causa (crioglobulinas, triptasa sérica, estudio de autoinmunidad, etc.)
Se puede añadir al estudio un análisis de orina, determinación de parásitos en heces, estudio específico de alérgenos, radiografía de tórax o biopsia de la piel.
Hay que decir que sólo en un 30% de los casos es posible identificar el factor que produce la urticaria.
Factores desencadenantes de la urticaria
Existen distintos agentes que pueden desencadenar en una persona una urticaria como medicamentos (antiinflamatorios, algunos antibióticos, analgésicos, contrastes radiológicos, etc), alimentos (fresas, clara de huevo, cacahuete, etc), sustancias que se inhalan (pólenes, escamas de animales, polvo doméstico, proteínas del látex, etc), infecciones producidas por virus (virus de la hepatitis B, etc) o bacterias (helicobacter pylori o estreptococos) y hongos (candida albicans). La picadura de un insecto también puede desencadenar una urticaria.
Factores de riesgo de la urticaria
El factor de riesgo para padecer una urticaria es la exposición a los agentes que pueden desencadenar la reacción.
Existen enfermedades y síndromes que se asocian con la posible aparición de urticaria como urticaria pigmentosa, crioglobulinemia, urticaria-vasculitis, lupus eritematoso sistémico, enfermedades autoinmunes del tiroides, etc.
Complicaciones de la urticaria
- Evolución de la urticaria a angioedema (afectación de las capas más profundas de la piel) en tejidos laxos con aparición de edema e hinchazón en regiones faciales como párpados y labios, que persiste más tiempo y se acompaña de sensación de quemazón.
- Shock anafiláctico: Es una reacción grave y generalizada del organismo producida por una hipersensibilidad sistémica con una activación inflamatoria que puede poner en riesgo la vida del paciente.
Prevención de la urticaria
- La única prevención que se puede realizar es, en caso de ser conocedores del agente que desencadena la reacción, no tener ningún contacto con él.
- En aquellos pacientes con urticaria crónica, a fin de disminuir y prevenir la aparición de los brotes se puede pautar un tratamiento antihistamínico de forma crónica.
Especialidades a las que pertenece la urticaria
Inicialmente una urticaria puede ser diagnosticada y tratada por un médico de atención primaria o en el servicio de urgencias hospitalarias, según el sitio donde se atienda al paciente. Si existen dudas diagnósticas, el paciente puede ser valorado por el dermatólogo y, para completar el estudio de la posible causa que produce la urticaria, también interviene la atención del especialista en alergología.
Preguntas frecuentes
¿Qué es la urticaria crónica?
La urticaria crónica es aquella que aparece a brotes a diario o casi todos los días, durante más de 6 semanas.
¿Qué es la urticaria colinérgica?
Es una forma de urticaria que afecta sobre todo a adolescentes y adultos jóvenes desencadenada por un aumento de la temperatura corporal. En ella aparecen múltiples y pequeñas ronchas en el cuello y tronco cuando se inicia la sudoración haciendo ejercicio físico intenso, por exposición al calor, a estímulos gustativos o por tensión emocional. Las lesiones duran minutos y producen picor intenso. En ocasiones se asocian síntomas como dolor de cabeza, mareo, dolor abdominal, náuseas, vómitos o diarrea.
¿Existe la urticaria por frío o calor?
Sí, dentro de las urticarias desencadenadas por un agente físico se describen los cambios de temperatura como posible causas: al beber agua fría, tener contacto con aire u objetos fríos, etc. O al aumentar la temperatura corporal con el ejercicio físico, por el calentamiento corporal en la ducha, etc.
¿Qué es el rash cutáneo?
Un rash cutáneo es una erupción con enrojecimiento y picor en la piel.
¿Es lo mismo urticaria que sarpullido?
No, un sarpullido es una forma coloquial de denominar a cualquier tipo de reacción de la piel en la que se produzca un enrojecimiento y aparición de lesiones más o menos sobreelevadas y grandes, o “granitos”. Una urticaria es el término médico que describe una lesión característica llamada habón, que aparece como una placa con bordes rojizos y algo más elevados y centro más blanquecino que es evanescente, es decir, aparece y desaparece en el transcurso de 24 horas
 Savia
Savia