Lepra
¿Qué es la lepra?
La lepra o enfermedad de Hansen (el médico noruego Gerhard Armauer Hansen en 1873 descubrió el microorganismo que la produce), es una enfermedad crónica producida por la bacteria Mycobacterium leprae, que afecta en su expresión primaria a los nervios periféricos y de forma secundaria a la piel y a otros tejidos. Es una enfermedad de distribución mundial que afecta de forma endémica en regiones de Asia y Sudamérica. Se trata de una patología grave por sus posibles repercusiones y complicaciones.
Tipos de lepra
La lepra se divide según su estado de presentación y el estado de las defensas del paciente en:
- Lepra indeterminada: estadío precoz y transitorio.
- Lepra tuberculoide: ocurre en pacientes con inmunidad o defensas activas.
- Lepra borderline tuberculoide.
- Lepra borderline lepromatosa.
- Lepra lepromatosa: la que ocurre en pacientes con inmunidad alterada. En las lesiones dérmicas se encuentran muchas bacterias.
Causas de la lepra
La causa de la enfermedad es la infección por la bacteria Mycobacterium leprae, cuyo reservorio es el ser humano. La transmisión se produce por el contacto entre personas a través de gotas nasales infecciosas. La transmisión a través de las lesiones cutáneas es más rara.
Síntomas de la lepra
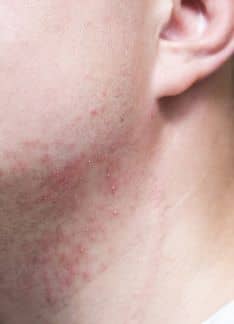
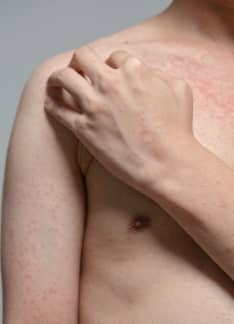
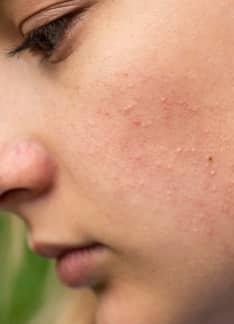
La forma de inicio es la Lepra indeterminada, afectando más a niños. Aparecen lesiones dérmicas a modo de manchas rojizas o con disminución del color (hipocrómicas), redondeadas y con bordes mal definidos. Se localizan en la espalda, en la parte superior de los brazos, en los muslos y en las nalgas. En las lesiones existe una alteración de la sensibilidad al calor y al dolor. Un 75% de los pacientes evoluciona a la curación tras meses o años.
La lepra tuberculoide es la más frecuente. Aparecen un número escaso de lesiones en la piel, ovaladas de color rojizo parduzco, con bordes bien definidos y con la región central más clara, que surgen en nalgas, tronco, hombros muslos y cara. En las lesiones no existe sensibilidad en esa piel, ya que existe un engrosamiento de los troncos nerviosos periféricos que además produce parálisis de la musculatura.
La lepra lepromatosa es la forma más grave y contagiosa. Las lesiones que aparecen de forma simétrica son pequeñas manchas (máculas) rojizas con bordes difusos y superficie brillante. Otra de las lesiones son nódulos o leproma, que son las lesiones más características. Son pequeñas tumoraciones de hasta 3-4 cm, duras y recubiertas por una piel alterada (atrófica, rojiza o roja parduzca). En estas lesiones también está comprometida la sensibilidad de la piel. Además, es frecuente que estas lesiones se ulceren. Es típica la afectación del tracto respiratorio superior, los ojos y la pérdida del vello corporal, incluyendo las cejas y pestañas, y la deformación del tabique nasal.
Tratamiento para la lepra
El tratamiento de la lepra comprende medidas generales para proteger las áreas en las que el paciente no tiene sensibilidad. Se le explican al paciente los cuidados y prevenciones que debe llevar a cabo para evitar contagios, así como se atiende a las alteraciones psicológicas y sociales que puede padecer de forma crónica.
La pauta del tratamiento farmacológico según el tipo de presentación clínica es:
- En la lepra tuberculoide (y la borderline tuberculoide), se pautan dos antibióticos por vía oral, Dapsona y Rifampicina, en distintas pautas de dosificación, manteniendo este tratamiento durante 6-9 meses.
- En la lepra lepromatosa (y la borderline lepromatosa), se indica la toma de Clofazimina, Dapsona y Rifampicina, en distintas pautas de dosificación manteniendo este tratamiento durante 24-36 meses.
Pruebas complementarias del tratamiento de la lepra
A parte de la entrevista clínica y la exploración física, se procede a la toma de muestras para su estudio. Así, se coge una muestra del borde de las lesiones para la visualización directa mediante el uso de un colorante de la bacteria presente en el tejido. Además, se pueden realizar biopsias cutáneas (toma de un pequeña porción de tejido alterado), para su estudio por el laboratorio de anatomía patológica y la detección de bacterias.
En ocasiones, para diferenciar en qué estadío de la enfermedad está el paciente, se realiza una prueba llamada prueba de la lepromina, con la inyección cutánea de una suspensión de la bacteria de forma inactiva, desencadenando una reacción en la piel característica de cada fase.
Factores desencadenantes de la lepra
El factor desencadenante es el contacto con las secreciones del aparato respiratorio de un paciente enfermo, cuando se establece un contacto cercano y prolongado.
Factores de riesgo de la lepra
- Condiciones socioeconómicas bajas.
- Hacinamiento.
- Bajo grado de escolarización.
- Mala higiene e insalubridad.
- Desnutrición.
- Inmunidad alterada (disfunción de las defensas).
- Convivencia con un enfermo de lepra.
- Alteraciones metabólicas.
Complicaciones de la lepra
- Leprorreacciones: cambios bruscos en la estabilidad clínica del enfermo producidas como consecuencia de una alteración del estado de las defensas del paciente. Existen dos tipos:
- Tipo I: aparecen edemas en las lesiones cutáneas y hay mayor afectación neurológica.
- Tipo II: aparecen edemas en las lesiones cutáneas y hay mayor afectación neurológica. En la II existen alteraciones cutáneas importantes con aparición de múltiples placas y nódulos, que pueden sufrir grandes ulceraciones, además de surgir mayor inflamación de los nervios periféricos y dolor, acompañado de fiebre y malestar general. Pueden verse afectados los músculos, el hígado, lo ganglios linfáticos, los testículos…etc.
- Alteración psiquiátrica: depresión, ansiedad…etc.
- Pérdida de visión por la afectación ocular.
- Obstrucción nasal, sinusitis crónica y epistaxis (sangrado nasal).
- Aislamiento social.
- Pérdida de piezas dentales.
- Afectación renal.
Prevención de la lepra
- Tratamiento o quimioprofilaxis de las personas que conviven con enfermos en la forma más contagiosa, la lepra lepromatosa, administrando un antibiótico, la Sulfona, durante un tiempo prolongado.
- Realizar un tratamiento precoz de aquellas personas infectadas para disminuir el riesgo de contacto.
Especialidades a las que pertenece la lepra
La lepra es una enfermedad que puede ser valorada y tratada por el dermatólogo, por el médico de enfermedades infecciosas, el neumólogo, el oftalmólogo, o el neurólogo, en muchas ocasiones de forma conjunta, según la afectación del paciente.
Preguntas frecuentes:
En la actualidad… ¿Sigue existiendo la lepra?
Sí, aparece sobre todo en regiones tropicales y subtropicales. En Europa su aparición está limitada a los países de la cuenca mediterránea.
¿Cómo se contagia la lepra?
La lepra se contagia a través del contacto persona a persona, por medio del contacto con las secreciones respiratorias (mucosidad, goteo nasal, o al estornudar).
En la actualidad… ¿Tiene cura la lepra?
Sí, se utilizan varios antibióticos de forma conjunta (sinérgica) para evitar la aparición de resistencias. El tratamiento se debe mantener hasta que se objetiva mediante análisis que las lesiones cutáneas no presentan bacterias.
¿En qué países es más propensa la gente a contraer la lepra?
Las zonas donde la lepra aparece de forma endémica sobre todo son Asia y América del sur. En Europa, su mayor incidencia aparece en España y Portugal.
¿Qué es la enfermedad de Hansen?
La enfermedad de Hansen es otra forma de denominar a la lepra. Hace referencia al nombre de este médico noruego que descubrió a la bacteria que produce la lepra, el médico noruego Gerhard Armauer Hansen.
 Savia
Savia