Condromalacia Rotuliana
¿Qué es la condromalacia rotuliana?
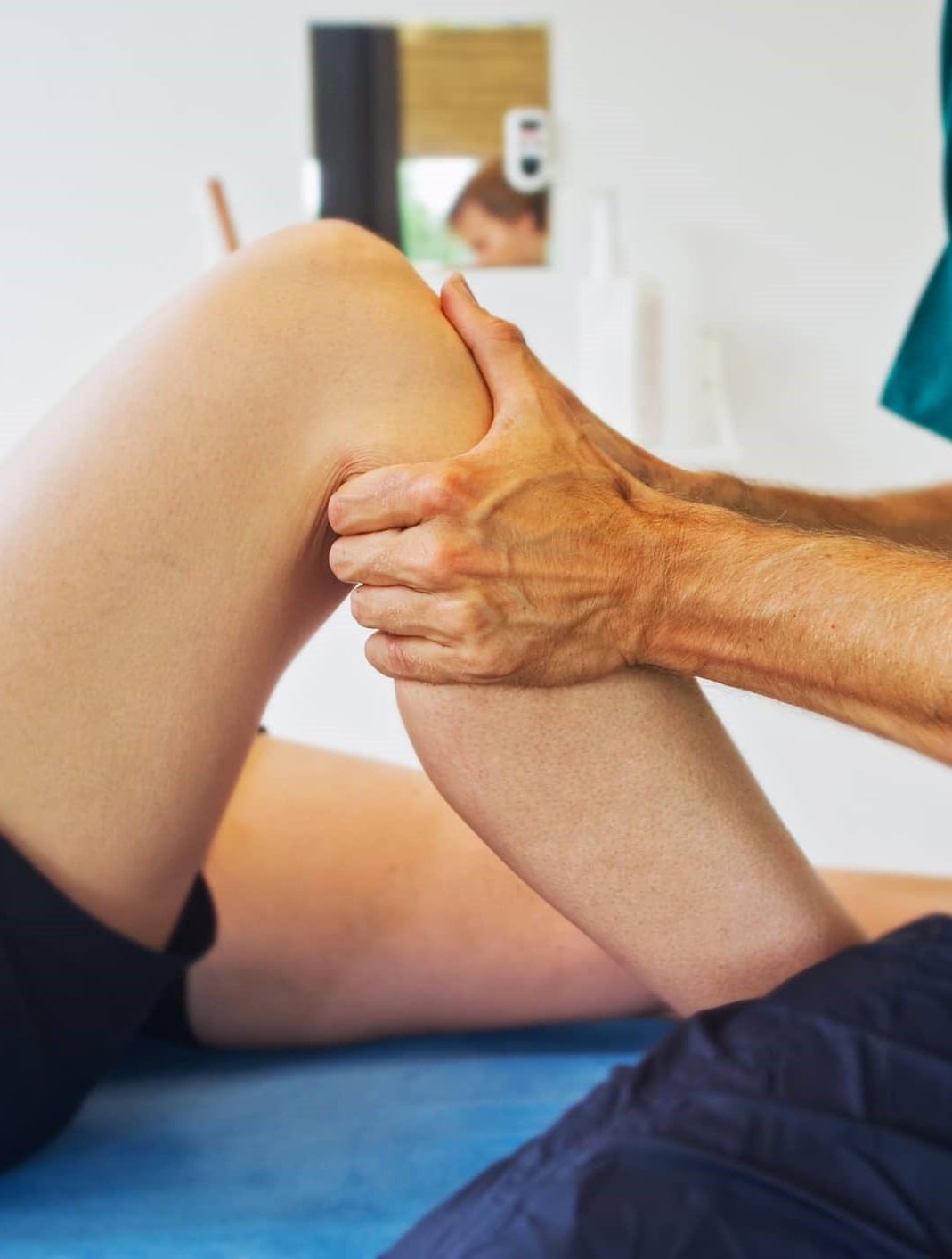
La condromalacia rotuliana o condromalacia patelar, es una lesión degenerativa que afecta al cartílago de la superficie articular de la rótula. En una condromalacia existe una alteración de la estructura del cartílago, esto se produce cuando el cartílago deja de tener una estructura lisa y de color blanco, pasando a tener una superficie rugosa, pudiendo, incluso, llegar al extremo de perder parte del mismo, quedando expuesto el hueso. Es más común en adolescentes y adultos jóvenes y en atletas que realizan deportes que ejercen un gran estrés en las rodillas.
Tipos de condromalacias
La condromalacia rotuliana se clasifica según los grados de la lesión, estos son:
- Condromalacia rotuliana grado 1: hay edema (moratón) y cartílago reblandecido.
- Condromalacia rotuliana grado 2: hay alteración en la superficie del cartílago, fibrilación (desgaste).
- Condromalacia rotuliana grado 3: se alteran capas más profundas del cartílago y se pueden dar fisuras y hendiduras profundas.
- Condromalacia rotuliana grado 4: hay una afectación del hueso subcondral. (ulceracion degenerativa).
- Condromalacia rotuliana grado 5: conocida como eburnación, que es la osificación de los cartílagos de las articulaciones.
Causas de la condromalacia rotuliana
La condromalacia rotuliana resulta de un uso excesivo o de una fuerza anormal sobre la rodilla, probablemente debido a un traumatismo o lesión. Pero también puede ocurrir si una rótula está desviada. También se puede dar por afecciones congénitas, sobrecarga articular, desbalance muscular y desalineación.
La rótula o patela es un pequeño hueso que se encuentra enfrente de la rodilla y que reposa en la parte baja del fémur, formando parte de una articulación que es indispensable para que el ser humano sea capaz de correr, saltar, caminar o agacharse. Sin embargo, en ocasiones el movimiento de la patela no es el correcto, de modo que no se encuentra completamente centrada, generando roces importantes que alteran al cartílago, volviéndolo más delgado e irregular, incluso con fisuras y roturas. Dicha anormalidad se traduce en que la rodilla genere sonidos y chasquidos al efectuar determinadas actividades, como subir o bajar escaleras, caminar o agacharse pero, ante todo, produce molestias, como sensación de flexión limitada y dolor.
Los cambios del cartílago podrían ser el producto de lesiones pequeñas repetidas, ocasionadas por caídas o ejercicios vigorosos.
Síntomas de la condromalacia rotuliana
Los síntomas de la condromalacia rotuliana incluyen: dolor agudo o crónico en la cara anterior de la rodilla, sensibilidad en la articulación, crepitación, percepción de rozamiento o fricción cuando se extiende la pierna, percepción de un chasquido o “crujido” en la región, aún sin apoyarse en el suelo, dolor en la rodillas al subir o bajar escaleras, dolor en la rodilla cuando se arrodilla o se pone de cuclillas, dolor en la articulación, e inflamación leve.
Tratamiento para la condromalacia rotuliana
El tratamiento de la condromalacia rotuliana depende de las alteraciones de la superficie articular. Es importante estabilizar la rodilla con vendas o abrazaderas y mantenerla en reposo para reducir el dolor.
El tratamiento también suele contar con medidas conservadoras, por ejemplo el uso de medicamentos como analgésicos o antiinflamatorios y, aunque su efecto no está comprobado, se pueden administrar medicamentos condroprotectores y infiltraciones.
Rehabilitación (mínimo 6 meses), ejercicios de fortalecimiento y de estiramiento, higiene postural, práctica de ejercicio de bajo impacto.
Se recomiendan ejercicios como nadar, caminar sobre superficies planas y bicicleta estacionaria usando asiento alto y con baja resistencia. La fisioterapia también puede ayudar a disminuir el dolor y mejorar la flexibilidad. Si el problema se debe a una rótula desviada, podría ser necesaria una cirugía (aunque por lo general no se requiere), artroscopia o cirugía abierta.
Pruebas complementarias del tratamiento de la condromalacia rotuliana
Para el diagnóstico de la condromalacia rotuliana, el médico realiza una historia clínica completa y un examen físico general y de la rodilla para determinar la causa del dolor. También se pueden realizar pruebas como: análisis de sangre, radiografía de la rodilla donde se podrá ver signos de artritis o de posicionamiento (desalineación), resonancia magnética, que detecta daños o enfermedades en ligamentos o músculos circundantes, o derrame líquidos del hueso. Una artroscopia pequeño tubo óptico que permite explorar y tratar la articulación, entre otras pruebas.
Factores de riesgo de la condromalacia rotuliana
Los factores de riesgo de la condromalacia rotuliana incluyen: sobrepeso, afecciones congénitas, uso de calzado inadecuado, atrofia o debilidad de la musculatura, anormalidades estructurales de la rótula, piernas desiguales en longitud, haber tenido un traumatismo, una lesión o una fractura, así como dislocación relacionada con la rótula.
Complicaciones de la condromalacia rotuliana
Las complicaciones de la condromalacia rotuliana incluyen:
- Dolor intenso.
- Empeoramiento de los síntomas.
- Infección (en caso de cirugía).
- Inefectividad del tratamiento.
Prevención de la condromalacia rotuliana
Para evitar la condromalacia rotuliana es necesario:
- Evitar el sobrepeso.
- Evitar realizar ejercicio sin calentamiento previo.
- Disminuir durante un tiempo la intensidad del ejercicio.
- Realizar ejercicio de fortalecimiento y estiramiento.
- Utilizar zapatos deportivos adecuados.
Especialidades a las que pertenece la condromalacia rotuliana
La condromalacia rotuliana pertenece a la especialidad de traumatología. La traumatología es la especialidad médica que se encarga del cuidado, estudio y rehabilitación de la forma y función de las extremidades, columna y estructuras asociadas.
Preguntas frecuentes:
¿Qué son los grados en la condromalacia rotuliana?
Los grados de la condromalacia indican la gravedad y progresión de la condromalacia rotuliana. los grados son:
- Grado 1: hay edema y cartílago reblandecido.
- Grado 2: hay alteración en la superficie del cartílago, fibrilación (desgaste).
- Grado 3: se alteran capas más profundas del cartílago (fisuración y hendiduras profundas).
- Grado 4: hay una afectación del hueso subcondral (ulceracion degenerativa).
- Grado 5: eburnación (osificación de los cartílagos de las articulaciones).
¿Qué es y para qué sirve la rótula?
La rótula o patela es un hueso ubicado en la parte anterior de la articulación de la rodilla y que rótula tiene dos funciones principales, por una parte, protege la parte anterior de la articulación, y por otra, hace que el músculo del muslo, llamado cuádriceps, se inserte en la tibia generando así una mayor tracción durante el movimiento.
¿Qué es y para qué sirve el líquido sinovial?
El líquido sinovial es un fluido de textura viscosa y color blanquecino o amarillento, que se encuentra en las articulaciones. Tiene tres funciones principales: la primera, proporcionar los nutrientes al cartílago, la segunda, lubricar la articulación para que las articulaciones no sufran con el roce, y, en tercer lugar, sirve para amortiguar los golpes que pueda recibir la articulación.
¿Qué es una condromalacia patelofemoral?
La condromalacia patelofemoral o síndrome de dolor patelofemoral, es un término que se usa para describir el dolor en la parte delantera de la rodilla y alrededor de la rótula o hueso de la rodilla. El dolor y la rigidez que provoca puede hacer difícil movimientos como el de subir escaleras, arrodillarse y realizar otras actividades cotidianas.
¿Qué es la tendinitis rotuliana?
La tendinitis rotuliana es una lesión en el tendón que conecta la rótula con la tibia. El tendón rotuliano trabaja con los músculos de la parte frontal del muslo para extender la rodilla, de modo que sea posible patear correr y saltar.
 Savia
Savia