Espondilitis Anquilosante
Cualquier patología que afecta a una articulación limitará su movilidad y, por tanto, la calidad de vida de quien la sufre, que será mayor o menor en función de la gravedad de dicha afectación. Es lo que ocurre en la espondilitis anquilosante, una enfermedad crónica de carácter inflamatorio que afecta básicamente a la columna vertebral y a la articulación sacroilíaca y produce un anquilosamiento entre vértebras que se sueldan entre sí, además de posibles cuadros de sacroiliitis, espondilitis, espondiolodiscitis, entesitis y artritis.
¿Por qué se produce?
Las causas son, a día de hoy, poco específicas. Algunos expertos hablan de una posible relación entre ciertos gérmenes intestinales y la enfermedad, pero este es un tema que aún ha de seguir estudiándose. Hay indicios, eso sí, que indican que esta relación puede existir. Por otro lado, parece que hay un componente genético, como el que se conoce como HLAB27. Es un presente en un pequeño porcentaje de la población general (8% de los caucásicos), aunque no significa que todas las personas que presentan este gen desarrollarán la enfermedad, ya que sólo el 10% de los portadores llegarán a sufrirla. De hecho, se aconseja hacer un estudio genético únicamente a las personas que presentan sintomatología de espondilitis anquilopoiética (síntomas inflamatorios de articulaciones).
Afecta de manera más habitual a gente joven entre 20-30 años y es raro su inicio pasados los 45 años. Su prevalencia es mayor en hombres que en mujeres.
¿Cuáles son sus síntomas?
La espondilitis puede cursar con brotes y se caracteriza por un dolor especialmente localizado en la zona lumbar o en la parte central de la columna vertebral, de aparición nocturna, que despierta al paciente y le obliga a levantarse en muchas ocasiones.
El hecho de no ser un dolor mecánico sirve para realizar el diagnóstico diferencial con otras patologías relacionadas con problemas de la columna como las artrosis o discopatías. Acompañando a este dolor, el paciente refiere una rigidez matutina que puede durar entre 30 minutos y horas y, por tanto, limita en gran medida sus posibilidades de realizar una vida en condiciones normales.
Otra zona típica de afectación son las articulaciones sacrolíacas, y en este caso se caracteriza por un dolor en la zona de los glúteos que puede confundirse con un dolor parecido a la ciática ya que se irradia a la parte posterior de las extremidades inferiores.
Afectación más allá de las articulaciones
Además de las articulaciones propiamente dichas, la espondilitis provoca alteraciones en otras estructuras como son los tendones ocasionando entesitis, que es la inflamación de la zona de inserción del tendón en el hueso. No es propiamente una afectación articular, pero sí que llega a limitar la movilidad, el tendón de Aquiles o el esternón son localizaciones donde pueden aparecer molestias.
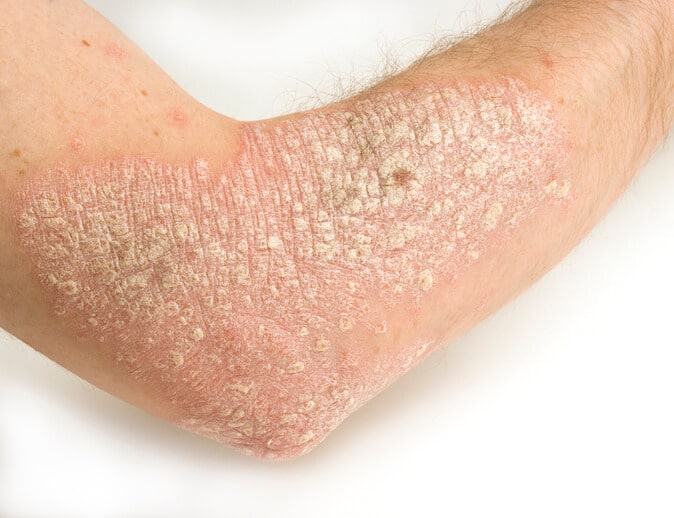
Existen también manifestaciones extra articulares, enfermedades inflamatorias que no afectan a estructuras óseas, sino que se encuentran en otras localizaciones. La presencia de dolor, ojo rojo, sensibilidad a la luz (fotofobia), disminución de la visión o visión borrosa debe hacer pensar en una uveítis que requiere de un diagnostico precoz porque puede conducir a ceguera. La Enfermedad de Crohn y la colitis ulcerosa, que afectan al intestino, son posibles patologías también asociadas a la espondilitis que causan diarreas o pérdidas de peso sin motivo justificado. Por último, pero no menos importante, lesiones cutáneas de extensión variable que afectan a zonas articulares (rodillas y codos) de manera más importante, pero que pueden afectar también a la cabeza son signos de psoriasis una enfermedad autoinmune que ocasiona descamación.
¿Cómo se diagnostica?
La sintomatología típica de esta enfermedad, los dolores nocturnos localizados en la zona central-lumbar son bastante indicativos de dicha patología, pero serán las pruebas complementarias las que ayuden al diagnóstico. El diagnóstico por la imagen es determinante ya que se observa en las radiografías, la existencia de lesiones típicas en las vértebras y articulaciones sacroilíacas, aunque hay casos en que se necesiten otras pruebas como una resonancia magnética.
¿Cómo se trata?
En cuanto al abordaje terapéutico, éste debe ser combinado e incluir tanto terapia farmacológica como actividad física.
- La batería de fármacos actuales son tres: los corticoides, los antiinflamatorios, los fármacos modificadores de la enfermedad (FAME) y las terapias biológicas. Los dos primeros actúan reduciendo la sintomatología, básicamente el dolor y la inflamación, pero no tienen efecto sobre el curso de la patología, mientras que los FAME sí pueden ser útiles en los casos en que existen manifestaciones extraarticulares. Siempre será el especialista quien decida la opción terapéutica más adecuada a cada caso.
- Además del tratamiento farmacológico es esencial mantenerse activo, hay que evitar al máximo el sedentarismo siempre adaptándose a las características individuales, sobre todo al ser una enfermedad que cursa a brotes. Es recomendable conseguir realizar sesiones de ejercicios en los que se combinen ejercicios de tipo aeróbico con ejercicios cuyo objetivo es el trabajo muscular para tonificar y fortalecer la musculatura. Antes de empezar siempre hay que realizar unos minutos de calentamiento para que el cuerpo se vaya adaptando de manera progresiva. En cuanto a los ejercicios de tipo aeróbico, andar, bicicleta o nadar se pueden incluir en la rutina y además todos ellos pueden ayudar a expandir la caja torácica. Respecto al trabajo muscular, conviene centrarse en grupos musculares grandes y en movilizar aquellas zonas más afectadas por la propia espondilitis. Es importante buscar el consejo de un profesional.
- Complementario a esta terapia, es importante no olvidar que una dieta adecuada es otra recomendación conveniente, sobre todo para evitar el sobrepeso y la obesidad que empeorarían la sintomatología articular. En aquellas personas en las que la enfermedad se presenta también en el intestino es necesario consultar con un especialista.
 Savia
Savia