Dieta Aconsejada Para el Hígado Graso
La enfermedad hepática por hígado graso no alcohólico (EHGNA) o lo que comúnmente se denomina “hígado graso” es una patología multifactorial que debuta con acumulación excesiva de grasa en el hígado (esteatosis) en ausencia de causas secundarias como el consumo excesivo de alcohol, en cuyo caso se denominaría esteatosis hepática alcohólica.
¿Cómo se manifiesta?
Esta enfermedad se puede manifestar de dos formas:
- Hígado graso no alcohólico (HGNA) o esteatosis hepática simple (cuando hay grasa en el hígado, pero ausencia de infamación).
- Esteatohepatitis no alcohólica (EHNA) (cuando además de grasa en el hígado existe inflamación que puede causar fibrosis, cirrosis o cáncer de hígado).
La prevalencia de EHGNA a nivel mundial es del 20-30 % de la población y afecta al 95% de personas con obesidad, al 70% de diabéticos tipo 2 y al 50% de pacientes con dislipemia, enfermedades que, a su vez, se relacionan con la resistencia a la insulina y el síndrome metabólico. Por ello, es muy importante diagnosticar de forma precoz este trastorno y modificar sus factores de riesgo (dieta y estilos de vida) para evitar la progresión de la enfermedad, cuya consecuencia más grave es la cirrosis que puede requerir un trasplante de hígado.
¿Qué signos hacen sospechar de una enfermedad de hígado graso?
Hay ciertas personas y situaciones clínicas que pueden presentar mayor susceptibilidad para desarrollar una EHGNA. Entre los signos más destacados que nos alertan sobre una posible enfermedad de hígado graso, encontramos:
- Sobrepeso u obesidad.
- Resistencia a la insulina.
- Aumento de las transaminasas ALT (alanina aminotransferasa) a valores entre 50-150 U/l con cifras de AST (aspartato aminotransferasa) menores que las de ALT.
- Bajos valores de colesterol HDL.
- Elevados valores de colesterol LDL.
- Aumento de la hemoglobina glucosilada (HbA1c).
- Personas con antecedentes familiares de diabetes tipo 2.
- Alteraciones hepáticas en ausencia de una ingesta excesiva de alcohol (consumo diario menor de 30 g en hombres y menor de 20 g en mujeres).
¿Cómo se diagnostica la HGNA?
Debido a que muchas veces la enfermedad de hígado graso es asintomática o dichos síntomas son muy difusos (fatiga, malestar general, cansancio, pesadez, dolor e hinchazón en el lado superior derecho abdominal), es importante hacer un diagnóstico precoz a aquellas personas que puedan ser más susceptibles de desarrollarla. Los métodos diagnósticos más utilizados en estudios clínicos son:
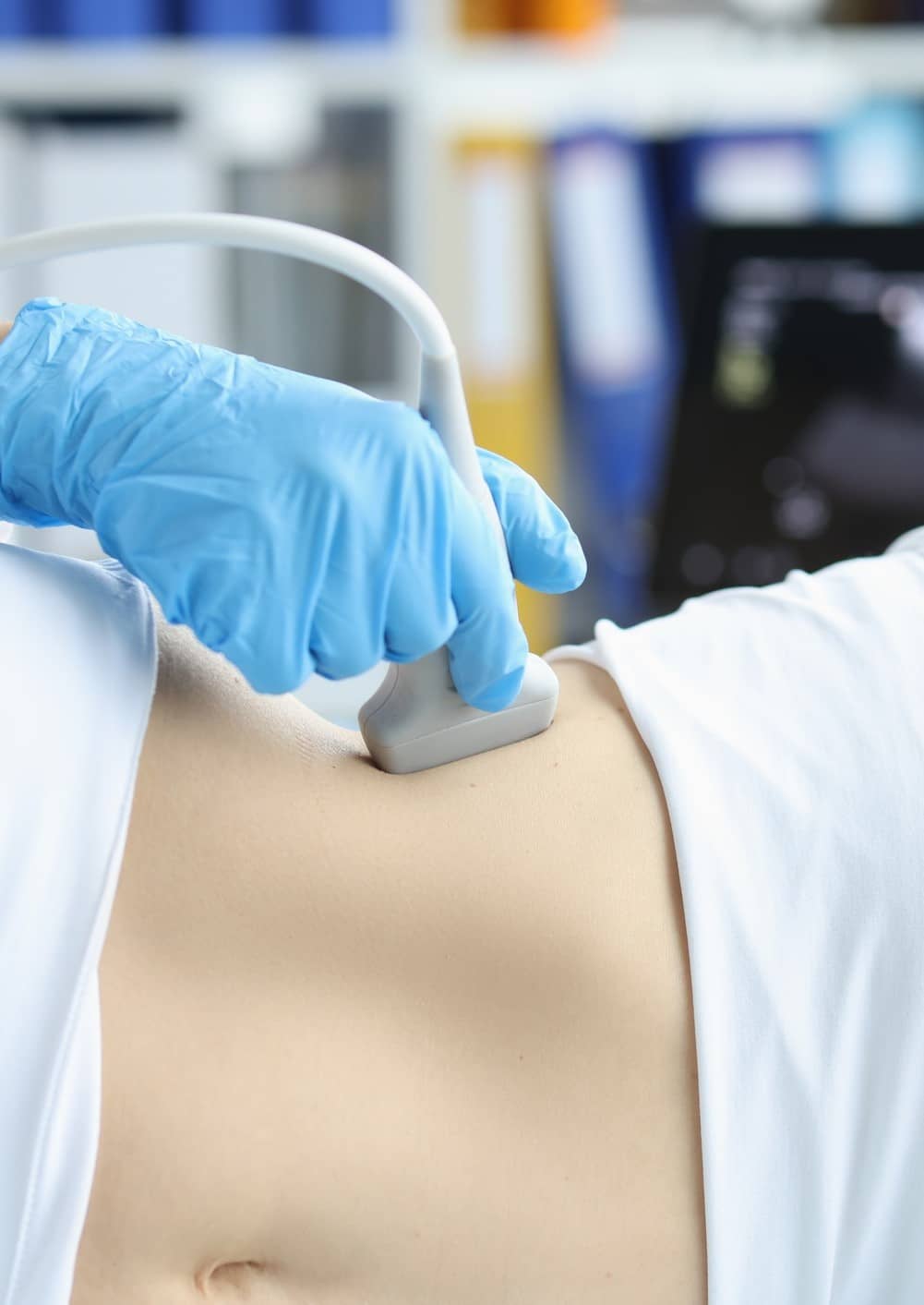
- Ecografía abdominal: es el método más empleado por ser no invasivo, ampliamente disponible y de bajo coste.
- Resonancia magnética, aunque es de mayor sensibilidad que la ecografía, se utiliza en menor medida debido a su elevado coste.
- Medición de la alaninoaminotransferasa (ALT) mediante analítica de sangre: se trata de una enzima hepática cuyo examen permite determinar si estamos ante una lesión hepática alcohólica o ante una HGNA.
- Biopsia hepática: a través de esta prueba podemos diferenciar la esteatosis simple (HGNA) de la esteatohepatitis (EHNA) aunque sólo se recomienda realizarla en aquellos pacientes que tienen alto riesgo de tener EHGNA con fibrosis avanzada.
Tratamiento y prevención del hígado graso
La aparición de la EHGNA está muy relacionada con la resistencia insulínica, por ello, el mejor tratamiento parar tratar y prevenir esta patología consiste principalmente en medidas no farmacológicas basadas en dieta (para la disminución de peso) y ejercicio físico. Sin embargo, una vez se haya desarrollado cirrosis debido a la esteatosis hepática no alcohólica, el trasplante de hígado es una opción terapéutica, con buenos resultados.
Además, como prevención, debemos tener en cuenta que:
- Ciertos fármacos pueden predisponer el desarrollo de la enfermedad: amiodarona, diltiazem, esteroides, estrógenos sintéticos, tamoxifeno y tratamiento antirretroviral.
- Se debe controlar la diabetes tipo 2 con modificaciones del estilo de vida y tratamiento farmacológico si fuera necesario.
- Se deben reducir los niveles de colesterol y triglicéridos. De hecho, el colesterol libre hepático tiene una mayor participación que los triglicéridos en el desarrollo de la esteatohepatitis no alcohólica (HGNA).
- La cirugía bariátrica podría ser una alternativa cuando las modificaciones de estilo de vida (dieta y ejercicio) y el tratamiento farmacológico no hayan sido efectivas en personas con obesidad mórbida (IMC mayor a 40) y en ausencia de cirrosis hepática. Esta intervención podría reducir la inflamación, la esteatosis y podría incluso regresar la fibrosis hepática.
¿Cómo debe ser la alimentación para controlar el hígado graso?
Una dieta adaptada a la EHGNA no debe diferir mucho de una dieta equilibrada, aunque sí hay una serie de alimentos prohibidos o restringidos como las grasas saturadas y los azúcares simples que interfieren mucho en la regulación de la insulina. Sin embargo, también se debe priorizar el consumo de fibra y antioxidantes, componentes que tienen un efecto directo en el manejo nutricional de esta enfermedad. A continuación, nombramos las principales características alimentarias a tener en cuenta:
- Si existe sobrepeso u obesidad, se debe llevar a cabo una reducción de 600-800 calorías o una restricción calórica de 25-30 kcal/kg de peso corporal ideal para lograr una pérdida de peso del 5-10% del peso inicial siempre y cuando esta reducción sea gradual (entre 0,5 y 1 Kg/semana)
- La fracción de carbohidratos (arroz, pasta, patata, pan) debe ser reducida a un máximo de 45% del total de calorías, evitando el consumo de azúcares simples, presentes en el azúcar blanco o moreno, en aditivos edulcorantes (como jarabe de maíz o fructosa) y en alimentos procesados azucarados como bollería, dulces, refrescos o zumos envasados.
- Cuando se consuman cereales, se debe priorizar su versión integral (pan, arroz, pasta, etc.). Además, si tomamos cereales de desayuno, debemos optar por aquellos sin azucarar (copos de avena, trigo o muesli).
- Se deben consumir al menos dos raciones de vegetales al día: una ración en la comida y otra en la cena.
- Se deben consumir dos o tres piezas de fruta al día. No obstante, se debe evitar la toma de zumos de fruta, aunque sean caseros, ya que en estas presentaciones se excluye la fibra, componente básico en la regulación de la resistencia a la insulina.
- Se deben consumir legumbres (garbanzos, lentejas, alubias, soja) entre dos y tres veces por semana y alternar su consumo con otras proteínas magras como las carnes blancas, pescados blancos, pescado azul y huevos.
- Se debe evitar el consumo de grasas saturadas (leche entera, nata, quesos grasos, embutidos) y más concretamente, evitar el consumo de grasas “trans” presentes margarinas, galletas y otros dulces ultraprocesados que contengan aceite de coco o de palma.
- Se debe aumentar el consumo de ácidos grasos omega-3 presentes en pescado azul y frutos secos y utilizar el aceite de oliva virgen para aliños y cocciones.
- Se deben ingerir alimentos ricos en vitamina A, C, E y selenio como, por ejemplo, pescados azules, tomate, espinacas, brócoli, pimientos, nueces y aguacate
- Suprimir cualquier tipo de bebida alcohólica. El agua debe ser la bebida de prioridad.
- Existen algunos estudios que sugieren que las dietas vegetarianas mejoran la resistencia a la insulina y favorecen la pérdida de peso. Por ello, se ha demostrado cierta mejora de la enfermedad de hígado graso con la sustitución de carnes y pescados por legumbres como la soja.
Y, por último. y no menos importante… la práctica de ejercicio físico mejora la insulino-resistencia y la esteatosis hepática. Por ello, se recomienda realizar una actividad cardiovascular (caminar, correr, bicicleta, nadar, etc.) durante un mínimo de 30 minutos con una frecuencia de tres a cinco veces por semana.
 Savia
Savia