Causas y Tratamientos de la Psoriasis
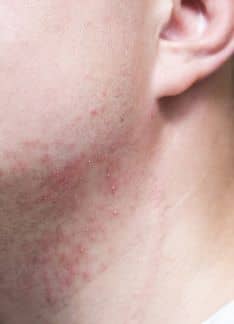
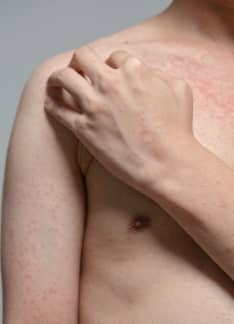
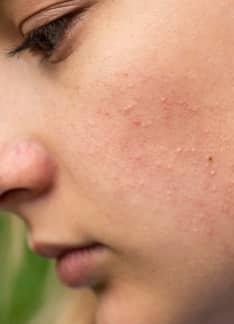
Placas rojas y descamación, acompañadas de picor y molestias, en cualquier zona del cuerpo. Es así como se presenta la psoriasis. Una enfermedad inflamatoria de la piel, que no es contagiosa y que tiene una base genética. Afecta sobre todo a los codos, las rodillas y el cuero cabelludo.
Es una enfermedad más frecuente de lo que pensamos, pues aparece hasta en un 3 % de la población. Además, hasta una tercera parte de los pacientes pueden desarrollar con el tiempo una forma de reumatismo llamada artritis o artropatía psoriática, que es una manifestación de la misma inflamación en las articulaciones o los tendones.
¿SABÍAS QUE…
Aunque se conocen los mecanismos que producen la inflamación, y se han desarrollado medicamentos muy eficaces para controlarla, no se han podido identificar todavía todos los desencadenantes de la psoriasis.
¿Cómo se produce la psoriasis?
Hoy en día sabemos que la psoriasis es una enfermedad provocada por un mal funcionamiento del sistema inmunológico, es decir, el conjunto de mecanismos que en circunstancias normales nos defienden de la infección y de las agresiones externas. Este sistema está formado por células que, en el caso de la psoriasis, producen inflamación en la piel. Se ha realizado mucha investigación sobre la enfermedad en los últimos años. Sabemos que las personas con psoriasis tienen una forma de ser, determinada por la genética, que los predispone a desarrollarla. Los brotes de psoriasis pueden venir provocados por agentes externos como infecciones, o estímulos internos como el estrés emocional. También sabemos que las personas con psoriasis tienden a la obesidad, la hipertensión, la diabetes y el aumento de grasas en la sangre, padeciendo con mayor frecuencia el llamado “síndrome metabólico”, que a la larga provoca más riesgo de infarto o ictus.
Síntomas de la psoriasis
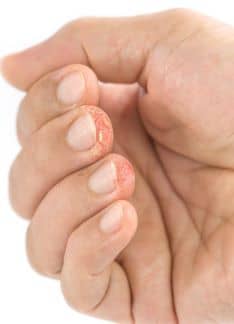
La psoriasis produce placas rojas, cubiertas de costra o descamación, en ocasiones acompañadas de picor y molestias. Puede afectar a cualquier zona de la piel, o incluso a todo el cuerpo. Las zonas más habituales donde aparece son los codos, las rodillas, y la cabeza. También existen tipos especiales de psoriasis, como la pustulosa (que produce granos de pus o pústulas), o la palmoplantar, que se caracteriza por placas en las palmas y las plantas que pueden agrietarse produciendo fisuras con mucho dolor. Asimismo, algunos pacientes pueden llegar a tener una psoriasis generalizada que puede ser grave e incluso mortal.
Como hemos dicho, hasta un tercio de los pacientes pueden desarrollar artritis o artropatía psoriática, que se manifiesta con dolor e hinchazón de las articulaciones de las manos o los pies, dolor de espalda o dolores en los tendones. Este “reuma” puede ser invalidante y conducir a la destrucción de las articulaciones de forma irreparable. Por suerte, si es detectada y controlada a tiempo por un reumatólogo o un dermatólogo, existen tratamientos muy eficaces para evitar la progresión y la invalidez.
Diagnóstico de la psoriasis
Los dermatólogos reconocemos la psoriasis fácilmente sólo por el aspecto de las lesiones de la piel. Sin embargo, en casos de duda puede ser necesaria una pequeña biopsia para diferenciarla de otros trastornos de la piel. Cuando se diagnostica, se realizan diferentes mediciones de la superficie afectada, el grado de enrojecimiento, grosor y descamación de las placas, para estimar la gravedad y decidir el tratamiento más adecuado. Además, podemos hacer hacer determinadas preguntas o pedir algunas pruebas al paciente (análisis en sangre) para descartar que no haya artropatía psoriásica o alteraciones sugestivas del síndrome metabólico (hipertensión, colesterol alto, obesidad, diabetes, etc). Por otro lado, casi siempre se necesita una analítica de sangre para decidir si el paciente puede seguir ciertos tratamientos.
Tratamiento, ¿cuáles son las expectativas de la psoriasis?
La psoriasis sigue siendo una enfermedad incurable, pero que podemos controlar de forma muy eficaz, incluso haciéndola desaparecer por completo, con los medicamentos disponibles en la actualidad. Existen psoriasis de curso clínico intermitente, con épocas de más y menos aparición de lesiones, que pueden controlarse realizando los tratamientos en algunas épocas del año, y psoriasis de curso continuo, que deben realizar el tratamiento de forma continuada. Es muy importante que el paciente entienda la enfermedad, que tenga consciencia de la misma, y que participe de su tratamiento colaborando con el dermatólogo.
¿Qué tratamientos existen?
Podemos clasificar los tratamientos en tópicos (cremas, pomadas, etc), fototerapia (tratamiento con diferentes modalidades de rayos ultravioleta), medicamentos sistémicos (administrados en pastillas o inyecciones), y medicamentos biológicos (siempre administrados en inyección, y reservados para los casos más graves o en el caso de fracaso de otros tratamientos.
-
Medicamentos tópicos
Las cremas, geles, champús o pomadas sirven para el tratamiento de las formas leves de la psoriasis. Puede ser suficiente con aplicarlos por la noche en la zona afectada. En el caso de la psoriasis del cuero cabelludo, hay que dejarlos actuar durante horas y después lavar la cabeza con un champú adecuado. Los medicamentos tópicos exigen paciencia y buen cumplimiento por parte del paciente. En los últimos años se han desarrollado preparados mucho más cosméticos, que no manchan la ropa ni huelen mal, y facilitan mucho su aplicación. La ventaja de un tratamiento tópico es que sólo estamos tratando la piel afectada, sin exponer a todo el organismo a un medicamento sistémico que pueden conllevar efectos secundarios. Sin embargo, sólo se emplean ya para psoriasis muy leves que afectan a pocas zonas y poca superficie de la piel.
- Fototerapia
La fototerapia se basa en reducir la inflamación y eliminar la psoriasis con diferentes aparatos con rayos ultravioleta. Son tratamientos que sólo se realizan en los hospitales, y se debe acudir dos o tres días por semana. Las cabinas de bronceado a las que la gente acude para “ponerse moreno” no son útiles para la psoriasis, y pueden conllevar un riesgo de padecer cáncer de piel, por lo que están desaconsejadas.
Esta modalidad de tratamiento está indicada para psoriasis más extensas, y tiene la ventaja de que no se necesita tomar medicación (pastillas). Tiene el inconveniente de que no sirve para tratar la artritis psoriásica, y de que el paciente debe desplazarse al hospital para realizarlo.
- Medicamentos sistémicos tradicionales
Desde hace años se emplean con éxito tratamientos en pastillas como la ciclosporina, el apremilast o el acitretino, y en pastillas o en una inyección semanal en el caso del metotrexato. El dermatólogo debe indicar cuál es el mejor para cada paciente, y controlar sus posibles efectos secundarios sobre el riñón, el hígado o la sangre. Son medicamentos muy seguros y avalados por muchos años de experiencia. Algunos de ellos se emplean para el control eficaz de la artritis psoriásica.
- Medicamentos biológicos
Los biológicos se administran siempre en inyección, están indicados para las psoriasis más extensas, o cuando ha fallado la fototerapia o los sistémicos tradicionales. Son moléculas grandes, diseñadas para bloquear de forma muy específica la inflamación que existe en la psoriasis, y tienen un perfil de efectos secundarios mejor que el de los sistémicos tradicionales, aunque existe el riesgo que favorezcan la reactivación de algunas infecciones. Algunos de los más empleados son infliximab, adalimumab, ustekinumab o secukinumab. Su precio elevado hace que habitualmente tenga que ser cubiertos por el sistema nacional de salud. Por ello, es muy probable que no puedan ser prescritos en clínicas privadas, sino en los hospitales públicos.
 Savia
Savia